01-Новообразования кожи.ppt
- Количество слайдов: 66

Новообразования кожи (классификация) Цепколенко Владимир Александрович Украинский институт пластической хирургии и косметологии «ВИРТУС» г. Одесса, Украина

Классификация опухолей кожи (ВОЗ) I. Пороки развития, опухолеподобные процессы и доброкачественные опухоли эпидермиса: 1. 2. 3. 4. 5. 6. 7. 8. 9. Папилломатозный порок развития. Эпидермальная киста. Папиллома. Себорейная бородавка. Обыкновенная бородавка. Псевдокарциноматозная гиперплазия. Светлоклеточная акантома. Кератоакантома. Кистозная эпителиома.
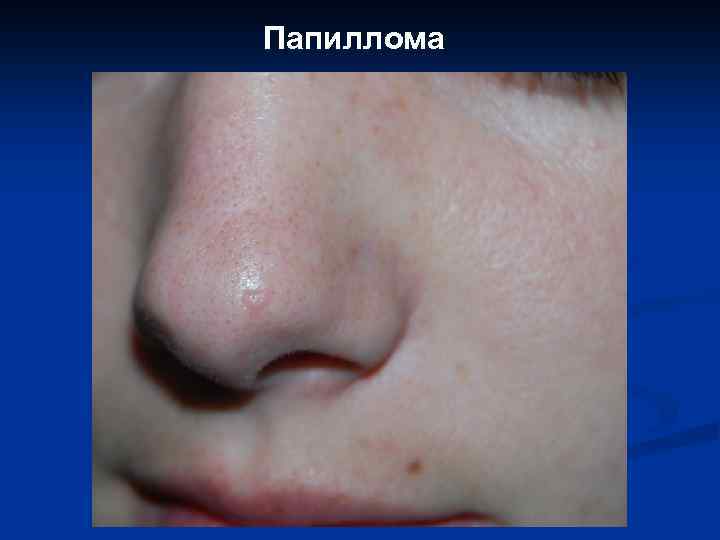
Папиллома
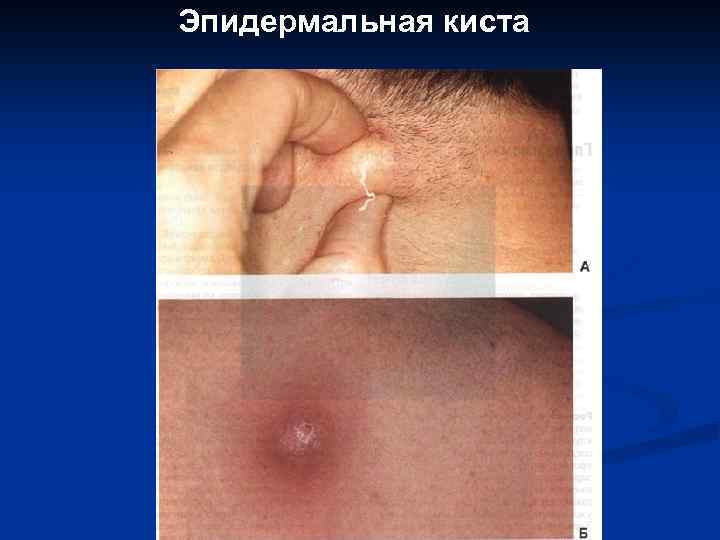
Эпидермальная киста Лазерная вапоризация
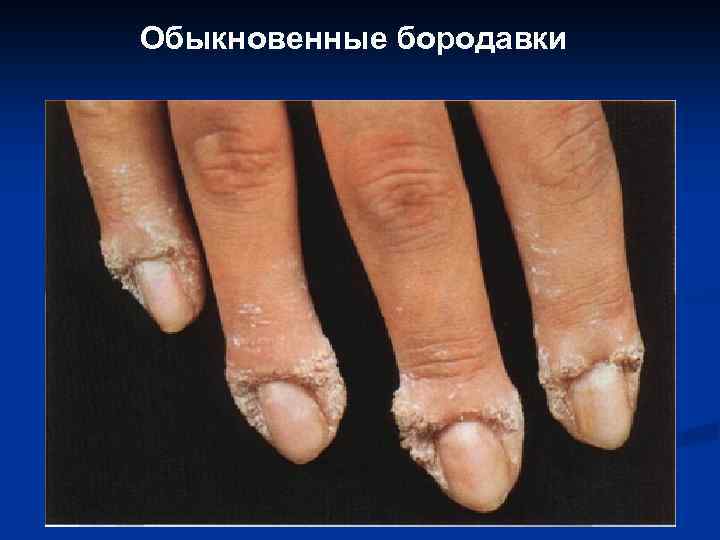
Обыкновенные бородавки
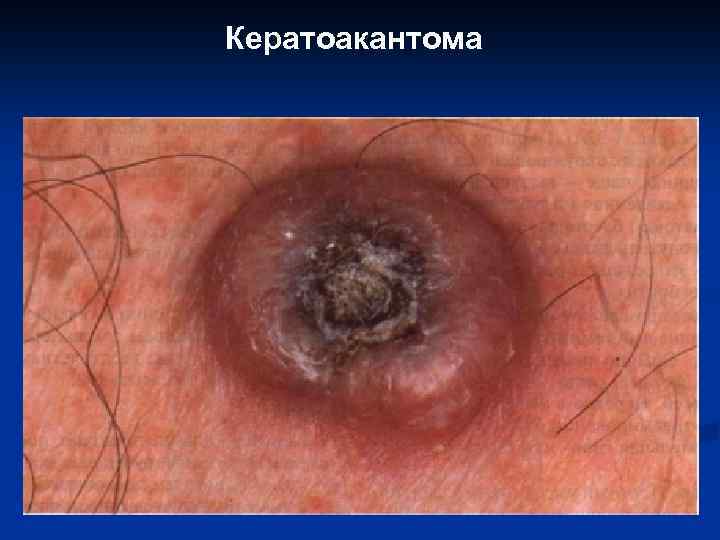
Кератоакантома

II. Предраковые состояния эпидермиса, новообразования с местнодеструирующим ростом: 1. 2. 3. 4. 5. 6. Сенильная кератома. Кожный рог. Актинический кератоз. Веррукозная карцинома (карциноид Готтрона, гигантская кондилома Бушке. Левенштейна, верруциформная эпидермодисплазия Левандовского-Лютца). Лейкоплакия. Базально-клеточный рак (базалиома).
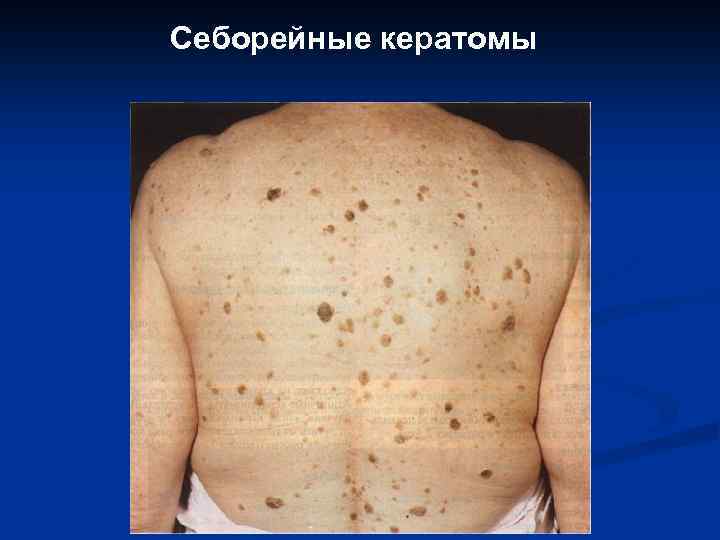
Себорейные кератомы
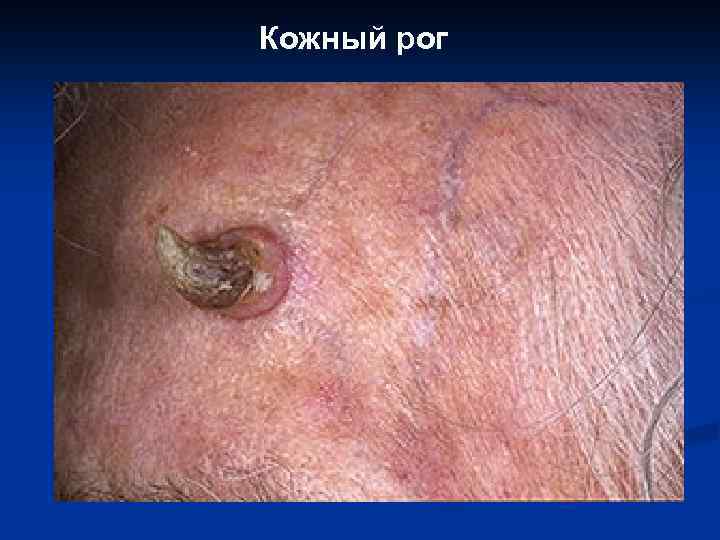
Кожный рог
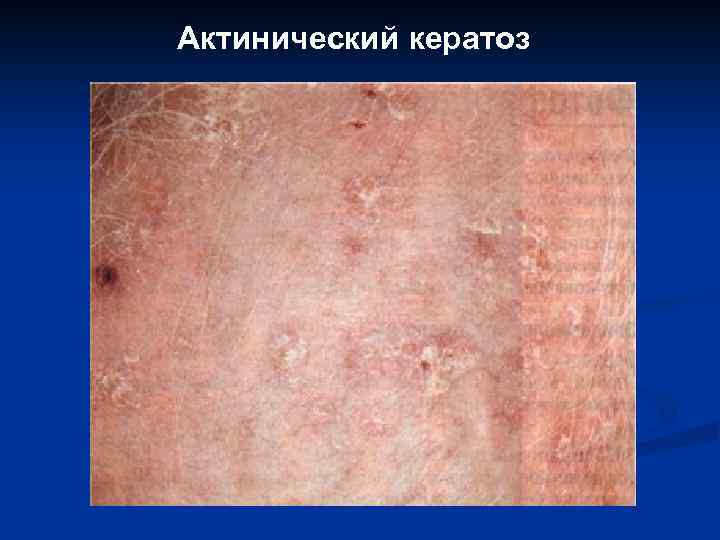
Актинический кератоз
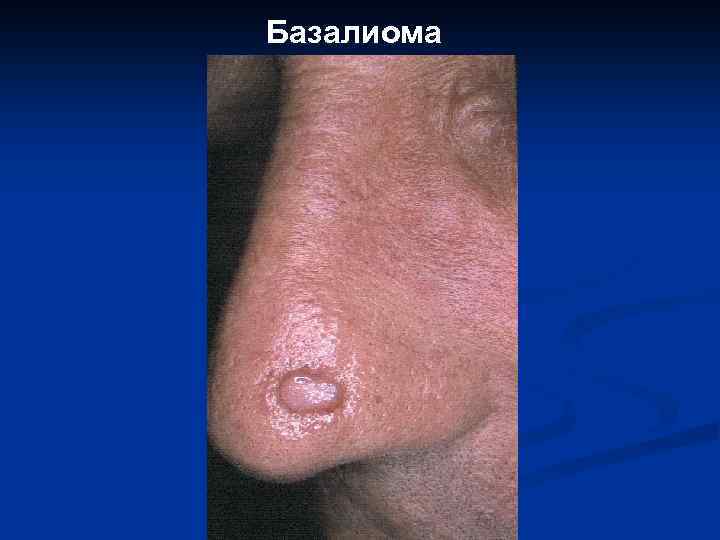
Базалиома
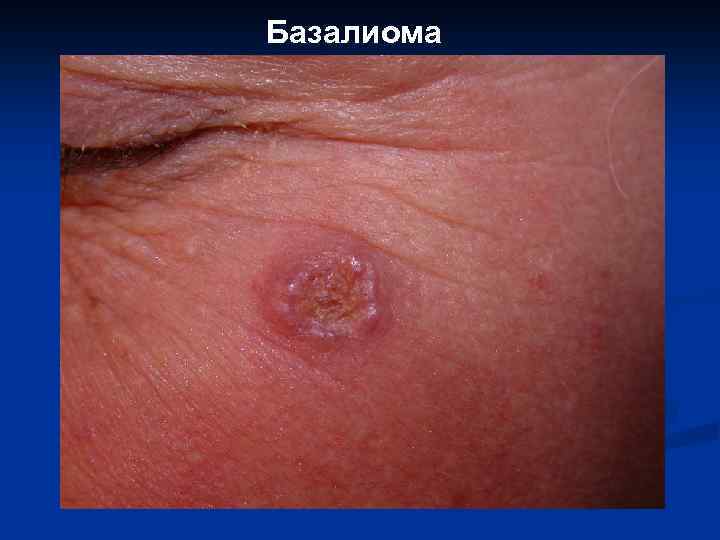
Базалиома
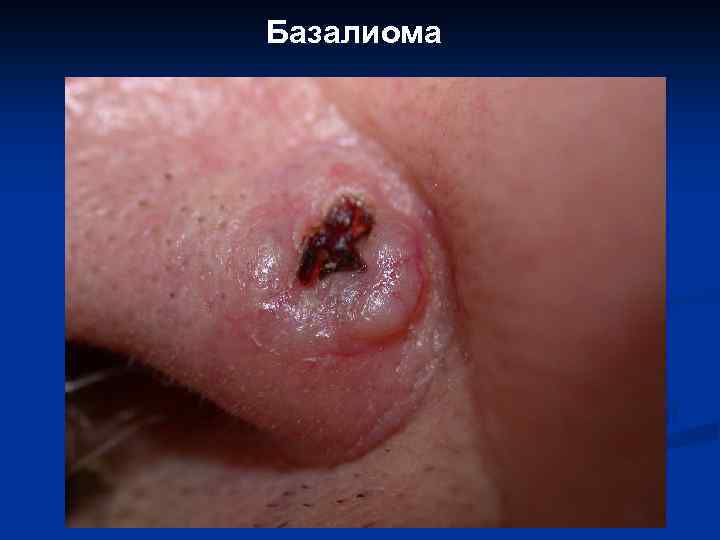
Базалиома

III. Рак in situ: 1. 2. 3. Болезнь Боуэна; Экстрамаммарный рак Педжета. Эритроплакия Кейра.
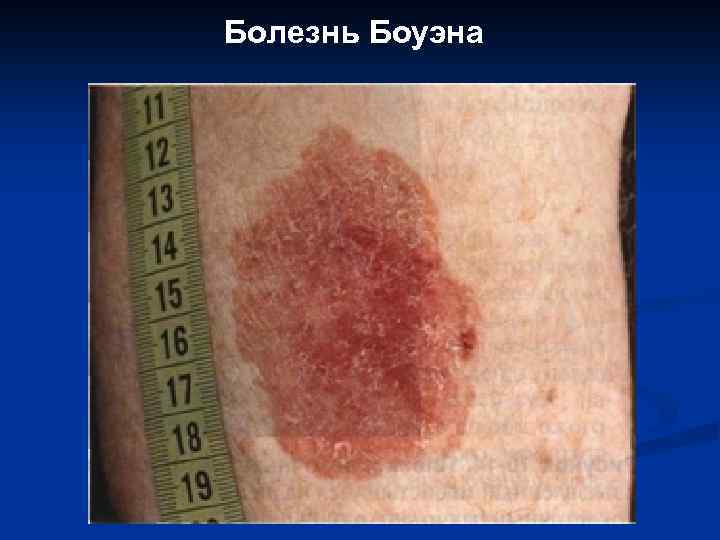
Болезнь Боуэна
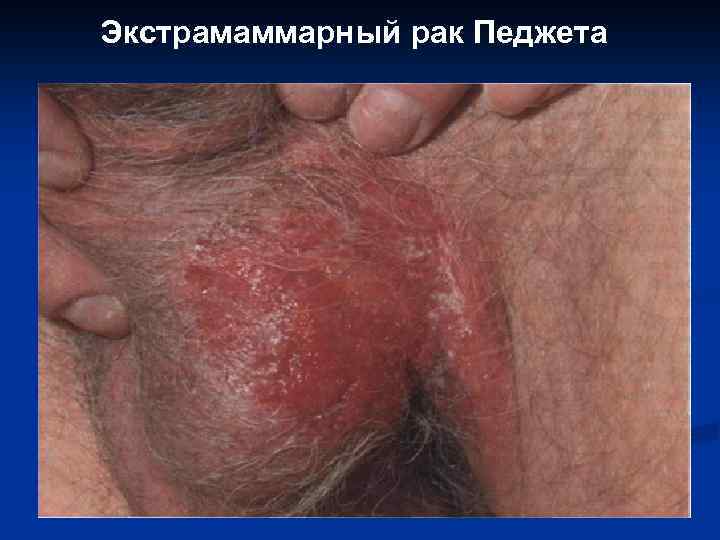
Экстрамаммарный рак Педжета
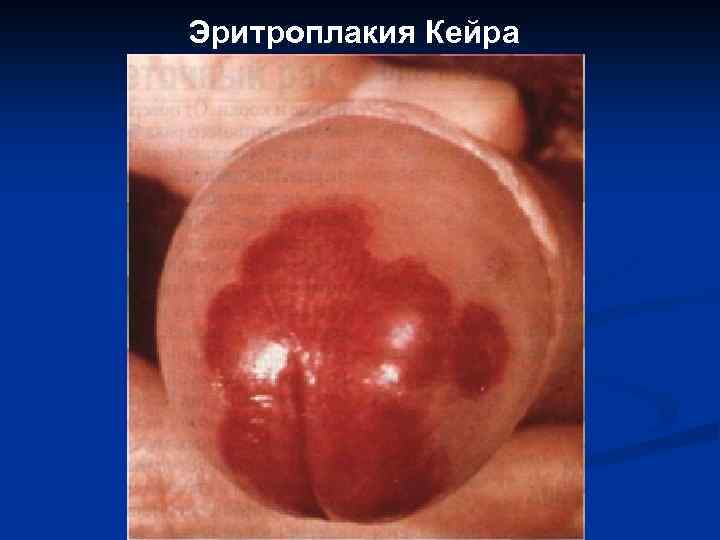
Эритроплакия Кейра

IV. Плоскоклеточный рак: ороговевающий и неороговевающий I-III стадии
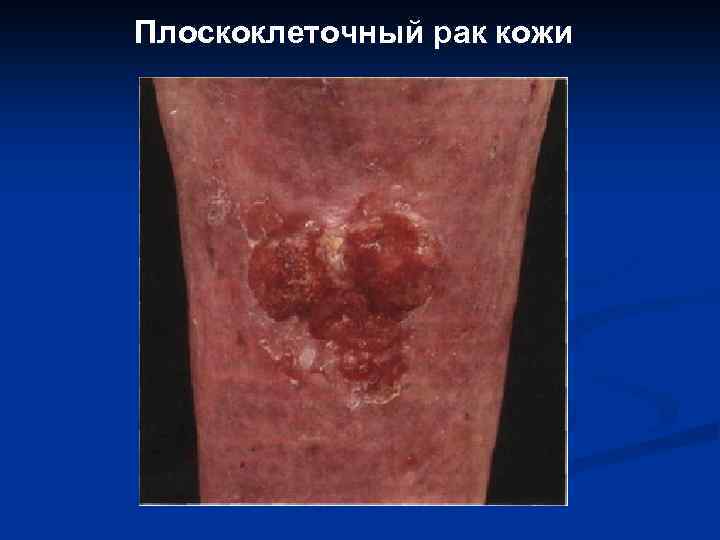
Плоскоклеточный рак кожи

V. Пороки развития и доброкачественные опухоли волосяных фолликулов: 1. 2. 3. 4. 5. 6. 7. 8. Комедоновый невус. Расширенная пора Виннера. Трихолеммальная (волосяная) киста. Трихофолликулома. Трихоаденома. Трихоэпителиома (в том числе десмопластическая). Трихобластома. Трихобластическая фиброма.
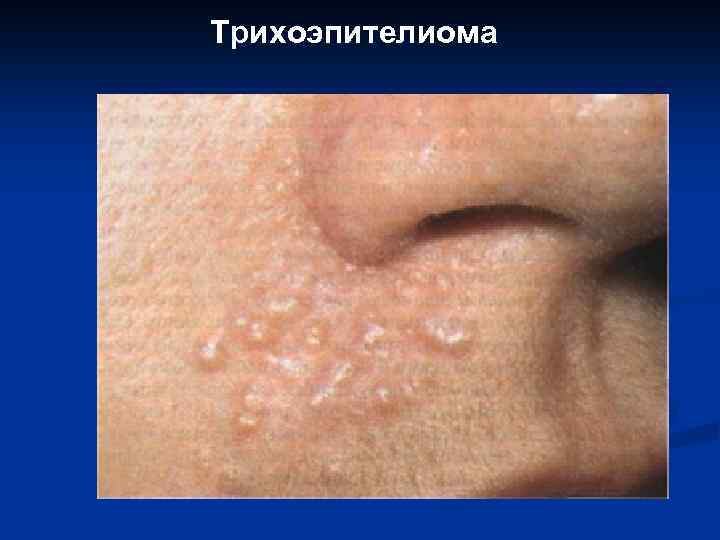
Трихоэпителиома

9. 10. 11. 12. 13. Акантома оболочки волосяного фолликула. Опухоль воронки волосяного фолликула (фолликулярная кератома). Цилиндрома с пилоидной дифференцировкой. Трихолеммома. Пиломатрикома.

VI. Мезенхимальные опухоли волосяного фолликула: 1. 2. Триходискома. Перифолликулярная фиброма.

VII. Опухоли волосяного фолликула с местнодеструирующим ростом и злокачественные опухоли волосяного фолликула: 1. Базалиома с пилоидной дифференцировкой. 2. Злокачественная пиломатрикома. 3. Злокачественная трихолеммома.

VIII. Пороки развития, доброкачественные и злокачественные опухоли сальных желез: 1. Порок развития сальных желез (невус Ядассона). 2. Аденома сальных желез, в том числе синдром Muir-Torre. 3. Базалиома с сальной дифференцировкой. 4. Рак сальных желез.
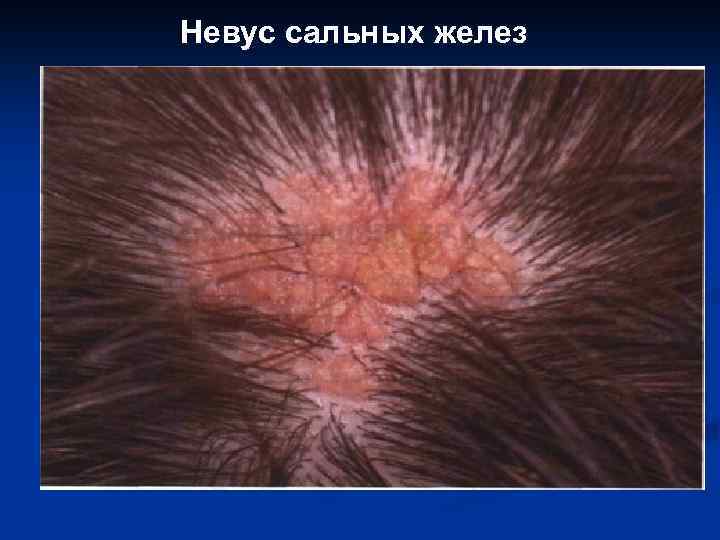
Невус сальных желез

IX. Пороки развития и доброкачественные опухоли потовых желез: 1. 2. 3. 4. 5. 6. 7. 8. 9. Эккринная гидроцистома. Сирингома. Эккринная порома, в том числе простая гидраденома. Сирингоаденома (протоковая, сосочковая, смешанная). Эккринная акроспирома (сирингоэпителиома). Эккринная спираденома. Цилиндрома с железистой дифференцировкой. Хондроидная сирингома. Гидраденома (сосочковая, железистокистозная, светлоклеточная).
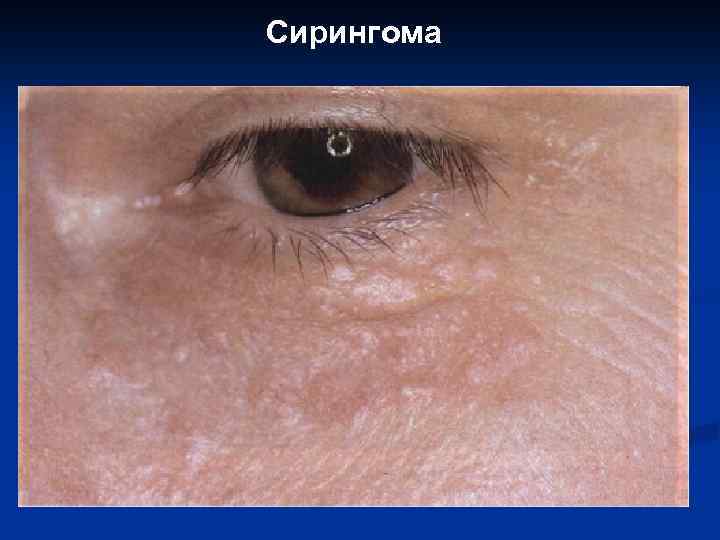
Сирингома

X. Опухоли с местнодеструирующим ростом и злокачественные опухоли потовых желез: 1. 2. 3. 4. 5. Базалиома с железистой дифференцировкой. Озлокачествленные аналоги доброкачественных опухолей. Первичный рак потовых желез (аденокистозный, муцинозный, микрокистозный аднексальный, дуктальный). Агрессивная сосочковая аденокарцинома пальцев. Неклассифицируемые опухоли.

XI. Пороки развития эпидермиса сложного строения, пилосебацейного комплекса, сложного строения опухоли с местнодеструирующим ростом (базалиомы сложного строения). Пороки развития и опухоли сосудов: 1. 2. Пороки развития: капиллярные, лимфатические, венозные, артериальные, сложного строения – очаговые и диффузные. Доброкачественные опухоли: капиллярные, кавернозные артериовенозные гемангиомы.

3. 4. 5. 6. Лимфангиома. Опухоли переходного типа: гемангиоэндотелиома. Злокачественные опухоли: саркома Капоши, ангиосаркома, лимфангиосаркома. Периваскулярные опухоли: гемангиоперицитома, гломусная опухоль и их злокачественные аналоги.

XII. Опухоли меланоцитарной системы: 1. 2. 3. 4. 5. 6. 7. Пограничный, внутридермальный, смешанный невус. Крупные и гигантские врожденные невусы. Невус Шпиц. Галоневус. Голубой невус. Диспластический невус (синдром диспластического невуса). Злокачественная меланома in situ.

8. 9. 10. 11. Поверхностно распространяющаяся меланома. Нодулярная меланома. Меланома типа злокачественного лентиго. Акролентигинозная меланома.

Поверхностно распространяющаяся меланома
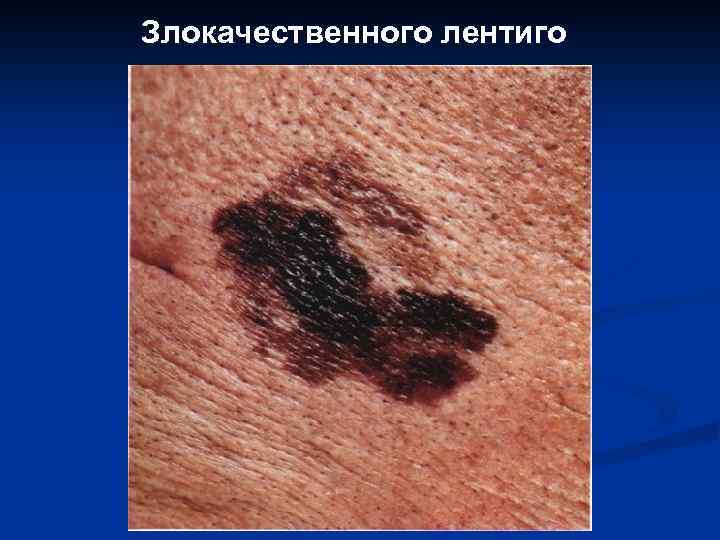
Злокачественного лентиго
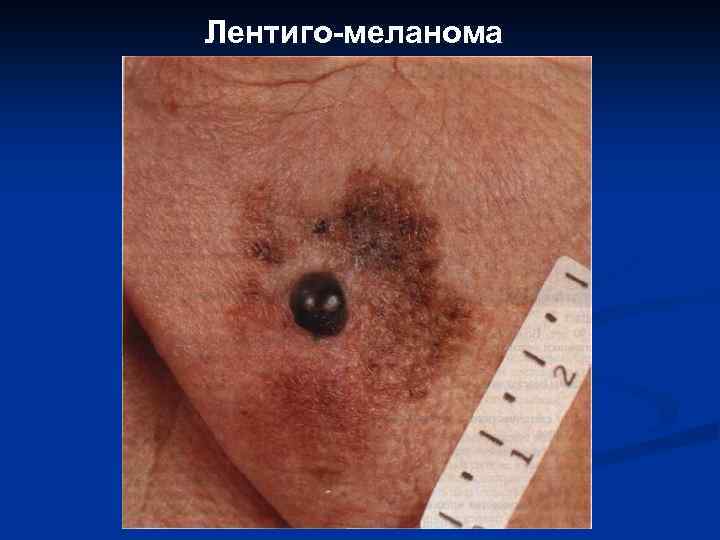
Лентиго-меланома
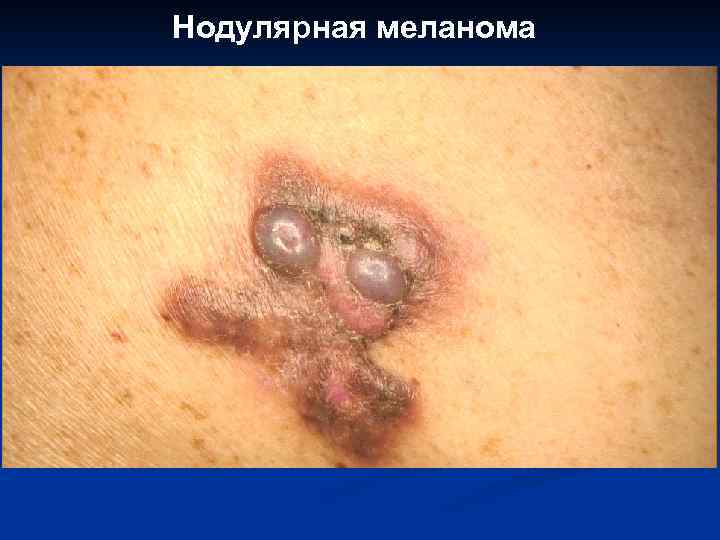
Нодулярная меланома

XIII. Фиброзные, фиброгистиоцитарные и мышечные опухоли: 1. 2. 3. 4. 5. 6. 7. Фиброма. Келоид. Фиброзная гамартома детского возраста. Дигитальный фиброматоз детского возраста. Плексиформная фиброгистиоцитарная опухоль. Гигантоклеточная фибробластома. Атипичная фиброксантома.

8. 9. 10. 11. 12. 13. 14. Ювенильная ксантогранулема. Ретикулогистиоцитарная гранулема. Фиброзная гистиоцитома. Выбухающая дерматофибросаркома. Миксоидная фибросаркома. Лейомиома кожи из мышц, поднимающих волос. Лейомиосаркома кожи.

XIV. Опухоли жировой ткани: 1. Липома: ангиолипома, миолипома, хондроидная, веретеноклеточная, плеоморфная. 2. Гибернома. 3. Атипичная липома. 4. Липосаркома.

XV. Нейрогенные опухоли: 1. 2. 3. 4. 5. 6. 7. 8. Посттравматические невромы. Ограниченная солитарная неврома. Шваннома. Нейрофиброма и ее варианты. Опухоли оболочек периферических нервов (периневральная фиброма, миксоидная и клеточная нейротекеомы). Зернистоклеточная опухоль. Злокачественные опухоли оболочек периферических нервов. Опухоль из клеток Меркеля.

XV. Лимфопролиферативные заболевания кожи: А) Доброкачественная лимфоцитарная пролиферация: 1. 2. 3. 4. Реакция на укусы насекомых. Ангиолимфоидная гиперплазия с эозинофилией. Актинический ретикулоид. Т-клеточные псевдолимфомы кожи (лимфоцитарная инфильтрация Jessner-Kanof).

Б) Т-клеточные лимфомы кожи: 1. 2. 3. Грибовидный микоз. Лимфоидный папулез. В-клеточные псевдолимфомы кожи (доброкачественный лимфаденоз Бефверстета, лимфацитома кожи, саркоид Шпиглера-Фендта).

n Невусы, или родимые пятна, представляют собой доброкачественные новообразования, возникновение которых большинство исследователей связывает с миграцией в эмбриональном периоде меланобластов из нейроэктодермальной трубки в базальный слой эпидермиса. Изучение этой патологии кожи представляет интерес в связи с тем, что на месте предсуществовавшего врожденного или приобретенного доброкачественного невуса нередко развивается такое грозное злокачественное новообразование, как меланома.

Более чем у 90% населения имеются пигментные новообразования кожи. Среднее количество невусов у каждого человека составляет 20, варьируя от 3 до 100, причем их число обычно увеличивается с возрастом. Невусы принято делить на меланомоопасные и меланомонеопасные. К первым относят: • пигментный пограничный невус • голубой невус • невус Ота • гигантский пигментный невус • меланоз Дюбрея

К меланомонеопасным относят: • • • внутридермальный пигментный невус фиброэпителиальный невус папилломатозный и веррукозный невусы «монгольское пятно» Halo-невус (невус Сеттона)

Меланоопасные невусы иссекаются только хирургическим путем в пределах здоровой ткани. Любые косметические манипуляции с меланомоопасными невусами недопустимы. Недопустимо делать биопсию (неполное удаление очага поражения), для того чтобы отличить меланомоопасный невус от меланомы или других поражений кожи.
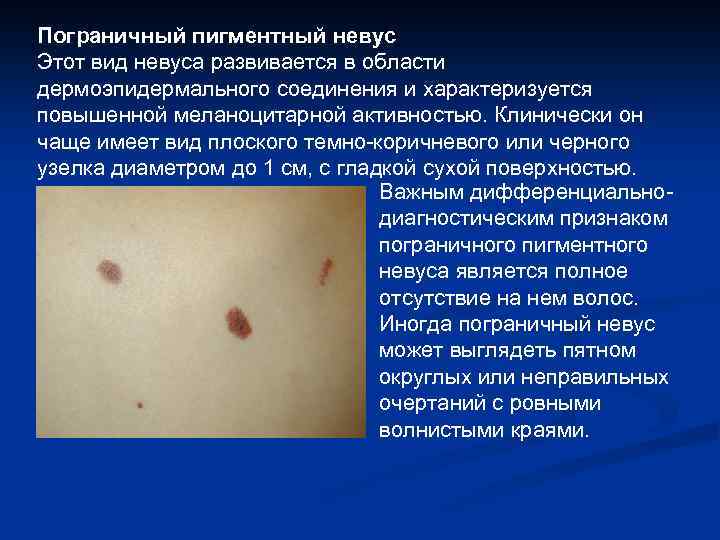
Пограничный пигментный невус Этот вид невуса развивается в области дермоэпидермального соединения и характеризуется повышенной меланоцитарной активностью. Клинически он чаще имеет вид плоского темно-коричневого или черного узелка диаметром до 1 см, с гладкой сухой поверхностью. Важным дифференциальнодиагностическим признаком пограничного пигментного невуса является полное отсутствие на нем волос. Иногда пограничный невус может выглядеть пятном округлых или неправильных очертаний с ровными волнистыми краями.

Дифференциальная диагностика пигментного пограничного невуса: • кавернозная гемангиома - характерна более мягкая консистенция узелка • себорейная ( «старческая» ) керотома - менее ровная, «шершавая» , сальная поверхность • ранняя меланома - тщательный сбор анамнеза. Большинство больных меланомой указывают, что опухоль у них развилась на месте длительно или даже с рождения существовавшего пигментного невуса, не причинявшего никаких неудобств, —он медленно рос соответственно весу тела.

Особенно опасны невусы, располагающиеся на подошве, ногтевом ложе, перианальной области, которые бывают всегда пограничными и систематически травмируются. Своевременное удаление невусов этих локализаций — надежная профилактика меланомы, поскольку чрезмерная инсоляция, тепловое или бальнеологическое лечение сопутствующих хронических заболеваний может спровоцировать развитие меланомы.
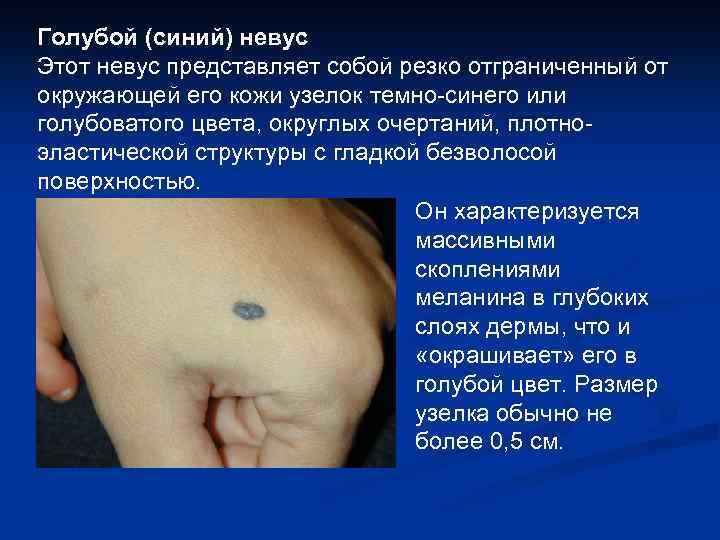
Голубой (синий) невус Этот невус представляет собой резко отграниченный от окружающей его кожи узелок темно-синего или голубоватого цвета, округлых очертаний, плотноэластической структуры с гладкой безволосой поверхностью. Он характеризуется массивными скоплениями меланина в глубоких слоях дермы, что и «окрашивает» его в голубой цвет. Размер узелка обычно не более 0, 5 см.

Невус Ота представляет собой своеобразное невоидное заболевание кожи лица в виде большого пигментного невуса в области иннервации I и II ветвей тройничного нерва. Клинически определяется темнокоричневая пигментация в различных отделах лица. Злокачественное перерождение невуса Ота происходит редко.
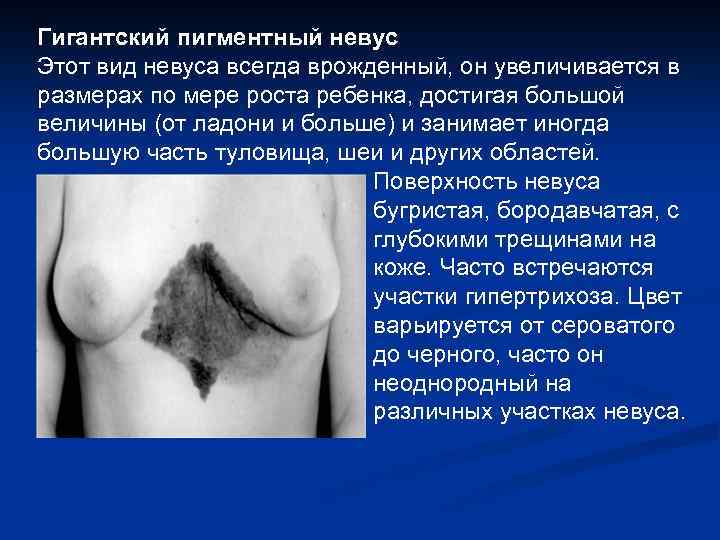
Гигантский пигментный невус Этот вид невуса всегда врожденный, он увеличивается в размерах по мере роста ребенка, достигая большой величины (от ладони и больше) и занимает иногда большую часть туловища, шеи и других областей. Поверхность невуса бугристая, бородавчатая, с глубокими трещинами на коже. Часто встречаются участки гипертрихоза. Цвет варьируется от сероватого до черного, часто он неоднородный на различных участках невуса.

Лечебная тактика при подозрении на пигментный пограничный и голубой невусы, особенно если они расположены на доступных инсоляции и часто травмируемых участках кожи, сводится к категорическому отказу любых травмирующих методов лечения, как то: • электрокоагуляция • криотерапия • применение различных прижигающих растворов • неполное хирургическое иссечение и т. д

Лечение: • Экономное хирургическое иссечение очага с окружающей кожей на расстоянии 0, 5 см во все стороны от границ невуса с подкожной жировой клетчаткой, что вполне достаточно для профилактики меланомы. • На лице, шее, ухе, пальцах из-за анатомических особенностей допустимо более экономное иссечение меланомоопасных невусов с отступлением от его границ на 0, 2 -0, 3 см. • При гигантских невусах, применяют поэтапное иссечение с последующей кожной пластикой. • Хирургическое иссечение невуса Ота невозможно. • При меланозе Дюбрейля , если хирургическое вмешательство невозможно, применяют лучевое лечение, которое часто приносит хороший эффект.

Меланоз Дюбрейля является невоидным заболеванием кожи и представляет собой предмеланомное поражение кожи. Клинически проявляется появлением одиночного, медленно растущего пигментного пятна с неправильными полициклическими очертаниями, без уплотнения в основании, как правило, светло-коричневого цвета. Со временем пятно приобретает темно-коричневый, затем черный цвет. Могут обнаруживаться депигментированные (просветленные) участки, что свидетельствует об очагах самопроизвольной регрессии. Наиболее частая локализация меланоза Дюбрейля — открытые участки кожного покрова, особенно лицо. Размер очагов наиболее часто — 2 -3 см в диаметре.

Интерес к этому заболеванию кожи обусловлен довольно частым переходом его в злокачественную меланому. Клинически это проявляется тем, что какая-либо из зон очага поражения приобретает узловой характер, поверхность становится папилломатозной, усиливается шелушение и может наступить эрозия. Вокруг пятна появляется эритема. Причины малигнизации, как и для других меланоопасных невусов, не установлены. В литературе имеются указания на роль механической травмы (ушиб, порез), а также инсоляции.

МЕЛАНОМОНЕОПАСНЫЕ НЕВУСЫ К меланомонеопасным невусам и невоидным состояниям относят поражения кожи, которые трудно дифференциально диагностировать (внешний вид не всегда является критерием опасности).
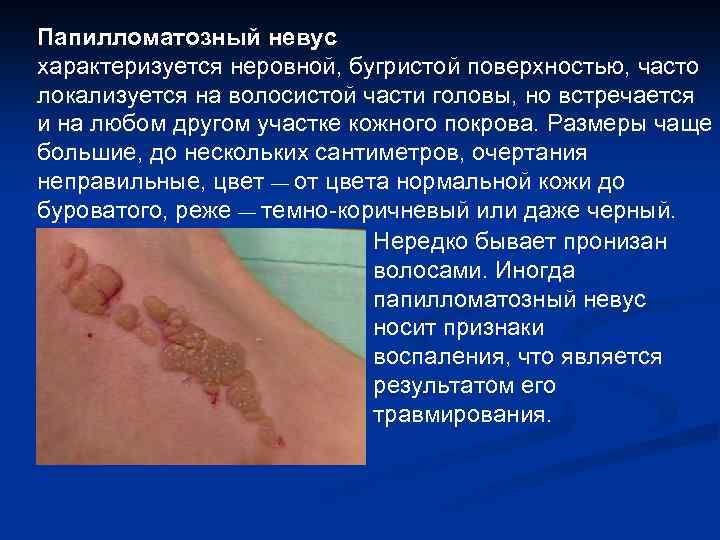
Папилломатозный невус характеризуется неровной, бугристой поверхностью, часто локализуется на волосистой части головы, но встречается и на любом другом участке кожного покрова. Размеры чаще большие, до нескольких сантиметров, очертания неправильные, цвет — от цвета нормальной кожи до буроватого, реже — темно-коричневый или даже черный. Нередко бывает пронизан волосами. Иногда папилломатозный невус носит признаки воспаления, что является результатом его травмирования.
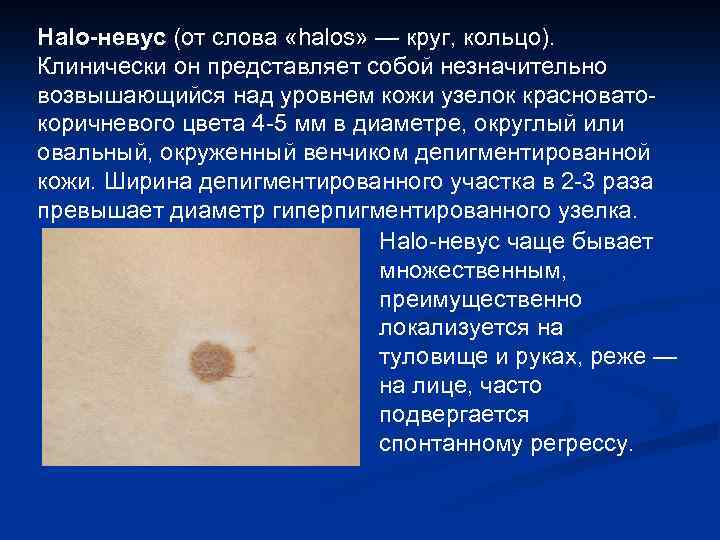
Halo-невус (от слова «halos» — круг, кольцо). Клинически он представляет собой незначительно возвышающийся над уровнем кожи узелок красноватокоричневого цвета 4 -5 мм в диаметре, округлый или овальный, окруженный венчиком депигментированной кожи. Ширина депигментированного участка в 2 -3 раза превышает диаметр гиперпигментированного узелка. Halo-невус чаще бывает множественным, преимущественно локализуется на туловище и руках, реже — на лице, часто подвергается спонтанному регрессу.
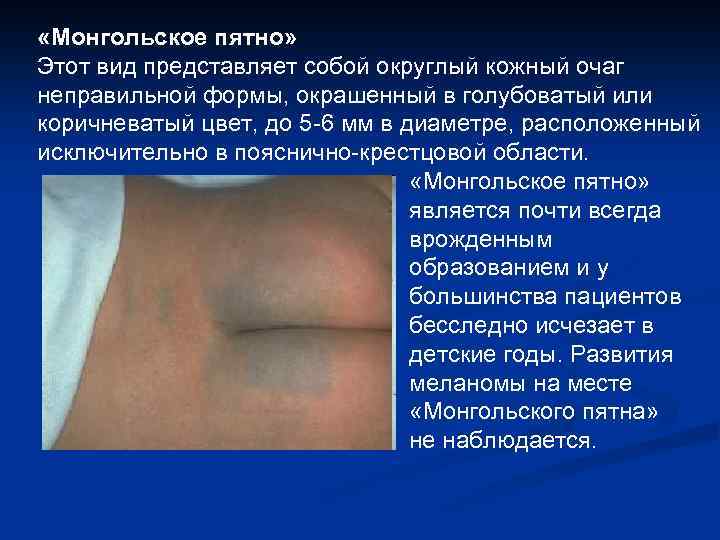
«Монгольское пятно» Этот вид представляет собой округлый кожный очаг неправильной формы, окрашенный в голубоватый или коричневатый цвет, до 5 -6 мм в диаметре, расположенный исключительно в пояснично-крестцовой области. «Монгольское пятно» является почти всегда врожденным образованием и у большинства пациентов бесследно исчезает в детские годы. Развития меланомы на месте «Монгольского пятна» не наблюдается.

Внутридермальный невус или обыкновенное родимое пятно, встречается практически у всех людей. Эти невусы располагаются на коже и слизистых оболочках. Чаще всего они врожденные, хотя могут появляться и в период внутриутробного развития, пигментация обычно коричневая. У подавляющего большинства людей родимые пятна не являются причиной косметических неудобств.
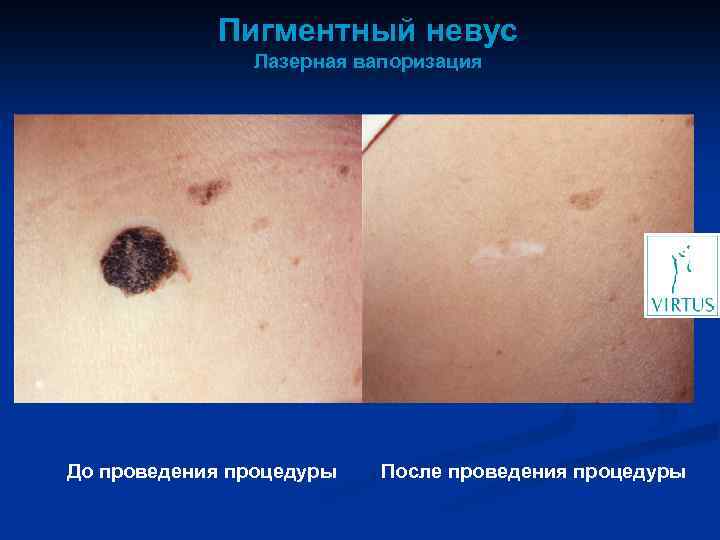
Пигментный невус Лазерная вапоризация До проведения процедуры После проведения процедуры
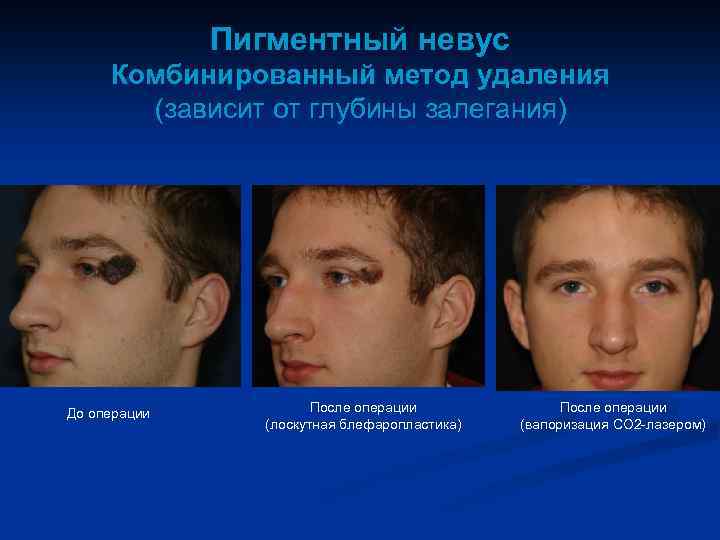
Пигментный невус Комбинированный метод удаления (зависит от глубины залегания) До операции После операции (лоскутная блефаропластика) После операции (вапоризация CO 2 -лазером)
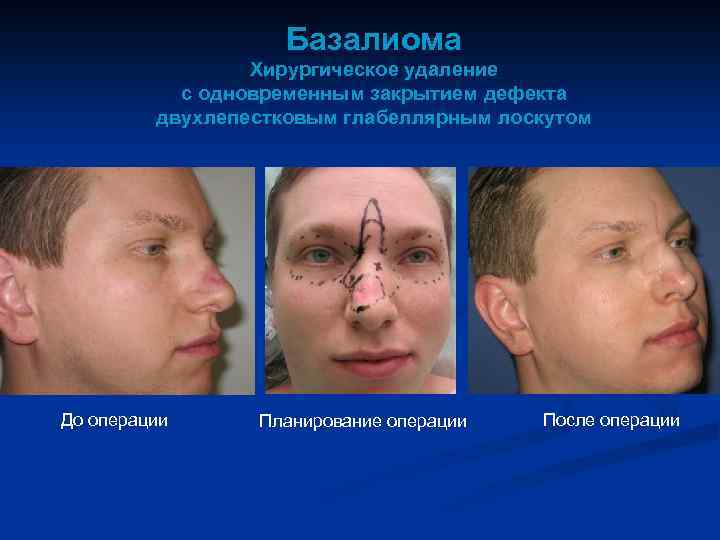
Базалиома Хирургическое удаление с одновременным закрытием дефекта двухлепестковым глабеллярным лоскутом До операции Планирование операции После операции

Спасибо за внимание!
01-Новообразования кожи.ppt