лекция Ушакова С.А.- ВПС У ДЕТЕЙ (Курган-2014).ppt
- Количество слайдов: 44

Новая нормативно-правовая база ПОРЯДКИ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ: Приказ Минздрава России от 25 октября 2012 г. № 440 н «Об утверждении порядка оказания медицинской помощи по профилю "детская кардиология"» Приказ Минздрава России № 441 н от 25 октября 2012 г. «Об утверждении порядка оказания медицинской помощи детям по профилю "ревматология" » Приказ Минздрава России от 21 декабря 2012 г. N 1348 н «Об утверждении порядка прохождения несовершеннолетними диспансерного наблюдения, в том числе в период обучения и воспитания в образовательных учреждениях » Приказ Минздрава России от 21 декабря 2012 г. N 1346 н «О порядке прохождения несовершеннолетними медицинских осмотров, в том числе при поступлении в образовательные учреждения и в период обучения в них »

Кардиологический скрининг 1 месяц – эхокардиография 1 год – ЭКГ 7 лет – ЭКГ , эхокардиография 10 лет – ЭКГ 14 лет - ЭКГ, эхокардиография 15 лет , 16 лет и 17 лет – ЭКГ См. электронную папку!

ГБОУ ВПО Тюменская медицинская академия Кафедра педиатрии ФПК и ППС Заведующая кафедрой – профессор А. Д. Петрушина ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА В ПРАКТИКЕ ВРАЧА ПЕДИАТРА С. А. Ушакова июнь 2014 г.
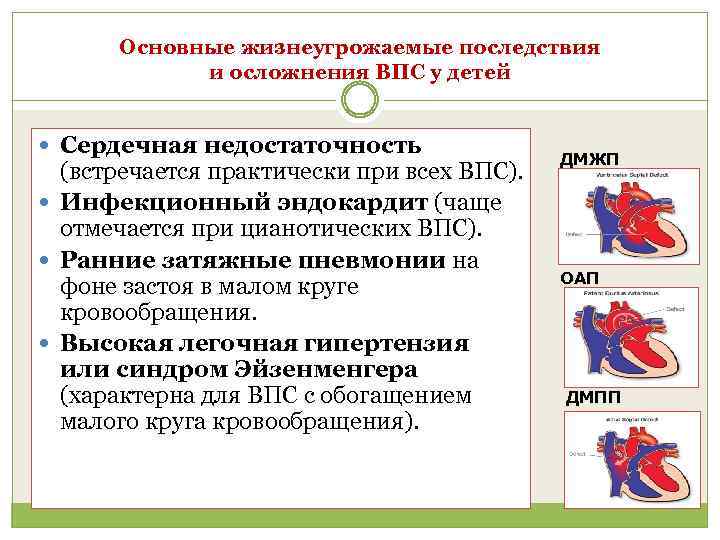
Основные жизнеугрожаемые последствия и осложнения ВПС у детей Сердечная недостаточность (встречается практически при всех ВПС). Инфекционный эндокардит (чаще отмечается при цианотических ВПС). Ранние затяжные пневмонии на фоне застоя в малом круге кровообращения. Высокая легочная гипертензия или синдром Эйзенменгера (характерна для ВПС с обогащением малого круга кровообращения). ДМЖП ОАП ДМПП
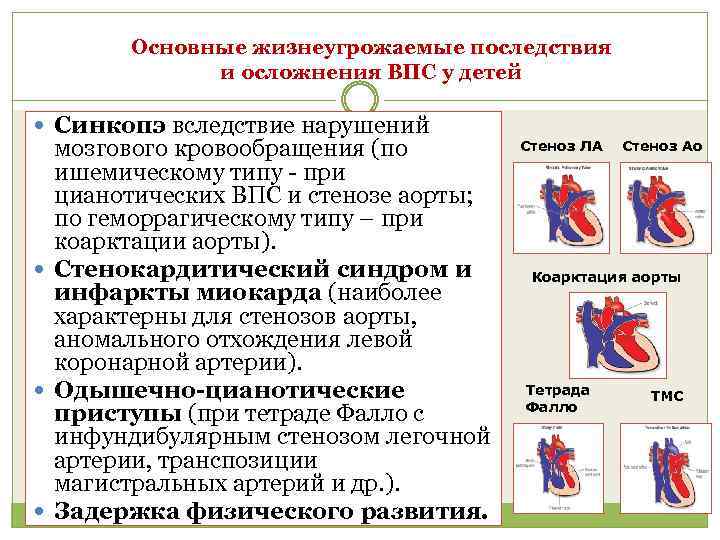
Основные жизнеугрожаемые последствия и осложнения ВПС у детей Синкопэ вследствие нарушений мозгового кровообращения (по ишемическому типу - при цианотических ВПС и стенозе аорты; по геморрагическому типу – при коарктации аорты). Стенокардитический синдром и инфаркты миокарда (наиболее характерны для стенозов аорты, аномального отхождения левой коронарной артерии). Одышечно-цианотические приступы (при тетраде Фалло с инфундибулярным стенозом легочной артерии, транспозиции магистральных артерий и др. ). Задержка физического развития. Стеноз ЛА Стеноз Ао Коарктация аорты Тетрада Фалло ТМС

Факторы диагностического внимания для участковых педиатров с целью ранней диагностики врожденных заболеваний сердца








ТАКТИКА ВЕДЕНИЯ детей раннего возраста с врожденными пороками сердца на педиатрическом участке

Основные направления работы врача педиатра с детьми 1 года жизни с заболеваниями сердца o o o o o Тесный контакт и взаимодействие с родителями ребенка Налаживание правильного кормления Контроль за прибавкой в массе тела, температурой тела Профилактика и коррекция железодефицитной анемии Оценка степени выраженности симптомов сердечной недостаточности Оценка эффективности и возможных побочных реакций при назначении лекарственных препаратов Умение произвести перерасчет дигоксина на изменившуюся массу тела Профилактика инфекционного эндокардита Адекватное решение вопроса о проведении профилактической вакцинации Противопоказания - выраженная недостаточность (более IIА стадии), сложные цианотические пороки, текущий подострый инфекционный эндокардит. o o Оформление инвалидности при наличии сердечной недостаточности 2 -3 стадии Взаимодействие с детским кардиологом, кардиохирургом

Основные группы наблюдения детей 1 -го года с ВПС на участке o Пациенты, которым операция не нужна ь ь ь Небольшие межжелудочковые дефекты без НК: - основное внимание необходимо уделить профилактике инфекционного эндокардита. Небольшие вторичные ДМПП без НК Незначительные стенозы аорты, легочной артерии без НК o Пациенты в ожидании операции ь Со значительным лево-правосторонним ь ь шунтом (септальные дефекты, ОАП) с риском респираторных инфекций и сердечной недостаточности. Нуждаются в поддерживающей терапии диуретиками, дигоксином, ИАПФ (? ). Дети с тетрадой Фалло с риском развития одышечноцианотических приступов. Для профилактики приступов – В-адреноблокаторы (пропранолол). Группа риска - профилактика инфекционного эндокардита.

Основные группы наблюдения детей 1 -го года с ВПС на участке o Пациенты успешно прооперированные с остаточными нарушениями или без них ь ь При симптомах НК - могут нуждаться в медикаментозной терапии сердечными гликозидами, диуретиками и ингибиторами АПФ. По показаниям – профилактика инфекционного эндокардита. При с-ме артериальной гипертензии после устранения коарктации аорты нуждаются в гипотензивной терапии (предпочтение - В-адреноблокаторы, ингибиторы АПФ). При эндоваскулярной коррекции ДМПП, ОАП – дезагреганты (аспирин в малых дозах) в течение 3 мес - профилактика инфекционного эндокардита в течение 6 мес o Пациенты в состоянии неоперабельности из-за органического поражения ЦНС, септического эндокардита, высокой легочной гипертензии (с рассмотрением специалистом возможности медикаментозной коррекции каптоприлом, силденафилом и др. ).

Устройство для эндоваскулярного закрытия септальных дефектов

Устройство для эндоваскулярного закрытия артериального протока

Врачам - для использования в работе См. электронные материалы

Рабочая классификация сердечной недостаточности у детей . (Белоконь Н. А. , 1987) степень Левожелудочковая недостаточность Правожелудочковая недостаточность I Признаки сердечной недостаточности в покое отсутствуют и появляются после нагрузки в виде тахикардии и одышки IIА ЧСС и ЧДД увеличены соответственно на 15 -30 и 30 -50% относительно нормы ( в мин) Печень выступает на 2 -3 см изпод реберной дуги IIБ ЧСС и ЧДД увеличены соответственно на 30 -50 и 50 -70% относительно нормы (в мин); возможны акроцианоз, навязчивый кашель, влажные мелкопузырчатые хрипы в легких Печень выступает на 3 -5 см изпод реберной дуги III ЧСС и ЧДД увеличены соответственно на 50 -60 и 70 -100% относительно нормы (в мин): клиника угрожающего отека и отека легких Гепатомегалия, отечный синдром (отеки на ногах, гидроторакс, гидроперикард, асцит) Оценка тяжести сердечной недостаточности у детей раннего возраста затруднена лабильностью клинических симптомов и частой связью с экстракардиальными причинами.

Классификация функциональных классов сердечной недостаточности, адаптированная к детям 1 -го года Modified Ross Heart Failure Classification for Children o Класс I - бессимптомная o Класс II - легкое тахипноэ или потливость при кормлении детей o Класс III – отчетливое тахипноэ или потливость при кормлении детей, удлинение времени кормления и задержка развития o Класс IV - такие симптомы, как тахипноэ с втяжением уступчивых мест грудной клетки, кряхтением, или потливость в покое Heart Failure in Children: Part I: History, Etiology, and Pathophysiology Daphne T. Hsu and Gail D. Pearson // Circ Heart Fail 2009; 2; 63 -70

Поддерживающее лечение ребенка 1 -го года с сердечной недостаточностью на амбулаторном этапе Важен тесный контакт и взаимодействие с родителями ребенка! o o Ш Обсудить с родителями заболевание их ребенка и объяснить, что значит сердечная недостаточность. Разработать четкий план действий в зависимости от течения заболевания и эффективности его лечения. Рассмотреть вопросы питания, режима и физических нагрузок. Какие медикаменты ребенок должен получать, в каких дозах и в каком режиме. Предупредить о возможных побочных действиях. Необходимость хранения лекарств в недоступных для детей местах ! Ш Ш При каких симптомах следует обратиться к врачу: лихорадка, гастроинтестинальные нарушения, нарушения ритма сердца , обмороки, снижение переносимости нагрузок и т. п.

См. электронные материалы

Поддерживающее лечение ребенка 1 -го года с сердечной недостаточностью на амбулаторном этапе Питание ребенка с сердечной недостаточностью o Должно быть дробным (на 1 -2 кормления больше, но меньшим объемом), для грудных детей – только сцеженным молоком, а при тяжелой декомпенсации – через зонд (частично или полностью). o Повышенная калорийность питания для поддержания роста, поскольку метаболические потребности при недостаточности кровообращения возрастают. У грудных детей потребность в калориях может достигать 130 -150 ккал/кг/сут. Усилия, затрачиваемые при высасывании 150 мл молока, сравнивают с быстрым подъемом на 3 -й этаж. Назначение лечебных смесей по показаниям o При лактазной недостаточности, дисбактериозе кишечника, дискинезиях ЖКТ показано использование специальных антирефлюксных или низколактозных смесей.

Поддерживающее лечение ребенка 1 -го года с сердечной недостаточностью на амбулаторном этапе Стратегическая цель медикаментозного лечения застойной сердечной недостаточности - модулирование активности нейрогуморальных систем симпатико-адреналовой и ренин-ангиотензинальдостероновой, определяющих прогрессирование хронической сердечной недостаточности любой этиологии. Основные лекарственные средства, применяемые в педиатрической практике: o ИНГИБИТОРЫ АПФ o ДИУРЕТИКИ o СЕРДЕЧНЫЕ ГЛИКОЗИДЫ В педиатрии - уровень доказательности С (мнения экспертов, серии исследований, стандарты помощи) Источники информации: ь ь Национальное руководство по педиатрии. – Москва, 2009. Национальный педиатрический формуляр. - Москва, 2009. Heart Failure in Children: Part II: Diagnosis, Treatment, and Future Directions //Circ Heart Fail 2009; 2; 490 -498 www. emedsine. medscape. com Pediatrics: Cardiac Disease (Update Apr 2010)

Cochrane Database Syst Rev. 2009; (1): CD 007037 Β-блокаторы при застойной сердечной недостаточности у детей o o o ЦЕЛЬ: оценить влияние блокаторов бета-адренорецепторову детей с сердечной недостаточностью. СТРАТЕГИЯ ПОИСКА: Поиск рандомизированных контролируемых испытаний у детей с 1966 г. по январь 2008 г. ОСНОВНЫЕ РЕЗУЛЬТАТЫ: Из трех исследований с общим числом 203 участников были определены два небольших исследования (20 и 22 детей, соответственно), показавших улучшение сердечной недостаточности. Но более широкое исследование с 161 участником, не свидетельствует о пользе, по сравнению с плацебо (56% улучшения в группах на лечении и на плацебо, р=0, 74). Тем не менее, исследования были организованы на различном методическом уровне, поэтому результаты не могут корректно сравниваться друг с другом. o ВЫВОДЫ: 1. На сегодня не достаточно данных, чтобы рекомендовать или препятствовать использованию βблокаторов у детей с сердечной недостаточностью. 2. Необходимы дальнейшие исследования эффективности β -блокаторов у детей на единой методической основе. . Frobel AK, Hulpke-Wette M, Schmidt KG, Läer S. , 2009

Поддерживающее лечение ребенка 1 -го года с сердечной недостаточностью на амбулаторном этапе o Ключевую роль в длительной терапии больных играют ИНГИБИТОРЫ АПФ в негипотензивных дозах, позволяющие защищать органы-мишени от необратимых изменений. o Ингибиторы АПФ можно назначать при любой стадии сердечной недостаточности как монотерапию, так и в комбинации с дигоксином и диуретиками, за исключением калийсберегающих диуретиков. o Спорным вопросом в педиатрии остается возможность применения ингибиторов АПФ в дооперационном ведении детей с ВПС с левоправым шунтированием в связи с теоретической возможностью увеличения объема сбрасываемой крови через дефект на фоне лекарственной вазодилатации сосудов малого круга кровообращения.

Поддерживающее лечение ребенка 1 -го года с сердечной недостаточностью на амбулаторном этапе КАПТОПРИЛ - начальная доза составляет 0, 050, 1 мг/кг сут в 3 приема. Максимальная суточная доза каптоприла 0, 3 -0, 5 мг/кг. o o Необходимо измерение АД каждые 30 минут в течение первых 2 часов от дачи 1 дозы препарата (в последующем – при каждом увеличении дозы). Допустимым считается снижение АД не более 10% от исходного. Дозу увеличивают, прибавляя начальную, каждые 7 дней до достижения оптимальной суточной. При необходимости скорость титрования может быть увеличена. o Длительность использования определяется показаниями гемодинамики (3 -6 месяцев и более). o Побочные действия - кашель, азотемия, гиперкалиемия, гипотония встречаются относительно нечасто, но требуют контроля.

Ингибиторы АПФ в лечении детей с недостаточностью кровообращения при ВПС доказательная база o Систематический обзор применения ИАПФ у детей с сердечной недостаточностью, обобщивший 4 маленьких нерандомизированных исследования у детей с лево-правыми шунтами (септальные дефекты, открытый артериальный проток, атриовентрикулярная коммуникация и др. ), включал 49 детей. o Полученные результаты были неоднозначны: повышение темпов роста замечено у некоторых детей как на лечении каптоприлом, так и эналаприлом, но при этом отмечено повышение частоты почечной недостаточности, в частности, у недоношенных и очень маленьких детей. Momma K. ACE inhibitors in pediatric patients with heart failure. //Paediatr Drugs. 2006; 8: 55– 69.

Поддерживающее лечение ребенка 1 -го года с сердечной недостаточностью на амбулаторном этапе ДИУРЕТИКИ o составляют основу коррекции сердечной недостаточности в дооперационном периоде у детей с декомпенсированными ВПС с перегрузкой объемом и с перегрузкой давлением; o обычно назначают при II Б-III стадии сердечной недостаточности при задержке жидкости в организме и наличии отеков. Принципы назначения мочегонных препаратов : o назначение слабейшего из эффективных у данного больного диуретиков; o начало лечения с меньших доз с постепенным их увеличением, что позволяет избежать быстрого схождения жидкости и электролитных нарушений.

Поддерживающее лечение ребенка 1 -го года с сердечной недостаточностью на амбулаторном этапе Средние суточные дозы диуретиков у детей: Верошпирон (альдактон) внутрь первые 5 дней 5 -6 мг/кг/сут, затем 2 -3 мг/кг/сут Гипотиазид внутрь 2 -3 мг/кг/сут Фуросемид (лазикс) внутрь, в/в (1% раствор), в/м 1 -2 мг/кг/cут o После устранения отеков дозу препарата обычно снижают. Для сохранения достигнутого уровня компенсации сердца используют диуретики в комплексе с ингибиторами АПФ и сердечными гликозидами.

Поддерживающее лечение ребенка 1 -го года с сердечной недостаточностью на амбулаторном этапе СЕРДЕЧНЫЕ ГЛИКОЗИДЫ – ДИГОКСИН o Назначение дигоксина патогенетически обосновано больным с систолической дисфункцией с низкой фракцией выброса, кардиомегалией, тахикардией, как правило, в сочетании с диуретиками и ингибиторами АПФ. o Тенденция к применению дигоксина в относительно небольших дозах 0, 005 - 0, 01 мг/кг в сутки в 2 приема как в период начальной дигитализации, так и при длительной поддерживающей терапии (нейрогуморальная модуляция).
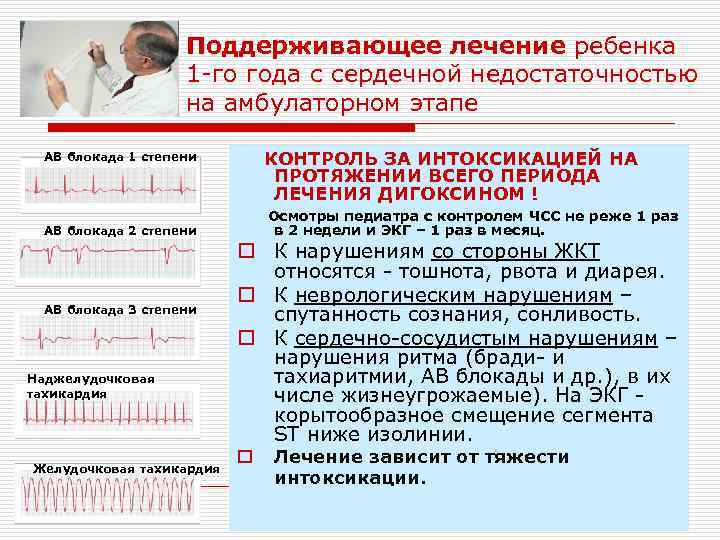
Поддерживающее лечение ребенка 1 -го года с сердечной недостаточностью на амбулаторном этапе АВ блокада 1 степени КОНТРОЛЬ ЗА ИНТОКСИКАЦИЕЙ НА ПРОТЯЖЕНИИ ВСЕГО ПЕРИОДА ЛЕЧЕНИЯ ДИГОКСИНОМ ! АВ блокада 2 степени АВ блокада 3 степени Наджелудочковая тахикардия Желудочковая тахикардия Осмотры педиатра с контролем ЧСС не реже 1 раз в 2 недели и ЭКГ – 1 раз в месяц. o К нарушениям со стороны ЖКТ относятся - тошнота, рвота и диарея. o К неврологическим нарушениям – спутанность сознания, сонливость. o К сердечно-сосудистым нарушениям – нарушения ритма (бради- и тахиаритмии, АВ блокады и др. ), в их числе жизнеугрожаемые). На ЭКГ корытообразное смещение сегмента ST ниже изолинии. o Лечение зависит от тяжести интоксикации.

Поддерживающее лечение ребенка 1 -го года с сердечной недостаточностью на амбулаторном этапе o Одышечно-цианотические или гипоксемические приступы - характерное проявление нарушений кровообращения при цианотичных ВПС с обеднением малого круга кровообращения, в частности, при тетраде Фалло. o Для профилактики приступов назначается Вадреноблокатор пропранолол (анаприлин) в дозе 1 мг/кг в сутки под контролем ЧСС и АД. o Не показаны сердечные гликозиды и диуретики! У детей 1 -го года жизни с ВПС медикаментозное лечение не является альтернативой оперативному ! При наличии симптомов недостаточности кровообращения показания к операции носят, как правило, абсолютный характер в любом возрасте.

ГРУППА ВЫСОКОГО РИСКА ПО РАЗВИТИЮ ИНФЕКЦИОННОГО ЭНДОКАРДИТА (ИЭ) У ДЕТЕЙ С ВПС o ь ь ь q q Врождённые пороки сердца: неоперированные пороки "синего" типа, включая паллиативные шунты и кондуиты; радикальное оперативное или катетерное вмешательство с протезированием или имплантацией какого-либо устройства в течение первых 6 месяцев после операции; наличие остаточных послеоперационных дефектов в месте протезирования или имплантации какого-либо устройства, препятствующих образованию нормального эндотелия. Протезированные клапаны ИЭ в анамнезе o Родители должны быть информированы о риске развития и профилактике эндокардита, о важности поддержания хорошего состояния полости рта, о симптомах, указывающих на развитие ИЭ • Prevention of Infective Endocarditis. Guidelines From the American Heart Association //Circulation published online Apr 19, 2007 • Guidelines on the prevention, diagnosis, and treatment of infective endocarditis (European Society of Cardiology, new version 2009)

ГРУППА ВЫСОКОГО РИСКА ПО РАЗВИТИЮ ИНФЕКЦИОННОГО ЭНДОКАРДИТА (ИЭ) У ДЕТЕЙ С ВПС o v v Антибиотикопрофилактика показана пациентам из группы высокого риска : при стоматологических манипуляциях на дёснах или параапикальной области зубов или при нарушении целостности слизистой ротовой полости; при манипуляциях на дыхательных путях или инфицированной коже, её придатках или опорнодвигательном аппарате. * Следующие процедуры и события - не нужна профилактика: инъекции анестетиков через неинфицированные ткани, рентгенография зубов, размещение протезов или съемных ортодонтических аппаратов, настройка ортодонтических аппаратов, брекетов, выпадение молочных зубов и кровотечения при травмах губ или слизистой оболочки полости рта. o Не рекомендуется рутинная профилактика при манипуляциях на мочеполовых органах или желудочнокишечном тракте.

ПРОФИЛАКТИКА ИНФЕКЦИОННОГО ЭНДОКАРДИТА У ДЕТЕЙ С ВПС o Схемы профилактики существенно не изменились: Рекомендован приём амоксициллина детям внутрь 50 мг/кг за 30 -60 минут до манипуляции или в/м или в/в введение ампициллина (альтернатива - цефазолин или цефтриаксон). При аллергии на пенициллины клиндамицин или азитромицин внутрь. o Любые эпизоды инфекции у пациентов из группы риска должны незамедлительно лечиться для снижения риска развития инфекционного эндокардита ! o Антистрептококковых антибиотиков с целью перекрытия входных ворот для инфекционного эндокардита требуют отиты, мастоидиты, ангины, инфицированные кожные поражения – панариций, импетиго.

РАННЯЯ ДИАГНОСТИКА ИНФЕКЦИОННОГО ЭНДОКАРДИТА В целях ранней диагностики особое внимание придается: o «застывшей» кривой динамики веса, нарастанию признаков недостаточности кровообращения; o периодическому появлению субфебрилитета, бледности, снижения толерантности к нагрузке, артралгий, миалгий, необычных сыпей на коже; o усилению «старых» и появлению «новых» шумов в сердце; o нарастающей анемизации, периодическому ускорению СОЭ, умеренному нейтрофильному лейкоцитозу, диспротеинемии, изменениям в анализах мочи и др. Основной диагностический метод – эхокардиография. Guidelines on the prevention, diagnosis, and treatment of infective endocarditis (European Society of Cardiology, new version 2009)

Профилактика и своевременное лечение железодефицитных анемий у детей с ВПС и сердечной недостаточностью При «синих» ВПС неблагоприятные последствия анемии: o уменьшая видимый цианоз, скрывает тяжесть заболевания; o снижается возможность доставки кислорода к тканям. У пациентов с анемией гипоксические приступы протекают чаще, тяжелее и чреваты мозговыми осложнениями. ь При синих ВПС с учетом компенсаторной полицитемии диагноз релятивной (относительной) анемии ставится при Нв менее 150 г/л, снижении эритроцитов менее 4, 5 млн. Рекомендуется прием препаратов железа в дозе 1, 5 -2 мг/кг в сутки. При «бледных» ВПС при анемии усиливаются проявления сердечной недостаточности (одышка, тахикардия). ь Диагностика и лечение железодефицитной анемии по общепринятым стандартам.

Критерии эффективности диспансеризации у детей с корригированными ВПС o o o Отсутствие жалоб и клинических симптомов декомпенсации Нормализация системного и легочного давления Исчезновение или значительное уменьшение ЭКГ признаков гипертрофии миокарда Исчезновение нарушений ритма сердца и проводимости Отсутствие клинических и лабораторных признаков инфекционного эндокардита Хорошая переносимость обычных физических нагрузок. o Ребенок с прооперированным сердцем, даже при отличном исходе операции, не может быть приравнен к здоровому ребенку

Рекомендуемая литература + 1. Белозеров Ю. М. Детская кардиология. -М. : Медицина, 2005. 2. Мутафьян О. А. Врожденные пороки сердца у детей. СПб: Невский диалект, 2002. 3. Шарыкин А. С. Врожденные пороки сердца: руководство для врачей педиатров и неонатологов. – М. , 2005.

Туманян М. Р. , 2004 См. электронные материалы
Спасибо за внимание ! E-mail для контактов: ushakova_tgma@mail. ru
лекция Ушакова С.А.- ВПС У ДЕТЕЙ (Курган-2014).ppt