Антиконвульсанты итог.ppt
- Количество слайдов: 47

Нормотимики Гипнотики Антиконвульсанты

Нормотимики (стабилизаторы настроения, тимоизолептики) представляют собой разнообразную группу препаратов, применяемых преимущественно для лечения маниакально-депрессивного психоза (биполярного расстройства). Препараты данной группы сглаживают проявления циркулярных аффективных нарушений (колебаний настроения патологического характера). Эффективны при лечении маниакальных и, в меньшей степени, депрессивных состояний.

Наиболее распространенные нормотимики v литий (ЛИТИЯ КАРБОНАТ, ЛИТИЯ ОКСИБУТИРАТ)

v противоэпилептические средства: вальпроаты карбамазепин клоназепам, ламотриджин, топирамат, габапентин, вигабатрин

История создания нормотимиков Терапевтическое значение лития было открыто Кейдом, который в 1949 году случайно заметил его успокаивающее воздействие на животных. Позже он испытал литий на 10 больных с манией и добился значительного улучшения их состояния. Вскоре после этого литий стал использоваться в терапевтических целях в Австралии и Европе. В США, однако, вплоть до 1970 года было запрещено использовать литий, поскольку в 1940 г. были зафиксированы случаи тяжелого, иногда смертельного отравления литием, употреблявшимся как заменитель соли (кардиологи предложили заменять в пищевом рационе больных артериальной гипертензией и сердечной недостаточностью часть поваренной соли лития хлоридом). Это привело у многих пациентов к тяжелой интоксикации, даже с летальным исходом. Клиническое применение лития в США было разрешено уже тогда, когда проведенные в Европе исследования вне всякого сомнения доказали его эффективность при лечении маниакальных состояний.

Механизм действия • Ион лития в терапевтической концентрации не оказывает психотропного действия у здоровых людей (не вызывает седативный эффект, депрессию или эйфорию). У больных маниакально-депрессивным психозом литий проявляет антиманиакальные и нормотимические свойства (нормализует настроение при мании и депрессии).
• В ЦНС литий тормозит вызываемое деполяризацией и ионами кальция освобождение дофамина и норадреналина, повышает нейрональный захват и пресинаптическое депонирование этих нейромедиаторов, не влияет на рецепторы дофамина и адренорецепторы; в гиппокампе увеличивает выделение серотонина; стимулирует синтез ацетилхолина.

Стандарты терапиии Показания к назначению солей лития — купирование острой мании и предупреждение рецидива маниакально-депрессивного психоза. Терапию проводят только при достаточном содержании ионов натрия и нормальной функции сердечнососудистой системы и почек. При остром приступе мании соли лития уменьшают экспансивноэйфорические нарушения настроения и чрезмерные побуждения. v Лечебный эффект наступает медленно — через 8 — 10 дней. Профилактическое действие направлено на удлинение интервалов между фазами маниакальнодепрессивного психоза, подавление как маниакальной, так депрессивной фазы. К терапии солями лития чувствительны только 60 — 80 % больных. v

v Для стандартных препаратов максимальный уровень в плазме крови обнаруживается через 1, 5 -2 часа после приема; существуют также препараты пролонгированного действия, которые достигают максимального уровня через 4 -5 часов после приема. v Пациенту дают 600 мг лития и спустя сутки измеряют концентрацию лития в крови, после чего по номограмме определяют примерную суточную дозу. Примерная начальная дозировка по 300 мг 3 р/д. , пожилым или больным с заболеваниями почек по 150 -300 мг 2 р/д. v Литий имеет малую широту терапевтического действия, поэтому необходим контроль за его концентрацией в крови (анализ проводят через 8 — 10 ч последнего приема).

• • Биохимические показатели Эндогенный литий 0, 1 -0, 4 ммоль/л Эффект препаратов лития наступает при концентрации выше значения 0, 6 ммоль/л Максимальная концентрация 1, 4 ммоль/л Терапевтическая концентрация 0, 6 -1, 4 ммоль/л

Пробы крови ü Берутся примерно через 12 часов последнего приема; ü В начале терапии каждые 5 дней для подбора дозы; ü Когда концентрация стабилизируется, берутся реже (1 р/мес) ü У стабильных пациентов берутся каждые 3— 6 месяцев ü Берутся немедленно при подозрении на интоксикацию

• Купирование мании наступает приеме препарата в течении 8 -12 недель. • После отмены лития маниакальные или депрессивные эпизоды могут возобновиться (внезапное прекращение терапии литием - возникают маниакальные или депрессивные состояния в теч. 3 мес. ). • При постепенной отмене лития (в течение 2 -4 недель) риск ранних рецидивов уменьшается. • Уменьшают прием лития не больше чем на 300 мг в месяц.

Противопоказания • • • при заболеваниях сердечно-сосудистой системы, почек, печени, язвенной болезни, холецистите, дисфункции щитовидной железы, катаракте, повышенной чувствительности, беременности, на период лечения прекращают грудное вскармливание

Гипнотики (снотворные средства)

• облегчают засыпание, повышают глубину и продолжительность сна, применяются для лечения бессонницы (инсомнии).

Термины «бессонница» или «инсомния» означают нарушения количества, качества или времени сна, которые сопровождаются ухудшением дневного психофизиологического функционирования — сонливостью в дневное время, тревогой, трудностями в концентрации внимания, ослаблением памяти, утренней головной болью, артериальной гипертензией (преимущественно утренней и диастолической).

Этиологические факторы бессонницы: q перемена часовых поясов, q стресс, q невротическое состояние, q депрессия, q шизофрения, q злоупотребление алкоголем, q эндокринно-обменные заболевания, q органические нарушения мозга, q боль, q патологические синдромы во сне (апноэ, двигательные расстройства типа миоклонуса).

Клинические варианты бессонницы: • пресомническая (ранняя) — затрудненное засыпание с удлинением времени наступления сна более чем на 30 мин (иногда формируются «боязнь постели» , «ритуалы отхода ко сну» ). Наиболее успешно поддается терапии;

• интрасомническая (средняя) — частые ночные пробуждения, после которых пациент долго не может заснуть, с ощущением поверхностного сна; • постсомническая (поздняя)-мучительные ранние пробуждения, когда больной, чувствуя себя невыспавшимся, не может заснуть.

Классификация снотворных v. Производные бензодиазепина: • • • НИТРАЗЕПАМ ФЛУНИТРАЗЕПАМ ТЕМАЗЕПАМ ОКСАЗЕПАМ ТРИАЗОЛАМ
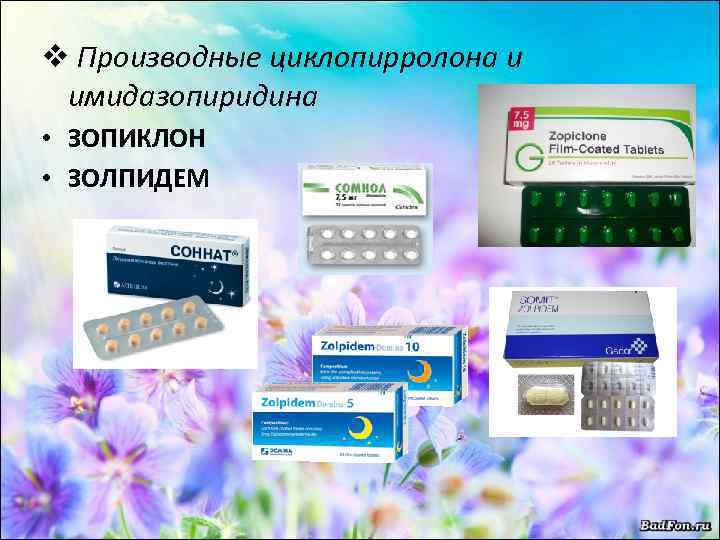
v Производные циклопирролона и имидазопиридина • ЗОПИКЛОН • ЗОЛПИДЕМ

v. Производные алифатического ряда НАТРИЯ ОКСИБУТИРАТ

v Производные этаноламина • ДОКСИЛАМИН v Барбитураты • ФЕНОБАРБИТАЛ • ЭТАМИНАЛ-НАТРИЙ

Основные принципы фармакотерапии бессонницы: • терапию начинают с гигиенических мероприятий, психотерапии, ауторелаксации и приема растительных седативных средств; • предпочитают снотворные средства с коротким эффектом (оксазепам, зопиклон, золпидем, доксиламин); • при эпизодической бессоннице снотворные средства назначают по необходимости;

• желательно назначать снотворные средства в минимальных дозах в прерывистом режиме — через день, два дня, на третий день, только на выходные; • продолжительность курса терапии не должна превышать 3 — 4 нед. , при потребности в длительном лечении проводят «лекарственные каникулы» (перерывы в назначении), препараты отменяют в течение 1 — 2 мес, снижая дозу на 25 % за четверть периода отмены;

• пациентам старшего возраста рекомендуют принимать снотворные средства в половинной дозе, особенно тщательно контролируют взаимодействие снотворных средств с другими препаратами, учитывают нарушения когнитивных функций, удлинение периода полуэлиминации, большую опасность кумуляции, синдрома отдачи, лекарственной зависимости 1; • в случаях апноэ во сне прием снотворных средств не допустим;

• если объективно регистрируемая продолжительность сна составляет не менее 6 ч, при субъективной неудовлетворенности (искаженное восприятие сна или агнозия сна) вместо фармакотерапии используют психотерапию.

Снотворные средства не назначают амбулаторно летчикам, водителям транспорта, строителям, работающим на высоте, операторам, выполняющим ответственную работу, и другим людям, профессия которых требует быстрых психических и двигательных реакций, а также при беременности и грудном вскармливании.

Противоэпилептические средства (антиконвульсанты) • предупреждают и снижают по частоте и интенсивности судорожные припадки и соответствующие им эквиваленты при эпилепсии.

Механизм действия Патогенез эпилепсии обусловлен функционированием в головном мозге эпилептогенного очага. Он состоит из нейронов с патологически измененными мембранами, имеющими повышенную проницаемость для ионов Na и Ca. Эти нейроны, спонтанно генерируя высокочастотные потенциалы действия, образуют гиперсинхронный разряд. В центре эпилептогенного очага находятся постоянно «эпилептично» функционирующие нейроны, по периферии локализованы «дремлющие» нейроны. Их включение в импульсную активность повышает мощность гиперсинхронного разряда.

• Чаще всего эпилептогенный очаг формируется в структурах с низким порогом возбуждения — медиобазальных отделах коры больших полушарий, гиппокампе, амигдале, таламусе, ретикулярной формации среднего мозга. При эпилепсии нарушается функция тормозящих ГАМК -ергических синапсов, возрастает функция синапсов, выделяющих возбуждающие аминокислоты — глутаминовую и аспарагиновую. Уменьшение работы тормозящих синапсов всего на 20 % сопровождается развитием судорожных припадков.
• Противоэпилептические средства, оказывающие лечебное действие при тонико-клонических припадках (дифенин, карбамазепин, вальпроаты, ламотриджин, топирамат), пролонгируют инактивированное состояние натриевых каналов и замедляют реполяризацию. Это отодвигает наступление следующего потенциала действия и приводит к более редкой генерации разрядов в нейронах.
• Препараты, эффективные при абсансах (этосуксимид, вальпроаты), блокируют Гканалы, подавляют потенциалы действия кальциевого типа в таламусе, устраняют их возбуждающее воздействие на кору, обладают нейропротективным влиянием.
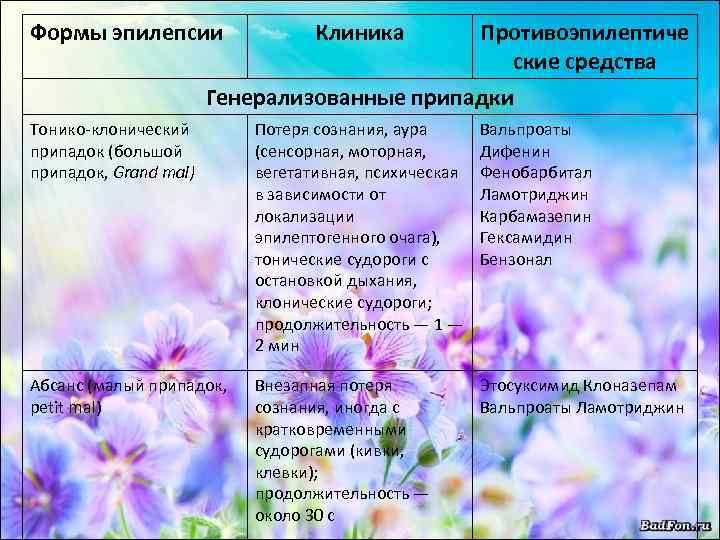
Формы эпилепсии Клиника Противоэпилептиче ские средства Генерализованные припадки Тонико-клонический припадок (большой припадок, Grand mal) Потеря сознания, аура (сенсорная, моторная, вегетативная, психическая в зависимости от локализации эпилептогенного очага), тонические судороги с остановкой дыхания, клонические судороги; продолжительность — 1 — 2 мин Вальпроаты Дифенин Фенобарбитал Ламотриджин Карбамазепин Гексамидин Бензонал Абсанс (малый припадок, petit mal) Внезапная потеря сознания, иногда с кратковременными судорогами (кивки, клевки); продолжительность — около 30 с Этосуксимид Клоназепам Вальпроаты Ламотриджин

Миоклонус-эпилепсия Кратковременные (иногда Вальпроаты Клоназепам в течение 1 с) внезапные Нитразепам Пирацетам (8 сокращения мышц одной — 24 г в сутки) конечности или генерализованные сокращения мышц без потери сознания Парциальные припадки Простые припадки Различные симптомы в зависимости от локализации эпилептогенного очага, например, при судорожной активности в моторной коре — клонические подергивания мышц, при возбуждении соматосенсорной коры — парестезия; сознание сохранено; продолжительность — 20 — 60 с Карбамазепин Вальпроаты Дифенин Фенобарбитал Гексамидин Габапентин Ламотриджин

Психомоторные припадки Сумеречное сознание с автоматизмами и неосознанными, немотивированными поступками, о которых больной не помнит Карбамазепин Дифенин Вальпроаты Фенобарбитал Гексамидин Клоназепам Габапентин Ламотриджин

• Препараты назначают длительно для профилактики припадков (начиная со второго 1). Эпилептические припадки, за исключением эпилептического статуса, не купируют. Лечение может не потребоваться при редких припадках во сне, припадках с частотой один в 2 — 3 года, припадках на фоне злоупотребления алкоголем и психотропными лекарственными средствами, припадках в остром периоде черепно-мозговой травмы, простых фебрильных припадках.

• У 60 — 90 % больных в условиях стационара и у 33 % пациентов, получающих амбулаторную помощь, удается контролировать все виды эпилептических припадков. Контролируемая эпилепсия, или ремиссия припадков, представляет собой сложный компенсаторный процесс, сопровождающийся не только стойким многолетним отсутствием всех видов припадков, исчезновением пароксизмальных изменений на ЭЭГ, регрессом психического дефекта, но и восстановлением физиологических механизмов защиты

Принципы фармакотерапии эпилепсии следующие: • по возможности, проводят монотерапию с учетом формы эпилепсии, типа припадков, индивидуальной переносимости препарата, функции печени и почек; комбинирование противосудорожных средств не всегда повышает эффективность лечения (возникает индукция биотрансформации ксенобиотиков); • при полиморфных и асинхронных припадках необходима дуотерапия, при катастрофических эпилепсиях сразу прибегают к политерапии;

• эффективность терапии оценивают только через несколько недель постоянного приема препаратов, эффективные средства снижают количество припадков не менее чем на 50 — 75 % (подбор эффективной дозы препаратов облегчается при частых припадках); терапевтические дозы противоэпилептических средств устанавливают, ориентируясь на клинический эффект и показатели ЭЭГ, дозы традиционных препаратов можно уточнить на основании их концентрации в крови;

• фенобарбитал, гексамидин, бензонал, вальпроаты, габапентин сразу назначают в средней эффективной терапевтической дозе; дозу карбамазепина, ламотриджина, топирамата титруют медленно; замену неэффективного средства другим проводят плавно, повышая дозу альтернативного препарата без отмены основного; если препарат второго выбора дал лечебный эффект, первый препарат отменяют с возвратом к монотерапии; • фармакотерапию проводят непрерывно (при прекращении приема препаратов возникают срыв ремиссии и даже эпилептический статус);

• учитывают, что противоэпилептические средства могут провоцировать развитие других видов припадков (при терапии этосуксимидом появляется опасность тонико-клонических и миоклонических припадков, барбитураты способствуют аггравации абсансов, карбамазепин и габапентин — абсансов и миоклонических атак); если это случилось, необходимо пересмотреть диагноз и провести коррекцию терапии;

• у женщин в пубертатном периоде дозы противоэпилептических средств повышают на 1/4 — 1/3 (эстрогены способствуют развитию судорог, прогестерон оказывает противосудорожный эффект); • при беременности проводят монотерапию в минимальной эффективной индивидуальной дозе, практикуют частый дробный прием или назначают препараты с контролируемым высвобождением, в первые 12 нед. принимают фолиевую кислоту (дифенин вызывает врожден ные пороки развития в 9 % случаев, фенобарбитал — в 5 %, карбамазепин — в 6 %, вальпроаты — в 11 %);

• у пожилых пациентов дозы противоэпилептических средств (препараты выбора — вальпроаты) уменьшают на 1/3 — 1/2 в зависимости от возраста, учитывают наличие неврологических, психических и соматических заболеваний.

Противопоказания Брадикардия; Сердечная недостаточность; Миастения; Заболевания печени, почек, кроветворной системы; • Истощение больных; • Беременность. • •

• Во время фармакотерапии эпилепсии следует прекратить грудное вскармливание, воздерживаться от приема алкогольных напитков и не заниматься потенциально опасными видами деятельности, требующими повышенного внимания и быстроты психомоторных реакций

Спасибо за внимание!
Антиконвульсанты итог.ppt