ошибки ведения ВП николаев.pptx
- Количество слайдов: 29

Николаев А. В. Ошибки диагностики и лечения внебольничных пневмоний 1
«Врачебные ошибки – род добросовестных заблуждений врача в его суждениях и действиях при исполнении им тех или иных специальных врачебных обязанностей» . И. В. Давыдовский

Основные ошибки ведения пациентов с пневмонией могут быть сведены к следующим: – диагностика и верификация пневмонии; – оценка тяжести заболевания; – выбор антибактериального препарата; – оценка эффективности назначенного антибактериального препарата; – коррекция антибактериальной терапии; – длительность антибактериальной терапии; – полипрагмазия при лечении больных пневмонией.

Диагностика и верификация пневмонии

По мнению академика РАМН проф. А. Г. Чучалина, «процент врачебных ошибок в России очень высок, более 30%. Так, например, из 1, 5 млн заболеваний пневмонией диагностируется не более 500 тыс.

Около 30% случаев пневмонии диагностируются поздно или вообще не диагностируются.


Причины поздней или ошибочной диагностики ВП Объективные несвоевременное обращение больного врачу Субъективные к атипичное течение пневмонии, при котором на первый план выступает внелегочная симптоматика, признаки декомпенсации сопутствующей патологии (сердечная недостаточность, сахарный диабет и др. ) недостаточная компетентность врача, которая сказывается в несовершенстве умения и навыков выявления клинических признаков (перкуторных, аускультативных) легочного инфильтрата, неправильной трактовке выявленных симптомов, затянувшемся обследовании больного.
Оценка тяжести ВП и принятие решения о месте лечения больного

Ошибки в определении тяжести пневмонии не позволяют адекватно оценить прогноз заболевания у больного и обосновать тактику лечения

Критерии тяжёлого течения пневмонии При наличии хотя бы одного признака из указанных пневмония считается тяжёлой. КЛИНИЧЕСКИЕ ЛАБОРАТОРНЫЕ Острая дыхательная недостаточность: Лейкопения (<4· 109/л); ЧДД >30 в мин. ; Гипоксемия Насыщение кислорода <90%; Sa. O 2<90%; Гипотензия PO 2<60 мм. рт. ст. САД <90 мм. рт. ст. ; Гемоглобин <100 г/л; ДАД <60 мм. рт. ст. ; Гематокрит <30%; Билатеральное или многодолевое ОПН (анурия, креатинин в крови >0, 18 поражение; ммоль/л, мочевина >15 ммоль/л) Нарушение сознания; Внелёгочный очаг инфекции (менингит, перикардит и др. )
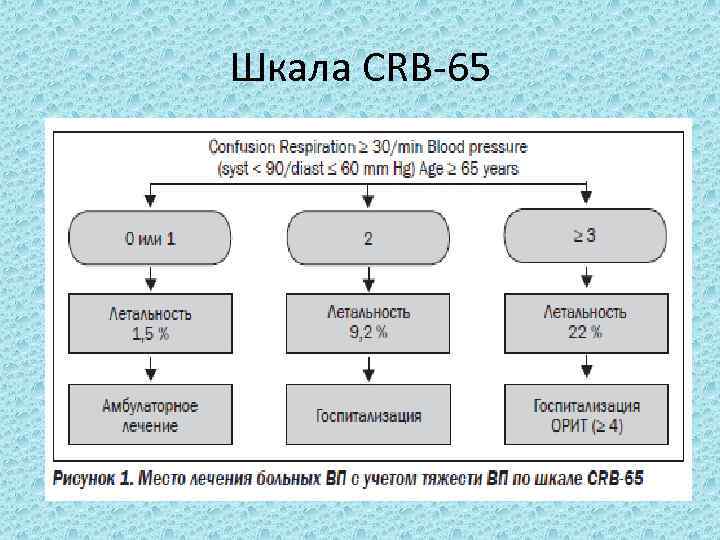
Шкала CRB 65

Госпитализация в ОРИТ, согласно критериям IDSA/ATS, показана при наличии одного «большого» либо трех «малых» критериев Большие критерии • выраженная дыхательная недостаточность (ДН), требующая ИВЛ • или септический шок с необходимостью введения вазопрессоров Малые критерии • • ЧДД 30/мин, Ра. О 2/Fi. O 2 ≤ 250, мультилобарная инфильтрация, нарушение сознания, уремия (остаточный азот мочевины ≥ 20 мг/дл), лейкопения (лейкоциты < 4 х 109/л), тромбоцитопения (тромбоциты < 100 х 1012/л), гипотермия (<360 C), гипотензия, требующая интенсивной инфузионной терапии

Мероприятия 1 дня обследования больного с пневмонией (Чучалин А. Г. ) Эпидемиологический анамнез Клиническое обследование Пульсоксиметрия Рентгенография органов грудной клетки Анализ крови и мочи В течение 4 6 часов приступить к введению антибактериальных препаратов
Ошибки этиотропной терапии внебольничной пневмонии

Ошибки этиотропной терапии • недооценка роли вирусной инфекции в развитии пневмонии • игнорирование противовирусных препаратов • несвоевременность начала антибактериальной терапии (позже 4 6 часов); • неправильный выбор антибактериального препарата (доза, режим дозирования, путь введения и др. ); • недооценка первоначальной эффективности АП; • несвоевременная коррекция АТ; • длительность АТ.

Ошибочным следует считать назначение больным ВП следующих АП: • цефалоспорины I поколения; • аминогликозиды (гентамицин); • ранние фторхинолоны (ципрофлоксацин); • тетрациклины (высокий уровень устойчивости); • ко–тримоксазол (высокий уровень устойчивости, побочные эффекты); • ампициллин внутрь (низкая биодоступность); • ампиокс; • клиндамицин.

Доказано, что комбинированная АТ β–лактамами и макролидами улучшает прогноз больных ВП, сокращает сроки пребывания в стационаре, что делает оправданной подобную комбинацию Martinez J. A. , Horcajada J. P. , Almela M. , еt al. .

Оценка эффективности первоначального АП. При ведении больного ВП обязательной является оценка эффективности и переносимости антибиотика через 48– 72 ч. АТ внебольничной пневмонии следует считать неэффективной, если отсутствуют признаки клинической стабилизации, которыми считаются: – температура – < 37, 8 °С – ЧСС <100 уд. / мин. – систолическое АД >90 мм рт. ст. – ЧД < 24 /мин. – Sa 02 > 90%

Дозирование АП. • Нередко встречаются ошибки в выборе дозы назначенного АП без учета тяжести пневмонии. • Стандартные дозы β–лактамов и других АП у больных тяжелой ВП могут оказаться недостаточно эффективными. Наличие признаков сепсиса при тяжелой ВП требует назначения более высоких доз β–лактамов (амоксициллин/клавуланат 1, 2– 2, 4 г 2– 3 раза/сут. ; цефотаксим 2– 3 г 2– 3 ра за/сут. ) или Таваника (1000 мг/сут. )

Путь введения АП Определяется многими факторами, в том числе тяжестью пневмонии, состоянием больного, фармакокинетической характеристикой АП и др.

Рекомендации по эмпирической антимикробной терапии тяжелой ВП

Коррекция АТ. При отсутствии данных микробиологического исследования принцип выбора АП остается тем же самым, т. е. ориентировка на клиническую ситуацию с учетом, однако, неэффективности первоначального АП и других дополнительных признаков. Отсутствие эффекта от первоначального АП в известной степени должно быть дополнительным ориентиром, позволяющим обосновать выбор второго АП.

Во избежание ошибок при коррекции АТ следует иметь в виду возможные причины неэффективности АП, к которым относятся: – неправильный диагноз (туберкулез, опухоль, отек легких и др. ); – наличие осложнений (легочные, внелегочные); – тяжелая сопутствующая и фоновая патология; – неадекватный первоначальный АП; – неадекватный режим дозирования АП; – антибиотикорезистентность; – поздно начатая АТ.

Длительность АТ. • По различным данным, необоснованно длительная антибиотикотерапия проводится у 11, 5% • Согласно рекомендациям IDSA/ATS (2007), больной ВП должен лечиться как минимум в течение 5 дней (уровень доказательности I), лихорадка должна стойко отсутствовать в течение 48– 72 ч, при этом не должно быть более 1 признака клинической нестабильности (уровень доказательности II). При высокой вероятности «атипичной» пневмонии рекомендуется более продолжительная АТ, до 14 дней, хотя имеются данные об эффективности и более коротких курсов в подобных клинико– эпидемиологических ситуациях.

Полипрагмазия. Широкое назначение антигистаминных препаратов, иммуномодуляторов, витаминов, НПВП, противогрибковых средств не имеет достаточной доказательной основы, а только лишь удорожает лечение и повышает риск побочных эффектов лекарственного лечения

Учет различных клинических ситуаций. • возраст больных (дети, старики); • беременность; • тяжелая сопутствующая патология с функциональными нарушениями различных органов и систем; • медикаментозная терапия сопутствующих заболеваний; • аллергические реакции на различные АП

Основные причины неудач в диагностике и лечении пневмонии: - поздняя обращаемость и поздняя госпитализация; - низкая эффективность инициальной этиотропной терапии на фоне недооценки современной этиологии и степени тяжести заболевания; - Отсутствие противовирусной терапии; - Ошибки в диагностике ввиду однотипности начальных симптомов ОРЗ и пневмонии в условиях массового поступления больных; - отсутствие методов экспрессдиагностики возбудителей или запоздалое (ретроспективное) применение; - некачественные генерические антибиотические средства. 28

Спасибо за внимание!
ошибки ведения ВП николаев.pptx