Вент при ОДН_в нов тысячелет.ppt
- Количество слайдов: 95

 Николаенко Э. М. ed 1 nic@yahoo. com
Николаенко Э. М. ed 1 nic@yahoo. com
 В Скандинавии ЛМ Попова (портрет) РО ПДКВ в тазик с водой .
В Скандинавии ЛМ Попова (портрет) РО ПДКВ в тазик с водой .
 Рекомендаци SSC слайд. .
Рекомендаци SSC слайд. .

 в котором выразили свою озабоченность по поводу недостаточного обеспечения безопасности больных в исследовании ARMA. .
в котором выразили свою озабоченность по поводу недостаточного обеспечения безопасности больных в исследовании ARMA. .
 в котором выразили свою озабоченность по поводу недостаточного обеспечения безопасности больных в исследовании ARMA. .
в котором выразили свою озабоченность по поводу недостаточного обеспечения безопасности больных в исследовании ARMA. .
 в котором выразили свою озабоченность по поводу недостаточного обеспечения безопасности больных в исследовании ARMA. .
в котором выразили свою озабоченность по поводу недостаточного обеспечения безопасности больных в исследовании ARMA. .
 Dept. of Anesthesiology What was -is- the principal goal of mechanical ventilation? Treating respiratory insufficiency / failure - Minimising the effects of mechanical ventilation on hemodynamics - Preventing / reducing iatrogenic lung damage © B. Lachmann
Dept. of Anesthesiology What was -is- the principal goal of mechanical ventilation? Treating respiratory insufficiency / failure - Minimising the effects of mechanical ventilation on hemodynamics - Preventing / reducing iatrogenic lung damage © B. Lachmann
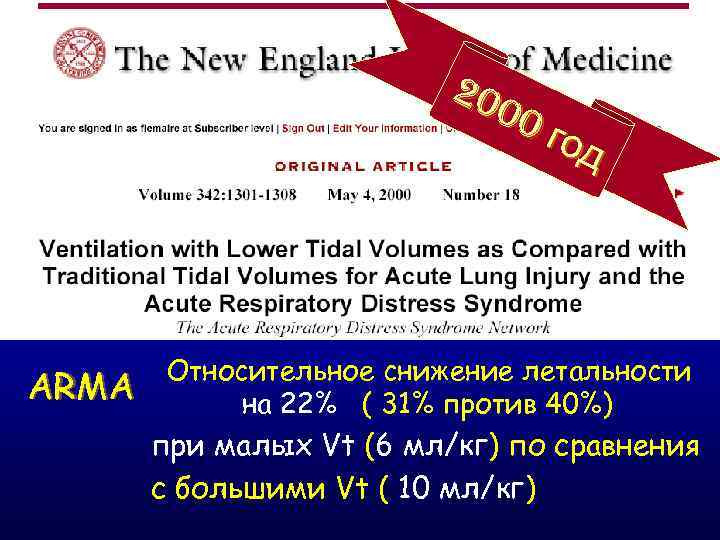 20 00 год ARMA Относительное снижение летальности на 22% ( 31% против 40%) при малых Vt (6 мл/кг) по сравнения с большими Vt ( 10 мл/кг)
20 00 год ARMA Относительное снижение летальности на 22% ( 31% против 40%) при малых Vt (6 мл/кг) по сравнения с большими Vt ( 10 мл/кг)
 Ventilation strategies and outcomes of the ALI/ARDS : a Meta-analysis Ventilation strategies and outcomes of acute respiratory distress syndrome and acute lung injury: a meta-analysis Putensen C, Theuerkauf N, Zinserling J, Wrigge H, Pelosi P Ann Intern Med 2009; 151: 566 -576 На основании доказательных данных РКИ рутинное использование малого Vt признаётся благоприятным для всех больных с ОПЛ/ОРДС (если потенциальные побочные эффекты – гиперкапния, ацидоз - не противопоказаны). Вентиляция малым Vt с высоким РЕЕР не снижает госпитальную летальность и не может быть рекомендована всем подряд больным с ОПЛ/ОРДС. Вентиляция малым Vt с высоким РЕЕР показана при тяжёлом ОПЛ/ОРДС и для предотвращения тяжёлой гипоксемии.
Ventilation strategies and outcomes of the ALI/ARDS : a Meta-analysis Ventilation strategies and outcomes of acute respiratory distress syndrome and acute lung injury: a meta-analysis Putensen C, Theuerkauf N, Zinserling J, Wrigge H, Pelosi P Ann Intern Med 2009; 151: 566 -576 На основании доказательных данных РКИ рутинное использование малого Vt признаётся благоприятным для всех больных с ОПЛ/ОРДС (если потенциальные побочные эффекты – гиперкапния, ацидоз - не противопоказаны). Вентиляция малым Vt с высоким РЕЕР не снижает госпитальную летальность и не может быть рекомендована всем подряд больным с ОПЛ/ОРДС. Вентиляция малым Vt с высоким РЕЕР показана при тяжёлом ОПЛ/ОРДС и для предотвращения тяжёлой гипоксемии.
 Evaluation of a ventilation strategy to prevent barotrauma in patients at high risk for ARDS. Stewart et al. N Engl J Med 1998; 338: 355 -61 Prospective randomized, controlled clinical trial comparing traditional vs. reduced tidal volume ventilation in ARDS patients. Brower et al. Crit Care Med 1999; 27: 1492 -98 Tidal volume reduction for prevention of ventilator-induced lung injury in the acute respiratory distress syndrome. Brochard et al. Am J Respir Crit Care Med 1998; 158: 1831 -1838
Evaluation of a ventilation strategy to prevent barotrauma in patients at high risk for ARDS. Stewart et al. N Engl J Med 1998; 338: 355 -61 Prospective randomized, controlled clinical trial comparing traditional vs. reduced tidal volume ventilation in ARDS patients. Brower et al. Crit Care Med 1999; 27: 1492 -98 Tidal volume reduction for prevention of ventilator-induced lung injury in the acute respiratory distress syndrome. Brochard et al. Am J Respir Crit Care Med 1998; 158: 1831 -1838
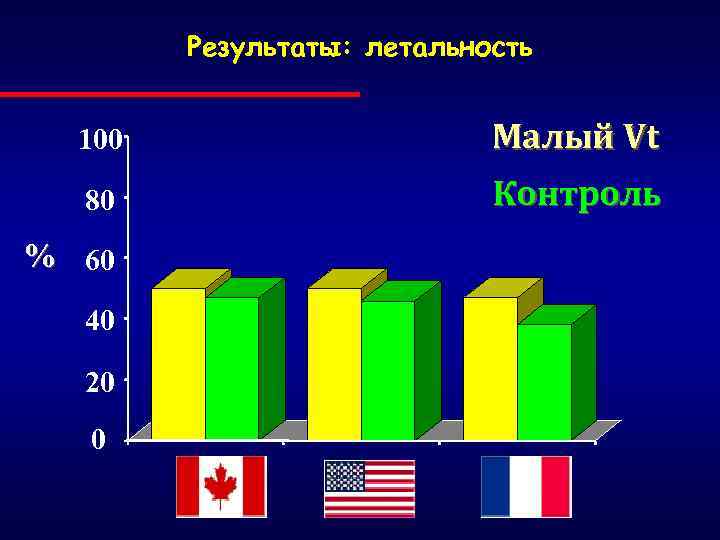 Результаты: летальность 100 Mалый Vt 80 Контроль % 60 40 20 0
Результаты: летальность 100 Mалый Vt 80 Контроль % 60 40 20 0
 Ноябрь 2001. Eichacker и Natanson направили в NHLBI письмо, в котором выразили свою озабоченность по поводу недостаточного обеспечения безопасности больных в исследовании ARMA. Июль 2002. . Eichacker и Natanson представили жалобу в OHRP (Office for Human Research Protections).
Ноябрь 2001. Eichacker и Natanson направили в NHLBI письмо, в котором выразили свою озабоченность по поводу недостаточного обеспечения безопасности больных в исследовании ARMA. Июль 2002. . Eichacker и Natanson представили жалобу в OHRP (Office for Human Research Protections).
 Противоречия Eichacker PQ et al: Meta-analysis of acute lung injury and acute respiratory distress syndrome trials testing low tidal volumes. Am J Respir Crit Care Med 2002; 166: 1510 -1514 ИВЛ с Vt 6 m. L/kg ИМТ может увеличивать госпитальную летальность по сравнению с вентиляцией c Vt 10 m. L/kg Kallet R. et al. Clinical implementation of the ARDS network protocol is associated with reduced hospital mortality compared with historical controls. Critical Care Medicine 2005; 33(5): 925 -929 Меньшие по сравнению с исторической контрольной группой Vt (6. 2 ± 1. 1 vs. 9. 8 ± 1. 5; p <. 0001) и Pplato (27. 5 ± 6. 4 vs. 33. 8 ± 8. 9 cm H 2 O; p <. 0001) снижают риск госпитальной летальности (OR = 0. 32; p =. 0003). Госпитальная летальность 32% vs. 51%, (p =. 004)
Противоречия Eichacker PQ et al: Meta-analysis of acute lung injury and acute respiratory distress syndrome trials testing low tidal volumes. Am J Respir Crit Care Med 2002; 166: 1510 -1514 ИВЛ с Vt 6 m. L/kg ИМТ может увеличивать госпитальную летальность по сравнению с вентиляцией c Vt 10 m. L/kg Kallet R. et al. Clinical implementation of the ARDS network protocol is associated with reduced hospital mortality compared with historical controls. Critical Care Medicine 2005; 33(5): 925 -929 Меньшие по сравнению с исторической контрольной группой Vt (6. 2 ± 1. 1 vs. 9. 8 ± 1. 5; p <. 0001) и Pplato (27. 5 ± 6. 4 vs. 33. 8 ± 8. 9 cm H 2 O; p <. 0001) снижают риск госпитальной летальности (OR = 0. 32; p =. 0003). Госпитальная летальность 32% vs. 51%, (p =. 004)
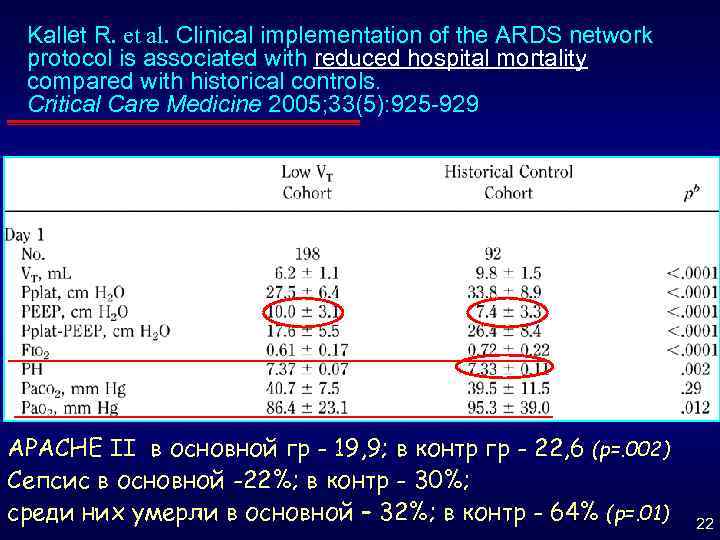 Kallet R. et al. Clinical implementation of the ARDS network protocol is associated with reduced hospital mortality compared with historical controls. Critical Care Medicine 2005; 33(5): 925 -929 APACHE II в основной гр - 19, 9; в контр гр - 22, 6 (p=. 002) Сепсис в основной -22%; в контр - 30%; cреди них умерли в основной – 32%; в контр - 64% (p=. 01) 22
Kallet R. et al. Clinical implementation of the ARDS network protocol is associated with reduced hospital mortality compared with historical controls. Critical Care Medicine 2005; 33(5): 925 -929 APACHE II в основной гр - 19, 9; в контр гр - 22, 6 (p=. 002) Сепсис в основной -22%; в контр - 30%; cреди них умерли в основной – 32%; в контр - 64% (p=. 01) 22
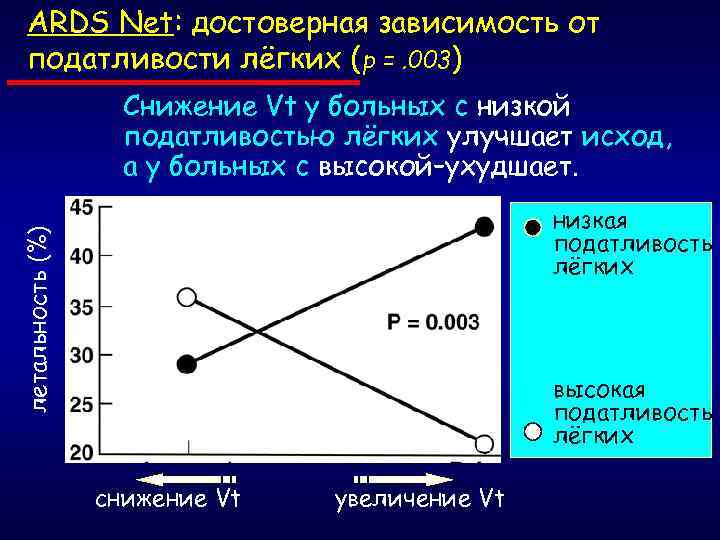 ARDS Net: достоверная зависимость от податливости лёгких (р =. 003) Снижение Vt у больных с низкой податливостью лёгких улучшает исход, а у больных с высокой–ухудшает. летальность (%) низкая податливость лёгких высокая податливость лёгких снижение Vt увеличение Vt
ARDS Net: достоверная зависимость от податливости лёгких (р =. 003) Снижение Vt у больных с низкой податливостью лёгких улучшает исход, а у больных с высокой–ухудшает. летальность (%) низкая податливость лёгких высокая податливость лёгких снижение Vt увеличение Vt
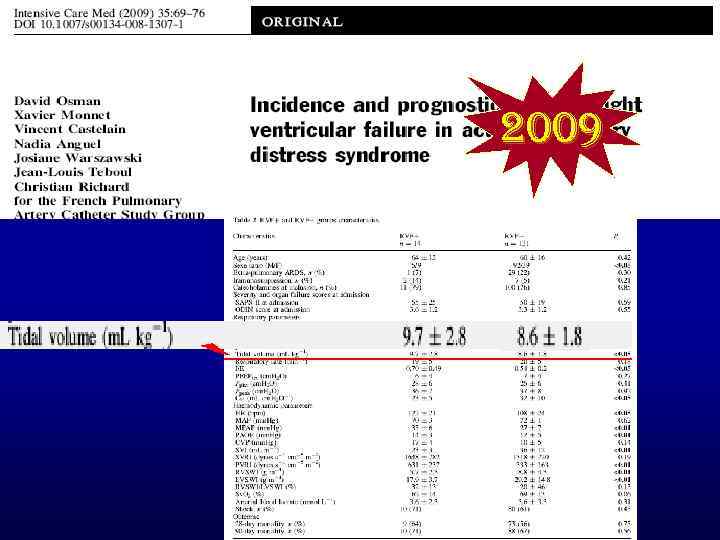 2009
2009
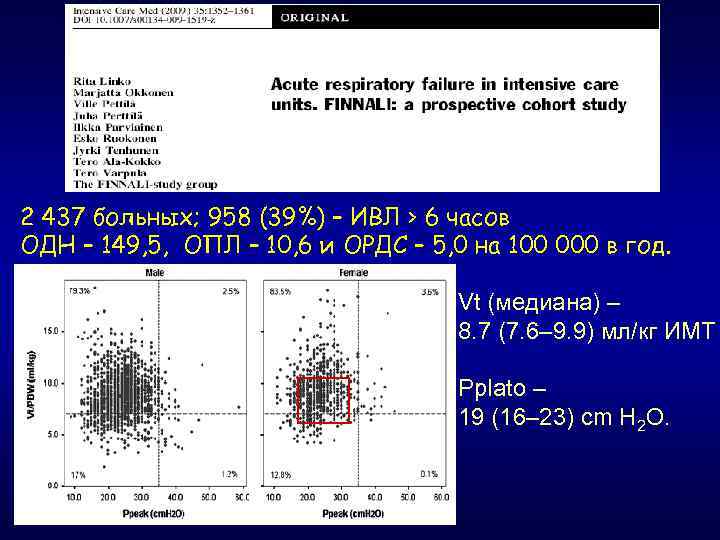 2 437 больных; 958 (39%) – ИВЛ > 6 часов ОДН – 149, 5, ОПЛ – 10, 6 и ОРДС – 5, 0 на 100 000 в год. Vt (медиана) – 8. 7 (7. 6– 9. 9) мл/кг ИМТ Pplato – 19 (16– 23) cm H 2 O.
2 437 больных; 958 (39%) – ИВЛ > 6 часов ОДН – 149, 5, ОПЛ – 10, 6 и ОРДС – 5, 0 на 100 000 в год. Vt (медиана) – 8. 7 (7. 6– 9. 9) мл/кг ИМТ Pplato – 19 (16– 23) cm H 2 O.
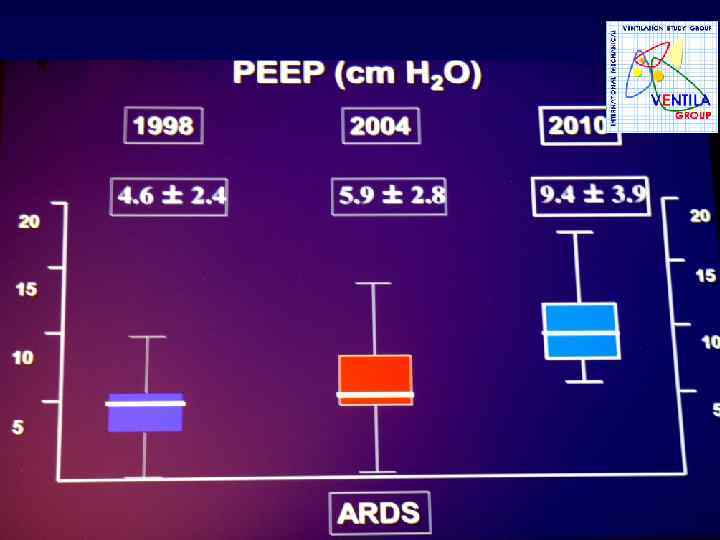
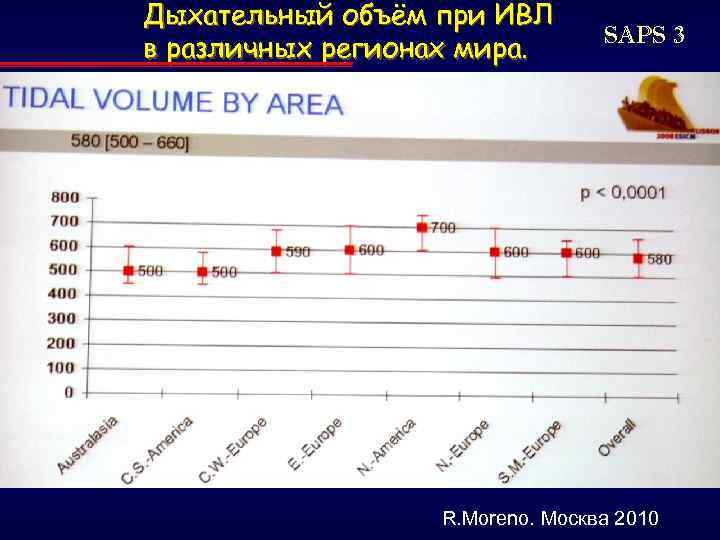 Дыхательный объём при ИВЛ в различных регионах мира. SAPS 3 R. Moreno. Москва 2010
Дыхательный объём при ИВЛ в различных регионах мира. SAPS 3 R. Moreno. Москва 2010
 Дыхательный объём при ИВЛ в различных регионах мира. SAPS 3 588, 1 591, 7 Р < 0, 0001 выжившие умершие R. Moreno. Москва 2010
Дыхательный объём при ИВЛ в различных регионах мира. SAPS 3 588, 1 591, 7 Р < 0, 0001 выжившие умершие R. Moreno. Москва 2010
 2010
2010

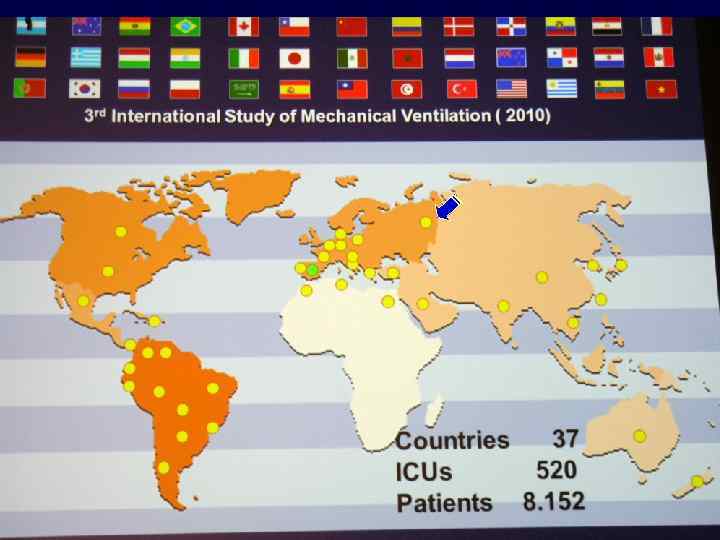

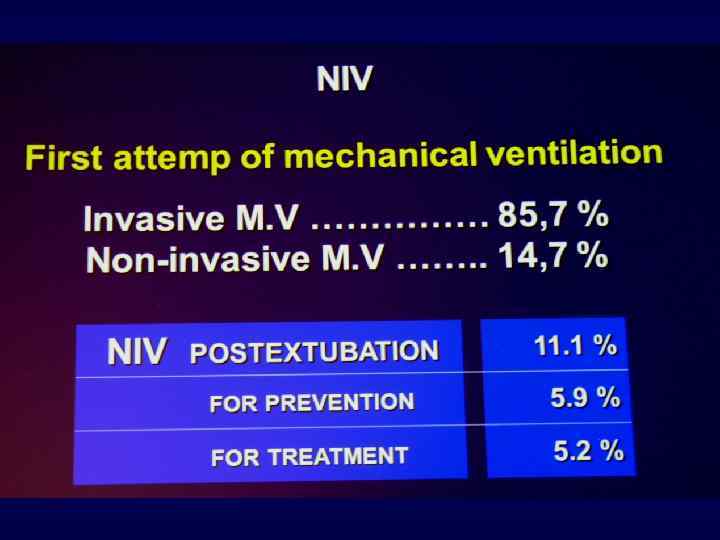
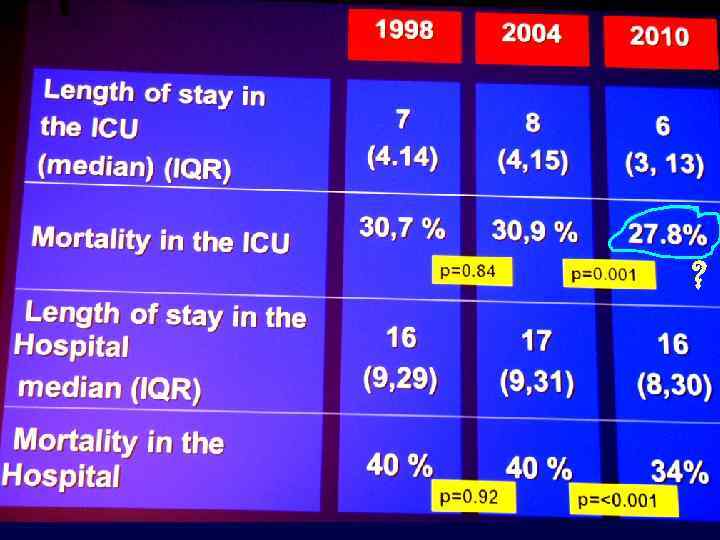 ?
?

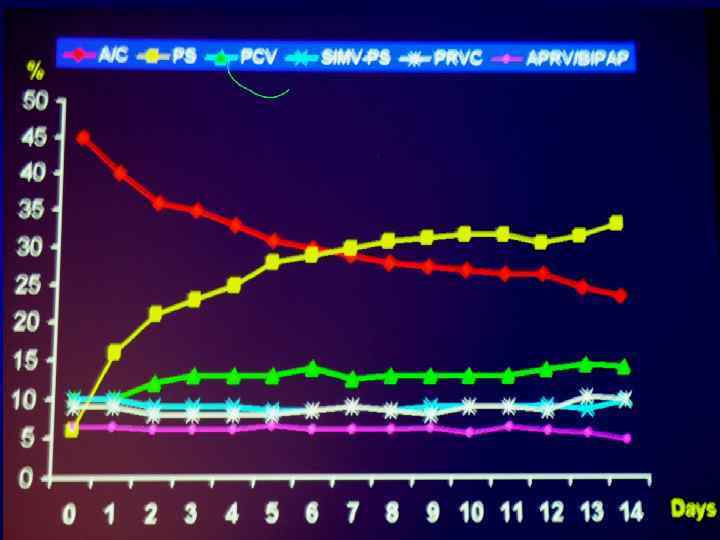
 Конечно-экспираторное давление РЕЕР (ПКЭД, ПДКВ)
Конечно-экспираторное давление РЕЕР (ПКЭД, ПДКВ)
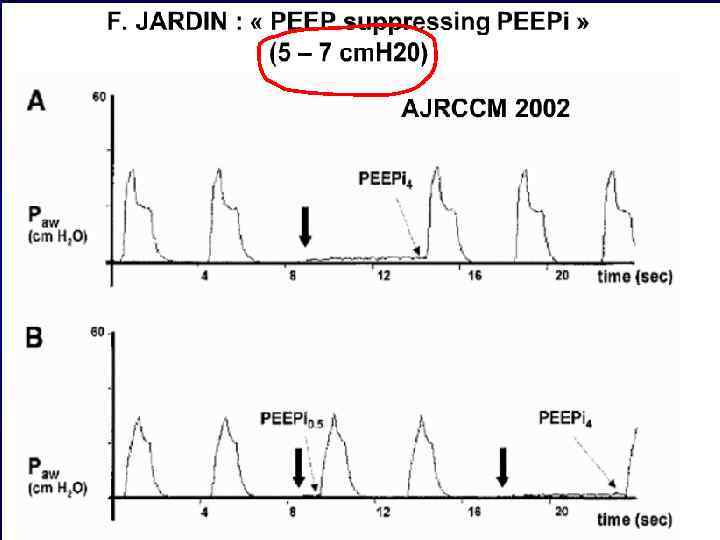
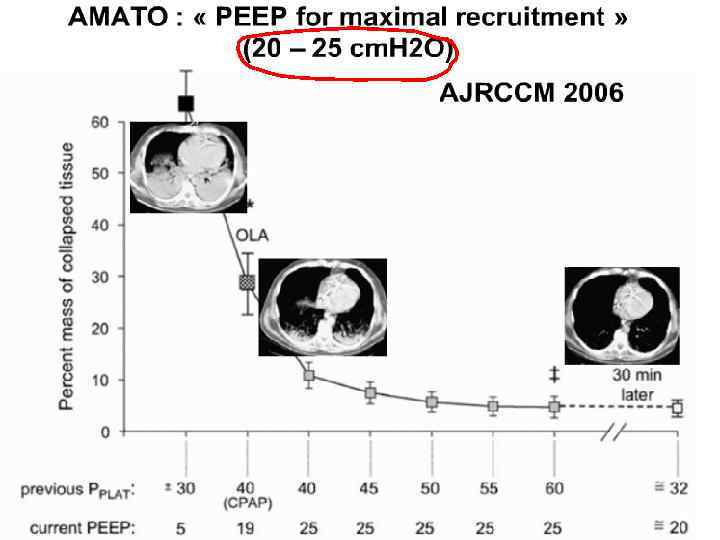
 Какой же РЕЕР лучше – высокий или низкий?
Какой же РЕЕР лучше – высокий или низкий?
 Результаты трёх сравнительных исследований агрессивного и консервативного РЕЕР ALVEOLI LOVS Ex. Press N 583 983 767 15 cm H 2 O* 13 cm H 2 O* ах cm. РH O* д 15 Е хо 218 mm Hg* Pa. O /Fi. O 222 mm Hg* 187 mm Hg* с РЕ и O* вcm H ком 27 cm H O* Pplat 27 cm H O* я 30 и 36% со Mortality 27% ич 28% ы зл и в ра H ом 9 cm H O* 7 cm H O* Conservative PEEP ет8 cm к O* Н 168 из Hg* 149 mm Hg* 150 mm Hg* Pa. O /Fi. O н mm ри 24 cm H O* 25 cm H O* 21 cm H O* Pplat п Aggressive PEEP 2 2 2 Mortality 25% 2 40% 2 31% 2 ALVEOLI/ARDSnet. N Engl J Med. 2004; 351: 327 -336. Mercat A et al. Am J Respir Crit Care Med. 2007. Meade MO, et al. JAMA 2008; 299(6): 637 -645
Результаты трёх сравнительных исследований агрессивного и консервативного РЕЕР ALVEOLI LOVS Ex. Press N 583 983 767 15 cm H 2 O* 13 cm H 2 O* ах cm. РH O* д 15 Е хо 218 mm Hg* Pa. O /Fi. O 222 mm Hg* 187 mm Hg* с РЕ и O* вcm H ком 27 cm H O* Pplat 27 cm H O* я 30 и 36% со Mortality 27% ич 28% ы зл и в ра H ом 9 cm H O* 7 cm H O* Conservative PEEP ет8 cm к O* Н 168 из Hg* 149 mm Hg* 150 mm Hg* Pa. O /Fi. O н mm ри 24 cm H O* 25 cm H O* 21 cm H O* Pplat п Aggressive PEEP 2 2 2 Mortality 25% 2 40% 2 31% 2 ALVEOLI/ARDSnet. N Engl J Med. 2004; 351: 327 -336. Mercat A et al. Am J Respir Crit Care Med. 2007. Meade MO, et al. JAMA 2008; 299(6): 637 -645
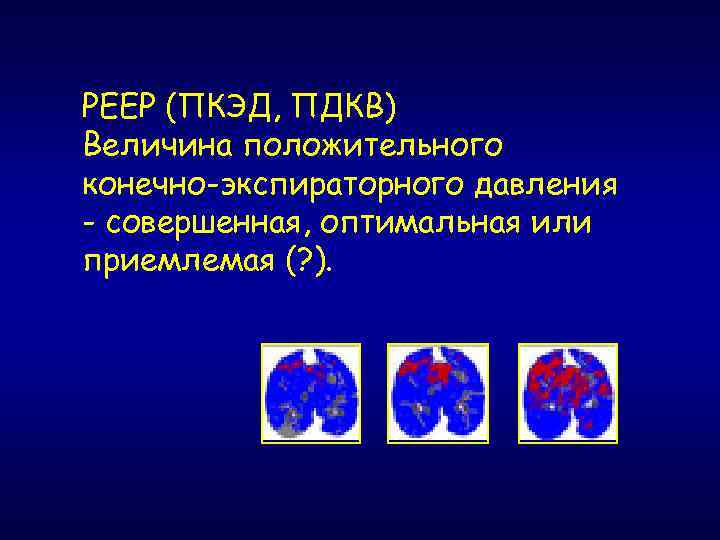 РЕЕР (ПКЭД, ПДКВ) Величина положительного конечно-экспираторного давления - совершенная, оптимальная или приемлемая (? ).
РЕЕР (ПКЭД, ПДКВ) Величина положительного конечно-экспираторного давления - совершенная, оптимальная или приемлемая (? ).

 Транспульмональное давление PL в нижних участках лёгких меньше, чем в верхних. P L= PА – Ppl PA Ppl PL= PА – Ppl PA P L= PА – Ppl PL
Транспульмональное давление PL в нижних участках лёгких меньше, чем в верхних. P L= PА – Ppl PA Ppl PL= PА – Ppl PA P L= PА – Ppl PL
 Гетерогенность распределения PL при ОПЛ/ОРДС обусловлена как вертикальным гравитационным градиентом, так и неравномерным распространением патологических изменений в лёгочной ткани ! PL
Гетерогенность распределения PL при ОПЛ/ОРДС обусловлена как вертикальным гравитационным градиентом, так и неравномерным распространением патологических изменений в лёгочной ткани ! PL
 • Meta-analysis: Ventilation Strategies and • Outcomes of the Acute Respiratory Distress • Syndrome and Acute Lung Injury C Putensen, N Theuerkauf, J Zinserling, H Wrigge, P Pelosi Ann Intern Med October 20, 2009 151: 566 -576 Стратегия вентиляции с высоким РЕЕР при малом Vt не снижает госпитальной летальности и не может быть рекомендована огульно для всех больных с ОПЛ/ОРДС. Стратегия вентиляции с высоким РЕЕР при малом Vt может быть рекомендована при тяжёлом ОРДС и для предотвращения угрожающей гипоксемии.
• Meta-analysis: Ventilation Strategies and • Outcomes of the Acute Respiratory Distress • Syndrome and Acute Lung Injury C Putensen, N Theuerkauf, J Zinserling, H Wrigge, P Pelosi Ann Intern Med October 20, 2009 151: 566 -576 Стратегия вентиляции с высоким РЕЕР при малом Vt не снижает госпитальной летальности и не может быть рекомендована огульно для всех больных с ОПЛ/ОРДС. Стратегия вентиляции с высоким РЕЕР при малом Vt может быть рекомендована при тяжёлом ОРДС и для предотвращения угрожающей гипоксемии.
 Сравнение высокого и обычного РЕЕР при лечении ОРДС. Мета-анализ и систематический обзор. Gonto-Vidal F. et al. Med Intensiva 2007; 31: 491 -501 Источники: MEDLINE, EMBASE, CINAHL, CANCERLIT, Pascal-Biomed, ACP Journal Club, Cohraint Library, ISI Proceedings, Current Contents. Web of Science/ Летальность – нет различия (OR-0. 73, 95%CI 0, 49 -1, 10) Баротравма – нет различия (OR-0. 50, 95%CI 0, 14 -1, 73) При высоком РЕЕР, индивидуально подобранном по механике дыхания, – летальность ниже (OR-0. 59, 95%CI 0, 43 -0, 82, р=0, 001)
Сравнение высокого и обычного РЕЕР при лечении ОРДС. Мета-анализ и систематический обзор. Gonto-Vidal F. et al. Med Intensiva 2007; 31: 491 -501 Источники: MEDLINE, EMBASE, CINAHL, CANCERLIT, Pascal-Biomed, ACP Journal Club, Cohraint Library, ISI Proceedings, Current Contents. Web of Science/ Летальность – нет различия (OR-0. 73, 95%CI 0, 49 -1, 10) Баротравма – нет различия (OR-0. 50, 95%CI 0, 14 -1, 73) При высоком РЕЕР, индивидуально подобранном по механике дыхания, – летальность ниже (OR-0. 59, 95%CI 0, 43 -0, 82, р=0, 001)
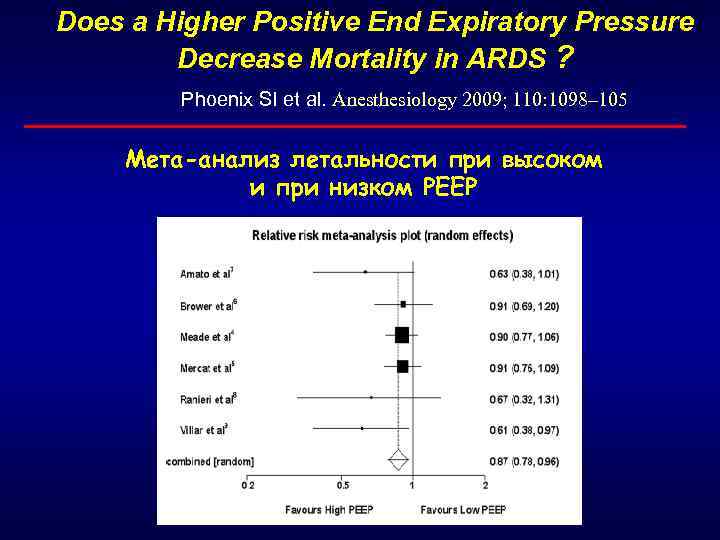 Does a Higher Positive End Expiratory Pressure Decrease Mortality in ARDS ? Phoenix SI et al. Anesthesiology 2009; 110: 1098– 105 Мета-анализ летальности при высоком и при низком РЕЕР
Does a Higher Positive End Expiratory Pressure Decrease Mortality in ARDS ? Phoenix SI et al. Anesthesiology 2009; 110: 1098– 105 Мета-анализ летальности при высоком и при низком РЕЕР
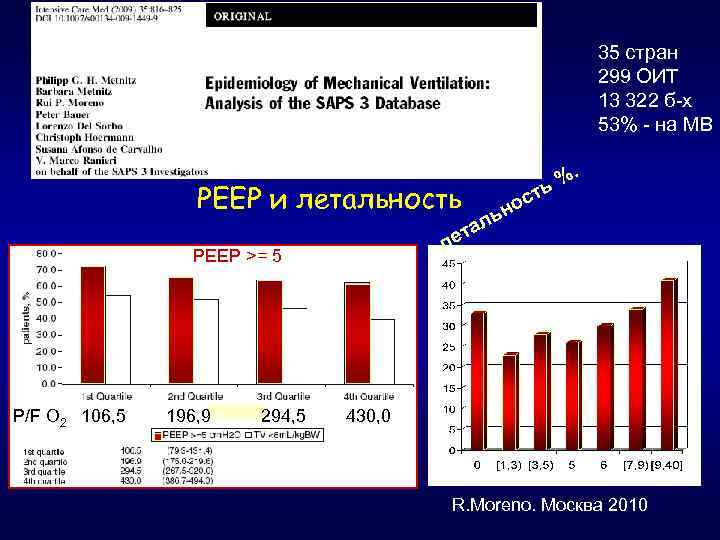 35 стран 299 ОИТ 13 322 б-х 53% - на МВ PEEP и летальность P/F O 2 106, 5 196, 9 294, 5 а т ле PEEP >= 5 т ос н ль %. ь 430, 0 R. Moreno. Москва 2010
35 стран 299 ОИТ 13 322 б-х 53% - на МВ PEEP и летальность P/F O 2 106, 5 196, 9 294, 5 а т ле PEEP >= 5 т ос н ль %. ь 430, 0 R. Moreno. Москва 2010
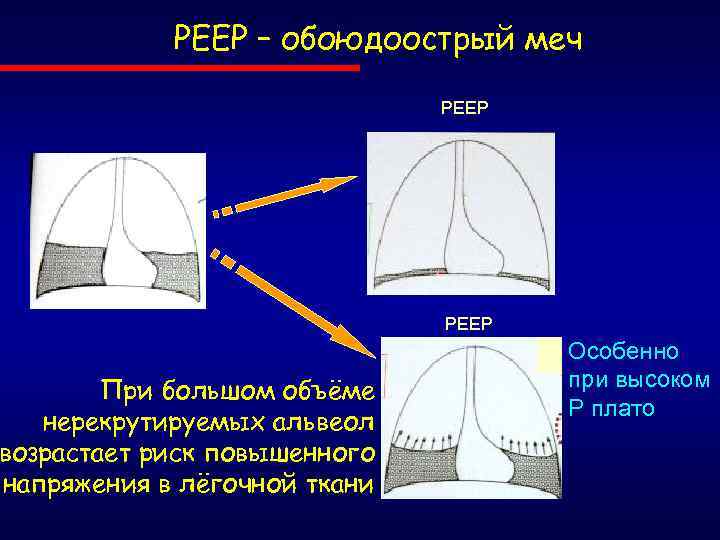 РЕЕР – обоюдоострый меч При большом объёме нерекрутируемых альвеол возрастает риск повышенного напряжения в лёгочной ткани РЕЕР Особенно при высоком Р плато
РЕЕР – обоюдоострый меч При большом объёме нерекрутируемых альвеол возрастает риск повышенного напряжения в лёгочной ткани РЕЕР Особенно при высоком Р плато
 Принципиальные подходы к настройке РЕЕР Газы крови Макс P/F O 2 (мин Fi. O 2 ) по таблице ALVEOLI Макс ТО 2 Механика дыхания Макс С (мин Е) Выше ОЗ Выше ТНП По экспираторной фазе P-V (по ТМК) Стресс-индекс Титрование по нарастающему РЕЕР Титрование по убывающему РЕЕР Визуализация КТ импеданс-томография фоно-томография …?
Принципиальные подходы к настройке РЕЕР Газы крови Макс P/F O 2 (мин Fi. O 2 ) по таблице ALVEOLI Макс ТО 2 Механика дыхания Макс С (мин Е) Выше ОЗ Выше ТНП По экспираторной фазе P-V (по ТМК) Стресс-индекс Титрование по нарастающему РЕЕР Титрование по убывающему РЕЕР Визуализация КТ импеданс-томография фоно-томография …?
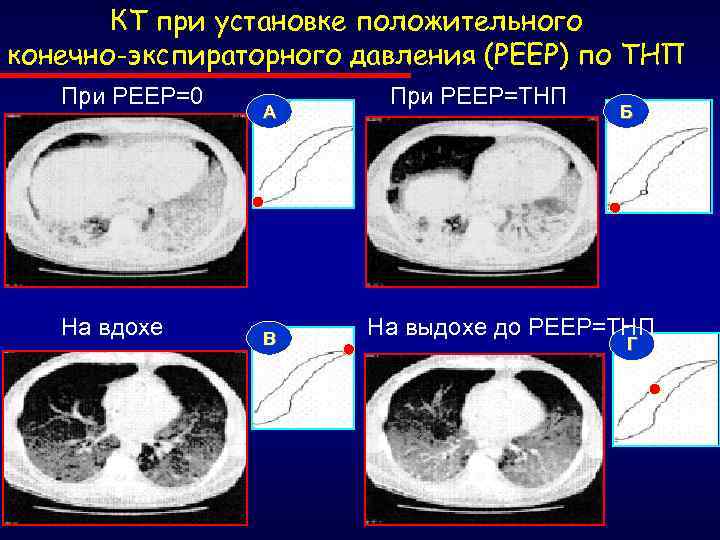 КТ при установке положительного конечно-экспираторного давления (РЕЕР) по ТНП При РЕЕР=0 На вдохе А В При РЕЕР=ТНП Б На выдохе до РЕЕР=ТНП Г
КТ при установке положительного конечно-экспираторного давления (РЕЕР) по ТНП При РЕЕР=0 На вдохе А В При РЕЕР=ТНП Б На выдохе до РЕЕР=ТНП Г
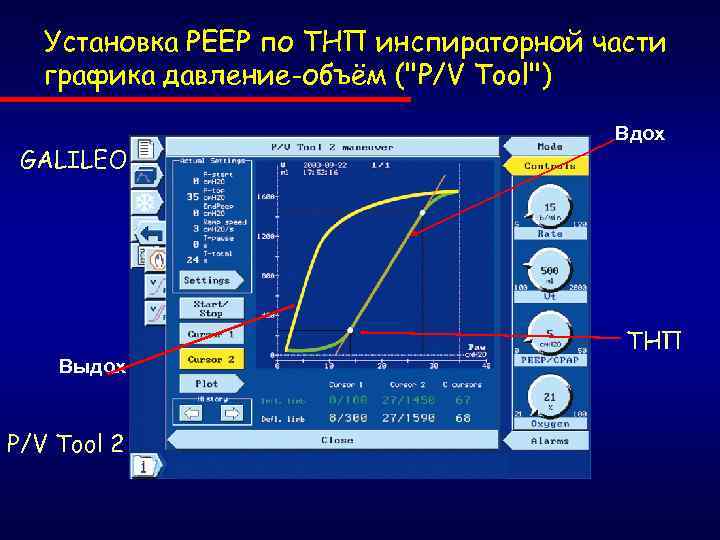 Установка РЕЕР по ТНП инспираторной части графика давление-объём ("P/V Tool") GALILEO Выдох P/V Tool 2 Вдох ТНП
Установка РЕЕР по ТНП инспираторной части графика давление-объём ("P/V Tool") GALILEO Выдох P/V Tool 2 Вдох ТНП
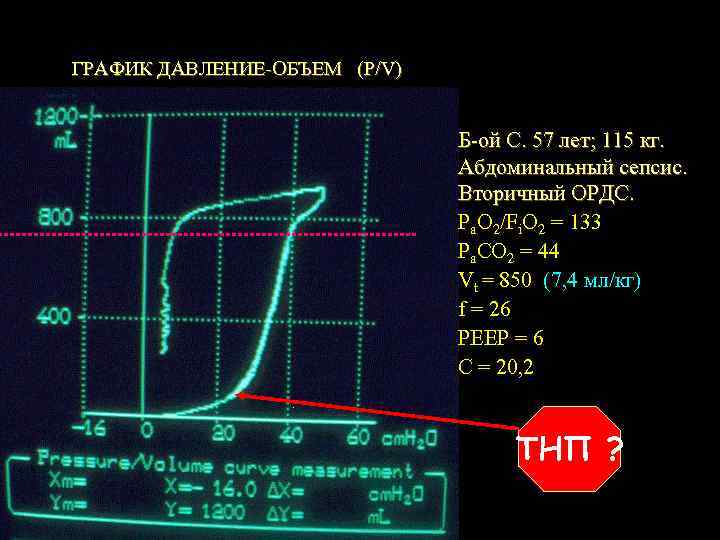 ГРАФИК ДАВЛЕНИЕ-ОБЪЕМ (P/V) Б-ой С. 57 лет; 115 кг. Абдоминальный сепсис. Вторичный ОРДС. Pa. O 2/Fi. O 2 = 133 Pa. СO 2 = 44 Vt = 850 (7, 4 мл/кг) f = 26 PEEP = 6 C = 20, 2 ТНП ?
ГРАФИК ДАВЛЕНИЕ-ОБЪЕМ (P/V) Б-ой С. 57 лет; 115 кг. Абдоминальный сепсис. Вторичный ОРДС. Pa. O 2/Fi. O 2 = 133 Pa. СO 2 = 44 Vt = 850 (7, 4 мл/кг) f = 26 PEEP = 6 C = 20, 2 ТНП ?
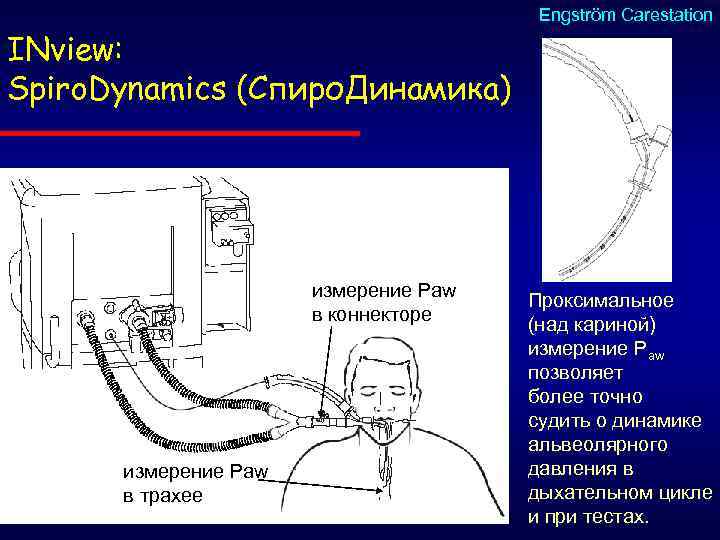 Engström Carestation INview: Spiro. Dynamics (Спиро. Динамика) измерение Рaw в коннекторе измерение Рaw в трахее Проксимальное (над кариной) измерение Рaw позволяет более точно судить о динамике альвеолярного давления в дыхательном цикле и при тестах.
Engström Carestation INview: Spiro. Dynamics (Спиро. Динамика) измерение Рaw в коннекторе измерение Рaw в трахее Проксимальное (над кариной) измерение Рaw позволяет более точно судить о динамике альвеолярного давления в дыхательном цикле и при тестах.
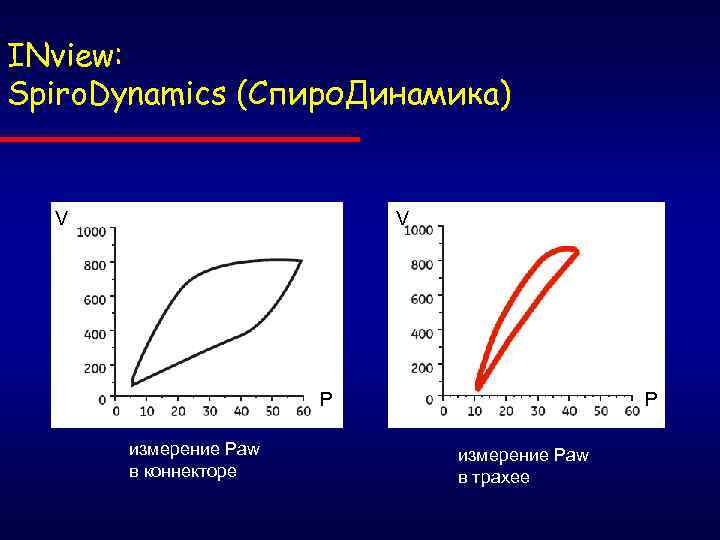 INview: Spiro. Dynamics (Спиро. Динамика) V V P измерение Рaw в коннекторе P измерение Рaw в трахее
INview: Spiro. Dynamics (Спиро. Динамика) V V P измерение Рaw в коннекторе P измерение Рaw в трахее
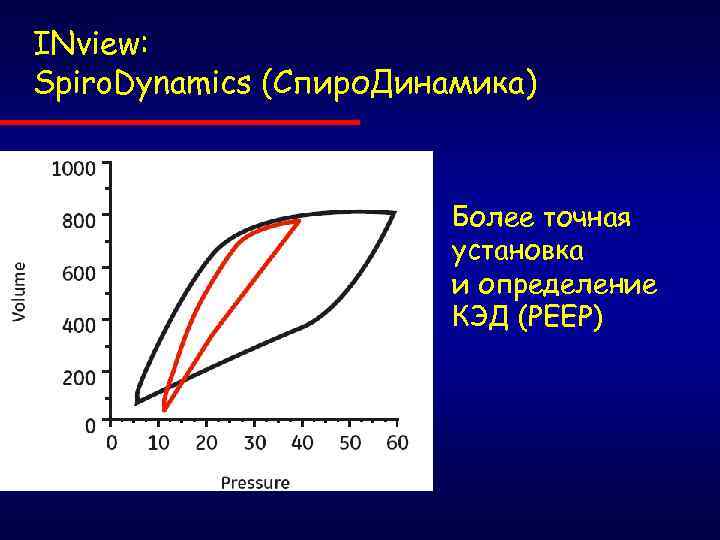 INview: Spiro. Dynamics (Спиро. Динамика) Более точная установка и определение КЭД (РЕЕР)
INview: Spiro. Dynamics (Спиро. Динамика) Более точная установка и определение КЭД (РЕЕР)
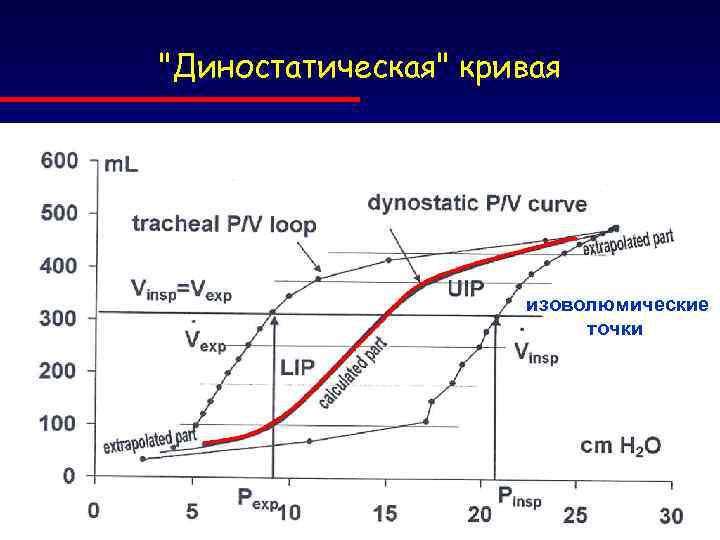 "Диностатическая" кривая изоволюмические точки
"Диностатическая" кривая изоволюмические точки
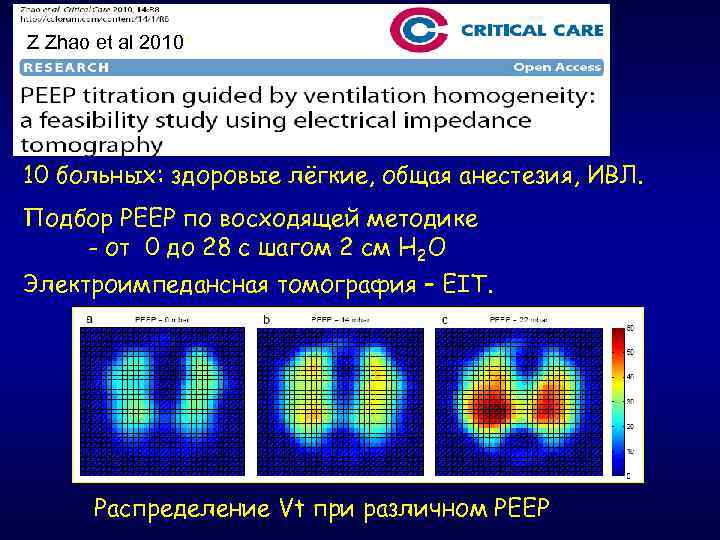 Z Zhao et al 2010* 10 больных: здоровые лёгкие, общая анестезия, ИВЛ. Подбор РЕЕР по восходящей методике - от 0 до 28 с шагом 2 см Н 2 О Электроимпедансная томография – EIT. Распределение Vt при различном РЕЕР
Z Zhao et al 2010* 10 больных: здоровые лёгкие, общая анестезия, ИВЛ. Подбор РЕЕР по восходящей методике - от 0 до 28 с шагом 2 см Н 2 О Электроимпедансная томография – EIT. Распределение Vt при различном РЕЕР
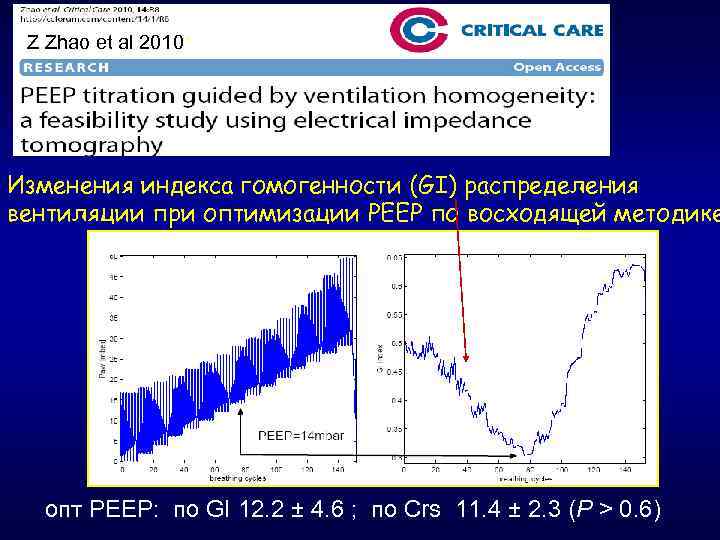 Z Zhao et al 2010* Изменения индекса гомогенности (GI) распределения вентиляции при оптимизации РЕЕР по восходящей методике опт РЕЕР: по GI 12. 2 ± 4. 6 ; по Сrs 11. 4 ± 2. 3 (P > 0. 6)
Z Zhao et al 2010* Изменения индекса гомогенности (GI) распределения вентиляции при оптимизации РЕЕР по восходящей методике опт РЕЕР: по GI 12. 2 ± 4. 6 ; по Сrs 11. 4 ± 2. 3 (P > 0. 6)
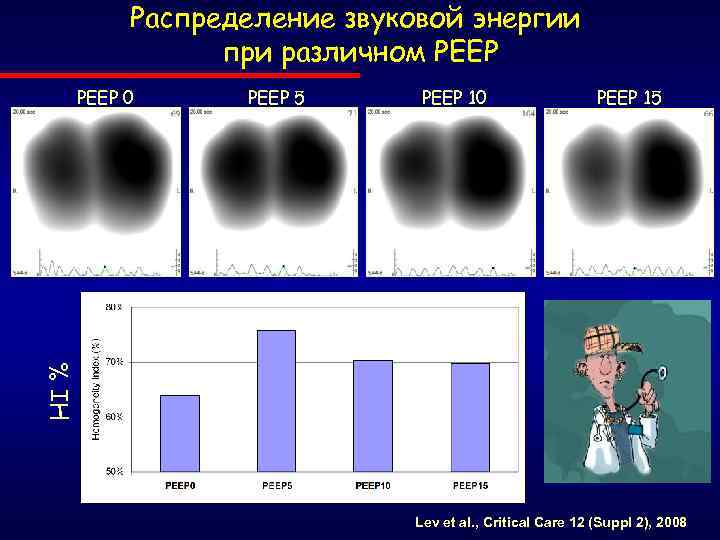 Распределение звуковой энергии при различном РЕЕР PEEP 5 PEEP 10 PEEP 15 HI % PEEP 0 Lev et al. , Critical Care 12 (Suppl 2), 2008
Распределение звуковой энергии при различном РЕЕР PEEP 5 PEEP 10 PEEP 15 HI % PEEP 0 Lev et al. , Critical Care 12 (Suppl 2), 2008
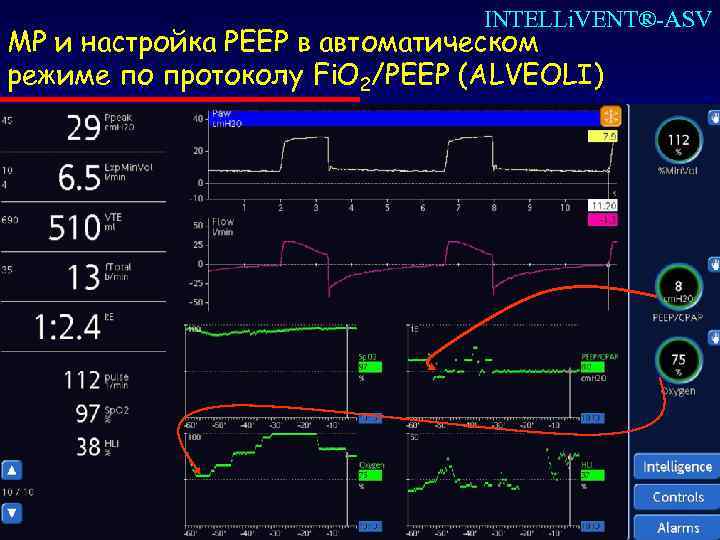 INTELLi. VENT®-ASV МР и настройка РЕЕР в автоматическом режиме по протоколу Fi. O 2/РЕЕР (ALVEOLI)
INTELLi. VENT®-ASV МР и настройка РЕЕР в автоматическом режиме по протоколу Fi. O 2/РЕЕР (ALVEOLI)
 Оптимизация РЕЕР с помощью пищеводного давления-Рое После МР PEEP - до конечно-экспираторного PAW > Ppl 0 -10 см Н 2 О Ppl определяли как Рое– 5 см Н 2 О; Vt = 6 или PL < 25 см Н 2 О
Оптимизация РЕЕР с помощью пищеводного давления-Рое После МР PEEP - до конечно-экспираторного PAW > Ppl 0 -10 см Н 2 О Ppl определяли как Рое– 5 см Н 2 О; Vt = 6 или PL < 25 см Н 2 О
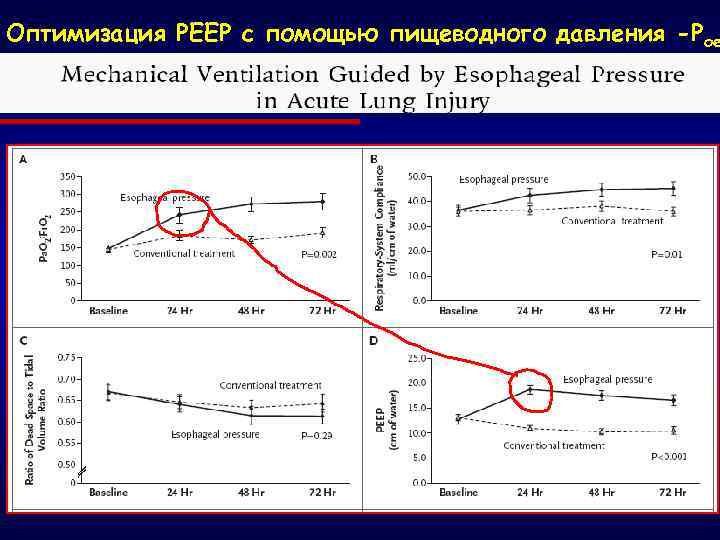 Оптимизация РЕЕР с помощью пищеводного давления -Рое
Оптимизация РЕЕР с помощью пищеводного давления -Рое
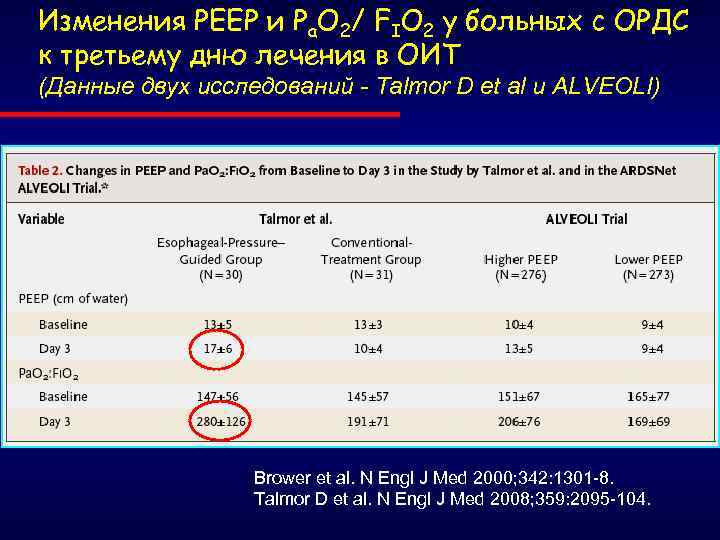 Изменения РЕЕР и Pa. O 2/ FIO 2 у больных с ОРДС к третьему дню лечения в ОИТ (Данные двух исследований - Talmor D et al и ALVEOLI) Brower et al. N Engl J Med 2000; 342: 1301 -8. Talmor D et al. N Engl J Med 2008; 359: 2095 -104.
Изменения РЕЕР и Pa. O 2/ FIO 2 у больных с ОРДС к третьему дню лечения в ОИТ (Данные двух исследований - Talmor D et al и ALVEOLI) Brower et al. N Engl J Med 2000; 342: 1301 -8. Talmor D et al. N Engl J Med 2008; 359: 2095 -104.
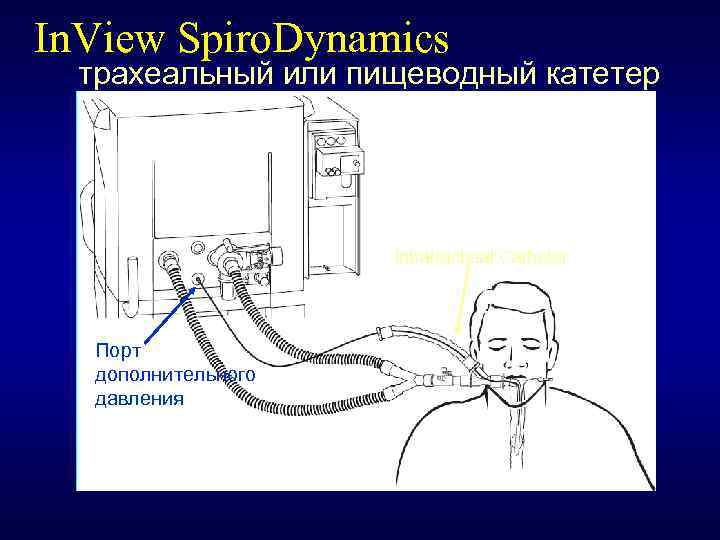 In. View Spiro. Dynamics трахеальный или пищеводный катетер Intratracheal Catheter Порт дополнительного давления
In. View Spiro. Dynamics трахеальный или пищеводный катетер Intratracheal Catheter Порт дополнительного давления
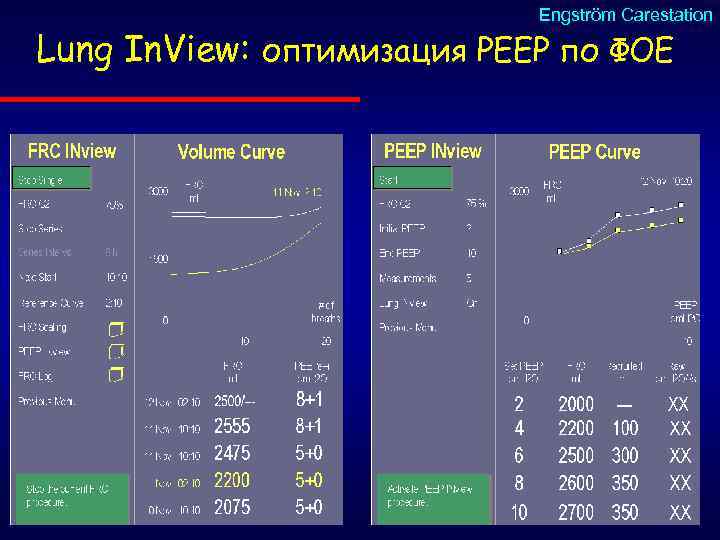 Engström Carestation Lung In. View: оптимизация РЕЕР по ФОЕ
Engström Carestation Lung In. View: оптимизация РЕЕР по ФОЕ
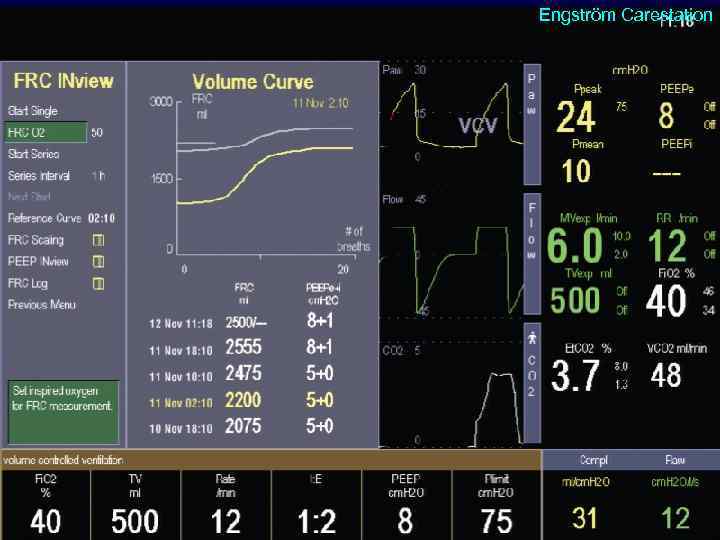 Engström Carestation
Engström Carestation
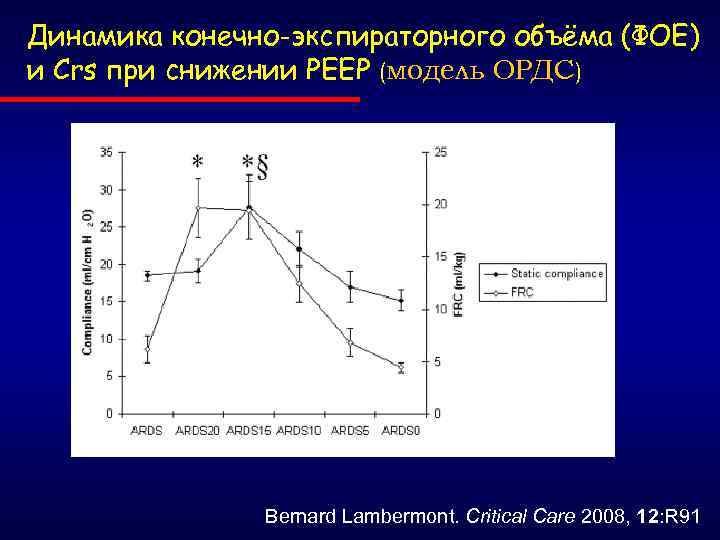 Динамика конечно-экспираторного объёма (ФОЕ) и Сrs при снижении РЕЕР (модель ОРДС) Bernard Lambermont. Critical Care 2008, 12: R 91
Динамика конечно-экспираторного объёма (ФОЕ) и Сrs при снижении РЕЕР (модель ОРДС) Bernard Lambermont. Critical Care 2008, 12: R 91
 2 компонента СL § жёсткость лёгочной ткани § ателектазы КЭО + СL = рекрутмент КЭО + СL = перерастяжение
2 компонента СL § жёсткость лёгочной ткани § ателектазы КЭО + СL = рекрутмент КЭО + СL = перерастяжение
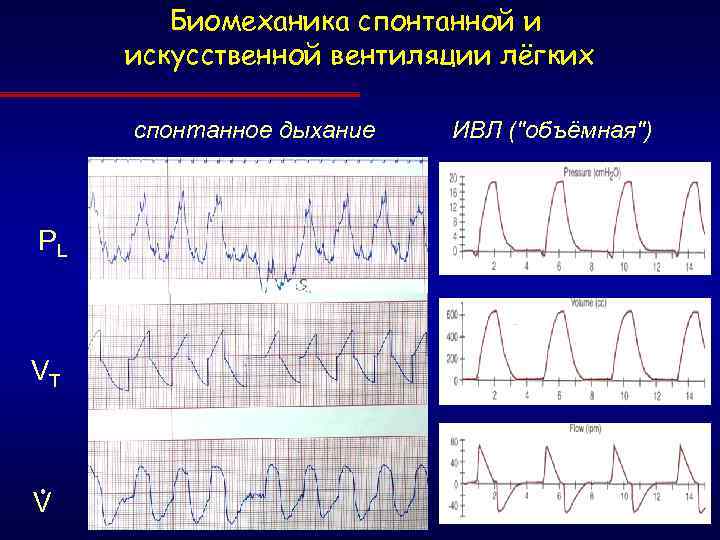 Биомеханика спонтанной и искусственной вентиляции лёгких спонтанное дыхание PL VT V ИВЛ ("объёмная")
Биомеханика спонтанной и искусственной вентиляции лёгких спонтанное дыхание PL VT V ИВЛ ("объёмная")
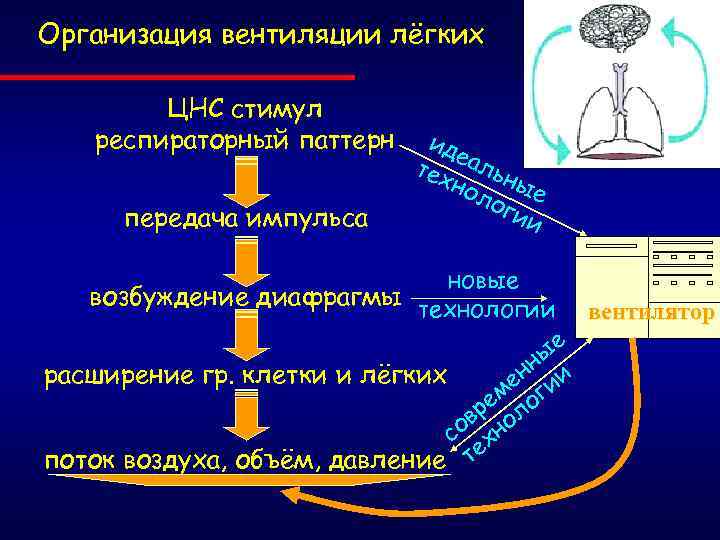 Организация вентиляции лёгких ЦНС стимул респираторный паттерн передача импульса ид е тех альн ы но ло е гии новые возбуждение диафрагмы технологии е ы нн и расширение гр. клетки и лёгких ме оги ре л ов но с х поток воздуха, объём, давление те вентилятор
Организация вентиляции лёгких ЦНС стимул респираторный паттерн передача импульса ид е тех альн ы но ло е гии новые возбуждение диафрагмы технологии е ы нн и расширение гр. клетки и лёгких ме оги ре л ов но с х поток воздуха, объём, давление те вентилятор
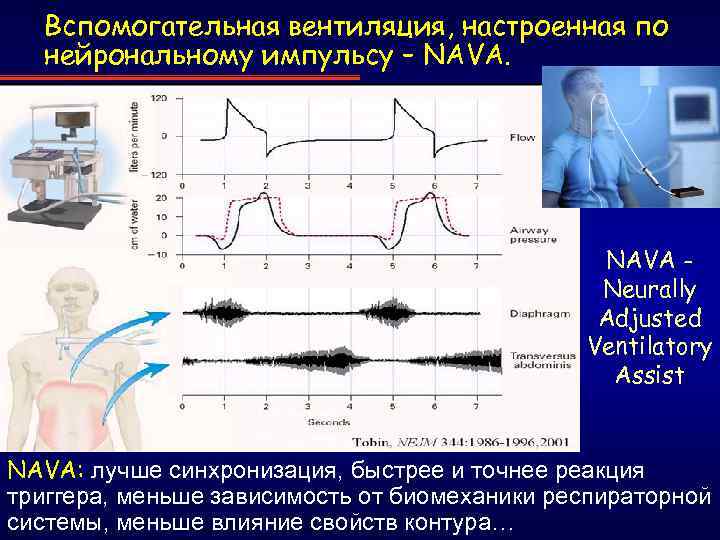 Вспомогательная вентиляция, настроенная по нейрональному импульсу – NAVA Neurally Adjusted Ventilatory Assist NAVA: лучше синхронизация, быстрее и точнее реакция триггера, меньше зависимость от биомеханики респираторной системы, меньше влияние свойств контура…
Вспомогательная вентиляция, настроенная по нейрональному импульсу – NAVA Neurally Adjusted Ventilatory Assist NAVA: лучше синхронизация, быстрее и точнее реакция триггера, меньше зависимость от биомеханики респираторной системы, меньше влияние свойств контура…
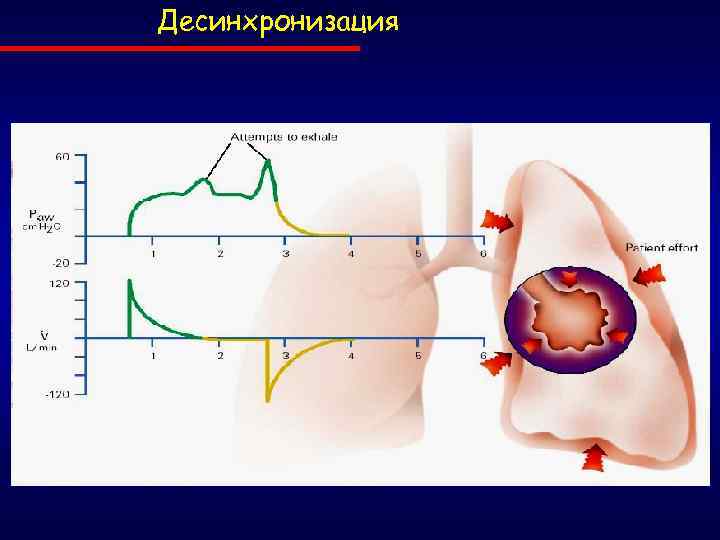 Десинхронизация
Десинхронизация
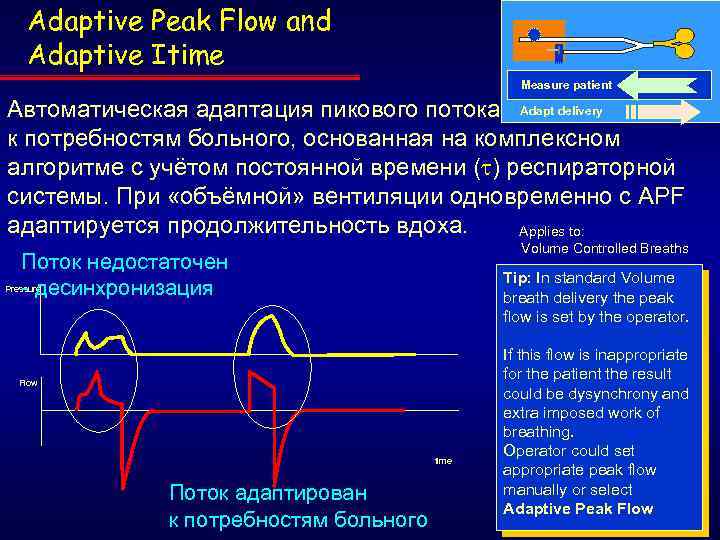 Adaptive Peak Flow and Adaptive Itime Measure patient Автоматическая адаптация пикового потока Adapt delivery к потребностям больного, основанная на комплексном алгоритме с учётом постоянной времени ( ) респираторной системы. При «объёмной» вентиляции одновременно с APF адаптируется продолжительность вдоха. Applies to: Volume Controlled Breaths Поток недостаточен Pressure - десинхронизация Tip: In standard Volume breath delivery the peak flow is set by the operator. Flow time Поток адаптирован к потребностям больного If this flow is inappropriate for the patient the result could be dysynchrony and extra imposed work of breathing. Operator could set appropriate peak flow manually or select Adaptive Peak Flow
Adaptive Peak Flow and Adaptive Itime Measure patient Автоматическая адаптация пикового потока Adapt delivery к потребностям больного, основанная на комплексном алгоритме с учётом постоянной времени ( ) респираторной системы. При «объёмной» вентиляции одновременно с APF адаптируется продолжительность вдоха. Applies to: Volume Controlled Breaths Поток недостаточен Pressure - десинхронизация Tip: In standard Volume breath delivery the peak flow is set by the operator. Flow time Поток адаптирован к потребностям больного If this flow is inappropriate for the patient the result could be dysynchrony and extra imposed work of breathing. Operator could set appropriate peak flow manually or select Adaptive Peak Flow

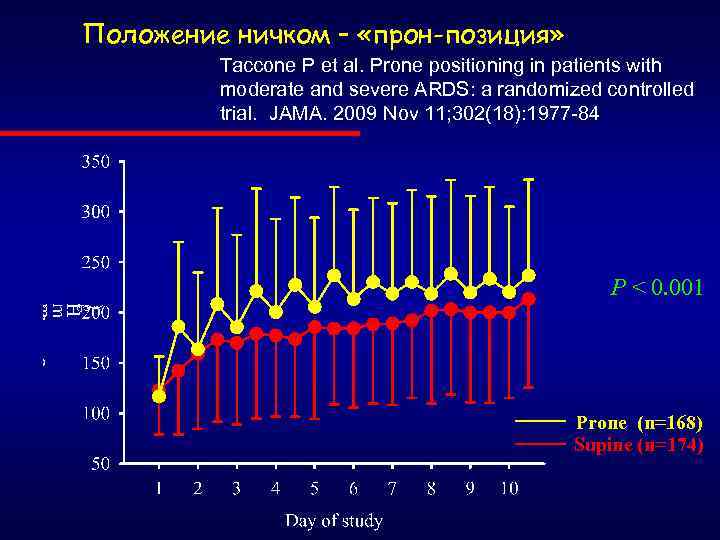 Положение ничком – «прон-позиция» Taccone P et al. Prone positioning in patients with moderate and severe ARDS: a randomized controlled trial. JAMA. 2009 Nov 11; 302(18): 1977 -84 P < 0. 001 Prone (n=168) Supine (n=174)
Положение ничком – «прон-позиция» Taccone P et al. Prone positioning in patients with moderate and severe ARDS: a randomized controlled trial. JAMA. 2009 Nov 11; 302(18): 1977 -84 P < 0. 001 Prone (n=168) Supine (n=174)
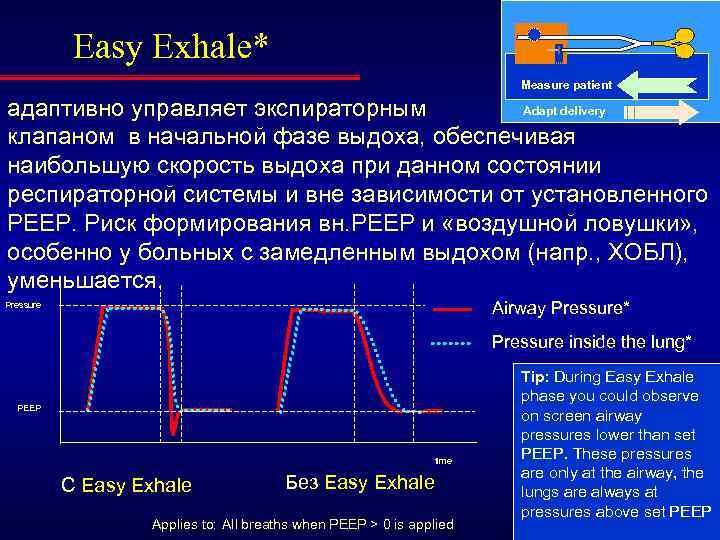 Easy Exhale* Measure patient Adapt delivery адаптивно управляет экспираторным клапаном в начальной фазе выдоха, обеспечивая наибольшую скорость выдоха при данном состоянии респираторной системы и вне зависимости от установленного РЕЕР. Риск формирования вн. РЕЕР и «воздушной ловушки» , особенно у больных с замедленным выдохом (напр. , ХОБЛ), уменьшается. Airway Pressure* Pressure inside the lung* PEEP time С Easy Exhale Без Easy Exhale Applies to: All breaths when PEEP > 0 is applied Tip: During Easy Exhale phase you could observe on screen airway pressures lower than set PEEP. These pressures are only at the airway, the lungs are always at pressures above set PEEP
Easy Exhale* Measure patient Adapt delivery адаптивно управляет экспираторным клапаном в начальной фазе выдоха, обеспечивая наибольшую скорость выдоха при данном состоянии респираторной системы и вне зависимости от установленного РЕЕР. Риск формирования вн. РЕЕР и «воздушной ловушки» , особенно у больных с замедленным выдохом (напр. , ХОБЛ), уменьшается. Airway Pressure* Pressure inside the lung* PEEP time С Easy Exhale Без Easy Exhale Applies to: All breaths when PEEP > 0 is applied Tip: During Easy Exhale phase you could observe on screen airway pressures lower than set PEEP. These pressures are only at the airway, the lungs are always at pressures above set PEEP
 International Consensus Conference on weaning Будапешт- 2005 • 5 научных обществ • Жюри ответило на 5 конкретных вопросов, касающихся отлучения (weaning) • Жюри проанализировало обзор имеющихся материалов, основанных на данных доказательной медицины. • Согласительное постановление было одобрено правлениями 5 научных обществ
International Consensus Conference on weaning Будапешт- 2005 • 5 научных обществ • Жюри ответило на 5 конкретных вопросов, касающихся отлучения (weaning) • Жюри проанализировало обзор имеющихся материалов, основанных на данных доказательной медицины. • Согласительное постановление было одобрено правлениями 5 научных обществ
 International Consensus Conference on weaning Budapest - 2005 5 конкретных вопросов, касающихся отлучения (weaning) : 1. Что известно насчёт распространённости проблем отлучения? 2. Какова патофизиология безуспешного отлучения? 3. Что представляет собой обычный процесс отлучения? 4. Какова роль различных режимов вентиляции при наиболее трудных случаях отлучения? 5. Как следует вести больных при длительном безуспешном отлучении?
International Consensus Conference on weaning Budapest - 2005 5 конкретных вопросов, касающихся отлучения (weaning) : 1. Что известно насчёт распространённости проблем отлучения? 2. Какова патофизиология безуспешного отлучения? 3. Что представляет собой обычный процесс отлучения? 4. Какова роль различных режимов вентиляции при наиболее трудных случаях отлучения? 5. Как следует вести больных при длительном безуспешном отлучении?
 International Consensus Conference on weaning Budapest - 2005 Вопрос № 3. Что представляет собой обычный процесс отлучения? SBT – испытание спонтанного дыхания (СД) Протокол отлучения: ежедневный скрининг респираторных функций и испытание СД сокращает время до экстубации, частоту самоэкстубаций, частоту трахеостомий и затраты на лечение в ОИТ; помимо того число случаев повторной интубации сокращается.
International Consensus Conference on weaning Budapest - 2005 Вопрос № 3. Что представляет собой обычный процесс отлучения? SBT – испытание спонтанного дыхания (СД) Протокол отлучения: ежедневный скрининг респираторных функций и испытание СД сокращает время до экстубации, частоту самоэкстубаций, частоту трахеостомий и затраты на лечение в ОИТ; помимо того число случаев повторной интубации сокращается.
 International Consensus Conference on weaning Budapest - 2005 Вопрос № 4. Какова роль различных режимов вентиляции при наиболее трудных случаях отлучения? PSV - обычно используемый режим
International Consensus Conference on weaning Budapest - 2005 Вопрос № 4. Какова роль различных режимов вентиляции при наиболее трудных случаях отлучения? PSV - обычно используемый режим




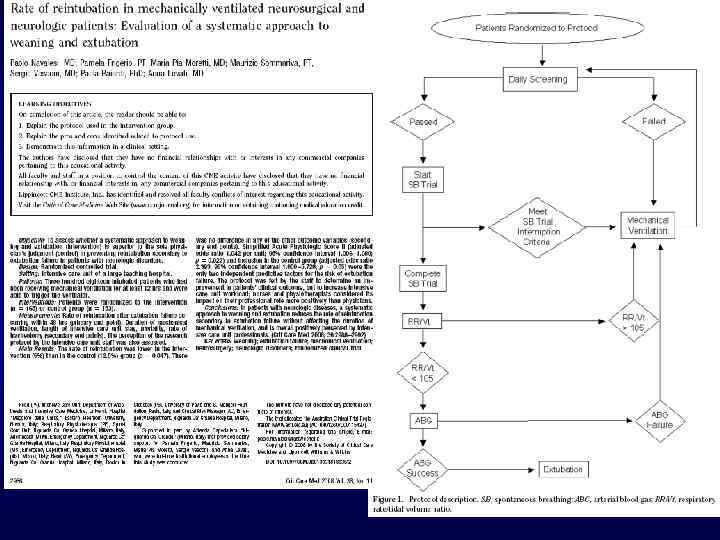
 3) испытание спонтанного дыхания (SBT) – основной диагностический тест для определения готовности больного к экстубации.
3) испытание спонтанного дыхания (SBT) – основной диагностический тест для определения готовности больного к экстубации.
 Автоматизированное отучение от вентилятора ASV – Adaptive Support Ventilation АПВ – Адаптивная Поддерживающая Вентиляция Laubscher TP et al. An adaptive lung ventilation controller I EEE Trans Boiomed Eng. 1994; 41: 51 -59 SC – Smart Care - «Разумное (изящное) ведение» Dojat M et al. A knowledge-based system for assisted ventilation of patients in intensive care units. Int J Clin Monit Comput 1992; 9: 239 -50 Engstrom - Spontaneous Breathing Trial – Режим программируемого отлучения
Автоматизированное отучение от вентилятора ASV – Adaptive Support Ventilation АПВ – Адаптивная Поддерживающая Вентиляция Laubscher TP et al. An adaptive lung ventilation controller I EEE Trans Boiomed Eng. 1994; 41: 51 -59 SC – Smart Care - «Разумное (изящное) ведение» Dojat M et al. A knowledge-based system for assisted ventilation of patients in intensive care units. Int J Clin Monit Comput 1992; 9: 239 -50 Engstrom - Spontaneous Breathing Trial – Режим программируемого отлучения
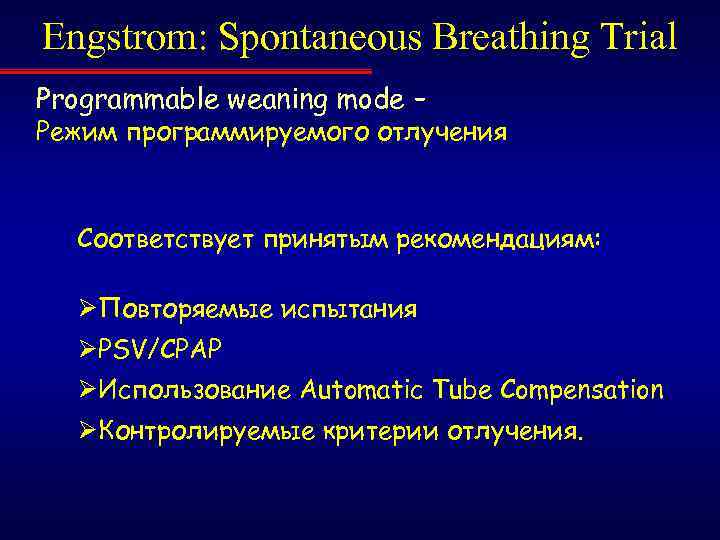 Engstrom: Spontaneous Breathing Trial Programmable weaning mode – Режим программируемого отлучения Соответствует принятым рекомендациям: ØПовторяемые испытания ØPSV/CPAP ØИспользование Automatic Tube Compensation ØКонтролируемые критерии отлучения.
Engstrom: Spontaneous Breathing Trial Programmable weaning mode – Режим программируемого отлучения Соответствует принятым рекомендациям: ØПовторяемые испытания ØPSV/CPAP ØИспользование Automatic Tube Compensation ØКонтролируемые критерии отлучения.
 Programmable weaning mode – Режим программируемого отлучения Автоматический метод: позволяет больному дышать самостоятельно в течение определённого времени ØВременные рамки – от 2 до 60 мин ØРегистрация трендов MVexp, RR и ETCO 2 ØКритерии успешности отлучения – верхний и нижний пределы VE, RR и Vt - могут быть установлены конкретно для каждого испытания ØЕсли дыхательный паттерн больного выходит за пределы установленных критериев, вентилятор возвращает его на исходный режим и параметры вентиляции. ØЗа 2 мин до окончания теста вентилятор спрашивает, хотите ли Вы продолжать CPAP/PSV.
Programmable weaning mode – Режим программируемого отлучения Автоматический метод: позволяет больному дышать самостоятельно в течение определённого времени ØВременные рамки – от 2 до 60 мин ØРегистрация трендов MVexp, RR и ETCO 2 ØКритерии успешности отлучения – верхний и нижний пределы VE, RR и Vt - могут быть установлены конкретно для каждого испытания ØЕсли дыхательный паттерн больного выходит за пределы установленных критериев, вентилятор возвращает его на исходный режим и параметры вентиляции. ØЗа 2 мин до окончания теста вентилятор спрашивает, хотите ли Вы продолжать CPAP/PSV.
 Engstrom: Spontaneous Breathing Trial Режим программируемого отлучения
Engstrom: Spontaneous Breathing Trial Режим программируемого отлучения
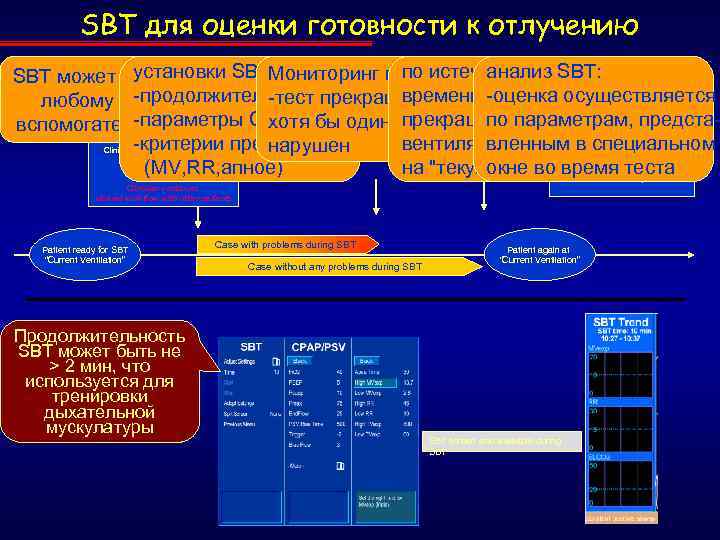 SBT для оценки готовности к отлучению Patient ventilated in SBT defined: установки SBT: During SBT the ventilator SBT time elapses SBT: analysis to анализ SBT screen во время SBT: any assist or support - Duration monitors the patient. по - SBT terminates Special SBT может быть проведен Мониторингany of the истечении заданногоthe patient mode is selected to - CPAP/PSV - SBT is aborted if normally and evaluate undergo an SBTбольному на settings abort -продолжительностьconditions are violated. ventilator returns осуществляется времени -оценка during the SBT тест -тест прекращается, automatically to если любому - patient ventilated at - SBT abort - Ventilator automatically conditions reverts to “Current параметрам, предста-параметры СРАР/PSVодин прекращается по вспомогательном режиме хотя бы “Current из критериев и ventilation” - Ventilator alarms -критерии прекращения are always вентилятор переходит вленным в специальном нарушен active (MV, RR, апное) на "текущий режим". окне во время теста “Current Ventilation” : MV, Rate, Apnea Clinician returns when workflow allows Clinician defines SBT parameters abort conditions SBT results are evaluated and further actions planned SBT is started Clinician continues clinical workflow with other patients Patient ready for SBT “Current Ventilation” Продолжительность SBT может быть не > 2 мин, что используется для тренировки дыхательной мускулатуры Case with problems during SBT Case without any problems during SBT Patient again at “Current Ventilation” SBT screen also available during SBT
SBT для оценки готовности к отлучению Patient ventilated in SBT defined: установки SBT: During SBT the ventilator SBT time elapses SBT: analysis to анализ SBT screen во время SBT: any assist or support - Duration monitors the patient. по - SBT terminates Special SBT может быть проведен Мониторингany of the истечении заданногоthe patient mode is selected to - CPAP/PSV - SBT is aborted if normally and evaluate undergo an SBTбольному на settings abort -продолжительностьconditions are violated. ventilator returns осуществляется времени -оценка during the SBT тест -тест прекращается, automatically to если любому - patient ventilated at - SBT abort - Ventilator automatically conditions reverts to “Current параметрам, предста-параметры СРАР/PSVодин прекращается по вспомогательном режиме хотя бы “Current из критериев и ventilation” - Ventilator alarms -критерии прекращения are always вентилятор переходит вленным в специальном нарушен active (MV, RR, апное) на "текущий режим". окне во время теста “Current Ventilation” : MV, Rate, Apnea Clinician returns when workflow allows Clinician defines SBT parameters abort conditions SBT results are evaluated and further actions planned SBT is started Clinician continues clinical workflow with other patients Patient ready for SBT “Current Ventilation” Продолжительность SBT может быть не > 2 мин, что используется для тренировки дыхательной мускулатуры Case with problems during SBT Case without any problems during SBT Patient again at “Current Ventilation” SBT screen also available during SBT
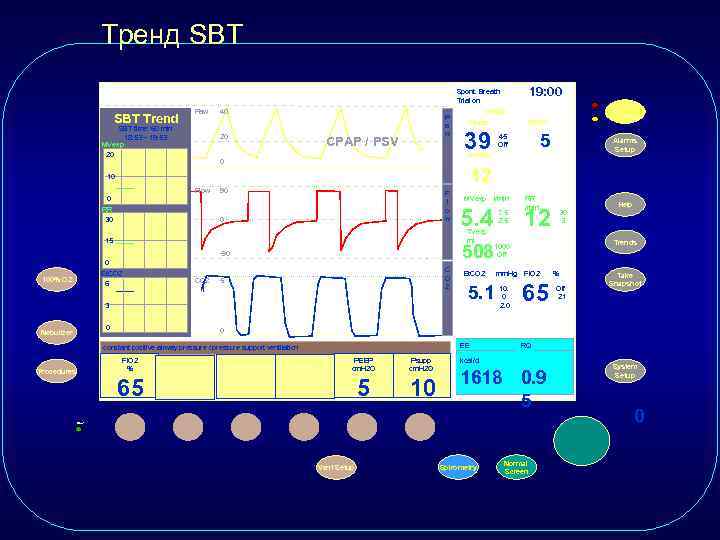 Тренд SBT 19: 00 Spont. Breath. Trial on SBT Trend Paw SBT time: 60 min 18: 53 – 19: 53 MVexp 40 20 20 P a w CPAP / PSV Ppeak 39 90 F l o w 0 -90 0 CO 2 C O 2 5 3 0 Nebulizer Alarms Setup 5. 4 7. 5 2. 5 1000 Off Et. CO 2 mm. Hg 5. 1 10. 0 2. 0 RR /min 12 Help 30 3 Trends Fi. O 2 65 % Off 21 Take Snapshot 0 EE constant positive airway pressure / pressure support ventilation Procedures l/min TVexp ml 15 100% O 2 MVexp 508 0 Et. CO 2 6 5 12 10 RR 30 PEEP 45 Off Pmean 0 Flow Silence Alarms cm. H 2 O Fi. O 2 % PEEP cm. H 2 O Psupp cm. H 2 O 65 5 10 RQ kcal/d 1618 0. 9 5 ~ Vent Setup Spirometry Normal Screen System Setup 0
Тренд SBT 19: 00 Spont. Breath. Trial on SBT Trend Paw SBT time: 60 min 18: 53 – 19: 53 MVexp 40 20 20 P a w CPAP / PSV Ppeak 39 90 F l o w 0 -90 0 CO 2 C O 2 5 3 0 Nebulizer Alarms Setup 5. 4 7. 5 2. 5 1000 Off Et. CO 2 mm. Hg 5. 1 10. 0 2. 0 RR /min 12 Help 30 3 Trends Fi. O 2 65 % Off 21 Take Snapshot 0 EE constant positive airway pressure / pressure support ventilation Procedures l/min TVexp ml 15 100% O 2 MVexp 508 0 Et. CO 2 6 5 12 10 RR 30 PEEP 45 Off Pmean 0 Flow Silence Alarms cm. H 2 O Fi. O 2 % PEEP cm. H 2 O Psupp cm. H 2 O 65 5 10 RQ kcal/d 1618 0. 9 5 ~ Vent Setup Spirometry Normal Screen System Setup 0

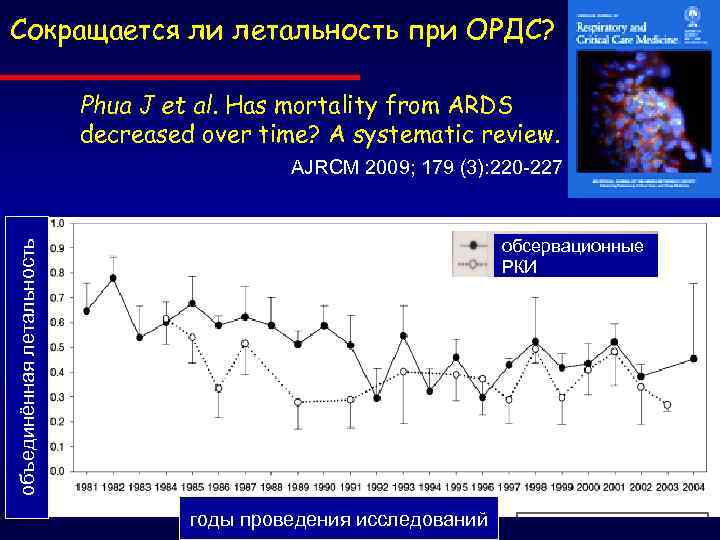 Сокращается ли летальность при ОРДС? Phua J et al. Has mortality from ARDS decreased over time? A systematic review. AJRCM 2009; 179 (3): 220 -227 объединённая летальность обсервационные РКИ годы проведения исследований
Сокращается ли летальность при ОРДС? Phua J et al. Has mortality from ARDS decreased over time? A systematic review. AJRCM 2009; 179 (3): 220 -227 объединённая летальность обсервационные РКИ годы проведения исследований
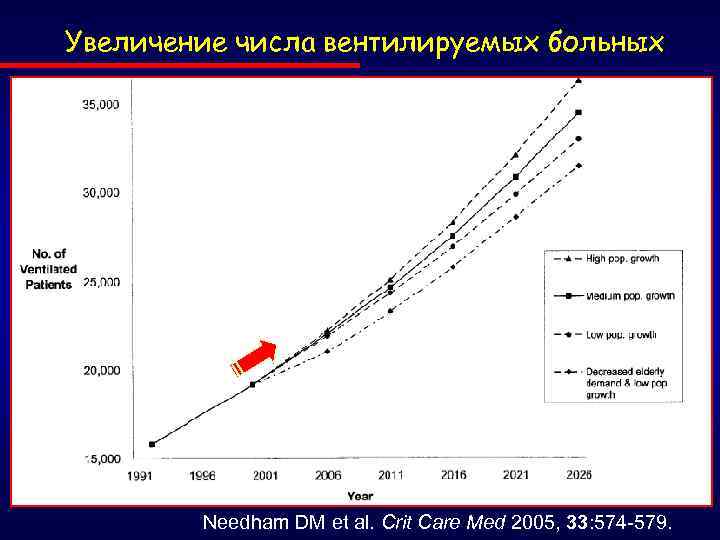 Увеличение числа вентилируемых больных Needham DM et al. Crit Care Med 2005, 33: 574 -579.
Увеличение числа вентилируемых больных Needham DM et al. Crit Care Med 2005, 33: 574 -579.
 Верным путём идёте, товарищи!
Верным путём идёте, товарищи!
 Есть вопросы?
Есть вопросы?
 Conclusions • Ventilator settings is changing based on protective ventilatory strategy • There not have been changes in outcome • Liberation of mechanical ventilation has been evidence-based modified • Duration of weaning has been reduced and the reintubation rate has decresed • Noninvasive ventilation is used more frequently • in all conditions • The practice of tracheostomy has not change
Conclusions • Ventilator settings is changing based on protective ventilatory strategy • There not have been changes in outcome • Liberation of mechanical ventilation has been evidence-based modified • Duration of weaning has been reduced and the reintubation rate has decresed • Noninvasive ventilation is used more frequently • in all conditions • The practice of tracheostomy has not change



