Невынашивание и перенашивание беременности. Преждевременные


Невынашивание и перенашивание беременности. Преждевременные и запоздалые роды. Кафедра акушерства и гинекологии БГМУ Зам. зав. кафедрой по учебно- методической работе кандидат мед. наук, доцент Наталья Станиславовна Акулич

Частота невынашивания беременности – 10 -25% к числу беременностей. Частота преждевременных родов – 5 -10%. На долю недоношенных детей приходится 50% случаев мертворождений, 70 -80% – ранней неонатальной смертности, 65 -70% – детской смертности.

Невынашивание беременности (НБ) это самопроизвольное прерывание беременности от зачатия до 38 недель

Терминология и классификация невынашивания беременности v Ранний самопроизвольный аборт (выкидыш) – прерывание беременности до 12 недель. v Поздний самопроизвольный аборт (выкидыш) – прерывание беременности с 13 до 22 недель. v Преждевременные роды – прерывание беременности в сроки 22 – 37 недель.

v Несостоявшийся выкидыш – неразвивающаяся беременность при гибели эмбриона или плода до 22 недель. Несостоявшиеся роды – неразвивающаяся беременность при гибели плода в сроки 22 -37 недель. Наличие двух или более случаев НБ в анамнезе – «привычное» невынашивание.

Этиопатогенез невынашивания беременности Социально - биологические факторы: ухудшение экологической среды неблагоприятные условия труда и быта стрессовые ситуации возраст матери до 18 лет и после 30 лет вредные привычки (курение, употребление алкоголя, наркотиков)

Медицинские факторы НБ: Эндокринные нарушения: нарушение функции яичников: гипофункция яичников, врожденная или приобретенная недостаточность рецепторного аппарата половых органов, гиперандрогения патология щитовидной железы: состояние гипо- или гипертиреоза патология гипофиза функционального и органического генеза патология надпочечников патология поджелудочной железы: сахарный диабет нейроэндокринные синдромы

v. Иммунологические нарушения: vплод следует рассматривать как аллотрансплантант с содержанием не менее 50% отцовской генетической информации, т. е. чужеродной для матери; vиммунные отношения между матерью и плодом определяются и регулируются многими органами и системами; vнесовершенство их функции приводит к отторжению фетоплацентарного комплекса.

Генные и хромосомные нарушения: приводят к прерыванию беременности в ранние сроки или к рождению детей с ВПР. Инфекционные факторы: являются наиболее частой причиной НБ; существенную роль играют эндогенные очаги генитальной и экстрагенитальной патологии, латентная инфекция у матери. Экстрагенитальные заболевания у матери Осложнения течения данной беременности

v Анатомическиеи функциональные изменения половых органов: v нарушение механизмов трансформации эндометрия v патология рецепторного аппарата v пороки развития и опухоли половых органов v инфантилизм v ИЦН (истмико-цервикальная недостаточность) функционального и органического генеза – недостаточность шейки матки в результате структурных или функциональных изменений его истмического отдела v травматические повреждения шейки и тела матки v Нарушения сперматогенеза

v. Причины невынашивания беременности многочисленны и разнообразны. Часто в патогенезе невынашивания беременности играет роль воздействие совокупности перечисленных факторов, что указывает на полиэтиологичность данной патологии.

Клинические проявления угрозы прерывания беременности: vболь внизу живота, в области поясницы и крестца vповышение сократительной активности матки vпоявление кровянистых выделений из половых путей vструктурные изменения в шейке и теле матки

В зависимости от выраженности симптомов различают следующие стадии прерывания беременности: vугрожающий выкидыш vначавшийся выкидыш vаборт в ходу vнеполный выкидыш vполный выкидыш
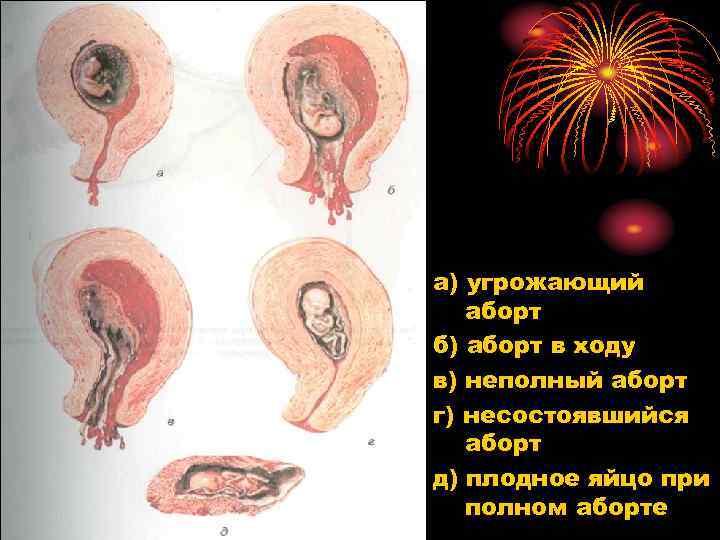
а) угрожающий аборт б) аборт в ходу в) неполный аборт г) несостоявшийся аборт д) плодное яйцо при полном аборте

Угрожающий аборт Ø Появление ощущения тяжести или несильных болей внизу живота и в области крестца Ø Во втором триместре боли могут приобретать схваткообразный характер Ø Кровянистые выделения из половых путей, как правило, отсутствуют, либо могут быть в виде прожилок крови Ø Шейка матки сформирована, располагается эксцентрично по отношению к проводной оси таза, наружный зев закрыт, в канале – слизь, тонус матки повышен Ø Величина матки соответствует сроку беременности

Начавшийся аборт Ø Схваткообразные боли внизу живота, более интенсивные, чем при угрожающем аборте Ø Появляются или усиливаются кровянистые выделения из половых путей в результате отслойки плодного яйца от стенки матки на небольшом протяжении. Ø Шейка матки сформирована, располагается эксцентрично, наружный зев закрыт или слегка приоткрыт, тонус матки повышен Ø Величина матки соответствует сроку беременности

Аборт в ходу или необратимый Ø Является стадией продолжения начавшегося выкидыша, при котором происходит полная отслойка и гибель плодного яйца Ø Боли внизу живота сильные схваткообразные Ø Кровотечение выраженное Ø Шейка матки укорочена, канал шейки матки раскрыт Ø Через канал нередко удается пальпировать нижний полюс плодного яйца Ø Матка по величине не соответствует сроку беременности, сокращается при исследовании

Неполный аборт Ø Характеризуется отторжением и выделением части плодного яйца, что сопровождается кровотечением различной степени Ø При влагалищном исследовании находят сгустки крови, шейка матки размягчена и укорочена, шеечный канал приоткрыт или свободно пропускает палец Ø Матка имеет мягковатую консистенцию, ее величина меньше, чем срок беременности, во время исследования матка сокращается, становится плотнее

Полный аборт Ø При беременности ранних сроков встречается редко Ø В более поздние сроки протекает по типу родов Ø Размеры матки значительно меньше ее величины по сроку беременности, консистенция матки плотная, шеечный канал приоткрыт в большей или меньшей степени в зависимости от срока беременности Ø Кровотечения нет

Прогноз при угрожающем и начавшемся выкидыше при своевременно начатом лечении благоприятный. При аборте в ходу, неполном и полном самопроизвольном выкидыше прогноз неблагоприятный. Это требует проведения выскабливания полости матки.

Инфицированный выкидыш v При длительном течении самопроизвольного выкидыша возможно проникновение микрофлоры из влагалища в полость матки с последующим развитием хорионита, амнионита, эндометрита. Инфицированный выкидыш может стать причиной генерализованных септических заболеваний вплоть до септического шока.

Инфицированный выкидыш В зависимости от распространения инфекции различают: неосложненный инфицированный выкидыш (инфекция локализуется в матке); осложненный инфицированный выкидыш (инфекция не выходит за пределы малого таза); септический выкидыш (процесс принимает генерализованный характер).

Диагностика угрозы прерывания беременности в первом и втором триместрах v. Анамнез Тщательно собранный анамнез позволяет предположить причину невынашивания беременности и проводить этиопатогенетическое лечение. v. Осмотр Обращаем внимание на цвет кожных покровов, телосложение, тип конституции, характер оволосения.

v Обследование по тестам функциональной диагностики Наиболее информативно измерение базальной температуры в первые 12 недель беременности. При благоприятном течении беременности температура повышена до 37, 2 – 37, 40 С. Стойкое снижение температуры является объективным симптомом угрожающего выкидыша.

v. Цитологическое исследование влагалищного отделяемого (определение КПИ) Ø До 12 недель беременности КПИ не превышает 10%; Ø 13 - 16 недель беременности – КПИ 3 -9%; Ø 17 -39 недель беременности – КПИ 5%. При угрозе прерывания беременности КПИ возрастает.

v Структурные изменения шейки матки по данным влагалищного исследования v Исследование общего гормонального статуса беременной (определение уровня прогесторона, эстриола, плацентарного лактогена, кортизола, хорионического гонадотропина) v Определение уровня гормонов щитовидной железы (Т 3, Т 4, ТТГ)
v Бактериологическое исследование отделяемого влагалища, цервикального канала, мочи v Медико-генетическое обследование v Данные УЗИ-признаки угрозы прерывания беременности после 12 недель: повышение сократительной активности миометрия, участки отслойки плаценты.

Лечение угрозы прерывания беременности v Лечебно-охранительный режим: госпитализация, постельный режим, психотерапия, аутотренинг, седативные препараты. v Лечение сопутствующей экстрагенитальной патологии. v Санация очагов инфекции. v Нормализация функции кишечника: устранение запоров с помощью диеты и слабительных средств.

v Гемостатическая терапия: дицинон, этамзилат натрия – при наличии кровянистых выделений. v Средства, снижающие сократительную активность матки: Ø спазмолитики: но-шпа, папаверин, баралгин Ø раствор магния сульфата 25% Ø токолитики (β-адреномиметики): гинипрал, партусистен, бриканил, алупент Ø ингибиторы синтеза простагландинов: индометацин

v Гормональная терапия – по строгим показаниям, под контролем клинических и гормональных показателей. Гормональную терапию гестагенами (прогестерон, дюфастон, утрожестан) проводят до 15 -16 недель, пока не закончится формирование плаценты. При адрено-генитальном синдроме (АГС) патогенетической терапией является назначение глюкокортикоидов (дексаметазон, преднизолон)

v Коррекция иммунных нарушений, как фактора НБ: лечение резус-конфликта, иммунодепрессивная терапия, лечение аллогенными лимфоцитами, пересадка аллогенной кожи. v Лечение ИЦН: Ø хирургическая коррекция: а) сужение внутреннего зева; б) ушивание наружного зева по Szendi; в) образование дупликатуры тканей вокруг шейки матки и др. Ø акушерский разгружающий пессарий (Витебск) или пессарии-кольца на шейку матки по Гольджи

v Немедикаментозные методы лечения: Ø электроанальгезия с помощью аппарата «Электросон» для нормализации функционального состояния ЦНС Ø электрорелаксация матки с использованием переменного синусоидального тока Ø электрофорез магния Ø иглорефлексотерапия Ø ГБО

Преждевременные роды (ПР) v Клинически выделяют: ØУгрожающие ПР ØНачинающиеся ПР ØНачавшиеся ПР v Прогноз ПР: ØУгрожающие и начинающиеся ПР – благоприятный ØНачавшиеся – быстро переходят в роды

Особенности течения ПР Раннее и преждевременное излитие околоплодных вод. Аномалии родовой деятельности. . Быстрые и стремительные роды при ИЦН или затяжные роды в результате неподготовленности нейрогуморальных и эндокринных механизмов регуляции родовых сил. Выпадение петель пуповины, гипоксия плода, родовые травмы плода. Инфекционные осложнения в родах (хориоамнионит) и в послеродовом периоде (эндометрит, флебит). Кровотечение в последовом и раннем послеродовом периодах.

Акушерская тактика ведения ПР определяется Ø стадией ПР Ø сроком беременности Ø состоянием матери и плода Ø состоянием шейки матки Ø состоянием плодного пузыря Ø характером родовой деятельности Ø возникшими осложнениями в родах

Активно-выжидательная тактика направлена на пролонгирование беременности: срок беременности до 36 недель целый плодный пузырь удовлетворительное состояние матери и плода раскрытие шейки матки до 2 -3 см отсутствие признаков инфекции, тяжелой экстрагенитальной патологии. отсутствие регулярной родовой деятельности

Активная тактика направлена на родоразрешение: адекватное обезболивание родоактивация преимущественно простагландинами профилактика гипоксии плода и СДР назначение антибиотиков при наличии признаков инфицирования ведение родов без защиты промежности, своевременная перинеотомия или эпизиотомия кесарево сечение по показаниям рекомендуется после 34 – 36 недель беременности

Признаки незрелости у ребенка: v масса тела менее 2500 г, длина тела менее 45 см, v много сыровидной смазки v недостаточное развитие подкожной жировой клетчатки v пушок на теле v небольшая длина волос на голове v мягкие ушные и носовые хрящи, v ногти не заходят за кончики пальцев v пупочное кольцо расположено ближе к лону v у мальчиков яички не опущены в мошонку v у девочек клитор и малые половые губы не прикрыты большими v крик ребенка тонкий (пискливый)
Недоношенный ребенок

v Истинно переношенная беременность продолжается более 290 -294 дней и заканчивается рождением ребенка с признаками перезрелости и опасности для жизни, имеются также изменения со стороны плаценты (роды запоздалые) v Пролонгированная, физиологически удлиненная, беременность продолжается более 294 дней и заканчивается рождением доношенного, функционально зрелого ребенка (роды срочные)

Частота перенашивания 2 – 20 % Частота гибели плода зависит от срока беременности: 40 – 41 неделя ► 1, 1 % 43 недели ► 2, 2 % 44 недели и более ► 6, 6 %

Этиопатогенез перенашивания беременности Социально - биологические факторы: возраст матери старше 30 лет возраст отца старше 35 лет плод мужского пола многорожавшие женщины: 3 и более родов стрессовые ситуации

v Медицинские факторы ПБ: v. Нейроэндокринные нарушения: vнарушение менструальной функции: появление менархе до 11 или после 15 лет, замедление становления менструальной функции (более 1 года) vнарушение жирового обмена vбесплодие и самопроизвольные выкидыши vфункциональные сдвиги в ЦНС vнарушение вегетативного равновесия vизменения соотношений гонадотропных гормонов, прогестерона, эстрогенов, калия, кальция, ацетилхолина, норадреналина и адреналина

Аутоиммунная патология у беременной, иммунологические изменения в системе мать- плацента-плод Пороки развития ЦНС плода: анэнцефалия гидроцефалия микроцефалия нарушения функции гипофизарно- надпочечниковой системы поликистоз почек болезнь Дауна

v. Инфекционные факторы: vперенесенные детские инфекции – скарлатина, паротит, краснуха vэндогенные очаги генитальной и экстрагенитальной патологии у матери Экстрагенитальная патология, приводящая к гипоксии у матери

Осложнения течения данной беременности: угроза прерывания беременности анемия во время беременности маловодие гестозы хроническая внутриутробная гипоксия плода нарушения метаболизма в фетоплацентарной системе ОРВИ во время настоящей беременности

v. Анатомические и функциональные изменения половых органов: vинфантилизм vпатология рецепторного аппарата матки vнарушение синтеза сократительных белков в миометрии vтравматические повреждения шейки и тела матки: аборты, выскабливания, ВМС vдоброкачественные опухоли молочной железы и половых Наследственная предрасположенность

Клинические проявления переношенной беременности Ø отсутствие нарастания массы тела беременной с последующим резким падением её на 1 кг и более Ø уменьшение окружности живота на 5 – 10 см Ø снижение тургора кожи Ø маловодие Ø зеленое окрашивание околоплодных вод Ø отсутствие болезненности при лежании на животе или при надавливании на матку (признак Дольфа)

Ø более высокое стояние дна матки Ø усиление или ослабление движений плода Ø изменение частоты, ритма и тембра сердечных тонов плода Ø крупные размеры плода Ø увеличение плотности костей черепа плода, узость швов и родничков Ø незрелость или недостаточная зрелость шейки матки

Клиническим симптомы перенашивания, обнаруживаемые после родов Признаки перезрелости плода (синдром Беллентайна-Рунге): слабое развитие подкожной клетчатки; снижение тургора кожи – "старческий" вид ребенка сухая, дряблая, морщинистая и потрескавшаяся кожа, при значительной перенашивании – мацерация кожи (у живого ребенка), особенно на руках и ногах – "банные" стопы и ладони

зеленоватый цвет кожных покровов ребенка в связи с пропитыванием меконием уменьшение или отсутствие сыровидной смазки длинные ногти пальцев рук плохо выраженная конфигурация головки, плотные кости черепа, узкие швы и роднички крупные размеры плода, реже гипотрофия

v Изменения плаценты: макроскопические – участки петрификатов и жирового перерождения, плодные оболочки и пуповина зеленого цвета, пуповина тощая гистологические – кальцификация, переполнение кровью и расширение сосудов плаценты, гиперплазия синцитиотрофобласта, синцитиальные узелки, фиброзная дегенерация ворсин, микроинфаркты плаценты

Диагностика переношенной беременности Диагноз переношенной беременности ставится на основании анамнестических, клинических, лабораторных и инструментальных методов исследования. Подтверждается диагноз перенашивания беременности после родов при осмотре ребенка и последа.

v Анамнез Обращают внимание на наличие преморбидного фона, общее состояние беременной и течение настоящей беременности. v Объективное обследование беременной Обращают внимание на наличие симптомов истинного перенашивания беременности.

v Цитологическое исследование влагалищного отделяемого: длительное существование III – IV цитотипа мазка. v Амниоскопия каждые 2 дня: Ø мутные, опалесцирующие околоплодные воды Ø зеленый цвет околоплодных вод Ø небольшое количество или отсутствие хлопьев сыровидной смазки Ø незначительная отслаиваемость оболочек нижнего полюса плодного пузыря от стенки матки

v Исследование амниотической жидкости: Ø снижение осмотического давления Ø смещение уровня р. Н в сторону кислой реакции Ø уменьшение активности щелочной фосфатазы на 62 % Ø уменьшение концентрации глюкозы на 40 % Ø увеличение концентрации ЛДГ, мочевины, креатинина, общего белка, молочной кислоты Ø отношение лецитин/сфингомиелин (Л/С) более 2 Ø увеличение количества жировых клеток

v Гормональные исследования: Ø снижение уровня эстриола Ø увеличение уровня прогестерона Ø изменение соотношения прогестерона и эстриола v Кардиотокография: монотонность ритма v Динамическое комплексное ультразвуковое исследование

Тактика ведения переношенной беременности – активная v При истинно переношенной беременности возможны спонтанные роды, но чаще приходится прибегать к индукции родов. v Метод индукции родов зависит от: Ø готовности женского организма к родам ("зрелости" шейки матки) Ø состояния плодного пузыря Ø состояния плода Ø акушерского анамнеза Ø экстрагенитальной патологии и др.

При "незрелой" и недостаточно "зрелой" шейке с целью ее созревания и индукции родов используют Медикаментозные методы: Простагландины: интрацервикально, интравагинально, в/венно капельно Гормонально-витаминно-глюкозо- кальциевый фон в течение 3 – 5 дней: эстрогены, раствор глюкозы с аскорбиновой кислотой, витамином В 6, кокарбоксилазой, раствор кальция хлорида

Немедикаментозные методы: Применение ламинарий Электростимуляция шейки матки Стимуляция молочных желез Гигроскопический цервикальный дилятатор Dilapan – STM (Англия). Внутриматочное введение катетера Фолея № 17, который заполнен 35 – 40 мл 0, 9% раствора хлорида натрия

При "зрелой " шейке матки q отделение плодовых оболочек (пальцевая отслойка) от нижнего сегмента матки q амниотомия q препараты, повышающие тонус матки (окситоцин и простагландины)

Плановое кесарево сечение при переношенной беременности: 1. Возрастные первородящие. 2. Тазовое предлежание плода. 3. Крупный плод. 4. Хроническая внутриутробная гипоксия плода. 5. Анатомически узкий таз. 6. Отягощенный акушерско-гинекологический анамнез (бесплодие, осложненное течение предыдущих родов, мертворождение и др. ). 7. Рубец на матке. 8. Осложненное течение данной беременности.

Тактика ведения запоздалых родов ► функциональная оценка таза в родах ► адекватное обезболивание, в т. ч. эпидуральная и пудендальная анестезия ► своевременная коррекция аномалий родовой деятельности, при отсутствии эффекта в течение 3 часов – кесарево сечение ► профилактика кровотечения в родах и раннем послеродовом периоде ► профилактика гипоксии плода ► своевременная перинеотомия или эпизиотомия

Осложнения в родах Ø преждевременное и раннее излитие околоплодных вод Ø аномалии родовой деятельности Ø затяжные роды Ø клинически узкий таз Ø нарушение процессов отслойки плаценты Ø гипоксия плода в родах Ø родовая травма Ø разрывы мягких тканей родовых путей Ø увеличение числа оперативных вмешательств в родах

Осложнения в послеродовом периоде v гипо- и атонические кровотечения v послеродовые инфекционные заболевания – нагноение раны промежности, метроэндометрит, метрофлебит, мастит v гипогалактия
Лек 8 Невын и перенос.ppt
- Количество слайдов: 65

