Несовершенный хондрогенез.ppt
- Количество слайдов: 36
 НЕСОВЕРШЕННЫЙ ХОНДРОГЕНЕЗ ХРЯЩЕВЫЕ ДИСПЛАЗИИ
НЕСОВЕРШЕННЫЙ ХОНДРОГЕНЕЗ ХРЯЩЕВЫЕ ДИСПЛАЗИИ
 Основные формы хрящевых дисплазий 1. эпифизарные 2. физарные 3. метафизарные В основе – нарушения, возникающие в процессе эмбрионального и постэмбрионального хрящеобразования и последующей оссификации Относятся к эмбрио- и фетопатиям, развиваются в костях энхондрального генеза
Основные формы хрящевых дисплазий 1. эпифизарные 2. физарные 3. метафизарные В основе – нарушения, возникающие в процессе эмбрионального и постэмбрионального хрящеобразования и последующей оссификации Относятся к эмбрио- и фетопатиям, развиваются в костях энхондрального генеза
 Ахондроплазия (болезнь Парро – Мари) «Физарная дисплазия» - нарушение остеогенеза возникает в зоне физарного росткового хряща, за счет которого растут в длину все длинные и короткие трубчатые кости J. Parrot (1876) и P. Marie (1900) подробно описали под общепринятым сейчас названием «ахондроплазия»
Ахондроплазия (болезнь Парро – Мари) «Физарная дисплазия» - нарушение остеогенеза возникает в зоне физарного росткового хряща, за счет которого растут в длину все длинные и короткие трубчатые кости J. Parrot (1876) и P. Marie (1900) подробно описали под общепринятым сейчас названием «ахондроплазия»
 Ахондроплазия – ранняя наследственная эмбриопатия, возникающая в период бластогенеза. Уже на 3 – 4 недели начинает тормозиться рост костей в длину. Точки окостенения эпифизов, апофизов и губчатых костей появляются в обычные сроки
Ахондроплазия – ранняя наследственная эмбриопатия, возникающая в период бластогенеза. Уже на 3 – 4 недели начинает тормозиться рост костей в длину. Точки окостенения эпифизов, апофизов и губчатых костей появляются в обычные сроки
 Больные представляют собой карликов с выраженной диспропорцией в размерах головы, туловища и конечностей
Больные представляют собой карликов с выраженной диспропорцией в размерах головы, туловища и конечностей
 В конечностях диспропорция между резко укороченными и утолщенными диафизами трубчатых костей и нормально развивающимися эпифизами и апофизами
В конечностях диспропорция между резко укороченными и утолщенными диафизами трубчатых костей и нормально развивающимися эпифизами и апофизами
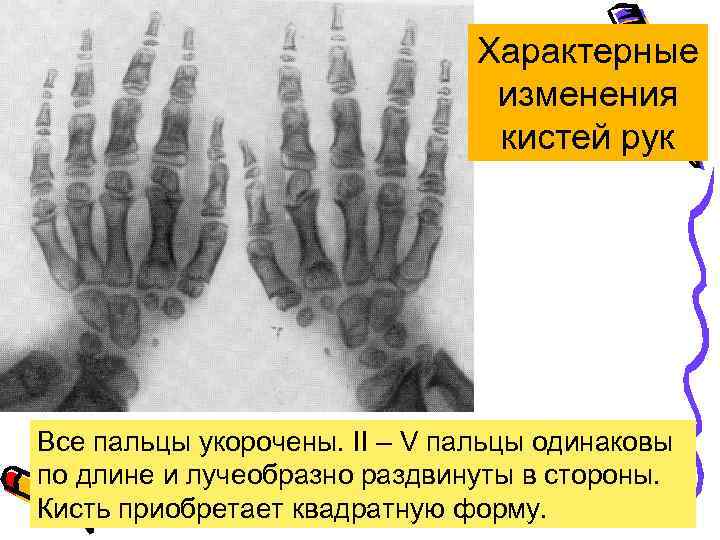 Характерные изменения кистей рук Все пальцы укорочены. II – V пальцы одинаковы по длине и лучеобразно раздвинуты в стороны. Кисть приобретает квадратную форму.
Характерные изменения кистей рук Все пальцы укорочены. II – V пальцы одинаковы по длине и лучеобразно раздвинуты в стороны. Кисть приобретает квадратную форму.
 Укорочение верхних и нижних конечностей у девочки 1 года с ахондроплазией, выраженная вальгусная деформация голеней
Укорочение верхних и нижних конечностей у девочки 1 года с ахондроплазией, выраженная вальгусная деформация голеней

 Экзостозная хондродисплазия Является самым частым видом хрящевой дисплазии и составляет 27% всех диспластических заболеваний скелета. Поражаются чаще мужчины. Этиология неизвестна. Сущность заболевания заключается в в развитии костных разрастаний в области метафизов длинных трубчатых костей в непосредственной близости с эпиметафизарным хрящом. Экзостозы развиваются на костях, обладающих наиболее интенсивным ростом. Количество экзостозов может достигать 100 и больше. Величина их от горошины до размеров яблока.
Экзостозная хондродисплазия Является самым частым видом хрящевой дисплазии и составляет 27% всех диспластических заболеваний скелета. Поражаются чаще мужчины. Этиология неизвестна. Сущность заболевания заключается в в развитии костных разрастаний в области метафизов длинных трубчатых костей в непосредственной близости с эпиметафизарным хрящом. Экзостозы развиваются на костях, обладающих наиболее интенсивным ростом. Количество экзостозов может достигать 100 и больше. Величина их от горошины до размеров яблока.
 Экзостозная хондродисплазия Системное врожденное, наследственное заболевание. Под основанием экзостоза никогда не бывает кортикального слоя кости. Параостальные опухоли почти всегда имеют под своим основанием кортикальный слой кости (до ее разрушения) Экзостозы имеют разную форму: широкое основание, тонкий конец; узкое основание, шаровидный конец
Экзостозная хондродисплазия Системное врожденное, наследственное заболевание. Под основанием экзостоза никогда не бывает кортикального слоя кости. Параостальные опухоли почти всегда имеют под своим основанием кортикальный слой кости (до ее разрушения) Экзостозы имеют разную форму: широкое основание, тонкий конец; узкое основание, шаровидный конец
 Рентгенологическая картина • Разнообразные формы экзостозов • В раннем детстве локализуются у самой зоны роста, с возрастом перемещаясь в зону диафиза. • Метафизы длинных костей уплощены, имеют цилиндрическую форму. • Эпифизарные линии часто неровные, извилистые, диафиз искривлен
Рентгенологическая картина • Разнообразные формы экзостозов • В раннем детстве локализуются у самой зоны роста, с возрастом перемещаясь в зону диафиза. • Метафизы длинных костей уплощены, имеют цилиндрическую форму. • Эпифизарные линии часто неровные, извилистые, диафиз искривлен
 Рентгенологическая картина • Если экзостоз растет в сторону парной кости, он может вызвать ее искривление вследствие давления. • Соседняя кость о давления истончается или наступает деформация кортикального слоя с развитием синостоза.
Рентгенологическая картина • Если экзостоз растет в сторону парной кости, он может вызвать ее искривление вследствие давления. • Соседняя кость о давления истончается или наступает деформация кортикального слоя с развитием синостоза.
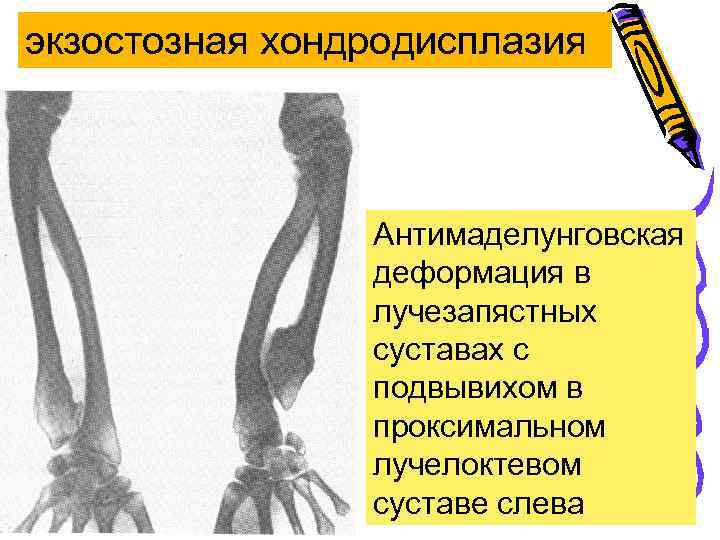 экзостозная хондродисплазия Антимаделунговская деформация в лучезапястных суставах с подвывихом в проксимальном лучелоктевом суставе слева
экзостозная хондродисплазия Антимаделунговская деформация в лучезапястных суставах с подвывихом в проксимальном лучелоктевом суставе слева
 Лечение только оперативное Показанием к операции является • большой экзостоз с косметическим дефектом. • осложнение течения заболевания (сдавление сосудов и нервов) Операция заключается в сбивании экзостоза вместе с надкостницей и суставным чехлом. При деформации кости – корригирующая остеотомия. При косорукости, вызванной отставанием роста одной из костей предплечья, применяют дистракцию этой кости в аппарате Илизарова
Лечение только оперативное Показанием к операции является • большой экзостоз с косметическим дефектом. • осложнение течения заболевания (сдавление сосудов и нервов) Операция заключается в сбивании экзостоза вместе с надкостницей и суставным чехлом. При деформации кости – корригирующая остеотомия. При косорукости, вызванной отставанием роста одной из костей предплечья, применяют дистракцию этой кости в аппарате Илизарова
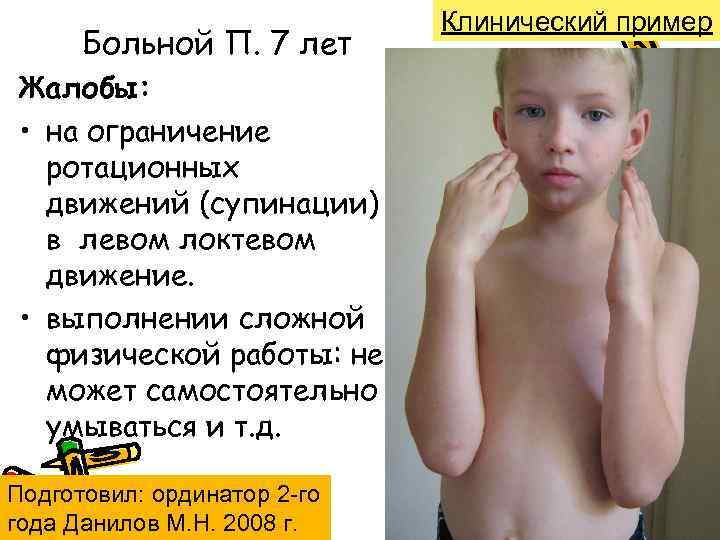 Больной П. 7 лет Жалобы: • на ограничение ротационных движений (супинации) в левом локтевом движение. • выполнении сложной физической работы: не может самостоятельно умываться и т. д. Подготовил: ординатор 2 -го года Данилов М. Н. 2008 г. Клинический пример
Больной П. 7 лет Жалобы: • на ограничение ротационных движений (супинации) в левом локтевом движение. • выполнении сложной физической работы: не может самостоятельно умываться и т. д. Подготовил: ординатор 2 -го года Данилов М. Н. 2008 г. Клинический пример
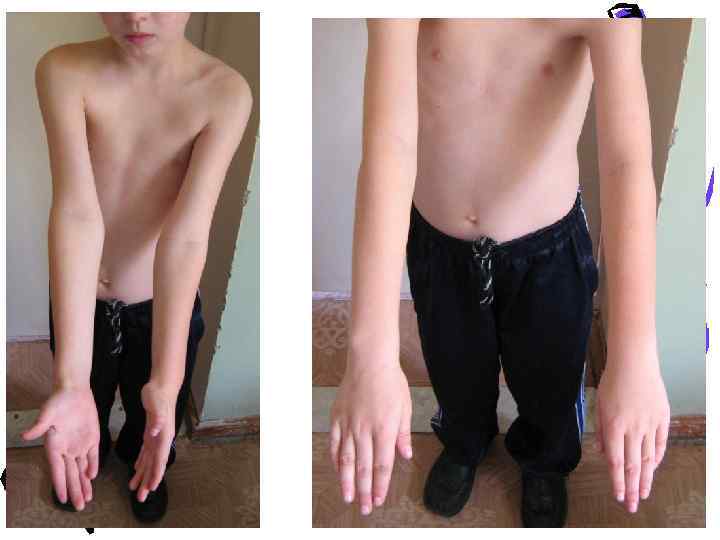
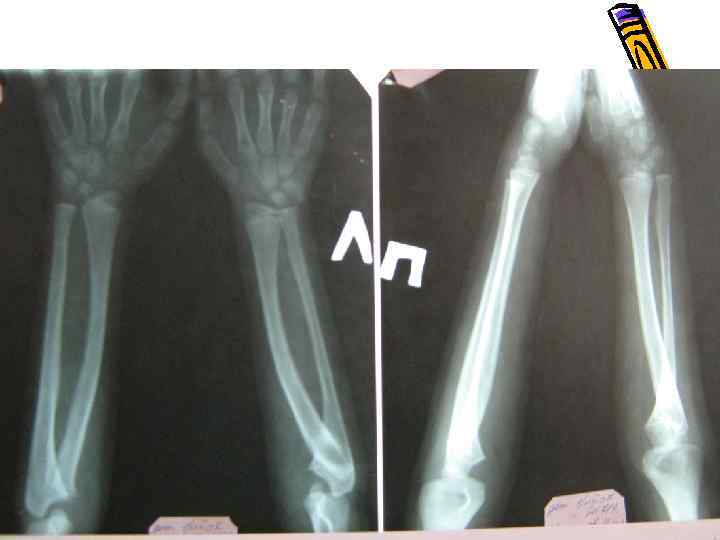
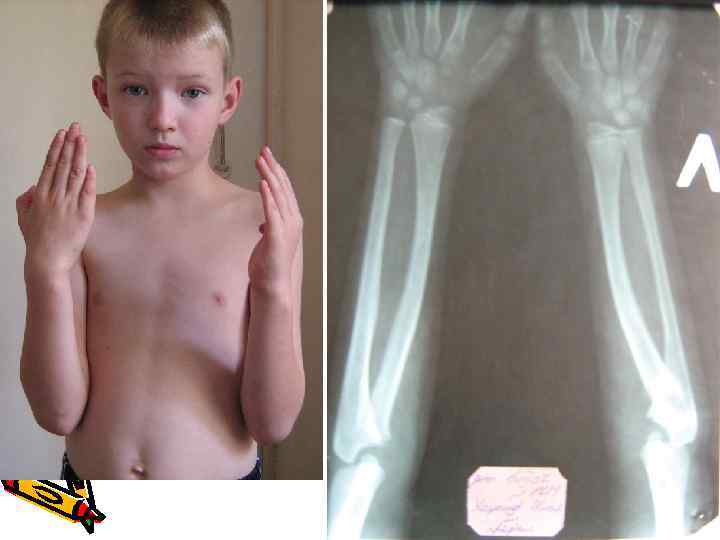
 Локальная физарная дисплазия проксимального эпифиза левой лучевой кости? Избирательные изменения в одной или двух ЗА физарных зонах. Обычно проявляются в позднем детском и подростковом возрасте. Деформации нарастают постепенно. Возникают чаще в двух симметрично расположенных физарных зонах. Чаще в области тазобедренных и коленных суставов, реже в области плечевых и лучезапястных суставов. ПРОТИВ
Локальная физарная дисплазия проксимального эпифиза левой лучевой кости? Избирательные изменения в одной или двух ЗА физарных зонах. Обычно проявляются в позднем детском и подростковом возрасте. Деформации нарастают постепенно. Возникают чаще в двух симметрично расположенных физарных зонах. Чаще в области тазобедренных и коленных суставов, реже в области плечевых и лучезапястных суставов. ПРОТИВ
 Болезнь Эрлахера. Блаунта - прогрессирующее заболевание, характеризующееся развитием варусной деформации нижних конечностей за счет верхней трети голени Локальная физарная дисплазия, связанная с фокальным извращением развития медиального участка проксимальной ростковой зоны большеберцовой кости
Болезнь Эрлахера. Блаунта - прогрессирующее заболевание, характеризующееся развитием варусной деформации нижних конечностей за счет верхней трети голени Локальная физарная дисплазия, связанная с фокальным извращением развития медиального участка проксимальной ростковой зоны большеберцовой кости
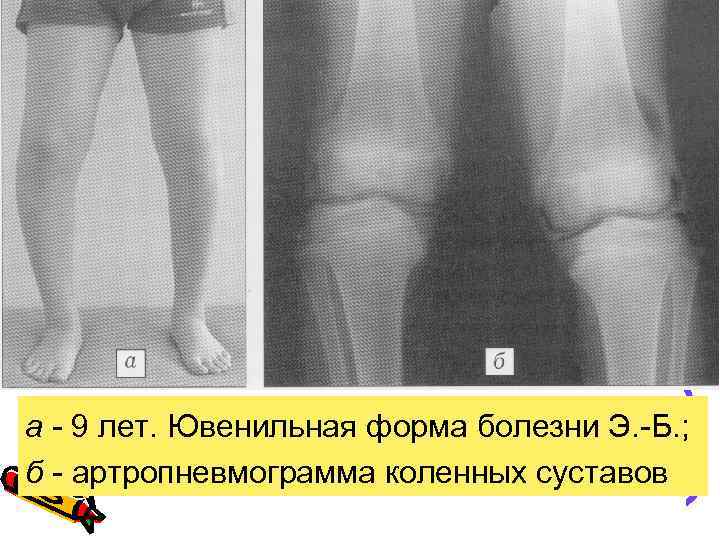 а - 9 лет. Ювенильная форма болезни Э. -Б. ; б - артропневмограмма коленных суставов
а - 9 лет. Ювенильная форма болезни Э. -Б. ; б - артропневмограмма коленных суставов
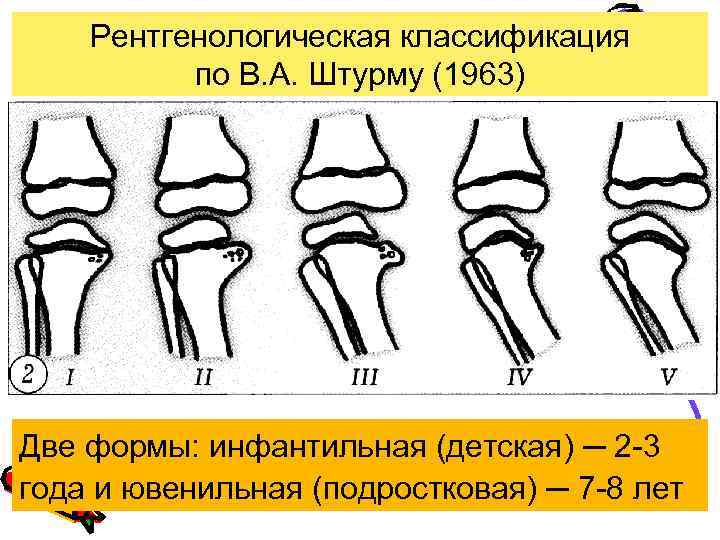 Рентгенологическая классификация по В. А. Штурму (1963) Две формы: инфантильная (детская) ─ 2 -3 года и ювенильная (подростковая) ─ 7 -8 лет
Рентгенологическая классификация по В. А. Штурму (1963) Две формы: инфантильная (детская) ─ 2 -3 года и ювенильная (подростковая) ─ 7 -8 лет
 I стадия Биомеханическая ось проходит на расстоянии до 1 см от середины коленного сустава. Метафизарнодиафизарный угол 15 - 20°, внутренняя торсия 22 - 24°, боковая нестабильность коленного сустава 4 - 6°. Незначительное уменьшение высоты и ширины внутренней части эпифиза б/б кости. Нарушения походки не отмечается.
I стадия Биомеханическая ось проходит на расстоянии до 1 см от середины коленного сустава. Метафизарнодиафизарный угол 15 - 20°, внутренняя торсия 22 - 24°, боковая нестабильность коленного сустава 4 - 6°. Незначительное уменьшение высоты и ширины внутренней части эпифиза б/б кости. Нарушения походки не отмечается.
 II стадия Метафизарно-диафизарный угол 21 - 30°, внутренняя торсия 16 - 25°, боковая нестабильность коленного сустава 5 - 9°. Расширение щели сустава, уменьшение высоты и ширины медиальной части эпифиза. Нарушение походки, периодические боли в коленном суставе.
II стадия Метафизарно-диафизарный угол 21 - 30°, внутренняя торсия 16 - 25°, боковая нестабильность коленного сустава 5 - 9°. Расширение щели сустава, уменьшение высоты и ширины медиальной части эпифиза. Нарушение походки, периодические боли в коленном суставе.
 III стадия Относительное укорочение конечности 15 - 25 мм. Ось конечности на 2 - 3, 5 см медиальнее середины надколенника. Метафизарно-диафизарный угол 25 - 35°, внутренняя торсия 26 - 35°, боковая нестабильность коленного сустава 10 - 15°. Появление кистовидной перестройки эпифиза.
III стадия Относительное укорочение конечности 15 - 25 мм. Ось конечности на 2 - 3, 5 см медиальнее середины надколенника. Метафизарно-диафизарный угол 25 - 35°, внутренняя торсия 26 - 35°, боковая нестабильность коленного сустава 10 - 15°. Появление кистовидной перестройки эпифиза.
 IV стадия Относительное укорочение конечности 26 - 40 мм. Ось конечности на 4 - 5 см медиальнее середины надколенника. Метафизарно-диафизарный угол 35 - 40°, внутренняя торсия 36 - 45°, боковая нестабильность коленного сустава 16 - 20°. Появление оссификации внутреннего отдела ростковой пластинки б/б кости.
IV стадия Относительное укорочение конечности 26 - 40 мм. Ось конечности на 4 - 5 см медиальнее середины надколенника. Метафизарно-диафизарный угол 35 - 40°, внутренняя торсия 36 - 45°, боковая нестабильность коленного сустава 16 - 20°. Появление оссификации внутреннего отдела ростковой пластинки б/б кости.
 V стадия Относительное укорочение конечности > 40 мм. Ось конечности на 5 см медиальнее середины надколенника. Метафизарнодиафизарный угол > 40°, внутренняя торсия > 45°, боковая нестабильность коленного сустава > 20°. Синостозирование деформированных медиальных отделов эпифиза и метафиза б/б кости.
V стадия Относительное укорочение конечности > 40 мм. Ось конечности на 5 см медиальнее середины надколенника. Метафизарнодиафизарный угол > 40°, внутренняя торсия > 45°, боковая нестабильность коленного сустава > 20°. Синостозирование деформированных медиальных отделов эпифиза и метафиза б/б кости.
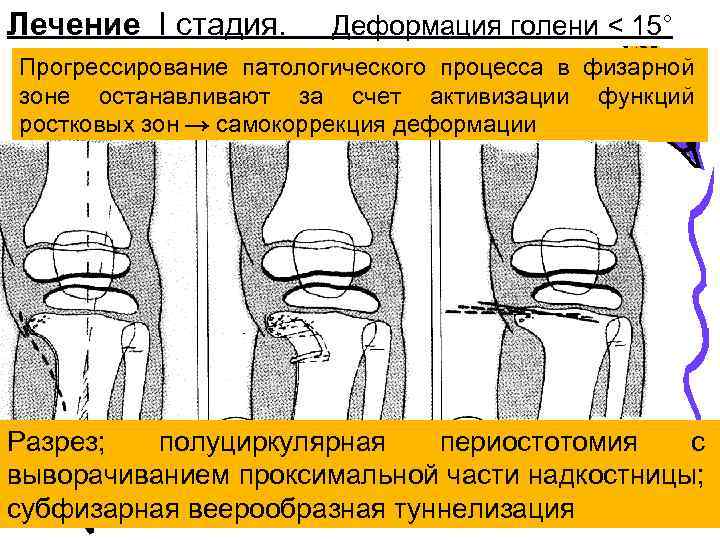 Лечение I стадия. Деформация голени < 15° Прогрессирование патологического процесса в физарной зоне останавливают за счет активизации функций ростковых зон → самокоррекция деформации Разрез; полуциркулярная периостотомия с выворачиванием проксимальной части надкостницы; субфизарная веерообразная туннелизация
Лечение I стадия. Деформация голени < 15° Прогрессирование патологического процесса в физарной зоне останавливают за счет активизации функций ростковых зон → самокоррекция деформации Разрез; полуциркулярная периостотомия с выворачиванием проксимальной части надкостницы; субфизарная веерообразная туннелизация
 Лечение I стадия Иммобилизация не требуется. Через 2 дня разрешается ходить. Осевой рост большеберцовой кости контролируется каждые 6 месяцев в течение 2 -х лет
Лечение I стадия Иммобилизация не требуется. Через 2 дня разрешается ходить. Осевой рост большеберцовой кости контролируется каждые 6 месяцев в течение 2 -х лет
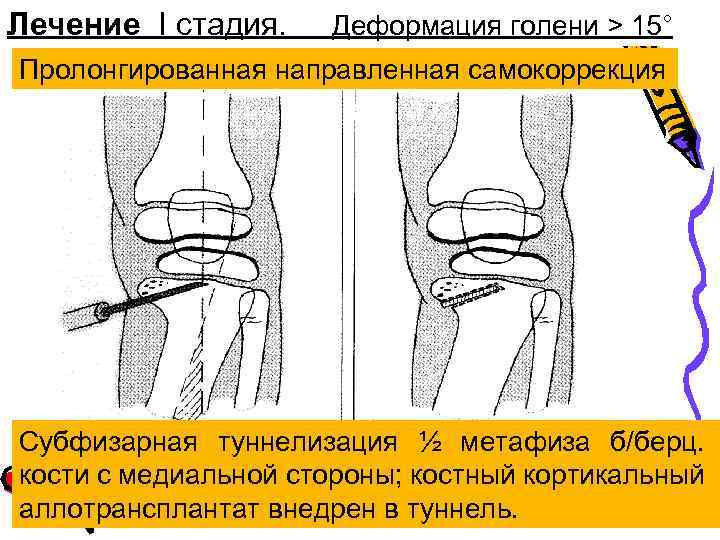 Лечение I стадия. Деформация голени > 15° Пролонгированная направленная самокоррекция Субфизарная туннелизация ½ метафиза б/берц. кости с медиальной стороны; костный кортикальный аллотрансплантат внедрен в туннель.
Лечение I стадия. Деформация голени > 15° Пролонгированная направленная самокоррекция Субфизарная туннелизация ½ метафиза б/берц. кости с медиальной стороны; костный кортикальный аллотрансплантат внедрен в туннель.
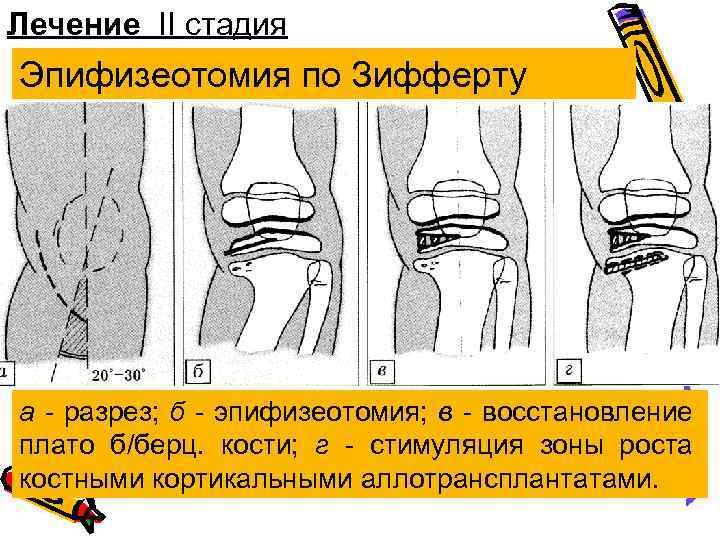 Лечение II стадия Эпифизеотомия по Зифферту а - разрез; б - эпифизеотомия; в - восстановление плато б/берц. кости; г - стимуляция зоны роста костными кортикальными аллотрансплантатами.
Лечение II стадия Эпифизеотомия по Зифферту а - разрез; б - эпифизеотомия; в - восстановление плато б/берц. кости; г - стимуляция зоны роста костными кортикальными аллотрансплантатами.
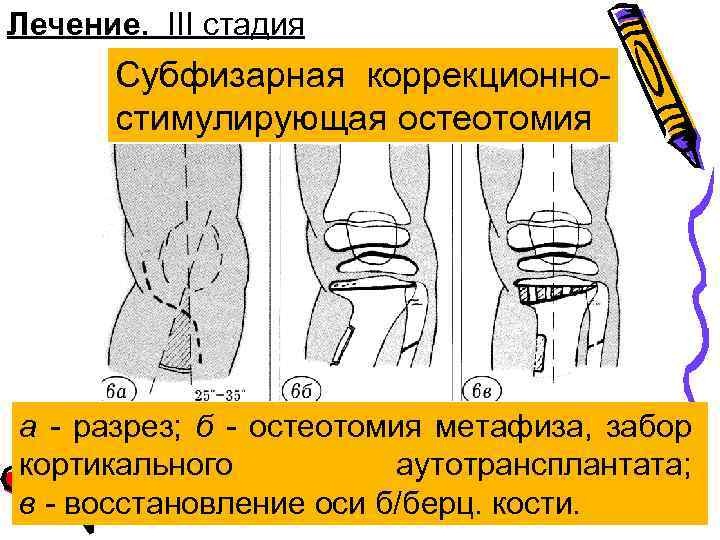 Лечение. III стадия Субфизарная коррекционностимулирующая остеотомия а - разрез; б - остеотомия метафиза, забор кортикального аутотрансплантата; в - восстановление оси б/берц. кости.
Лечение. III стадия Субфизарная коррекционностимулирующая остеотомия а - разрез; б - остеотомия метафиза, забор кортикального аутотрансплантата; в - восстановление оси б/берц. кости.
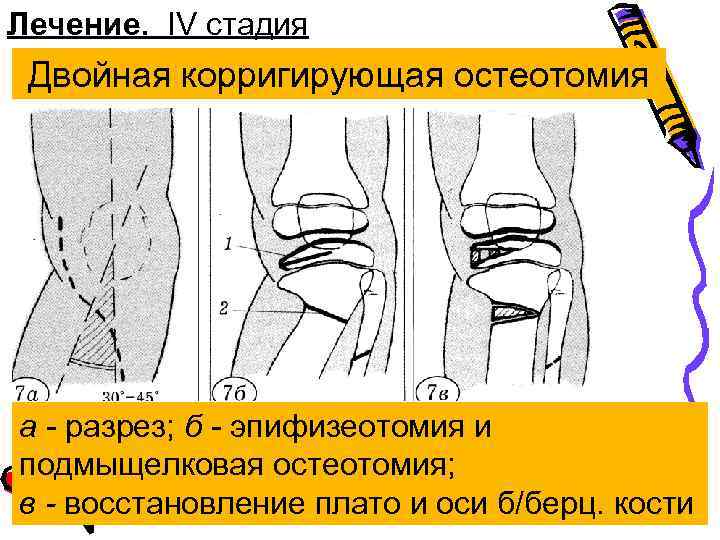 Лечение. IV стадия Двойная корригирующая остеотомия а - разрез; б - эпифизеотомия и подмыщелковая остеотомия; в - восстановление плато и оси б/берц. кости
Лечение. IV стадия Двойная корригирующая остеотомия а - разрез; б - эпифизеотомия и подмыщелковая остеотомия; в - восстановление плато и оси б/берц. кости
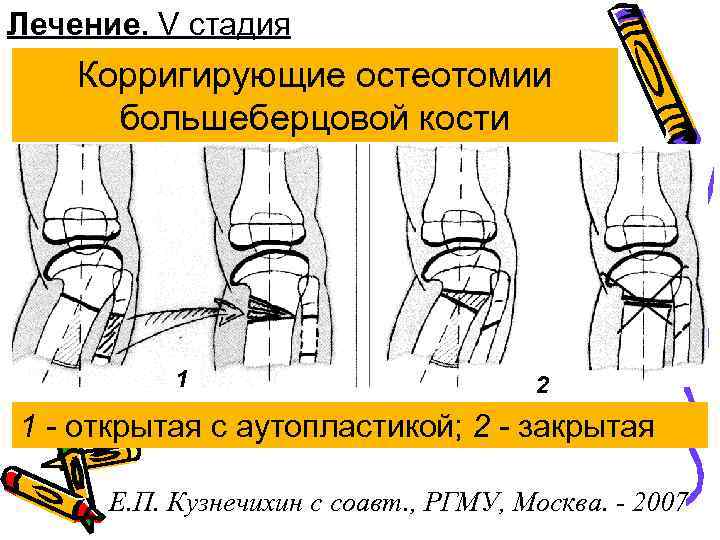 Лечение. V стадия Корригирующие остеотомии большеберцовой кости 1 2 1 - открытая с аутопластикой; 2 - закрытая Е. П. Кузнечихин с соавт. , РГМУ, Москва. - 2007
Лечение. V стадия Корригирующие остеотомии большеберцовой кости 1 2 1 - открытая с аутопластикой; 2 - закрытая Е. П. Кузнечихин с соавт. , РГМУ, Москва. - 2007



