[MedBooks-Медкниги]Статические и эволюционные повреждения нервной системы в перинатальный период.pptx
- Количество слайдов: 47

Нервные болезни СТАТИЧЕСКИЕ И ЭВОЛЮЦИОННЫЕ ПОВРЕЖДЕНИЯ нервной системы В ПЕРИНАТАЛЬНЫЙ ПЕРИОД Антипанова Надежда Анатольевна, д. м. н. , проф.

Классификация 1. Пороки развития нервной системы Дефекты деформировани я нервной трубки Нарушение дифференциации и роста полушарий головного мозга Энцефалоцеле Хромосомные нарушения Морфологические синдромы с задержкой умственного развития Миеломенингоцеле и порок развития Арнольда-Киари Скрытая spina b ifida Голопрозэнцефалия (архинэнцефалия) Агенезия corpus collosum Дермоидный синус Нейрэнтеральная киста Анэнцефалия Лиссэнцефалия Полимикрогирия Микроцефалия Пороки развития ствола мозга Стенозы каналов Пороки развития Денди-Уокера Поргидранэнцефалия Мегаэнцефалия Врожденные нарушения циркуляции спинномозговой жидкости (врожденная гидроцефалия) «Коммуникац ионная гидроцефалия Синдром Мебиуса
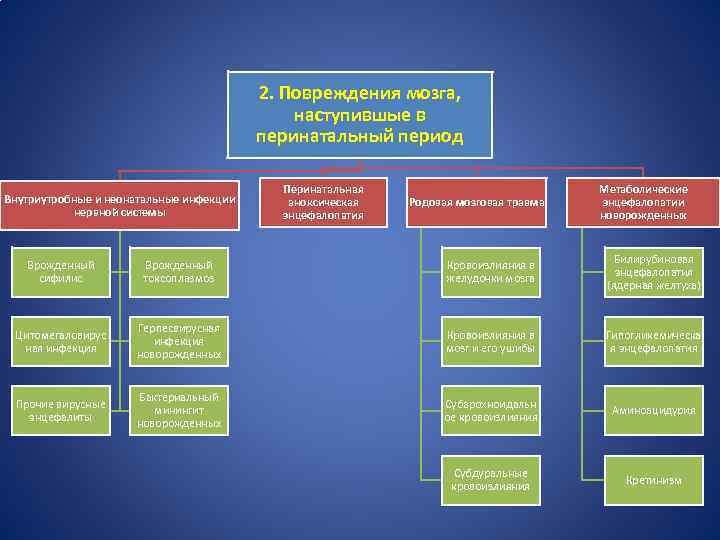
2. Повреждения мозга, наступившые в перинатальный период Внутриутробные и неонатальные инфекции нервной системы Перинатальная аноксическая энцефалопатия Родовая мозговая травма Метаболические энцефалопатии новорожденных Врожденный сифилис Врожденный токсоплазмоз Кровоизлияния в желудочки мозга Билирубиновая энцефалопатия (ядерная желтуха) Цитомегаловирус ная инфекция Герпесвирусная инфекция новорожденных Кровоизлияния в мозг и его ушибы Гипогликемическа я энцефалопатия Прочие вирусные энцефалиты Бактериальный минингит новорожденных Субарохноидальн ое кровоизлияния Аминоацидурия Субдуральные кровоизлияния Кретинизм

1. Пороки развития нервной системы 1. 1. Дефекты деформирования нервной трубки Дефекты нервной трубки (например, расщелина позвоночника, менингомиелоцеле, анэнцефалия) возникают в результате воздействия многих факторов с частотой 1 -2/1000 живорождённых детей (6000/год в США). Самая высокая частота рождения детей с дефектами нервной трубки в Ирландии (9, 7%), а самая низкая - в Японии (0, 9%). При этой патологии существенно повышены перинатальная заболеваемость и смертность.
Виды дефектов нервной трубки: Craniorachisis totalis (краниорахисхйзис) - редко встречающийся дефект - незаращение нервной трубки. АФП - гликопротеин, синтезирующийся в желточном мешке эмбриона, желудочно-кишечном тракте и печени. Его уровень в амниотической жидкости возрастает в трипять раз вследствие поступления из открытой нервной трубки. АФП проходит через плаценту и появляется в сыворотке крови беременной в более низких концентрациях, чем в околоплодных водах. Концентрация в сыворотке крови плода, в сыворотке беременной женщины и околоплодных водах максимальна в 15 -16 недель беременности, затем происходит её снижение. 3 -я – 4 -я неделя Ворсинки внешних клеток эмбриона соединяются с кровеносными сосудами матери и образовывают пуповину. Эмбрион начинает обосабливаться от зародышевых оболочек, образуются зачатки мышц, скелета и нервной системы.

Миеломенингоцеле - выпадение мозговых оболочек и мозгового вещества вследствие неполного закрытия дужек позвонков. При менингомиелоцеле образуется грыжевое выпячивание через дефекты позвоночного столба (например, spina biflda). Этот порок чаще возникает в пояснично-крестцовом отделе позвоночника. Первым проявлением, привлекающим внимание на наличие врожденной аномалии непосредственно после родов, является наличие миеломенингоцеле (спинномозговая грыжа). Позже отмечаются другие клинические явления, указывающие на наличие костносустваных и неврологических аномалий: Øрасщепление позвоночника, Øлатеральное наклонение головы, Øдевиация глазных яблок, Øголовная боль и прерывистые или проходящие боли в области шеи, появляющиеся при движениях головы; Øтошнота, рвота. У многих больных из-за блокады циркуляции спинномозговой жидкости между 4 -м желудочком и цистернами основания черепа, уже в течение первых месяцев жизни, развивается иволютивная внутренняя гидроцефалия, обусловливающая появление очень многих и различных неврологических явлений. Постепенно череп ребенка увеличивается в размере и появляется затруднение в связи с кормлением, а также и дыхательные расстройства. Спинномозговые грыжи (миеломенингоцеле и миелоцистоцеле)

В результате нарушения нормального формирования позвоночного столба происходит выбухание спинного мозга и, как следствие, потеря всех функций ниже уровня поражения. Частое осложнение такого порока - гидроцефалия, особенно при сочетании с синдромом Арнольда-Киари. Синдром Арнольда-киари - (Arnold- Chiari malformation) - это врожденная патология развития ромбовидного мозга, проявляющаяся несоответствием размеров задней черепной ямки и мозговых структур находящихся в этой области, что приводит к опущению ствола головного мозга и миндалин мозжечка в большое затылочное отверстие и ущемлению их на этом уровне. Причинами могут быть врождённая дисплазия (нарушение) широкого затылочного отверстия, размеры которого становятся значительно больше нормы. Впервые он был описан Н. Chiari в 1896 г. Это состояние характеризуется каудальным смещением продолговатого мозга, моста и червя мозжечка, когда все эти структуры оказываются в шейной части позвоночника. Частота этого заболевания составляет от 3. 3 до 8. 2 наблюдений на 100000 населения.

Симптомы Аномалии Арнольда-Киари : Киари (Chiari) выделил четыре типа аномалии с подробным их представлением. Данной классификацией врачи пользуются по настоящее время. 1. Аномалия Арнольда-Киари I типа представляет собой опущение структур ЗЧЯ в позвоночный канал ниже плоскости большого затылочного отверстия. 2. При аномалии Арнольда-Киари II типа - происходит каудальная дислокация нижних отделов червя, продолговатого мозга и IV желудочка, нередко развивается гидроцефалия. 3. Аномалия Арнольда-Киари III типа встречается редко, характеризуется грубым каудальным смещением всех структур задней черепной ямки. 4. Аномалия Арнольда-Киари IV типа - гипоплазия мозжечка без смещения его вниз. Аномалии III и IV типов обычно несовместимы с жизнью. Примерно у 80% пациентов аномалия Арнольда-Киари сочетается с патологией спинного мозга – сирингомиелией, которая характеризуется образованием в спинном мозге кист, вызывающих прогрессирующую миелопатию. Эти кисты образуются при опущении структур задней черепной ямки и сдавление шейного отдела спинного мозга. Типичная клиническая картина аномалии Арнольда-Киари характеризуется следующими симптомами: -боль в шейно-затылочной области усиливающаяся при кашле, чихании, -снижение болевой и температурной чувствительности в верхних конечностях, -снижение мышечной силы в верхних конечностях, - спастичность верхних и нижних конечностей, -обмороки, головокружения, - снижение остроты зрения, -в более запущенных случаях присоединяются: эпизоды апноэ (короткая остановка дыхания), ослабление глоточного рефлекса, непроизвольные быстрые движения глаз. -Возможные последствия, осложнения: 1. На фоне нарастающих признаков внутричерепной гипертензии (иногда без нее) отмечаются прогрессирующие нарушения функции мозжечка и сдавление шейного отдела спинного мозга, параличи черепных нервов. 2. Иногда аномалия Арнольда-Киари сочетается и с костными дефектами - окципитализацией атланта и базилярной импрессией (воронкообразное вдавление ската и краниоспинального сочленения). 3. Аномалии позвоночника, деформации стоп.

Анэнцефалия (др. -греч. ἀν- — «без» и ἐγκέφαλος — «головной мозг» ) — внутриутробный порок развития плода, который формируется на ранних сроках беременности и связан обычно с воздействием вредных факторов окружающей среды, токсических веществ или инфекцией; грубый порок развития головного мозга — полное или частичное отсутствие больших полушарий головного мозга, костей свода черепа и мягких тканей. Врождённый многофакторный порок развития, возникающий вследствие нарушения механизмов пренатального развития плода — нарушения формирования нервной трубки плода в период 21— 28 дней беременности (незакрытие переднего нейропора нервной трубки). Порок 100 % летален, 50 % плодов с анэнцефалией погибают внутриутробно, а другие 50 % детей рождаются живыми и в 66 % случаев могут прожить несколько часов, некоторые живут около недели[1]. «Долгожителем» среди анэнцефалов является Стефани Кин, известная по прозвищу Бэби Кей, прожившая с этим диагнозом 2 года 174 дня. При обнаружении анэнцефалии строго показано прерывание беременности вне зависимости от срока выявления порока. Анэнцефалия встречается примерно 1 раз на 10 000 новорождённых (в США)[3], чаще у плодов женского пола. Сочетанные аномалии — у большинства плодов — недоразвитие надпочечников и отсутствие гипофиза, спинномозговая грыжа — в 17 % случаев, расщепление твердого и мягкого неба — 2 %, различные дефекты развития нервной системы, такие как расщепление позвоночных дуг. Вероятность повторения при последующих беременностях — не более 5 %. Препарат ы человеческого плода с врождённым отсутствием головного мозга
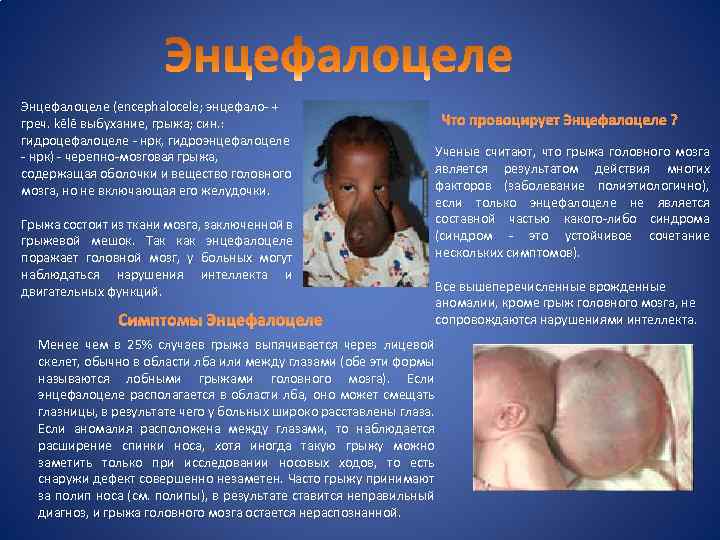
Энцефалоцеле (encephalocele; энцефало- + греч. kēlē выбухание, грыжа; син. : гидроцефалоцеле - нрк, гидроэнцефалоцеле - нрк) - черепно-мозговая грыжа, содержащая оболочки и вещество головного мозга, но не включающая его желудочки. Грыжа состоит из ткани мозга, заключенной в грыжевой мешок. Так как энцефалоцеле поражает головной мозг, у больных могут наблюдаться нарушения интеллекта и двигательных функций. Симптомы Энцефалоцеле Менее чем в 25% случаев грыжа выпячивается через лицевой скелет, обычно в области лба или между глазами (обе эти формы называются лобными грыжами головного мозга). Если энцефалоцеле располагается в области лба, оно может смещать глазницы, в результате чего у больных широко расставлены глаза. Если аномалия расположена между глазами, то наблюдается расширение спинки носа, хотя иногда такую грыжу можно заметить только при исследовании носовых ходов, то есть снаружи дефект совершенно незаметен. Часто грыжу принимают за полип носа (см. полипы), в результате ставится неправильный диагноз, и грыжа головного мозга остается нераспознанной. Что провоцирует Энцефалоцеле ? Ученые считают, что грыжа головного мозга является результатом действия многих факторов (заболевание полиэтиологично), если только энцефалоцеле не является составной частью какого-либо синдрома (синдром - это устойчивое сочетание нескольких симптомов). Все вышеперечисленные врожденные аномалии, кроме грыж головного мозга, не сопровождаются нарушениями интеллекта.

Скрытая spina bifida Спина бифида - Spina Bifida - это порок внутриутробного развития позвоночника, который выражается в том, что ткани спинного мозга выходят наружу через дефекты костной ткани позвоночного столба. • Факторы риска развития Спина бифида Недостаток фолиевой кислоты - витамина группы В, особо важного для развития эмбриона. При недостатке этого витамина в процессе беременности увеличивается риск рождения ребенка с дефектом позвоночного столба или с дефектом мозга типа анэнцефалия. Исходя из этого, все женщины детородного возраста должны в период до начала беременности (не менее, чем за три месяца), а также еще три месяца в продолжение беременности, непрерывно принимать 0, 4 мг фолиевой кислоты в день. Женщинам, относящимся к группе повышенного риска (например, родившим ребенка с дефектом спины), гинеколог порекомендует большую дозировку. • Медикаменты: разные анти-аллопатические средства, принимаемые матерью для предупреждения увеличения риска рождения ребенка, страдающего дефектом позвоночного столба. Предполагается, что они наносят ущерб способности эмбриона использовать фолиевую кислоту. • Диабет: риск рождения ребёнка с дефектом спина бифида возрастает, если мать страдает диабетом, особенно при высоком уровне сахара в начале беременности. Этот риск возможно уменьшить правильным регулированием уровня сахара у матери. Несмотря на то, что эти факторы повышают риск открытого/закрытого дефекта позвоночного столба и других пороков нервной системы, 95% детей, появляющихся на свет с дефектом позвоночника, рождаются в семьях, не имевших проблем центральной нервной системы в прошлом.
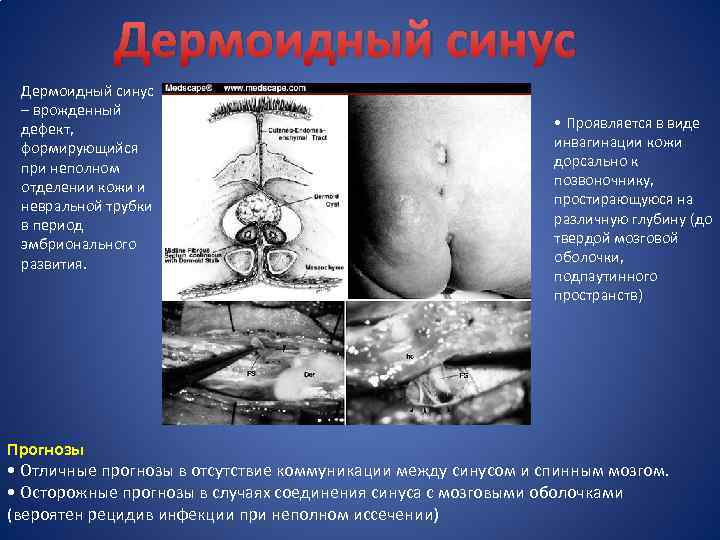
Дермоидный синус – врожденный дефект, формирующийся при неполном отделении кожи и невральной трубки в период эмбрионального развития. • Проявляется в виде инвагинации кожи дорсально к позвоночнику, простирающуюся на различную глубину (до твердой мозговой оболочки, подпаутинного пространств) Прогнозы • Отличные прогнозы в отсутствие коммуникации между синусом и спинным мозгом. • Осторожные прогнозы в случаях соединения синуса с мозговыми оболочками (вероятен рецидив инфекции при неполном иссечении)

Нейро-энтеральная киста Нейроэнтеральная киста - врожденный комбинированный порок развития, чаще всего – свищ, соединяющий нервную трубку с кишечником либо с изолированной энтерогенной кистой. Данные кисты возникают вследствие порока развития спинного мозга и позвонков. Часто выявляются при рождении. Если нейроэнтерогенные кисты не диагностируются в детском возрасте, они длительно могут протекать бессимптомно. По мере роста происходит сдавление Диагностика пищевода и возможно прогрессирование Наибольшее значение имеет РКТ. Для сколиоза. Нейрлогическая симптоматика уточнения связи с позвонками может включать боли, нарушения моторики, применяется ядерно-магнитный резонас (ЯМР), а для уточнения снижение чувствительности и параплегию. заинтересованности спинного мозга миелография. Лечение Показано полное удаление опухоли.
Нарушение дифференциации и роста полушарий головного мозга Наиболее частыми причинами различных пороков развития головного мозга являются неправильная закладка нервной системы или поражение ее в период эмбрионального развития вследствие: • изменений генетической информации (нарушения гистогенеза и цитоархитектоники головного мозга) • влияние внешних факторов: Øнекоторые инфекции, перенесенные матерью в период беременности (токсоплазмоз, краснуха, цитомегалия, вирусный гепатит), Øвоздействие ионизирующего излучения, Øтравмы, Øвредное воздействие некоторых химических веществ. Пороки развития головного мозга (кроме мозговых грыж), как правило, сопровождаются олигофренией. Развитие головного мозга человека в онтогенезе

Голопрозэнцефалия (архинэнцефалия) Т. н. архинэнцефалия. Отсутствие разделения телэнцефалического пузыря на два мозговых полушария. Степень отсутствия разделения варьирует от тяжелой алобарной (один желудочек, отсутствие межполушарной щели) до полулобарной и лобарной (не столь тяжелые формы аномалий). Обонятельные луковицы обычно маленькие; поясная извилина обычно остается соединенной. Часто имеется срединная цереброфациальная дисплазия, степень которой соответствует степени нарушения разделения на полушария). Причиной этих аномалий часто является трисомия, однако, также часто встречаются и нормальные кариотипы. Выживание старше младенческого возраста наблюдается редко. Большинство выживших имеют тяжелую задержку умственного развития; только небольшая часть пациентов может участвовать в общественной жизни. Риск голопрозэнцефалии повышается в некоторых семьях при повторных беременностях. Термин «голопрозэнцефалия» был впервые предложен W. Demyer и W. Zeman (1960) для обозначения группы мальформаций головного мозга, характеризующихся тенденцией prosencephalon оставаться нерасщепленным.

5 типов лица при тяжелой голопрозэнцефалии Cyclopia Аюбарная форма голопрозэнцефал ии - наиболее тяжелый тип поражения Этмоцефалия Со срединным фильтрумпремаксиллярным зачатком Со средним расщеплением губы
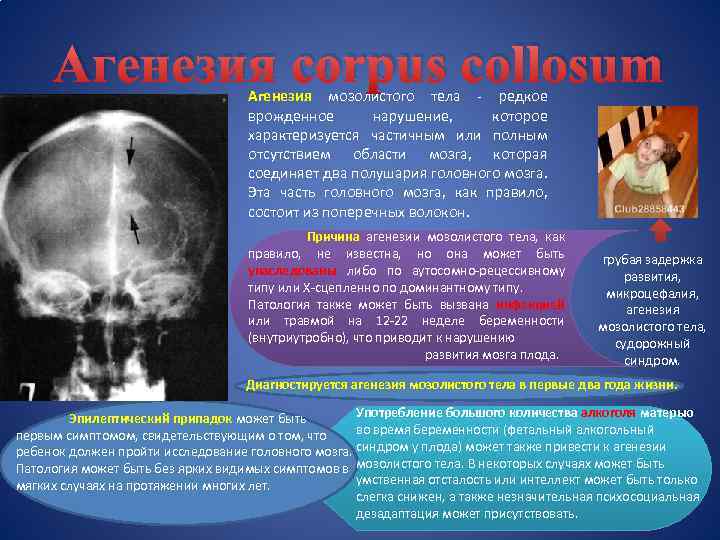
Агенезия corpus collosum Агенезия мозолистого тела - редкое врожденное нарушение, которое характеризуется частичным или полным отсутствием области мозга, которая соединяет два полушария головного мозга. Эта часть головного мозга, как правило, состоит из поперечных волокон. Причина агенезии мозолистого тела, как правило, не известна, но она может быть унаследованы либо по аутосомно-рецессивному типу или X-сцепленно по доминантному типу. Патология также может быть вызвана инфекцией или травмой на 12 -22 неделе беременности (внутриутробно), что приводит к нарушению развития мозга плода. грубая задержка развития, микроцефалия, агенезия мозолистого тела, судорожный синдром. Диагностируется агенезия мозолистого тела в первые два года жизни. Употребление большого количества алкоголя матерью Эпилептический припадок может быть во время беременности (фетальный алкогольный первым симптомом, свидетельствующим о том, что ребенок должен пройти исследование головного мозга. синдром у плода) может также привести к агенезии Патология может быть без ярких видимых симптомов в мозолистого тела. В некоторых случаях может быть умственная отсталость или интеллект может быть только мягких случаях на протяжении многих лет. слегка снижен, а также незначительная психосоциальная дезадаптация может присутствовать.

Пор-гидранэнцефалия Порэнцефалия (porencephalia; греческий poros проход, отверстие, пора + enliephalos головной мозг) — патологические кистозные полости разной формы и величины, располагающиеся в ткани головного мозга. Термин «порэнцефалия» введён в 1859 Такое состояние мозга является результатом внутриутробных патологических процессов и приводит к недоразвитию умственных способностей — идиотизму, причем обыкновенно вместе с тем имеются прирожденные параличи. Полости могут возникать в раннем детском возрасте или в последующие годы по причине: vнарушения мозгового кровообращения, vтравмы, vинфекции, vвоспалительных, опухолевых и других патологический процессов, вызывающих повреждение серого и белого вещества головного мозга. год Гешлем (R. L. Heschl), описавшим врождённый дефект больших полушарий головного мозга (смотри полный свод знаний), простиравшийся от коры головного мозга до стенки бокового желудочка. В 1969 год Матсон (D. D. Matson) предложил употреблять этот термин только по отношению к кистозным полостям головного мозга врождённого происхождения. Кистозные полости как пороки развития головного мозга в ряде случаев образуются во внутриутробном периоде в результате: • нарушений процесса морфогенеза • изменения циркуляции крови • кровоизлияния в мозг.

Лиссэнцефалия Агирия (син. : лиссэнцефалия) - отсутствие извилин и борозд больших полушарий ( «гладкий мозг» ). Послойное строение коры отсутствует. Различают 2 типа: а) агирия I типа (сан. : Нормана Робертса синдром) характеризуется микроцефалией в сочетании с аномалиями лица и внутренних органов; б) агирия II типа (сан. : Уокера Варбурга синдром) - сочетание агирии I типа с обструктивной гидроцефалией. Синдро м лиссэнцефали и Ми ллера — Ди кера— редкое нарушение развития по причине делеции нескольких генов в локусе 17 p 13. Нарушение развития мозга проявляется в лиссэнцефалии и снижении числа кортикальных слоёв с шести до четырёх. Также заметно изменение формы лица, отмечается замедленный рост, множественные патологии сердца, почек, ЖКТ.

Полимикрогирия Уникальный клинический случай Почему двухлетняя Блисс Мелленс вынуждена жить в полном покое и тишине. Порок развития головного мозга, характеризующийся наличием многочисленных мелких извилин и обычно проявляющийся умственной отсталостью. Любой неожиданный громкий звук провоцирует эпилептический приступ По словам родителей, им приходится сдерживаться, если появляется желание чихнуть или Помимо неожиданных покашлять. А телефонный звуков, девочку пугают и звонок специально был резкие движения. Все они переключен почти на представляют угрозу ее бесшумный режим. Сам ребенок жизни. общается с окружающими глазами. Причина столь необычного состояния - Прогноз Врачи полагают, что девочка никогда не сможет говорить или ходить. Вряд ли она проживет больше 40 лет редкие расстройства мозга под названием Полимикрогирия При полимикрогирии у человека наблюдается наличие многочисленных мелких извилин. Как правило, отклонение дает о себе знать умственной отсталостью. Перивентрикулярная узелковая гетеротопия Гетеротопия представляет собой скопление нейронов, остановившихся в различных аномальных местах на пути следования к коре головного мозга. Эта остановка происходит до пятого месяца беременности.

Микроцефалия (от греч. μικρός — маленький и κεφαλή — голова) — значительное уменьшение размеров черепа и соответственно головного мозга при нормальных размерах других частей тела. Микроцефалия сопровождается умственной недостаточностью — от нерезко выраженной имбецильности до идиотии. Причины микроцефалии Причинами микроцефалии могут быть различные факторы: радиация, инфекции, лекарства, генетические нарушения и др. Причины врождённой микроцефалии — внутриутробные инфекции такие, как краснуха, цитомегаловирус, токсоплазмоз. Микроцефалия характерна для таких синдромов, как: трисомия по 18 хромосоме (синдром Эдвардса); трисомия по 13 хромосоме (синдром Патау); синдром кошачьего крика; сидром Миллера; синдром Прадера-Вилли и др. ; фетальный алкогольный синдром.

Дети с трисомией 18 рождаются с низким, в среднем 2177 г, весом. При этом длительность беременности — нормальная или даже превышает норму. Фенотипические проявления синдрома Эдвардса многообразны. Чаще всего возникают аномалии мозгового и лицевого черепа, мозговой череп имеет долихоцефалическую форму. Нижняя челюсть и ротовое отверстие маленькие. Глазные щели узкие и короткие. Ушные раковины деформированы и в подавляющем большинстве случаев расположены низко, несколько вытянуты в горизонтальной плоскости. Мочка, а часто и козелок отсутствуют. Наружный слуховой проход сужен, иногда отсутствует. Грудина короткая, изза чего межреберные промежутки уменьшены и грудная клетка шире и короче нормальной. В 80 % случаев наблюдается аномальное развитие стопы: пятка резко выступает, свод провисает (стопакачалка), большой палец утолщен и укорочен. Из дефектов внутренних органов наиболее часто отмечаются пороки сердца и крупных сосудов: дефект межжелудочковой перегородки, аплазии одной створки клапанов аорты и лёгочной артерии. У всех больных наблюдаются гипоплазия мозжечка и мозолистого тела, изменения структур олив, выраженная умственная отсталость, снижение мышечного тонуса, переходящее в повышение со спастикой. [править] Прогноз Продолжительность жизни детей с синдромом Эдвардса невелика: 60 % детей умирают в возрасте до 3 мес, до года доживает лишь 5 -10 %. Основной причиной смерти служат остановка дыхания и нарушения работы сердца. Оставшиеся в живых — глубокие олигофрены.

Проявления заболевания Синдром Патау Характерным осложнением беременности при вынашивании плода с синдромом Патау является многоводие: оно встречается почти в 50 % случаев Синдрома Патау. При синдроме Патау наблюдаются тяжелые врожденные пороки. Дети с синдромом Патау рождаются с массой тела ниже нормы (2500 г). У них выявляются умеренная микроцефалия, нарушение развития различных отделов ЦНС, низкий скошенный лоб, суженные глазные щели, расстояние между которыми уменьшено, микрофтальмия и колобома, помутнение роговицы, запавшая переносица, широкое основание носа, деформированные ушные раковины, расщелина верхней губы и нёба, полидактилия, флексорное положение кистей, короткая шея. У 80 % новорожденных встречаются пороки развития сердца: дефекты межжелудочковой и межпредсердной перегородок, транспозиции сосудов и др. Наблюдаются фиброкистозные изменения поджелудочной железы, добавочные селезенки, эмбриональная пупочная грыжа. Почки увеличены, имеют повышенную дольчатость и кисты в корковом слое, выявляются пороки развития половых органов. Для СП характерна задержка умственного развития. В связи с тяжелыми врожденными пороками развития большинство детей с синдромом Патау умирают в первые недели или месяцы (95 % — до 1 года). Однако некоторые больные живут в течение нескольких лет. Более того, в развитых странах отмечаются тенденция увеличения продолжительности жизни больных синдромом Патау до 5 лет (около 15 % детей) и даже до 10 лет (2 — 3 % детей). Оставшиеся в живых страдают глубокой идиотией. Другие синдромы врожденных пороков развития (синдромы Меккеля и Мора, тригоноцефалия Опитца) по отдельным признакам совпадают с синдромом Патау. Решающим фактором в диагностике является исследование хромосом. Цитогенетическое исследование показано во всех случаях, в том числе у умерших детей. Точный цитогенетический диагноз необходим для прогноза здоровья будущих детей.

Синдром кошачьего крика Клиника Кариотип 46 XX или ХУ, 5 р-. Диагноз подтверждается кариологическим исследованием с применением одного из методов идентификации хромосом. При этом синдроме наблюдается: общее отставание в развитии, низкая масса при рождении и мышечная гипотония, лунообразное лицо с широко расставленными глазами характерный плач ребёнка, напоминающий кошачье мяуканье, причиной которого является изменение гортани (сужение, мягкость хрящей, уменьшение надгортанника, необычная складчатость слизистой оболочки) или недоразвитие гортани. Признак исчезает к концу первого года жизни. Кроме того, встречаются врожденные пороки сердца, костно-мышечной системы и внутренних органов, микроцефалия, птоз, низкое расположение и деформация ушных раковин, кожные складки впереди уха, гипертелоризм (увеличенное расстояние между какими-либо парными органами или анатомическим образованиями (например, между внутренними краями глазниц, грудными сосками), эпикантус (поперечная кожная складка около внутреннего угла глаза, обычно двусторонняя; наиболее чётко выражена при болезни Дауна, антимонголоидный разрез глаз. Частота синдрома примерно 1: 45000. Соотношение полов М 1 : Ж 1, 3. Клиническая картина синдрома и продолжительность жизни людей с этим синдромом довольно сильно варьирует по сочетанию врождённых пороков развития органов. Лечение симптоматическое. Показаны средства, стимулирующие психомоторное развитие, лечебный массаж и гимнастика.

«Сидром Миллера Фишера» Синдром Фишера - атаксия , арефлексия и наружная офтальмоплегия (позже могут присоединяться парезы ). Другие варианты характеризуются вовлечением аксонов (что можно определить при ЭМГ) и незначительным воспалением. Этот синдром, описан в 1956 году С. Miller Fisher. Синдром Фишера характеризуется: Субъективно : 1. двусторонней относительно симметричной слабостью глазодвигательных мышц и птозом; 2. координаторной и статической атаксией мозжечкового типа арефлексией в руках и ногах к концу первой недели заболевания; 3. прогрессированием всех этих симптомов от нескольких дней до трех недель; 4. отсутствием или легкими чувствительными и двигательными нарушениями в конечностях, на лице, иногда орофарингеальной слабостью; 5. отсутствием мозжечковой дизартрии и рефлекса Бабинского; Офтальмоплегия наружная хроническая прогрессирующая В клинической практике невропатия лицевого нерва может быть признаком синдрома Миллера — Фишера (краниальный вариант воспалительной полиневропатии Гийена — Барре), Объективно : Легким повышением белка в ликворе, снижением амплитуды сенсорных потенциалов действия при сохранных скоростях проведения импульсов как по двигательным, так и по чувствительным нервам. Характерной чертой синдрома Фишера являются стабильно обнаруживаемые у 90 -95% больных высокие титры анти-GQlb антиганглиозидных антител, что имеет определенную диагностическую ценность при проведении дифференциальной диагностики. Под названием хроническая прогрессирующая наружная офтальмоплегия объединяют группу наследственных болезней, обусловленных мутацией митохондриальной ДНК. Их основные проявления - симметричный, медленно прогрессирующий птоз и ограничение подвижности глаза. Обычно диплопия возникает поздно, так как все движения глаз ограничиваются в равной степени.

Проявления синдрома Миллера Фишера

Синдром Прадера — Вилли Синдром Пра дера — Ви лли — редкая генетическая аномалия. При синдроме Прадера — Вилли отсутствуют или не экспрессируются примерно 7 генов из 15 й хромосомы, унаследованной от отца. Кариотип 46 XX или ХУ, 15 q-11 -13. До рождения: Детство: Дети с синдромом Прадера-Вилли имеют хорошую долговременную зрительную память, они могут научиться читать, могут обладать богатым пассивным словарём, но их собственная речь обычно хуже, чем понимание. Слуховая память, математические навыки и навыки письма, зрительная и слуховая кратковременная память у таких детей обычно значительно хуже. Для них также характерна пониженная концентрация соматолиберина. Это обусловлено тем, что 15 -ая хромосома связана с гипоталамусом. Однако при вскрытии умерших с синдромом Прадера — Вилли не было обнаружено никаких дефектов гипоталамуса. По другим данным, наблюдалось снижение общего числа клеток и окситоцин-содержащих клеток паравентрикулярных ядер гипоталамуса У большинства людей с синдромом Прадера — Вилли наблюдается задержка психического и речевого развития. Согласно исследованиям Керфс и Фрим (1992), 5 % обследованных продемонстрировали средний уровень коэффициента интеллекта (более 85 баллов по шкале IQ); 27 % — уровень на грани среднего (70 -85 баллов); 34 % — уровень слабого отставания (50 -70 баллов); 27 % — уровень среднего отставания (35 -70 баллов); 5 % — сильное отставание (20 -35 баллов); менее 1 % — значительное отставание. Взрослые: У индивидуума встречается не более пяти ниже указанных признаков. § низкая подвижность плода; § часто — неправильное положение плода; § дисплазия тазобедренных суставов § ожирение; склонность к перееданию (чаще проявляется к 2 -м годам); § пониженный мышечный тонус (гипотонус); пониженная координация движений; § маленькие кисти и стопы, низкий рост; § повышенная сонливость; § страбизм (косоглазие); § сколиоз (искривление позвоночника); § пониженная плотность костей; § густая слюна; плохие зубы; § сниженная функция половых желёз (гипогонадизм); в результате, как правило, бесплодие; § речевая задержка, отставание в освоении навыков общей и мелкой моторики. § более позднее половое созревание. Внешние признаки: у взрослых выражена переносица; лоб высокий и узкий; глаза, как правило, миндалевидные; губы узкие.
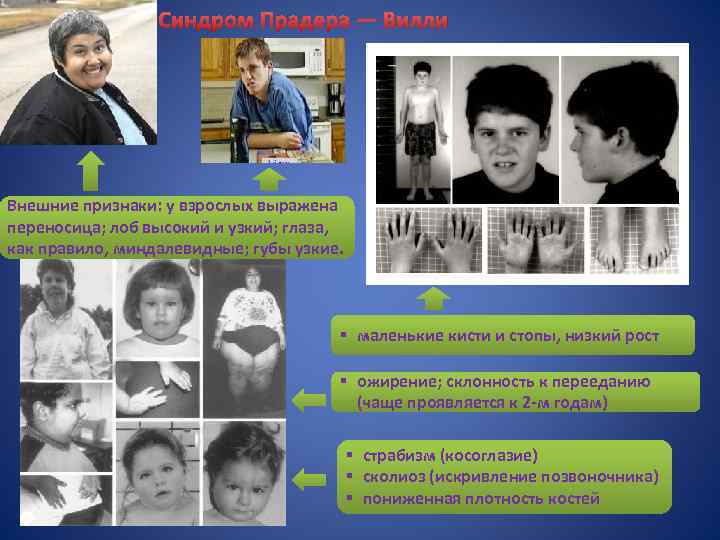
Синдром Прадера — Вилли Внешние признаки: у взрослых выражена переносица; лоб высокий и узкий; глаза, как правило, миндалевидные; губы узкие. § маленькие кисти и стопы, низкий рост § ожирение; склонность к перееданию (чаще проявляется к 2 -м годам) § страбизм (косоглазие) § сколиоз (искривление позвоночника) § пониженная плотность костей

Синдром Прадера — Вилли нередко ассоциируется с повышенным аппетитом. У больных повышена концентрация в крови гормона грелина. § пониженный мышечный тонус (гипотонус); пониженная координация движений;
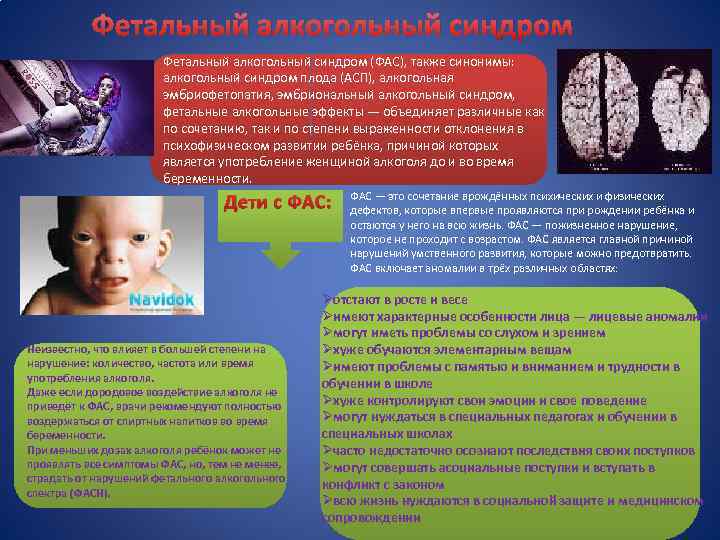
Фетальный алкогольный синдром (ФАС), также синонимы: алкогольный синдром плода (АСП), алкогольная эмбриофетопатия, эмбриональный алкогольный синдром, фетальные алкогольные эффекты — объединяет различные как по сочетанию, так и по степени выраженности отклонения в психофизическом развитии ребёнка, причиной которых является употребление женщиной алкоголя до и во время беременности. Дети с ФАС: Неизвестно, что влияет в большей степени на нарушение: количество, частота или время употребления алкоголя. Даже если дородовое воздействие алкоголя не приведёт к ФАС, врачи рекомендуют полностью воздержаться от спиртных напитков во время беременности. При меньших дозах алкоголя ребёнок может не проявлять все симптомы ФАС, но, тем не менее, страдать от нарушений фетального алкогольного спектра (ФАСН). ФАС — это сочетание врождённых психических и физических дефектов, которые впервые проявляются при рождении ребёнка и остаются у него на всю жизнь. ФАС — пожизненное нарушение, которое не проходит с возрастом. ФАС является главной причиной нарушений умственного развития, которые можно предотвратить. ФАС включает аномалии в трёх различных областях: Øотстают в росте и весе Øимеют характерные особенности лица — лицевые аномалии Øмогут иметь проблемы со слухом и зрением Øхуже обучаются элементарным вещам Øимеют проблемы с памятью и вниманием и трудности в обучении в школе Øхуже контролируют свои эмоции и свое поведение Øмогут нуждаться в специальных педагогах и обучении в специальных школах Øчасто недостаточно осознают последствия своих поступков Øмогут совершать асоциальные поступки и вступать в конфликт с законом Øвсю жизнь нуждаются в социальной защите и медицинском сопровождении

Фетальный алкогольный синдром Характерной особенностью синдрома является сочетание стигм и пороков развития с задержкой формирования локомоторных и психических функций. В комплекс диагностических признаков, характерных для АСП, входят: 1. Пренатальная и постнатальная гипотрофия. 2. Признаки поражения ЦНС разной степени выраженности: задержка психомоторного развития в сочетании с симптомами гипервозбудимости, мышечной гипотонией; нарушение черепной иннервации (страбизм, птоз, асимметрия глазных щелей, косоглазие); различной степени умственная отсталость. Мозговые аномалии и расстройства, связанные с деятельностью центральной нервной системы, включая неврологические аномалии, умственную отсталость, нарушения поведения, нарушения интеллекта иили аномалии структуры мозга; Пренатальный и/или постнатальный дефицит роста и веса. Специфические особенности строения лица: короткая глазная щель широкая плоская переносица сглаженный губной желобок тонкая верхняя губа (кайма верхней губы) 3. Проявления черепно-лицевого дисморфизма: микроцефалия, микрофтальмия, узкие и короткие глазные щели (блефарофимоз), эпикантус, маленький седловидный нос, большой рот с тонкими губами и выпуклой верхней губой с узкой красной каймой, выступающий лоб, гипоплазия верхней или нижней челюсти, дисплазия ушных раковин.
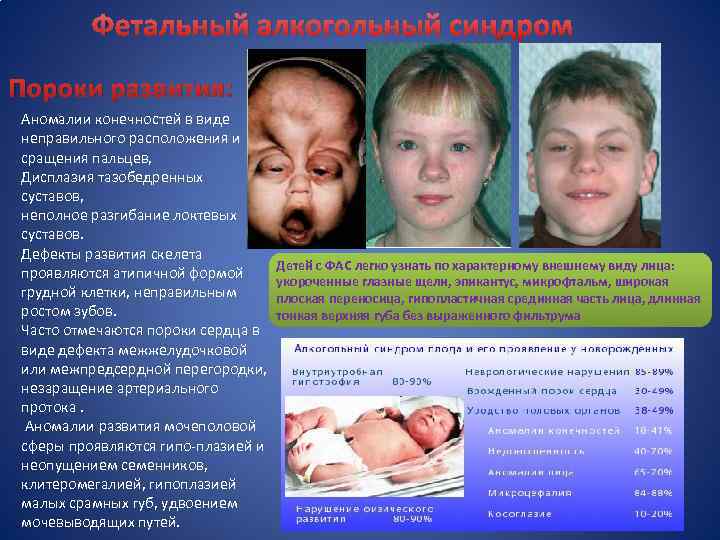
Фетальный алкогольный синдром Пороки развития: Аномалии конечностей в виде неправильного расположения и сращения пальцев, Дисплазия тазобедренных суставов, неполное разгибание локтевых суставов. Дефекты развития скелета проявляются атипичной формой грудной клетки, неправильным ростом зубов. Часто отмечаются пороки сердца в виде дефекта межжелудочковой или межпредсердной перегородки, незаращение артериального протока. Аномалии развития мочеполовой сферы проявляются гипо-плазией и неопущением семенников, клитеромегалией, гипоплазией малых срамных губ, удвоением мочевыводящих путей. Детей с ФАС легко узнать по характерному внешнему виду лица: укороченные глазные щели, эпикантус, микрофтальм, широкая плоская переносица, гипопластичная срединная часть лица, длинная тонкая верхняя губа без выраженного фильтрума

Мегаэнцефалия При семейной макроцефалии, когда у одного из родителей размер головы выходит за пределы 98 перцентилей, ребенок обычно развивается нормально, и у него не обнаруживают неврологических отклонений. Хронический субдуральный выпот вследствие травмы или менингита, а также все формы прогрессирующей гидроцефалии приводят к увеличению головы. Гидроцефалия может быть сообщающейся, либо обструктивной, при нарушении проходимости субарахноидальных пространств, окклюзии четвертого желудочка при синдроме Денди-Уокера, увеличении бокового и третьего желудочков при стенозе водопровода. На первом году жизни макроцефалия может быть обусловлена супратенториальной опухолью больших размеров. В редких случаях причиной макроцефалии может стать избыточный рост костной ткани при хронической анемии или краниоскелетной дисплазии.
Врожденные нарушения циркуляции спинномозговой жидкости (врожденная гидроцефалия) Стенозы каналов Пороки развития Денди-Уокера

Стенозы каналов Стеноз – это сужение центрального позвоночного канала, латерального кармана или межпозвонкового отверстия костными, хрящевыми или мягкоткаными структурами со вторжением их в пространство, занимаемое нервными корешками или спинным мозгом. Сужение обычно происходит в одной или нескольких областях позвоночника: Спинномозговой канал, в котором располагается спинной мозг и нервные корешки - центральный стеноз. Сужение корешкового (фораминального) канала или межпозвонкового отверстия, через которые проходят к другим частям тела нервные корешки - латеральный стеноз.

Заболевания, которые могут стать причиной приобретенного стеноза позвоночного канала: Дегенеративные заболевания Ревматоидным артритом обычно страдают в более раннем возрасте в сравнении с артрозом. Заболевание связанно с воспалением и расширением мягких тканей (синовиальной оболочки) суставов. Часто встречается краевое разрастание кости. Образуется патологический нарост на поверхности позвонков, называемый остеофитом (костной шпорой). Сужение может образоваться как следствие деформации различных структур позвоночника. Например, грыжа межпозвоночного диска может оказывать давление на спинной мозг или нервные корешки. Другой распространенной причиной служит нестабильность позвоночника, которая приводит к утолщению капсулы фасеточных суставов. Как результат, в таких местах образуются костные шпоры. Это уменьшает нейронные отверстия (пространство, через которое нервные корешки выходят из спинного мозга). Остеоартроз позвоночника называется спондилоартрозом, при этом повреждения образуются в фасеточных суставах. Нарушения зачастую сопровождаются дегенерацией диска, расширением или разрастанием костной ткани. Все эти дегенеративные изменения могут стать Стеноз спинномозгового канала в поясничном причиной сужения центрального и отделе. . . Слабость в ногах. или ягодице фораминальных каналов. Остеоартроз - наиболее распространенная форма артрита среди людей среднего и пожилого возраста. Происходит износ хрящевой ткани. Часто сопровождается разрастанием костной ткани, формированием шпор и нарушением функций сустава. Спондилолистез – это заболевание при котором происходит смещение одного позвонка относительно соседнего. Возникает в результате дегенеративных изменений, несчастных случаев или, реже, может быть врожденным. Смещенные позвонки оказывают давление на спинной мозг или нервные корешки.
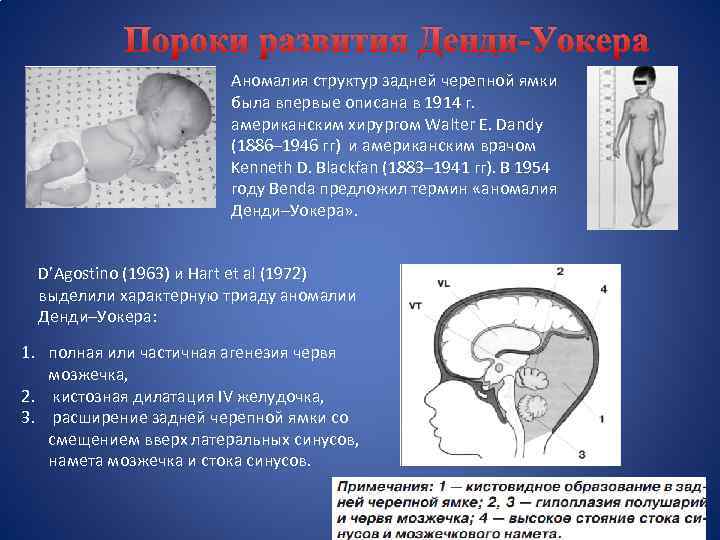
Пороки развития Денди-Уокера Аномалия структур задней черепной ямки была впервые описана в 1914 г. американским хирургом Walter E. Dandy (1886– 1946 гг) и американским врачом Kenneth D. Blackfan (1883– 1941 гг). В 1954 году Benda предложил термин «аномалия Денди–Уокера» . D’Agostino (1963) и Hart et al (1972) выделили характерную триаду аномалии Денди–Уокера: 1. полная или частичная агенезия червя мозжечка, 2. кистозная дилатация IV желудочка, 3. расширение задней черепной ямки со смещением вверх латеральных синусов, намета мозжечка и стока синусов.

Пороки развития Денди-Уокера DWM составляет 1– 4% всех случаев гидроцефалии. Декомпенсированнаягидроцефалия диагностируется у 75% трехмесячных младенцев с аномалией Денди–Уокера и у 90% пациентов на момент постановки диагноза. Ohaegbulam S. C. , Afifi H. (2001) выявили её у 3, 5% младенцев с врожденной гидроцефалией. Unsgaard G. et al (1987), Sato K. et al (1996) приводят случаи собственных наблюдений и тринадцать описаний литературных источников когда первичная декомпенсация гидроцефалии происходила у взрослых людей, что позволило впервые диагностировать у них аномалию Денди–Уокера. Freeman SR, Jones PH. (2002) описывают случай первичной постановки диагноза DWM при проведении МРТ-исследования пациенту в возрасте 75 лет, который обратился к врачу впервые в связи с развитием сенсоневральной тугоухости и эпизодов головокружения. Yamamoto Y et Waga S (1984) представляют случайного выявления порока (DWV) у пациента 50 -и лет не предъявлявшего ни каких жалоб и не имевшего никаких патологических неврологических симптомов. При проведении МРТ мозга у мужчины случайно была выявлена умеренная сообщающаяся гидроцефалия и гипоплазия нижних отделов червя мозжечка без кистозного расширения задней черепной ямки.


Клинические симптомы. Лечение и прогноз. Если клинические признаки умеренные и не наблюдается гидроцефалия, то прогноз для долголетия и качества жизни может быть благоприятным и хирургическое вмешательство не требуется (C. H. Vite, 2004). В случае выраженных и/или прогрессирующих симптомов и выявления гидроцефалии прогноз неблагоприятный. При гидроцефалии можно назначить кортикостероиды (дексаметазон, преднизолон) и диакарб или фуросемид (Curtis W. Dewey, 2008). Кортикостероиды, как полагают, влияют на объем мозга и производство спинномозговой жидкости (C. H. Vite, 2004). Фуросемид также понижает производство спинномозговой жидкости через торможение натрий/калиевой системы котранспорта (Curtis W. Dewey, 2008). Вентрикулоперитонеальное шунтирование было проведено на котенке, которое улучшило его состояние на 13 недель, после чего состояние ухудшилось. (C. H. Vite,

Коммуникационная гидроцефалия При сообщающейся (коммуникационной) гидроцефалии пути циркуляции жидкости внутри желудочковой системы открыты и она может свободно попадать в субарахноидальное пространство. Нарушение абсорбции ликвора является следствием либо окклюзии субарахноидальной цистерны, либо облитерации субарахно-идального пространства на конвекситальной поверхности мозга. Основные причины коммуникационной гидроцефалии. ØСиндром Арнольда—Киари, при котором происходит окклюзия субарахноидального пространства вокруг ствола мозга из-за смещения ствола мозга и мозжечка вниз. ØБактериальныйо менингит ØТоксоплазмоза ØЦитомегалии ØСубарахноидального кровоизлияния.

Пороки развития ствола мозга Синдром Мебиуса Это заболевание известно медицине с конца 19 века, однако возможности его лечения ограничены и сегодня, а причины развития до конца не определены. Дети с синдромом Мёбиуса сразу обращают на себя внимание отсутствием мимической реакции на внешние раздражители. Они не улыбаются, а плач сопровождается только звуками, без гримас неудовольствия на лице. Синдром Мёбиуса – это врождённая аномалия, для которой характерно отсутствие мимики лица. Пациентам трудно глотать, они не могут смеяться, а их лицо похоже на застывшую маску. Эта патология также характеризуется одно- или двухсторонним параличом лицевого нерва (полным или частичным). Симптомы синдрома Мёбиуса v. Отсутствие мимики v. Анатомические аномалии v. Затруднение сосания и глотания v. Изуродованная ступня (эквиноварусная косолапость) v. Ослабление функции языка Среди причин синдрома Мёбиуса специалисты отмечают неправильное развитие нескольких (2 или 3) черепно-мозговых нервов, аномальное развитие лицевого моторного центра, а также деструктивные процессы, обусловленные гипоксией (изменениями плода из-за кислородной недостаточности).

Повреждения мозга, наступившые в перинатальный период ВНУТРИУТРОБНЫЕ И НЕОНАТАЛЬНЫЕ ИНФЕКЦИИ НЕРВНОЙ СИСТЕМЫ

Врожденный сифилис детей грудного возраста (syphilis congenita praecox). В патологический процесс вовлекаются многие органы и системы, что приводит к возникновению разнообразной симптоматики. Характерный внешний вид ребенка: - «старческое» , сухое, морщинистое лицо; - голова большая, с развитыми лобными буграми и обильной венозной сетью, часто покрыта себорейными корками; - запавшая переносица; - на лице нередко отмечаются участки пигментации; - кожа бледная, дряблая, грязно-желтого цвета; - конечности худые, синюшные; - ребенок беспокойный, непрерывно плачет, тревожно спит, нередко ночью или при резких движениях издает пронзительный крик, что связано с поражением центральной нервной системы; - ребенок плохо развивается, быстро худеет; - выявляется упорный насморк (затруднение дыхания и акта сосания); - отмечаются явления дистрофии с практически полным отсутствием подкожной жировой клетчатки (могут образовываться пролежни). Часто (до 70% случаев) наблюдаются поражения кожи пузырчатка. При отсутствии противосифилитического лечения дети погибают
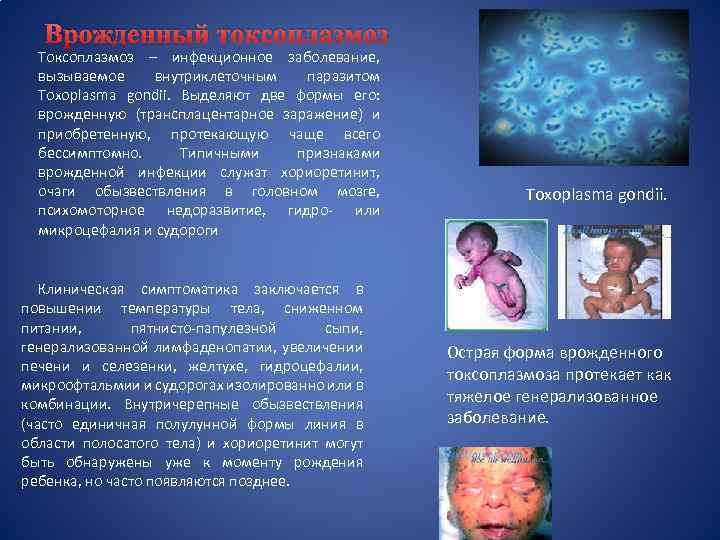
Врожденный токсоплазмоз Tоксоплазмоз – инфекционное заболевание, вызываемое внутриклеточным паразитом Toxoplasma gondii. Выделяют две формы его: врожденную (трансплацентарное заражение) и приобретенную, протекающую чаще всего бессимптомно. Типичными признаками врожденной инфекции служат хориоретинит, очаги обызвествления в головном мозге, психомоторное недоразвитие, гидро- или микроцефалия и судороги Клиническая симптоматика заключается в повышении температуры тела, сниженном питании, пятнисто-папулезной сыпи, генерализованной лимфаденопатии, увеличении печени и селезенки, желтухе, гидроцефалии, микроофтальмии и судорогах изолированно или в комбинации. Внутричерепные обызвествления (часто единичная полулунной формы линия в области полосатого тела) и хориоретинит могут быть обнаружены уже к моменту рождения ребенка, но часто появляются позднее. Toxoplasma gondii. Острая форма врожденного токсоплазмоза протекает как тяжелое генерализованное заболевание.

Цитомегаловирусная инфекция – это заболевание, возбудителем которого является цитомегаловирус – вирус из подсемейства герпесвирусов, к которому также относятся вирусы простого герпеса 1 и 2, вирус ветряной оспы и опоясывающего лишая, вирус Эбштейна-Барр и герпесвирусы человека типов 6, 7 и 8. Распространенность цитомегаловирусной инфекции крайне высока. Однажды проникнув в организм, цитомегаловирусная инфекция не покидает его – чаще всего она существует в латентном виде и проявляется только при снижении иммунитета. Заболевание может быть сопровождено увеличением лимфатических узлов, повышением температуры, болями в мышцах, а также слабостью. Как правило, при таких симптомах устанавливается диагноз ОРЗ. Врожденная цитомегаловирусная инфекция часто приводит : Øк задержке развития, Øк многочисленным неблагоприятным последствиям, в том числе к задержке умственного развития Øтугоухости. Øразвития тяжелых пороков глаз, головного мозга Øвнутриутробной гибели плода.

СПАСИБО ЗА ВНИМАНИЕ!
[MedBooks-Медкниги]Статические и эволюционные повреждения нервной системы в перинатальный период.pptx