Миокардит лекция 03.02.12.ppt
- Количество слайдов: 77
 Неревматический миокардит ШИФР МКХ-Х I 40 -I 41 МИОКАРДИТ
Неревматический миокардит ШИФР МКХ-Х I 40 -I 41 МИОКАРДИТ
 АКТУАЛЬНОСТЬ Результаты многочисленных исследований и эпидемиологические данные свидетельствуют об увеличении некоронарогенных болезней миокарда, частота которых составляет около 7 -9% в структуре всех заболеваний сердечно- сосудистой системы.
АКТУАЛЬНОСТЬ Результаты многочисленных исследований и эпидемиологические данные свидетельствуют об увеличении некоронарогенных болезней миокарда, частота которых составляет около 7 -9% в структуре всех заболеваний сердечно- сосудистой системы.
 • Из некоронарогенных болезней миокарда на первое место выступают миокардит и кардиомиопатии (Коваленко В. М. , 2003).
• Из некоронарогенных болезней миокарда на первое место выступают миокардит и кардиомиопатии (Коваленко В. М. , 2003).
 • В Украине воспалительные поражения миокарда выявляются у 2, 3 - 9, 0% больных с заболеваниями сердца.
• В Украине воспалительные поражения миокарда выявляются у 2, 3 - 9, 0% больных с заболеваниями сердца.
 Этиология • • • Инфекционные агенты Бактерии - Corynebacterium diphtheriae, стрептококк, пневмококк, стафилококк Вирусы - энтеровирусы, самые опасные группы Коксаки В, гриппа, парагриппа, аденовирусы, герпеса, цитомегаловирус, инфекционного мононуклеоза, краснухи Микоплазма Риккетсии Грибы Протозойные инфекционные агенты - токсоплазмы, трипаносомы (болезнь Чагаса)
Этиология • • • Инфекционные агенты Бактерии - Corynebacterium diphtheriae, стрептококк, пневмококк, стафилококк Вирусы - энтеровирусы, самые опасные группы Коксаки В, гриппа, парагриппа, аденовирусы, герпеса, цитомегаловирус, инфекционного мононуклеоза, краснухи Микоплазма Риккетсии Грибы Протозойные инфекционные агенты - токсоплазмы, трипаносомы (болезнь Чагаса)
 Основные звенья патогенеза миокардита • - воспаление (инфекционное, асептическое) • - иммунный ответ • - гибель кардиомиоцитов (некроз, апоптоз) • - кардиосклероз • - нарушение метаболизма кардиомиоцитов
Основные звенья патогенеза миокардита • - воспаление (инфекционное, асептическое) • - иммунный ответ • - гибель кардиомиоцитов (некроз, апоптоз) • - кардиосклероз • - нарушение метаболизма кардиомиоцитов
 Классификация • По этиологии 1) Ревматические. 2) Неревматические: а) вирусные, б) бактериальные, в) аллергические, г) паразитарные, д) протозойные.
Классификация • По этиологии 1) Ревматические. 2) Неревматические: а) вирусные, б) бактериальные, в) аллергические, г) паразитарные, д) протозойные.
 По распространенности: а) очаговые, б) диффузные.
По распространенности: а) очаговые, б) диффузные.
 По клинике: а) с нарушением ритма, б) с болевым синдромом, в) с сердечной недостаточностью, г) с тромбоэмболией легочной артерии, д) малосимптомные.
По клинике: а) с нарушением ритма, б) с болевым синдромом, в) с сердечной недостаточностью, г) с тромбоэмболией легочной артерии, д) малосимптомные.
 По течению • Острое • Подострое • Хроническое
По течению • Острое • Подострое • Хроническое
 По патогенезу: а) первично-инфекционные, б) инфекционно-аллергические, в) токсико-аллергические.
По патогенезу: а) первично-инфекционные, б) инфекционно-аллергические, в) токсико-аллергические.
 По анатомическому признаку: а) паренхиматозные, б) интерстициальные.
По анатомическому признаку: а) паренхиматозные, б) интерстициальные.
 Клиника • Клиника инфекционного миокардита разнообразна. • Причинами разнообразия клинической картины миокардитов является степень и протяженность воспалительного процесса в миокарде. • Начало заболевания может быть как манифестным, так и малосимптомным или скрытым.
Клиника • Клиника инфекционного миокардита разнообразна. • Причинами разнообразия клинической картины миокардитов является степень и протяженность воспалительного процесса в миокарде. • Начало заболевания может быть как манифестным, так и малосимптомным или скрытым.
 • При небольших очагах воспаления в сердечной мышце и минимальной выраженностью признаков воспаления заболевание может оставаться вовсе не диагностированным • у 24 -33% больных возможно бессимптомное течение миокардита
• При небольших очагах воспаления в сердечной мышце и минимальной выраженностью признаков воспаления заболевание может оставаться вовсе не диагностированным • у 24 -33% больных возможно бессимптомное течение миокардита
 • Неревматический миокардит начинается в отличие от ревматического, как правило, на фоне инфекции или вскоре после нее.
• Неревматический миокардит начинается в отличие от ревматического, как правило, на фоне инфекции или вскоре после нее.
 • Связь с предшествующей инфекцией, по мнению большинства авторов, является одним из основных условий развития неревматического миокардита и выявляется у 60, 782% больных.
• Связь с предшествующей инфекцией, по мнению большинства авторов, является одним из основных условий развития неревматического миокардита и выявляется у 60, 782% больных.
 Клинически отмечаются • - недомогание, немотивированная мышечная слабость, гиподинамия, • - боль в области сердца, иногда упорная, сердцебиение и "перебои", одышка, • - в ряде случаев умеренная боль в суставах, • - температура тела чаще субфебрильная или нормальная, • - АД, как правило, снижается, • - артериальная гипертензия практически не встречается.
Клинически отмечаются • - недомогание, немотивированная мышечная слабость, гиподинамия, • - боль в области сердца, иногда упорная, сердцебиение и "перебои", одышка, • - в ряде случаев умеренная боль в суставах, • - температура тела чаще субфебрильная или нормальная, • - АД, как правило, снижается, • - артериальная гипертензия практически не встречается.
 • - бледность кожных покровов, цианоз носогубного треугольника • - тахикардия, • - расширение границ относительной тупости сердца, • - разлитой и нерезистентный верхушечный толчек • - ослабление I тона, • - систолический шум на верхушке, • - признаки левожелудочковой или тотальной сердечной недостаточности
• - бледность кожных покровов, цианоз носогубного треугольника • - тахикардия, • - расширение границ относительной тупости сердца, • - разлитой и нерезистентный верхушечный толчек • - ослабление I тона, • - систолический шум на верхушке, • - признаки левожелудочковой или тотальной сердечной недостаточности
 • Важными, но не постоянными признаками миокардита являются нарушения сердечного ритма (тахикардия, реже брадикардия, эктопические аритмии) и внутрисердечной проводимости, а также ритм галопа
• Важными, но не постоянными признаками миокардита являются нарушения сердечного ритма (тахикардия, реже брадикардия, эктопические аритмии) и внутрисердечной проводимости, а также ритм галопа
 Параклинически: • - ускорение СОЭ, нейтрофильный лейкоцитоз, повышение уровня С-реактивного белка, сиалових кислот, серомукоида • - рентгенологически: увеличение кардиоторакального соотношения
Параклинически: • - ускорение СОЭ, нейтрофильный лейкоцитоз, повышение уровня С-реактивного белка, сиалових кислот, серомукоида • - рентгенологически: увеличение кардиоторакального соотношения
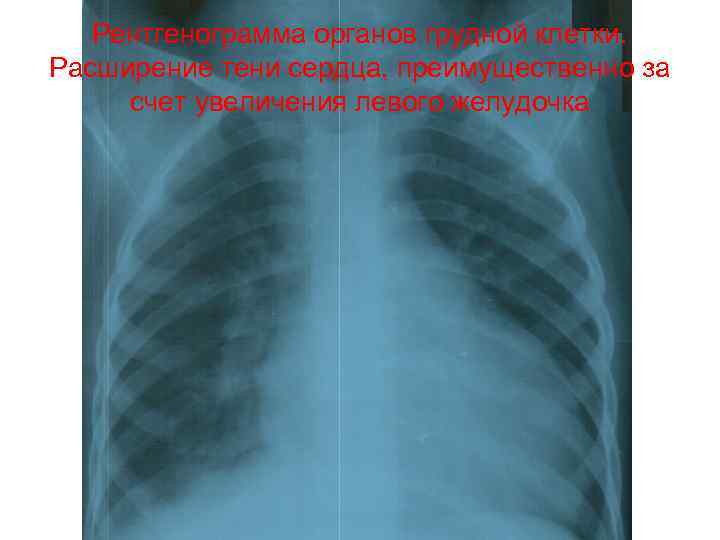 Рентгенограмма органов грудной клетки. Расширение тени сердца, преимущественно за счет увеличения левого желудочка
Рентгенограмма органов грудной клетки. Расширение тени сердца, преимущественно за счет увеличения левого желудочка
 • Наиболее информативными в общеклинической практике при диагностике патологии сердца являются электрокардиограмма (ЭКГ) и эхокардиограмма (Эхо. КГ).
• Наиболее информативными в общеклинической практике при диагностике патологии сердца являются электрокардиограмма (ЭКГ) и эхокардиограмма (Эхо. КГ).
 - ЭКГ: • снижение вольтажа комплексов QRS в первые 2 -3 недели заболевания, • в дальнейшем – признаки нарушения процессов реполяризации, перегрузки левого желудочка, • возможно - AV блокада, нарушения ритма
- ЭКГ: • снижение вольтажа комплексов QRS в первые 2 -3 недели заболевания, • в дальнейшем – признаки нарушения процессов реполяризации, перегрузки левого желудочка, • возможно - AV блокада, нарушения ритма
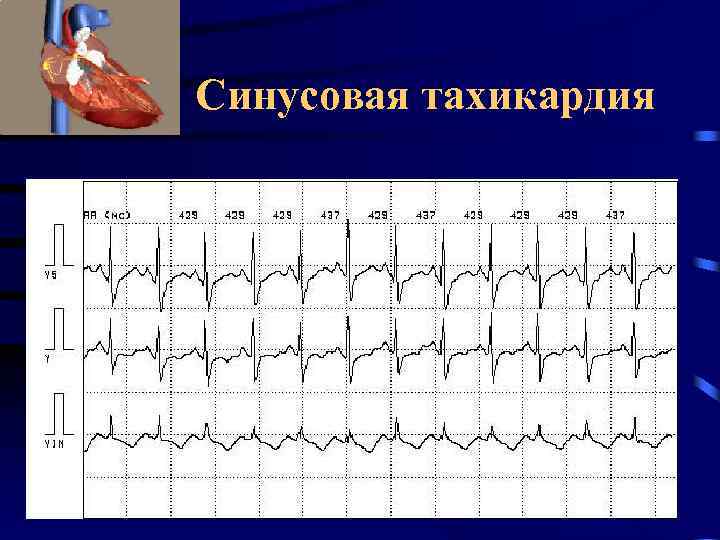 Синусовая тахикардия
Синусовая тахикардия
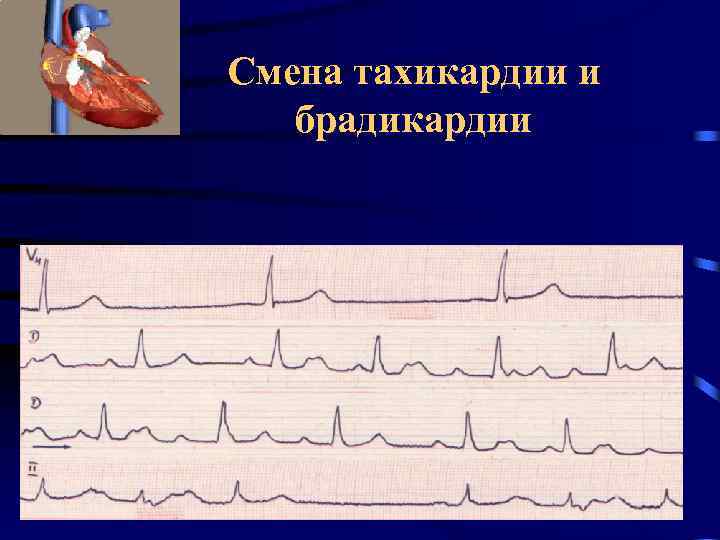 Смена тахикардии и брадикардии
Смена тахикардии и брадикардии
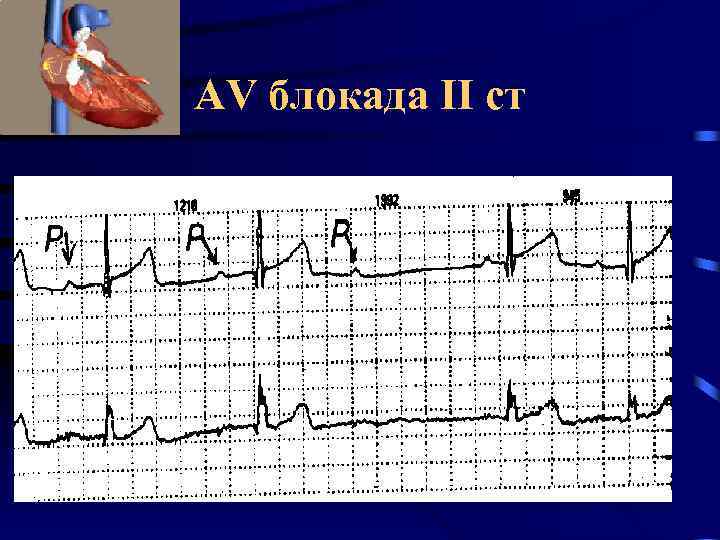 AV блокада II ст
AV блокада II ст
 • Однако полной корреляции между тяжестью изменений миокарда и электрокардиографическими нарушениями нет. • Распространенность и глубина изменений миокарда часто бывают значительно большими, чем это можно предполагать на основании ЭКГ.
• Однако полной корреляции между тяжестью изменений миокарда и электрокардиографическими нарушениями нет. • Распространенность и глубина изменений миокарда часто бывают значительно большими, чем это можно предполагать на основании ЭКГ.
 • Высоко информативным методом диагностики миокардиального поражения у детей является эхокардиография (Эхо. КГ), которая позволяет обнаружить систолическую и диастолическую дисфункции левого желудочка даже без существенной дилятации полостей сердца.
• Высоко информативным методом диагностики миокардиального поражения у детей является эхокардиография (Эхо. КГ), которая позволяет обнаружить систолическую и диастолическую дисфункции левого желудочка даже без существенной дилятации полостей сердца.
 - Эхо. КГ: • дилятация полости левого желудочка, реже левого предсердия и правого желудочка, • снижение показателей насосной и сократительной функции миокарда.
- Эхо. КГ: • дилятация полости левого желудочка, реже левого предсердия и правого желудочка, • снижение показателей насосной и сократительной функции миокарда.
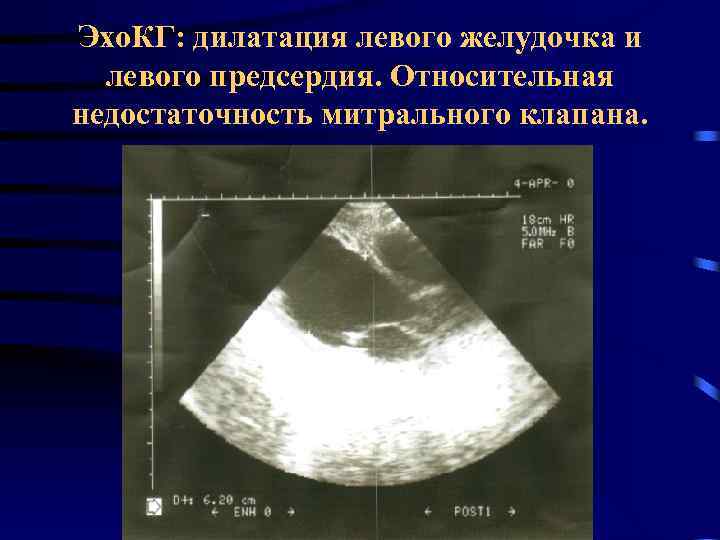 Эхо. КГ: дилатация левого желудочка и левого предсердия. Относительная недостаточность митрального клапана.
Эхо. КГ: дилатация левого желудочка и левого предсердия. Относительная недостаточность митрального клапана.
 NB! Критерии диагностики
NB! Критерии диагностики
 ПРИЗНАКИ БОЛЬШОЙ ЗНАЧИМОСТИ (4 БАЛЛА) • - снижение сократительной способности миокарда • - увеличение общих размеров сердца или полостей (чаще левого желудочка)
ПРИЗНАКИ БОЛЬШОЙ ЗНАЧИМОСТИ (4 БАЛЛА) • - снижение сократительной способности миокарда • - увеличение общих размеров сердца или полостей (чаще левого желудочка)
 ПРИЗНАКИ СРЕДНЕЙ ЗНАЧИМОСТИ (2 БАЛЛА) • - отсутствие влияния на ритм работы сердце вегетативных влияний • - обнаружение в крови сердечного антигена и антикардиальных антител (ДНК-абзимов и протабзимов) • - повышение концентрации кардиоспецифических ферментов (лактатгидрогеназы, малатгидрогеназы, креатинфосфаткиназы) и кардиоспецифических белков (тропонина Т и I и др. ) • - ЭКГ признаки ишемии, гипертрофии отделов сердца
ПРИЗНАКИ СРЕДНЕЙ ЗНАЧИМОСТИ (2 БАЛЛА) • - отсутствие влияния на ритм работы сердце вегетативных влияний • - обнаружение в крови сердечного антигена и антикардиальных антител (ДНК-абзимов и протабзимов) • - повышение концентрации кардиоспецифических ферментов (лактатгидрогеназы, малатгидрогеназы, креатинфосфаткиназы) и кардиоспецифических белков (тропонина Т и I и др. ) • - ЭКГ признаки ишемии, гипертрофии отделов сердца
 ПРИЗНАКИ МАЛОЙ ЗНАЧИМОСТИ (1 БАЛЛ) - боли в области сердца - ослабление I тона - тахи- и брадикардия - ритм галопа - апикальный систолический шум - нарушения электрической проводимости и возбудимости сердца • - смещение интервала S-T • - изменения зубца T • • •
ПРИЗНАКИ МАЛОЙ ЗНАЧИМОСТИ (1 БАЛЛ) - боли в области сердца - ослабление I тона - тахи- и брадикардия - ритм галопа - апикальный систолический шум - нарушения электрической проводимости и возбудимости сердца • - смещение интервала S-T • - изменения зубца T • • •
 • Такие лабораторные показатели воспалительной активности такие как лейкоцитоз, повышение СОЭ, появление С-реактивного белка являются неспецифичными и выявляются у 25%-60% больных миокардитом (Амосова Е. Н. , 2001; Джанашия П. Х. , 2000). • По мнению многих авторов диагностическое значение этих тестов также невелико.
• Такие лабораторные показатели воспалительной активности такие как лейкоцитоз, повышение СОЭ, появление С-реактивного белка являются неспецифичными и выявляются у 25%-60% больных миокардитом (Амосова Е. Н. , 2001; Джанашия П. Х. , 2000). • По мнению многих авторов диагностическое значение этих тестов также невелико.
 На современном этапе развития медицины существует три развивающихся диагностических направления - • морфологическое подтверждение воспаления при помощи эндомиокардиальной биопсии (ЭМБ), • радиоизотопная диагностика с применением радиофармпрепаратов (РФП), способных накапливаться в очаге воспаления • контрастная магнитно-резонансная томография (МРТ) сердца.
На современном этапе развития медицины существует три развивающихся диагностических направления - • морфологическое подтверждение воспаления при помощи эндомиокардиальной биопсии (ЭМБ), • радиоизотопная диагностика с применением радиофармпрепаратов (РФП), способных накапливаться в очаге воспаления • контрастная магнитно-резонансная томография (МРТ) сердца.
 ЛЕЧЕНИЕ • Госпитализация. • Постельный режим в остром периоде, его длительность обусловлена тяжестью кардита: - при среднетяжелых формах - от 3 до 5 недель, - при тяжелых - 8 недель и больше.
ЛЕЧЕНИЕ • Госпитализация. • Постельный режим в остром периоде, его длительность обусловлена тяжестью кардита: - при среднетяжелых формах - от 3 до 5 недель, - при тяжелых - 8 недель и больше.
 Полноценная диета Обогащение диеты калием (изюм, курага, орехи, бананы, печеная картошка, гречка, др. ). В остром периоде необходимо исключить продукты питания, которые вызывают возбуждение сердечно-сосудистой системы: кофе, крепкий чай, жареное и другие. Ограничение поваренной соли и жидкости при сердечной недостаточности.
Полноценная диета Обогащение диеты калием (изюм, курага, орехи, бананы, печеная картошка, гречка, др. ). В остром периоде необходимо исключить продукты питания, которые вызывают возбуждение сердечно-сосудистой системы: кофе, крепкий чай, жареное и другие. Ограничение поваренной соли и жидкости при сердечной недостаточности.
 МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ • • подавление инфекции, иммунокоррекция, противовоспалительная терапия, торможение избыточности нейроэндокринного ответа, • цитопротекция.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ • • подавление инфекции, иммунокоррекция, противовоспалительная терапия, торможение избыточности нейроэндокринного ответа, • цитопротекция.
 Возможности и эффективность различных направлений в лечении инфекционнозависимых миокардитов Возможность реализации Ориентировочн ая эффективность +++ + Иммунокоррекция + + Противоспалительна я терапия ++ Торможение избыточности нейроэндокринного эффекта +++ Направление терапии Подавление инфекции
Возможности и эффективность различных направлений в лечении инфекционнозависимых миокардитов Возможность реализации Ориентировочн ая эффективность +++ + Иммунокоррекция + + Противоспалительна я терапия ++ Торможение избыточности нейроэндокринного эффекта +++ Направление терапии Подавление инфекции
 Этиотропное лечение миокардита Антибактериальная терапия Противовирусная терапия
Этиотропное лечение миокардита Антибактериальная терапия Противовирусная терапия
 Интерфероны и интерфероногены • Цитокины и их синтетические аналоги: Интерфероны альфа (лаферобион, виферон) • Синтетические индукторы интерферона: • (циклоферон, амиксин, ридостин и др. )
Интерфероны и интерфероногены • Цитокины и их синтетические аналоги: Интерфероны альфа (лаферобион, виферон) • Синтетические индукторы интерферона: • (циклоферон, амиксин, ридостин и др. )
 Противовоспалительная терапия Нестероидные противовоспалительные препараты давно стали самыми популярными средствами для лечения боли, лихорадки, хронических воспалительных заболеваниях. В древнем папирусе, датированном 1500 г. до н. э. было рекомендовано использовать сушеные листья мирта для снятия ревматической боли. В 400 г. до н. э. Гиппократ описал использование коры ивы для уменьшения боли при родах (оба средства содержат салицилаты. )
Противовоспалительная терапия Нестероидные противовоспалительные препараты давно стали самыми популярными средствами для лечения боли, лихорадки, хронических воспалительных заболеваниях. В древнем папирусе, датированном 1500 г. до н. э. было рекомендовано использовать сушеные листья мирта для снятия ревматической боли. В 400 г. до н. э. Гиппократ описал использование коры ивы для уменьшения боли при родах (оба средства содержат салицилаты. )
 Циклооксигеназная теория Эра современных НПВС началась в 1899 г. с появлением аспирина, ставшего основой для лечения воспалительных заболеваний. В 1971 г. директор исследовательского института Уильяма Гарвея (Лондон) проф. Джон Вэйн выдвинул гипотезу, согласно которой механизм действия аспириноподобных препаратов заключается в ингибировании биосинтеза простагландинов и тромбаксана. Вследствие этого гипотеза о том, что действие этих лекарств заключается в блокаде фермента ЦОГ, отвечающей в организме за превращение арахидоновой кислоты в различные метаболиты, стало общепризнанной.
Циклооксигеназная теория Эра современных НПВС началась в 1899 г. с появлением аспирина, ставшего основой для лечения воспалительных заболеваний. В 1971 г. директор исследовательского института Уильяма Гарвея (Лондон) проф. Джон Вэйн выдвинул гипотезу, согласно которой механизм действия аспириноподобных препаратов заключается в ингибировании биосинтеза простагландинов и тромбаксана. Вследствие этого гипотеза о том, что действие этих лекарств заключается в блокаде фермента ЦОГ, отвечающей в организме за превращение арахидоновой кислоты в различные метаболиты, стало общепризнанной.
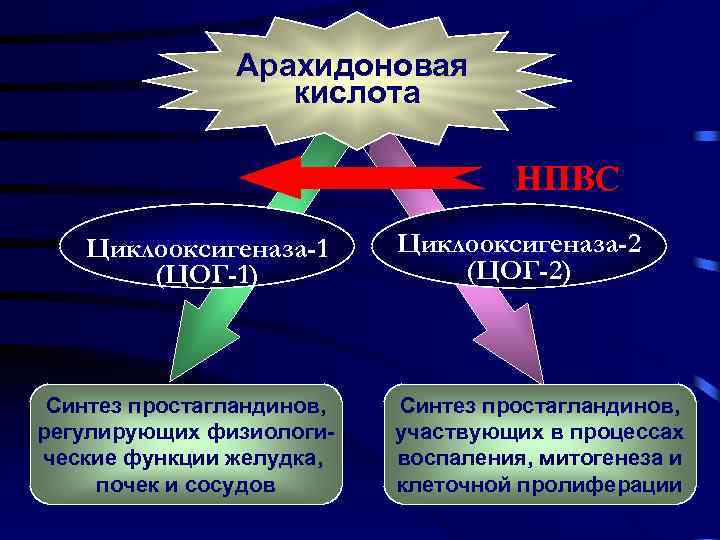 Арахидоновая кислота НПВС Циклооксигеназа-1 (ЦОГ-1) Синтез простагландинов, регулирующих физиологические функции желудка, почек и сосудов Циклооксигеназа-2 (ЦОГ-2) Синтез простагландинов, участвующих в процессах воспаления, митогенеза и клеточной пролиферации
Арахидоновая кислота НПВС Циклооксигеназа-1 (ЦОГ-1) Синтез простагландинов, регулирующих физиологические функции желудка, почек и сосудов Циклооксигеназа-2 (ЦОГ-2) Синтез простагландинов, участвующих в процессах воспаления, митогенеза и клеточной пролиферации
 Классификация НПВС по механизму действия: Селективное ингибирование ЦОГ-1: Ацетилсалициловая кислота в малых дозах Ингибирование ЦОГ-1 и ЦОГ-2 в одинаковой степени: Практически все НПВС Преимущественное ингибирование ЦОГ-2 Мелоксикам, Нимесулид Специфическое ингибирование ЦОГ-2: Целекоксиб, рофекоксиб
Классификация НПВС по механизму действия: Селективное ингибирование ЦОГ-1: Ацетилсалициловая кислота в малых дозах Ингибирование ЦОГ-1 и ЦОГ-2 в одинаковой степени: Практически все НПВС Преимущественное ингибирование ЦОГ-2 Мелоксикам, Нимесулид Специфическое ингибирование ЦОГ-2: Целекоксиб, рофекоксиб
 • ДИКЛОФЕНАК натрия по 2, 5 -3 мг/кг/сут в 3 -4 приема. • ИБУПРОФЕН 30 -40 мг/кг в 3 -4 приема. • ИНДОМЕТАЦИН по 2, 5 -3 мг/кг/сут в 3 -4 приема. • НАПРОКСЕН по 10 -15 мг/кг/сут в 2 -3 приема. • НИМЕСУЛИД внутрь по 5 мг/кг/сут, в 2 или 3 приема. • ПИРОКСИКАМ (старше 12 лет) по 0, 3 -0, 6 мг/кг/сут в 1 -2 приема. • МЕЛОКСИКАМ (старше 15 лет) по 0, 15 -0, 2 мг/кг/сут в 12 приема.
• ДИКЛОФЕНАК натрия по 2, 5 -3 мг/кг/сут в 3 -4 приема. • ИБУПРОФЕН 30 -40 мг/кг в 3 -4 приема. • ИНДОМЕТАЦИН по 2, 5 -3 мг/кг/сут в 3 -4 приема. • НАПРОКСЕН по 10 -15 мг/кг/сут в 2 -3 приема. • НИМЕСУЛИД внутрь по 5 мг/кг/сут, в 2 или 3 приема. • ПИРОКСИКАМ (старше 12 лет) по 0, 3 -0, 6 мг/кг/сут в 1 -2 приема. • МЕЛОКСИКАМ (старше 15 лет) по 0, 15 -0, 2 мг/кг/сут в 12 приема.
 Риск возникновения НПВП-гастропатий q. Пироксикам q. Индометацин q. Напроксен Снижение риска q. Ибупрофен q. Нимесулид
Риск возникновения НПВП-гастропатий q. Пироксикам q. Индометацин q. Напроксен Снижение риска q. Ибупрофен q. Нимесулид
 • Противовоспалительная терапия проводится в течение 3 - 5 недель, в зависимости от течения заболевания
• Противовоспалительная терапия проводится в течение 3 - 5 недель, в зависимости от течения заболевания
 • При тяжелом миокардите, сопровождающемся кардиомегалией, сердечной недостаточностью, перикардитом необходимо назначение преднизолона по 0, 8 -1, 5 мг/кг в сутки на протяжении 2 - 3 недель.
• При тяжелом миокардите, сопровождающемся кардиомегалией, сердечной недостаточностью, перикардитом необходимо назначение преднизолона по 0, 8 -1, 5 мг/кг в сутки на протяжении 2 - 3 недель.
 • При затяжном течении миокардита назначают препараты хинолинового ряда (делагил или плаквенил в дозе 5 -8 мг/кг) в течение 6 -9 мес. , т. к. аутоаллергические реакции сохраняются длительное время.
• При затяжном течении миокардита назначают препараты хинолинового ряда (делагил или плаквенил в дозе 5 -8 мг/кг) в течение 6 -9 мес. , т. к. аутоаллергические реакции сохраняются длительное время.
 • Патогенетически обосновано назначение больным миокардитом ингибиторов АПФ (при отсутствии выраженной гипотонии) в качестве профилактики формирования в миокарде очагов склероза.
• Патогенетически обосновано назначение больным миокардитом ингибиторов АПФ (при отсутствии выраженной гипотонии) в качестве профилактики формирования в миокарде очагов склероза.
 Метаболическая терапия • Метаболическая терапия при миокардитах может быть обозначена термином "цитопротекция" и рассматриваться как оптимизация метаболизма кардиомиоцитов в условиях воспалительного процесса в миокарде.
Метаболическая терапия • Метаболическая терапия при миокардитах может быть обозначена термином "цитопротекция" и рассматриваться как оптимизация метаболизма кардиомиоцитов в условиях воспалительного процесса в миокарде.
 В условиях нормального функционирования миокарда существует два пути образования энергии - посредством бета-окисления свободных жирных кислот, поступление которых в клетку обеспечивается карнитинпальмитиновым ферментным комплексом, - и процессом аэробного и анаэробного окисления глюкозы. Первый путь в нормальных условиях, то есть в условиях нормоксии, явялется основным, обеспечивая образование 6080% АТФ.
В условиях нормального функционирования миокарда существует два пути образования энергии - посредством бета-окисления свободных жирных кислот, поступление которых в клетку обеспечивается карнитинпальмитиновым ферментным комплексом, - и процессом аэробного и анаэробного окисления глюкозы. Первый путь в нормальных условиях, то есть в условиях нормоксии, явялется основным, обеспечивая образование 6080% АТФ.
 можно выделить два основных направления метаболической терапии при воспалительных заболеваниях миокарда: • - оптимизацию процессов образования и расхода энергии • - нормализацию баланса между интенсивностью свободнорадикального окисления и антиоксидантной защитой.
можно выделить два основных направления метаболической терапии при воспалительных заболеваниях миокарда: • - оптимизацию процессов образования и расхода энергии • - нормализацию баланса между интенсивностью свободнорадикального окисления и антиоксидантной защитой.
 • В острой фазе процесса, то есть в первые дни-недели заболевания, на фоне торможения аэробного гликолиза и бета-оксиления жирных кислот при одновременном возрастании роли анаэробного гликолиза целесообразно увеличить эффективность доставки глюкозы к кардиомиоцитам с одновременной стимуляцией ее аэробного окисления.
• В острой фазе процесса, то есть в первые дни-недели заболевания, на фоне торможения аэробного гликолиза и бета-оксиления жирных кислот при одновременном возрастании роли анаэробного гликолиза целесообразно увеличить эффективность доставки глюкозы к кардиомиоцитам с одновременной стимуляцией ее аэробного окисления.
 Возможные пути оптимизации энергопродукции при миокардитах в остром периоде 1) Увеличение снабжения миокарда глюкозой - внутривенная инфузия глюкозо-инсулиновой смеси (в острой фазе процесса, то есть в первые дни -недели заболевания)
Возможные пути оптимизации энергопродукции при миокардитах в остром периоде 1) Увеличение снабжения миокарда глюкозой - внутривенная инфузия глюкозо-инсулиновой смеси (в острой фазе процесса, то есть в первые дни -недели заболевания)
 2) Стимуляция окисления глюкозы – одновременное с введением глюкозы применение стимулятора окисления глюкозы - пропионил-Lкарнитина (исследования CEDIM) Механизм его действия заключается в подавлении внутримитохондриального ацетил -коэнзима А, являющегося основным ингибиторм гликолиза.
2) Стимуляция окисления глюкозы – одновременное с введением глюкозы применение стимулятора окисления глюкозы - пропионил-Lкарнитина (исследования CEDIM) Механизм его действия заключается в подавлении внутримитохондриального ацетил -коэнзима А, являющегося основным ингибиторм гликолиза.
 • Возможно применение Lкарнитина, который является главным кофактором метаболизма жирных кислот в мышцах сердца, скелетных мышцах. • Он играет роль основного переносчика длинноцепочечных жирных кислот в митохондрии, где происходит их бетаокисление до ацетил-Ко. А.
• Возможно применение Lкарнитина, который является главным кофактором метаболизма жирных кислот в мышцах сердца, скелетных мышцах. • Он играет роль основного переносчика длинноцепочечных жирных кислот в митохондрии, где происходит их бетаокисление до ацетил-Ко. А.
 • Кардонат содержит 100 мг карнитина, 50 мг лизина, 50 мг пиридоксальфосфата, 50 мг кокарбоксилазы, 1 мг кобамида. • Назначается детям от 1 года до 5 лет по 1 капсуле 1 раз, от 5 до 15 лет по 1 капсуле 2 раза, детям старше 15 лет по 1 капсуле 3 раза в сутки. • Средняя продолжительность курса 4 недели.
• Кардонат содержит 100 мг карнитина, 50 мг лизина, 50 мг пиридоксальфосфата, 50 мг кокарбоксилазы, 1 мг кобамида. • Назначается детям от 1 года до 5 лет по 1 капсуле 1 раз, от 5 до 15 лет по 1 капсуле 2 раза, детям старше 15 лет по 1 капсуле 3 раза в сутки. • Средняя продолжительность курса 4 недели.
 • В подостром периоде заболевания обычно уже стихают убедительные признаки воспалительного процесса в миокарде
• В подостром периоде заболевания обычно уже стихают убедительные признаки воспалительного процесса в миокарде
 • На биохимическом уровне в производстве энергии в это время происходит возрастание роли бета -окисления свободных жирных кислот, что для функционирования здорового миокарда является нормой.
• На биохимическом уровне в производстве энергии в это время происходит возрастание роли бета -окисления свободных жирных кислот, что для функционирования здорового миокарда является нормой.
 • Однако, в условиях продолжающего воспалительного процесса в ткани сердечной мышцы, возникает неизбежное для бета-окисления свободных жирных кислот избыточное накопление свободных радикалов.
• Однако, в условиях продолжающего воспалительного процесса в ткани сердечной мышцы, возникает неизбежное для бета-окисления свободных жирных кислот избыточное накопление свободных радикалов.
 • На настоящий момент основными средствами, используемыми на практике являются триметазидин и милдронат.
• На настоящий момент основными средствами, используемыми на практике являются триметазидин и милдронат.
 • Триметазидин – кардитал (20 мг), предуктал (20 мг), предуктал MR (35 мг), тримектал (20 мг), триметазидин MR Сервье (35 мг), триметазидин Ратиофарм (20 мг) – назначают детем старше 10 -12 лет внутрь во время еды по 20 мг 2 раза в сутки
• Триметазидин – кардитал (20 мг), предуктал (20 мг), предуктал MR (35 мг), тримектал (20 мг), триметазидин MR Сервье (35 мг), триметазидин Ратиофарм (20 мг) – назначают детем старше 10 -12 лет внутрь во время еды по 20 мг 2 раза в сутки
 • Милдронат (в капсулах по 250 мг, сиропе и в ампулах (р-р 10% 5 мл) назначают по 10 мг/кг, но не более 500 мг в сутки в 2 приема
• Милдронат (в капсулах по 250 мг, сиропе и в ампулах (р-р 10% 5 мл) назначают по 10 мг/кг, но не более 500 мг в сутки в 2 приема
 • терапию целесообразно сочетать с назначением препаратов, замещающих макроэрги (неотон, АТФ, эспа-липон, рибоксин).
• терапию целесообразно сочетать с назначением препаратов, замещающих макроэрги (неотон, АТФ, эспа-липон, рибоксин).
 • Вторым направлением цитопротективной терапии при миокардитах является нормализация баланса между свободнорадикальным окислением и антиоксидантной защитой.
• Вторым направлением цитопротективной терапии при миокардитах является нормализация баланса между свободнорадикальным окислением и антиоксидантной защитой.
 Основные группы антиоксидантных средств • Естественные антиоксиданты (витамины С, Е) • Ксенобиотики, уменьшающие образование свободных радикалов (милдронат, триметазидин) • Ксенобиотики, инактивирующие свободные радикалы (мексикор)
Основные группы антиоксидантных средств • Естественные антиоксиданты (витамины С, Е) • Ксенобиотики, уменьшающие образование свободных радикалов (милдронат, триметазидин) • Ксенобиотики, инактивирующие свободные радикалы (мексикор)
 • Антиоксидантная терапия должна быть максимально активна в фазе подострого течения и при хронизации процесса. При этом применяться могут препараты всех трех выше рассмотренных групп.
• Антиоксидантная терапия должна быть максимально активна в фазе подострого течения и при хронизации процесса. При этом применяться могут препараты всех трех выше рассмотренных групп.
 Примерная схема назначения цитопротекторной терапии Месяцы заболевания 1 2 3 4 5 6 Глюкоза в/в первые 5 -7 дней L карнитин Милдронат или Триметазидин Неотон или АТФ лонг Милдронат или Триметазидин Рибоксин АТФ лонг или эспалипон Витамин Е или триовит
Примерная схема назначения цитопротекторной терапии Месяцы заболевания 1 2 3 4 5 6 Глюкоза в/в первые 5 -7 дней L карнитин Милдронат или Триметазидин Неотон или АТФ лонг Милдронат или Триметазидин Рибоксин АТФ лонг или эспалипон Витамин Е или триовит
 ИСХОДЫ • Исходы миокардита у выживших больных включают 4 основных варианта: • выздоровление, • дилатационная кардиомиопатия, • миокардитический кардиосклероз, • внезапная смерть.
ИСХОДЫ • Исходы миокардита у выживших больных включают 4 основных варианта: • выздоровление, • дилатационная кардиомиопатия, • миокардитический кардиосклероз, • внезапная смерть.
 • В настоящее время накопилось достаточно оснований предполагать, что значительная часть случаев дилатационной кардиомиопатии является исходом вирусных миокардитов.
• В настоящее время накопилось достаточно оснований предполагать, что значительная часть случаев дилатационной кардиомиопатии является исходом вирусных миокардитов.
 • У большинства больных, перенесших миокардит, наступает полное выздоровление в течение первого года от начала болезни.
• У большинства больных, перенесших миокардит, наступает полное выздоровление в течение первого года от начала болезни.
 NB! • Отсутствие клиникоинструментальных признаков поражения миокарда не исключает наличия миокардитического кардиосклероза как потенциальной причины внезапной смерти в ближайшем или отдаленном периоде после перенесенного миокардита, о чем свидетельствуют патоморфологические исследования умерших.
NB! • Отсутствие клиникоинструментальных признаков поражения миокарда не исключает наличия миокардитического кардиосклероза как потенциальной причины внезапной смерти в ближайшем или отдаленном периоде после перенесенного миокардита, о чем свидетельствуют патоморфологические исследования умерших.
 Спасибо за внимание!
Спасибо за внимание!


