заболевания миокарда.ppt
- Количество слайдов: 76
 Неревматические кардиты. Кардиомиопатии. Сердечная недостаточность. Проф. В. А. Малиевский 2011/12 уч. год
Неревматические кардиты. Кардиомиопатии. Сердечная недостаточность. Проф. В. А. Малиевский 2011/12 уч. год
 Заболевания миокарда 1) Воспалительные (кардиты) 2) Обменные (миокардиодистрофия) 3) Идиопатические (кардиомиопатии)
Заболевания миокарда 1) Воспалительные (кардиты) 2) Обменные (миокардиодистрофия) 3) Идиопатические (кардиомиопатии)
 Неревматический кардит воспалительное заболевание сердца с преимущественным поражением миокарда
Неревматический кардит воспалительное заболевание сердца с преимущественным поражением миокарда
 Этиология неревматических кардитов 1. Вирусная инфекция (энтеровирусы Коксаки А и В, ECHO, грипп) 2. Бактериальные инфекции (стафилококки, стрептококки, сальмонеллы) 3. Аллергические (лекарственные, сывороточные, поствакцинальные) 4. Грибковые 5. Системные заб-ния соединительной ткани
Этиология неревматических кардитов 1. Вирусная инфекция (энтеровирусы Коксаки А и В, ECHO, грипп) 2. Бактериальные инфекции (стафилококки, стрептококки, сальмонеллы) 3. Аллергические (лекарственные, сывороточные, поствакцинальные) 4. Грибковые 5. Системные заб-ния соединительной ткани
 Патогенез неревматических кардитов • • • Деструкция миофибрилл вследствие внедрения вируса в клетки. Деструкция миофибрилл, обусловленная иммунными факторами: активация гуморального и подавление клеточного иммунитета; иммунокомплексное повреждение миокарда циркулирующими иммунными комплексами вирус антитело -комплемент; синтез провоспалительных цитокинов (ИЛ-8, ФНО); индукция аутоиммунных процессов вследствие образования антикардиальных аутоантител к митохондриям, актину, миозину.
Патогенез неревматических кардитов • • • Деструкция миофибрилл вследствие внедрения вируса в клетки. Деструкция миофибрилл, обусловленная иммунными факторами: активация гуморального и подавление клеточного иммунитета; иммунокомплексное повреждение миокарда циркулирующими иммунными комплексами вирус антитело -комплемент; синтез провоспалительных цитокинов (ИЛ-8, ФНО); индукция аутоиммунных процессов вследствие образования антикардиальных аутоантител к митохондриям, актину, миозину.
 Классификация неревматических кардитов Период возникновения Врожденный (ранний, поздний), приобретенный Этиологический фактор Вирусный, вирусно – бактериальный, паразитарный, грибковый, аллергический, идиопатический Форма Кардит, поражение проводящей системы сердца Течение Острое (до 3 мес. ), подострое (до 18 мес. ), хроническое (более 18 мес. ) Степень тяжести кардита Легкая, средняя, тяжелая Форма и стадия сердечной недостаточности Левожелудочковая I, IIА, IIБ, III Правожелудочковая I, IIА, IIБ, III Тотальная Исходы и осложнения Кардиосклероз, гипертрофия миокарда, нарушение ритма и проводимости, легочная гипертензия, поражение клапанного аппарата, тромбоэмболический синдром
Классификация неревматических кардитов Период возникновения Врожденный (ранний, поздний), приобретенный Этиологический фактор Вирусный, вирусно – бактериальный, паразитарный, грибковый, аллергический, идиопатический Форма Кардит, поражение проводящей системы сердца Течение Острое (до 3 мес. ), подострое (до 18 мес. ), хроническое (более 18 мес. ) Степень тяжести кардита Легкая, средняя, тяжелая Форма и стадия сердечной недостаточности Левожелудочковая I, IIА, IIБ, III Правожелудочковая I, IIА, IIБ, III Тотальная Исходы и осложнения Кардиосклероз, гипертрофия миокарда, нарушение ритма и проводимости, легочная гипертензия, поражение клапанного аппарата, тромбоэмболический синдром
 Клиническая картина кардитов у детей раннего возраста I. Экстракардиальные симптомы: - плохая прибавка массы тела, - бледность, - потливость, - утомляемость при кормлении, - приступы беспокойства
Клиническая картина кардитов у детей раннего возраста I. Экстракардиальные симптомы: - плохая прибавка массы тела, - бледность, - потливость, - утомляемость при кормлении, - приступы беспокойства
 Клиническая картина кардитов у детей раннего возраста I. Кардиальные симптомы: - периферический цианоз, - ослабление верхушечного толчка, - расширение границ сердечной тупости, - приглушенность сердечных тонов, - шум относительной митральной недостаточности - одышка - тахикардия
Клиническая картина кардитов у детей раннего возраста I. Кардиальные симптомы: - периферический цианоз, - ослабление верхушечного толчка, - расширение границ сердечной тупости, - приглушенность сердечных тонов, - шум относительной митральной недостаточности - одышка - тахикардия
 Алгоритм диагностики кардитов 1. Верификация дисфункции сердца: ЭКГ, Эхо. КГ, суточное мониторирование ЭКГ 2. Маркеры повреждения кардиомиоцитов (кардиоселективные белки и ферменты: КФК, ЛДГ, тропонин) 3. Маркеры воспаления: фибриноген, С-РБ, интерлейкины 1, 6, 8, 10, ФНО 4. Иммунологические тесты: Ig, ЦИК, антитела к миокарду 5. Выявление этиологического фактора: поиск возбудителей и антител к ним: ПЦР, ИФА
Алгоритм диагностики кардитов 1. Верификация дисфункции сердца: ЭКГ, Эхо. КГ, суточное мониторирование ЭКГ 2. Маркеры повреждения кардиомиоцитов (кардиоселективные белки и ферменты: КФК, ЛДГ, тропонин) 3. Маркеры воспаления: фибриноген, С-РБ, интерлейкины 1, 6, 8, 10, ФНО 4. Иммунологические тесты: Ig, ЦИК, антитела к миокарду 5. Выявление этиологического фактора: поиск возбудителей и антител к ним: ПЦР, ИФА
 ЭКГ при неревматических кардитах 1. Нарушение процесса реполяризации (инверсия зубца Т и депрессия сегмента ST в отведениях I, a. VL, V 5 -6) 2. Высоковольтная ЭКГ(преобладание гипертрофии миокарда) 3. Внутрижелудочковые блокады 4. Нарушения сердечного ритма
ЭКГ при неревматических кардитах 1. Нарушение процесса реполяризации (инверсия зубца Т и депрессия сегмента ST в отведениях I, a. VL, V 5 -6) 2. Высоковольтная ЭКГ(преобладание гипертрофии миокарда) 3. Внутрижелудочковые блокады 4. Нарушения сердечного ритма
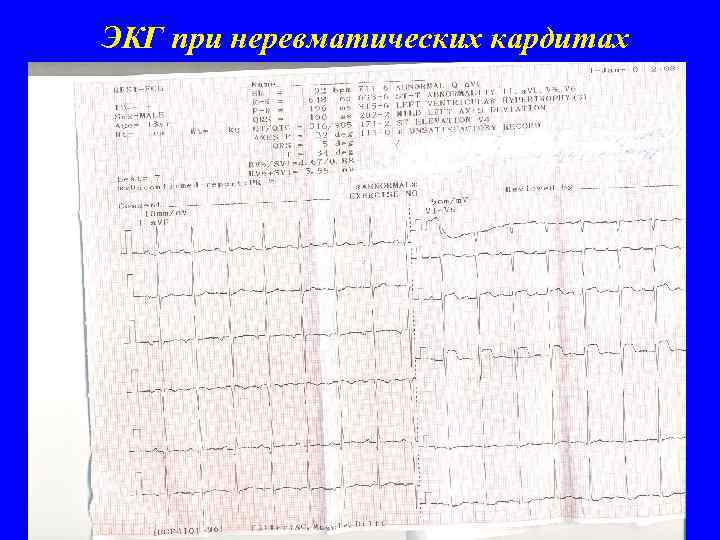 ЭКГ при неревматических кардитах
ЭКГ при неревматических кардитах
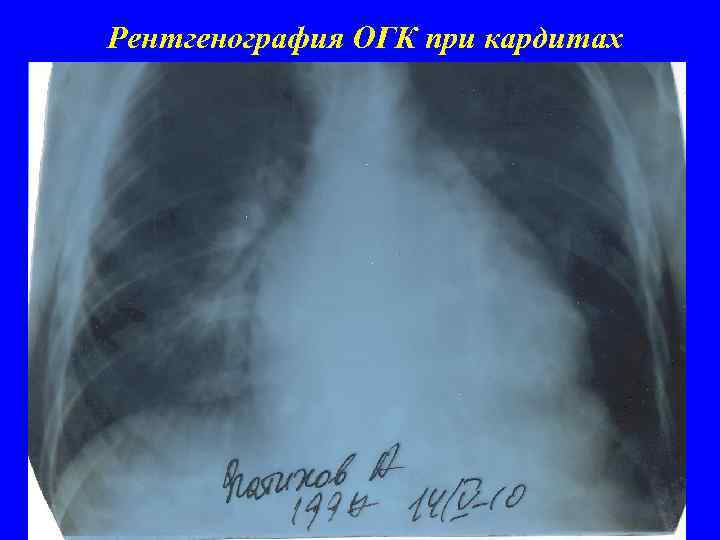 Рентгенография ОГК при кардитах
Рентгенография ОГК при кардитах
 Лечение неревматических кардитов I. Этиотропная терапия (антибиотики, интерфероны, внутривенный иммуноглобулин) II. Противовоспалительная терапия (НПВП, глюкокортикоиды коротким курсом, антигистаминные препараты) III. Дезагреганты (аспирин, дипиридамол) IV. Метаболические препараты (витамины С, А и Е, Lкарнитин, коэнзим Q 10) V. Симптоматическая терапия (сердечные гликозиды, диуретики, ингибиторы АПФ)
Лечение неревматических кардитов I. Этиотропная терапия (антибиотики, интерфероны, внутривенный иммуноглобулин) II. Противовоспалительная терапия (НПВП, глюкокортикоиды коротким курсом, антигистаминные препараты) III. Дезагреганты (аспирин, дипиридамол) IV. Метаболические препараты (витамины С, А и Е, Lкарнитин, коэнзим Q 10) V. Симптоматическая терапия (сердечные гликозиды, диуретики, ингибиторы АПФ)
 Кардиомиопатии (Goodwin J. , 1961) Кардиомиопатия – острое, подострое или хроническое заболевание неизвестной или неясной этиологии, часто с вовлечением эндокарда и иногда перикарда, но не связанное по своему происхождению с кардиосклерозом
Кардиомиопатии (Goodwin J. , 1961) Кардиомиопатия – острое, подострое или хроническое заболевание неизвестной или неясной этиологии, часто с вовлечением эндокарда и иногда перикарда, но не связанное по своему происхождению с кардиосклерозом
 Кардиомиопатии (ВОЗ, 1995) Идиопатические: 1. Дилатационная 2. Гипертрофическая 3. Рестриктивная 4. Аритмогенная дисплазия правого желудочка Специфические: 1. Ишемическая 2. Клапанная 3. Гипертензивная 4. Воспалительная 5. Метаболическая 6. Сист. заболевания 7. Мыш. дистрофии 8. Аллергич. р-ции
Кардиомиопатии (ВОЗ, 1995) Идиопатические: 1. Дилатационная 2. Гипертрофическая 3. Рестриктивная 4. Аритмогенная дисплазия правого желудочка Специфические: 1. Ишемическая 2. Клапанная 3. Гипертензивная 4. Воспалительная 5. Метаболическая 6. Сист. заболевания 7. Мыш. дистрофии 8. Аллергич. р-ции
 Дилатационная кардиомиопатия (ДКМП) заболевание сердца неустановленной этиологии, характеризующееся необструктивным расширением левого желудочка, сниженной контрактильной способностью миокарда, что сопровождается выраженной сердечной недостаточностью
Дилатационная кардиомиопатия (ДКМП) заболевание сердца неустановленной этиологии, характеризующееся необструктивным расширением левого желудочка, сниженной контрактильной способностью миокарда, что сопровождается выраженной сердечной недостаточностью
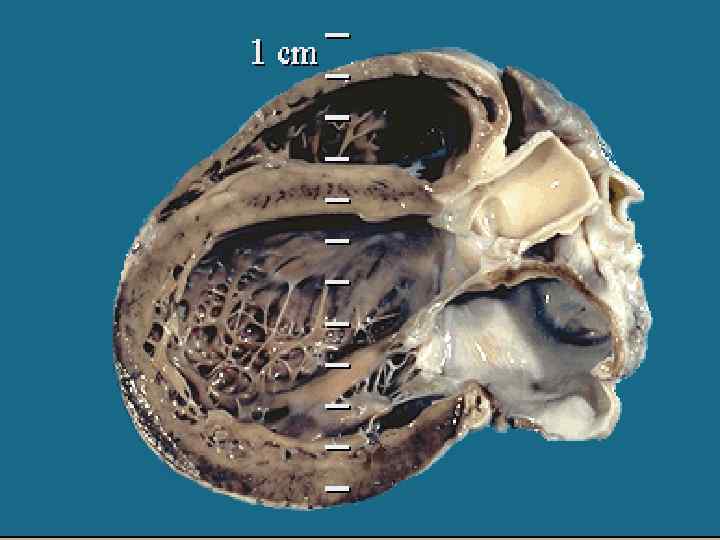
 ДКМП Наиболее частый вид КМП 60% Частота у детей 5 -10 на 100 000
ДКМП Наиболее частый вид КМП 60% Частота у детей 5 -10 на 100 000
 ДКМП – гетерогенное полиэтиологическое заболевание 1. Вирусная гипотеза (50 -93%) 2. Аутоиммунная гипотеза (54 -63%): кардиальные органоспецифические антитела (антимиозин, антиактин, антимиолемма и др. ) 3. Генетическая гипотеза (семейные варианты в 20 -30% случаев): нарушение синтеза миокардиальных белков 4. Митохондриальная дисфункция
ДКМП – гетерогенное полиэтиологическое заболевание 1. Вирусная гипотеза (50 -93%) 2. Аутоиммунная гипотеза (54 -63%): кардиальные органоспецифические антитела (антимиозин, антиактин, антимиолемма и др. ) 3. Генетическая гипотеза (семейные варианты в 20 -30% случаев): нарушение синтеза миокардиальных белков 4. Митохондриальная дисфункция
 Сердечная недостаточность – это состояние, при котором сердце неспособно обеспечить кровообращения, необходимого для удовлетворения потребностей организма.
Сердечная недостаточность – это состояние, при котором сердце неспособно обеспечить кровообращения, необходимого для удовлетворения потребностей организма.
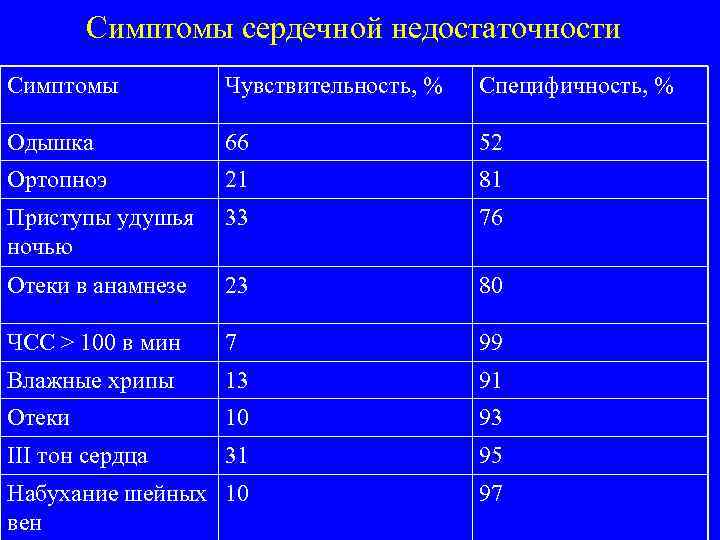 Симптомы сердечной недостаточности Симптомы Чувствительность, % Специфичность, % Одышка 66 52 Ортопноэ 21 81 Приступы удушья ночью 33 76 Отеки в анамнезе 23 80 ЧСС > 100 в мин 7 99 Влажные хрипы 13 91 Отеки 10 93 III тон сердца 31 95 Набухание шейных 10 вен 97
Симптомы сердечной недостаточности Симптомы Чувствительность, % Специфичность, % Одышка 66 52 Ортопноэ 21 81 Приступы удушья ночью 33 76 Отеки в анамнезе 23 80 ЧСС > 100 в мин 7 99 Влажные хрипы 13 91 Отеки 10 93 III тон сердца 31 95 Набухание шейных 10 вен 97
 Классификация СН (Белоконь Н. А. , 1987) Стадия Левожелудочковая недостаточность Правожелудочковая недостаточность I Сердечная недостаточность в покое отсутствует. Одышка и тахикардия после нагрузки IIА ЧСС увеличена на 15 -30% ЧД увеличена на 30 -50% Печень +2 -3 см IIБ ЧСС увеличена на 30 -50% ЧД увеличена на 50 -70% Возможны кашель, акроцианоз, влажные хрипы в легких Печень +3 -5 см Возможны пастозность, набухание шейных вен III ЧСС увеличена на 50 -60% Предотек легких Гепатомегалия, отеки, асцит, гидроперикард
Классификация СН (Белоконь Н. А. , 1987) Стадия Левожелудочковая недостаточность Правожелудочковая недостаточность I Сердечная недостаточность в покое отсутствует. Одышка и тахикардия после нагрузки IIА ЧСС увеличена на 15 -30% ЧД увеличена на 30 -50% Печень +2 -3 см IIБ ЧСС увеличена на 30 -50% ЧД увеличена на 50 -70% Возможны кашель, акроцианоз, влажные хрипы в легких Печень +3 -5 см Возможны пастозность, набухание шейных вен III ЧСС увеличена на 50 -60% Предотек легких Гепатомегалия, отеки, асцит, гидроперикард
 Классификация сердечной недостаточности Нью –Йорской ассоциации сердца (NYHA) Функциональные классы: ФК III ФК IV бессимптомная дисфункция ЛЖ легкая сердечная недостаточность средняя степень тяжести тяжелая сердечная недостаточность
Классификация сердечной недостаточности Нью –Йорской ассоциации сердца (NYHA) Функциональные классы: ФК III ФК IV бессимптомная дисфункция ЛЖ легкая сердечная недостаточность средняя степень тяжести тяжелая сердечная недостаточность
 ФК I: бессимптомная дисфункция левого желудочка Больные с заболеванием сердца, но без ограничений физической активности
ФК I: бессимптомная дисфункция левого желудочка Больные с заболеванием сердца, но без ограничений физической активности
 ФК II: легкая сердечная недостаточность Больные с заболеванием сердца, вызывающим небольшое ограничение физической активности
ФК II: легкая сердечная недостаточность Больные с заболеванием сердца, вызывающим небольшое ограничение физической активности
 ФК III: сердечная недостаточность средней степени тяжести Больные с заболеванием сердца, вызывающим значительное ограничение физической активности
ФК III: сердечная недостаточность средней степени тяжести Больные с заболеванием сердца, вызывающим значительное ограничение физической активности
 ФК IV: тяжелая сердечная недостаточность Больные с заболеванием сердца, у которых выполнение даже минимальной физической нагрузки вызывает дискомфорт
ФК IV: тяжелая сердечная недостаточность Больные с заболеванием сердца, у которых выполнение даже минимальной физической нагрузки вызывает дискомфорт
 Лечение хронической сердечной недостаточности Стимуляция сократительной способности миокарда: Сердечные гликозиды Гемодинамическая разгрузка сердца: 1. Ингибиторы АПФ 2. Диуретики 3. Периферические вазодилататоры
Лечение хронической сердечной недостаточности Стимуляция сократительной способности миокарда: Сердечные гликозиды Гемодинамическая разгрузка сердца: 1. Ингибиторы АПФ 2. Диуретики 3. Периферические вазодилататоры
 Эффекты сердечных гликозидов Положительный инотропный (+) Повышение сократительной способности миокарда и сердечного выброса Отрицательный Урежение ЧСС, улучшение хронотропный (+) диастолических функций Отрицательный Подавление синоатриальной и дромотропный (-) атриовентрикулярной проводимости Положительный Повышение эктопической батмотропный (-) активности
Эффекты сердечных гликозидов Положительный инотропный (+) Повышение сократительной способности миокарда и сердечного выброса Отрицательный Урежение ЧСС, улучшение хронотропный (+) диастолических функций Отрицательный Подавление синоатриальной и дромотропный (-) атриовентрикулярной проводимости Положительный Повышение эктопической батмотропный (-) активности
 I этап – дигитализация (до 3 лет: 0, 04 -0, 05 мг/кг, старше 3 лет: 0, 02 -0, 03 мг/кг) Темпы дигитализации Длительность Быстрый 24 -36 ч Умеренный 3 дня Медленный 5 -7 дней
I этап – дигитализация (до 3 лет: 0, 04 -0, 05 мг/кг, старше 3 лет: 0, 02 -0, 03 мг/кг) Темпы дигитализации Длительность Быстрый 24 -36 ч Умеренный 3 дня Медленный 5 -7 дней
 Факторы риска дигиталисной интоксикациии (4 -35%) 1) 2) 3) 4) 5) гипопротеинемия гипокалиемия, гипомагниемия нарушение функции почек гиперкальциемия кардит
Факторы риска дигиталисной интоксикациии (4 -35%) 1) 2) 3) 4) 5) гипопротеинемия гипокалиемия, гипомагниемия нарушение функции почек гиперкальциемия кардит
 Дигиталисная интоксикация Группы проявлений Кардиальные Проявления Желудочно кишечные Снижение аппетита, тошнота, рвота Нервно психические Адинамия, бессонница, головная боль, судороги Нарушения ритма и проводимости (брадикардия, синоатриальная и атриовентрикулярные блокады, экстрасистолы)
Дигиталисная интоксикация Группы проявлений Кардиальные Проявления Желудочно кишечные Снижение аппетита, тошнота, рвота Нервно психические Адинамия, бессонница, головная боль, судороги Нарушения ритма и проводимости (брадикардия, синоатриальная и атриовентрикулярные блокады, экстрасистолы)
 Ингибиторы АПФ (каптоприл 0, 5 -1 мг/кг) Фармакологический эффект Клиническое значение Снижение общего периферического сосудистого сопротивления Уменьшение постнагрузки на сердце Антипролиферативное действие Обратное развитие гипертрофии миокарда Уменьшение секреции альдостерона Уменьшение ОЦК и постнагрузки
Ингибиторы АПФ (каптоприл 0, 5 -1 мг/кг) Фармакологический эффект Клиническое значение Снижение общего периферического сосудистого сопротивления Уменьшение постнагрузки на сердце Антипролиферативное действие Обратное развитие гипертрофии миокарда Уменьшение секреции альдостерона Уменьшение ОЦК и постнагрузки
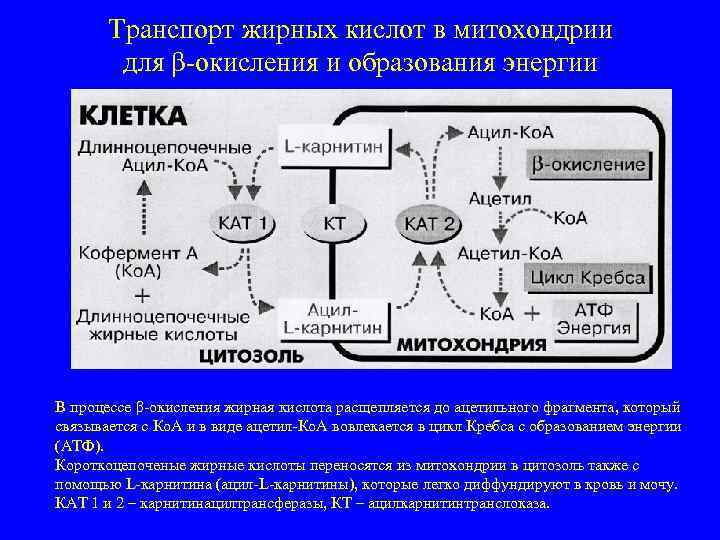 Транспорт жирных кислот в митохондрии для β-окисления и образования энергии В процессе β-окисления жирная кислота расщепляется до ацетильного фрагмента, который связывается с Ко. А и в виде ацетил-Ко. А вовлекается в цикл Кребса с образованием энергии (АТФ). Короткоцепоченые жирные кислоты переносятся из митохондрии в цитозоль также с помощью L-карнитина (ацил-L-карнитины), которые легко диффундируют в кровь и мочу. КАТ 1 и 2 – карнитинацилтрансферазы, КТ – ацилкарнитинтранслоказа.
Транспорт жирных кислот в митохондрии для β-окисления и образования энергии В процессе β-окисления жирная кислота расщепляется до ацетильного фрагмента, который связывается с Ко. А и в виде ацетил-Ко. А вовлекается в цикл Кребса с образованием энергии (АТФ). Короткоцепоченые жирные кислоты переносятся из митохондрии в цитозоль также с помощью L-карнитина (ацил-L-карнитины), которые легко диффундируют в кровь и мочу. КАТ 1 и 2 – карнитинацилтрансферазы, КТ – ацилкарнитинтранслоказа.
 Гипертрофическая кардиомиопатия Заболевание миокарда, характеризующееся массивной гипертрофией (более 1, 5 см) миокарда левого желудочка, чаще асимметрического характера за счет утолщения межжелудочковой перегородки с частым развитием обструкции выходного тракта левого желудочка
Гипертрофическая кардиомиопатия Заболевание миокарда, характеризующееся массивной гипертрофией (более 1, 5 см) миокарда левого желудочка, чаще асимметрического характера за счет утолщения межжелудочковой перегородки с частым развитием обструкции выходного тракта левого желудочка
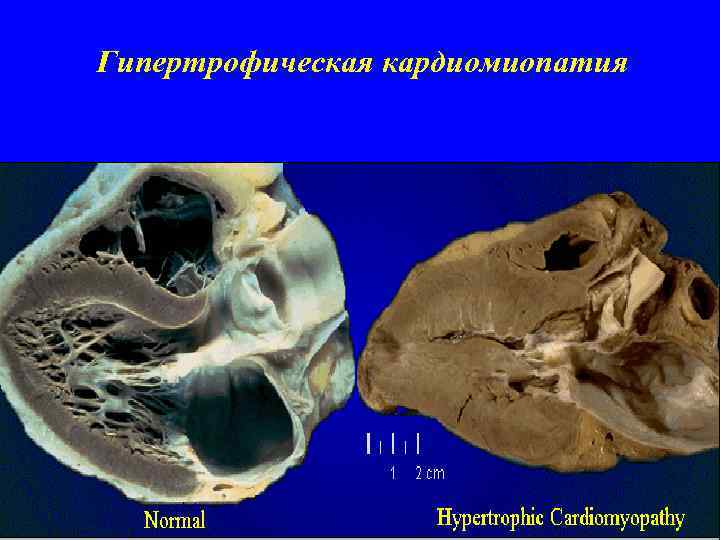 Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия
 ГКМП – генетическое заболевание Описано более 200 мутаций генов, кодирующих синтез миофибриллярных белков (тяжелая цепь бета- миозина, тропонин С, миозин – связывающий белок С (85%) Семейная ГКМП: аутосомно – доминантный тип наследования Спорадическая форма: случайные мутации
ГКМП – генетическое заболевание Описано более 200 мутаций генов, кодирующих синтез миофибриллярных белков (тяжелая цепь бета- миозина, тропонин С, миозин – связывающий белок С (85%) Семейная ГКМП: аутосомно – доминантный тип наследования Спорадическая форма: случайные мутации
 Гемодинамические нарушения при ГКМП 1. Обструкция выходного отдела левого желудочка!!! 2. Диастолическая дисфункция левого желудочка 3. Митральная регургитация (переднее систолическое движение передней створки митрального клапана – эффект Вентури)
Гемодинамические нарушения при ГКМП 1. Обструкция выходного отдела левого желудочка!!! 2. Диастолическая дисфункция левого желудочка 3. Митральная регургитация (переднее систолическое движение передней створки митрального клапана – эффект Вентури)
 Формы ГКМП 1. Обструктивная (наличие градиента давления в выходном тракте левого желудочка) 2. Необструктивная
Формы ГКМП 1. Обструктивная (наличие градиента давления в выходном тракте левого желудочка) 2. Необструктивная
 Варианты течения ГКМП 1. Стабильное доброкачественное 2. Внезапная смерть 3. Прогрессирующее течение
Варианты течения ГКМП 1. Стабильное доброкачественное 2. Внезапная смерть 3. Прогрессирующее течение
 Клиническая картина ГКМП 1. 2. 3. Левожелудочковая сердечная недостаточность Усиление верхушечного толчка Систолические шумы: - шум изгнания в 3 -4 межреберье слева от грудины - шум митральной недостаточности 4. Синкопальные состояния: - синдром малого выброса - тахи- брадиаритми
Клиническая картина ГКМП 1. 2. 3. Левожелудочковая сердечная недостаточность Усиление верхушечного толчка Систолические шумы: - шум изгнания в 3 -4 межреберье слева от грудины - шум митральной недостаточности 4. Синкопальные состояния: - синдром малого выброса - тахи- брадиаритми
 ЭКГ при гипертрофической кардиомиопатии 1. 2. 3. 4. 5. 6. Тенденция к брадикардии Гипертрофия левого желудочка Расширение комплекса QRS Блокада передней ветви левой ножки пучка Гиса Удлинение интервала QT Инверсия зубца Т и снижение сегмента ST в отведениях I, II, V 5 -6 7. Глубокий зубец Q в отведениях II, III, a. VF, V 5 -6 8. Нарушения ритма сердца
ЭКГ при гипертрофической кардиомиопатии 1. 2. 3. 4. 5. 6. Тенденция к брадикардии Гипертрофия левого желудочка Расширение комплекса QRS Блокада передней ветви левой ножки пучка Гиса Удлинение интервала QT Инверсия зубца Т и снижение сегмента ST в отведениях I, II, V 5 -6 7. Глубокий зубец Q в отведениях II, III, a. VF, V 5 -6 8. Нарушения ритма сердца
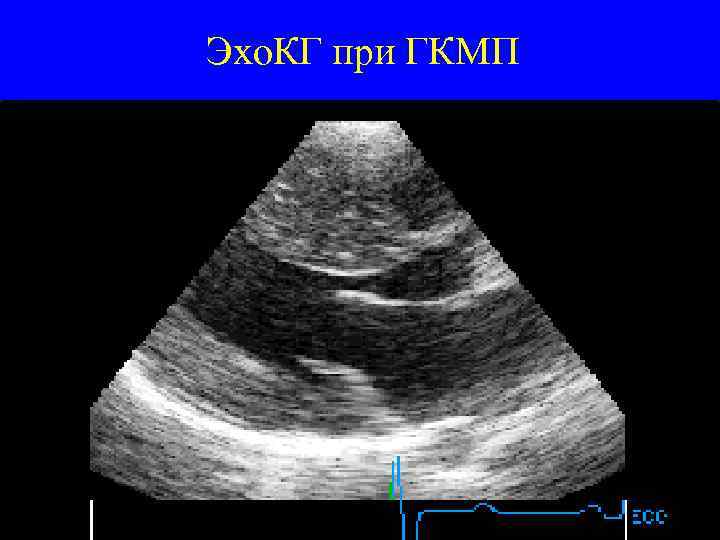 Эхо. КГ при ГКМП
Эхо. КГ при ГКМП
 Лечение ГКМП 1. Улучшение релаксации миокарда левого желудочка: - бета – адреноблокаторы (анаприлин), - блокаторы кальциевых каналов (верапамил) 2. Антиаритмические препараты (дизопирамил, кордарон) 3. Септальная миоэктомия
Лечение ГКМП 1. Улучшение релаксации миокарда левого желудочка: - бета – адреноблокаторы (анаприлин), - блокаторы кальциевых каналов (верапамил) 2. Антиаритмические препараты (дизопирамил, кордарон) 3. Септальная миоэктомия
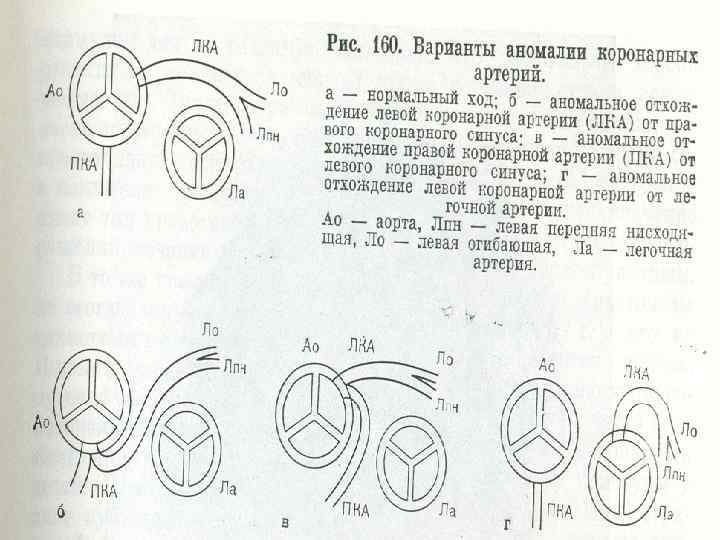
 Аномалии коронарных артерий - Аномальное отхождение левой коронарной артерии от правого синуса Вальсальвы: компрессия артерии между аортой и легочной артерией ишемия миокарда инфаркт миокарда внезапная смерть (80%)
Аномалии коронарных артерий - Аномальное отхождение левой коронарной артерии от правого синуса Вальсальвы: компрессия артерии между аортой и легочной артерией ишемия миокарда инфаркт миокарда внезапная смерть (80%)
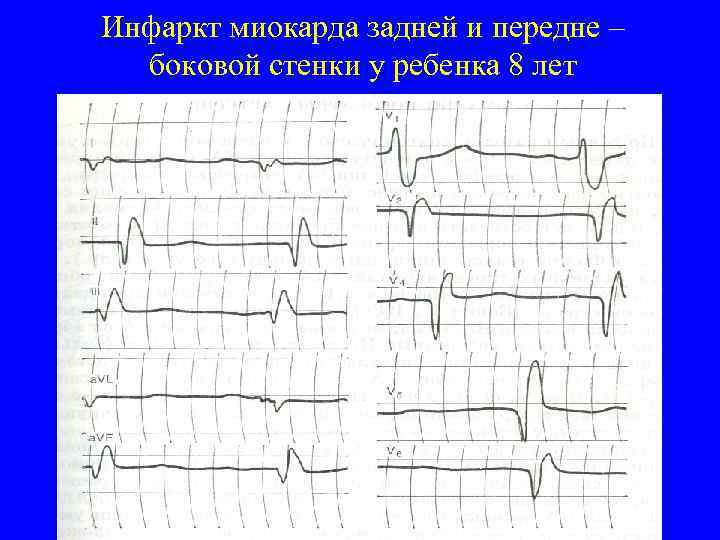 Инфаркт миокарда задней и передне – боковой стенки у ребенка 8 лет
Инфаркт миокарда задней и передне – боковой стенки у ребенка 8 лет
 Энерготропные препараты лекарственные препараты и биологически активные вещества, усиливающие интенсивность обмена энергии на клеточном уровне
Энерготропные препараты лекарственные препараты и биологически активные вещества, усиливающие интенсивность обмена энергии на клеточном уровне
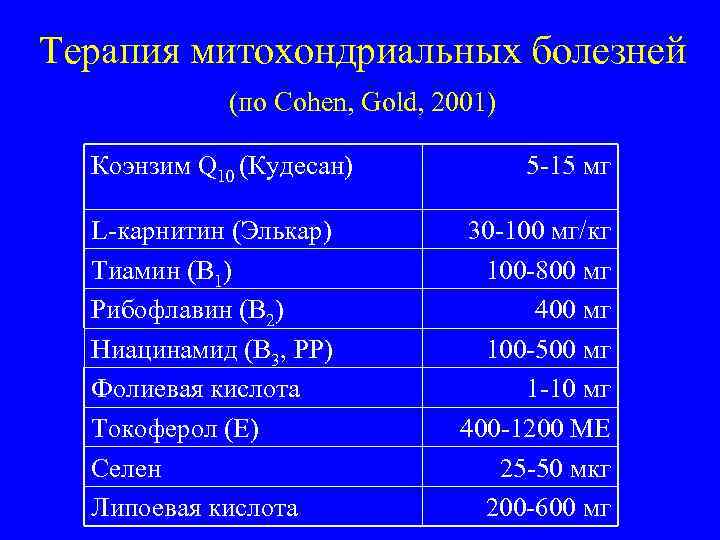 Терапия митохондриальных болезней (по Cohen, Gold, 2001) Коэнзим Q 10 (Кудесан) L-карнитин (Элькар) Тиамин (В 1) Рибофлавин (В 2) Ниацинамид (В 3, РР) Фолиевая кислота Токоферол (Е) Селен Липоевая кислота 5 -15 мг 30 -100 мг/кг 100 -800 мг 400 мг 100 -500 мг 1 -10 мг 400 -1200 МЕ 25 -50 мкг 200 -600 мг
Терапия митохондриальных болезней (по Cohen, Gold, 2001) Коэнзим Q 10 (Кудесан) L-карнитин (Элькар) Тиамин (В 1) Рибофлавин (В 2) Ниацинамид (В 3, РР) Фолиевая кислота Токоферол (Е) Селен Липоевая кислота 5 -15 мг 30 -100 мг/кг 100 -800 мг 400 мг 100 -500 мг 1 -10 мг 400 -1200 МЕ 25 -50 мкг 200 -600 мг
 L-КАРНИТИН - природное вещество, родственное витаминам группы В • Участвует в процессах обмена веществ в качестве переносчика длинноцепочечных жирных кислот (пальмитиновой и др. ) из цитоплазмы в митохондрии, где эти кислоты подвергаются процессу ßокисления с образованием АТФ и ацетил-Ко. А. • Улучшает белковый и жировой обмен, повышает секрецию и ферментативную активность желудочного и кишечного соков, улучшает усвоение пищи, снижает избыточную массу тела и уменьшает содержание жира в мышцах. • Повышает устойчивость к физическим нагрузкам, угнетает образование кетокислот и анаэробный гликолиз, уменьшает степень лактатацидоза, способствует экономному расходованию гликогена и увеличивает его запасы в печени и мышцах. • Оказывает анаболическое и липолитическое действие
L-КАРНИТИН - природное вещество, родственное витаминам группы В • Участвует в процессах обмена веществ в качестве переносчика длинноцепочечных жирных кислот (пальмитиновой и др. ) из цитоплазмы в митохондрии, где эти кислоты подвергаются процессу ßокисления с образованием АТФ и ацетил-Ко. А. • Улучшает белковый и жировой обмен, повышает секрецию и ферментативную активность желудочного и кишечного соков, улучшает усвоение пищи, снижает избыточную массу тела и уменьшает содержание жира в мышцах. • Повышает устойчивость к физическим нагрузкам, угнетает образование кетокислот и анаэробный гликолиз, уменьшает степень лактатацидоза, способствует экономному расходованию гликогена и увеличивает его запасы в печени и мышцах. • Оказывает анаболическое и липолитическое действие
 ЭЛЬКАР Суточная доза: 50 (30 -100) мг/кг Длительность лечения: 1 -3 месяца ®
ЭЛЬКАР Суточная доза: 50 (30 -100) мг/кг Длительность лечения: 1 -3 месяца ®
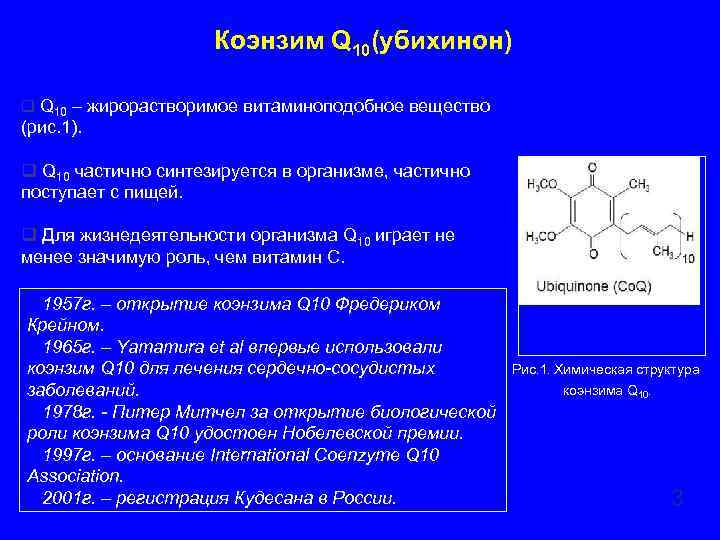 Коэнзим Q 10(убихинон) q Q 10 – жирорастворимое витаминоподобное вещество (рис. 1). q Q 10 частично синтезируется в организме, частично поступает с пищей. q Для жизнедеятельности организма Q 10 играет не менее значимую роль, чем витамин С. 1957 г. – открытие коэнзима Q 10 Фредериком Крейном. 1965 г. – Yamamura et al впервые использовали коэнзим Q 10 для лечения сердечно-сосудистых заболеваний. 1978 г. - Питер Митчел за открытие биологической роли коэнзима Q 10 удостоен Нобелевской премии. 1997 г. – основание International Coenzyme Q 10 Association. 2001 г. – регистрация Кудесана в России. Рис. 1. Химическая структура коэнзима Q 10. 3
Коэнзим Q 10(убихинон) q Q 10 – жирорастворимое витаминоподобное вещество (рис. 1). q Q 10 частично синтезируется в организме, частично поступает с пищей. q Для жизнедеятельности организма Q 10 играет не менее значимую роль, чем витамин С. 1957 г. – открытие коэнзима Q 10 Фредериком Крейном. 1965 г. – Yamamura et al впервые использовали коэнзим Q 10 для лечения сердечно-сосудистых заболеваний. 1978 г. - Питер Митчел за открытие биологической роли коэнзима Q 10 удостоен Нобелевской премии. 1997 г. – основание International Coenzyme Q 10 Association. 2001 г. – регистрация Кудесана в России. Рис. 1. Химическая структура коэнзима Q 10. 3
 Механизмы действия коэнзима Q 10 1) кофермент митохондриальных ферментных комплексов, 2) антиоксидант, 3) участвует в электронном транспорте и синтезе АТФ в митохондриях, 4) участвует в сопряжении электронного транспорта и окислительного фосфорилирования
Механизмы действия коэнзима Q 10 1) кофермент митохондриальных ферментных комплексов, 2) антиоксидант, 3) участвует в электронном транспорте и синтезе АТФ в митохондриях, 4) участвует в сопряжении электронного транспорта и окислительного фосфорилирования
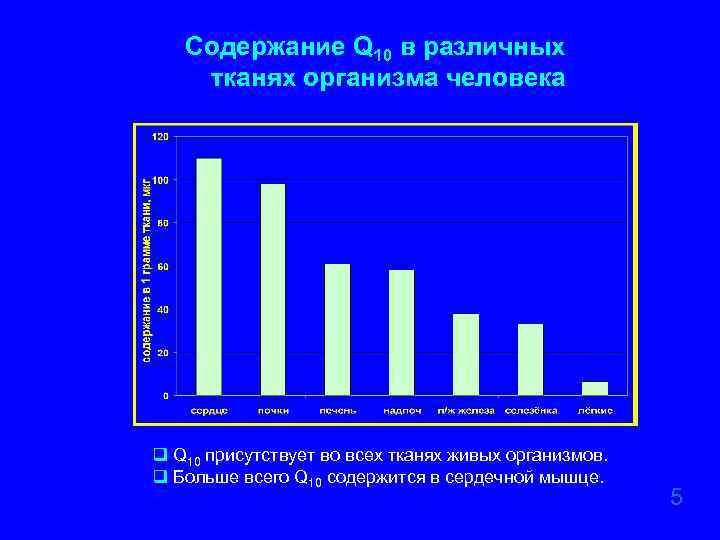 Содержание Q 10 в различных тканях организма человека q Q 10 присутствует во всех тканях живых организмов. q Больше всего Q 10 содержится в сердечной мышце. 5
Содержание Q 10 в различных тканях организма человека q Q 10 присутствует во всех тканях живых организмов. q Больше всего Q 10 содержится в сердечной мышце. 5
 Содержание в 1 мл раствора коэнзим Q 10 (убихинон) 30 мг витамин Е 4, 5 мг Форма выпуска стеклянный флаконкапельница емкостью 20 мл Содержание в 1 таблетке: коэнзим Q 10 (убихинон) 7, 5 мг витамин Е 1 мг Форма выпуска Жевательные таблетки со сливочным вкусом Не содержит красителей 9
Содержание в 1 мл раствора коэнзим Q 10 (убихинон) 30 мг витамин Е 4, 5 мг Форма выпуска стеклянный флаконкапельница емкостью 20 мл Содержание в 1 таблетке: коэнзим Q 10 (убихинон) 7, 5 мг витамин Е 1 мг Форма выпуска Жевательные таблетки со сливочным вкусом Не содержит красителей 9
 Кудесан (Коэнзим Q 10 + витамин Е) • У детей до года: • 1 год – 5 лет: • Старше 10 лет: 2 капли 3 раза в день, 5 капель 2 раза в день, 10 капель 1 -2 раза в день
Кудесан (Коэнзим Q 10 + витамин Е) • У детей до года: • 1 год – 5 лет: • Старше 10 лет: 2 капли 3 раза в день, 5 капель 2 раза в день, 10 капель 1 -2 раза в день
 Малые аномалии развития сердца нарушения архитектоники сердца, не приводящие к нарушениями гемодинамики: Добавочные (ложные) хорды левого желудочка Открытое овальное окно Пропас митрального клапана
Малые аномалии развития сердца нарушения архитектоники сердца, не приводящие к нарушениями гемодинамики: Добавочные (ложные) хорды левого желудочка Открытое овальное окно Пропас митрального клапана
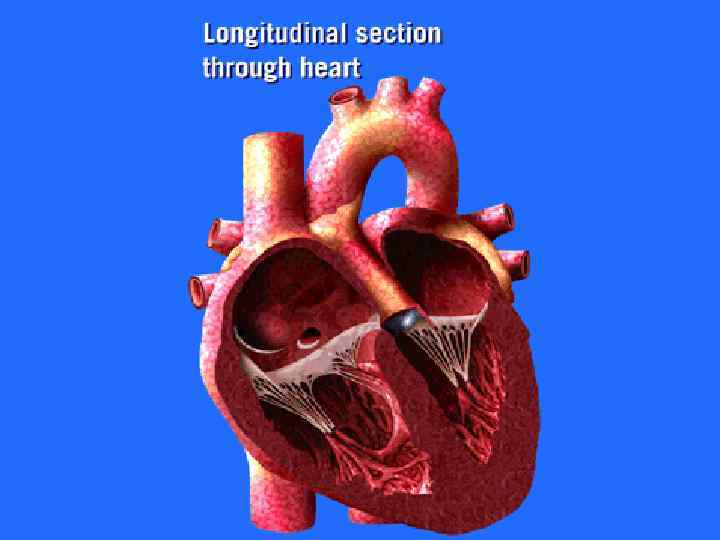
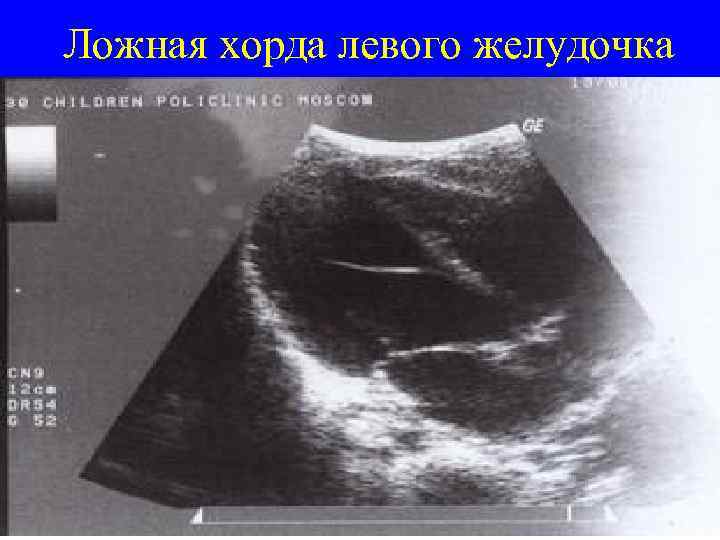 Ложная хорда левого желудочка
Ложная хорда левого желудочка
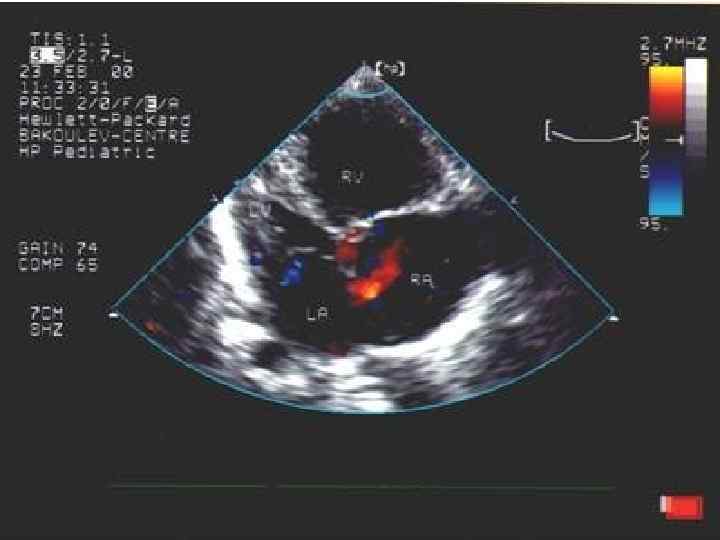
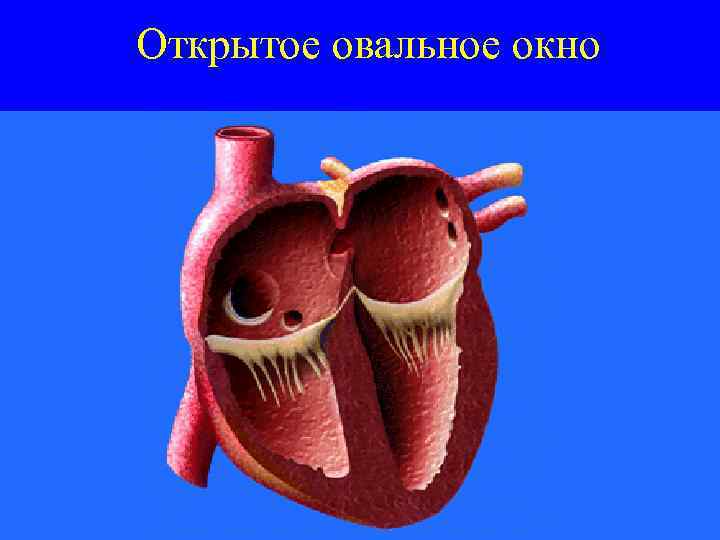 Открытое овальное окно
Открытое овальное окно
 Пролапс митрального клапана прогибание, выбухание створок митрального клапана в полость левого предсердия во время систолы левого желудочка
Пролапс митрального клапана прогибание, выбухание створок митрального клапана в полость левого предсердия во время систолы левого желудочка
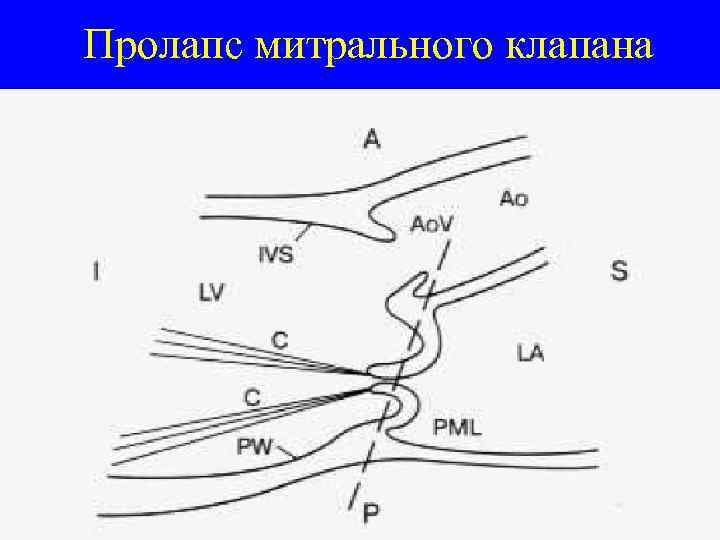 Пролапс митрального клапана
Пролапс митрального клапана
 Варианты пролапса митрального клапана Первичные (идиопатические) Вторичные: - наследственные заболевания соединительной ткани (синдром Марфана, Элерса - Данлоса) - уменьшение полости левого желудочка (ДМПП, аномальный дренаж легочных вен, аномалия Эбштейна)
Варианты пролапса митрального клапана Первичные (идиопатические) Вторичные: - наследственные заболевания соединительной ткани (синдром Марфана, Элерса - Данлоса) - уменьшение полости левого желудочка (ДМПП, аномальный дренаж легочных вен, аномалия Эбштейна)
 Этиология ПМК 1. Врожденные микроаномалии створок, хорд и атриовентрикулярного кольца (нарушение распределения сухожильных хорд) 2. Первичный дефект развития соединительнотканного аппарата митрального клапана (дизэмбриогенез) 3. Миксоматозная дегенерация створок МК. 4. «Миокардиальная» теория (нарушения сократимости и релаксации левого желудочка)
Этиология ПМК 1. Врожденные микроаномалии створок, хорд и атриовентрикулярного кольца (нарушение распределения сухожильных хорд) 2. Первичный дефект развития соединительнотканного аппарата митрального клапана (дизэмбриогенез) 3. Миксоматозная дегенерация створок МК. 4. «Миокардиальная» теория (нарушения сократимости и релаксации левого желудочка)
 Миксоматозная дегенерация МК 1. Неспецифическая реакция соединительнотканных структур клапана на какойлибо патологический процесс 2. Незавершенная дифференцировка тканей клапана на ранней эмбриональной стадии 3. Наследственно детерминированный миксоматоз
Миксоматозная дегенерация МК 1. Неспецифическая реакция соединительнотканных структур клапана на какойлибо патологический процесс 2. Незавершенная дифференцировка тканей клапана на ранней эмбриональной стадии 3. Наследственно детерминированный миксоматоз
 Клиническая картина ПМК 1. Проявления вегето – сосудистой дистонии (кардиалгии, сердцебиения, головные боли, чувство нехватки воздуха) 2. Стигмы дизэмбриогенеза 3. Специфические аускультативные симптомы
Клиническая картина ПМК 1. Проявления вегето – сосудистой дистонии (кардиалгии, сердцебиения, головные боли, чувство нехватки воздуха) 2. Стигмы дизэмбриогенеза 3. Специфические аускультативные симптомы
 Стигмы дизэмбриогенеза Миопия Плоскостопие Астеническая конституция Высокорослость Гипермобильность суставов Нарушения осанки Готическое небо Сандалевидная щель Арахнодактиллия Низкое расположение ушных раковин
Стигмы дизэмбриогенеза Миопия Плоскостопие Астеническая конституция Высокорослость Гипермобильность суставов Нарушения осанки Готическое небо Сандалевидная щель Арахнодактиллия Низкое расположение ушных раковин
 Динамическая аускультация • изолированные щелчки; • изолированный позднесистолический шум; • сочетание щелчков с позднесистолическим шумом; • голосистолический. • Появление или усиление щелчков и/или шумов в положении стоя
Динамическая аускультация • изолированные щелчки; • изолированный позднесистолический шум; • сочетание щелчков с позднесистолическим шумом; • голосистолический. • Появление или усиление щелчков и/или шумов в положении стоя
 Критерии диагностики ПМК А. Основные 1. Аускультативные: щелчки и/или позднесистолический шум на верхушке; 2. Голосистолический шум+Эхо. КГ; 3. Эхо. КГ: пролабирование более 3 мм.
Критерии диагностики ПМК А. Основные 1. Аускультативные: щелчки и/или позднесистолический шум на верхушке; 2. Голосистолический шум+Эхо. КГ; 3. Эхо. КГ: пролабирование более 3 мм.
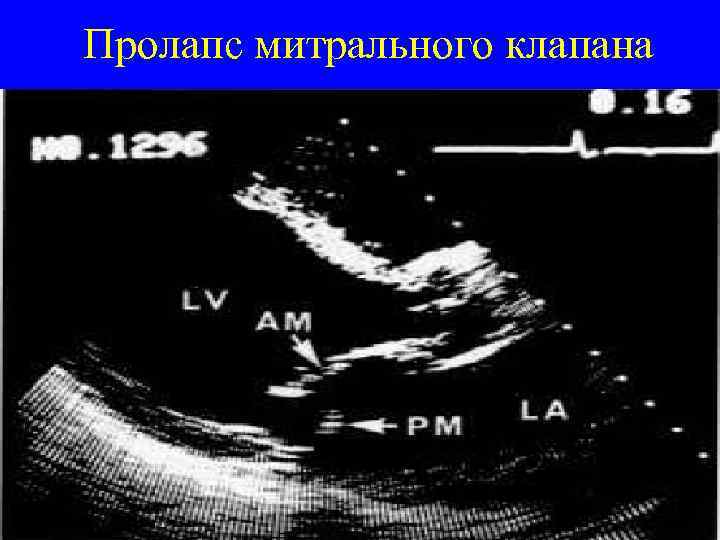 Пролапс митрального клапана
Пролапс митрального клапана
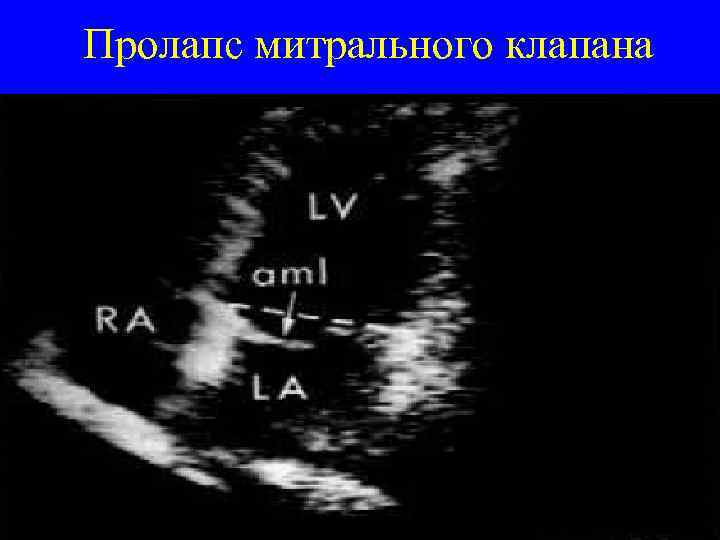 Пролапс митрального клапана
Пролапс митрального клапана
 Критерии диагностики ПМК Б. Дополнительные 1) анамнестические: психоэмоциональная нестабильность, наличие ПМК у родственников I степени родства; 2) аускультативные: непостоянные щелчки; 3) клинические: низкая масса тела, астеническое телосложение, низкое АД, диспластическое развитие; 4) рентгенологические: малые размеры сердца, выбухание дуги легочной артерии; 5) Эхо. КГ: пролапс 2 мм.
Критерии диагностики ПМК Б. Дополнительные 1) анамнестические: психоэмоциональная нестабильность, наличие ПМК у родственников I степени родства; 2) аускультативные: непостоянные щелчки; 3) клинические: низкая масса тела, астеническое телосложение, низкое АД, диспластическое развитие; 4) рентгенологические: малые размеры сердца, выбухание дуги легочной артерии; 5) Эхо. КГ: пролапс 2 мм.
 Пролапс митрального клапана Без регургитации Регургитация I ст. Регургитация II-IV ст. группа III-IV
Пролапс митрального клапана Без регургитации Регургитация I ст. Регургитация II-IV ст. группа III-IV
 Показания к ограничению физических нагрузок 1. Митральная регургитация. 2. Нарушение процесса реполяризации на ЭКГ, в том числе при ортопробе и физической нагрузке. 3. Желудочковые аритмии. 4. Удлинение интервала QT. 5. Снижение физической работоспособности по данным ВЭМ.
Показания к ограничению физических нагрузок 1. Митральная регургитация. 2. Нарушение процесса реполяризации на ЭКГ, в том числе при ортопробе и физической нагрузке. 3. Желудочковые аритмии. 4. Удлинение интервала QT. 5. Снижение физической работоспособности по данным ВЭМ.
 Лечение ПМК 1. 2. 3. 4. Лечение вегето – сосудистой дистонии Препараты калия и магния (аспаркам, папангин) Энерготропная терапия (Элькар, Кудесан) Лечение соединительнотканной дисплазии (витамины А, Е, С, препараты кальция и витамина Д) 5. Коррекция полигиповитаминоза (Алфавит Эффект)
Лечение ПМК 1. 2. 3. 4. Лечение вегето – сосудистой дистонии Препараты калия и магния (аспаркам, папангин) Энерготропная терапия (Элькар, Кудесан) Лечение соединительнотканной дисплазии (витамины А, Е, С, препараты кальция и витамина Д) 5. Коррекция полигиповитаминоза (Алфавит Эффект)


