Неотоложные состояния в эндокринологии КРИЖАНОВСКАЯ ЕЛЕНА ВЛАДИМИРОВНА
































































Лекция Неотложные состояния.ppt
- Количество слайдов: 66
 Неотоложные состояния в эндокринологии КРИЖАНОВСКАЯ ЕЛЕНА ВЛАДИМИРОВНА г. КРАСНОЯРСК
Неотоложные состояния в эндокринологии КРИЖАНОВСКАЯ ЕЛЕНА ВЛАДИМИРОВНА г. КРАСНОЯРСК
 Гипогликемия § Самое частое острое осложнение диабета § 1 -1. 6 гипогликемических эпизодов в год на одного больного § Летальность в 3 -4%
Гипогликемия § Самое частое острое осложнение диабета § 1 -1. 6 гипогликемических эпизодов в год на одного больного § Летальность в 3 -4%
 У человека без сахарного диабета гипогликемией считается уровень глюкозы менее 2, 8 ммоль/л в сочетании с клинической симптоматикой и ниже 2, 2 ммоль/л вне зависимости от симптомов. Для пациента с диабетом это применимо не всегда. При проведении любой сахароснижающей терапии нижний целевой уровень гликемии равен 3, 3 ммоль/л. Легкой считается гипогликемия, которую пациент может самостоятельно купировать приемом углеводов, тяжелой - гипогликемия, при которой независимо от степени нарушения сознания потребовалась помощь другого лица. Больные диабетом никогда не должны ждать самостоятельного прекращения гипогликемии и всегда принимать неотложные меры для ее купирования
У человека без сахарного диабета гипогликемией считается уровень глюкозы менее 2, 8 ммоль/л в сочетании с клинической симптоматикой и ниже 2, 2 ммоль/л вне зависимости от симптомов. Для пациента с диабетом это применимо не всегда. При проведении любой сахароснижающей терапии нижний целевой уровень гликемии равен 3, 3 ммоль/л. Легкой считается гипогликемия, которую пациент может самостоятельно купировать приемом углеводов, тяжелой - гипогликемия, при которой независимо от степени нарушения сознания потребовалась помощь другого лица. Больные диабетом никогда не должны ждать самостоятельного прекращения гипогликемии и всегда принимать неотложные меры для ее купирования
 ФАКТОРЫ , ПРОВОЦИРУЮЩИЕ РАЗВИТИЕ ГИПОГЛИКЕМИИ 1. Передозировка инсулина 2. Передозировка препаратов сульфомочевины ( несоответствие дозы количеству потребленных углеводов) 3. Незапланированные физические нагрузки 4. Нарушение диеты – пропуск или прием пищи с неадекватным содержанием углеводов 5. Избыточный прием алкоголя 6. Почечная недостаточность 7. Прием лекарственных препаратов бета- блокаторов, салицилатов, сульфаниламидов
ФАКТОРЫ , ПРОВОЦИРУЮЩИЕ РАЗВИТИЕ ГИПОГЛИКЕМИИ 1. Передозировка инсулина 2. Передозировка препаратов сульфомочевины ( несоответствие дозы количеству потребленных углеводов) 3. Незапланированные физические нагрузки 4. Нарушение диеты – пропуск или прием пищи с неадекватным содержанием углеводов 5. Избыточный прием алкоголя 6. Почечная недостаточность 7. Прием лекарственных препаратов бета- блокаторов, салицилатов, сульфаниламидов
 Патогенез клинической симптоматики § Усиление выброса контринсулярных гормонов начинается при падении уровня гликемии ниже 3, 8 ммоль/л § Стимуляция вегетативной нервной системы- при уровне гликемии ниже 3, 3 ммоль/л § Симптомы недостаточного поступления глюкозы в мозг – если гликемия ниже 2, 7 ммоль/л § При резком падении симптомы начинаются одновременно
Патогенез клинической симптоматики § Усиление выброса контринсулярных гормонов начинается при падении уровня гликемии ниже 3, 8 ммоль/л § Стимуляция вегетативной нервной системы- при уровне гликемии ниже 3, 3 ммоль/л § Симптомы недостаточного поступления глюкозы в мозг – если гликемия ниже 2, 7 ммоль/л § При резком падении симптомы начинаются одновременно
 Клиника гипогликемии нейрогликопения гиперкатехоламинемия Чувство голода, слабость, Дрожь, бледность, неадекватное поведение, тахикардия, потливость, нарушение концентрации, повышение АД, чувство головная боль, тревоги, возбуждение, головокружение, агрессивность, мидриаз, немотивированное кошмарные сновидения изменение настроения, быстро преходящее изменение со стороны зрения, нарушение При отсутствии своевременной помощи наступает координации, затемнение сознания, судорожный синдром, кома.
Клиника гипогликемии нейрогликопения гиперкатехоламинемия Чувство голода, слабость, Дрожь, бледность, неадекватное поведение, тахикардия, потливость, нарушение концентрации, повышение АД, чувство головная боль, тревоги, возбуждение, головокружение, агрессивность, мидриаз, немотивированное кошмарные сновидения изменение настроения, быстро преходящее изменение со стороны зрения, нарушение При отсутствии своевременной помощи наступает координации, затемнение сознания, судорожный синдром, кома.
 У пациентов, находящихся в коматозном состоянии неизвестного генеза, всегда необходимо предполагать наличие гипогликемии. Если достоверно известно, что у пациента сахарный диабет и в то же время трудно дифференцировать генез бессознательного состояния, рекомендуется внутривенное струйное введение 20 – 60 мл 40% р-ра глюкозы. В случае гипогликемии это значительно снижает выраженность симптоматики, в другой ситуации такое количество глюкозы на состоянии пациента это практически не сказывается.
У пациентов, находящихся в коматозном состоянии неизвестного генеза, всегда необходимо предполагать наличие гипогликемии. Если достоверно известно, что у пациента сахарный диабет и в то же время трудно дифференцировать генез бессознательного состояния, рекомендуется внутривенное струйное введение 20 – 60 мл 40% р-ра глюкозы. В случае гипогликемии это значительно снижает выраженность симптоматики, в другой ситуации такое количество глюкозы на состоянии пациента это практически не сказывается.
 Требования к результатам лечения § Восстановление ясного сознания больного § Профилактика повторных гипогликемических состояний § Нормализация показателей гликемии в течение суток в соответствии с критериями компенсации
Требования к результатам лечения § Восстановление ясного сознания больного § Профилактика повторных гипогликемических состояний § Нормализация показателей гликемии в течение суток в соответствии с критериями компенсации
 ТЕРАПИЯ ГИПОГЛИКЕМИЧЕСКОГО СОСТОЯНИЯ 1. Если больной в сознании – прием легкоусвояемых углеводов – сахар (3 -6 кусочков, лучше растворить в воде или чае), мед, сок ( 200 мл), варенье (2 столовые ложки) газированные напитки (Кока-кола, лимонад, Фанта) в количестве не менее 2 ХЕ. Дополнительно съесть несколько ХЕ медленноусвояемых углеводов. Альтернативой, особенно в домашних условиях, является введение 1 мл Глюкагона п/к или в/м. Сознание обычно восстанавливается через 5 -10 мин после его введения. Глюкагон неэффективен при алкогольной гипогликемии или массивной передозировке сахароснижающих препаратов.
ТЕРАПИЯ ГИПОГЛИКЕМИЧЕСКОГО СОСТОЯНИЯ 1. Если больной в сознании – прием легкоусвояемых углеводов – сахар (3 -6 кусочков, лучше растворить в воде или чае), мед, сок ( 200 мл), варенье (2 столовые ложки) газированные напитки (Кока-кола, лимонад, Фанта) в количестве не менее 2 ХЕ. Дополнительно съесть несколько ХЕ медленноусвояемых углеводов. Альтернативой, особенно в домашних условиях, является введение 1 мл Глюкагона п/к или в/м. Сознание обычно восстанавливается через 5 -10 мин после его введения. Глюкагон неэффективен при алкогольной гипогликемии или массивной передозировке сахароснижающих препаратов.
 2. При тяжелой гипогликемии (требующей помощи другого лица или бессознательном состоянии) – внутривенное струйное введение раствора глюкозы 40% от 20 до 100 мл – до полного восстановления сознания. Для поддержания стабильной гликемии (старческий возраст, передозировка препаратов сульфомочевины) – капельное введение 10% раствора глюкозы столько, сколько нужно для стабилизации гликемии.
2. При тяжелой гипогликемии (требующей помощи другого лица или бессознательном состоянии) – внутривенное струйное введение раствора глюкозы 40% от 20 до 100 мл – до полного восстановления сознания. Для поддержания стабильной гликемии (старческий возраст, передозировка препаратов сульфомочевины) – капельное введение 10% раствора глюкозы столько, сколько нужно для стабилизации гликемии.
 3. Введение адреналина и кортикостероидов рекомендуется некоторыми авторами, однако, если сознание не восстановлено при гликемии свыше 4 ммоль/л, то в их сахароповышающем эффекте нет необходимости, т. к. причиной отсутствия сознания является отек мозга.
3. Введение адреналина и кортикостероидов рекомендуется некоторыми авторами, однако, если сознание не восстановлено при гликемии свыше 4 ммоль/л, то в их сахароповышающем эффекте нет необходимости, т. к. причиной отсутствия сознания является отек мозга.
 Возможные ошибки терапии гипогликемической комы Попытка ввести в ротовую полость Втирание меда, варенья в углеводсодержащие продукты больному без слизистую оболочку щек или сознания- опасность аспирации и асфиксии десен крови Применение для купирования продуктов, Использование не обладающих достаточным и быстрым быстровсасывающихся сахаропонижающим действием – хлеб, углеводов шоколад Игнорирование длительности действия Продолжение лечени я факторов, вызвавших гипогликемическое пероральным приемом состояние (инсулин длительного действия, углеводов, введение 5 -10% р-ра препараты сульфомочевины) и глюкозы с поддержанием возможности повторного снижения сахара гликемии не ниже 10 ммольл крови
Возможные ошибки терапии гипогликемической комы Попытка ввести в ротовую полость Втирание меда, варенья в углеводсодержащие продукты больному без слизистую оболочку щек или сознания- опасность аспирации и асфиксии десен крови Применение для купирования продуктов, Использование не обладающих достаточным и быстрым быстровсасывающихся сахаропонижающим действием – хлеб, углеводов шоколад Игнорирование длительности действия Продолжение лечени я факторов, вызвавших гипогликемическое пероральным приемом состояние (инсулин длительного действия, углеводов, введение 5 -10% р-ра препараты сульфомочевины) и глюкозы с поддержанием возможности повторного снижения сахара гликемии не ниже 10 ммольл крови
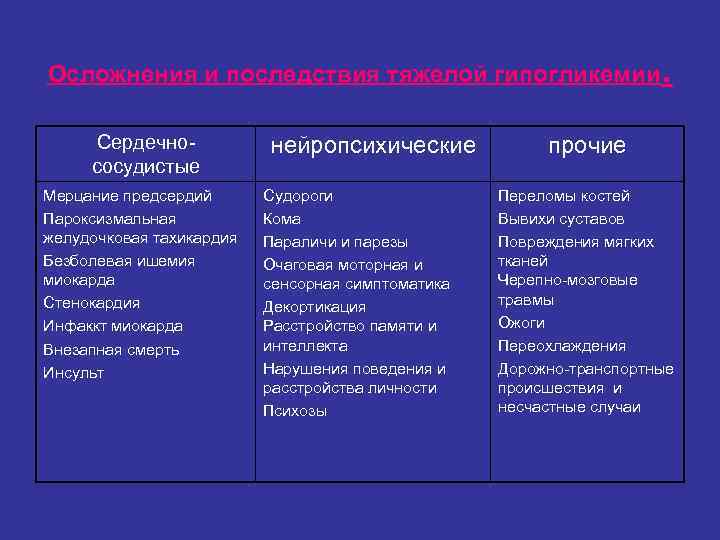
 Осложнения и последствия тяжелой гипогликемии . Сердечно- нейропсихические прочие сосудистые Мерцание предсердий Судороги Переломы костей Пароксизмальная Кома Вывихи суставов желудочковая тахикардия Параличи и парезы Повреждения мягких Безболевая ишемия Очаговая моторная и тканей миокарда сенсорная симптоматика Черепно-мозговые Стенокардия Декортикация травмы Инфаккт миокарда Расстройство памяти и Ожоги Внезапная смерть интеллекта Переохлаждения Инсульт Нарушения поведения и Дорожно-транспортные расстройства личности происшествия и Психозы несчастные случаи
Осложнения и последствия тяжелой гипогликемии . Сердечно- нейропсихические прочие сосудистые Мерцание предсердий Судороги Переломы костей Пароксизмальная Кома Вывихи суставов желудочковая тахикардия Параличи и парезы Повреждения мягких Безболевая ишемия Очаговая моторная и тканей миокарда сенсорная симптоматика Черепно-мозговые Стенокардия Декортикация травмы Инфаккт миокарда Расстройство памяти и Ожоги Внезапная смерть интеллекта Переохлаждения Инсульт Нарушения поведения и Дорожно-транспортные расстройства личности происшествия и Психозы несчастные случаи
 Диабетический кетоацидоз требующая экстренной госпитализации острая диабетическая декомпенсация обмена веществ, проявляющаяся резким повышением уровня глюкозы и кетоновых тел в крови, метаболическим ацидозом , с различной степенью нарушения сознания(вплоть до комы) или без нее. Частота : при типе 1 – 0, 2 -0, 3, при типе 2 – 0, 07 случаев/больного /год Смертность: по отечественным данным – 5 -14%, по зарубежным – 0, 65 – 3, 3%.
Диабетический кетоацидоз требующая экстренной госпитализации острая диабетическая декомпенсация обмена веществ, проявляющаяся резким повышением уровня глюкозы и кетоновых тел в крови, метаболическим ацидозом , с различной степенью нарушения сознания(вплоть до комы) или без нее. Частота : при типе 1 – 0, 2 -0, 3, при типе 2 – 0, 07 случаев/больного /год Смертность: по отечественным данным – 5 -14%, по зарубежным – 0, 65 – 3, 3%.
 Основной фактор развития – неправильное поведение пациентов • Пропуск или самовольная отмена инъекций инсулина • Недостаточное проведение самоконтроля • Незнание правил самостоятельного повышения доз инсулина • Потребление большого количества углеводов и жиров • Введение просроченного или неправильно хранившегося инсулина • Неправильная техника инъекций • Незамеченная неисправность шприц-ручки
Основной фактор развития – неправильное поведение пациентов • Пропуск или самовольная отмена инъекций инсулина • Недостаточное проведение самоконтроля • Незнание правил самостоятельного повышения доз инсулина • Потребление большого количества углеводов и жиров • Введение просроченного или неправильно хранившегося инсулина • Неправильная техника инъекций • Незамеченная неисправность шприц-ручки
 Врачебные ошибки в развитии ДКА • Несвоевременная диагностика впервые выявленного сахарного диабета (5 -39% случаев) • Промедление с назначением инсулина при длительном СД типа 2 • Уменьшение доз инсулина при снижении у больного аппетита, тошноте и рвоте • Неадекватная инсулинотерапия
Врачебные ошибки в развитии ДКА • Несвоевременная диагностика впервые выявленного сахарного диабета (5 -39% случаев) • Промедление с назначением инсулина при длительном СД типа 2 • Уменьшение доз инсулина при снижении у больного аппетита, тошноте и рвоте • Неадекватная инсулинотерапия
 Предрасполагающие факторы – состояния с резким повышением уровня контринсулярных гормонов • Инфекционные заболевания (1/3 случаев) • Гнойно- септические заболевания • Беременность • Оперативные вмешательства и травмы • Острые макроваскулярные заболевания (инфаркт, инсульт) • Панкреатэктомия • Длительная декомпенсация диабета обоих типов
Предрасполагающие факторы – состояния с резким повышением уровня контринсулярных гормонов • Инфекционные заболевания (1/3 случаев) • Гнойно- септические заболевания • Беременность • Оперативные вмешательства и травмы • Острые макроваскулярные заболевания (инфаркт, инсульт) • Панкреатэктомия • Длительная декомпенсация диабета обоих типов
 Основные метаболические нарушения при ДКА гипергликемия • Недостаток инсулина • Компенсаторное повышение гормонов- антагонистов инсулина • Снижение поглощения • Усиление продукции глюкозы мышцами и глюкозы печенью жировой тканью
Основные метаболические нарушения при ДКА гипергликемия • Недостаток инсулина • Компенсаторное повышение гормонов- антагонистов инсулина • Снижение поглощения • Усиление продукции глюкозы мышцами и глюкозы печенью жировой тканью
 Основные метаболические нарушения при ДКА Кетоацидоз • Распад белков и липидов собственных НО депо • для поддержания кислотно- • Накопление кетоновых щелочного равновесия в тел : ацетона, ЦНС имеются ацетоуксусной и бета – компенсаторные механизмы – гипервентиляция и оксимасляной кислот буфферные свойства нейронов и ликвора • Диссоциация кетоновых тел с образованием ионов Н+
Основные метаболические нарушения при ДКА Кетоацидоз • Распад белков и липидов собственных НО депо • для поддержания кислотно- • Накопление кетоновых щелочного равновесия в тел : ацетона, ЦНС имеются ацетоуксусной и бета – компенсаторные механизмы – гипервентиляция и оксимасляной кислот буфферные свойства нейронов и ликвора • Диссоциация кетоновых тел с образованием ионов Н+
 Основные метаболические нарушения при ДКА Дегидратация • Осмотический диурез • Гиповолемическая недостаточность кровообращения • Гипоксия ЦНС • Гипоксия периферических тканей со снижением почечной перфузии
Основные метаболические нарушения при ДКА Дегидратация • Осмотический диурез • Гиповолемическая недостаточность кровообращения • Гипоксия ЦНС • Гипоксия периферических тканей со снижением почечной перфузии
 Основные метаболические нарушения при ДКА Гипокалиемия • Выведения вследствие • Усиливается ацидозом увеличения содержания катехоламинов и альдостерона • Выход калия из клеток • Усугубляется при дефиците инсулина инфузионной терапией
Основные метаболические нарушения при ДКА Гипокалиемия • Выведения вследствие • Усиливается ацидозом увеличения содержания катехоламинов и альдостерона • Выход калия из клеток • Усугубляется при дефиците инсулина инфузионной терапией
 Стадии развития ДКА • Декомпенсация диабета (инсулиновая недостаточность и дегидратация ): полиурия, сухость кожи и слизистых, слабость, снижение массы тела. • Умеренный кетоацидоз : запах ацетона изо рта, тошнота, рвота, шумное глубокое дыхание, признаки обезвоживания – снижение тургора кожи, снижение АД, боли в животе, апатия, вялость, сонливость.
Стадии развития ДКА • Декомпенсация диабета (инсулиновая недостаточность и дегидратация ): полиурия, сухость кожи и слизистых, слабость, снижение массы тела. • Умеренный кетоацидоз : запах ацетона изо рта, тошнота, рвота, шумное глубокое дыхание, признаки обезвоживания – снижение тургора кожи, снижение АД, боли в животе, апатия, вялость, сонливость.
 Стадии развития ДКА • Прекома с нарушением сознания : безучастность к окружающему, состояние оглушенности. Кожа шершавая, холодная, слизистые сухие, мумификация лица, живот втянут, появляется одышка. • Кома : потеря сознания, дыхание типа Куссмауля, артериальная гипотония, пульс частый, малый, отсутствие сухожильных рефлексов, гипотермия.
Стадии развития ДКА • Прекома с нарушением сознания : безучастность к окружающему, состояние оглушенности. Кожа шершавая, холодная, слизистые сухие, мумификация лица, живот втянут, появляется одышка. • Кома : потеря сознания, дыхание типа Куссмауля, артериальная гипотония, пульс частый, малый, отсутствие сухожильных рефлексов, гипотермия.
 Терапия диабетического кетоацидоза на догоспитальном этапе • Внутривенная инфузия раствора натрия хлорида 0, 9% со скоростью 1 литр/час • при уверенности в диагнозе по возможности ввести внутримышечно 20 ЕД инсулина короткого действия
Терапия диабетического кетоацидоза на догоспитальном этапе • Внутривенная инфузия раствора натрия хлорида 0, 9% со скоростью 1 литр/час • при уверенности в диагнозе по возможности ввести внутримышечно 20 ЕД инсулина короткого действия
 Объем диагностических мероприятий • Определение глюкозы крови 1 раз в час до снижения гликемии до 13 -14 ммоль/л, затем 1 раз в 3 часа; • Определение уровня кетоновых тел в сыворотке или ацетона в моче « раза в сутки в первые двое суток, затем 1 раз в сутки (N=2, 0 -2, 5 мг% или 344 -861 мк. М/л) ; • Общий анализ крови и мочи исходно, затем 1 раз в 2 -3 суток; • К+ (N=3, 6 -5, 3 мэкв/л) и Nа+ (N=120 -150) 2 раза в сутки; • Креатинин (N+55 -110 ммоль/л) исходно и затем 1 раз в 3 суток; • Гематокрит ( норма 40 -50 г% для♂ и 36 -44 г% для ♀), • р. Н 1 -2 раза в сутки до нормализации КЩС;
Объем диагностических мероприятий • Определение глюкозы крови 1 раз в час до снижения гликемии до 13 -14 ммоль/л, затем 1 раз в 3 часа; • Определение уровня кетоновых тел в сыворотке или ацетона в моче « раза в сутки в первые двое суток, затем 1 раз в сутки (N=2, 0 -2, 5 мг% или 344 -861 мк. М/л) ; • Общий анализ крови и мочи исходно, затем 1 раз в 2 -3 суток; • К+ (N=3, 6 -5, 3 мэкв/л) и Nа+ (N=120 -150) 2 раза в сутки; • Креатинин (N+55 -110 ммоль/л) исходно и затем 1 раз в 3 суток; • Гематокрит ( норма 40 -50 г% для♂ и 36 -44 г% для ♀), • р. Н 1 -2 раза в сутки до нормализации КЩС;
 Объем диагностических мероприятий • Почасовой контроль диуреза через катетер до устранения дегидратации или до восстановления сознания и мочеиспускания; • Контроль центрального венозного давления • Контроль ЧСС, АД, темпертуры тела каждые 2 часа • ЭКГ не реже 2 раз в сутки • При подозрении на инфекцию как причину ДКА – рентгенография легких, посев крови и мочи; • Неврологическое обследование
Объем диагностических мероприятий • Почасовой контроль диуреза через катетер до устранения дегидратации или до восстановления сознания и мочеиспускания; • Контроль центрального венозного давления • Контроль ЧСС, АД, темпертуры тела каждые 2 часа • ЭКГ не реже 2 раз в сутки • При подозрении на инфекцию как причину ДКА – рентгенография легких, посев крови и мочи; • Неврологическое обследование
 Дифференциальная диагностика • Гиперосмолярное некетоацидотическое состояние • Голодный кетоз • Алкогольный кетоацидоз • Другие виды метаболического ацидоза - лактат-ацидоз, отравление салицилатами, метанолом, паральдегидом • Острый живот
Дифференциальная диагностика • Гиперосмолярное некетоацидотическое состояние • Голодный кетоз • Алкогольный кетоацидоз • Другие виды метаболического ацидоза - лактат-ацидоз, отравление салицилатами, метанолом, паральдегидом • Острый живот
 Инсулинотерапия– единственный вид этиологического лечения ДКА • Начальная доза 10 -16 ЕД инсулина короткого действия • Используется режим «малых доз» 4 -10 ЕД инсулина в час (0, 1 ЕД/кг массы тела) • Осуществляется непрерывным методом внутривенной инфузии с помощью перфузора или шприцем в «резинку» инфузионной системы • Альтернативой может быть внутримышечное введение в дозе 6 ЕД ежечасно
Инсулинотерапия– единственный вид этиологического лечения ДКА • Начальная доза 10 -16 ЕД инсулина короткого действия • Используется режим «малых доз» 4 -10 ЕД инсулина в час (0, 1 ЕД/кг массы тела) • Осуществляется непрерывным методом внутривенной инфузии с помощью перфузора или шприцем в «резинку» инфузионной системы • Альтернативой может быть внутримышечное введение в дозе 6 ЕД ежечасно
 Инсулинотерапия • Дозировка инсулина коррегируется в соответствии с реальными показателями гликемии • Если в первые 2 часа гликемия не снижается, то дозу инсулина удваивают • Оптимальный темп снижения – 5, 5 ммоль/час • Оптимальный уровень снижения в первые сутки – до 13 ммоль/л • При восстановлении сознания, стабилизации АД, гликемии 10 -12 ммоль/л и ниже, переходят на подкожное введение инсулина каждые 4 часа, добавляя инсулин пролонгированного действия.
Инсулинотерапия • Дозировка инсулина коррегируется в соответствии с реальными показателями гликемии • Если в первые 2 часа гликемия не снижается, то дозу инсулина удваивают • Оптимальный темп снижения – 5, 5 ммоль/час • Оптимальный уровень снижения в первые сутки – до 13 ммоль/л • При восстановлении сознания, стабилизации АД, гликемии 10 -12 ммоль/л и ниже, переходят на подкожное введение инсулина каждые 4 часа, добавляя инсулин пролонгированного действия.
 Регидратация • Используется 0, 9% раствор Nа. Сl при нормальном уровне Nа. Сl (мене 150 мэкв/л), при гипернатриемии - 0, 45% раствор (гипотонический) • Скорость регидратации: 1000 -500 мл в первый час, 500 мл во 2, 3, 4 часы, 250 мл в час в дальнейшем. • Суммарный объем в первые сутки – 6 -8 литров • Скорость регидратации коррегируется по величине ЦВД, диурезу • Объем вводимой жидкости не должен превышать часовой диурез на 500 -1000 мл • При систолическом АД менее 80 мм рт. ст. или ЦВД • менее 4 см вод. ст. показаны плазмозаменители • При уровне глюкозы 14 ммоль/л и ниже начинают инфузию 5 -10% р-ра глюкозы для профилактики гипогликемии и поддержания осмолярности
Регидратация • Используется 0, 9% раствор Nа. Сl при нормальном уровне Nа. Сl (мене 150 мэкв/л), при гипернатриемии - 0, 45% раствор (гипотонический) • Скорость регидратации: 1000 -500 мл в первый час, 500 мл во 2, 3, 4 часы, 250 мл в час в дальнейшем. • Суммарный объем в первые сутки – 6 -8 литров • Скорость регидратации коррегируется по величине ЦВД, диурезу • Объем вводимой жидкости не должен превышать часовой диурез на 500 -1000 мл • При систолическом АД менее 80 мм рт. ст. или ЦВД • менее 4 см вод. ст. показаны плазмозаменители • При уровне глюкозы 14 ммоль/л и ниже начинают инфузию 5 -10% р-ра глюкозы для профилактики гипогликемии и поддержания осмолярности
 Коррекция электролитных нарушений • Гипокалиемия усугубляется регидратацией и инсулинотерапией • Быстрое снижение ожидаемо после начала нормализации р. Н через 3 -4 часа • Инфузия К+ показана даже при нормокалиемии с самого начала инсулинотерапии • Если уровень К+ неизвестен, то внутривенную инфузию препаратов каля начинают не позднее, чем через 2 часа после начала инсулинотерапии • За сутки не следует вводить 15 -20 граммов калия • После выведения из кетоацидоза на 5 -7 дней назначают пероральный прем препаратов калия
Коррекция электролитных нарушений • Гипокалиемия усугубляется регидратацией и инсулинотерапией • Быстрое снижение ожидаемо после начала нормализации р. Н через 3 -4 часа • Инфузия К+ показана даже при нормокалиемии с самого начала инсулинотерапии • Если уровень К+ неизвестен, то внутривенную инфузию препаратов каля начинают не позднее, чем через 2 часа после начала инсулинотерапии • За сутки не следует вводить 15 -20 граммов калия • После выведения из кетоацидоза на 5 -7 дней назначают пероральный прем препаратов калия
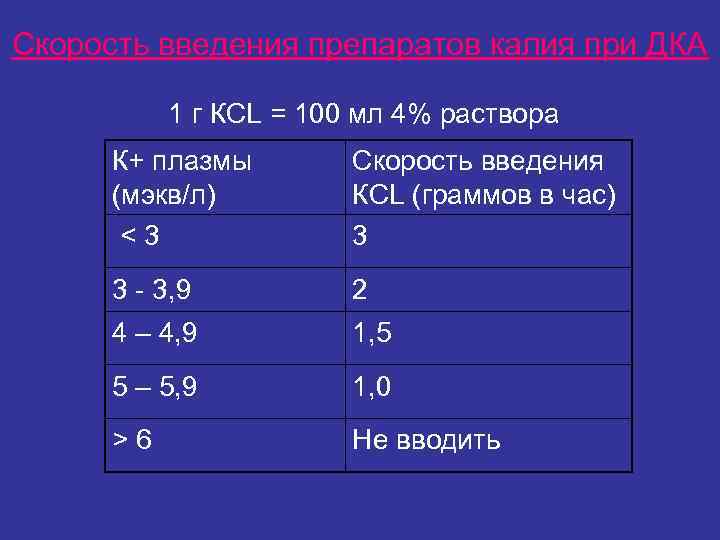
 Скорость введения препаратов калия при ДКА 1 г КCL = 100 мл 4% раствора К+ плазмы Скорость введения (мэкв/л) КСL (граммов в час) <3 3 3 - 3, 9 2 4 – 4, 9 1, 5 5 – 5, 9 1, 0 >6 Не вводить
Скорость введения препаратов калия при ДКА 1 г КCL = 100 мл 4% раствора К+ плазмы Скорость введения (мэкв/л) КСL (граммов в час) <3 3 3 - 3, 9 2 4 – 4, 9 1, 5 5 – 5, 9 1, 0 >6 Не вводить
 Коррекция метаболического ацидоза • Ведение инсулина восстанавливает метаболизм, • купирует кетогенез и уменьшает степень ацидоза • Введение бикарбоната натрия сопряжено с высоким риском осложнений: усиливает гипотонию, гипокалиемию, может вызвать внутриклеточный ацидоз ЦНС; Показания к введению бикарбоната натрия: • р. Н крови менее 7, 0 или концентрация гидрокарбоната <10 ммоль/л: 80 -100 мл 4%Na. HCOз в течение часа • Нет необходимости в парентеральном приеме щелочных растворов.
Коррекция метаболического ацидоза • Ведение инсулина восстанавливает метаболизм, • купирует кетогенез и уменьшает степень ацидоза • Введение бикарбоната натрия сопряжено с высоким риском осложнений: усиливает гипотонию, гипокалиемию, может вызвать внутриклеточный ацидоз ЦНС; Показания к введению бикарбоната натрия: • р. Н крови менее 7, 0 или концентрация гидрокарбоната <10 ммоль/л: 80 -100 мл 4%Na. HCOз в течение часа • Нет необходимости в парентеральном приеме щелочных растворов.
 Неспецифические интенсивные мероприятия • При р. О 2 ниже 80 мм рт. ст. – оксигенотерапия; • Антибактериальная терапия инфекционных заболеваний; • Лечение шока; • Управляемая ИВЛ при гипоксии; • Гепаринотерапия в связи со склонностью к гиперкоагуляции ( но: осторожно при ретинопатии! ).
Неспецифические интенсивные мероприятия • При р. О 2 ниже 80 мм рт. ст. – оксигенотерапия; • Антибактериальная терапия инфекционных заболеваний; • Лечение шока; • Управляемая ИВЛ при гипоксии; • Гепаринотерапия в связи со склонностью к гиперкоагуляции ( но: осторожно при ретинопатии! ).
 Осложнения кетоацидотической комы • Тромбозы глубоких вен • Легочная эмболия • Артериальные тромбозы (инфаркт миокарда, инфаркт мозга, некрозы) • Аспирационная пневмония • Инфекции • Острая почечная недостаточность • Отек мозга • Отек легких • Поздняя гипогликемия • Гипокалиемия
Осложнения кетоацидотической комы • Тромбозы глубоких вен • Легочная эмболия • Артериальные тромбозы (инфаркт миокарда, инфаркт мозга, некрозы) • Аспирационная пневмония • Инфекции • Острая почечная недостаточность • Отек мозга • Отек легких • Поздняя гипогликемия • Гипокалиемия
 Гиперосмолярное некетоацидотическое состояние • Развивается в 6 -10 раз чаще, чем ДКА • Развивается при СД типа 2, у лиц старшего возраста • Характеризуется резко выраженной гипергликемией, отсутствием кетоацидоза (уровень кетоза) • Имеет высокую летальность 15 -60%
Гиперосмолярное некетоацидотическое состояние • Развивается в 6 -10 раз чаще, чем ДКА • Развивается при СД типа 2, у лиц старшего возраста • Характеризуется резко выраженной гипергликемией, отсутствием кетоацидоза (уровень кетоза) • Имеет высокую летальность 15 -60%
 Факторы, провоцирующие развитие ГОНС Способствующие инсулиновой недостаточности: • Впервые выявленный СД • Инфекции • Острые заболевания • Хирургические вмешательства и травмы Провоцирующие дегидратацию: • Рвота, диарея, ожоги, невозможность утолить жажду, диализ; • Прием диуретиков, кортикостероидов.
Факторы, провоцирующие развитие ГОНС Способствующие инсулиновой недостаточности: • Впервые выявленный СД • Инфекции • Острые заболевания • Хирургические вмешательства и травмы Провоцирующие дегидратацию: • Рвота, диарея, ожоги, невозможность утолить жажду, диализ; • Прием диуретиков, кортикостероидов.
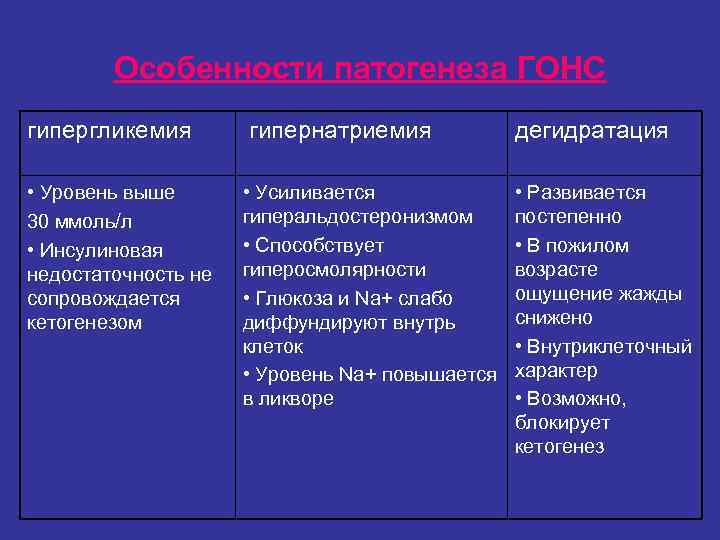
 Особенности патогенеза ГОНС гипергликемия гипернатриемия дегидратация • Уровень выше • Усиливается • Развивается 30 ммоль/л гиперальдостеронизмом постепенно • Инсулиновая • Способствует • В пожилом недостаточность не гиперосмолярности возрасте сопровождается • Глюкоза и Nа+ слабо ощущение жажды кетогенезом диффундируют внутрь снижено клеток • Внутриклеточный • Уровень Nа+ повышается характер в ликворе • Возможно, блокирует кетогенез
Особенности патогенеза ГОНС гипергликемия гипернатриемия дегидратация • Уровень выше • Усиливается • Развивается 30 ммоль/л гиперальдостеронизмом постепенно • Инсулиновая • Способствует • В пожилом недостаточность не гиперосмолярности возрасте сопровождается • Глюкоза и Nа+ слабо ощущение жажды кетогенезом диффундируют внутрь снижено клеток • Внутриклеточный • Уровень Nа+ повышается характер в ликворе • Возможно, блокирует кетогенез
 Основные лабораторные диагностические критерии ГОНС • Выраженная гипергликемия –более 30 ммоль/л • Гипернатриемия выше 150 ммоль/л • Осмолярность более 320 мосмоль/л N = 285 -295 мосмоль/л = 2[Nа + К (мэкв/л) ]+глюкоза (ммоль/л) • р. Н более 7, 3 • Кетонемия незначительная • Возможна азотемия
Основные лабораторные диагностические критерии ГОНС • Выраженная гипергликемия –более 30 ммоль/л • Гипернатриемия выше 150 ммоль/л • Осмолярность более 320 мосмоль/л N = 285 -295 мосмоль/л = 2[Nа + К (мэкв/л) ]+глюкоза (ммоль/л) • р. Н более 7, 3 • Кетонемия незначительная • Возможна азотемия
 Клиническая картина ГОНС • Медленное развитие (дни, недели, месяцы) • Доминируют симптомы дегидратации вплоть до гиповолемического шока • Артериальная гипотония, тахикардия; • Нарушения свертывающей системы с развитием ДВС -синдрома, тромбозами, эмболиями • Дыхание Куссмауля, запах ацетона, тошнота и рвота нехарактерны • Наличие полиморфной психоневрологической симптоматики
Клиническая картина ГОНС • Медленное развитие (дни, недели, месяцы) • Доминируют симптомы дегидратации вплоть до гиповолемического шока • Артериальная гипотония, тахикардия; • Нарушения свертывающей системы с развитием ДВС -синдрома, тромбозами, эмболиями • Дыхание Куссмауля, запах ацетона, тошнота и рвота нехарактерны • Наличие полиморфной психоневрологической симптоматики
 Психоневрологические нарушения при гиперосмолярном состоянии • Судороги, нарушения речи, парезы, параличи, патологические сухожильные рефлексы, ригидность затылочных мышц; • Очаговая симптоматика : афазия, гемипарез, тетрапарез, сенсорные нарушения; • Психомоторное возбуждение, галлюцинаторно-бредовая симптоматика; • Нарушение сознания выражено сильнее, чем при ДКА – в 1/2 ступор и кома, определяются величиной осмолярности
Психоневрологические нарушения при гиперосмолярном состоянии • Судороги, нарушения речи, парезы, параличи, патологические сухожильные рефлексы, ригидность затылочных мышц; • Очаговая симптоматика : афазия, гемипарез, тетрапарез, сенсорные нарушения; • Психомоторное возбуждение, галлюцинаторно-бредовая симптоматика; • Нарушение сознания выражено сильнее, чем при ДКА – в 1/2 ступор и кома, определяются величиной осмолярности
 Терапия ГОНС на догоспитальном этапе • Инфузия 0, 9% раствора Nа. Сl в объеме 1, 5 л за первый час и гепаринотерапия до 10 ЕД внутривенно
Терапия ГОНС на догоспитальном этапе • Инфузия 0, 9% раствора Nа. Сl в объеме 1, 5 л за первый час и гепаринотерапия до 10 ЕД внутривенно
 Особенности терапии ГОНС • Медленное снижение гликемии (не быстрее 5, 5 ммоль/л/час) : инсулин вводится в очень малых дозах – 2 ЕД/час; • При уровне Nа >165 ммоль/л солевые растворы противопоказаны, вводится 2% р-р глюкозы, при Nа 145 -165 ммоль/л регидратация проводится 0, 45%р-ром Na. Cl, при снижении до 145 - 0, 9%р-ром Na. Cl; • Объем регидратации определяется уровнем ЦВД • Инфузия калия требуется в большем объеме;
Особенности терапии ГОНС • Медленное снижение гликемии (не быстрее 5, 5 ммоль/л/час) : инсулин вводится в очень малых дозах – 2 ЕД/час; • При уровне Nа >165 ммоль/л солевые растворы противопоказаны, вводится 2% р-р глюкозы, при Nа 145 -165 ммоль/л регидратация проводится 0, 45%р-ром Na. Cl, при снижении до 145 - 0, 9%р-ром Na. Cl; • Объем регидратации определяется уровнем ЦВД • Инфузия калия требуется в большем объеме;
 Отек мозга – самое тяжелое осложнение острой декомпенсации СД • Летальность более 70% • Риск повышен у детей, лиц пожилого возраста, с цереброваскулярной патологией • Развитию способствуют ошибки терапии: быстрое снижение гликемии, быстрая регидратация, применение бикарбоната; • Развивается через 4 -6 часов после начала лечения
Отек мозга – самое тяжелое осложнение острой декомпенсации СД • Летальность более 70% • Риск повышен у детей, лиц пожилого возраста, с цереброваскулярной патологией • Развитию способствуют ошибки терапии: быстрое снижение гликемии, быстрая регидратация, применение бикарбоната; • Развивается через 4 -6 часов после начала лечения
 Своевременная диагностика отека мозга • Клиника начинающегося отека мозга: нарастание головной боли и головокружения, повторные тошнота, рвота, лихорадка, брадикардия, судороги • Отсутствие застойного соска зрительного нерва не исключает диагноза • Офтальмоплегия, отсутствие реакции зрачков на свет • Несоответствие улучшения лабораторных показателей и положительной клинической динамики
Своевременная диагностика отека мозга • Клиника начинающегося отека мозга: нарастание головной боли и головокружения, повторные тошнота, рвота, лихорадка, брадикардия, судороги • Отсутствие застойного соска зрительного нерва не исключает диагноза • Офтальмоплегия, отсутствие реакции зрачков на свет • Несоответствие улучшения лабораторных показателей и положительной клинической динамики
 Терапия отека мозга • Диуретики • Гипотермия мозга • Активная гипервентиляция легких (приводит к вазоконстрикции и снижает внутричерепное давление) • Дексаметазон (снижает повышенную проницаемость сосудов и гематоэнцефалического барьера)
Терапия отека мозга • Диуретики • Гипотермия мозга • Активная гипервентиляция легких (приводит к вазоконстрикции и снижает внутричерепное давление) • Дексаметазон (снижает повышенную проницаемость сосудов и гематоэнцефалического барьера)
 Причины лактоацидоза • Самая редкая – прием бигуанидов (метформина) • Декомпенсация диабета • Гипоксия • Почечная недостаточность • Сердечная недостаточность • Тяжелые инфекции • Интоксикации • Старческий возраст
Причины лактоацидоза • Самая редкая – прием бигуанидов (метформина) • Декомпенсация диабета • Гипоксия • Почечная недостаточность • Сердечная недостаточность • Тяжелые инфекции • Интоксикации • Старческий возраст
 Диагностические критерии лактоацидоза • Уровень лактата более 5 мэкв/л, при 2, 2 -5 мэкв/л – диагноз вероятен, • р. Н артериальной крови менее 7, 25 • Низкий уровень бикарбоната – менее 18 мэкв/л
Диагностические критерии лактоацидоза • Уровень лактата более 5 мэкв/л, при 2, 2 -5 мэкв/л – диагноз вероятен, • р. Н артериальной крови менее 7, 25 • Низкий уровень бикарбоната – менее 18 мэкв/л
 Особенности клинической картины лактацидоза • Единственный специфический симптом – боли в мышцах, вызванные накоплением молочной кислоты • Стремительное развитие • Тошнота, рвота, боли в животе, диарея; • Высокий риск острой сердечной недостаточности и аритмий; • Гипотония, коллапс.
Особенности клинической картины лактацидоза • Единственный специфический симптом – боли в мышцах, вызванные накоплением молочной кислоты • Стремительное развитие • Тошнота, рвота, боли в животе, диарея; • Высокий риск острой сердечной недостаточности и аритмий; • Гипотония, коллапс.
 Терапия лактацидоза • Если лактацидоз вызван передозировкой метформина, показаны энтеросорбенты; • Устранению избытка СО 2, вызванного ацидозом, способствует искусственная гипервентиляция; • Для торможения образования лактата необходима внутривенная инфузия инсулина короткого действия 2 -5 ЕД в час и и внутривенное введение глюкозы со скоростью 5 -12, 5 г/час; • Бикарбонат вводится при р. Н > 7, 0 100 мл 4% р-ра очень медленно; • Единственное эффективное мероприятие по выведению лактата – гемодиализ с безлактатным буффером.
Терапия лактацидоза • Если лактацидоз вызван передозировкой метформина, показаны энтеросорбенты; • Устранению избытка СО 2, вызванного ацидозом, способствует искусственная гипервентиляция; • Для торможения образования лактата необходима внутривенная инфузия инсулина короткого действия 2 -5 ЕД в час и и внутривенное введение глюкозы со скоростью 5 -12, 5 г/час; • Бикарбонат вводится при р. Н > 7, 0 100 мл 4% р-ра очень медленно; • Единственное эффективное мероприятие по выведению лактата – гемодиализ с безлактатным буффером.
 Основные ошибки при неотложных состояниях • Игнорирование определения гликемии на догоспитальном этапе • Неадекватная инсулинотерапия: Отмена или уменьшение доз инсулина больному, который не с состоянии есть Отмена введения инсулина короткого действия в ночное время Введение ИКД менее 5 -6 -раз в сутки Отмена «фонового инсулина» длительного действия Отсутствие увеличения доз инсулина при инфекционных заболеваниях и повышении t Использование режима больших доз • Недостаточная регидратация • Применение форсированного диуреза
Основные ошибки при неотложных состояниях • Игнорирование определения гликемии на догоспитальном этапе • Неадекватная инсулинотерапия: Отмена или уменьшение доз инсулина больному, который не с состоянии есть Отмена введения инсулина короткого действия в ночное время Введение ИКД менее 5 -6 -раз в сутки Отмена «фонового инсулина» длительного действия Отсутствие увеличения доз инсулина при инфекционных заболеваниях и повышении t Использование режима больших доз • Недостаточная регидратация • Применение форсированного диуреза
 Острая надпочечниковая недостаточность - неотложное состояние, возникающее в результате резкого снижения продукции гормонов корой надпочечников.
Острая надпочечниковая недостаточность - неотложное состояние, возникающее в результате резкого снижения продукции гормонов корой надпочечников.
 Этиология ОНН • Первичное проявление болезни Аддисона; • Декомпенсация ХНН – Аддисонический криз при неадекватной терапии; • Декомпенсация вторичной надпочечниковой недостаточности; синдром отмены глюкокортикостероидов; • Синдром Уотерхауса – Фридериксена – тромбоз или эмболия вен надпочечников; • Острое кровоизлияние в надпочечники при ДВС – синдроме, септических состояниях; • Состояние после двусторонней адреналэктомии, синдроме Нельсона;
Этиология ОНН • Первичное проявление болезни Аддисона; • Декомпенсация ХНН – Аддисонический криз при неадекватной терапии; • Декомпенсация вторичной надпочечниковой недостаточности; синдром отмены глюкокортикостероидов; • Синдром Уотерхауса – Фридериксена – тромбоз или эмболия вен надпочечников; • Острое кровоизлияние в надпочечники при ДВС – синдроме, септических состояниях; • Состояние после двусторонней адреналэктомии, синдроме Нельсона;
 Патогенез острого гипокортицизма • Потеря ионов натрия и хлоридов с мочой и вследствие уменьшения всасывания в кишечнике; • Регидратация; • Гиперкалиемия – гиперальдостеронемия снижает экскрецию калия дистальными отделами канальцев; • Гипогликемия, книжение запасов гликогена в печени и скелетных мышцах; • Снижение функции почек – азотемия.
Патогенез острого гипокортицизма • Потеря ионов натрия и хлоридов с мочой и вследствие уменьшения всасывания в кишечнике; • Регидратация; • Гиперкалиемия – гиперальдостеронемия снижает экскрецию калия дистальными отделами канальцев; • Гипогликемия, книжение запасов гликогена в печени и скелетных мышцах; • Снижение функции почек – азотемия.
 Клиническая картина при предшествующем поражении надпочечников • 1 Стадия – усиление слабости и гиперпигментации, головная боль, тошнота и снижение АД; • 2 стадия – резкая слабость, озноб, выраженные боли в животе, многократная рвота, олигурия, прогрессирующее падение АД; • 3 стадия – коматозное состояние , сосудистый коллапс, анурия и гипотермия.
Клиническая картина при предшествующем поражении надпочечников • 1 Стадия – усиление слабости и гиперпигментации, головная боль, тошнота и снижение АД; • 2 стадия – резкая слабость, озноб, выраженные боли в животе, многократная рвота, олигурия, прогрессирующее падение АД; • 3 стадия – коматозное состояние , сосудистый коллапс, анурия и гипотермия.
 - При внезапном нарушении функции надпочечников предвестники отсутствуют, - В клинической картине имеются нарушения, являющиеся причиной возникновения криза – операционный стресс, инфекция, невосполнимая кровопотеря.
- При внезапном нарушении функции надпочечников предвестники отсутствуют, - В клинической картине имеются нарушения, являющиеся причиной возникновения криза – операционный стресс, инфекция, невосполнимая кровопотеря.
 Основные формы ОНН • Сердечно – сосудистая: прогрессивное снижение АД вплоть до коллапса, тоны сердца глухие, пульс слабый; • Желудочно-кишечная: тошнота, неукротимая рвота, жидкий стул, боли в животе спастического характера; • Нервно-психическая – судорожный синдром, менингеальная симптоматика, проводниковые расстойства, затемнение сознания, ступор, отек мозга.
Основные формы ОНН • Сердечно – сосудистая: прогрессивное снижение АД вплоть до коллапса, тоны сердца глухие, пульс слабый; • Желудочно-кишечная: тошнота, неукротимая рвота, жидкий стул, боли в животе спастического характера; • Нервно-психическая – судорожный синдром, менингеальная симптоматика, проводниковые расстойства, затемнение сознания, ступор, отек мозга.
 Диагностика ОНН проводится на основании клиники и электролитных изменений. Однократное определение уровня гормонов не отражает функцию надпочечников. • Анамнестические указания – туберкулез, сопутствующее аутоиммунное заболевание, прием глюкокортикоидов; • Лабораторная диагностика – • Гипонатриемия ниже 130 мэкв/л, гипохлоремия, • Гиперкалиемия до 5 -6 ммоль/л, • снижение со отношения Nа+/К+ ниже 20 (в норме 32) и ЭКГ - критерии; • Гипогликемия; • Повышение гематокрита.
Диагностика ОНН проводится на основании клиники и электролитных изменений. Однократное определение уровня гормонов не отражает функцию надпочечников. • Анамнестические указания – туберкулез, сопутствующее аутоиммунное заболевание, прием глюкокортикоидов; • Лабораторная диагностика – • Гипонатриемия ниже 130 мэкв/л, гипохлоремия, • Гиперкалиемия до 5 -6 ммоль/л, • снижение со отношения Nа+/К+ ниже 20 (в норме 32) и ЭКГ - критерии; • Гипогликемия; • Повышение гематокрита.
 Лечение ОНН 1. Массивная заместительная терапия препаратами глюко- и минералкортикоидного действия Гидрокортизона сукцинат 100 -150 мг в/в струйно и 100 -150 мг, расстворенных в 500 мл р-ра 5% глюкозы или 0, 9%Nа. Сl в/в капельно в течение 3 -4 час. Как альтернатива – 4 мг Дексаметазона или 40 мг Преднизолона_; Одновременно в/мышечно суспензия гидрокортизона ацетат 50 — 75 мг каждые 4 -6 часов. Доза определяется уровнем АД, электролитным обменом. После повышения АД более 100 мм рт. ст. продолжают в/м введение 50 -75 мг в/м 2 -4 раза в сутки, затем переводят на прием препаратов per os в поддерживающих дозах. Суточная доза может достигать 1000 мг. Кортинефф назначают при снижении дозы преднизолона ниже 100 мг/сут. , 0, 1 -0, 2 мг.
Лечение ОНН 1. Массивная заместительная терапия препаратами глюко- и минералкортикоидного действия Гидрокортизона сукцинат 100 -150 мг в/в струйно и 100 -150 мг, расстворенных в 500 мл р-ра 5% глюкозы или 0, 9%Nа. Сl в/в капельно в течение 3 -4 час. Как альтернатива – 4 мг Дексаметазона или 40 мг Преднизолона_; Одновременно в/мышечно суспензия гидрокортизона ацетат 50 — 75 мг каждые 4 -6 часов. Доза определяется уровнем АД, электролитным обменом. После повышения АД более 100 мм рт. ст. продолжают в/м введение 50 -75 мг в/м 2 -4 раза в сутки, затем переводят на прием препаратов per os в поддерживающих дозах. Суточная доза может достигать 1000 мг. Кортинефф назначают при снижении дозы преднизолона ниже 100 мг/сут. , 0, 1 -0, 2 мг.
 Лечение ОНН 2. Регидратация и коррекция электролитных расстройств. Струйно при коллаптоидном состоянии и 500 мл/час 5 - 10% р-ра глюкозы или 0, 9% Nа. Сl, полиглюкин 2, 5 - 4 литра в первые сутки. При многократной рвоте назначается 10% Р-р Nа. Сl Противопоказано введение растворов калия, диуретиков. 3. Этиоторопное лечение, симптоматическая терапия Профилактика ОНН – увеличение доз кортикостероидов при возникновении сопутствующих заболеваний.
Лечение ОНН 2. Регидратация и коррекция электролитных расстройств. Струйно при коллаптоидном состоянии и 500 мл/час 5 - 10% р-ра глюкозы или 0, 9% Nа. Сl, полиглюкин 2, 5 - 4 литра в первые сутки. При многократной рвоте назначается 10% Р-р Nа. Сl Противопоказано введение растворов калия, диуретиков. 3. Этиоторопное лечение, симптоматическая терапия Профилактика ОНН – увеличение доз кортикостероидов при возникновении сопутствующих заболеваний.
 Тиреотоксический криз осложнение неадекватно леченного диффузно-токсического зоба, представляющее угрозу для жизни больного.
Тиреотоксический криз осложнение неадекватно леченного диффузно-токсического зоба, представляющее угрозу для жизни больного.
 Этиопатогенез • Повышенная чувствительность к катехоламинам вследствие инфекции, острого заболевания, хирургического стресса; после родоразрешения; • Увеличение уровня тиреоидных гормонов в крови (поздняя диагностика, оперативное лечение, лечение I-131); • Относительная надпочечниковая недостаточность.
Этиопатогенез • Повышенная чувствительность к катехоламинам вследствие инфекции, острого заболевания, хирургического стресса; после родоразрешения; • Увеличение уровня тиреоидных гормонов в крови (поздняя диагностика, оперативное лечение, лечение I-131); • Относительная надпочечниковая недостаточность.
 Клиническа картина Резчайшее утяжеление симптомов тиреотоксикоза: больные возбуждены, мечутся в постели, положение в «позе лягушки» , мышечная слабость. Кожа горячая, влажная, тахикардия, нарушения ритма, АД с повышенным пульсовым до последующего падения, явления отека легких.
Клиническа картина Резчайшее утяжеление симптомов тиреотоксикоза: больные возбуждены, мечутся в постели, положение в «позе лягушки» , мышечная слабость. Кожа горячая, влажная, тахикардия, нарушения ритма, АД с повышенным пульсовым до последующего падения, явления отека легких.
 Принципы терапии Тиреостатическая терапия: • Пропилтиоурацил ( Пропицил 1200 -1500 мг/день) или тиамазол (Тирозол, Мерказолил 100 -120 мг/день) каждые 6 часов per os или через зонд; • Большие дозы неорганического йода: 1 мл р-ра Люголя (30 -50 капель) каждые 8 часов или 1 г Натрия йодида в/в в 5% р-ре глюкозы. Глюкокортикоиды: • 50 -100 мг Гидрокортизона или Дексазон 4 мг в/в каждые 4 часа В-адреноблокаторы • Пропранолол 1 -2 кг в/в медленно или 40 мг per os каждые 6 час (учитывать отрицательное инотропное действие!)
Принципы терапии Тиреостатическая терапия: • Пропилтиоурацил ( Пропицил 1200 -1500 мг/день) или тиамазол (Тирозол, Мерказолил 100 -120 мг/день) каждые 6 часов per os или через зонд; • Большие дозы неорганического йода: 1 мл р-ра Люголя (30 -50 капель) каждые 8 часов или 1 г Натрия йодида в/в в 5% р-ре глюкозы. Глюкокортикоиды: • 50 -100 мг Гидрокортизона или Дексазон 4 мг в/в каждые 4 часа В-адреноблокаторы • Пропранолол 1 -2 кг в/в медленно или 40 мг per os каждые 6 час (учитывать отрицательное инотропное действие!)
 Принципы терапии Инфузионная терапия - Объем до 3 литров за сутки (5% р-р глюкозы, 0, 9% р-р Na. Cl) Седативная терапия - Фенобарбитал Дополнительные методы – плазмаферез, гемосорбция Не рекомендуются Сердечные гликозиды, жаропонижающие
Принципы терапии Инфузионная терапия - Объем до 3 литров за сутки (5% р-р глюкозы, 0, 9% р-р Na. Cl) Седативная терапия - Фенобарбитал Дополнительные методы – плазмаферез, гемосорбция Не рекомендуются Сердечные гликозиды, жаропонижающие
 Осложнения тиреотоксического криза • Острая левожелудочковая недостаточность • Нарушения ритма • Острые психозы • Острая печеночная недостаточность
Осложнения тиреотоксического криза • Острая левожелудочковая недостаточность • Нарушения ритма • Острые психозы • Острая печеночная недостаточность

