Неотложная педиатрия.pptx
- Количество слайдов: 40
 Неотложные состояния в педиатрии Преподаватель реаниматологии и неотложной педиатрии, зав. кафедрой клинических дисциплин Потехина Евгения Владимировна
Неотложные состояния в педиатрии Преподаватель реаниматологии и неотложной педиатрии, зав. кафедрой клинических дисциплин Потехина Евгения Владимировна
 План лекции: • Принципы оказания неотложной помощи детям • НП при стенозирующем ларинготрахеите • Инородные тела дыхательных путей • НП при обострении БА • Оказание СМП при внебольничной пневмонии
План лекции: • Принципы оказания неотложной помощи детям • НП при стенозирующем ларинготрахеите • Инородные тела дыхательных путей • НП при обострении БА • Оказание СМП при внебольничной пневмонии
 Принципы оказания неотложной помощи детям Угрожающие состояния – это состояние, при котором происходит декомпенсация жизненно важных функций организма ребёнка или есть опасность её возникновения
Принципы оказания неотложной помощи детям Угрожающие состояния – это состояние, при котором происходит декомпенсация жизненно важных функций организма ребёнка или есть опасность её возникновения
 ОСОБЕННОСТИ ДИАГНОСТИКИ И ФИЗИКАЛЬНОГО ОБСЛЕДОВАНИЯ ДЕТЕЙ ПРИ УГРОЖАЮЩИХ СОСТОЯНИЯХ • Диагностика сводится к выявлению патологических синдромов, оценке степени их тяжести, решению вопросов об экстренности лечебных мероприятий • При сборе анамнеза выясняют: • Какие обстоятельства предшествовали началу заболевания • В чём первоначально проявилось ухудшение состояния • Сколько времени прошло с момента данного ухудшения
ОСОБЕННОСТИ ДИАГНОСТИКИ И ФИЗИКАЛЬНОГО ОБСЛЕДОВАНИЯ ДЕТЕЙ ПРИ УГРОЖАЮЩИХ СОСТОЯНИЯХ • Диагностика сводится к выявлению патологических синдромов, оценке степени их тяжести, решению вопросов об экстренности лечебных мероприятий • При сборе анамнеза выясняют: • Какие обстоятельства предшествовали началу заболевания • В чём первоначально проявилось ухудшение состояния • Сколько времени прошло с момента данного ухудшения
 Правила осмотра детей • обследование должно быть направлено на поиски признаков угрожающих состояний, проводиться быстро и не поверхностно; • первоначально оценивать витальные функции и, только убедившись, что они компенсированы, переходить к подробному физикальному обследованию, при этом ребенок должен быть полностью раздет! • по возможности начать кардиореспираторный и температурный мониторинг
Правила осмотра детей • обследование должно быть направлено на поиски признаков угрожающих состояний, проводиться быстро и не поверхностно; • первоначально оценивать витальные функции и, только убедившись, что они компенсированы, переходить к подробному физикальному обследованию, при этом ребенок должен быть полностью раздет! • по возможности начать кардиореспираторный и температурный мониторинг
 При обследовании выявляют • Признаки декомпенсации и остановки дыхания: • Изменения цвета кожных покровов(цианоз кожи и слизистых оболочек) • Полное отсутствие дыхательных движенийили патологический тип дыхания (судорожное, поверхностное, глубокое, редкое)
При обследовании выявляют • Признаки декомпенсации и остановки дыхания: • Изменения цвета кожных покровов(цианоз кожи и слизистых оболочек) • Полное отсутствие дыхательных движенийили патологический тип дыхания (судорожное, поверхностное, глубокое, редкое)
 • Признаки декомпенсации и остановки кровообращения: • Резкое падение АД (50 60/40 30 мм. рт. ст), тахикардия или брадикардия, изменение цвета кожных покровов (бледность, цианоз, мраморность) • Признаки угнетения ЦНС: • Нарушение сознания • Расширение зрачка, отсутствие реакции зрачка на свет • Снижение мышечного тонуса, судороги
• Признаки декомпенсации и остановки кровообращения: • Резкое падение АД (50 60/40 30 мм. рт. ст), тахикардия или брадикардия, изменение цвета кожных покровов (бледность, цианоз, мраморность) • Признаки угнетения ЦНС: • Нарушение сознания • Расширение зрачка, отсутствие реакции зрачка на свет • Снижение мышечного тонуса, судороги
 ОСТРЫЙ СТЕНОЗИРУЮЩИЙ ЛАРИНГОТРАХЕИТ • это обструкция верхних дыхательных путей ниже голосовых связок, имеющая вирусную или вирусно бактериальную этиологию, сопровождающаяся развитием острой дыхательной недостаточности. • Стеноз (круп) чаще возникает у детей в возрасте от 6 мес. до 3 лет, чаще в зимнее время. Как правило, протекает при субфебрильной температуре.
ОСТРЫЙ СТЕНОЗИРУЮЩИЙ ЛАРИНГОТРАХЕИТ • это обструкция верхних дыхательных путей ниже голосовых связок, имеющая вирусную или вирусно бактериальную этиологию, сопровождающаяся развитием острой дыхательной недостаточности. • Стеноз (круп) чаще возникает у детей в возрасте от 6 мес. до 3 лет, чаще в зимнее время. Как правило, протекает при субфебрильной температуре.
 Клиническая картина • Лающий кашель • Дисфония • Прогрессирующее сужение просвета гортани • Симптомы появляются внезапно, на фоне ОРВИ с повышенной температурой, чаще на 1 3 сутки заболевания
Клиническая картина • Лающий кашель • Дисфония • Прогрессирующее сужение просвета гортани • Симптомы появляются внезапно, на фоне ОРВИ с повышенной температурой, чаще на 1 3 сутки заболевания
 I СТАДИИ КОМПЕНСАЦИИ • Характерная триада симптомов осиплый голос, грубый, лающий кашель и умеренная инспираторная одышка. • Одышка без участия вспомогательной дыхательной мускулатуры, возникает только при беспокойстве ребенка. • Незначительный пероральный цианоз
I СТАДИИ КОМПЕНСАЦИИ • Характерная триада симптомов осиплый голос, грубый, лающий кашель и умеренная инспираторная одышка. • Одышка без участия вспомогательной дыхательной мускулатуры, возникает только при беспокойстве ребенка. • Незначительный пероральный цианоз
 II СТАДИИ СУБКОМПЕНСАЦИИ Беспокойство ребенка тахикардия частый лающий кашель одышка с участием вспомогательной мускулатуры в покое • пероральный цианоз, не исчезающий после кашля, бледность кожи. • •
II СТАДИИ СУБКОМПЕНСАЦИИ Беспокойство ребенка тахикардия частый лающий кашель одышка с участием вспомогательной мускулатуры в покое • пероральный цианоз, не исчезающий после кашля, бледность кожи. • •
 III СТАДИИ ДЕКОМПЕНСАЦИИ • резкое ухудшение состояния ребенка • разлитой цианоз кожи • шумное дыхание с выраженной инспираторной одышкой и глубоким втяжением на вдохе эпигастральной области, межреберных промежутков, надключичных и яремных ямок • парадоксальный пульс. • аускультативно синдром «немого» легкого.
III СТАДИИ ДЕКОМПЕНСАЦИИ • резкое ухудшение состояния ребенка • разлитой цианоз кожи • шумное дыхание с выраженной инспираторной одышкой и глубоким втяжением на вдохе эпигастральной области, межреберных промежутков, надключичных и яремных ямок • парадоксальный пульс. • аускультативно синдром «немого» легкого.
 IY СТАДИИ ТЕРМИНАЛЬНОЙ • ребенок пытается вдохнуть напрягая мышцы шеи, хватает воздух открытым ртом. • пульс нерегулярный, могут быть судороги. • развивается гипоксическая кома, затем – полная асфиксия
IY СТАДИИ ТЕРМИНАЛЬНОЙ • ребенок пытается вдохнуть напрягая мышцы шеи, хватает воздух открытым ртом. • пульс нерегулярный, могут быть судороги. • развивается гипоксическая кома, затем – полная асфиксия
 Неотложная помощь СТАДИИ КОМПЕНСАЦИИ И СУБКОМПЕНАСАЦИИ: • при наличии небулайзера – ингаляция раствора пульмикорта 0, 25 0, 5 мг (с добавлением 0, 9% раствора Na. Cl до 4 мл общего раствора) длительностью до 5 мин. • при невозможности выполнения ингаляции (отсутствие небулайзера) ввести 0, 05 % раствор нафтизина по 1 2 кап в каждый носовой ход • в случае неполного купирования стеноза – ввести дексаметазон в дозе 0, 3 мг/кг или преднизолон в дозе 2 мг/кг внутримышечно или внутривенно
Неотложная помощь СТАДИИ КОМПЕНСАЦИИ И СУБКОМПЕНАСАЦИИ: • при наличии небулайзера – ингаляция раствора пульмикорта 0, 25 0, 5 мг (с добавлением 0, 9% раствора Na. Cl до 4 мл общего раствора) длительностью до 5 мин. • при невозможности выполнения ингаляции (отсутствие небулайзера) ввести 0, 05 % раствор нафтизина по 1 2 кап в каждый носовой ход • в случае неполного купирования стеноза – ввести дексаметазон в дозе 0, 3 мг/кг или преднизолон в дозе 2 мг/кг внутримышечно или внутривенно
 СТАДИИ ДЕКОМПЕНСАЦИИ: • Обязательный вызов педиатрической реанимационной бригады • Экстренная интубация трахеи • Дексаметазон 0, 7 мг/кг или преднизолон 5 7 мг/кг внутривенно • Ингаляция раствора пульмикорта 1 мг
СТАДИИ ДЕКОМПЕНСАЦИИ: • Обязательный вызов педиатрической реанимационной бригады • Экстренная интубация трахеи • Дексаметазон 0, 7 мг/кг или преднизолон 5 7 мг/кг внутривенно • Ингаляция раствора пульмикорта 1 мг
 ТЕРМИНАЛЬНАЯ СТАДИЯ: • Сердечно легочная реанимация • Интубация трахеи, при невозможности – коникотомия, после введения 0, 1% атропина в дозе 0, 05 мл/год жизни внутривенно или в мышцы полости рта • При сохранении глоточного рефлекса внутривенно ввести 20 % раствор натрия оксибутирата из расчета 0, 4 мл/кг (80 мг/кг)
ТЕРМИНАЛЬНАЯ СТАДИЯ: • Сердечно легочная реанимация • Интубация трахеи, при невозможности – коникотомия, после введения 0, 1% атропина в дозе 0, 05 мл/год жизни внутривенно или в мышцы полости рта • При сохранении глоточного рефлекса внутривенно ввести 20 % раствор натрия оксибутирата из расчета 0, 4 мл/кг (80 мг/кг)
 ГОСПИТАЛИЗАЦИЯ • Обязательна при всех обращениях с острым стенозирующим ларинготрахеитом. • Во время транспортировки – оксигенотерапия 100% кислородом
ГОСПИТАЛИЗАЦИЯ • Обязательна при всех обращениях с острым стенозирующим ларинготрахеитом. • Во время транспортировки – оксигенотерапия 100% кислородом
 Инородные тела дыхательных путей Клиническая картина зависит от места нахождения инородного тела и степени обструкции ДП • Аспирация инородного тела в гортань и трахею: • Приступ удушья с удлинённым вдохом; • Периодически сильный кашель с цианозом вплоть до молниеносной асфиксии
Инородные тела дыхательных путей Клиническая картина зависит от места нахождения инородного тела и степени обструкции ДП • Аспирация инородного тела в гортань и трахею: • Приступ удушья с удлинённым вдохом; • Периодически сильный кашель с цианозом вплоть до молниеносной асфиксии
 • Инородные тела в бронхах: • Внезапный приступ кашля во время кормления или еды; • Беспокойство ребёнка, иногда с развитием картины стеноза верхних дыхательных путей (не выше I II степени) • При попадании инородного тела в более глубокие отделы бронхиального дерева приступообразный кашель прекращается, характерен бронхоспазм, экспираторная одышка
• Инородные тела в бронхах: • Внезапный приступ кашля во время кормления или еды; • Беспокойство ребёнка, иногда с развитием картины стеноза верхних дыхательных путей (не выше I II степени) • При попадании инородного тела в более глубокие отделы бронхиального дерева приступообразный кашель прекращается, характерен бронхоспазм, экспираторная одышка
 Неотложная помощь • Если ребёнок в сознании – успокоить его, предложить не сдерживать кашель • При отсутствии сознания и дыхания – вызвать реанимационную бригаду и попытаться освободить ДП • При сохранении асфиксии нужно применить приём Геймлиха • При неэффективности проведенных мероприятий – срочное решение вопроса о трахеостомии или интубации трахеи, госпитализация
Неотложная помощь • Если ребёнок в сознании – успокоить его, предложить не сдерживать кашель • При отсутствии сознания и дыхания – вызвать реанимационную бригаду и попытаться освободить ДП • При сохранении асфиксии нужно применить приём Геймлиха • При неэффективности проведенных мероприятий – срочное решение вопроса о трахеостомии или интубации трахеи, госпитализация
 ПРИСТУП БРОНХИАЛЬНОЙ АСТМЫ • Бронхиальная астма (БА) аллергическое заболевание, в основе которого лежат иммунное воспаление дыхательных путей и гиперреактивность бронхов, характеризующееся повторными эпизодами (приступами) обструкции бронхов.
ПРИСТУП БРОНХИАЛЬНОЙ АСТМЫ • Бронхиальная астма (БА) аллергическое заболевание, в основе которого лежат иммунное воспаление дыхательных путей и гиперреактивность бронхов, характеризующееся повторными эпизодами (приступами) обструкции бронхов.
 • До начала оказания помощи ребёнку с приступом БА фельдшер должен: • Уточнить объем ранее проводимого лечения (базисной терапии и частоту использования препаратов СМП – короткодействующих , бета 2 – агонистов • Выяснить как длительно беспокоят симптомы (острое или подострое состояние) • Провести пикфлоуметрию (по возможности), пульсоксиметрию
• До начала оказания помощи ребёнку с приступом БА фельдшер должен: • Уточнить объем ранее проводимого лечения (базисной терапии и частоту использования препаратов СМП – короткодействующих , бета 2 – агонистов • Выяснить как длительно беспокоят симптомы (острое или подострое состояние) • Провести пикфлоуметрию (по возможности), пульсоксиметрию
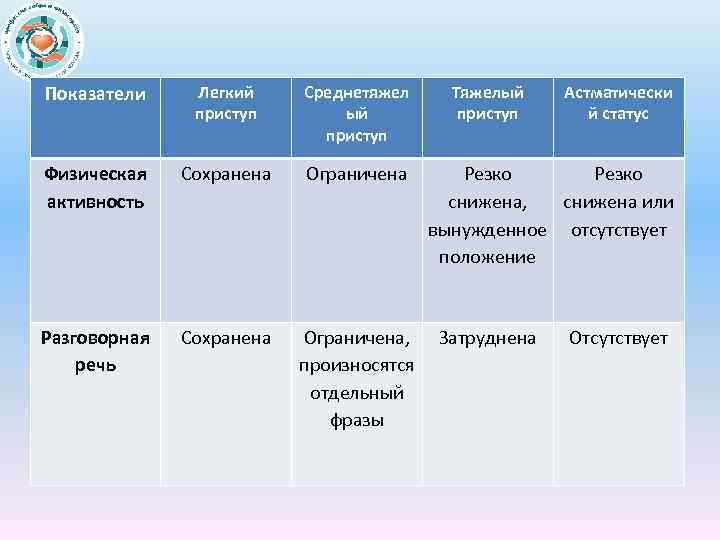 Показатели Легкий приступ Среднетяжел ый приступ Физическая активность Сохранена Ограничена Разговорная речь Сохранена Ограничена, произносятся отдельный фразы Тяжелый приступ Астматически й статус Резко снижена, снижена или вынужденное отсутствует положение Затруднена Отсутствует
Показатели Легкий приступ Среднетяжел ый приступ Физическая активность Сохранена Ограничена Разговорная речь Сохранена Ограничена, произносятся отдельный фразы Тяжелый приступ Астматически й статус Резко снижена, снижена или вынужденное отсутствует положение Затруднена Отсутствует
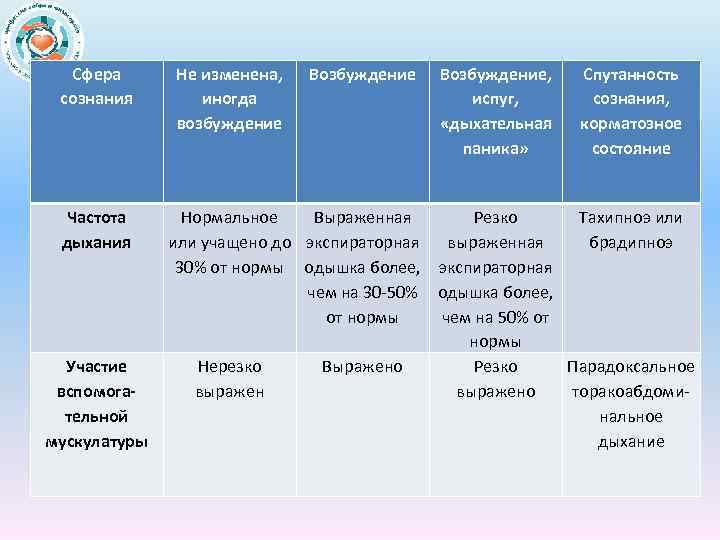 Сфера сознания Частота дыхания Участие вспомогательной мускулатуры Не изменена, иногда возбуждение Возбуждение, испуг, «дыхательная паника» Спутанность сознания, корматозное состояние Нормальное Выраженная Резко Тахипноэ или учащено до экспираторная выраженная брадипноэ 30% от нормы одышка более, экспираторная чем на 30 50% одышка более, от нормы чем на 50% от нормы Нерезко Выражено Резко Парадоксальное выражено торакоабдоми нальное дыхание
Сфера сознания Частота дыхания Участие вспомогательной мускулатуры Не изменена, иногда возбуждение Возбуждение, испуг, «дыхательная паника» Спутанность сознания, корматозное состояние Нормальное Выраженная Резко Тахипноэ или учащено до экспираторная выраженная брадипноэ 30% от нормы одышка более, экспираторная чем на 30 50% одышка более, от нормы чем на 50% от нормы Нерезко Выражено Резко Парадоксальное выражено торакоабдоми нальное дыхание
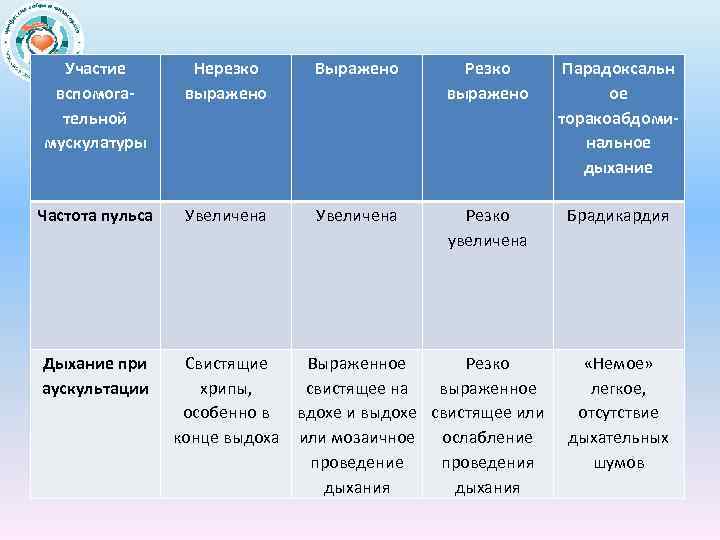 Участие вспомогательной мускулатуры Нерезко выражено Выражено Резко выражено Парадоксальн ое торакоабдоминальное дыхание Частота пульса Увеличена Резко увеличена Брадикардия Дыхание при аускультации Свистящие Выраженное Резко хрипы, свистящее на выраженное особенно в вдохе и выдохе свистящее или конце выдоха или мозаичное ослабление проведения дыхания «Немое» легкое, отсутствие дыхательных шумов
Участие вспомогательной мускулатуры Нерезко выражено Выражено Резко выражено Парадоксальн ое торакоабдоминальное дыхание Частота пульса Увеличена Резко увеличена Брадикардия Дыхание при аускультации Свистящие Выраженное Резко хрипы, свистящее на выраженное особенно в вдохе и выдохе свистящее или конце выдоха или мозаичное ослабление проведения дыхания «Немое» легкое, отсутствие дыхательных шумов
 Алгоритм оказания помощи детям при обострении БА ЛЕГКИЙ И СРЕДНЕТЯЖЕЛЫЙ ПРИСТУП: • Введение с помощью небулайзера (вне зависимости от возраста ребенка): • беротек — 10 15 капель на ингаляцию; • беродуал — 10 20 капель на ингаляцию; • пульмикорт – 0, 5 1 мг на ингаляцию. • Общий объем препарата с физиологическим раствором должен составлять 4, 0 6, 0 мл.
Алгоритм оказания помощи детям при обострении БА ЛЕГКИЙ И СРЕДНЕТЯЖЕЛЫЙ ПРИСТУП: • Введение с помощью небулайзера (вне зависимости от возраста ребенка): • беротек — 10 15 капель на ингаляцию; • беродуал — 10 20 капель на ингаляцию; • пульмикорт – 0, 5 1 мг на ингаляцию. • Общий объем препарата с физиологическим раствором должен составлять 4, 0 6, 0 мл.
 Через 20 мин Оценить ЭФФЕКТИВНОСТЬ по следующим критериям: • уменьшение одышки • улучшение проведения дыхания при аускультации • при отсутствии или частичном эффекте ингаляционной терапии ввести преднизолон 2 -4 мг/кг внутримышечно Через 10 мин
Через 20 мин Оценить ЭФФЕКТИВНОСТЬ по следующим критериям: • уменьшение одышки • улучшение проведения дыхания при аускультации • при отсутствии или частичном эффекте ингаляционной терапии ввести преднизолон 2 -4 мг/кг внутримышечно Через 10 мин
 • Оценить эффективность терапии, если приступ БА купирован, то ребенка можно оставить дома, назначив терапию ингаляционными бронхоспазмолитиками и передать активный вызов в поликлинику. • Если приступ не купирован – госпитализация. При отказе от госпитализации – заполнить отказ и доложить старшему врачу.
• Оценить эффективность терапии, если приступ БА купирован, то ребенка можно оставить дома, назначив терапию ингаляционными бронхоспазмолитиками и передать активный вызов в поликлинику. • Если приступ не купирован – госпитализация. При отказе от госпитализации – заполнить отказ и доложить старшему врачу.
 • • ПРИ ТЯЖЕЛОМ ПРИСТУПЕ: Ввести преднизолон в дозе 5 мг/кг внутримышечно Оксигенотерапия (маска, носовые катетеры) кислородно воз душной смесью с 50 % содержанием кислорода Через небулайзер – пульмикорт 1 мг на ингаляцию ЭКСТРЕННАЯ ГОСПИТАЛИЗАЦИЯ
• • ПРИ ТЯЖЕЛОМ ПРИСТУПЕ: Ввести преднизолон в дозе 5 мг/кг внутримышечно Оксигенотерапия (маска, носовые катетеры) кислородно воз душной смесью с 50 % содержанием кислорода Через небулайзер – пульмикорт 1 мг на ингаляцию ЭКСТРЕННАЯ ГОСПИТАЛИЗАЦИЯ
 АСТМАТИЧЕСКИЙ СТАТУС • Вызов реанимационной бригады • ИВЛ, патогенетическая терапия ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ • Отсутствие эффекта от бронхолитической терапии в течение 1 2 час • Не купирующийся среднетяжелый, тяжелый приступы, астматический статус • Наличие сопутствующих соматических и неврологических заболеваний (муковисцидоз, хр. заболевания печени и почек, лейкозы и т. п. )
АСТМАТИЧЕСКИЙ СТАТУС • Вызов реанимационной бригады • ИВЛ, патогенетическая терапия ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ • Отсутствие эффекта от бронхолитической терапии в течение 1 2 час • Не купирующийся среднетяжелый, тяжелый приступы, астматический статус • Наличие сопутствующих соматических и неврологических заболеваний (муковисцидоз, хр. заболевания печени и почек, лейкозы и т. п. )
 ТРАНСПОРТИРОВКА • В положении «сидя» , не прекращая кислородотерапию (в соотношении 50: 50).
ТРАНСПОРТИРОВКА • В положении «сидя» , не прекращая кислородотерапию (в соотношении 50: 50).
 • • ПРИСТУПЕ БРОНХИАЛЬНОЙ АСТМЫ ПРОТИВОПОКАЗАНЫ: антигистаминные препараты 1 го поколения (димедрол, супрастин, пипольфен, тавегил и др. ); седативные препараты; не применять эуфиллин внутримышечно, ингаляционно и в свечах! горчичники, банки; препараты кальция; муколитики; антибиотики (только при наличии пневмонии или другой бактериальной инфекции); пролонгированные бронхоспазмолитики (пролонгированные препараты теофиллина, β 2 агонисты).
• • ПРИСТУПЕ БРОНХИАЛЬНОЙ АСТМЫ ПРОТИВОПОКАЗАНЫ: антигистаминные препараты 1 го поколения (димедрол, супрастин, пипольфен, тавегил и др. ); седативные препараты; не применять эуфиллин внутримышечно, ингаляционно и в свечах! горчичники, банки; препараты кальция; муколитики; антибиотики (только при наличии пневмонии или другой бактериальной инфекции); пролонгированные бронхоспазмолитики (пролонгированные препараты теофиллина, β 2 агонисты).
 Внебольничная пневмония • острое инфекционное заболевание лёгких различной , преимущественно бактериальной, этиологии, развивающееся вне стационара или в первые 48 72 часа пребывания ребёнка в стационаре, сопровождаемое лихорадкой и симптомами поражения нижних дыхательных путей (одышка, кашель, физикальные данные) при наличии инфильтративных изменений на Rg
Внебольничная пневмония • острое инфекционное заболевание лёгких различной , преимущественно бактериальной, этиологии, развивающееся вне стационара или в первые 48 72 часа пребывания ребёнка в стационаре, сопровождаемое лихорадкой и симптомами поражения нижних дыхательных путей (одышка, кашель, физикальные данные) при наличии инфильтративных изменений на Rg
 Клинические проявления • Клинические: повышение температуры тела, кашель, физикальные изменения в лёгких, ДН(ЧД>60/мин. У детей до 2 мес; >50/мин от 2 до 1 года; >40/мин – от года до 5 лет) • Rg: инфильтративные изменения в лёгких • Лабораторные: наличие воспалительных изменений в гемограмме
Клинические проявления • Клинические: повышение температуры тела, кашель, физикальные изменения в лёгких, ДН(ЧД>60/мин. У детей до 2 мес; >50/мин от 2 до 1 года; >40/мин – от года до 5 лет) • Rg: инфильтративные изменения в лёгких • Лабораторные: наличие воспалительных изменений в гемограмме
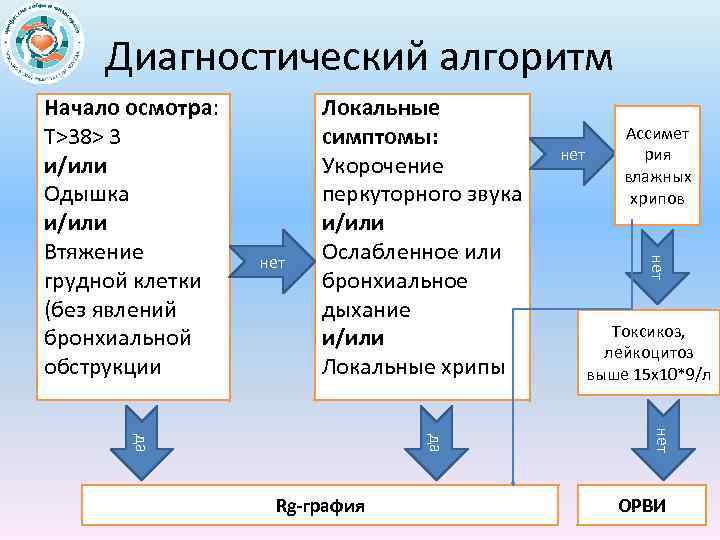 Диагностический алгоритм нет Локальные симптомы: Укорочение перкуторного звука и/или Ослабленное или бронхиальное дыхание и/или Локальные хрипы Токсикоз, лейкоцитоз выше 15 х10*9/л нет да да Rg-графия нет Ассимет рия влажных хрипов нет Начало осмотра: Т>38> 3 и/или Одышка и/или Втяжение грудной клетки (без явлений бронхиальной обструкции ОРВИ
Диагностический алгоритм нет Локальные симптомы: Укорочение перкуторного звука и/или Ослабленное или бронхиальное дыхание и/или Локальные хрипы Токсикоз, лейкоцитоз выше 15 х10*9/л нет да да Rg-графия нет Ассимет рия влажных хрипов нет Начало осмотра: Т>38> 3 и/или Одышка и/или Втяжение грудной клетки (без явлений бронхиальной обструкции ОРВИ
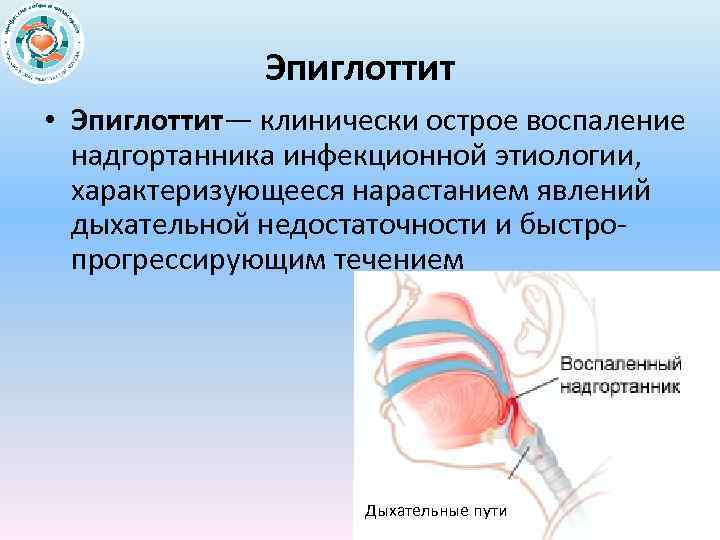 Эпиглоттит • Эпиглоттит— клинически острое воспаление надгортанника инфекционной этиологии, характеризующееся нарастанием явлений дыхательной недостаточности и быстро прогрессирующим течением Дыхательные пути
Эпиглоттит • Эпиглоттит— клинически острое воспаление надгортанника инфекционной этиологии, характеризующееся нарастанием явлений дыхательной недостаточности и быстро прогрессирующим течением Дыхательные пути
 Клинические диагностические признаки: внезапное начало с высокой лихорадкой; боли в горле при глотании; интоксикация; гиперсаливация; выраженная дисфагия; ребенок, сидит, вытянув вперед голову, открыв рот и высунув язык; • отёк, гиперемия надгортанника и корня языка • • •
Клинические диагностические признаки: внезапное начало с высокой лихорадкой; боли в горле при глотании; интоксикация; гиперсаливация; выраженная дисфагия; ребенок, сидит, вытянув вперед голову, открыв рот и высунув язык; • отёк, гиперемия надгортанника и корня языка • • •
 Неотложная помощь • Вызов реанимационной бригады; • Обеспечить положение сидя с наклоном туловища вперед; • Ингаляция кислорода; • Пульсоксиметрия; • Катетеризация вены; • Интубация трахеи; • Применение ларингеальной маски противопоказано.
Неотложная помощь • Вызов реанимационной бригады; • Обеспечить положение сидя с наклоном туловища вперед; • Ингаляция кислорода; • Пульсоксиметрия; • Катетеризация вены; • Интубация трахеи; • Применение ларингеальной маски противопоказано.
 • Госпитализация • Транспортировка в положении строго сидя!
• Госпитализация • Транспортировка в положении строго сидя!
 СПАСИБО за внимание!
СПАСИБО за внимание!


