Неотложная эндокринология 2.ppt
- Количество слайдов: 59
 НЕОТЛОЖНЫЕ СОСТОЯНИЯ В ЭНДОКРИНОЛОГИИ
НЕОТЛОЖНЫЕ СОСТОЯНИЯ В ЭНДОКРИНОЛОГИИ
 Ø Острые осложнения сахарного диабета Ø Тиреотоксический криз Ø Гипоадреналовый криз Ø Микседематозная кома Ø Гиперкальциемический криз Ø Гипокальциемический криз
Ø Острые осложнения сахарного диабета Ø Тиреотоксический криз Ø Гипоадреналовый криз Ø Микседематозная кома Ø Гиперкальциемический криз Ø Гипокальциемический криз
 Тиреотоксический криз
Тиреотоксический криз
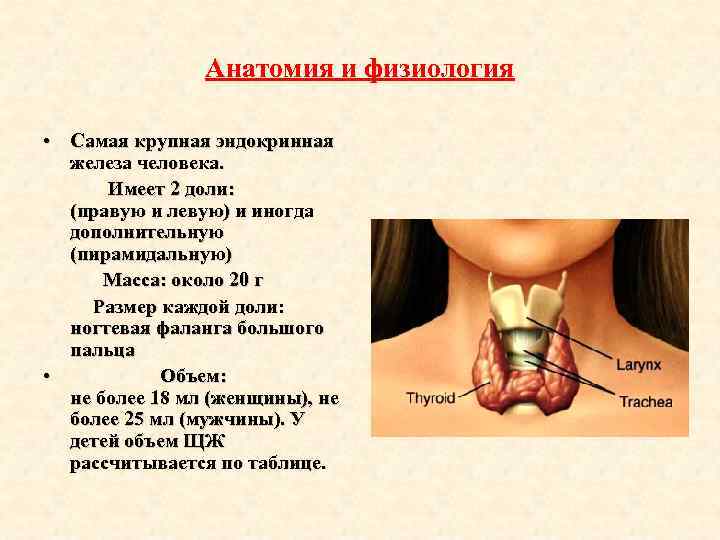 Анатомия и физиология • Самая крупная эндокринная железа человека. Имеет 2 доли: (правую и левую) и иногда дополнительную (пирамидальную) Масса: около 20 г Размер каждой доли: ногтевая фаланга большого пальца • Объем: не более 18 мл (женщины), не более 25 мл (мужчины). У детей объем ЩЖ рассчитывается по таблице.
Анатомия и физиология • Самая крупная эндокринная железа человека. Имеет 2 доли: (правую и левую) и иногда дополнительную (пирамидальную) Масса: около 20 г Размер каждой доли: ногтевая фаланга большого пальца • Объем: не более 18 мл (женщины), не более 25 мл (мужчины). У детей объем ЩЖ рассчитывается по таблице.
 Гормоны щитовидной железы ü ü Синтезируются из тирозина Т 4 - тетрайодтиронин, левотироксин Т 3 - трийодтиронин Присутствуют в сыворотке в 2 -х формах: I. Свободной • обладают гормональной активностью • очень малая концентрация (Т 4– 0, 03%; Т 3– 0, 3%) II. Связанной с транспортными белками • тироксинсвязывающим глобулином (Т 4– 75%; Т 3– 80%) • транстиретином и альбумином (15% и 10% соответственно только для Т 4, т. к. Т 3 с ними не связывается)
Гормоны щитовидной железы ü ü Синтезируются из тирозина Т 4 - тетрайодтиронин, левотироксин Т 3 - трийодтиронин Присутствуют в сыворотке в 2 -х формах: I. Свободной • обладают гормональной активностью • очень малая концентрация (Т 4– 0, 03%; Т 3– 0, 3%) II. Связанной с транспортными белками • тироксинсвязывающим глобулином (Т 4– 75%; Т 3– 80%) • транстиретином и альбумином (15% и 10% соответственно только для Т 4, т. к. Т 3 с ними не связывается)
 • Тиреотоксический криз – патологический синдром, внезапно возникающий на фоне токсического зоба в результате одномоментного поступления в кровь больших количеств тиреоидных гормонов и проявляющийся резким обострением всех признаков основного заболевания. Патогенез: • Усиление синтеза тиреоидных гормонов в щитовидной железе • Разрушение или повреждение ткани щитовидной железы, в результате которого в кровь попадают гормоны, содержащиеся в тиреоидной паренхиме • Увеличение свободной фракции гормона вследствие конкурентного вытеснения тироксина из связи с белком. Распространённость: 2 -5 случаев на 10000 больных тиреотоксикозом.
• Тиреотоксический криз – патологический синдром, внезапно возникающий на фоне токсического зоба в результате одномоментного поступления в кровь больших количеств тиреоидных гормонов и проявляющийся резким обострением всех признаков основного заболевания. Патогенез: • Усиление синтеза тиреоидных гормонов в щитовидной железе • Разрушение или повреждение ткани щитовидной железы, в результате которого в кровь попадают гормоны, содержащиеся в тиреоидной паренхиме • Увеличение свободной фракции гормона вследствие конкурентного вытеснения тироксина из связи с белком. Распространённость: 2 -5 случаев на 10000 больных тиреотоксикозом.
 • Чаще развивается у больных с тяжёлой формой заболевания. • Встречается через некоторое время после нерадикально выполненной тиреоидэктомии (особенно экстренной) у больных ДТЗ, а также после лечения I 131, при недостаточно компенсированном заболевании. • При ранее недиагностированном токсическом зобе, отсутствии или недостаточности его лечения роль провоцирующих факторов могут играть стрессы, физическое перенапряжение, интеркуррентные инфекции, операции (при недостаточной анестезии), резкая отмена тиреостатиков, реакция на некоторые медикаменты (инсулин, адреномиметики, серд. гликозиды и др. ) • Иногда причина так и остаётся невыясненной (спонтанный криз).
• Чаще развивается у больных с тяжёлой формой заболевания. • Встречается через некоторое время после нерадикально выполненной тиреоидэктомии (особенно экстренной) у больных ДТЗ, а также после лечения I 131, при недостаточно компенсированном заболевании. • При ранее недиагностированном токсическом зобе, отсутствии или недостаточности его лечения роль провоцирующих факторов могут играть стрессы, физическое перенапряжение, интеркуррентные инфекции, операции (при недостаточной анестезии), резкая отмена тиреостатиков, реакция на некоторые медикаменты (инсулин, адреномиметики, серд. гликозиды и др. ) • Иногда причина так и остаётся невыясненной (спонтанный криз).
 • Показано, что средний уровень гормонов при кризе не отличается от такового вне криза. Важно, что при кризе уменьшается связывание тиреоидных гормонов и увеличивается количество свободных форм Т 3 и Т 4. • Можно предположить, что для каждого больного существует индивидуальный уровень гормонов, нарушающий их равновесие, а также рецепторов к ним и рецепторов к катехоламинам. • По мнению других авторов, в основе криза – увеличение чувствительности к катехоламинам под влиянием провоцирующего механизма (инфекция, хирургический стресс, острое заболевание).
• Показано, что средний уровень гормонов при кризе не отличается от такового вне криза. Важно, что при кризе уменьшается связывание тиреоидных гормонов и увеличивается количество свободных форм Т 3 и Т 4. • Можно предположить, что для каждого больного существует индивидуальный уровень гормонов, нарушающий их равновесие, а также рецепторов к ним и рецепторов к катехоламинам. • По мнению других авторов, в основе криза – увеличение чувствительности к катехоламинам под влиянием провоцирующего механизма (инфекция, хирургический стресс, острое заболевание).
 Клиническая картина (основные синдромы) • Синдром гиперпродукции тепла (горячая кожа, фебрильная температура, вынужденное положение тела «поза лягушки» ) • Диспепсический синдром (тошнота, рвота, понос) • Синдром дегидратации (снижение тургора кожи, сухость слизистых полости рта) • Синдром сердечно-сосудистой недостаточности (выраженная тахикардия, частый и малый пульс, отёк лёгких) • Синдром висцеропатии (гепатодистрофия с развитием желтухи, миокардиодистрофия с развитием аритмий) • Синдром поражения ЦНС, неврологических нарушений
Клиническая картина (основные синдромы) • Синдром гиперпродукции тепла (горячая кожа, фебрильная температура, вынужденное положение тела «поза лягушки» ) • Диспепсический синдром (тошнота, рвота, понос) • Синдром дегидратации (снижение тургора кожи, сухость слизистых полости рта) • Синдром сердечно-сосудистой недостаточности (выраженная тахикардия, частый и малый пульс, отёк лёгких) • Синдром висцеропатии (гепатодистрофия с развитием желтухи, миокардиодистрофия с развитием аритмий) • Синдром поражения ЦНС, неврологических нарушений
 Клиническая картина Выделяют две фазы развития криза: Начальную (подострую) и острую (коматозную). • Подострая фаза- период от появления первых признаков до нарушения сознания и развития комы: Ш фебрильная температура, профузный пот, Ш резкое психическое и двигательное возбуждение, бессонница, Ш нарастает тахикардия. Ш Больные жалуются на резкие головные боли, боли в обл. операционной раны, ушах, иногда зубах, челюстях, чувство жара во всём теле, мечутся в постели, Ш характерна «поза лягушки» (разведённые бёдра и согнутые колени), нарушения артикуляции, обусловленные резкой мышечной слабостью, проявляются затруднением произнесения слов, требующих напряжения языка (звуки «р» и «л» ).
Клиническая картина Выделяют две фазы развития криза: Начальную (подострую) и острую (коматозную). • Подострая фаза- период от появления первых признаков до нарушения сознания и развития комы: Ш фебрильная температура, профузный пот, Ш резкое психическое и двигательное возбуждение, бессонница, Ш нарастает тахикардия. Ш Больные жалуются на резкие головные боли, боли в обл. операционной раны, ушах, иногда зубах, челюстях, чувство жара во всём теле, мечутся в постели, Ш характерна «поза лягушки» (разведённые бёдра и согнутые колени), нарушения артикуляции, обусловленные резкой мышечной слабостью, проявляются затруднением произнесения слов, требующих напряжения языка (звуки «р» и «л» ).
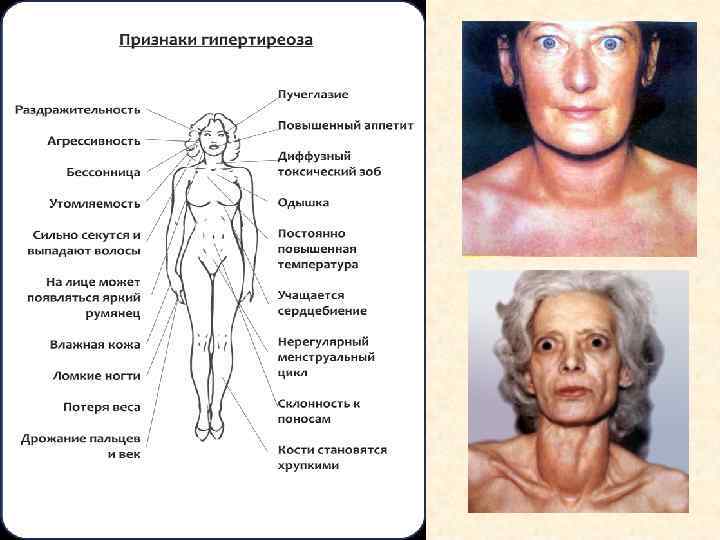
 Подострая фаза Внешний вид больных: Кожа гиперемирована или цианотична, горячая, вначале влажная, затем сухая со сниженным тургором, лицо маскообразно, с застывшим выражением ужаса, гиперемировано, мигание редкое, широко раскрытые глазные щели, слизистая оболочка полости рта сухая, красная, ранимая, саливация снижена, тремор конечностей. Опасным симптомом является появление желтухи (острая печёночная недостаточность). Изменяется пульсовое АД: систолическое удерживается на уровне 130 -160 мм, диастолическое падает до 40 -50 мм. Иногда в клинике превалирует прогрессирующая адинамия. Гипертермия, потливость, рвота, диарея быстро приводят к обезвоживанию и электролитному дисбалансу.
Подострая фаза Внешний вид больных: Кожа гиперемирована или цианотична, горячая, вначале влажная, затем сухая со сниженным тургором, лицо маскообразно, с застывшим выражением ужаса, гиперемировано, мигание редкое, широко раскрытые глазные щели, слизистая оболочка полости рта сухая, красная, ранимая, саливация снижена, тремор конечностей. Опасным симптомом является появление желтухи (острая печёночная недостаточность). Изменяется пульсовое АД: систолическое удерживается на уровне 130 -160 мм, диастолическое падает до 40 -50 мм. Иногда в клинике превалирует прогрессирующая адинамия. Гипертермия, потливость, рвота, диарея быстро приводят к обезвоживанию и электролитному дисбалансу.
 Острая (коматозная) фаза Подострая фаза при неблагоприятном течении через 24 -48 часов, а при бурном развитии- через 12 -24 часа, сменяется острой (коматозной) фазой. §Тяжесть состояния прогрессивно нарастает, гипертермия достигает 41 -430. §Развивается сердечная недостаточность с глубокой гипотензией, часто осложняющаяся отёком лёгких. §Нарастают тахипноэ, тахикардия –до 200 уд. /мин. , часто мерцательная аритмия, желудочковая экстрасистолия и фибрилляция желудочков. §Прогрессируют нарушения дыхания, адинамия, угасают рефлексы, снижается диурез, нарушается функция почек, может развиваться желтуха. §Возбуждение сменяется прогрессирующей заторможенностью, нарастающей спутанность вплоть до комы. Причиной летального исхода чаще всего является острая сердечная недостаточность, фатальные аритмии, острая надпочечниковая недостаточность, острая печёночная недостаточность. Летальность при кризе-высокая, однако в настоящее время комплексная терапия тиреостатиками, адренолитиками, кортикостероидами позволила снизить её частоту до 10%.
Острая (коматозная) фаза Подострая фаза при неблагоприятном течении через 24 -48 часов, а при бурном развитии- через 12 -24 часа, сменяется острой (коматозной) фазой. §Тяжесть состояния прогрессивно нарастает, гипертермия достигает 41 -430. §Развивается сердечная недостаточность с глубокой гипотензией, часто осложняющаяся отёком лёгких. §Нарастают тахипноэ, тахикардия –до 200 уд. /мин. , часто мерцательная аритмия, желудочковая экстрасистолия и фибрилляция желудочков. §Прогрессируют нарушения дыхания, адинамия, угасают рефлексы, снижается диурез, нарушается функция почек, может развиваться желтуха. §Возбуждение сменяется прогрессирующей заторможенностью, нарастающей спутанность вплоть до комы. Причиной летального исхода чаще всего является острая сердечная недостаточность, фатальные аритмии, острая надпочечниковая недостаточность, острая печёночная недостаточность. Летальность при кризе-высокая, однако в настоящее время комплексная терапия тиреостатиками, адренолитиками, кортикостероидами позволила снизить её частоту до 10%.
 Дифференциальный диагноз • Тиреотоксический криз диагностируется прежде всего клинически (дефицит времени). • Наибольшие трудности диагностики проявляются в случаях с невыраженным или недиагностированным ранее тиреотоксикозом (нет выраж. экзофтальма и зоба). • При сопутствующих заболеваниях у больных тиреотоксикозом (язвенная болезнь, холецистит или панкреатит, бронхиальная астма) криз может протекать под маской их обострения. Не следует путать с тиреотоксическим кризом послеоперационные реакции, появляющиеся довольно часто у больных после резекции щит. железы, которые выражаются в общей слабости, небольшой, непродолжительной и невысокой гипертермии, транзиторной тахикардией, проходящими самопроизвольно или купирующимися симптоматическими средствами.
Дифференциальный диагноз • Тиреотоксический криз диагностируется прежде всего клинически (дефицит времени). • Наибольшие трудности диагностики проявляются в случаях с невыраженным или недиагностированным ранее тиреотоксикозом (нет выраж. экзофтальма и зоба). • При сопутствующих заболеваниях у больных тиреотоксикозом (язвенная болезнь, холецистит или панкреатит, бронхиальная астма) криз может протекать под маской их обострения. Не следует путать с тиреотоксическим кризом послеоперационные реакции, появляющиеся довольно часто у больных после резекции щит. железы, которые выражаются в общей слабости, небольшой, непродолжительной и невысокой гипертермии, транзиторной тахикардией, проходящими самопроизвольно или купирующимися симптоматическими средствами.
 Лечение тиреотоксического криза Ø Первым этапом выведения больного из тиреотоксического криза должно стать применение глюкокортикоидов(ориентировочно по 50 мг гидрокортизона гемисукцината через каждые 4 ч. , начальная доза – 100 мг внутривенно капельно в течение 30 мин. )/ или преднизолон 200 -300 мг/сут. / или дексаметазон 16 мг/сут. ). Ø Обязательно использование тиреостатических препаратов, предпочтение отдается пропицилу, который не только тормозит биосинтез тиреоидных гормонов, но и препятствует конверсии Т 3 и Т 4: по 1200 -1500 мг/сут. (дробно, каждые 6 часов через зонд, по 6 -7 таб. ) При отсутствии пропицила- тирозол (тиамазол, метимазол) по 100 мг каждые 12 часов через зонд.
Лечение тиреотоксического криза Ø Первым этапом выведения больного из тиреотоксического криза должно стать применение глюкокортикоидов(ориентировочно по 50 мг гидрокортизона гемисукцината через каждые 4 ч. , начальная доза – 100 мг внутривенно капельно в течение 30 мин. )/ или преднизолон 200 -300 мг/сут. / или дексаметазон 16 мг/сут. ). Ø Обязательно использование тиреостатических препаратов, предпочтение отдается пропицилу, который не только тормозит биосинтез тиреоидных гормонов, но и препятствует конверсии Т 3 и Т 4: по 1200 -1500 мг/сут. (дробно, каждые 6 часов через зонд, по 6 -7 таб. ) При отсутствии пропицила- тирозол (тиамазол, метимазол) по 100 мг каждые 12 часов через зонд.
 Лечение тиреотоксического криза Ø Введение бета-блокаторов оправдано с позиций повышенной аффинности бетарецепторов, однако описаны случаи отёка лёгких вследствие их отрицательного инотропного действия. Пропранолол (индерал) вводится по 0. 05 -0. 1 мг/кг веса в/в медленно или анаприлин по 40 -60 мг внутрь через каждые 6 ч. Ø В качестве седативного препарата рекомендуется фенобарбитал, который ускоряет метаболизм и инактивацию Т 4 путем его связывания с тироксинсвязывающим глобулином, может использоваться также седуксен 1 -2 мл в/в или в/м (контроль АД).
Лечение тиреотоксического криза Ø Введение бета-блокаторов оправдано с позиций повышенной аффинности бетарецепторов, однако описаны случаи отёка лёгких вследствие их отрицательного инотропного действия. Пропранолол (индерал) вводится по 0. 05 -0. 1 мг/кг веса в/в медленно или анаприлин по 40 -60 мг внутрь через каждые 6 ч. Ø В качестве седативного препарата рекомендуется фенобарбитал, который ускоряет метаболизм и инактивацию Т 4 путем его связывания с тироксинсвязывающим глобулином, может использоваться также седуксен 1 -2 мл в/в или в/м (контроль АД).
 Ø Непрерывно проводится дезинтоксикационная терапия, суммарное количество переливаемой жидкости (0, 9% р-р хлорида натрия, 5% р-р глюкозы, гемодез) может достигать около 3 л/сут. Ø Не рекомендуются жаропонижающие средства ввиду их отриц. влияния на гемопоэз (амидопирин) и вытеснения тироксина из комплекса связи с белком (аспирин). Ø Введение неорганического йода одни авторы рекомендуют, другие признают бесполезным. Важна профилактика криза.
Ø Непрерывно проводится дезинтоксикационная терапия, суммарное количество переливаемой жидкости (0, 9% р-р хлорида натрия, 5% р-р глюкозы, гемодез) может достигать около 3 л/сут. Ø Не рекомендуются жаропонижающие средства ввиду их отриц. влияния на гемопоэз (амидопирин) и вытеснения тироксина из комплекса связи с белком (аспирин). Ø Введение неорганического йода одни авторы рекомендуют, другие признают бесполезным. Важна профилактика криза.
 Гипоадреналовый криз
Гипоадреналовый криз
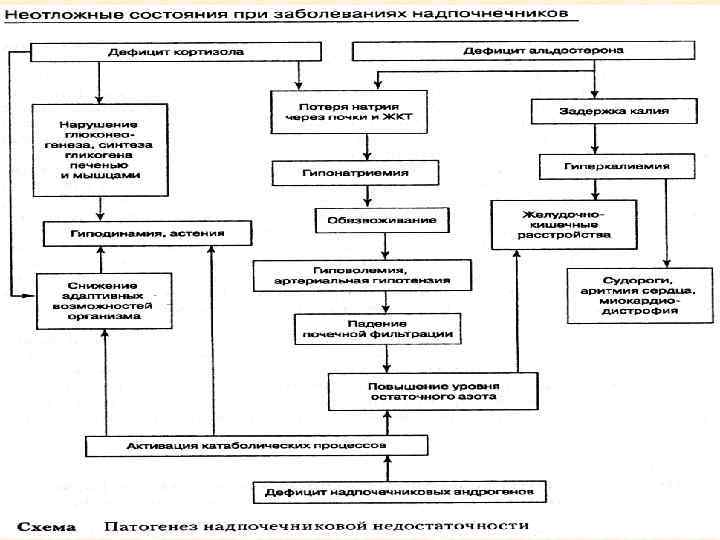
 • Гипоадреналовый криз – патологическое состояние, развивающееся в результате возникновения значительного несоответствия между потребностью и содержанием в организме кортикостероидов, которое характеризуется обострением симптомов гипокортицизма с развитием общей слабости, тошноты, рвоты, обезвоживания и прогрессирующей сердечнососудистой недостаточности. • Летальность при данной патологии составляет до 50%
• Гипоадреналовый криз – патологическое состояние, развивающееся в результате возникновения значительного несоответствия между потребностью и содержанием в организме кортикостероидов, которое характеризуется обострением симптомов гипокортицизма с развитием общей слабости, тошноты, рвоты, обезвоживания и прогрессирующей сердечнососудистой недостаточности. • Летальность при данной патологии составляет до 50%
 Этиология v Выраженная декомпенсация хронической надпочечниковой недостаточности v Синдром отмены глюкокортикоидов v Дебют острой надпочечниковой (ранее не диагностированной) недостаточности v Оперативные вмешательства на надпочечниках v Врождённые пороки развития и нарушения функции коры надпочечников (декомпенсация ВДКН) v Кровоизлияния и геморрагический инфаркт обоих надпочечников (с-м Уотерхауса-Фридериксена) v Острая гипоталамо-гипофизарная недостаточность (гипопитуитаризм)
Этиология v Выраженная декомпенсация хронической надпочечниковой недостаточности v Синдром отмены глюкокортикоидов v Дебют острой надпочечниковой (ранее не диагностированной) недостаточности v Оперативные вмешательства на надпочечниках v Врождённые пороки развития и нарушения функции коры надпочечников (декомпенсация ВДКН) v Кровоизлияния и геморрагический инфаркт обоих надпочечников (с-м Уотерхауса-Фридериксена) v Острая гипоталамо-гипофизарная недостаточность (гипопитуитаризм)
 Клиника По течению 2 формы ОНН: • острая декомпенсация ХНН (развивается более медленно) • первичная ОНН (апоплексия-без предвестников) Синдромы: q Синдром кардиоваскулярной недостаточности (глубокое снижение АД (САД-менее 60 мм рт ст, ДАД-не определяется) q Синдром нервно-психических нарушений (заторможенность, оглушённость, галлюцинации, делирий) q Абдоминальный синдром (тошнота, многократная рвота, диарея, разлитые боли в животе спастического характера, острый геморрагический гастроэнтерит) q Синдром компенсаторной активации вегетативной нервной системы (бледность, акроцианоз, потливость) q Синдром дегидратации
Клиника По течению 2 формы ОНН: • острая декомпенсация ХНН (развивается более медленно) • первичная ОНН (апоплексия-без предвестников) Синдромы: q Синдром кардиоваскулярной недостаточности (глубокое снижение АД (САД-менее 60 мм рт ст, ДАД-не определяется) q Синдром нервно-психических нарушений (заторможенность, оглушённость, галлюцинации, делирий) q Абдоминальный синдром (тошнота, многократная рвота, диарея, разлитые боли в животе спастического характера, острый геморрагический гастроэнтерит) q Синдром компенсаторной активации вегетативной нервной системы (бледность, акроцианоз, потливость) q Синдром дегидратации
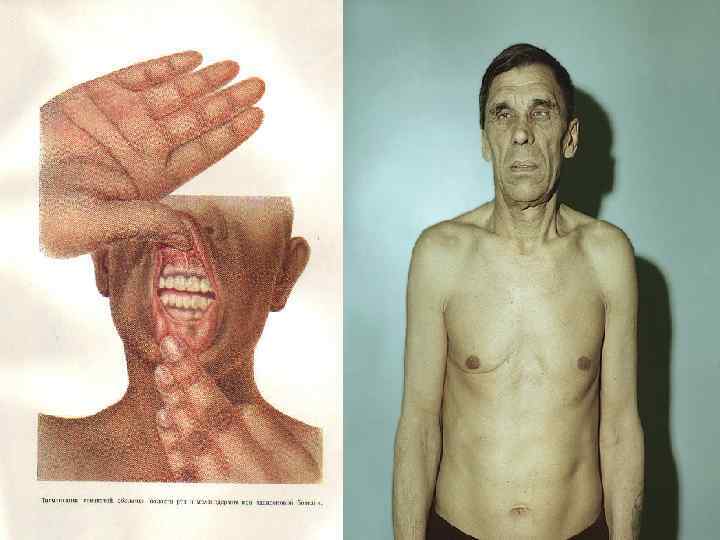
 Диагностика • Анамнез (ХНН, ВДКН, адреналэктомия, операции на гипофизе, лучевые операции). • Важный симптом острого первичного гипокортицизмаусиление пигментации кожи (складок) и слизистых. NВ! в 10% при первичном гипокортицизме меланодермии может не быть, при вторичном её нет в 100%. • Характерно прогрессирующее снижение АД, резистентное к прессорным агентам. • NВ! у больных после удаления надпочечников по поводу болезни Иценко-Кушинга и с гипертонической формой ВДКН может иметь место гипертония. • Лабораторные методы ограничены, однако кроме изменений водно-электролитного обмена (К+ крови выше 56 мм/л, снижение Na ниже 130 мм/л, соотношение Na/К менее 30), типичным для НН считается эозинофилия, относительный лимфоцитоз, высокий гематокрит, анемия. Кортизол крови чаще оценивается уже ретроспективно.
Диагностика • Анамнез (ХНН, ВДКН, адреналэктомия, операции на гипофизе, лучевые операции). • Важный симптом острого первичного гипокортицизмаусиление пигментации кожи (складок) и слизистых. NВ! в 10% при первичном гипокортицизме меланодермии может не быть, при вторичном её нет в 100%. • Характерно прогрессирующее снижение АД, резистентное к прессорным агентам. • NВ! у больных после удаления надпочечников по поводу болезни Иценко-Кушинга и с гипертонической формой ВДКН может иметь место гипертония. • Лабораторные методы ограничены, однако кроме изменений водно-электролитного обмена (К+ крови выше 56 мм/л, снижение Na ниже 130 мм/л, соотношение Na/К менее 30), типичным для НН считается эозинофилия, относительный лимфоцитоз, высокий гематокрит, анемия. Кортизол крови чаще оценивается уже ретроспективно.
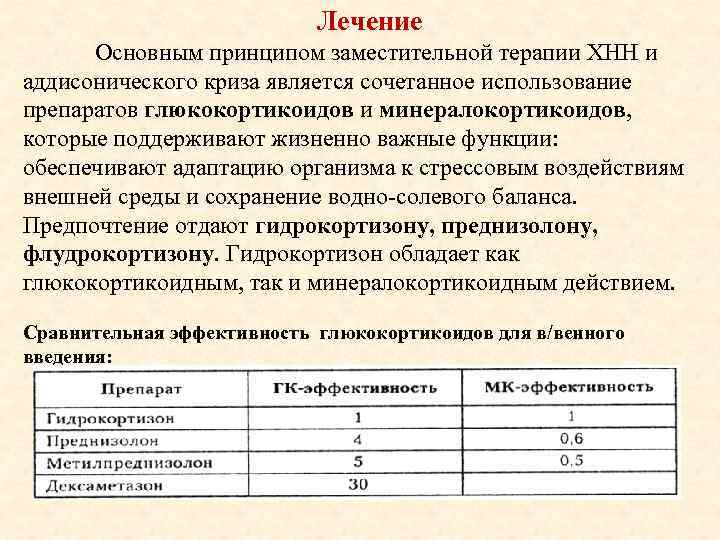 Лечение Основным принципом заместительной терапии XHH и аддисонического криза является сочетанное использование препаратов глюкокортикоидов и минералокортикоидов, которые поддерживают жизненно важные функции: обеспечивают адаптацию организма к стрессовым воздействиям внешней среды и сохранение водно-солевого баланса. Предпочтение отдают гидрокортизону, преднизолону, флудрокортизону. Гидрокортизон обладает как глюкокортикоидным, так и минералокортикоидным действием. Сравнительная эффективность глюкокортикоидов для в/венного введения:
Лечение Основным принципом заместительной терапии XHH и аддисонического криза является сочетанное использование препаратов глюкокортикоидов и минералокортикоидов, которые поддерживают жизненно важные функции: обеспечивают адаптацию организма к стрессовым воздействиям внешней среды и сохранение водно-солевого баланса. Предпочтение отдают гидрокортизону, преднизолону, флудрокортизону. Гидрокортизон обладает как глюкокортикоидным, так и минералокортикоидным действием. Сравнительная эффективность глюкокортикоидов для в/венного введения:
 Лечение криза 1 -е сутки терапии: • -в/в струйно 100 -150 мг гидрокортизон гемисукцинат – «Солукортеф» ( до выведения больного из коллапса и стабилизации САД выше 100 мм рт ст) • -в/м гидрокортизон ацетат по 50 -75 мг каждые 6 часов (общая суточная доза гидрокортизона – 400 -600 мг) • -1, 0 л 5% р-ра глюкозы и 1, 0 л изотонического раствора Na. Cl • При отсутствии гидрокортизона- Преднизолон 60 -90 мг. • При необходимости-катехоламины и аналептики, дофамин 200 мг на 400 мл 5% глюкозы со скоростью 6 -12 кап. /мин.
Лечение криза 1 -е сутки терапии: • -в/в струйно 100 -150 мг гидрокортизон гемисукцинат – «Солукортеф» ( до выведения больного из коллапса и стабилизации САД выше 100 мм рт ст) • -в/м гидрокортизон ацетат по 50 -75 мг каждые 6 часов (общая суточная доза гидрокортизона – 400 -600 мг) • -1, 0 л 5% р-ра глюкозы и 1, 0 л изотонического раствора Na. Cl • При отсутствии гидрокортизона- Преднизолон 60 -90 мг. • При необходимости-катехоламины и аналептики, дофамин 200 мг на 400 мл 5% глюкозы со скоростью 6 -12 кап. /мин.
 Последующий период: • -5 -7 дней в/м гидрокортизон ацетат 25 мг 2 -4 раза/сут. * • -флугидрокортизон (кортинефф) 0, 1 мг 1 р. /сут. • -20 мл 10% р-ра глюконата кальция • -200 мл 20%- р-ра альбумина • Введение гипотонических растворов, солей калия, диуретиков и сердечных гликозидов противопоказано!
Последующий период: • -5 -7 дней в/м гидрокортизон ацетат 25 мг 2 -4 раза/сут. * • -флугидрокортизон (кортинефф) 0, 1 мг 1 р. /сут. • -20 мл 10% р-ра глюконата кальция • -200 мл 20%- р-ра альбумина • Введение гипотонических растворов, солей калия, диуретиков и сердечных гликозидов противопоказано!
 Гипоадреналовый криз, ошибки в лечении
Гипоадреналовый криз, ошибки в лечении
 Гипотиреоидная кома.
Гипотиреоидная кома.
 Гипотиреоидная кома. • Это конечная стадия нелеченного гипотиреоза. Чаще развивается у женщин 60 -80 лет в холодное время года. • Летальность 50 -80% у больных с гипотиреозом. • Гипотиреоидная кома может возникнуть при любой форме гипотиреоза. Чаще всего гипотиреоидную кому провоцируют сопутствующие заболевания, в частности инфекции или инсульт, а также прием транквилизаторов. • Другие причины: переохлаждение, травма, кровопотеря, инфаркт миокарда, гипоксия, гипогликемия. Без лечения умирают почти все больные.
Гипотиреоидная кома. • Это конечная стадия нелеченного гипотиреоза. Чаще развивается у женщин 60 -80 лет в холодное время года. • Летальность 50 -80% у больных с гипотиреозом. • Гипотиреоидная кома может возникнуть при любой форме гипотиреоза. Чаще всего гипотиреоидную кому провоцируют сопутствующие заболевания, в частности инфекции или инсульт, а также прием транквилизаторов. • Другие причины: переохлаждение, травма, кровопотеря, инфаркт миокарда, гипоксия, гипогликемия. Без лечения умирают почти все больные.
 • • В основе патогенеза: Угнетение дыхания Прогрессирующее снижение сердечного выброса Гипотермия, как результат выраженной тиреоидной недостаточности. Тиреоидный дефицит порождает: Снижение основного обмена гипотермию Понижение синтеза и распада белка, отрицательный азотный баланс Снижение всасывания глюкозы склонность к гипогликемии Дислипопротеинемия Водно-солевые нарушения-микседематозный отёк (задержка воды и натрия хлорида в тканях, при высоком содержании калия и низком-натрия в крови, что м. б. предвестником ОНН, усугубляющей течение комы. )
• • В основе патогенеза: Угнетение дыхания Прогрессирующее снижение сердечного выброса Гипотермия, как результат выраженной тиреоидной недостаточности. Тиреоидный дефицит порождает: Снижение основного обмена гипотермию Понижение синтеза и распада белка, отрицательный азотный баланс Снижение всасывания глюкозы склонность к гипогликемии Дислипопротеинемия Водно-солевые нарушения-микседематозный отёк (задержка воды и натрия хлорида в тканях, при высоком содержании калия и низком-натрия в крови, что м. б. предвестником ОНН, усугубляющей течение комы. )
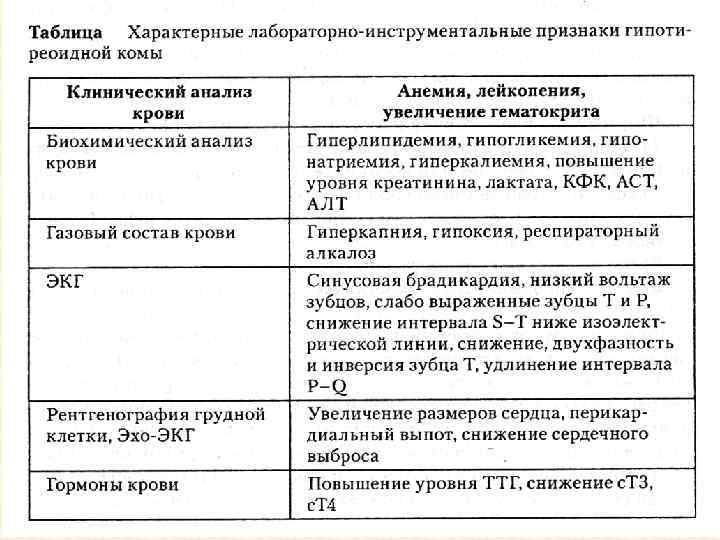
 Фазы развития комы: • 1. Замедление деятельности мозга-сознание иногда спутано • 2. Прекома-дезориентация • 3. Кома-стойкая потеря сознания (необратимо) Длительность первых 2 -х фаз –от нескольких часов до 1 и более месяцев. Дифференциальный диагноз: с инфарктом, инсультом, гипопитуитарной комой. Важен анамнез, наличие послеоперационного рубца на шее. Решающее значение в диагностике имеют низкие уровни ТГ и повышение ТТГ. Характерен внешний вид больных.
Фазы развития комы: • 1. Замедление деятельности мозга-сознание иногда спутано • 2. Прекома-дезориентация • 3. Кома-стойкая потеря сознания (необратимо) Длительность первых 2 -х фаз –от нескольких часов до 1 и более месяцев. Дифференциальный диагноз: с инфарктом, инсультом, гипопитуитарной комой. Важен анамнез, наличие послеоперационного рубца на шее. Решающее значение в диагностике имеют низкие уровни ТГ и повышение ТТГ. Характерен внешний вид больных.
 Клиника • • гипотермия, брадикардия, артериальная гипотония, гиперкапния (из-за гиповентиляции альвеол), слизистые отеки лица и конечностей (микседема), характерные изменения кожи, симптомы поражения ЦНС (спутанность сознания, заторможенность, ступор или кома). • иногда наблюдаются задержка мочи или динамическая кишечная непроходимость.
Клиника • • гипотермия, брадикардия, артериальная гипотония, гиперкапния (из-за гиповентиляции альвеол), слизистые отеки лица и конечностей (микседема), характерные изменения кожи, симптомы поражения ЦНС (спутанность сознания, заторможенность, ступор или кома). • иногда наблюдаются задержка мочи или динамическая кишечная непроходимость.
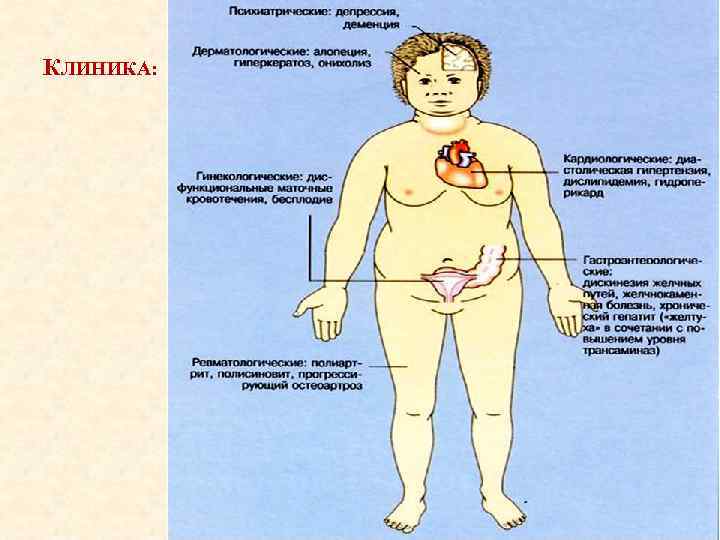 КЛИНИКА:
КЛИНИКА:
 Лечение (основные принципы) Ø Заместительная терапия тиреоидными препаратами и терапия глюкокортикоидами Ø Борьба с гиповентиляцией, гиперкапнией; оксигенотерапия Ø Нормализация сердечно-сосудистой деятельности Ø Устранение гипотермии, гипогликемии, выраженной анемии Ø Лечение сопутствующего инфекционновоспалительного заболевания и устранение других причин, которые привели к коме
Лечение (основные принципы) Ø Заместительная терапия тиреоидными препаратами и терапия глюкокортикоидами Ø Борьба с гиповентиляцией, гиперкапнией; оксигенотерапия Ø Нормализация сердечно-сосудистой деятельности Ø Устранение гипотермии, гипогликемии, выраженной анемии Ø Лечение сопутствующего инфекционновоспалительного заболевания и устранение других причин, которые привели к коме
 ЛЕЧЕНИЕ Лечение проводят под контролем температуры (ректальной), ЧДД, ЧСС, АД, психического статуса. Интенсивная терапия (100 -500 мкг левотироксина в/в в течение 1 ч. ) приводит к быстрому повышению ТГ (уже через 3 -4 часа) до субнормальных цифр с дальнейшим медленным ростом в течение 5 -7 дней и резко уменьшает смертность: в течение первых суток Л-тироксин вводят в/в кап. в дозе 300500 мкг дробно, каждые 6 часов, далее-поддерживающие дозы-75 -100 мкг/сут. При улучшении состояния с возможностью самостоятельного приёма препарата-перевод на пероральный приём. При отсутствии растворов тироксина для в/в введения препарат вводится через желудочный зонд: 100 мкг исходно и далее по 50 мкг через 12 часов. Пероральное использование левотироксина, несмотря на более медленное повышение показателей ТГ вызывает клинический ответ через 2472 часа. применение трийодтиронина (с осторожностью): вводят 100 мкг исходно, затем 25 -50 мкг каждые 12 часов.
ЛЕЧЕНИЕ Лечение проводят под контролем температуры (ректальной), ЧДД, ЧСС, АД, психического статуса. Интенсивная терапия (100 -500 мкг левотироксина в/в в течение 1 ч. ) приводит к быстрому повышению ТГ (уже через 3 -4 часа) до субнормальных цифр с дальнейшим медленным ростом в течение 5 -7 дней и резко уменьшает смертность: в течение первых суток Л-тироксин вводят в/в кап. в дозе 300500 мкг дробно, каждые 6 часов, далее-поддерживающие дозы-75 -100 мкг/сут. При улучшении состояния с возможностью самостоятельного приёма препарата-перевод на пероральный приём. При отсутствии растворов тироксина для в/в введения препарат вводится через желудочный зонд: 100 мкг исходно и далее по 50 мкг через 12 часов. Пероральное использование левотироксина, несмотря на более медленное повышение показателей ТГ вызывает клинический ответ через 2472 часа. применение трийодтиронина (с осторожностью): вводят 100 мкг исходно, затем 25 -50 мкг каждые 12 часов.
 ЛЕЧЕНИЕ • • • Лечение ГКС проводится одновременно с тиреоидными препаратами, поскольку левотироксин может вызвать острую надпочечниковую недостаточность: начинают с введения гидрокортизона натрия сукцината (50— 100 мг в/в струйно дробно через каждые 6 часов, суточная доза от 200 до 400 мг). Через 2 - 4 дня дозу постепенно уменьшают (с постепенной отменой в перспективе). При отсутствии гидрокортизона для в/в введения- преднизолон 60 -90 мг. Слишком быстрое согревание больного не рекомендуется, так как оно может вызвать вазодилатацию и артериальную гипотонию. Если у больного имеется ИБС, назначают несколько меньшие дозы левотироксина.
ЛЕЧЕНИЕ • • • Лечение ГКС проводится одновременно с тиреоидными препаратами, поскольку левотироксин может вызвать острую надпочечниковую недостаточность: начинают с введения гидрокортизона натрия сукцината (50— 100 мг в/в струйно дробно через каждые 6 часов, суточная доза от 200 до 400 мг). Через 2 - 4 дня дозу постепенно уменьшают (с постепенной отменой в перспективе). При отсутствии гидрокортизона для в/в введения- преднизолон 60 -90 мг. Слишком быстрое согревание больного не рекомендуется, так как оно может вызвать вазодилатацию и артериальную гипотонию. Если у больного имеется ИБС, назначают несколько меньшие дозы левотироксина.
 ГИПЕРПАРАТИРЕОИДИЗМ
ГИПЕРПАРАТИРЕОИДИЗМ

 ПРИЧИНЫ ГИПЕРКАЛЬЦИЕМИИ q Гиперкальциемии, обусловленные избытком ПТГ: • Первичный гиперпаратиреоз (одиночная аденома или с-м МЭН) • Терапия литием • Семейная гиперкальциурическая гиперкальциемия q Обусловленные опухолевым ростом: • Солидная опухоль с гуморально-опосредованной гипер. Саемией (лёгкие, почки) • Солидная опухоль с MTS (молочная железа) • Гематологические новообразования
ПРИЧИНЫ ГИПЕРКАЛЬЦИЕМИИ q Гиперкальциемии, обусловленные избытком ПТГ: • Первичный гиперпаратиреоз (одиночная аденома или с-м МЭН) • Терапия литием • Семейная гиперкальциурическая гиперкальциемия q Обусловленные опухолевым ростом: • Солидная опухоль с гуморально-опосредованной гипер. Саемией (лёгкие, почки) • Солидная опухоль с MTS (молочная железа) • Гематологические новообразования
 ПРИЧИНЫ ГИПЕРКАЛЬЦИЕМИИ q Обусловленные витамином D: • Интоксикация витамином D • Саркоидоз и другие гранулёматозные заболевания • Идиопатическая гипер. Саемия грудного возраста q Гиперкальциемии, обусловленные высоким кругооборотом костной ткани (тиреотоксикоз, длительная иммобилизация, приём тиазидов, интоксикация витамином А) q Обусловленные почечной недостаточностью: • Тяжёлый вторичный гиперпаратиреоз • Интоксикация алюминием • Молочно-щелочной синдром (лактат-ацидоз)
ПРИЧИНЫ ГИПЕРКАЛЬЦИЕМИИ q Обусловленные витамином D: • Интоксикация витамином D • Саркоидоз и другие гранулёматозные заболевания • Идиопатическая гипер. Саемия грудного возраста q Гиперкальциемии, обусловленные высоким кругооборотом костной ткани (тиреотоксикоз, длительная иммобилизация, приём тиазидов, интоксикация витамином А) q Обусловленные почечной недостаточностью: • Тяжёлый вторичный гиперпаратиреоз • Интоксикация алюминием • Молочно-щелочной синдром (лактат-ацидоз)
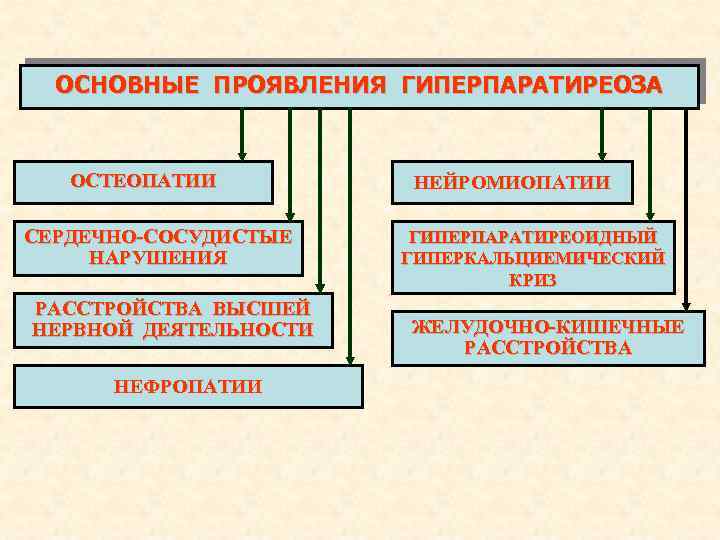 ОСНОВНЫЕ ПРОЯВЛЕНИЯ ГИПЕРПАРАТИРЕОЗА ОСТЕОПАТИИ СЕРДЕЧНО-СОСУДИСТЫЕ НАРУШЕНИЯ РАССТРОЙСТВА ВЫСШЕЙ НЕРВНОЙ ДЕЯТЕЛЬНОСТИ НЕФРОПАТИИ НЕЙРОМИОПАТИИ ГИПЕРПАРАТИРЕОИДНЫЙ ГИПЕРКАЛЬЦИЕМИЧЕСКИЙ КРИЗ ЖЕЛУДОЧНО-КИШЕЧНЫЕ РАССТРОЙСТВА
ОСНОВНЫЕ ПРОЯВЛЕНИЯ ГИПЕРПАРАТИРЕОЗА ОСТЕОПАТИИ СЕРДЕЧНО-СОСУДИСТЫЕ НАРУШЕНИЯ РАССТРОЙСТВА ВЫСШЕЙ НЕРВНОЙ ДЕЯТЕЛЬНОСТИ НЕФРОПАТИИ НЕЙРОМИОПАТИИ ГИПЕРПАРАТИРЕОИДНЫЙ ГИПЕРКАЛЬЦИЕМИЧЕСКИЙ КРИЗ ЖЕЛУДОЧНО-КИШЕЧНЫЕ РАССТРОЙСТВА

 «Маски» гиперпаратиреоидного криза • Ввиду неспецифичности клинических проявлений (постепенное нарастание утомляемости, мыш. слабости, болей в костях и суставах, жажда, полиурия, в дальнейшем- олиго-и анурия с развитием азотемии, дегидратация, заторможенность и угнетение сознания, тошнота, рвота, боль в животе и пояснице, запор, головная боль, кожный зуд) и относительной редкости заболевания, пациентов часто госпитализируют с другим диагнозом. • «Масками» ГПК могут служить острая хирургическая патология органов брюшной полости (язвенная б-нь, острый панкреатит), почечная колика, миастенический криз, отёк лёгких, синдром дегидратации, острая почечная недостаточность). • В связи с этим, во всех случаях выраженной дегидратации неясного генеза, острой почечной недостаточности и комы неясного происхождения показано определение уровня кальция сыворотки. (Г. А. Мельниченко. Эндокринология, типичные ошибки практического врача» Москва 2012 г. )
«Маски» гиперпаратиреоидного криза • Ввиду неспецифичности клинических проявлений (постепенное нарастание утомляемости, мыш. слабости, болей в костях и суставах, жажда, полиурия, в дальнейшем- олиго-и анурия с развитием азотемии, дегидратация, заторможенность и угнетение сознания, тошнота, рвота, боль в животе и пояснице, запор, головная боль, кожный зуд) и относительной редкости заболевания, пациентов часто госпитализируют с другим диагнозом. • «Масками» ГПК могут служить острая хирургическая патология органов брюшной полости (язвенная б-нь, острый панкреатит), почечная колика, миастенический криз, отёк лёгких, синдром дегидратации, острая почечная недостаточность). • В связи с этим, во всех случаях выраженной дегидратации неясного генеза, острой почечной недостаточности и комы неясного происхождения показано определение уровня кальция сыворотки. (Г. А. Мельниченко. Эндокринология, типичные ошибки практического врача» Москва 2012 г. )
 Лечение гиперкальциемического криза 1. • Первым лечебным мероприятием при этом состоянии должна быть регидратация (она уменьшает, но не нормализует содержание кальция): Натрия хлорид 0. 9% р-р в/в 4. 0 -6. 0 л в сутки за несколько введений. Может потребоваться ещё больший объём инфузии, но при этом необходим тщательный контроль за деятельностью сердца, особенно у пожилых больных и у лиц с заболеваниями сердечно-сосудистой системы в анамнезе.
Лечение гиперкальциемического криза 1. • Первым лечебным мероприятием при этом состоянии должна быть регидратация (она уменьшает, но не нормализует содержание кальция): Натрия хлорид 0. 9% р-р в/в 4. 0 -6. 0 л в сутки за несколько введений. Может потребоваться ещё больший объём инфузии, но при этом необходим тщательный контроль за деятельностью сердца, особенно у пожилых больных и у лиц с заболеваниями сердечно-сосудистой системы в анамнезе.
 2. Введение фуросемида и др. петлевых диуретиковвторой компонент лечения, но показания возникают только при перегрузке жидкостью. Диуретики не должны применяться в качестве основного метода лечения гиперкальциемии! Тиазидные диуретики противопоказаны (повышают уровень кальция!). 3. При тяжёлой гиперкальциемии любого генеза применяются в/в инфузии бифосфонатов (усиливают захват Са костной тканью)для временного снижения Са в крови- Палиндронат в/в 30 -90 мг в течение 2 -4 часов (или золедроновая кта в/в 4 мг в течение 15 мин. ). 4. При острых угрожающих жизни состояниях дополнительно вводятся кальцитонин (100 МЕ каждые 12 часов), иногда-в/в гидрокортизон 100 мг х 2 р. в день.
2. Введение фуросемида и др. петлевых диуретиковвторой компонент лечения, но показания возникают только при перегрузке жидкостью. Диуретики не должны применяться в качестве основного метода лечения гиперкальциемии! Тиазидные диуретики противопоказаны (повышают уровень кальция!). 3. При тяжёлой гиперкальциемии любого генеза применяются в/в инфузии бифосфонатов (усиливают захват Са костной тканью)для временного снижения Са в крови- Палиндронат в/в 30 -90 мг в течение 2 -4 часов (или золедроновая кта в/в 4 мг в течение 15 мин. ). 4. При острых угрожающих жизни состояниях дополнительно вводятся кальцитонин (100 МЕ каждые 12 часов), иногда-в/в гидрокортизон 100 мг х 2 р. в день.
 • При тяжёлой почечной и сердечной недостаточности, а также при угрожающей жизни гиперкальциемии показано проведение гемодиализа, оказывающего немедленный клинический эффект. Использование бескальциевого диализирующего р-ра позволяет быстро снизить уровень Са (необходимо отслеживать АД- м. б. артериальная гипотония)
• При тяжёлой почечной и сердечной недостаточности, а также при угрожающей жизни гиперкальциемии показано проведение гемодиализа, оказывающего немедленный клинический эффект. Использование бескальциевого диализирующего р-ра позволяет быстро снизить уровень Са (необходимо отслеживать АД- м. б. артериальная гипотония)
 ГИПОПАРАТИРЕОИДИЗМ • заболевание паращитовидных желёз, характеризующееся дефицитом ПТГ с развитием выраженных нарушений фосфорно-кальциевого обмена и в первую очередь-гипокальциемией.
ГИПОПАРАТИРЕОИДИЗМ • заболевание паращитовидных желёз, характеризующееся дефицитом ПТГ с развитием выраженных нарушений фосфорно-кальциевого обмена и в первую очередь-гипокальциемией.
 • У взрослых нормальная концентрация общего кальция находится в узком интервале 2, 25 -2, 60 мм/л. • Концентрация ионизированного (свободного) в норме- составляет 0, 98 -1, 13 мм/л. • Формула Мак-Лина и Гастингса: Са своб. =(Са общий) - 0, 025 х (альбумин г/л) +1
• У взрослых нормальная концентрация общего кальция находится в узком интервале 2, 25 -2, 60 мм/л. • Концентрация ионизированного (свободного) в норме- составляет 0, 98 -1, 13 мм/л. • Формула Мак-Лина и Гастингса: Са своб. =(Са общий) - 0, 025 х (альбумин г/л) +1
 Этиологическая классификация синдрома гипокальциемии • Гипопаратиреоз: o Врождённый o Приобретенный (послеоперационный, идиопатический) o Гипомагниемия • Неэффективный ПТГ: o ХПН o Дефицит активного витамина D (недост. поступление с пищей, дефицит солнца) o Неполноценность акт. витамина D • Подавление ПТГ: тяжёлая острая гипер- фосфатемия - распад опухоли, ОПН, рабдомиолиз
Этиологическая классификация синдрома гипокальциемии • Гипопаратиреоз: o Врождённый o Приобретенный (послеоперационный, идиопатический) o Гипомагниемия • Неэффективный ПТГ: o ХПН o Дефицит активного витамина D (недост. поступление с пищей, дефицит солнца) o Неполноценность акт. витамина D • Подавление ПТГ: тяжёлая острая гипер- фосфатемия - распад опухоли, ОПН, рабдомиолиз
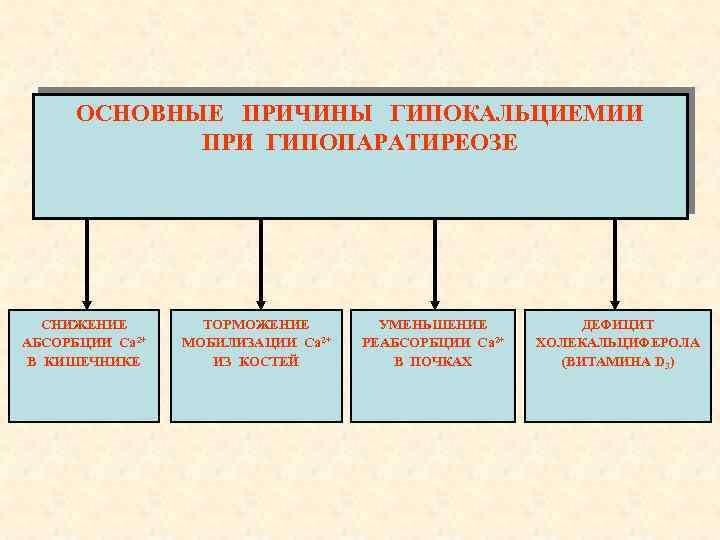 ОСНОВНЫЕ ПРИЧИНЫ ГИПОКАЛЬЦИЕМИИ ПРИ ГИПОПАРАТИРЕОЗЕ СНИЖЕНИЕ АБСОРБЦИИ Са 2+ В КИШЕЧНИКЕ ТОРМОЖЕНИЕ МОБИЛИЗАЦИИ Са 2+ ИЗ КОСТЕЙ УМЕНЬШЕНИЕ РЕАБСОРБЦИИ Са 2+ В ПОЧКАХ ДЕФИЦИТ ХОЛЕКАЛЬЦИФЕРОЛА (ВИТАМИНА D 3)
ОСНОВНЫЕ ПРИЧИНЫ ГИПОКАЛЬЦИЕМИИ ПРИ ГИПОПАРАТИРЕОЗЕ СНИЖЕНИЕ АБСОРБЦИИ Са 2+ В КИШЕЧНИКЕ ТОРМОЖЕНИЕ МОБИЛИЗАЦИИ Са 2+ ИЗ КОСТЕЙ УМЕНЬШЕНИЕ РЕАБСОРБЦИИ Са 2+ В ПОЧКАХ ДЕФИЦИТ ХОЛЕКАЛЬЦИФЕРОЛА (ВИТАМИНА D 3)
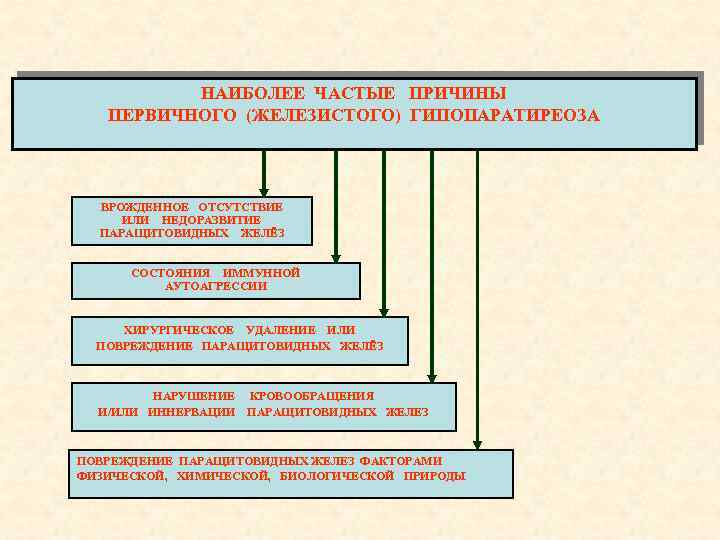 НАИБОЛЕЕ ЧАСТЫЕ ПРИЧИНЫ ПЕРВИЧНОГО (ЖЕЛЕЗИСТОГО) ГИПОПАРАТИРЕОЗА ВРОЖДЕННОЕ ОТСУТСТВИЕ ИЛИ НЕДОРАЗВИТИЕ ПАРАЩИТОВИДНЫХ ЖЕЛЁЗ СОСТОЯНИЯ ИММУННОЙ АУТОАГРЕССИИ ХИРУРГИЧЕСКОЕ УДАЛЕНИЕ ИЛИ ПОВРЕЖДЕНИЕ ПАРАЩИТОВИДНЫХ ЖЕЛЁЗ НАРУШЕНИЕ И/ИЛИ ИННЕРВАЦИИ КРОВООБРАЩЕНИЯ ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ ПОВРЕЖДЕНИЕ ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ ФАКТОРАМИ ФИЗИЧЕСКОЙ, ХИМИЧЕСКОЙ, БИОЛОГИЧЕСКОЙ ПРИРОДЫ
НАИБОЛЕЕ ЧАСТЫЕ ПРИЧИНЫ ПЕРВИЧНОГО (ЖЕЛЕЗИСТОГО) ГИПОПАРАТИРЕОЗА ВРОЖДЕННОЕ ОТСУТСТВИЕ ИЛИ НЕДОРАЗВИТИЕ ПАРАЩИТОВИДНЫХ ЖЕЛЁЗ СОСТОЯНИЯ ИММУННОЙ АУТОАГРЕССИИ ХИРУРГИЧЕСКОЕ УДАЛЕНИЕ ИЛИ ПОВРЕЖДЕНИЕ ПАРАЩИТОВИДНЫХ ЖЕЛЁЗ НАРУШЕНИЕ И/ИЛИ ИННЕРВАЦИИ КРОВООБРАЩЕНИЯ ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ ПОВРЕЖДЕНИЕ ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ ФАКТОРАМИ ФИЗИЧЕСКОЙ, ХИМИЧЕСКОЙ, БИОЛОГИЧЕСКОЙ ПРИРОДЫ
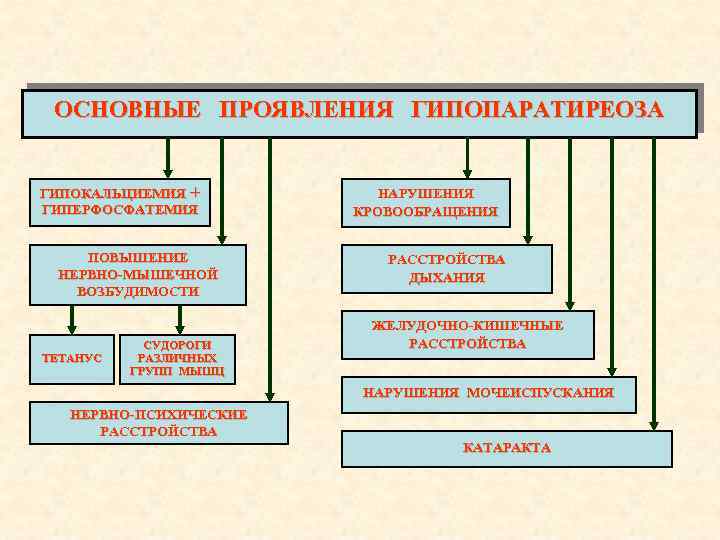 ОСНОВНЫЕ ПРОЯВЛЕНИЯ ГИПОПАРАТИРЕОЗА ГИПОКАЛЬЦИЕМИЯ + ГИПЕРФОСФАТЕМИЯ ПОВЫШЕНИЕ НЕРВНО-МЫШЕЧНОЙ ВОЗБУДИМОСТИ ТЕТАНУС СУДОРОГИ РАЗЛИЧНЫХ ГРУПП МЫШЦ НАРУШЕНИЯ КРОВООБРАЩЕНИЯ РАССТРОЙСТВА ДЫХАНИЯ ЖЕЛУДОЧНО-КИШЕЧНЫЕ РАССТРОЙСТВА НАРУШЕНИЯ МОЧЕИСПУСКАНИЯ НЕРВНО-ПСИХИЧЕСКИЕ РАССТРОЙСТВА КАТАРАКТА
ОСНОВНЫЕ ПРОЯВЛЕНИЯ ГИПОПАРАТИРЕОЗА ГИПОКАЛЬЦИЕМИЯ + ГИПЕРФОСФАТЕМИЯ ПОВЫШЕНИЕ НЕРВНО-МЫШЕЧНОЙ ВОЗБУДИМОСТИ ТЕТАНУС СУДОРОГИ РАЗЛИЧНЫХ ГРУПП МЫШЦ НАРУШЕНИЯ КРОВООБРАЩЕНИЯ РАССТРОЙСТВА ДЫХАНИЯ ЖЕЛУДОЧНО-КИШЕЧНЫЕ РАССТРОЙСТВА НАРУШЕНИЯ МОЧЕИСПУСКАНИЯ НЕРВНО-ПСИХИЧЕСКИЕ РАССТРОЙСТВА КАТАРАКТА
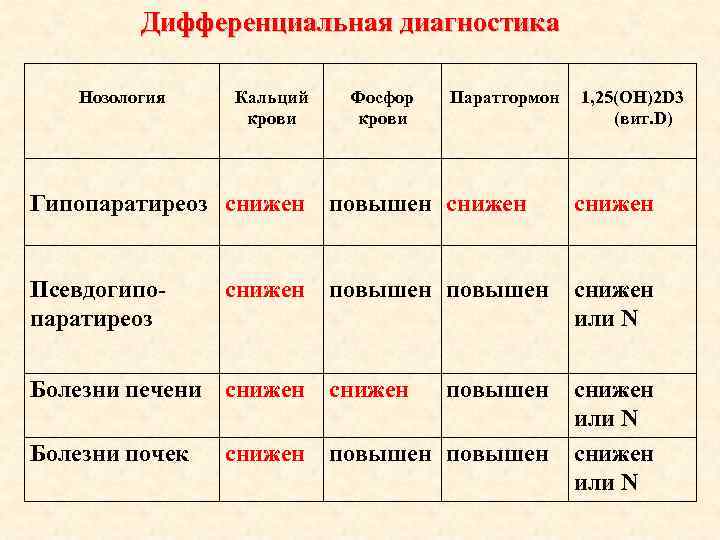 Дифференциальная диагностика Нозология Кальций крови Фосфор крови Паратгормон 1, 25(ОН)2 D 3 (вит. D) Гипопаратиреоз снижен повышен снижен Псевдогипопаратиреоз повышен cнижен или N Болезни печени снижен Болезни почек повышен cнижен или N снижен повышен
Дифференциальная диагностика Нозология Кальций крови Фосфор крови Паратгормон 1, 25(ОН)2 D 3 (вит. D) Гипопаратиреоз снижен повышен снижен Псевдогипопаратиреоз повышен cнижен или N Болезни печени снижен Болезни почек повышен cнижен или N снижен повышен
 Лечение гипокальциемии • Препараты кальция: Во время острого приступа тетании вводят в/венно струйно от 10 до 50 мл (чаще 10 -20 мл) 10% р-ра хлорида или глюконата кальция в течение 15 -30 минут (чрезмерно быстрая инфузия Са может спровоцировать жизнеугрожающую сердечную аритмию!). При остром гипопаратиреозе инъекции необходимо повторять 3 - 4 раза в сутки. Возможна в/венная инфузия 20 -30 мл солей Са в 1 л 5% р-ра глюкозы в течение 12 -24 ч. NB! Всасывание пероральных препаратов Са в условиях дефицита ПТГ значительно снижено. В межприступный период препараты Са применяют в дозах 1 -2 г/сут.
Лечение гипокальциемии • Препараты кальция: Во время острого приступа тетании вводят в/венно струйно от 10 до 50 мл (чаще 10 -20 мл) 10% р-ра хлорида или глюконата кальция в течение 15 -30 минут (чрезмерно быстрая инфузия Са может спровоцировать жизнеугрожающую сердечную аритмию!). При остром гипопаратиреозе инъекции необходимо повторять 3 - 4 раза в сутки. Возможна в/венная инфузия 20 -30 мл солей Са в 1 л 5% р-ра глюкозы в течение 12 -24 ч. NB! Всасывание пероральных препаратов Са в условиях дефицита ПТГ значительно снижено. В межприступный период препараты Са применяют в дозах 1 -2 г/сут.
 Препарат (в/в) Объём Атомарный кальций Хлорид кальция 2, 5 мл 10% р-ра 90 мг Глюконат кальция 10 мл 10% р-ра 90 мг
Препарат (в/в) Объём Атомарный кальций Хлорид кальция 2, 5 мл 10% р-ра 90 мг Глюконат кальция 10 мл 10% р-ра 90 мг
 Лечение гипокальциемии • Препараты ПТГ: Паратиреоидин 40 -100 Ед в/м (в 1 мл=20 Ед). Эффект через 3 -4 часа с максимумом через 16 -18 часов. • Препараты витамина D: - Суточная доза витамина D (оксидевит, альфакальцидол) составляет 2 -4 мкг/сут. , разделённая на 2 приёма, а далееподдерживающая терапия 0, 5 -1, 0 мкг/сут. - Возможно применение 0, 1% масляного р-ра тахистина (дигидротахистерола): 1 мл этого р-ра содержит 1 мг препарата, в остром периоде назначают 1 -2 мг каждые 6 часов, поддерживающая терапия-0, 5 -2, 0 мг/сут. Во время лечения проводится контроль кальция крови. • В случае ларингоспазма возможна трахеостомия. • Симптоматическая терапия-спазмолитики и седативные препараты.
Лечение гипокальциемии • Препараты ПТГ: Паратиреоидин 40 -100 Ед в/м (в 1 мл=20 Ед). Эффект через 3 -4 часа с максимумом через 16 -18 часов. • Препараты витамина D: - Суточная доза витамина D (оксидевит, альфакальцидол) составляет 2 -4 мкг/сут. , разделённая на 2 приёма, а далееподдерживающая терапия 0, 5 -1, 0 мкг/сут. - Возможно применение 0, 1% масляного р-ра тахистина (дигидротахистерола): 1 мл этого р-ра содержит 1 мг препарата, в остром периоде назначают 1 -2 мг каждые 6 часов, поддерживающая терапия-0, 5 -2, 0 мг/сут. Во время лечения проводится контроль кальция крови. • В случае ларингоспазма возможна трахеостомия. • Симптоматическая терапия-спазмолитики и седативные препараты.
 Спасибо за внимание
Спасибо за внимание


