Неотложная помощь.ppt
- Количество слайдов: 41
 Неотложная помощь в педиатрии
Неотложная помощь в педиатрии
 ПЕРВИЧНАЯ СЕРДЕЧНОЛЕГОЧНАЯ РЕАНИМАЦИЯ Основные признаки клинической смерти: n Отсутствие дыхания, сердцебиения и сознания n Исчезновение пульса на сонной и других артериях n Бледный или сероземлистый цвет кожи n Зрачки широкие, без реакции на свет
ПЕРВИЧНАЯ СЕРДЕЧНОЛЕГОЧНАЯ РЕАНИМАЦИЯ Основные признаки клинической смерти: n Отсутствие дыхания, сердцебиения и сознания n Исчезновение пульса на сонной и других артериях n Бледный или сероземлистый цвет кожи n Зрачки широкие, без реакции на свет
 Неотложные мероприятия при клинической смерти Ø Оживление ребенка с признаками остановки кровообращения и дыхания начинают немедленно, предельно быстро, в строгой последовательности, не теряя времени на выяснение причин его наступления, аускультацию и измерение АД Ø Фиксируют время наступления клинической смерти и момент начала реанимационных мероприятий Ø Вызывают реанимационную бригаду Ø По возможности выясняют, сколько минут прошло с предполагаемого момента развития клинической смерти. Если точно известно, что этот срок более 10 минут либо у пострадавшего есть ранние признаки биологической смерти (симптомы «кошачьего глаза» - после надавливания на глазное яблоко зрачок принимает и сохраняет веретенообразную горизонтальную форму и «тающей льдинки» - помутнение зрачка), то необходимость проведения сердечнолегочной реанимации сомнительна.
Неотложные мероприятия при клинической смерти Ø Оживление ребенка с признаками остановки кровообращения и дыхания начинают немедленно, предельно быстро, в строгой последовательности, не теряя времени на выяснение причин его наступления, аускультацию и измерение АД Ø Фиксируют время наступления клинической смерти и момент начала реанимационных мероприятий Ø Вызывают реанимационную бригаду Ø По возможности выясняют, сколько минут прошло с предполагаемого момента развития клинической смерти. Если точно известно, что этот срок более 10 минут либо у пострадавшего есть ранние признаки биологической смерти (симптомы «кошачьего глаза» - после надавливания на глазное яблоко зрачок принимает и сохраняет веретенообразную горизонтальную форму и «тающей льдинки» - помутнение зрачка), то необходимость проведения сердечнолегочной реанимации сомнительна.
 «Правила АВС» по P. Safar ØПервый шаг А (Airways) – восстановление проходимости дыхательных путей ØВторой шаг В (Breath) – восстановление дыхания ØТретий шаг С (Circulation) – восстановление кровообращения.
«Правила АВС» по P. Safar ØПервый шаг А (Airways) – восстановление проходимости дыхательных путей ØВторой шаг В (Breath) – восстановление дыхания ØТретий шаг С (Circulation) – восстановление кровообращения.
 А (Airways) – восстановление проходимости дыхательных путей 1. Уложить больного на спину, на твердую поверхность 2. Очистить механически ротовую полость и глотку от 3. 4. слизи и рвотных масс Слегка запрокинуть голову, выпрямляя дыхательные пути (противопоказано при травме шейного отдела позвоночника), под шею кладут мягкий валик, сделанный из полотенца или простыни. Перелом шейных позвонков может быть заподозрен у пациента с травмой головы или другими повреждениями выше ключиц, сопровождающимися потерей сознания, или у больных, позвоночник которых подвергся неожиданным перегрузкам (ныряние, автомобильная травма) Выдвинуть нижнюю челюсть вперед и вверх, что предупреждает прилегания языка к задней стенке глотки и облегчает доступ воздуха.
А (Airways) – восстановление проходимости дыхательных путей 1. Уложить больного на спину, на твердую поверхность 2. Очистить механически ротовую полость и глотку от 3. 4. слизи и рвотных масс Слегка запрокинуть голову, выпрямляя дыхательные пути (противопоказано при травме шейного отдела позвоночника), под шею кладут мягкий валик, сделанный из полотенца или простыни. Перелом шейных позвонков может быть заподозрен у пациента с травмой головы или другими повреждениями выше ключиц, сопровождающимися потерей сознания, или у больных, позвоночник которых подвергся неожиданным перегрузкам (ныряние, автомобильная травма) Выдвинуть нижнюю челюсть вперед и вверх, что предупреждает прилегания языка к задней стенке глотки и облегчает доступ воздуха.
 В (Breath) – восстановление дыхания Начать ИВЛ экспираторными методами «изо рта в рот» - у детей старше года, «изо рта в рот и нос» - у детей до 1 года. Методика ИВЛ. • При дыхании «изо рта в рот и нос» оказывающий помощь левой рукой, положенной под шею больного, подтягивает его голову и затем после глубокого вдоха плотно охватывает губами рот и нос ребенка (не зажимая его) и с некоторым усилием вдувает воздух. Рот и нос ребенка можно закрыть марлевой салфеткой или носовым платком. Как только грудная клетка поднимется, вдувание воздуха прекращается. После этого рот отводят от лица ребенка, давая ему возможность пассивно выдохнуть. Соотношение продолжительности вдоха и выдоха 1: 2. Частота процедуры у детей первых лет жизни – 20 в минуту, у подростков – 15 в минуту. • При дыхании «изо рта в рот» реаниматор охватывает губами рот больного, а его нос зажимает правой рукой. При обоих способах существует опасность частичного попадания вдуваемого воздуха в желудок, с последующим его вздутием, регургитацией содержимого и аспирацией. • Облегчает ИВЛ введение S-образного воздуховода или прилегающей ротоносовой маски. К ним подключаются ручные дыхательные аппараты (мешок Ambu). Реаниматор левой рукой прижимает маску: носовую часть большим, подбородочную – остальными пальцами, ими же подтягивает подбородок больного кверху и кзади. Правой рукой сдавливает мешок до появления экскурсии грудной клетки – затем давление прекращают для обеспечения выдоха.
В (Breath) – восстановление дыхания Начать ИВЛ экспираторными методами «изо рта в рот» - у детей старше года, «изо рта в рот и нос» - у детей до 1 года. Методика ИВЛ. • При дыхании «изо рта в рот и нос» оказывающий помощь левой рукой, положенной под шею больного, подтягивает его голову и затем после глубокого вдоха плотно охватывает губами рот и нос ребенка (не зажимая его) и с некоторым усилием вдувает воздух. Рот и нос ребенка можно закрыть марлевой салфеткой или носовым платком. Как только грудная клетка поднимется, вдувание воздуха прекращается. После этого рот отводят от лица ребенка, давая ему возможность пассивно выдохнуть. Соотношение продолжительности вдоха и выдоха 1: 2. Частота процедуры у детей первых лет жизни – 20 в минуту, у подростков – 15 в минуту. • При дыхании «изо рта в рот» реаниматор охватывает губами рот больного, а его нос зажимает правой рукой. При обоих способах существует опасность частичного попадания вдуваемого воздуха в желудок, с последующим его вздутием, регургитацией содержимого и аспирацией. • Облегчает ИВЛ введение S-образного воздуховода или прилегающей ротоносовой маски. К ним подключаются ручные дыхательные аппараты (мешок Ambu). Реаниматор левой рукой прижимает маску: носовую часть большим, подбородочную – остальными пальцами, ими же подтягивает подбородок больного кверху и кзади. Правой рукой сдавливает мешок до появления экскурсии грудной клетки – затем давление прекращают для обеспечения выдоха.
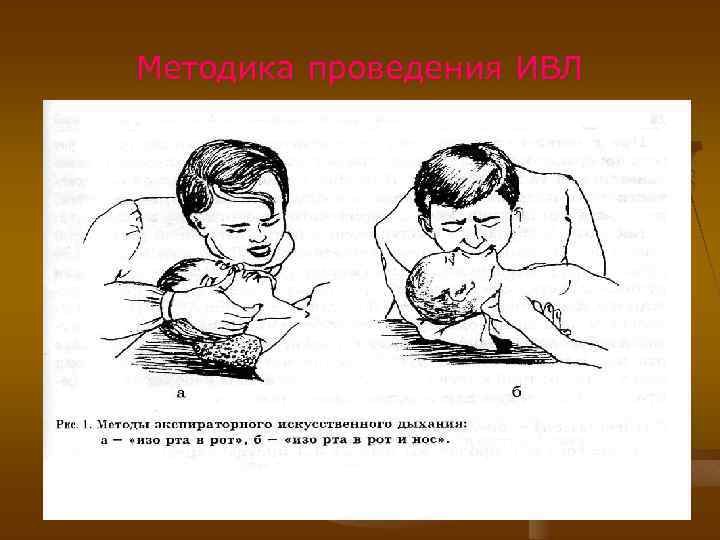 Методика проведения ИВЛ
Методика проведения ИВЛ
 С (Circulation) – восстановление кровообращения После того, как проведены первые 3 -4 вдувания воздуха, при отсутствии пульса на сонной или бедренной артерии, реаниматор наряду с продолжением ИВЛ должен приступить к непрямому массажу сердца. Методика непрямого массажа сердца. Больной лежит на спине на жесткой поверхности. Реанимирующий справа или слева от него, выбрав соответствующее возрасту ребенка положение рук, проводит ритмичные надавливания с возрастной частотой на грудную клетку, соизмеряя силу нажима с упругостью грудной клетки. Массаж сердца проводится до полного восстановления сердечного ритма, пульса на периферических артериях. В тех случаях, когда ИВЛ делают в сочетании с непрямым массажем сердца, рекомендуется делать одно вдувание через каждые 4 -5 сжатий грудной клетки. Если реаниматор один, то нужно делать 2 вдувания подряд, а затем 10 -12 сжатий грудной клетки. Состояние ребенка повторно оценивается через 1 минуту после начала реанимации и затем каждые 2 -3 минуты.
С (Circulation) – восстановление кровообращения После того, как проведены первые 3 -4 вдувания воздуха, при отсутствии пульса на сонной или бедренной артерии, реаниматор наряду с продолжением ИВЛ должен приступить к непрямому массажу сердца. Методика непрямого массажа сердца. Больной лежит на спине на жесткой поверхности. Реанимирующий справа или слева от него, выбрав соответствующее возрасту ребенка положение рук, проводит ритмичные надавливания с возрастной частотой на грудную клетку, соизмеряя силу нажима с упругостью грудной клетки. Массаж сердца проводится до полного восстановления сердечного ритма, пульса на периферических артериях. В тех случаях, когда ИВЛ делают в сочетании с непрямым массажем сердца, рекомендуется делать одно вдувание через каждые 4 -5 сжатий грудной клетки. Если реаниматор один, то нужно делать 2 вдувания подряд, а затем 10 -12 сжатий грудной клетки. Состояние ребенка повторно оценивается через 1 минуту после начала реанимации и затем каждые 2 -3 минуты.
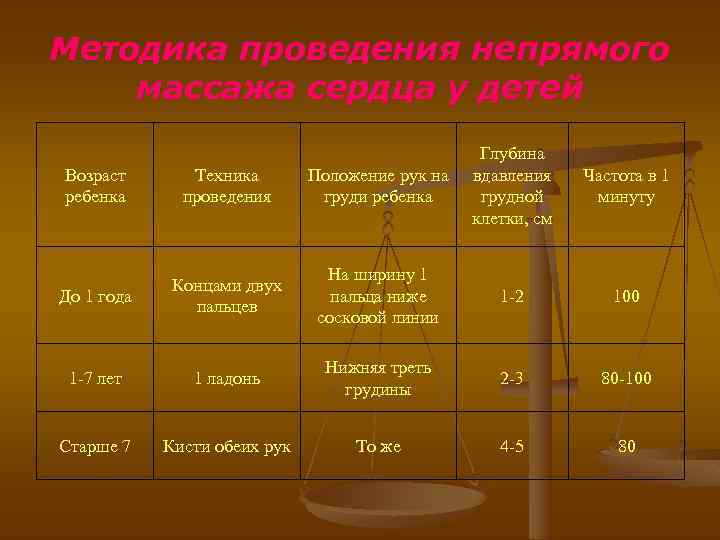 Методика проведения непрямого массажа сердца у детей Возраст ребенка Техника проведения Положение рук на груди ребенка Глубина вдавления грудной клетки, см До 1 года Концами двух пальцев На ширину 1 пальца ниже сосковой линии 1 -2 100 1 -7 лет 1 ладонь Нижняя треть грудины 2 -3 80 -100 Старше 7 Кисти обеих рук То же 4 -5 80 Частота в 1 минуту
Методика проведения непрямого массажа сердца у детей Возраст ребенка Техника проведения Положение рук на груди ребенка Глубина вдавления грудной клетки, см До 1 года Концами двух пальцев На ширину 1 пальца ниже сосковой линии 1 -2 100 1 -7 лет 1 ладонь Нижняя треть грудины 2 -3 80 -100 Старше 7 Кисти обеих рук То же 4 -5 80 Частота в 1 минуту
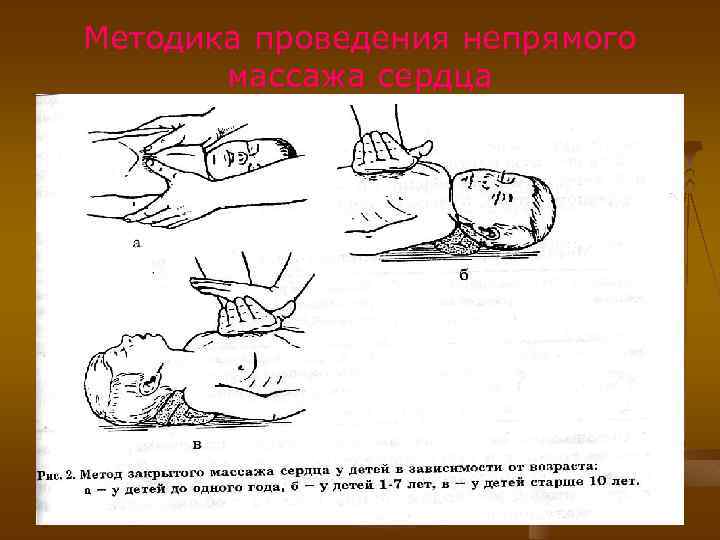 Методика проведения непрямого массажа сердца
Методика проведения непрямого массажа сердца
 Критерии эффективности ИВЛ и непрямого массажа сердца n Оценка движение грудной клетки: глубина дыхания, равномерное участие грудной клетки в дыхании n Проверка передачи массирующих движений грудной клетки по пульсу на сонных и лучевых артериях n Повышение АД до 50 -70 мм рт ст n Уменьшение степени цианоза кожи и слизистых n Сужение ранее расширенных зрачков и появление реакции на свет n Возобновление самостоятельных вдохов и сердечных сокращений
Критерии эффективности ИВЛ и непрямого массажа сердца n Оценка движение грудной клетки: глубина дыхания, равномерное участие грудной клетки в дыхании n Проверка передачи массирующих движений грудной клетки по пульсу на сонных и лучевых артериях n Повышение АД до 50 -70 мм рт ст n Уменьшение степени цианоза кожи и слизистых n Сужение ранее расширенных зрачков и появление реакции на свет n Возобновление самостоятельных вдохов и сердечных сокращений
 Дальнейшие мероприятия по поддержанию жизни Ø Если сердцебиение не восстанавливается, не прекращая проведения ИВЛ и непрямого массажа сердца, обеспечить доступ к периферической вене и ввести в/в (при интубации можно эндотрахеально удвоенные дозы препаратов): Ø Ø Ø 0, 1% р-р адреналина 0, 01 мл/кг (0, 01 мг/кг) 0, 1% р-р атропина 0, 01 - 0, 02 мл/кг (0, 01 -0, 02 мг/кг) При необходимости повторно ввести препараты через 5 минут. 4% р-р бикарбоната натрия 2 мл/кг (1 ммоль/кг). Показано в случаях продолжительной сердечно-легочной реанимации или если известно, что остановка кровообращения произошла на фоне метаболического ацидоза. Оксигенотерапия 100% кислородом через лицевую маску или носовой катетер При фибрилляции желудочков показана дефибрилляция (электрическая и медикаментозная)
Дальнейшие мероприятия по поддержанию жизни Ø Если сердцебиение не восстанавливается, не прекращая проведения ИВЛ и непрямого массажа сердца, обеспечить доступ к периферической вене и ввести в/в (при интубации можно эндотрахеально удвоенные дозы препаратов): Ø Ø Ø 0, 1% р-р адреналина 0, 01 мл/кг (0, 01 мг/кг) 0, 1% р-р атропина 0, 01 - 0, 02 мл/кг (0, 01 -0, 02 мг/кг) При необходимости повторно ввести препараты через 5 минут. 4% р-р бикарбоната натрия 2 мл/кг (1 ммоль/кг). Показано в случаях продолжительной сердечно-легочной реанимации или если известно, что остановка кровообращения произошла на фоне метаболического ацидоза. Оксигенотерапия 100% кислородом через лицевую маску или носовой катетер При фибрилляции желудочков показана дефибрилляция (электрическая и медикаментозная)
 Одышечно-цианотичный приступ Провоцирующие факторы : Ø Психоэмоциональное напряжение Ø Повышенная физическая активность Ø Интеркуррентные заболевания (сопровождающиеся дегидратацией) Ø Железодефицитная анемия Ø Синдром нервно-рефлекторной возбудимости при перинатальном поражении ЦНС и др.
Одышечно-цианотичный приступ Провоцирующие факторы : Ø Психоэмоциональное напряжение Ø Повышенная физическая активность Ø Интеркуррентные заболевания (сопровождающиеся дегидратацией) Ø Железодефицитная анемия Ø Синдром нервно-рефлекторной возбудимости при перинатальном поражении ЦНС и др.
 Клиническая картина Одышечно- цианотичный приступ характеризуется: Ø Внезапным началом Ø Беспокойством с усилением цианоза Ø Вынужденной позой (положение лежа на боку с приведенными к животу ногами или на корточках) Ø Аускультативно – тахикардия, шум стеноза легочной артерии не выслушивается Ø Продолжительность от нескольких минут до часов Ø В тяжелых случаях – судороги, потеря сознания
Клиническая картина Одышечно- цианотичный приступ характеризуется: Ø Внезапным началом Ø Беспокойством с усилением цианоза Ø Вынужденной позой (положение лежа на боку с приведенными к животу ногами или на корточках) Ø Аускультативно – тахикардия, шум стеноза легочной артерии не выслушивается Ø Продолжительность от нескольких минут до часов Ø В тяжелых случаях – судороги, потеря сознания
 Неотложная помощь Ø Успокоить ребенка, расстегнуть одежду, уложить на живот в коленолоктевое положение Ø Провести ингаляцию увлажненного кислорода через маску Ø При тяжелом приступе в/в вводятся: • 4% р-р натрия бикарбоната в дозе 4 -5 мл/кг медленно в течение 5 минут; можно повторить введение через 30 минут и в течение последующих 4 часов под контролем р. Н крови • 1% р-р морфина или промедола в дозе 0, 1 мл/год жизни, возможно п/к (детям старше 2 лет при отсутствии симптомов угнетения дыхания • При отсутствии эффекта осторожно ввести 0, 1% р-р обзидана в дозе 0, 1 -0, 2 мл/кг в 10 мл 20% раствора глюкозы - медленно, со скоростью 1 мл/мин Ø При судорогах ввести 20% р-р оксибутирата натрия 0, 25 -0, 5 мл/кг струйно медленно Ø При некупирующемся приступе и развитии гипоксемической комы – перевод на ИВЛ и экстренная паллиативная хирургическая операция (наложение аорто-легочного анастомоза) Противопоказаны сердечные гликозиды и диуретики! При неэффективности терапии показана госпитализация. При успешном оказании первой помощи больному назначается обзидан в дозе 0, 250, 5 мг/кг в сутки.
Неотложная помощь Ø Успокоить ребенка, расстегнуть одежду, уложить на живот в коленолоктевое положение Ø Провести ингаляцию увлажненного кислорода через маску Ø При тяжелом приступе в/в вводятся: • 4% р-р натрия бикарбоната в дозе 4 -5 мл/кг медленно в течение 5 минут; можно повторить введение через 30 минут и в течение последующих 4 часов под контролем р. Н крови • 1% р-р морфина или промедола в дозе 0, 1 мл/год жизни, возможно п/к (детям старше 2 лет при отсутствии симптомов угнетения дыхания • При отсутствии эффекта осторожно ввести 0, 1% р-р обзидана в дозе 0, 1 -0, 2 мл/кг в 10 мл 20% раствора глюкозы - медленно, со скоростью 1 мл/мин Ø При судорогах ввести 20% р-р оксибутирата натрия 0, 25 -0, 5 мл/кг струйно медленно Ø При некупирующемся приступе и развитии гипоксемической комы – перевод на ИВЛ и экстренная паллиативная хирургическая операция (наложение аорто-легочного анастомоза) Противопоказаны сердечные гликозиды и диуретики! При неэффективности терапии показана госпитализация. При успешном оказании первой помощи больному назначается обзидан в дозе 0, 250, 5 мг/кг в сутки.
 Острая сердечная недостаточность Клинические варианты острой сердечной недостаточности Ø с застойным типом гемодинамики: - правожелудочковая (венозный застой в большом круге кровообращения); - левожелудочковая (сердечная астма, отек легких); Ø с гипокинетическим типом гемодинамики (синдром малого выброса - кардиогенный шок); Ø гипоксемический криз (одышечноцианотический приступ).
Острая сердечная недостаточность Клинические варианты острой сердечной недостаточности Ø с застойным типом гемодинамики: - правожелудочковая (венозный застой в большом круге кровообращения); - левожелудочковая (сердечная астма, отек легких); Ø с гипокинетическим типом гемодинамики (синдром малого выброса - кардиогенный шок); Ø гипоксемический криз (одышечноцианотический приступ).
 КАРДИОГЕННЫЙ ШОК (синдром малого сердечного выброса) Кардиогенный шок - клинический синдром, характеризующийся артериальной гипотензией и признаками резкого ухудшения микроциркуляции и перфузии тканей, в том числе кровоснабжения мозга и почек (заторможенность или возбуждение, падение диуреза, холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи); синусовая тахикардия носит компенсаторный характер.
КАРДИОГЕННЫЙ ШОК (синдром малого сердечного выброса) Кардиогенный шок - клинический синдром, характеризующийся артериальной гипотензией и признаками резкого ухудшения микроциркуляции и перфузии тканей, в том числе кровоснабжения мозга и почек (заторможенность или возбуждение, падение диуреза, холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи); синусовая тахикардия носит компенсаторный характер.
 Причины кардиогенного шока • острая ишемия миокарда • инфекционные и токсические кардиты, кардиомиопатии • обструкция венозного притока к сердцу или сердечного выброса (обструктивный шок) при заболеваниях перикарда (тампонаде перикарда) • напряженный пневмоторакс • острая обтурация атриовентрикулярного отверстия миксомой предсердия • разрыв хорд, клапанов сердца • массивная тромбоэмболия легочной артерии и др. • особый клинический вариант - аритмический шок вследствии падения минутного объема кровообращения (тахикардии/тахиаритмии или брадикардии/брадиаритмии)
Причины кардиогенного шока • острая ишемия миокарда • инфекционные и токсические кардиты, кардиомиопатии • обструкция венозного притока к сердцу или сердечного выброса (обструктивный шок) при заболеваниях перикарда (тампонаде перикарда) • напряженный пневмоторакс • острая обтурация атриовентрикулярного отверстия миксомой предсердия • разрыв хорд, клапанов сердца • массивная тромбоэмболия легочной артерии и др. • особый клинический вариант - аритмический шок вследствии падения минутного объема кровообращения (тахикардии/тахиаритмии или брадикардии/брадиаритмии)
 Диагностика на догоспитальном этапе § прогрессирующее падение систолического артериального давления; § уменьшение пульсового давления - менее 20 мм рт. ст. ; § признаки нарушения микроциркуляции и перфузии тканей - падение диуреза менее 20 мл/ч, холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи, в ряде случаев - спавшиеся периферические вены.
Диагностика на догоспитальном этапе § прогрессирующее падение систолического артериального давления; § уменьшение пульсового давления - менее 20 мм рт. ст. ; § признаки нарушения микроциркуляции и перфузии тканей - падение диуреза менее 20 мл/ч, холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи, в ряде случаев - спавшиеся периферические вены.
 Неотложная помощь 1. Устранение основной причины: купирование нарушений ритма сердца, болевого синдрома. При выраженном болевом синдроме ввести: § фентанил в дозе 0, 01 мг/кг или 1% промедол в дозе 0, 1 мл/год жизни внутривенно струйно. § детям первых двух лет ненаркотические анальгетики баралгин или 50% раствор анальгина в дозе 0, 1 -0, 2 мл/год жизни. § при наличии психомоторного возбуждения назначить 0, 5% раствор диазепама (седуксен, реланиум) в дозе 0, 1 -0, 3 мг/кг внутривенно струйно. 2. При отсутствии признаков застойной сердечной недостаточности (одышки, влажных хрипов в задне-нижних отделах легких) больному необходимо придать горизонтальное положение. 3. При развернутой клинической картине шока и отсутствии признаков застойной сердечной недостаточности терапию начинают с внутривенного введения жидкости под контролем артериального давления, ЧСС, частоты дыханий и аускультативной картины легких: n реополиглюкин в дозе 5 -8 мл/кг + 10% раствор глюкозы и 0, 9% раствор хлорида натрия в дозе 50 мл/кг в соотношении 2 к 1 с добавлением кокарбоксилазы и 7, 5% раствора калия хлорида в дозе 2 ммоль/кг массы тела.
Неотложная помощь 1. Устранение основной причины: купирование нарушений ритма сердца, болевого синдрома. При выраженном болевом синдроме ввести: § фентанил в дозе 0, 01 мг/кг или 1% промедол в дозе 0, 1 мл/год жизни внутривенно струйно. § детям первых двух лет ненаркотические анальгетики баралгин или 50% раствор анальгина в дозе 0, 1 -0, 2 мл/год жизни. § при наличии психомоторного возбуждения назначить 0, 5% раствор диазепама (седуксен, реланиум) в дозе 0, 1 -0, 3 мг/кг внутривенно струйно. 2. При отсутствии признаков застойной сердечной недостаточности (одышки, влажных хрипов в задне-нижних отделах легких) больному необходимо придать горизонтальное положение. 3. При развернутой клинической картине шока и отсутствии признаков застойной сердечной недостаточности терапию начинают с внутривенного введения жидкости под контролем артериального давления, ЧСС, частоты дыханий и аускультативной картины легких: n реополиглюкин в дозе 5 -8 мл/кг + 10% раствор глюкозы и 0, 9% раствор хлорида натрия в дозе 50 мл/кг в соотношении 2 к 1 с добавлением кокарбоксилазы и 7, 5% раствора калия хлорида в дозе 2 ммоль/кг массы тела.
 4. Увеличение сердечного выброса достигается: - назначением допамина (6 -9 мг/кг/мин), обладающего положительным инотропным действием. Инфузия допамина проводится в отделении реанимации под непрерывным мониторным контролем с помощью дозатора в течение 24 -48 ч. Учитывая возможный тахикардитический и аритмогенный эффект допамина, препарат применяется очень короткими курсами, только в крайне тяжелых случаях и при полном истощении симпатико-адреналовой системы, при нарастании ОСН до III степени. - введением препаратов, обладающих положительным хронотропным действием: адреналин, норадреналин (0, 05 -0, 2 мкг/кг/мин). 5. При отсутствии эффекта от допамина или невозможность его использования в связи с тахикардией, аритмией назначается - добутамин ( 250 мг препарата разводится в 500 мл 5%-ного раствора глюкозы) в дозе 2, 5 мкг/кг/мин с увеличением каждые 15 -30 мин на 2, 5 мкг/кг/мин до получения эффекта, побочного действия или достижения дозы 10 мкг/кг/мин.
4. Увеличение сердечного выброса достигается: - назначением допамина (6 -9 мг/кг/мин), обладающего положительным инотропным действием. Инфузия допамина проводится в отделении реанимации под непрерывным мониторным контролем с помощью дозатора в течение 24 -48 ч. Учитывая возможный тахикардитический и аритмогенный эффект допамина, препарат применяется очень короткими курсами, только в крайне тяжелых случаях и при полном истощении симпатико-адреналовой системы, при нарастании ОСН до III степени. - введением препаратов, обладающих положительным хронотропным действием: адреналин, норадреналин (0, 05 -0, 2 мкг/кг/мин). 5. При отсутствии эффекта от допамина или невозможность его использования в связи с тахикардией, аритмией назначается - добутамин ( 250 мг препарата разводится в 500 мл 5%-ного раствора глюкозы) в дозе 2, 5 мкг/кг/мин с увеличением каждые 15 -30 мин на 2, 5 мкг/кг/мин до получения эффекта, побочного действия или достижения дозы 10 мкг/кг/мин.
 6. Если увеличение объема вводимой жидкости не приводит к повышению сердечного выброса, причиной его снижения может быть большая постнагрузка - используется нитропруссид натрия (0, 50, 8 мкг/кг/мин); или уменьшение сократимости миокарда - назначаются сердечные гликозиды. 7. При наличии признаков застойной сердечной недостаточности, применении инотропных средств из группы прессорных аминов вводятся периферические вазодилататоры - нитраты (нитроглицерин). 8. Вводится 3% раствор преднизолона в дозе 3 -5 мг/кг внутривенно струйно. 9. При отсутствии противопоказаний с целью коррекции микроциркуляторных нарушений, при длительно некупирующемся шоке, назначают гепарин. 10. Оксигенотерапия. 11. Госпитализация в отделение интенсивной терапии.
6. Если увеличение объема вводимой жидкости не приводит к повышению сердечного выброса, причиной его снижения может быть большая постнагрузка - используется нитропруссид натрия (0, 50, 8 мкг/кг/мин); или уменьшение сократимости миокарда - назначаются сердечные гликозиды. 7. При наличии признаков застойной сердечной недостаточности, применении инотропных средств из группы прессорных аминов вводятся периферические вазодилататоры - нитраты (нитроглицерин). 8. Вводится 3% раствор преднизолона в дозе 3 -5 мг/кг внутривенно струйно. 9. При отсутствии противопоказаний с целью коррекции микроциркуляторных нарушений, при длительно некупирующемся шоке, назначают гепарин. 10. Оксигенотерапия. 11. Госпитализация в отделение интенсивной терапии.
 Острая застойная левожелудочковая недостаточность Основные причины острой левожелудочковой недостаточности: 1. Заболевания миокарда в стадии декомпенсации (миокардиты, кардиомиопатии различного генеза). 2. Гемодинамическая перегрузка объемом левых отделов сердца при пороках сердца: дефектах межпредсердной и межжелудочковой перегородок; открытом аортальном протоке; недостаточности аортального и митрального клапанов, стенозе аорты, коарктации аорты и др. . 3. Гемодинамическая перегрузка давлением левых отделов сердца при пороках сердца: коарктации аорты; стенозах митрального и аортального клапанов; гипертрофической кардиомиопатии; опухолях сердца; злокачественной артериальной гипертензии. 4. Нарушения ритма сердца (пароксизмальная тахикардия, мерцательная аритмия).
Острая застойная левожелудочковая недостаточность Основные причины острой левожелудочковой недостаточности: 1. Заболевания миокарда в стадии декомпенсации (миокардиты, кардиомиопатии различного генеза). 2. Гемодинамическая перегрузка объемом левых отделов сердца при пороках сердца: дефектах межпредсердной и межжелудочковой перегородок; открытом аортальном протоке; недостаточности аортального и митрального клапанов, стенозе аорты, коарктации аорты и др. . 3. Гемодинамическая перегрузка давлением левых отделов сердца при пороках сердца: коарктации аорты; стенозах митрального и аортального клапанов; гипертрофической кардиомиопатии; опухолях сердца; злокачественной артериальной гипертензии. 4. Нарушения ритма сердца (пароксизмальная тахикардия, мерцательная аритмия).
 Стадии острой левожелудочковой недостаточности I стадия – интерстициальная (сердечная астма) Жидкость из сосудистого русла пропотевает в интерстициальную (межуточную) ткань, имеет место интерстициальный отек легких. II стадия – альвеолярная (отек легких) Жидкость из интерстициального пространства переходит в альвеолы.
Стадии острой левожелудочковой недостаточности I стадия – интерстициальная (сердечная астма) Жидкость из сосудистого русла пропотевает в интерстициальную (межуточную) ткань, имеет место интерстициальный отек легких. II стадия – альвеолярная (отек легких) Жидкость из интерстициального пространства переходит в альвеолы.
 Клиническая картина острой левожелудочковой недостаточности Сердечная астма проявляется: приступами удушья, ортопноэ, чаще в ночные (предутренние) часы; иногда - дыханием Чейна-Стокса, кашлем (вначале сухим, а затем с отделением мокроты, что не приносит облегчения, позже - пенистой мокротой, нередко окрашенной в розовый цвет), Ø бледностью, акроцианозом, гипергидрозом, Ø возбуждением, страхом смерти, Ø хрипы вначале могут не выслушиваться или определяется скудное количество мелкопузырчатых хрипов над нижними отделами легких; возможна картина умеренной бронхообструкции с удлинением выдоха, сухими хрипами и признаками эмфиземы легких. Ø Ø Ø острым расширением сердца влево, появлением систолического шума на верхушке сердца, протодиастолическим ритмом галопа, акцентом II тона на легочной артерии, другими признакми нагрузки на правое сердце вплоть до картины правожелудочковой недостаточности, Ø артериальное давление может быть нормальным, повышенным или пониженным. Ø постоянный симптом - нарастающая тахикардия с изменением соотношения ЧСС и ЧДД более 3: 1. Ø Ø
Клиническая картина острой левожелудочковой недостаточности Сердечная астма проявляется: приступами удушья, ортопноэ, чаще в ночные (предутренние) часы; иногда - дыханием Чейна-Стокса, кашлем (вначале сухим, а затем с отделением мокроты, что не приносит облегчения, позже - пенистой мокротой, нередко окрашенной в розовый цвет), Ø бледностью, акроцианозом, гипергидрозом, Ø возбуждением, страхом смерти, Ø хрипы вначале могут не выслушиваться или определяется скудное количество мелкопузырчатых хрипов над нижними отделами легких; возможна картина умеренной бронхообструкции с удлинением выдоха, сухими хрипами и признаками эмфиземы легких. Ø Ø Ø острым расширением сердца влево, появлением систолического шума на верхушке сердца, протодиастолическим ритмом галопа, акцентом II тона на легочной артерии, другими признакми нагрузки на правое сердце вплоть до картины правожелудочковой недостаточности, Ø артериальное давление может быть нормальным, повышенным или пониженным. Ø постоянный симптом - нарастающая тахикардия с изменением соотношения ЧСС и ЧДД более 3: 1. Ø Ø
 Кардиогенный отек легких проявляется: Ø беспокойством, в последующем может быть нарушение сознания, Ø бледностью, цианозом, холодным липким потом, Ø кашлем с выделением пенистой мокроты розового цвета, возможны прожилки крови, Ø шумным, клокочущим дыханием, Ø большим количеством влажных мелко- и среднепузырчатых хрипов в легких, появляющихся вначале паравертебрально, а затем над всеми остальными отделами грудной клетки, Ø возможно развитие олигоанурии.
Кардиогенный отек легких проявляется: Ø беспокойством, в последующем может быть нарушение сознания, Ø бледностью, цианозом, холодным липким потом, Ø кашлем с выделением пенистой мокроты розового цвета, возможны прожилки крови, Ø шумным, клокочущим дыханием, Ø большим количеством влажных мелко- и среднепузырчатых хрипов в легких, появляющихся вначале паравертебрально, а затем над всеми остальными отделами грудной клетки, Ø возможно развитие олигоанурии.
 • • • Лечение острой застойной левожелудочковой недостаточности придать больному возвышенное положение (при невыраженной картине застоя - приподнятый головной конец, при развернутом отеке легких - сидячее положение со спущенными ногами); эти мероприятия не выполняются при выраженной артериальной гипотензии. обеспечить проходимость верхних дыхательных путей, удалив изо рта слизь марлевым тампоном. фуросемид внутривенно болюсно, доза препарата 2 -4 мг/кг. нитроглицерин в/в капельно в дозе 0, 1 -0, 7 мкг/мин при тяжелом застое в малом круге кровообращения при отсутствии артериальной гипотензии, под тщательным контролем артериального давления и ЧСС. Противопоказаниями к применению нитратов являются артериальная гипотензия и гиповолемия, перикардиальная констрикция и тампонада сердца, обструкция легочной артерии, неадекватная церебральная перфузия. При нерезко выраженном застое в легких нитроглицерин можно назначить по ¼ -1 таблетке под язык. при бурно прогрессирующем отеке легких, невозможности лекарственной терапии накладываются жгуты на 2 -3 конечности (верхняя треть плеча или бедра) на 15 -20 минут, с повторением процедуры через 20 -30 минут. Непременное условие - сохранение пульса на артерии дистальнее жгута.
• • • Лечение острой застойной левожелудочковой недостаточности придать больному возвышенное положение (при невыраженной картине застоя - приподнятый головной конец, при развернутом отеке легких - сидячее положение со спущенными ногами); эти мероприятия не выполняются при выраженной артериальной гипотензии. обеспечить проходимость верхних дыхательных путей, удалив изо рта слизь марлевым тампоном. фуросемид внутривенно болюсно, доза препарата 2 -4 мг/кг. нитроглицерин в/в капельно в дозе 0, 1 -0, 7 мкг/мин при тяжелом застое в малом круге кровообращения при отсутствии артериальной гипотензии, под тщательным контролем артериального давления и ЧСС. Противопоказаниями к применению нитратов являются артериальная гипотензия и гиповолемия, перикардиальная констрикция и тампонада сердца, обструкция легочной артерии, неадекватная церебральная перфузия. При нерезко выраженном застое в легких нитроглицерин можно назначить по ¼ -1 таблетке под язык. при бурно прогрессирующем отеке легких, невозможности лекарственной терапии накладываются жгуты на 2 -3 конечности (верхняя треть плеча или бедра) на 15 -20 минут, с повторением процедуры через 20 -30 минут. Непременное условие - сохранение пульса на артерии дистальнее жгута.
 Лечение острой застойной левожелудочковой недостаточности (продолжение) Ø глюкокортикоиды с целью уменьшения проницаемости альвеолярнокапиллярных мембран (преднизолон 2 -3 мг/кг). Ø "пеногасители" - пары спирта, который наливают в увлажнитель (33%), пропуская через него кислород, подаваемый больному через носовой катетер или дыхательную маску с начальной скоростью 2 -3 л/мин, затем - со скоростью 6 -8 л/мин. Ø при пониженном АД и гипокинетическом варианте (миокардиальной недостаточности) кардиотонические средства: сердечные гликозиды (строфантин, коргликон, дигоксин и др. ), симпатомиметические амины (дофамин 2 -5 мкг/кг/мин. ), поляризующая смесь (10% раствор глюкозы 5 мл/кг, панангин 0, 5 -1, 0 мл/год жизни, инсулин - 1 ЕД на 5 г сухой глюкозы) в/в капельно. • • • Ø Ø • • • Ø при декомпенсированной СН при развитии острой левожелудочковой недостаточности, предотеке легких внутривенно капельно сердечные гликозиды короткого действия (строфантин или коргликон). Препараты вводятся внутривенно медленно капельно; дозировка представлена в таблице. при гиперкинетическом типе кровообращения со стойким повышением АД сердечные гликозиды не показаны; назначают ганглиоблокаторы: 5% раствор пентамина детям 1 -3 лет в дозе 1 -3 мг/кг, старше 3 лет - 0, 5 -1 мг/кг или 2% раствор бензогексония детям 1 -3 лет в дозе 0, 5 -1, 5 мг/кг, старше 3 лет - 0, 25 -0, 5 мг/кг, дроперидол (0, 25% раствор в дозе 0, 1 мл/кг). Препараты применяются однократно; При отсутствии противопоказаний с целью коррекции микроциркуляторных нарушений, особенно при длительно некупирующемся отеке легких, показано назначение гепарина.
Лечение острой застойной левожелудочковой недостаточности (продолжение) Ø глюкокортикоиды с целью уменьшения проницаемости альвеолярнокапиллярных мембран (преднизолон 2 -3 мг/кг). Ø "пеногасители" - пары спирта, который наливают в увлажнитель (33%), пропуская через него кислород, подаваемый больному через носовой катетер или дыхательную маску с начальной скоростью 2 -3 л/мин, затем - со скоростью 6 -8 л/мин. Ø при пониженном АД и гипокинетическом варианте (миокардиальной недостаточности) кардиотонические средства: сердечные гликозиды (строфантин, коргликон, дигоксин и др. ), симпатомиметические амины (дофамин 2 -5 мкг/кг/мин. ), поляризующая смесь (10% раствор глюкозы 5 мл/кг, панангин 0, 5 -1, 0 мл/год жизни, инсулин - 1 ЕД на 5 г сухой глюкозы) в/в капельно. • • • Ø Ø • • • Ø при декомпенсированной СН при развитии острой левожелудочковой недостаточности, предотеке легких внутривенно капельно сердечные гликозиды короткого действия (строфантин или коргликон). Препараты вводятся внутривенно медленно капельно; дозировка представлена в таблице. при гиперкинетическом типе кровообращения со стойким повышением АД сердечные гликозиды не показаны; назначают ганглиоблокаторы: 5% раствор пентамина детям 1 -3 лет в дозе 1 -3 мг/кг, старше 3 лет - 0, 5 -1 мг/кг или 2% раствор бензогексония детям 1 -3 лет в дозе 0, 5 -1, 5 мг/кг, старше 3 лет - 0, 25 -0, 5 мг/кг, дроперидол (0, 25% раствор в дозе 0, 1 мл/кг). Препараты применяются однократно; При отсутствии противопоказаний с целью коррекции микроциркуляторных нарушений, особенно при длительно некупирующемся отеке легких, показано назначение гепарина.
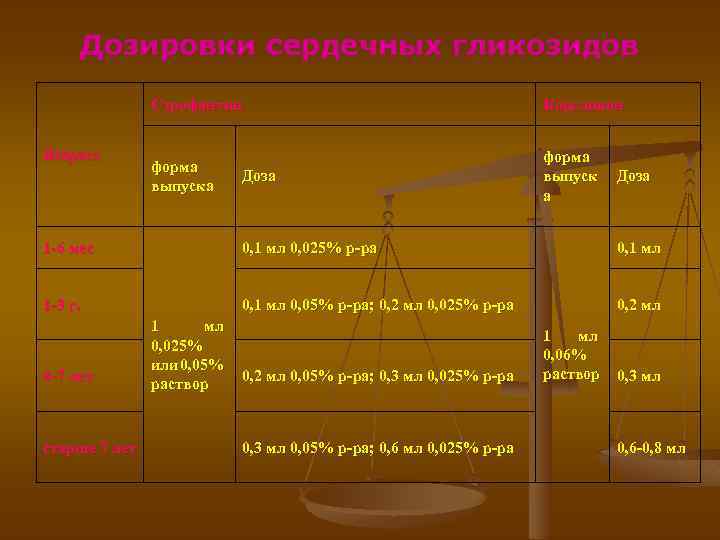 Дозировки сердечных гликозидов Строфантин Возраст Коргликон форма выпуска форма выпуск а Доза 1 -6 мес 0, 1 мл 0, 025% р-ра 0, 1 мл 1 -3 г. 0, 1 мл 0, 05% р-ра; 0, 2 мл 0, 025% р-ра 0, 2 мл 0, 05% р-ра; 0, 3 мл 0, 025% р-ра 1 мл 0, 06% раствор 0, 3 мл 4 -7 лет старше 7 лет 1 мл 0, 025% или 0, 05% раствор 0, 3 мл 0, 05% р-ра; 0, 6 мл 0, 025% р-ра 0, 6 -0, 8 мл
Дозировки сердечных гликозидов Строфантин Возраст Коргликон форма выпуска форма выпуск а Доза 1 -6 мес 0, 1 мл 0, 025% р-ра 0, 1 мл 1 -3 г. 0, 1 мл 0, 05% р-ра; 0, 2 мл 0, 025% р-ра 0, 2 мл 0, 05% р-ра; 0, 3 мл 0, 025% р-ра 1 мл 0, 06% раствор 0, 3 мл 4 -7 лет старше 7 лет 1 мл 0, 025% или 0, 05% раствор 0, 3 мл 0, 05% р-ра; 0, 6 мл 0, 025% р-ра 0, 6 -0, 8 мл
 Острая правожелудочковая недостаточность является результатом резкой перегрузки правых отделов сердца. Причины: Øтромбоэмболии ствола легочной артерии и ее ветвей, Øврожденные пороки сердца (стеноз легочной артерии, аномалия Эбштейна и др. ), Øтяжелый приступ бронхиальной астмы
Острая правожелудочковая недостаточность является результатом резкой перегрузки правых отделов сердца. Причины: Øтромбоэмболии ствола легочной артерии и ее ветвей, Øврожденные пороки сердца (стеноз легочной артерии, аномалия Эбштейна и др. ), Øтяжелый приступ бронхиальной астмы
 Клиническая картина острой правожелудочковой недостаточности • • • развивается внезапно чувство удушья, стеснения за грудиной, боли в области сердца, резкая слабость цианоз, холодный пот пульс слабого наполнения, значительно учащается артериальное давление снижено набухание шейных вен и печени; симптом Куссмауля (набухание яремных вен на вдохе); интенсивные боли в правом подреберье; Возможно появление отеков в нижних отделах тела (при длительном горизонтальном положении - на спине или боку). ЭКГ-признаки острой перегрузки правого желудочка (тип SI-QIII, возрастание зубца R в отве-дениях V 1, 2 и формирование глубокого зубца S в отведениях V 4 -6, депрессия ST в I, II, a. VL и подъем ST в III, a. VF, а также в отведениях V 1, 2; возможно формирование блокады правой ножки пучка Гиса, отрицательных зубцов T в отведениях III, a. VF, V 1 -4) и признаки перегрузки правого предсердия (высокие остроконечные зубцы PII, III). Уменьшение давления наполнения левого желудочка вследствие правожелудочковой недостаточности может привести к падению минутного объема левого желудочка и развитию артериальной гипотензии, вплоть до картины кардиогенного шока
Клиническая картина острой правожелудочковой недостаточности • • • развивается внезапно чувство удушья, стеснения за грудиной, боли в области сердца, резкая слабость цианоз, холодный пот пульс слабого наполнения, значительно учащается артериальное давление снижено набухание шейных вен и печени; симптом Куссмауля (набухание яремных вен на вдохе); интенсивные боли в правом подреберье; Возможно появление отеков в нижних отделах тела (при длительном горизонтальном положении - на спине или боку). ЭКГ-признаки острой перегрузки правого желудочка (тип SI-QIII, возрастание зубца R в отве-дениях V 1, 2 и формирование глубокого зубца S в отведениях V 4 -6, депрессия ST в I, II, a. VL и подъем ST в III, a. VF, а также в отведениях V 1, 2; возможно формирование блокады правой ножки пучка Гиса, отрицательных зубцов T в отведениях III, a. VF, V 1 -4) и признаки перегрузки правого предсердия (высокие остроконечные зубцы PII, III). Уменьшение давления наполнения левого желудочка вследствие правожелудочковой недостаточности может привести к падению минутного объема левого желудочка и развитию артериальной гипотензии, вплоть до картины кардиогенного шока
 Лечение острой застойной правожелудочковой недостаточности Проводят с учетом причины, способствующей развитию острой перегрузки правого желудочка. § Придать больному возвышенное положение тела в постели. § Оксигенотерапия. § Ввести 2% раствор лазикса в дозе 2 -3 мг/кг внутривенно струйно. § Ввести 3% раствор преднизолона в дозе 3 -5 мг/кг внутривенно струйно. § Ввести 2, 4% раствор эуфиллина в дозе 2 -4 мг/кг внутривенно струйно медленно в 20 -40 мл физраствора. § При болевом синдроме и выраженном психомоторном возбуждении ввести 1% раствор промедола в дозе 1 мг/год жизни. § При ВПС применяют сердечные гликозиды в малых дозах и диуретики внутривенно. § Больным с тромбоэмболией легочной артерии назначают гепарин (20 -400 ЕД/кг в сутки внутривенно 4 -6 раз в день под контролем коагулограммы) и фибринолитические средства (стрептокиназа), дипиридамол (5 -10 мг/кг внутривенно). § Эффективны периферические вазодилататоры (нитроглицерин и нитропруссид внутривенно или нитроглицерин внутрь), которые, способствуя депонированию крови на периферии, могут улучшить функцию правого желудочка.
Лечение острой застойной правожелудочковой недостаточности Проводят с учетом причины, способствующей развитию острой перегрузки правого желудочка. § Придать больному возвышенное положение тела в постели. § Оксигенотерапия. § Ввести 2% раствор лазикса в дозе 2 -3 мг/кг внутривенно струйно. § Ввести 3% раствор преднизолона в дозе 3 -5 мг/кг внутривенно струйно. § Ввести 2, 4% раствор эуфиллина в дозе 2 -4 мг/кг внутривенно струйно медленно в 20 -40 мл физраствора. § При болевом синдроме и выраженном психомоторном возбуждении ввести 1% раствор промедола в дозе 1 мг/год жизни. § При ВПС применяют сердечные гликозиды в малых дозах и диуретики внутривенно. § Больным с тромбоэмболией легочной артерии назначают гепарин (20 -400 ЕД/кг в сутки внутривенно 4 -6 раз в день под контролем коагулограммы) и фибринолитические средства (стрептокиназа), дипиридамол (5 -10 мг/кг внутривенно). § Эффективны периферические вазодилататоры (нитроглицерин и нитропруссид внутривенно или нитроглицерин внутрь), которые, способствуя депонированию крови на периферии, могут улучшить функцию правого желудочка.
 Острая сосудистая недостаточность - патологическое состояние, характеризующееся снижением тонуса гладкой мускулатуры сосудистых стенок, что приводит к несоответствию ОЦК и емкости сосудистого русла (феномен гиповолемии).
Острая сосудистая недостаточность - патологическое состояние, характеризующееся снижением тонуса гладкой мускулатуры сосудистых стенок, что приводит к несоответствию ОЦК и емкости сосудистого русла (феномен гиповолемии).
 Обморок (синкопе) Синкопе – кратковременная потеря сознания с утратой мышечного тонуса вследствие преходящих нарушений мозгового кровообращения. Причины: § Нарушение нервной регуляции сосудов (вазовагальные, ортостатические, синокаротидные, рефлекторные, ситуационные) § Кардиогенные (бради-, тахиаритмии, механическое препятствие кровотоку на уровне сердца или крупных сосудов) § Гипогликемические § Цереброваскулярные и др.
Обморок (синкопе) Синкопе – кратковременная потеря сознания с утратой мышечного тонуса вследствие преходящих нарушений мозгового кровообращения. Причины: § Нарушение нервной регуляции сосудов (вазовагальные, ортостатические, синокаротидные, рефлекторные, ситуационные) § Кардиогенные (бради-, тахиаритмии, механическое препятствие кровотоку на уровне сердца или крупных сосудов) § Гипогликемические § Цереброваскулярные и др.
 Неотложная помощь при обмороке § § § § Уложить ребенка горизонтально, приподняв ножной конец на 40 -500. Обеспечить доступ свежего воздуха. Рефлекторные воздействия: § § § Обрызгать лицо водой Дать вдохнуть пары нашатырного спирта При выходе из этого состояния дать выпить горячий сладкий чай. При затянувшемся синкопе: 10% раствор кофеина-бензоата натрия 0, 1 мл/год жизни п/к или в/м Раствор кордиамина 0, 1 мл/ год жизни п/к При выраженной артериальной гипотензии 1% раствор мезатона 0, 1 мл/ год жизни в/в струйно. При гипогликемии ввести 20 -40% раствор глюкозы 2 мл/кг в/в струйно. При выраженной брадикардии и приступе Морганьи-Эдамса. Стокса: непрямой массаж сердца, 0, 1% раствор атропина 0, 01 мл/кг в/в струйно.
Неотложная помощь при обмороке § § § § Уложить ребенка горизонтально, приподняв ножной конец на 40 -500. Обеспечить доступ свежего воздуха. Рефлекторные воздействия: § § § Обрызгать лицо водой Дать вдохнуть пары нашатырного спирта При выходе из этого состояния дать выпить горячий сладкий чай. При затянувшемся синкопе: 10% раствор кофеина-бензоата натрия 0, 1 мл/год жизни п/к или в/м Раствор кордиамина 0, 1 мл/ год жизни п/к При выраженной артериальной гипотензии 1% раствор мезатона 0, 1 мл/ год жизни в/в струйно. При гипогликемии ввести 20 -40% раствор глюкозы 2 мл/кг в/в струйно. При выраженной брадикардии и приступе Морганьи-Эдамса. Стокса: непрямой массаж сердца, 0, 1% раствор атропина 0, 01 мл/кг в/в струйно.
 Коллапс n n n Коллапс – угрожающая жизни острая сосудистая недостаточность, характеризующаяся резким снижением сосудистого тонуса, уменьшением ОЦК, признаками гипоксии мозга и угнетением жизненно важных функций. Причины: Тяжелое течение острой инфекционной патологии Острая надпочечниковая недостаточность Передозировка гипотензивных средств. Острая кровопотеря. Тяжелая травма.
Коллапс n n n Коллапс – угрожающая жизни острая сосудистая недостаточность, характеризующаяся резким снижением сосудистого тонуса, уменьшением ОЦК, признаками гипоксии мозга и угнетением жизненно важных функций. Причины: Тяжелое течение острой инфекционной патологии Острая надпочечниковая недостаточность Передозировка гипотензивных средств. Острая кровопотеря. Тяжелая травма.
 Фазы развития коллапса Симпатикотоническая - спазм артериол, компенсаторный выброс катехоламинов, возбуждение, повышение АД, тахикардия, похолодание кистей и стоп Ваготоническая - расширение артериол и артерио-венозных анастомозов, заторможенность, адинамия, снижение мышечного тонуса, бледность кожи с «мраморностью» , выраженный акроцианоз, резкое падение АД, пульс слабого наполнения, брадикардия, олигоурия Паралитическая - истощение механизмов регуляции кровообращения, отсутствие сознания, угнетение рефлексов, сине-багровые пятна на туловище, брадикардия, брадипное, нитевидный пульс, анурия, АД падает до критических цифр.
Фазы развития коллапса Симпатикотоническая - спазм артериол, компенсаторный выброс катехоламинов, возбуждение, повышение АД, тахикардия, похолодание кистей и стоп Ваготоническая - расширение артериол и артерио-венозных анастомозов, заторможенность, адинамия, снижение мышечного тонуса, бледность кожи с «мраморностью» , выраженный акроцианоз, резкое падение АД, пульс слабого наполнения, брадикардия, олигоурия Паралитическая - истощение механизмов регуляции кровообращения, отсутствие сознания, угнетение рефлексов, сине-багровые пятна на туловище, брадикардия, брадипное, нитевидный пульс, анурия, АД падает до критических цифр.
 Неотложная помощь при коллапсе § § § § Уложить ребенка горизонтально, обложить теплыми грелками, обеспечить приток свежего воздуха. Снять стесняющую одежду, обеспечить проходимость верхних дыхательных путей. При симпатикотоническом коллапсе: 2% раствор папаверина 0, 1 мл/год жизни или 0, 5% раствор дибазола 0, 1 мл/год жизни или Но-шпа 0, 1 мл/год жизни При нейротоксикозе, острой надпочечниковой недостаточности гидрокортизон 4 мг/кг ил преднизолон 1 -2 мг/кг При ваготоническом и паралитическом коллапсе: Инфузия реополиглюкина или кристаллоидов (0, 9% раствор хлорида натрия) 20 мл/кг в течение 20 -30 минут Гидрокортизон 10 -20 мг/кг в/в или Преднизолон 5 -10 мг/кг в/в или в/м или Дексаметазон 0, 3 -0, 6 мг/кг вВ или в/м. При некупирующейся гипотензии: повторно физ. раствор 10 мл/кг в сочетании с реополиглюкином 10 мл/кг; мезатон 1% 0, 1 мл/год жизни в/в медленно или норадреналин 0, 2% раствор 0, 1 мл/год жизни в/в капельно. При отсутствии эффекта – допамин 8 -10 мкг/кг в минуту под контролем ЧСС и АД.
Неотложная помощь при коллапсе § § § § Уложить ребенка горизонтально, обложить теплыми грелками, обеспечить приток свежего воздуха. Снять стесняющую одежду, обеспечить проходимость верхних дыхательных путей. При симпатикотоническом коллапсе: 2% раствор папаверина 0, 1 мл/год жизни или 0, 5% раствор дибазола 0, 1 мл/год жизни или Но-шпа 0, 1 мл/год жизни При нейротоксикозе, острой надпочечниковой недостаточности гидрокортизон 4 мг/кг ил преднизолон 1 -2 мг/кг При ваготоническом и паралитическом коллапсе: Инфузия реополиглюкина или кристаллоидов (0, 9% раствор хлорида натрия) 20 мл/кг в течение 20 -30 минут Гидрокортизон 10 -20 мг/кг в/в или Преднизолон 5 -10 мг/кг в/в или в/м или Дексаметазон 0, 3 -0, 6 мг/кг вВ или в/м. При некупирующейся гипотензии: повторно физ. раствор 10 мл/кг в сочетании с реополиглюкином 10 мл/кг; мезатон 1% 0, 1 мл/год жизни в/в медленно или норадреналин 0, 2% раствор 0, 1 мл/год жизни в/в капельно. При отсутствии эффекта – допамин 8 -10 мкг/кг в минуту под контролем ЧСС и АД.
 Шок n n n Шок – остро развивающийся, угрожающий жизни патологический процесс, характеризующийся прогрессирующим уменьшением тканевой перфузии, тяжелыми нарушениями деятельности ЦНС, кровообращения и обмена веществ. Причины: Уменьшение общего объема крови (гиповолемический шок) вследствие кровотечения, обезвоживания, полиурии, при ожогах и т. д. Основной патогенетический механизм – недостаточность преднагрузки из-за дефицита венозного притока. Депонирование крови в венозных бассейнах (распределительный вазогенный шок) при анафилаксии, острой надпочечниковой недостаточности, сепсисе, нейрогенном или токсическом шоке. Основной патогенетический механизм – недостаточность постнагрузки сердца. Малый сердечный выброс (кардиогенный шок) вследствие несостоятельности насосной функции сердца, а также в результате обструкции венозного притока к сердцу или сердечного выброса (обструктивный шок) при заболеваниях перикарда, напряженном пневмотораксе.
Шок n n n Шок – остро развивающийся, угрожающий жизни патологический процесс, характеризующийся прогрессирующим уменьшением тканевой перфузии, тяжелыми нарушениями деятельности ЦНС, кровообращения и обмена веществ. Причины: Уменьшение общего объема крови (гиповолемический шок) вследствие кровотечения, обезвоживания, полиурии, при ожогах и т. д. Основной патогенетический механизм – недостаточность преднагрузки из-за дефицита венозного притока. Депонирование крови в венозных бассейнах (распределительный вазогенный шок) при анафилаксии, острой надпочечниковой недостаточности, сепсисе, нейрогенном или токсическом шоке. Основной патогенетический механизм – недостаточность постнагрузки сердца. Малый сердечный выброс (кардиогенный шок) вследствие несостоятельности насосной функции сердца, а также в результате обструкции венозного притока к сердцу или сердечного выброса (обструктивный шок) при заболеваниях перикарда, напряженном пневмотораксе.
 Неотложная помощь при шоке Ø Ø Ø Ø Проводимая терапия зависит от варианта шока и требуют коррекции основного заболевания. Терапия должна быт начата незамедлительно. Уложить больного в горизонтальное положение с приподнятыми нижними конечностями. Обеспечить свободную проходимость дыхательных путей. Дать увлажненный кислород через маску или носовой катетер. Устранить, по возможности, основную причину (остановить кровотечение, прекратить введение аллергена и т. д. ) Инфузионная терапия кристаллоидными (раствор Рингера, 0, 9% раствор натрия хлорида) и коллоидными растворами (реополиглюкин, 5% альбумин). Выбор стартового раствора, объем и соотношение определяются патогенетическим вариантом шока. Инфузионная терапия проводится под контролем АД, аускультативной картины легких, диуреза. При улучшении картины инфузию продолжить. При появлении хрипов в легких, тахикардии, одышки – прекратить инфузию, провести коррекцию. При артериальной гипотензии в/в титровано допамин 6 -10 мкг/кг/в мин, под контролем АД и ЧСС. Проводится коррекция сопутствующих состояний: гипогликемии (20 -40% глюкоза 2 мл/кг), метаболического ацидоза под контролем КОС, надпочечниковой недостаточности.
Неотложная помощь при шоке Ø Ø Ø Ø Проводимая терапия зависит от варианта шока и требуют коррекции основного заболевания. Терапия должна быт начата незамедлительно. Уложить больного в горизонтальное положение с приподнятыми нижними конечностями. Обеспечить свободную проходимость дыхательных путей. Дать увлажненный кислород через маску или носовой катетер. Устранить, по возможности, основную причину (остановить кровотечение, прекратить введение аллергена и т. д. ) Инфузионная терапия кристаллоидными (раствор Рингера, 0, 9% раствор натрия хлорида) и коллоидными растворами (реополиглюкин, 5% альбумин). Выбор стартового раствора, объем и соотношение определяются патогенетическим вариантом шока. Инфузионная терапия проводится под контролем АД, аускультативной картины легких, диуреза. При улучшении картины инфузию продолжить. При появлении хрипов в легких, тахикардии, одышки – прекратить инфузию, провести коррекцию. При артериальной гипотензии в/в титровано допамин 6 -10 мкг/кг/в мин, под контролем АД и ЧСС. Проводится коррекция сопутствующих состояний: гипогликемии (20 -40% глюкоза 2 мл/кг), метаболического ацидоза под контролем КОС, надпочечниковой недостаточности.
 Спасибо за внимание
Спасибо за внимание


