неотложная помощь для акушеров.pptx
- Количество слайдов: 70
 НЕОТЛОЖНАЯ ПОМОЩЬ В АКУШЕРСТВЕ (ПРИ НЕКОТОРЫХ СОСТОЯНИЯХ) Мишина Елена Анатольевна главный внештатный специалист МЗ СО по анестезиологии и реаниматологии в акушерстве и гинекологии, зав. отделением анестезиологии-реанимации акушерского корпуса ГБУЗ СОКБ им. М. И. Калинина.
НЕОТЛОЖНАЯ ПОМОЩЬ В АКУШЕРСТВЕ (ПРИ НЕКОТОРЫХ СОСТОЯНИЯХ) Мишина Елена Анатольевна главный внештатный специалист МЗ СО по анестезиологии и реаниматологии в акушерстве и гинекологии, зав. отделением анестезиологии-реанимации акушерского корпуса ГБУЗ СОКБ им. М. И. Калинина.
 АНАФИЛАКТИЧЕСКИЙ ШОК ВСЕ МЕРОПРИЯТИЯ ПРОВОДЯТСЯ НА МЕСТЕ ВОЗНИКНОВЕНИЯ ШОКА. ПРЕПАРАТЫ ВВОДИТЬ ВНУТРИМЫШЕЧНО, ЧТОБЫ НЕ ТРАТИТЬ ВРЕМЯ НА ПОИСКИ ВЕН.
АНАФИЛАКТИЧЕСКИЙ ШОК ВСЕ МЕРОПРИЯТИЯ ПРОВОДЯТСЯ НА МЕСТЕ ВОЗНИКНОВЕНИЯ ШОКА. ПРЕПАРАТЫ ВВОДИТЬ ВНУТРИМЫШЕЧНО, ЧТОБЫ НЕ ТРАТИТЬ ВРЕМЯ НА ПОИСКИ ВЕН.
 АНАФИЛАКТИЧЕСКИЙ ШОК КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ АНАФИЛАКСИИ: • Коллапс (88%). • Бронхоспазм (36%). • Ангионевротический отек, чаще всего лица, например, вокруг глаз и рта (24%). • Генерализованный отек (7%). • Изменения на коже: сыпь (13%), эритема (45%), крапивница(8, 5%).
АНАФИЛАКТИЧЕСКИЙ ШОК КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ АНАФИЛАКСИИ: • Коллапс (88%). • Бронхоспазм (36%). • Ангионевротический отек, чаще всего лица, например, вокруг глаз и рта (24%). • Генерализованный отек (7%). • Изменения на коже: сыпь (13%), эритема (45%), крапивница(8, 5%).
 АНАФИЛАКТИЧЕСКИЙ ШОК • • • ПЕРВЫЕ КЛИНИЧЕСКИЕ ПРОЯЛЕНИЯ ТЯЖЕЛОЙ РЕАКЦИИ (ЧАСТО): Пульс не определяется, АД снижено (28%). Жалобы на нехватку воздуха (26%). Внезапная гиперемия кожи лица и шеи (21%). Кашель (6%). Сыпь (4%). Цианоз (8%).
АНАФИЛАКТИЧЕСКИЙ ШОК • • • ПЕРВЫЕ КЛИНИЧЕСКИЕ ПРОЯЛЕНИЯ ТЯЖЕЛОЙ РЕАКЦИИ (ЧАСТО): Пульс не определяется, АД снижено (28%). Жалобы на нехватку воздуха (26%). Внезапная гиперемия кожи лица и шеи (21%). Кашель (6%). Сыпь (4%). Цианоз (8%).
 АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ • • Параллельно с лечебными мероприятиями немедленно вызывается реанимационная бригада скорой помощи и другие сотрудники! Прекратить поступление аллергена! Прекратить введение медикамента! Из вены не выходить! Заменить систему для инфузии! Положить больную на твердую плоскую поверхность, придать нижним конечностям возвышенное положение.
АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ • • Параллельно с лечебными мероприятиями немедленно вызывается реанимационная бригада скорой помощи и другие сотрудники! Прекратить поступление аллергена! Прекратить введение медикамента! Из вены не выходить! Заменить систему для инфузии! Положить больную на твердую плоскую поверхность, придать нижним конечностям возвышенное положение.
 АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ • • • Замедление всасывания аллергена Холод на место внутримышечной или подкожной инъекции Место инъекции обколоть адреналином 0, 2 -0, 3 мл 0, 1%раствора развести 10 мл 0, 9% физраствора Наложить жгут проксимальнее места инъекции. При приеме аллергена внутрь – промывание желудка (если позволяет состояние больной) При закапывании в нос или в конъюнктивальный мешок – их промыть проточной водой и закапать 0, 1% адреналин и 1%гидрокортизон
АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ • • • Замедление всасывания аллергена Холод на место внутримышечной или подкожной инъекции Место инъекции обколоть адреналином 0, 2 -0, 3 мл 0, 1%раствора развести 10 мл 0, 9% физраствора Наложить жгут проксимальнее места инъекции. При приеме аллергена внутрь – промывание желудка (если позволяет состояние больной) При закапывании в нос или в конъюнктивальный мешок – их промыть проточной водой и закапать 0, 1% адреналин и 1%гидрокортизон
 АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ • Обеспечить проходимость дыхательных путей • Профилактика аспирации: -голову повернуть на бок -открыть рот, вытянуть язык -при необходимости удалить содержимое полости рта и верхних дыхательных путей • При апноэ ИВЛ мешком Амбу • При остановке сердца – закрытый массаж сердца и приемы сердечно-легочной реанимации • Ингаляция 100% увлажнёного кислорода!!!
АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ • Обеспечить проходимость дыхательных путей • Профилактика аспирации: -голову повернуть на бок -открыть рот, вытянуть язык -при необходимости удалить содержимое полости рта и верхних дыхательных путей • При апноэ ИВЛ мешком Амбу • При остановке сердца – закрытый массаж сердца и приемы сердечно-легочной реанимации • Ингаляция 100% увлажнёного кислорода!!!
 АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ Сердечно-лёгочная реанимация у беременных. • • ОСОБЕННОСТИ: Валик под правый бок, нога на ногу на бок В первые минуты внезапной остановки сердца вентиляция легких менее важна, чем непрямой массаж сердца Компрессии грудины с частотой 100 в минуту с обязательной полной декомпрессией грудной клетки 30 компрессий – 2 вдоха по 500 мл и т. д. Глубина компрессий грудной клетки не менее 4 см Адреналин 0, 1%-1 мл в разведении в вену (внутрисердечно) каждые 3 -5 минут Атропин 0, 1%- 1 мл в вену, при отсутствии венозного доступа -в мышцу каждые 3 -5 минут
АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ Сердечно-лёгочная реанимация у беременных. • • ОСОБЕННОСТИ: Валик под правый бок, нога на ногу на бок В первые минуты внезапной остановки сердца вентиляция легких менее важна, чем непрямой массаж сердца Компрессии грудины с частотой 100 в минуту с обязательной полной декомпрессией грудной клетки 30 компрессий – 2 вдоха по 500 мл и т. д. Глубина компрессий грудной клетки не менее 4 см Адреналин 0, 1%-1 мл в разведении в вену (внутрисердечно) каждые 3 -5 минут Атропин 0, 1%- 1 мл в вену, при отсутствии венозного доступа -в мышцу каждые 3 -5 минут
 АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ • Адреналин 0, 1% - 0, 1 -0, 3 мл развести в 5 мл физ. раствора и немедленно ввести внутривенно, при отсутствии венозного доступа в корень языка • Глюкокортикостероиды из расчета 20 -30 мг/кг в вену, при отсутствии венозного доступа - в мышцу (лучше метилпреднизолон – метипред 250 мг) • Катетеризация 2 -3 периферических вен,
АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ • Адреналин 0, 1% - 0, 1 -0, 3 мл развести в 5 мл физ. раствора и немедленно ввести внутривенно, при отсутствии венозного доступа в корень языка • Глюкокортикостероиды из расчета 20 -30 мг/кг в вену, при отсутствии венозного доступа - в мышцу (лучше метилпреднизолон – метипред 250 мг) • Катетеризация 2 -3 периферических вен,
 АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ • Инфузия адреналина 0, 1% - 1 мл на 400 мл 0, 9% раствора натрия хлорида под контролем АД и Ps • Инфузионная терапия в объеме 1000 -1500 мл с включением препаратов ГЭК, если только реакция не вызвана этими препаратами. • При бронхоспазме – эуфилин 2, 4% 10 мл, ингаляция (небулайзер, дозированные аэрозоли) беродуала,
АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ • Инфузия адреналина 0, 1% - 1 мл на 400 мл 0, 9% раствора натрия хлорида под контролем АД и Ps • Инфузионная терапия в объеме 1000 -1500 мл с включением препаратов ГЭК, если только реакция не вызвана этими препаратами. • При бронхоспазме – эуфилин 2, 4% 10 мл, ингаляция (небулайзер, дозированные аэрозоли) беродуала,
 АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В СТАЦИОНАРЕ • Те же самые. • Вызов анестезиолога-реаниматолога • При отсутствии анестезиологической службы вызов реанимационной бригады скорой помощи
АНАФИЛАКТИЧЕСКИЙ ШОК МЕРОПРИЯТИЯ В СТАЦИОНАРЕ • Те же самые. • Вызов анестезиолога-реаниматолога • При отсутствии анестезиологической службы вызов реанимационной бригады скорой помощи
 АНАФИЛАКТИЧЕСКИЙ ШОК • Анафилактический шок во время беременности или родов может привести к активации сократительной деятельности матки и развертыванию ДВС-синдрома. • Поэтому вслед за развитием шока можно ожидать преждевременную отслойку нормально расположенной плаценты, индуцирование родов и развитие массивного коагулопатического кровотечения.
АНАФИЛАКТИЧЕСКИЙ ШОК • Анафилактический шок во время беременности или родов может привести к активации сократительной деятельности матки и развертыванию ДВС-синдрома. • Поэтому вслед за развитием шока можно ожидать преждевременную отслойку нормально расположенной плаценты, индуцирование родов и развитие массивного коагулопатического кровотечения.
 АНАФИЛАКТИЧЕСКИЙ ШОК ЕСЛИ ДАЖЕ УДАСТСЯ КУПИРОВАТЬ ПРОЯВЛЕНИЯ АНАФИЛАКТИЧЕСКОГО ШОКА НА ДОГОСПИТАЛЬНОМ ЭТАПЕ, НЕОБХОДИМА ГОСПИТАЛИЗАЦИЯ С ТЩАТЕЛЬНЫМ КОНТРОЛЕМ ЗА СОКРАТИТЕЛЬНОЙ ДЕЯТЕЛЬНОСТЬЮ МАТКИ, СЕРДЦЕБИЕНИЯМИ ПЛОДА И ПАРАМЕТРАМИ СИСТЕМЫ СВЕРТЫВАНИЯ КРОВИ !!!
АНАФИЛАКТИЧЕСКИЙ ШОК ЕСЛИ ДАЖЕ УДАСТСЯ КУПИРОВАТЬ ПРОЯВЛЕНИЯ АНАФИЛАКТИЧЕСКОГО ШОКА НА ДОГОСПИТАЛЬНОМ ЭТАПЕ, НЕОБХОДИМА ГОСПИТАЛИЗАЦИЯ С ТЩАТЕЛЬНЫМ КОНТРОЛЕМ ЗА СОКРАТИТЕЛЬНОЙ ДЕЯТЕЛЬНОСТЬЮ МАТКИ, СЕРДЦЕБИЕНИЯМИ ПЛОДА И ПАРАМЕТРАМИ СИСТЕМЫ СВЕРТЫВАНИЯ КРОВИ !!!
 Гестоз второй половины беременности Положение пациентки лёжа на боку или валик под правый бок! • Гипертензия • Преэклампсия • эклампсия
Гестоз второй половины беременности Положение пациентки лёжа на боку или валик под правый бок! • Гипертензия • Преэклампсия • эклампсия
 Гипотензивная терапия • СНИЖЕНИЕ СИСТОЛИЧЕСКОГО АРТЕРИАЛЬНОГО ДАВЛЕНИЯ НЕ БОЛЕЕ, ЧЕМ НА 30 мм. рт. ст ОТ ИЗМЕРЕННОГО • Н-Р: АД 170 и 100 мм. рт. ст. МОЖЕМ СНИЗИТЬ ДО 140 и 90 мм. рт. ст. • Целевые цифры Диастолического давления 80 -90 мм. рт. ст. • Решение вопроса о стационарном лечении
Гипотензивная терапия • СНИЖЕНИЕ СИСТОЛИЧЕСКОГО АРТЕРИАЛЬНОГО ДАВЛЕНИЯ НЕ БОЛЕЕ, ЧЕМ НА 30 мм. рт. ст ОТ ИЗМЕРЕННОГО • Н-Р: АД 170 и 100 мм. рт. ст. МОЖЕМ СНИЗИТЬ ДО 140 и 90 мм. рт. ст. • Целевые цифры Диастолического давления 80 -90 мм. рт. ст. • Решение вопроса о стационарном лечении
 гипертензия • Нифедипин 10 мг под язык (класс В по FDA) • Магния сульфат 25%- 20 мл в вену медленно в течение 10 -15 минут (класс А по FDA) • Реланиум (сибазон) 10 мг в/в (класс С по FDA) • Контроль АД на боку • Повтор через 30 минут Нифедипин 10 мг под язык (до 4 таблеток с интервалом 30 минут) • Возможно применение: анаприлин 10 -40 мг п/я, нитроглицерин 1 т п/я каждые 3 -5 минут до 3 -5 таблеток, клофеллин 0, 00015 п/я
гипертензия • Нифедипин 10 мг под язык (класс В по FDA) • Магния сульфат 25%- 20 мл в вену медленно в течение 10 -15 минут (класс А по FDA) • Реланиум (сибазон) 10 мг в/в (класс С по FDA) • Контроль АД на боку • Повтор через 30 минут Нифедипин 10 мг под язык (до 4 таблеток с интервалом 30 минут) • Возможно применение: анаприлин 10 -40 мг п/я, нитроглицерин 1 т п/я каждые 3 -5 минут до 3 -5 таблеток, клофеллин 0, 00015 п/я
 преэклампсия • Параллельно с лечебными мероприятиями вызывается реанимационная бригада скорой помощи (при необходимости САС) для транспортировки больной в акушерский стационар • Магния сульфат 25% - 20 мл без разведения в вену медленно в течение 10 -15 минут и далее 8 мл (2 гр) в час в/в • Нифедипин 10 мг под язык • Реланиум (сибазон) 10 мг в/в • Контроль АД на боку • Повтор через 30 минут Нифедипин 10 мг под язык (до 4 таблеток с интервалом 30 минут)
преэклампсия • Параллельно с лечебными мероприятиями вызывается реанимационная бригада скорой помощи (при необходимости САС) для транспортировки больной в акушерский стационар • Магния сульфат 25% - 20 мл без разведения в вену медленно в течение 10 -15 минут и далее 8 мл (2 гр) в час в/в • Нифедипин 10 мг под язык • Реланиум (сибазон) 10 мг в/в • Контроль АД на боку • Повтор через 30 минут Нифедипин 10 мг под язык (до 4 таблеток с интервалом 30 минут)
 эклампсия • Параллельно с лечебными мероприятиями немедленно вызывается реанимационная бригада скорой помощи (при необходимости САС)! Вызов дополнительных сотрудников (соседние кабинеты) • Обеспечить проходимость дыхательных путей (голова на бок, роторасширитель, языкодержатель, воздуховод) • Предпринять меры профилактики возникновения аспирационного синдрома • Ингаляция увлажненного кислорода • Катетеризация периферической вены
эклампсия • Параллельно с лечебными мероприятиями немедленно вызывается реанимационная бригада скорой помощи (при необходимости САС)! Вызов дополнительных сотрудников (соседние кабинеты) • Обеспечить проходимость дыхательных путей (голова на бок, роторасширитель, языкодержатель, воздуховод) • Предпринять меры профилактики возникновения аспирационного синдрома • Ингаляция увлажненного кислорода • Катетеризация периферической вены
 эклампсия • В вену реланиум (сибазон) 10 мг, при отсутствии венозного доступа – в корень языка. Через 10 минут можно повторить • В вену магния сульфат 6 гр (24 мл 25%) и далее 2 гр (8 мл) в час в/в • При невозможности обеспечить венозный доступ сульфат магния вводится внутримышечно (20 мл глубоко в/м в каждую ягодицу). И после прекращения судорог – в/в 2 гр (8 мл) в час
эклампсия • В вену реланиум (сибазон) 10 мг, при отсутствии венозного доступа – в корень языка. Через 10 минут можно повторить • В вену магния сульфат 6 гр (24 мл 25%) и далее 2 гр (8 мл) в час в/в • При невозможности обеспечить венозный доступ сульфат магния вводится внутримышечно (20 мл глубоко в/м в каждую ягодицу). И после прекращения судорог – в/в 2 гр (8 мл) в час
 эклампсия • Воздержаться от каких-либо иных манипуляций, обеспечить лечебноохранительный режим! • При апноэ ИВЛ мешком Амбу • При остановке сердца – закрытый массаж сердца и приемы сердечно-легочной реанимации
эклампсия • Воздержаться от каких-либо иных манипуляций, обеспечить лечебноохранительный режим! • При апноэ ИВЛ мешком Амбу • При остановке сердца – закрытый массаж сердца и приемы сердечно-легочной реанимации
 Эклампсия стационар • Всегда – вызов анестезиологареаниматолога • При отсутствии в ЛПУ анестезиологической службы – вызов реанимационной бригады скорой помощи или САС • До прибытия СП или САС – выполнение мероприятий амбулаторного этапа помощи
Эклампсия стационар • Всегда – вызов анестезиологареаниматолога • При отсутствии в ЛПУ анестезиологической службы – вызов реанимационной бригады скорой помощи или САС • До прибытия СП или САС – выполнение мероприятий амбулаторного этапа помощи
 Эклампсия стационар АЛГОРИТМ ДЕЙСТВИЙ РЕАНИМАТОЛОГА • Поддержание проходимости дыхательных путей, профилактика аспирационного синдрома, ингаляция увлажненного кислорода, подготовка к интубации. – Катетеризация периферической вены, при их отсутствии – центральной вены. – Внутривенно сибазон 10 мг (седуксен, реланиум). – Магния сульфат 6 грамм в вену в течение 15 -20 минут (25% - 24 мл. ) – Индукция: тиопентал-натрия 1% -400 мг дитилин 140 -160 мг • Приём Селика на всех этапах интубации трахеи, перевод на ИВЛ. Зонд в желудок, тампонада ротоглотки
Эклампсия стационар АЛГОРИТМ ДЕЙСТВИЙ РЕАНИМАТОЛОГА • Поддержание проходимости дыхательных путей, профилактика аспирационного синдрома, ингаляция увлажненного кислорода, подготовка к интубации. – Катетеризация периферической вены, при их отсутствии – центральной вены. – Внутривенно сибазон 10 мг (седуксен, реланиум). – Магния сульфат 6 грамм в вену в течение 15 -20 минут (25% - 24 мл. ) – Индукция: тиопентал-натрия 1% -400 мг дитилин 140 -160 мг • Приём Селика на всех этапах интубации трахеи, перевод на ИВЛ. Зонд в желудок, тампонада ротоглотки
 Эклампсия стационар • Магния сульфат 25% в поддерживающей дозе 2 гр. в час (25% - 8 мл. ) через инфузомат, в том числе интраоперационно. • Катетеризация мочевого пузыря, контроль почасового диуреза. • Пролонгированная ИВЛ в принудительном режиме. Адаптация к аппарату: барбитураты, сибазон (седуксен, реланиум), промедол, мышечные релаксанты длительного действия.
Эклампсия стационар • Магния сульфат 25% в поддерживающей дозе 2 гр. в час (25% - 8 мл. ) через инфузомат, в том числе интраоперационно. • Катетеризация мочевого пузыря, контроль почасового диуреза. • Пролонгированная ИВЛ в принудительном режиме. Адаптация к аппарату: барбитураты, сибазон (седуксен, реланиум), промедол, мышечные релаксанты длительного действия.
 Эклампсия стационар • Инфузионная терапия под контролем ЦВД и диуреза. -Гидроксиэтилированные крахмалы с молекулярной массой 200 000 Д. (гемохес, рефортан). Скорость введения 50 -100 мл в час. Суточная доза 5 -10 мл на кг веса. • Полное исключение растворов глюкозы. Исключение – парентеральное питание и опасность гипогликемии. • Декстраны (реополиглюкин, полиглюкин), желатиноль, гемодез противопоказаны. • Альбумины строго по показаниям, с лабораторным контролем. • Объем инфузии в пределах 1 литра(коллоиды : кристаллоиды = 1: 1) в сутки.
Эклампсия стационар • Инфузионная терапия под контролем ЦВД и диуреза. -Гидроксиэтилированные крахмалы с молекулярной массой 200 000 Д. (гемохес, рефортан). Скорость введения 50 -100 мл в час. Суточная доза 5 -10 мл на кг веса. • Полное исключение растворов глюкозы. Исключение – парентеральное питание и опасность гипогликемии. • Декстраны (реополиглюкин, полиглюкин), желатиноль, гемодез противопоказаны. • Альбумины строго по показаниям, с лабораторным контролем. • Объем инфузии в пределах 1 литра(коллоиды : кристаллоиды = 1: 1) в сутки.
 Эклампсия стационар • Гипотензивная терапия только на фоне магнезиальной терапии. Контроль АД на боку после каждого препарата. Допустимо снижение АД на 30% от исходного. Препараты выбора: нифедипин, клофелин. • Критерии отмены магнезиальной терапии: - отсутствие признаков возбудимости ЦНС (гиперрефлексия, гипертонус, судорожная готовность) - нормализация АД. В идеале – 130 на 90 мм. рт. ст. (диастолическое = 90 мм рт. ст. )
Эклампсия стационар • Гипотензивная терапия только на фоне магнезиальной терапии. Контроль АД на боку после каждого препарата. Допустимо снижение АД на 30% от исходного. Препараты выбора: нифедипин, клофелин. • Критерии отмены магнезиальной терапии: - отсутствие признаков возбудимости ЦНС (гиперрефлексия, гипертонус, судорожная готовность) - нормализация АД. В идеале – 130 на 90 мм. рт. ст. (диастолическое = 90 мм рт. ст. )
 Эклампсия стационар • чрезвычайно важны этапы лечения пациентки с эклампсией, так как большинство эклампсических припадков самокупируются и не приводят к серьезным осложнениям, если обеспечивается соответствующая защита матери.
Эклампсия стационар • чрезвычайно важны этапы лечения пациентки с эклампсией, так как большинство эклампсических припадков самокупируются и не приводят к серьезным осложнениям, если обеспечивается соответствующая защита матери.
 Кровотечение на всех этапах • Транексам 500 -750 мг в/в (противопоказан при тромбофилиях в анамнезе) • Аскорбиновая кислота 500 мг в/в • Контрикал (апротекс) 50 тыс. ед. в/в и далее 100 -200 тыс. ед. в/в капельно или инфузоматом • Преднизолон 60 -120 мг в/в • Цефалоспорин (2 -3 поколение) или защищённые пенициллины в вену в средней разовой дозе • Оценить кровопотерю!!!
Кровотечение на всех этапах • Транексам 500 -750 мг в/в (противопоказан при тромбофилиях в анамнезе) • Аскорбиновая кислота 500 мг в/в • Контрикал (апротекс) 50 тыс. ед. в/в и далее 100 -200 тыс. ед. в/в капельно или инфузоматом • Преднизолон 60 -120 мг в/в • Цефалоспорин (2 -3 поколение) или защищённые пенициллины в вену в средней разовой дозе • Оценить кровопотерю!!!
 Клинический протокол Министерство здравоохранения и социального развития Самарской области приказ «О мерах по предупреждению случаев материнской смертности» от 18. 07. 2011 года № 930
Клинический протокол Министерство здравоохранения и социального развития Самарской области приказ «О мерах по предупреждению случаев материнской смертности» от 18. 07. 2011 года № 930
 Клинический протокол Стратегические этапы лечения акушерских кровотечений 1. Объективная оценка объема кровопотери и выявление нарушений гемостаза. 2. Мероприятия по остановке кровотечения. 3. Адекватная инфузионно-трансфузионная терапия (ИТТ). 4. Постоянный аппаратный и лабораторный контроль витальных функций и гомеостаза.
Клинический протокол Стратегические этапы лечения акушерских кровотечений 1. Объективная оценка объема кровопотери и выявление нарушений гемостаза. 2. Мероприятия по остановке кровотечения. 3. Адекватная инфузионно-трансфузионная терапия (ИТТ). 4. Постоянный аппаратный и лабораторный контроль витальных функций и гомеостаза.
 Кровотечение с гемодинамическими нарушениями МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ • Параллельно с лечебными мероприятиями немедленно вызывается реанимационная бригада скорой помощи или САС! Вызов дополнительных сотрудников (соседние кабинеты) • Катетеризировать две вены катетерами большого диаметра (№ 14 -16). • Быстро ввести 500 -1000 мл 6% раствора ГЭК (волювен, рефортан), при их отсутствии 1000 – 1500 мл 0, 9% физраствора. • Волемическую поддержку продолжить инфузией 0, 9% физраствора либо гелофузина. • При резких гемодинамических сдвигах быть готовым к назначению мезатона, допамина. • Ингаляция увлажнёного кислорода
Кровотечение с гемодинамическими нарушениями МЕРОПРИЯТИЯ В ЖЕНСКОЙ КОНСУЛЬТАЦИИ • Параллельно с лечебными мероприятиями немедленно вызывается реанимационная бригада скорой помощи или САС! Вызов дополнительных сотрудников (соседние кабинеты) • Катетеризировать две вены катетерами большого диаметра (№ 14 -16). • Быстро ввести 500 -1000 мл 6% раствора ГЭК (волювен, рефортан), при их отсутствии 1000 – 1500 мл 0, 9% физраствора. • Волемическую поддержку продолжить инфузией 0, 9% физраствора либо гелофузина. • При резких гемодинамических сдвигах быть готовым к назначению мезатона, допамина. • Ингаляция увлажнёного кислорода
 Кровотечение с гемодинамическими нарушениями и шоком • Как можно более pаннее использование больших доз метилпpеднизолона (30 -50 мг/кг массы тела) внутpивенно в течение пеpвых 30 минут наступившей критической ситуации. • Объём инфузии должен превышать оценённую кровопотерю в 2 -3 раза!!!
Кровотечение с гемодинамическими нарушениями и шоком • Как можно более pаннее использование больших доз метилпpеднизолона (30 -50 мг/кг массы тела) внутpивенно в течение пеpвых 30 минут наступившей критической ситуации. • Объём инфузии должен превышать оценённую кровопотерю в 2 -3 раза!!!
 Кровотечение стационар • Пациентка с кровотечением, минуя приёмный покой, должна сразу доставляться в операционную. • В операционной оказывается помощь, принимается решение о тактике ведения пациентки и проводятся необходимые диагностические процедуры
Кровотечение стационар • Пациентка с кровотечением, минуя приёмный покой, должна сразу доставляться в операционную. • В операционной оказывается помощь, принимается решение о тактике ведения пациентки и проводятся необходимые диагностические процедуры
 Клинический протокол Основные моменты подготовки к терапии послеродового кровотечения - 10 шагов • Постоянный контроль за пациенткой. • Мобилизация свободного персонала. Вызов на себя ответственного врача акушера-гинеколога, анестезиолога-реаниматолога, лаборанта. • Визуальная оценка объема кровопотери. • Оценка состояния и контроль жизненно важных функций организма (артериальное давление, пульс, частота дыхания, температура). Оценка шокового индекса Альговера. • Определение места оказания помощи (родовая, операционная). • Катетеризация одной или двух периферических вен (NN 14 -16 G) для инфузионно-трансфузионной терапии и инфузии утеротоников. • Катетеризация мочевого пузыря (мочевой пузырь должен быть пустым). • Группа крови и резус-фактор должны быть обязательно определены при поступлении), взять кровь для анализа на совместимость, для проведения по Lee-White, Е. П. Иванову; для определения показателей гемостаза. • Уточнить наличие препаратов крови (в соответствии с групповой и резуспринадлежностью), при необходимости заказать. • По возможности установить причину кровотечения.
Клинический протокол Основные моменты подготовки к терапии послеродового кровотечения - 10 шагов • Постоянный контроль за пациенткой. • Мобилизация свободного персонала. Вызов на себя ответственного врача акушера-гинеколога, анестезиолога-реаниматолога, лаборанта. • Визуальная оценка объема кровопотери. • Оценка состояния и контроль жизненно важных функций организма (артериальное давление, пульс, частота дыхания, температура). Оценка шокового индекса Альговера. • Определение места оказания помощи (родовая, операционная). • Катетеризация одной или двух периферических вен (NN 14 -16 G) для инфузионно-трансфузионной терапии и инфузии утеротоников. • Катетеризация мочевого пузыря (мочевой пузырь должен быть пустым). • Группа крови и резус-фактор должны быть обязательно определены при поступлении), взять кровь для анализа на совместимость, для проведения по Lee-White, Е. П. Иванову; для определения показателей гемостаза. • Уточнить наличие препаратов крови (в соответствии с групповой и резуспринадлежностью), при необходимости заказать. • По возможности установить причину кровотечения.
 Клинический протокол Методы оценки величины кровопотери и нарушений гемостаза 1. Визуальный метод (ошибка 30%). Оценка интенсивности пропитывания операционного материала и белья кровью. 2. Гравиметрический метод (ошибка 20%). Взвешивание операционного материала и вычисление объема кровопотери по формуле Либова: масса салфеток Объем кровопотери = ------------ × 30% (при кровопотере более 1000 мл) 2 30% - величина ошибки на околоплодные воды и дезинфицирующий раствор *При визуальном методе определения кровопотери следует прибавлять 30% от предполагаемой величины, при гравиметрическом методе - 20% 3. Измерение мерной емкостью (кружка, лоток с нанесенной градуировкой). Для экстренного определения состояния гемостаза рекомендуется проведение теста по Lee White или Е. П. Иванову (1983). Объективные данные о системе гемостаза получаются при анализе данных тромбоэластограммы, числа и агрегации тромбоцитов, АЧТВ, протромбинового индекса, содержания Антитромбина III, фибриногена, продуктов деградации фибрина/фибриногена, показателей фибринолиза.
Клинический протокол Методы оценки величины кровопотери и нарушений гемостаза 1. Визуальный метод (ошибка 30%). Оценка интенсивности пропитывания операционного материала и белья кровью. 2. Гравиметрический метод (ошибка 20%). Взвешивание операционного материала и вычисление объема кровопотери по формуле Либова: масса салфеток Объем кровопотери = ------------ × 30% (при кровопотере более 1000 мл) 2 30% - величина ошибки на околоплодные воды и дезинфицирующий раствор *При визуальном методе определения кровопотери следует прибавлять 30% от предполагаемой величины, при гравиметрическом методе - 20% 3. Измерение мерной емкостью (кружка, лоток с нанесенной градуировкой). Для экстренного определения состояния гемостаза рекомендуется проведение теста по Lee White или Е. П. Иванову (1983). Объективные данные о системе гемостаза получаются при анализе данных тромбоэластограммы, числа и агрегации тромбоцитов, АЧТВ, протромбинового индекса, содержания Антитромбина III, фибриногена, продуктов деградации фибрина/фибриногена, показателей фибринолиза.
 Клинический протокол • Кровопотеря в родах до 500 мл (менее 0, 5% от массы тела) принято считать физиологической. • Кровопотерю 1, 1 -1, 5% от массы тела (800 -1000 мл) считают патологической. • Кровопотерю более 1, 5% (более 1000 мл) - массивной. • Кровопотерю в истории родов следует выражать в процентах по отношению к массе тела и к ОЦК. • ОЦК = масса тела x 75 мл
Клинический протокол • Кровопотеря в родах до 500 мл (менее 0, 5% от массы тела) принято считать физиологической. • Кровопотерю 1, 1 -1, 5% от массы тела (800 -1000 мл) считают патологической. • Кровопотерю более 1, 5% (более 1000 мл) - массивной. • Кровопотерю в истории родов следует выражать в процентах по отношению к массе тела и к ОЦК. • ОЦК = масса тела x 75 мл
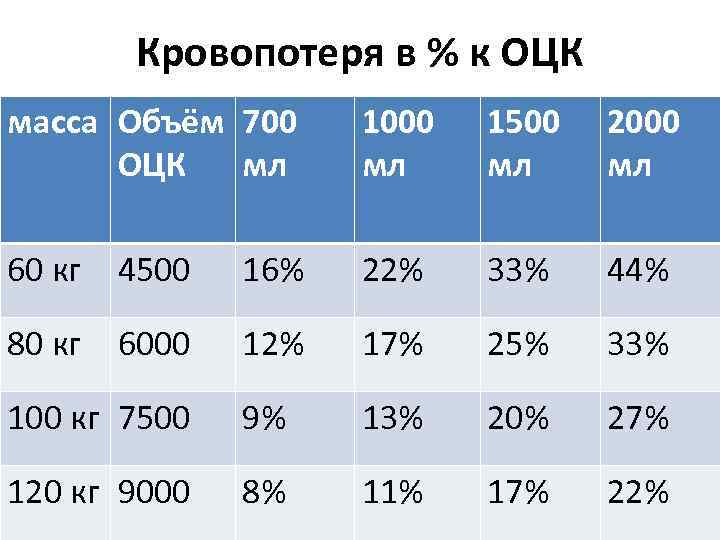 Кровопотеря в % к ОЦК масса Объём 700 ОЦК мл 1000 мл 1500 мл 2000 мл 60 кг 4500 16% 22% 33% 44% 80 кг 6000 12% 17% 25% 33% 100 кг 7500 9% 13% 20% 27% 120 кг 9000 8% 11% 17% 22%
Кровопотеря в % к ОЦК масса Объём 700 ОЦК мл 1000 мл 1500 мл 2000 мл 60 кг 4500 16% 22% 33% 44% 80 кг 6000 12% 17% 25% 33% 100 кг 7500 9% 13% 20% 27% 120 кг 9000 8% 11% 17% 22%
 Принципы адекватной инфузионно-трансфузионной терапии (ИТТ) Схема базовой иифузионно-трансфузионной терапии в зависимости от объема акушерской кровопотери (масса тела 70 кг) при ДВС-синдроме Объем кровопотери Инфузионно-трансфузионные среды (мл) Солевые р-ры коллоиды мл/кг - 2000 - - - 15 -20 10 -15 1500 -2000 600 -800 - - 1000 -1500 20 -30 15 -20 1500 -2000 800 -1400 - - 1500 -2000 30 -40 20 -25 1500 -2000 800 -1400 100 -200 >2000 >40 25 -30 1500 -2000 1200 -1500 200 -300 Мл % СЗП* <750 оцк <15 750 -1000 альбумин 20% эритроциты по показан. 400 -600
Принципы адекватной инфузионно-трансфузионной терапии (ИТТ) Схема базовой иифузионно-трансфузионной терапии в зависимости от объема акушерской кровопотери (масса тела 70 кг) при ДВС-синдроме Объем кровопотери Инфузионно-трансфузионные среды (мл) Солевые р-ры коллоиды мл/кг - 2000 - - - 15 -20 10 -15 1500 -2000 600 -800 - - 1000 -1500 20 -30 15 -20 1500 -2000 800 -1400 - - 1500 -2000 30 -40 20 -25 1500 -2000 800 -1400 100 -200 >2000 >40 25 -30 1500 -2000 1200 -1500 200 -300 Мл % СЗП* <750 оцк <15 750 -1000 альбумин 20% эритроциты по показан. 400 -600
 Кровотечение с гемодинамическими нарушениями • Пpи пpогpессиpовании шока в связи с pазвивающимся шунтиpованием в легких одна оксигенотеpапия, осуществляемая пpи помощи носового катетеpа недостаточна. • Пеpевод на ИВЛ должен быть осуществлен еще до того как больная декомпенсиpуется! Кpовопотеpя объемом 1000 мл и более является сигналом к пеpеводу на ИВЛ.
Кровотечение с гемодинамическими нарушениями • Пpи пpогpессиpовании шока в связи с pазвивающимся шунтиpованием в легких одна оксигенотеpапия, осуществляемая пpи помощи носового катетеpа недостаточна. • Пеpевод на ИВЛ должен быть осуществлен еще до того как больная декомпенсиpуется! Кpовопотеpя объемом 1000 мл и более является сигналом к пеpеводу на ИВЛ.
 КЛИНИЧЕСКИЙ СЛУЧАЙ • Больная М. , 33 лет. доставлена в ГБУЗ «СОКБ им. М. И. Калинина» в 4 -15 21. 09. 2012. машиной скорой помощи. • Вызов СП принят в 3 -21, АД 70/50 мм. рт. ст, введено транексам 1000, волювен 250 • По телефону ответственным врачом СП, в роддом СОКБ им. М. И. Калинина, сообщено о доставке больной с диагнозом: Б. 6, 39 н. , Преждевременная отслойка плаценты. Шок. • Доставлена в СОКБ в 4 -15
КЛИНИЧЕСКИЙ СЛУЧАЙ • Больная М. , 33 лет. доставлена в ГБУЗ «СОКБ им. М. И. Калинина» в 4 -15 21. 09. 2012. машиной скорой помощи. • Вызов СП принят в 3 -21, АД 70/50 мм. рт. ст, введено транексам 1000, волювен 250 • По телефону ответственным врачом СП, в роддом СОКБ им. М. И. Калинина, сообщено о доставке больной с диагнозом: Б. 6, 39 н. , Преждевременная отслойка плаценты. Шок. • Доставлена в СОКБ в 4 -15
 • Разворачивается операционная • Анестезиолог-реаниматолог с анестезисткой в приёмный покой с каталкой • Размораживается СЗП AB(IV)Rh(-)отр 1 литр (универсальный донор для плазмы) • Больная минуя приёмный покой на каталке доставляется в операционную • В 4 -20 на операционном столе
• Разворачивается операционная • Анестезиолог-реаниматолог с анестезисткой в приёмный покой с каталкой • Размораживается СЗП AB(IV)Rh(-)отр 1 литр (универсальный донор для плазмы) • Больная минуя приёмный покой на каталке доставляется в операционную • В 4 -20 на операционном столе
 диагноз Бер. VI, 38 недель. Головное предлежание плода. «Созревающая» шейка матки. Гестоз тяжёлой степени. Преждевременная полная отслойка нормально расположенной плаценты. Кровотечение. Геморрагический шок II-IIIст. Антенатальная гибель плода. НЖО II. Гистопатическая матка. ОАА.
диагноз Бер. VI, 38 недель. Головное предлежание плода. «Созревающая» шейка матки. Гестоз тяжёлой степени. Преждевременная полная отслойка нормально расположенной плаценты. Кровотечение. Геморрагический шок II-IIIст. Антенатальная гибель плода. НЖО II. Гистопатическая матка. ОАА.
 • Венозный доступ 3 периферических вены • Гелофузин 1 литр, Рефортан 6% 500 мл, физраствор 800 мл • В 4 -30 начало операции • В 4 -34 извлечение плода • В 4 -30 Протромплекс 2 400 МЕ (4 фл) • В 4 -40 СЗП AB(IV)Rh(-)отр 1 литр • После получения результата лабораторного определения группы крови трансфузия продолжена одногрупными препаратами и компонентами крови
• Венозный доступ 3 периферических вены • Гелофузин 1 литр, Рефортан 6% 500 мл, физраствор 800 мл • В 4 -30 начало операции • В 4 -34 извлечение плода • В 4 -30 Протромплекс 2 400 МЕ (4 фл) • В 4 -40 СЗП AB(IV)Rh(-)отр 1 литр • После получения результата лабораторного определения группы крови трансфузия продолжена одногрупными препаратами и компонентами крови
 Интраоперационный диагноз: Роды 4, срочные оперативные в головном предлежании плода. Гестоз тяжёлой степени. Преждевременная полная отслойка нормально расположенной плаценты. Матка Кувелера. Гипотоническое кровотечение. ДВС синдром. Геморрагический шок II-IIIст. Антенатальная гибель плода. Острая почечная недостаточность. НЖО II. Гистопатическая матка. ОАА. • Выполнена ампутация матки без придатков и перевязка внутренних подвздошных артерий. Ревизия органов брюшной полости и её дренирование.
Интраоперационный диагноз: Роды 4, срочные оперативные в головном предлежании плода. Гестоз тяжёлой степени. Преждевременная полная отслойка нормально расположенной плаценты. Матка Кувелера. Гипотоническое кровотечение. ДВС синдром. Геморрагический шок II-IIIст. Антенатальная гибель плода. Острая почечная недостаточность. НЖО II. Гистопатическая матка. ОАА. • Выполнена ампутация матки без придатков и перевязка внутренних подвздошных артерий. Ревизия органов брюшной полости и её дренирование.
 при поступлении: • Гемоглобин 54 г/л, эр. 1, 51, гематокрит 14, 3% • Тромбоциты 108(мин. 54), вр. св. кр. 8 мин, дл. кр. 4 мин. • АЧТВ 60 (29, 3 - 35, 3), ПТИ 41%, МНО 1, 98, фибриноген 0, 36 г/л • Общий белок 44, 4; креатинин 168, 7(до 127); глюкоза 9, 64 • Протеинурия 3, 3 г/л • АД 60 и 40 мм. рт. ст. ЧСС 130 в мин. • ШИА= 2, 17!!! • На глазном дне: ангиоретинопатия III ст. с явлениями умеренного ангиоспазма, нейропатия ou по гипоксическому типу. • Выраженные тотальные отёки
при поступлении: • Гемоглобин 54 г/л, эр. 1, 51, гематокрит 14, 3% • Тромбоциты 108(мин. 54), вр. св. кр. 8 мин, дл. кр. 4 мин. • АЧТВ 60 (29, 3 - 35, 3), ПТИ 41%, МНО 1, 98, фибриноген 0, 36 г/л • Общий белок 44, 4; креатинин 168, 7(до 127); глюкоза 9, 64 • Протеинурия 3, 3 г/л • АД 60 и 40 мм. рт. ст. ЧСС 130 в мин. • ШИА= 2, 17!!! • На глазном дне: ангиоретинопатия III ст. с явлениями умеренного ангиоспазма, нейропатия ou по гипоксическому типу. • Выраженные тотальные отёки
 В первые 12 часов: • Общая кровопотеря 3 литра = 44% ОЦК • СЗП 2 400 мл • Протромплекс 2 400 МЕ • Эритровзвесь 1 100 мл • Отмытые эритроциты 600 мл • Криопреципитат 10 доз • Тромбоконцентрат 1 леч. доза • Антитромбин 3 1 000 МЕ (40%)
В первые 12 часов: • Общая кровопотеря 3 литра = 44% ОЦК • СЗП 2 400 мл • Протромплекс 2 400 МЕ • Эритровзвесь 1 100 мл • Отмытые эритроциты 600 мл • Криопреципитат 10 доз • Тромбоконцентрат 1 леч. доза • Антитромбин 3 1 000 МЕ (40%)
 Клинический диагноз: Роды 4, срочные оперативные в головном предлежании плода. Гестоз тяжёлой степени. Преждевременная тотальная отслойка нормально расположенной плаценты. Антенатальная гибель плода. Матка Кувелера. Гипотоническое кровотечение. Геморрагический шок IIIIIст. ДВС синдром. Постгеморрагическая анемия тяжёлой степени Полиорганная недостаточность. Острая преренальная почечная недостаточность. РДСВ, ДН II-III. Энцефалопатия смешанного генеза (постгипоксическая, дисметаболическая). Кома I-II. Хр. Пиелонефрит, латентное течение, ХПН О. Гистопатическая матка. ОАА. Lues? НЖО II. 21. 09. 12. 4 -30 – 7 -00. Лапаротомия. Кесарево сечение в нижнем сегменте матки. Надвлагалищная ампутация матки без придатков. Перевязка внутренних подвздошных артерий с обеих сторон. Дренирование брюшной полости.
Клинический диагноз: Роды 4, срочные оперативные в головном предлежании плода. Гестоз тяжёлой степени. Преждевременная тотальная отслойка нормально расположенной плаценты. Антенатальная гибель плода. Матка Кувелера. Гипотоническое кровотечение. Геморрагический шок IIIIIст. ДВС синдром. Постгеморрагическая анемия тяжёлой степени Полиорганная недостаточность. Острая преренальная почечная недостаточность. РДСВ, ДН II-III. Энцефалопатия смешанного генеза (постгипоксическая, дисметаболическая). Кома I-II. Хр. Пиелонефрит, латентное течение, ХПН О. Гистопатическая матка. ОАА. Lues? НЖО II. 21. 09. 12. 4 -30 – 7 -00. Лапаротомия. Кесарево сечение в нижнем сегменте матки. Надвлагалищная ампутация матки без придатков. Перевязка внутренних подвздошных артерий с обеих сторон. Дренирование брюшной полости.
 • На ИВЛ 5, 5 суток • В реанимации 9 суток • Выписана на 15 сутки после родов
• На ИВЛ 5, 5 суток • В реанимации 9 суток • Выписана на 15 сутки после родов
 Основные ошибки при лечении массивной кровопотери.
Основные ошибки при лечении массивной кровопотери.
 • Беременная К. , 27 лет, поступила в родильный дом ЦРБ 26 августа в 430 в сроке беременности 40 недель и 2 дня с предвестниками родов. • В 1800 произошли самопроизвольные роды. • Через 10 минут отделился и выделился послед без дефектов плацентарной ткани.
• Беременная К. , 27 лет, поступила в родильный дом ЦРБ 26 августа в 430 в сроке беременности 40 недель и 2 дня с предвестниками родов. • В 1800 произошли самопроизвольные роды. • Через 10 минут отделился и выделился послед без дефектов плацентарной ткани.
 • В 2015 , т. е. через 2 часа 5 минут после родов, больная предъявляет жалобы на затруднение дыхания, заложенность в ушах, мелькание «мушек» перед глазами. • АД при этом 80 и 50 мм рт ст , пульс 130 -140 ударов в 1 минуту. • ШИА – 1, 63 -1, 75, что соответствует шоку II-III степени и кровопотере около 25% - 35% ОЦК.
• В 2015 , т. е. через 2 часа 5 минут после родов, больная предъявляет жалобы на затруднение дыхания, заложенность в ушах, мелькание «мушек» перед глазами. • АД при этом 80 и 50 мм рт ст , пульс 130 -140 ударов в 1 минуту. • ШИА – 1, 63 -1, 75, что соответствует шоку II-III степени и кровопотере около 25% - 35% ОЦК.
 • Выставлен диагноз: гипотоническое кровотечение в раннем послеродовом периоде, геморрагический шок I-IIст. Эмболия околоплодными водами? • Общая кровопотеря оценивается как 500 мл. ? ? !
• Выставлен диагноз: гипотоническое кровотечение в раннем послеродовом периоде, геморрагический шок I-IIст. Эмболия околоплодными водами? • Общая кровопотеря оценивается как 500 мл. ? ? !
 • Родильница из палаты переводится в отделение анестезиологии-реанимации? ? ? • Переводится на ИВЛ • Под общей анестезией выполняется ручное обследование полости матки • Проводится инфузионно-трансфузионная терапия, противошоковая терапия.
• Родильница из палаты переводится в отделение анестезиологии-реанимации? ? ? • Переводится на ИВЛ • Под общей анестезией выполняется ручное обследование полости матки • Проводится инфузионно-трансфузионная терапия, противошоковая терапия.
 • В 21 -15 больная осматривается зав. отделением (кровопотеря к этому времени 1600 -1700 мл) • Вызывается бригада САС • Принимается решение (наконец-то!) об оперативном лечении.
• В 21 -15 больная осматривается зав. отделением (кровопотеря к этому времени 1600 -1700 мл) • Вызывается бригада САС • Принимается решение (наконец-то!) об оперативном лечении.
 • Только в 22 -00 начинается хирургическое лечение. • Инфузионно-трансфузионная терапия проводится достаточными объёмами, но восполнение переносчиков газов крови начинается только в 030 (гемоглобин в 2330 54 г/л, в 2 00 48 г/л. ) • К окончанию операции кровопотеря составила 2400 -2500 мл, 41%ОЦК.
• Только в 22 -00 начинается хирургическое лечение. • Инфузионно-трансфузионная терапия проводится достаточными объёмами, но восполнение переносчиков газов крови начинается только в 030 (гемоглобин в 2330 54 г/л, в 2 00 48 г/л. ) • К окончанию операции кровопотеря составила 2400 -2500 мл, 41%ОЦК.
 • В 0 -30 бригадой САС начата релапаротомия • выполнена перевязка ВПА с обеих сторон, ушивание культи влагалища, ревизия и дренирование брюшной полости, кольпоррафия. • Общая кровопотеря 51% ОЦК.
• В 0 -30 бригадой САС начата релапаротомия • выполнена перевязка ВПА с обеих сторон, ушивание культи влагалища, ревизия и дренирование брюшной полости, кольпоррафия. • Общая кровопотеря 51% ОЦК.
 О ш и б к и: • помощь должна оказываться там, где находится больная • необходимо было немедленно транспортировать пациентку в операционную (не в реанимацию!) и в операционной оказывать помощь. • Принятие совместного решения о начале или отсрочке оперативного лечения. • Позднее начало восполнения переносчиков газов крови • При отсутствии в ЛПУ эритроцитсодержащих компонентов крови нужно применять Перфторан 200 -600 мл, максимальная доза 30 мл на/кг массы тела • Объём оперативного вмешательства неполный. • Выполнив ампутацию матки необходимо было сделать операционную паузу не на 15 минут, а до приезда бригады САС с ангиохирургом.
О ш и б к и: • помощь должна оказываться там, где находится больная • необходимо было немедленно транспортировать пациентку в операционную (не в реанимацию!) и в операционной оказывать помощь. • Принятие совместного решения о начале или отсрочке оперативного лечения. • Позднее начало восполнения переносчиков газов крови • При отсутствии в ЛПУ эритроцитсодержащих компонентов крови нужно применять Перфторан 200 -600 мл, максимальная доза 30 мл на/кг массы тела • Объём оперативного вмешательства неполный. • Выполнив ампутацию матки необходимо было сделать операционную паузу не на 15 минут, а до приезда бригады САС с ангиохирургом.
 Клинический случай. • Больная С. , 1971 года рождения, поступила в родильное отделение 17. 07. 2010. в 09 -50 с диагнозом: Беременнсть 40 недель. Головное предлежание плода. Резус отрицательная кровь. Анемия лёгкой степени. Незрелая шейка матки. Миопия слабой степени. Фибромиома матки.
Клинический случай. • Больная С. , 1971 года рождения, поступила в родильное отделение 17. 07. 2010. в 09 -50 с диагнозом: Беременнсть 40 недель. Головное предлежание плода. Резус отрицательная кровь. Анемия лёгкой степени. Незрелая шейка матки. Миопия слабой степени. Фибромиома матки.
 • 18. 07. 2010. в 19 -00 начинается родовая деятельность. • Через 17 минут после окончания родов начинается гипотоническое кровотечение. • Проводятся мероприятия по остановке кровотечения (консервативные и ручное обследование полости матки). • Мероприятия без эффекта.
• 18. 07. 2010. в 19 -00 начинается родовая деятельность. • Через 17 минут после окончания родов начинается гипотоническое кровотечение. • Проводятся мероприятия по остановке кровотечения (консервативные и ручное обследование полости матки). • Мероприятия без эффекта.
 • Через 50 минут после начала кровотечения производится оперативное лечение в объёме надвлагалищной ампутации матки при развившемся ДВС-синдроме и в условиях геморрагического шока. • В послеоперационном, периоде продолжается гемостатическая терапия и коррекция ДВСсиндрома. • Вызвана бригада САС. • Экстубирована через 40 мин после окончания операции.
• Через 50 минут после начала кровотечения производится оперативное лечение в объёме надвлагалищной ампутации матки при развившемся ДВС-синдроме и в условиях геморрагического шока. • В послеоперационном, периоде продолжается гемостатическая терапия и коррекция ДВСсиндрома. • Вызвана бригада САС. • Экстубирована через 40 мин после окончания операции.
 • Через 8 часов 40 мин после окончания операции диагностировано внутрибрюшное кровотечение. • Релапаротомия. Экстирпация культи шейки матки, первязка ВПА, интраоперационно происходит ранение мочевого пузыря. • Проводятся реанимационные мероприятия совместно с врачами САС. • Через сутки становится возможной транспортировка в СОКБ им. Калинина. Выполняется.
• Через 8 часов 40 мин после окончания операции диагностировано внутрибрюшное кровотечение. • Релапаротомия. Экстирпация культи шейки матки, первязка ВПА, интраоперационно происходит ранение мочевого пузыря. • Проводятся реанимационные мероприятия совместно с врачами САС. • Через сутки становится возможной транспортировка в СОКБ им. Калинина. Выполняется.
 • В течение 13 суток находилась в отделении реанимации, затем в отделении гинекологии. На долечивание переведена в отделение торакальной хирургии по поводу некротической раны копчиковой области. • В реанимационном отделении потребовалось в составе инфузионной терапии перелить плазмы 3600 мл, 1570 мл крови, 600 мл альбумина.
• В течение 13 суток находилась в отделении реанимации, затем в отделении гинекологии. На долечивание переведена в отделение торакальной хирургии по поводу некротической раны копчиковой области. • В реанимационном отделении потребовалось в составе инфузионной терапии перелить плазмы 3600 мл, 1570 мл крови, 600 мл альбумина.
 ОСНОВНЫЕ ОШИБКИ ПРИ ОКАЗАНИИ ПОМОЩИ ПРИ МАССИВНОЙ КРОВОПОТЕРЕ
ОСНОВНЫЕ ОШИБКИ ПРИ ОКАЗАНИИ ПОМОЩИ ПРИ МАССИВНОЙ КРОВОПОТЕРЕ
 ОСНОВНЫЕ ОШИБКИ • При оказании помощи при критической ситуации помощь должна оказываться там, где находится больная. Транспортировать пациентку сразу же в операционную.
ОСНОВНЫЕ ОШИБКИ • При оказании помощи при критической ситуации помощь должна оказываться там, где находится больная. Транспортировать пациентку сразу же в операционную.
 ОСНОВНЫЕ ОШИБКИ • Позднее начало восполнения переносчиков газов крови. • Боязнь применения Перфторана. Необходимая доза 5 -15 мл/кг массы тела. Для женщины массой 70 кг минимальная доза Перфторана 350 мл.
ОСНОВНЫЕ ОШИБКИ • Позднее начало восполнения переносчиков газов крови. • Боязнь применения Перфторана. Необходимая доза 5 -15 мл/кг массы тела. Для женщины массой 70 кг минимальная доза Перфторана 350 мл.
 ОСНОВНЫЕ ОШИБКИ • Недостаточный объём трансфузии плазмы • Трансфузия СЗП должна проводится в объёме 20 -30 мл/кг. • Вся доза переливается в течении 30 -60 минут. Каждые 10 мин в размороженной плазме теряется 10% ФСК. • Для женщины массой 70 кг стартовая доза СЗП при лечении массивной кровопотери с гемодинамическими нарушениями 1400 мл
ОСНОВНЫЕ ОШИБКИ • Недостаточный объём трансфузии плазмы • Трансфузия СЗП должна проводится в объёме 20 -30 мл/кг. • Вся доза переливается в течении 30 -60 минут. Каждые 10 мин в размороженной плазме теряется 10% ФСК. • Для женщины массой 70 кг стартовая доза СЗП при лечении массивной кровопотери с гемодинамическими нарушениями 1400 мл
 ОСНОВНЫЕ ОШИБКИ • В состав инфузионной терапии нельзя включать декстраны (полиглюкин, реополиглюкин, гемодез и т. п. ). • Применяйте ГЭК и гелофузин. • Недостаточная доза ингибиторов протеаз. Контрикал(апротинин) 100 000 – 200 000 ЕД и именно капельно или инфузоматом.
ОСНОВНЫЕ ОШИБКИ • В состав инфузионной терапии нельзя включать декстраны (полиглюкин, реополиглюкин, гемодез и т. п. ). • Применяйте ГЭК и гелофузин. • Недостаточная доза ингибиторов протеаз. Контрикал(апротинин) 100 000 – 200 000 ЕД и именно капельно или инфузоматом.
 ОСНОВНЫЕ ОШИБКИ • Не оценивается кровопотеря. • Не подсчитывается шоковый индекс. • Ранняя экстубация (опасность гипоксемии и усугубление ПОН, участие дыхательной мускулатуры в дыхании на фоне нестойкого гемостаза и ДВС-синдрома). • В послеоперационном периоде не назначаются НМГ
ОСНОВНЫЕ ОШИБКИ • Не оценивается кровопотеря. • Не подсчитывается шоковый индекс. • Ранняя экстубация (опасность гипоксемии и усугубление ПОН, участие дыхательной мускулатуры в дыхании на фоне нестойкого гемостаза и ДВС-синдрома). • В послеоперационном периоде не назначаются НМГ
 Инструкция по применению НМГ (беременность) • Фрагмин vs Беременность Раздел «Применение при беременности и в период грудного вскармливания» (стр. 4). Результаты исследований показали удовлетворительный уровень безопасности применения далтепарина натрия у беременных (низкая частота клинически значимых кровотечений, большая часть которых наблюдалась в послеродовом периоде; не выявлено случаев гепарин -индуцированной тромбоцитопении; диагностирован только один случай остеопороза; уровень самопроизвольных абортов и преждевременных родов соответствовал общепопуляционному; уровень врожденных аномалий не превышал среднее значение в общей популяции). • Фраксипарин vs беременность Исследования у животных не показали тератогенного или фетотоксического эффекта препарата. Однако имеются весьма ограниченная информация и клинические данные в отношении человека, касающиеся трансплацентарного перехода. Применение в период беременности не рекомендуется. Исходя из ограниченности данных относительно экскреции препарата с грудным молоком и последующего всасывания у новорожденного, применение в период лактации не рекомендуется. • Клексан vs беременность Препарат не следует применять во время беременности за исключением случаев, когда ожидаемый эффект терапии превышает потенциальный риск для плода (информация о проникновении эноксапарина натрия через плаценту человека во время II триместра беременности отсутствует; данных о действии препарата в I и III триместрах беременности также нет). На время лечения следует прекратить грудное вскармливание.
Инструкция по применению НМГ (беременность) • Фрагмин vs Беременность Раздел «Применение при беременности и в период грудного вскармливания» (стр. 4). Результаты исследований показали удовлетворительный уровень безопасности применения далтепарина натрия у беременных (низкая частота клинически значимых кровотечений, большая часть которых наблюдалась в послеродовом периоде; не выявлено случаев гепарин -индуцированной тромбоцитопении; диагностирован только один случай остеопороза; уровень самопроизвольных абортов и преждевременных родов соответствовал общепопуляционному; уровень врожденных аномалий не превышал среднее значение в общей популяции). • Фраксипарин vs беременность Исследования у животных не показали тератогенного или фетотоксического эффекта препарата. Однако имеются весьма ограниченная информация и клинические данные в отношении человека, касающиеся трансплацентарного перехода. Применение в период беременности не рекомендуется. Исходя из ограниченности данных относительно экскреции препарата с грудным молоком и последующего всасывания у новорожденного, применение в период лактации не рекомендуется. • Клексан vs беременность Препарат не следует применять во время беременности за исключением случаев, когда ожидаемый эффект терапии превышает потенциальный риск для плода (информация о проникновении эноксапарина натрия через плаценту человека во время II триместра беременности отсутствует; данных о действии препарата в I и III триместрах беременности также нет). На время лечения следует прекратить грудное вскармливание.
 Особенности Фрагмина • Разрешен во время беременности • Самый контролируемый препарат за счет более короткого времени полувыведения – минимальный риск осложнений • Отсутствие биоаккумуляции при использовании стандартных доз – эффективная тромбопрофилактика без риска кровотечений
Особенности Фрагмина • Разрешен во время беременности • Самый контролируемый препарат за счет более короткого времени полувыведения – минимальный риск осложнений • Отсутствие биоаккумуляции при использовании стандартных доз – эффективная тромбопрофилактика без риска кровотечений
 Благодарю за внимание! раб. тел. 8 -(846) -952 -62 -55 -958 -24 -54 сот. тел. 8 -904 -731 -10 -54 Электр. адрес: mishina-e@bk. ru
Благодарю за внимание! раб. тел. 8 -(846) -952 -62 -55 -958 -24 -54 сот. тел. 8 -904 -731 -10 -54 Электр. адрес: mishina-e@bk. ru


