Неоложная помощь при АШ и БА.ppt
- Количество слайдов: 76
 НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ АНАФИЛАКТИЧЕСКОМ ШОКЕ
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ АНАФИЛАКТИЧЕСКОМ ШОКЕ
 • Острые аллергические реакции варьируют по степени своей выраженности от едва заметных симптомов до тяжелой анафилактической реакции. • В основе лежит иммуноопосредованная аллергическая реакция.
• Острые аллергические реакции варьируют по степени своей выраженности от едва заметных симптомов до тяжелой анафилактической реакции. • В основе лежит иммуноопосредованная аллергическая реакция.
 • Легкая степень: уртикарная сыпь, ангионевротический отек, коньюктивит). • Средняя степень: бронхоспазм, тахикардия, бледность. • Тяжелая степень: (тяжелый бронхоспазм, отек гортани, остановка дыхания, остановка сердца и шок). • Покраснение кожи, зуд, отек лица, ё уртикарная сыпь, боли в животе, диарея, стридор, хрипы в легких могут как предшествовать шоку, так и быть проявлениями собственно анафилактической реакции.
• Легкая степень: уртикарная сыпь, ангионевротический отек, коньюктивит). • Средняя степень: бронхоспазм, тахикардия, бледность. • Тяжелая степень: (тяжелый бронхоспазм, отек гортани, остановка дыхания, остановка сердца и шок). • Покраснение кожи, зуд, отек лица, ё уртикарная сыпь, боли в животе, диарея, стридор, хрипы в легких могут как предшествовать шоку, так и быть проявлениями собственно анафилактической реакции.
 • анафилаксия на различные Этиология медикаменты: (антибиотики, витамины группы В, местные анестетики), йодсодержащие рентгеноконтрастные вещества; • коллоидные растворы для замещения объема (альбумин). • сыворотки, вакцины; • переливание крови, плазмы, вв введение иммуноглобулина; • укусы насекомых- ос, пчел, шершней, муравьев- инсектная аллергия, яды змей,
• анафилаксия на различные Этиология медикаменты: (антибиотики, витамины группы В, местные анестетики), йодсодержащие рентгеноконтрастные вещества; • коллоидные растворы для замещения объема (альбумин). • сыворотки, вакцины; • переливание крови, плазмы, вв введение иммуноглобулина; • укусы насекомых- ос, пчел, шершней, муравьев- инсектная аллергия, яды змей,
 • При кожном тестировании и проведении гипосенсибилизирующей терапии с помощью аллергенов. • Пищевые продукты (особенно орехи). • Механизм- немедленная иммунопатологическая реакция первого типа: Ig. E –зависимая реакция. • Вклад гомоцитотропных антител Ig. G в реагиновую активность значительно меньше, чем Ig. E.
• При кожном тестировании и проведении гипосенсибилизирующей терапии с помощью аллергенов. • Пищевые продукты (особенно орехи). • Механизм- немедленная иммунопатологическая реакция первого типа: Ig. E –зависимая реакция. • Вклад гомоцитотропных антител Ig. G в реагиновую активность значительно меньше, чем Ig. E.
 • Медиаторы высвобождаются преимущественно из двух видов клеток: тучные, базофилы и делятся на две группы: предшествующие в клетке до ее активации и медиаторы, образующиеся в ходе активации клеток. • Гистамин, эозинофильный хемотаксический фактор анафилаксии, нейтрофильный хемотоксический фактор, гепарин, химаза, триптаза, пероксидаза, серотонин. • Лейкотриены, простагландин D 2, Тромбоксан А 2, эндопероксиды, фактор, активирующий тромбоциты, базофильный колликреин анафилаксии. • Вызывают расширение сосудов, повышение проницаемости сосудов и выход жидкости во внесосудистое пространство, сокращение гладкой мускулатуры- развитие шокового состояния.
• Медиаторы высвобождаются преимущественно из двух видов клеток: тучные, базофилы и делятся на две группы: предшествующие в клетке до ее активации и медиаторы, образующиеся в ходе активации клеток. • Гистамин, эозинофильный хемотаксический фактор анафилаксии, нейтрофильный хемотоксический фактор, гепарин, химаза, триптаза, пероксидаза, серотонин. • Лейкотриены, простагландин D 2, Тромбоксан А 2, эндопероксиды, фактор, активирующий тромбоциты, базофильный колликреин анафилаксии. • Вызывают расширение сосудов, повышение проницаемости сосудов и выход жидкости во внесосудистое пространство, сокращение гладкой мускулатуры- развитие шокового состояния.
 ШОК - это клинический синдром, сопровождающийся микроциркуляторными и макроциркуляторными расстройствами и ведущий к общей недостаточности тканевой перфузии Rogers M. C. , Helfaer M. A. , 1999
ШОК - это клинический синдром, сопровождающийся микроциркуляторными и макроциркуляторными расстройствами и ведущий к общей недостаточности тканевой перфузии Rogers M. C. , Helfaer M. A. , 1999
 Шок возникает при нарушениях в трех главных компонентах кровообращения: £ сосудистой регуляции распределительный шок (неадекватное распределение соcудистого объема £ производительности сердца £ ОЦК
Шок возникает при нарушениях в трех главных компонентах кровообращения: £ сосудистой регуляции распределительный шок (неадекватное распределение соcудистого объема £ производительности сердца £ ОЦК
 • Скорость возникновения анафилактического шока от нескольких секунд или минут до 2 часов от начала контакта с аллергеном. В развитии анафилактической реакции у больных с высокой степенью сенсибилизации ни доза, ни способ введения аллергена не играют решающей роли в развитии самого шока. • Однако, большая доза препарата увеличивает тяжесть течения шока.
• Скорость возникновения анафилактического шока от нескольких секунд или минут до 2 часов от начала контакта с аллергеном. В развитии анафилактической реакции у больных с высокой степенью сенсибилизации ни доза, ни способ введения аллергена не играют решающей роли в развитии самого шока. • Однако, большая доза препарата увеличивает тяжесть течения шока.
 • Шок может протекать на фоне нормального, пониженного или низкого АД. • Компенсированный шок при нормальном давлении в результате компенсаторных механизмов: ЧСС↑ и УО ↑, СВ ↑- гипердинамия. • Декомпенсированный шок- АД понижено.
• Шок может протекать на фоне нормального, пониженного или низкого АД. • Компенсированный шок при нормальном давлении в результате компенсаторных механизмов: ЧСС↑ и УО ↑, СВ ↑- гипердинамия. • Декомпенсированный шок- АД понижено.
 Степени тяжести шока • Тяжесть шока в значительной степени зависит от времени продромального периода: • Легкая степень- продромальный период более 10 минут • Средняя степень- продромальный период не более 10 минут • Тяжелая (молниеносная) степеньпродромальный период не более 3 минут
Степени тяжести шока • Тяжесть шока в значительной степени зависит от времени продромального периода: • Легкая степень- продромальный период более 10 минут • Средняя степень- продромальный период не более 10 минут • Тяжелая (молниеносная) степеньпродромальный период не более 3 минут
 а)Возможны варианты анафилактического шока с преимущественным поражением: а) кожных покровов с нарастающим кожным зудом, гиперемией, появлением крапивницы, отеков Квинке различной локализации; • б) нервной системы (церебральный вариант) с развитием сильной головной боли, появлением тошноты, гиперестезии, парестезии, судорог с непроизвольным мочеиспусканием и дефекацией, потерей сознания с клиническими проявлениями по типу эпилепсии;
а)Возможны варианты анафилактического шока с преимущественным поражением: а) кожных покровов с нарастающим кожным зудом, гиперемией, появлением крапивницы, отеков Квинке различной локализации; • б) нервной системы (церебральный вариант) с развитием сильной головной боли, появлением тошноты, гиперестезии, парестезии, судорог с непроизвольным мочеиспусканием и дефекацией, потерей сознания с клиническими проявлениями по типу эпилепсии;
 • в) органов дыхания (астматический вариант) • С доминирующим удушьем и развитием асфиксии ввиду изменения проходимости верхних дыхательных путей вследствие отека гортани. • г)абдоминальный (боли в животе, рвота, понос, иногда с примесью крови)
• в) органов дыхания (астматический вариант) • С доминирующим удушьем и развитием асфиксии ввиду изменения проходимости верхних дыхательных путей вследствие отека гортани. • г)абдоминальный (боли в животе, рвота, понос, иногда с примесью крови)
 • При молниеносной форме в клинике преобладает симптоматика коллаптоидного варианта: у больного отмечается угнетение сознания вплоть до комы, развивается резкая бледность или цианоз, артериальная гипотония, пульс на периферии слабого наполнения. В течение нескольких минут может наступить остановка сердечной деятельности.
• При молниеносной форме в клинике преобладает симптоматика коллаптоидного варианта: у больного отмечается угнетение сознания вплоть до комы, развивается резкая бледность или цианоз, артериальная гипотония, пульс на периферии слабого наполнения. В течение нескольких минут может наступить остановка сердечной деятельности.
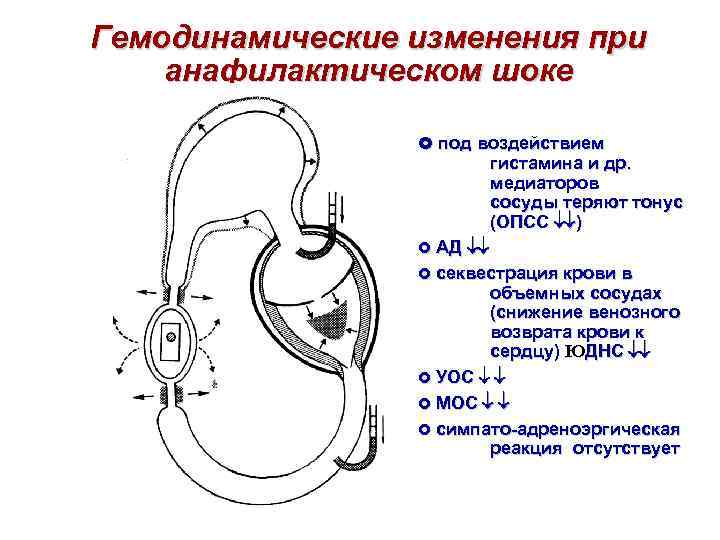 Гемодинамические изменения при анафилактическом шоке £ под воздействием гистамина и др. медиаторов сосуды теряют тонус (ОПСС ¯¯) £ АД ¯¯ £ секвестрация крови в объемных сосудах (снижение венозного возврата крови к сердцу) ЮДНС ¯¯ £ УОС ¯ ¯ £ МОС ¯ ¯ £ симпато-адреноэргическая реакция отсутствует
Гемодинамические изменения при анафилактическом шоке £ под воздействием гистамина и др. медиаторов сосуды теряют тонус (ОПСС ¯¯) £ АД ¯¯ £ секвестрация крови в объемных сосудах (снижение венозного возврата крови к сердцу) ЮДНС ¯¯ £ УОС ¯ ¯ £ МОС ¯ ¯ £ симпато-адреноэргическая реакция отсутствует
 Контроль и оценка течения шока
Контроль и оценка течения шока
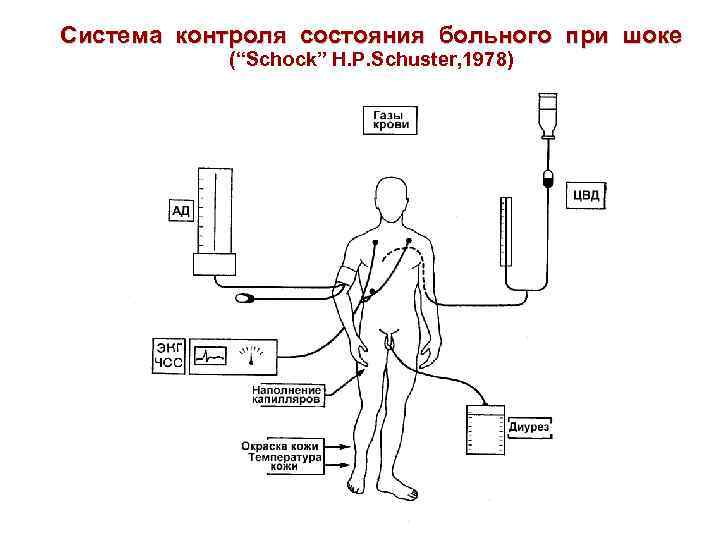 Система контроля состояния больного при шоке (“Schock” H. P. Schuster, 1978)
Система контроля состояния больного при шоке (“Schock” H. P. Schuster, 1978)
 Экспресс-оценка кровообращения • Частота сердцебиений • Артериальное давление • Периферический пульс – есть/нет – наполнение/напряжение • Перфузия кожи – время наполнения капилляров – температура кожи – цвет кожного покрова – наличие/отсутствие «мраморности» - ректальная температура – Кровоснабжение ЦНС – – сознание (реакция на осмотр и манипуляции) мышечный тонус поза ширина зрачков • Сатурация гемоглобина (Sa. O 2) • p. H артериальной крови
Экспресс-оценка кровообращения • Частота сердцебиений • Артериальное давление • Периферический пульс – есть/нет – наполнение/напряжение • Перфузия кожи – время наполнения капилляров – температура кожи – цвет кожного покрова – наличие/отсутствие «мраморности» - ректальная температура – Кровоснабжение ЦНС – – сознание (реакция на осмотр и манипуляции) мышечный тонус поза ширина зрачков • Сатурация гемоглобина (Sa. O 2) • p. H артериальной крови
 Основы выведения из шока
Основы выведения из шока
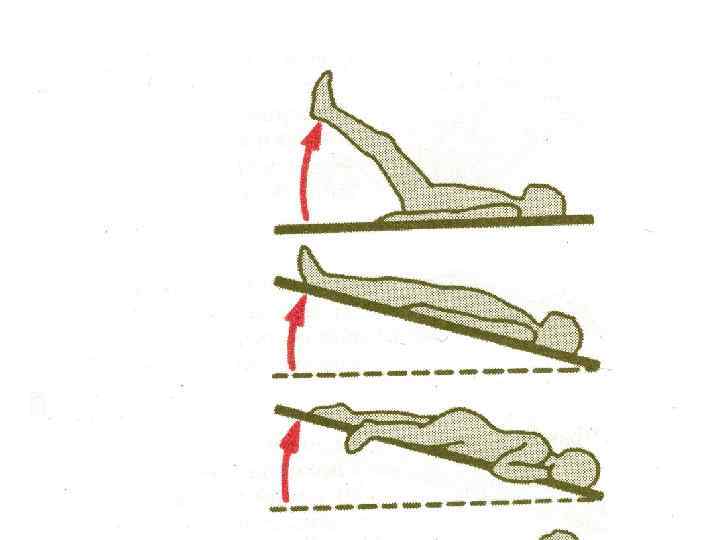
 Последовательность основных мероприятий 1. Оценка функции жизненно важных систем организма (проведение АВС реанимационных мероприятий если таковые необходимы). 2. Блокирование поступления лекарства антигена в кровоток : прекратить введение препарата, наложить жгут, если аллерген был введен в конечность. Обложить льдом место введения препарата. Место иньекции обколоть 0. 1% раствором адреналина. 3. Противошоковое положение ноги, голова ниже ног) (приподнятые
Последовательность основных мероприятий 1. Оценка функции жизненно важных систем организма (проведение АВС реанимационных мероприятий если таковые необходимы). 2. Блокирование поступления лекарства антигена в кровоток : прекратить введение препарата, наложить жгут, если аллерген был введен в конечность. Обложить льдом место введения препарата. Место иньекции обколоть 0. 1% раствором адреналина. 3. Противошоковое положение ноги, голова ниже ног) (приподнятые
 4. Обеспечение оксигенации (маска, носовые катетеры), при необходимости ИВЛ экспираторными методами при декомпенсации дыхания. 5. Воздействие на сосудистый тонус (вазопрессорная терапия): введение адреналина 6. Сосудистый доступ (при возможности несколько доступов) и восполнение ОЦК (инфузионная терапия) 7. Кортикостероиды.
4. Обеспечение оксигенации (маска, носовые катетеры), при необходимости ИВЛ экспираторными методами при декомпенсации дыхания. 5. Воздействие на сосудистый тонус (вазопрессорная терапия): введение адреналина 6. Сосудистый доступ (при возможности несколько доступов) и восполнение ОЦК (инфузионная терапия) 7. Кортикостероиды.
 8. 9. При необходимости инотропная терапия. Коррекция метаболического ацидоза 10. Терапия бронхоспазма необходимости) (при 11. Блокада H 1 и H 2 рецепторов (профилактика эрозий и язв в желудке и профилактика ЖКТ кровотечения) 12. Повторно оценить АВС. 13. На всех этапах быть готовым к проведению АВС реанимации!
8. 9. При необходимости инотропная терапия. Коррекция метаболического ацидоза 10. Терапия бронхоспазма необходимости) (при 11. Блокада H 1 и H 2 рецепторов (профилактика эрозий и язв в желудке и профилактика ЖКТ кровотечения) 12. Повторно оценить АВС. 13. На всех этапах быть готовым к проведению АВС реанимации!
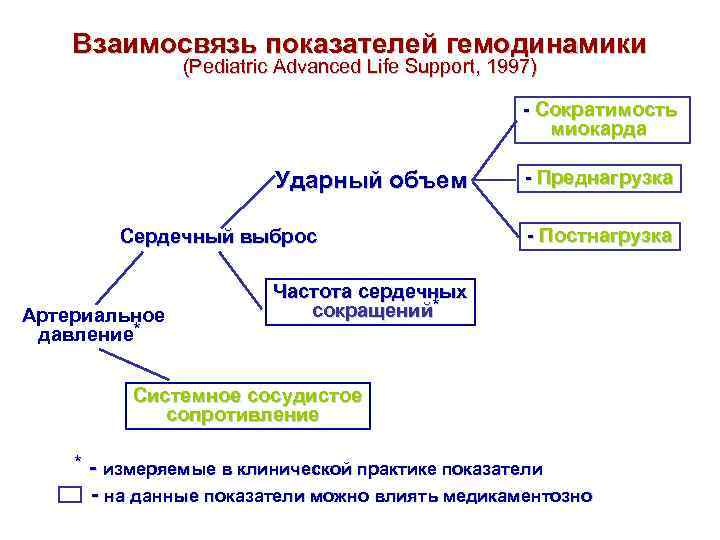 Взаимосвязь показателей гемодинамики (Pediatric Advanced Life Support, 1997) - Сократимость миокарда Ударный объем Сердечный выброс Артериальное давление* - Преднагрузка - Постнагрузка Частота сердечных сокращений* Системное сосудистое сопротивление * - измеряемые в клинической практике показатели - на данные показатели можно влиять медикаментозно
Взаимосвязь показателей гемодинамики (Pediatric Advanced Life Support, 1997) - Сократимость миокарда Ударный объем Сердечный выброс Артериальное давление* - Преднагрузка - Постнагрузка Частота сердечных сокращений* Системное сосудистое сопротивление * - измеряемые в клинической практике показатели - на данные показатели можно влиять медикаментозно
 Критическое уменьшение тканевой перфузии требует активного лечения! Для того чтобы в последующем у ребенка не было отрицательных последствий низкой перфузии внутренних органов (прежде всего почек), критическое нарушение капиллярной перфузии необходимо ликвидировать в течение нескольких часов
Критическое уменьшение тканевой перфузии требует активного лечения! Для того чтобы в последующем у ребенка не было отрицательных последствий низкой перфузии внутренних органов (прежде всего почек), критическое нарушение капиллярной перфузии необходимо ликвидировать в течение нескольких часов
 q Задачи: 1. Влияние на сосудистый тонус 2. устранение жизнеугрожающего (синдром «пустого сердца» ) дефицита ОЦК 3. устранение декомпенсированного метаболического ацидоза q Алгоритмы старта: 1. Адреналин 0. 1% 2. компенсированный шок – физиологический раствор натрия хлорида, р-р Рингера 3. декомпенсированный шок – ГЭК 6 -10%, полиглюкин, реополиглюкин (помнить о полиглюкин декстрановом синдроме). 4. Бикарбонат натрия 4%. 4. Ожидаемые результаты: 1. 2. АД Sa. O 2, улучшение состояния периферической гемодинамики, появление диуреза,
q Задачи: 1. Влияние на сосудистый тонус 2. устранение жизнеугрожающего (синдром «пустого сердца» ) дефицита ОЦК 3. устранение декомпенсированного метаболического ацидоза q Алгоритмы старта: 1. Адреналин 0. 1% 2. компенсированный шок – физиологический раствор натрия хлорида, р-р Рингера 3. декомпенсированный шок – ГЭК 6 -10%, полиглюкин, реополиглюкин (помнить о полиглюкин декстрановом синдроме). 4. Бикарбонат натрия 4%. 4. Ожидаемые результаты: 1. 2. АД Sa. O 2, улучшение состояния периферической гемодинамики, появление диуреза,
 Список медикаментов (противошоковый набор) • • • Раствор адреналина 0. 1% Раствор норадреналина 0. 2% Раствор мезатона 1% Раствор супрастина 2% Раствор димедрола 1% Раствор тавегила 0. 1% Раствор преднизолона Раствор гидрокортизона Раствор эуфиллина 2. 4% Физиологический раствор , раствор Рингера Препараты ГЭК (Гидроксиэтилкрахмал): Стабизол, рефортан, инфукол, волювен- изо и гиперонкотические растворы.
Список медикаментов (противошоковый набор) • • • Раствор адреналина 0. 1% Раствор норадреналина 0. 2% Раствор мезатона 1% Раствор супрастина 2% Раствор димедрола 1% Раствор тавегила 0. 1% Раствор преднизолона Раствор гидрокортизона Раствор эуфиллина 2. 4% Физиологический раствор , раствор Рингера Препараты ГЭК (Гидроксиэтилкрахмал): Стабизол, рефортан, инфукол, волювен- изо и гиперонкотические растворы.
 • Вазопрессоры: • Адреналин 0. 1%- 0, 01 -0. 03 мгкг, 10 -30 мкгкг вв (0. 1 млгод). • Для детей до года удобнее пользоваться разведение 1: 10000 (разведение 1. 0 мл адреналина на 10. 0 Na. Cl 0/9%) - 0. 1 -0. 3 млкг вв болюсно повторение через несколько минут. • Внутрикостная инфузия – безопасная и легкая альтернатива у детей. При наличии интубационной трубки (эндотратрахеально). • Если давление ниже 70 -75 мм рт ст, повторное введение адреналина. Капельное введение адреналина (скорость титруется) для поддержания давления не ниже уровня 80 -90 мм рт ст)
• Вазопрессоры: • Адреналин 0. 1%- 0, 01 -0. 03 мгкг, 10 -30 мкгкг вв (0. 1 млгод). • Для детей до года удобнее пользоваться разведение 1: 10000 (разведение 1. 0 мл адреналина на 10. 0 Na. Cl 0/9%) - 0. 1 -0. 3 млкг вв болюсно повторение через несколько минут. • Внутрикостная инфузия – безопасная и легкая альтернатива у детей. При наличии интубационной трубки (эндотратрахеально). • Если давление ниже 70 -75 мм рт ст, повторное введение адреналина. Капельное введение адреналина (скорость титруется) для поддержания давления не ниже уровня 80 -90 мм рт ст)
 • Для поддержания сосудистого тонуса так же норадреналин, мезатон, допамин (вазопрессорные дозы). • Дж. Леви (1990) рекомендует вводить адреналин внутривенно и считает, что "введение адреналина внутримышечно или подкожно во время шокового состояния, когда требуется немедленный эффект для восстановления церебрального и коронарного перфузионного давления, не заслуживает доверия".
• Для поддержания сосудистого тонуса так же норадреналин, мезатон, допамин (вазопрессорные дозы). • Дж. Леви (1990) рекомендует вводить адреналин внутривенно и считает, что "введение адреналина внутримышечно или подкожно во время шокового состояния, когда требуется немедленный эффект для восстановления церебрального и коронарного перфузионного давления, не заслуживает доверия".
 • Н. М. Бережная и соавт. (1986) рекомендуют вводить на 1 этапе адреналин внутримышечно (не подкожно). • Н. М. Бережная указывает, что всасывание адреналина при внутримышечном введении происходит достаточно быстро. Адреналин вводится подкожно или внутримышечно в дозе 0. 3 -0. 5 мл 0. 1% раствора, а затем при необходимости повторяют инъекции еще дважды с интервалами 20 мин.
• Н. М. Бережная и соавт. (1986) рекомендуют вводить на 1 этапе адреналин внутримышечно (не подкожно). • Н. М. Бережная указывает, что всасывание адреналина при внутримышечном введении происходит достаточно быстро. Адреналин вводится подкожно или внутримышечно в дозе 0. 3 -0. 5 мл 0. 1% раствора, а затем при необходимости повторяют инъекции еще дважды с интервалами 20 мин.
 • Ф. Либерман и Л. Кроуфорд (1986) считают, что "инъекции адреналина должны производиться внутримышечно или подкожно, а внутривенных инъекций адреналина во всех возможных случаях надо избегать; внутривенное введение адреналина резервируется лишь для тех случаев, когда у больного наблюдаются полная потеря сознания и тяжелый коллапс". Наиболее часто на первом этапе адреналин вводится внутримышечно или подкожно.
• Ф. Либерман и Л. Кроуфорд (1986) считают, что "инъекции адреналина должны производиться внутримышечно или подкожно, а внутривенных инъекций адреналина во всех возможных случаях надо избегать; внутривенное введение адреналина резервируется лишь для тех случаев, когда у больного наблюдаются полная потеря сознания и тяжелый коллапс". Наиболее часто на первом этапе адреналин вводится внутримышечно или подкожно.
 • И. Пыцкий и соавт. (1991) не рекомендуют вводить в одно место 1 мл или более адреналина, т. к. обладая сильным сосудосуживающим действием, он тормозит и собственное всасывание из места инъекции. При выраженных нарушениях дыхания и резкой артериальной гипотензии адреналин в дозе 0. 5 мл 0. 1% раствора можно вводить под язык (откуда от быстро всасывается.
• И. Пыцкий и соавт. (1991) не рекомендуют вводить в одно место 1 мл или более адреналина, т. к. обладая сильным сосудосуживающим действием, он тормозит и собственное всасывание из места инъекции. При выраженных нарушениях дыхания и резкой артериальной гипотензии адреналин в дозе 0. 5 мл 0. 1% раствора можно вводить под язык (откуда от быстро всасывается.
 • Катехоламины вм введение при сложной анатомии вен, для самостоятельного лечения или для введения родными: аутоинъектор (можно через одежду). • Катехоламины ингаляционно при отеке гортани, отеке Квинке иили при сложной анатомии вен: введение адреналина через небулайзер или через дозированный карманный ингалятор.
• Катехоламины вм введение при сложной анатомии вен, для самостоятельного лечения или для введения родными: аутоинъектор (можно через одежду). • Катехоламины ингаляционно при отеке гортани, отеке Квинке иили при сложной анатомии вен: введение адреналина через небулайзер или через дозированный карманный ингалятор.
 • Наиболее быстрая абсорбция адреналина (в среднем 8 +-2 мин) вм аутоинджекторм в бедро по сравнению с инъекцией в дельтовидную мышцу и может повторяться каждые 5 минут как у детей так и у взрослых. • В UK в руководстве по терапии анафилаксии указывается, что пк назначение адреналина не играет никакой роли (2009).
• Наиболее быстрая абсорбция адреналина (в среднем 8 +-2 мин) вм аутоинджекторм в бедро по сравнению с инъекцией в дельтовидную мышцу и может повторяться каждые 5 минут как у детей так и у взрослых. • В UK в руководстве по терапии анафилаксии указывается, что пк назначение адреналина не играет никакой роли (2009).
 • Эффекты на и рецепторы, стимулирует рост АД и ЧСС, вызывает расширение бронхов, уменьшает отек дыхательных путей, оказывает положительное инотропное действие. • Подавляет выделение медиаторов из активированных тучных клеток посредством стимулирования внутриклеточного 3, 5 - ц. АМФ.
• Эффекты на и рецепторы, стимулирует рост АД и ЧСС, вызывает расширение бронхов, уменьшает отек дыхательных путей, оказывает положительное инотропное действие. • Подавляет выделение медиаторов из активированных тучных клеток посредством стимулирования внутриклеточного 3, 5 - ц. АМФ.
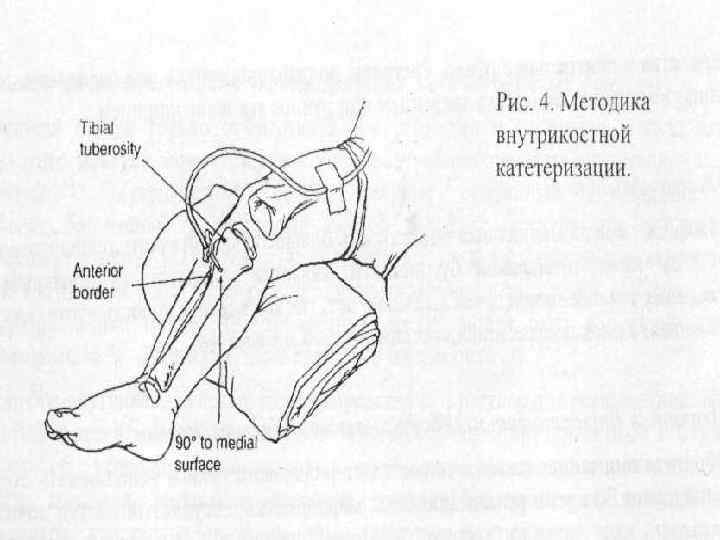
 • Проксимальный внутрикостный доступ (проксимальная часть большеберцовой кости). • Дистальный внутрикостный доступ (медиальная лодыжка).
• Проксимальный внутрикостный доступ (проксимальная часть большеберцовой кости). • Дистальный внутрикостный доступ (медиальная лодыжка).
 Не надо бояться больших инфузий! • Инфузия растворов из расчета 15 -20 мл кг болюсно, в первый час возможно до 60 -80 млкг, иногда 100 млчас при декомпенсированном шоке • Объективно АД: 1 год 70, далее 70+ 2 n мм рт. ст (нижняя граница систолического АД).
Не надо бояться больших инфузий! • Инфузия растворов из расчета 15 -20 мл кг болюсно, в первый час возможно до 60 -80 млкг, иногда 100 млчас при декомпенсированном шоке • Объективно АД: 1 год 70, далее 70+ 2 n мм рт. ст (нижняя граница систолического АД).
 Что вводить? • Физиологический раствор, р-р Рингера • При тяжелой гипотензии коллоиды: ГЭК. • По принципу все, что есть под рукой!
Что вводить? • Физиологический раствор, р-р Рингера • При тяжелой гипотензии коллоиды: ГЭК. • По принципу все, что есть под рукой!
 Значительная патологическая текучесть капилляров § Наибольшую трудность в лечении представляют больные с выраженной патологической сосудистой проницаемостью § Для поддержания нормального АД введения больших объемов жидкости
Значительная патологическая текучесть капилляров § Наибольшую трудность в лечении представляют больные с выраженной патологической сосудистой проницаемостью § Для поддержания нормального АД введения больших объемов жидкости
 Значительная патологическая текучесть капилляров § У этих больных удается снизить объем внутривенных инфузий только тогда, когда с нарастанием отеков тканевое давление в интерстициальной жидкости достигнет величины, близкой к давлению в капиллярах § Только тогда вводимые внутривенно лекарственные вещества остаются в сосудистом русле
Значительная патологическая текучесть капилляров § У этих больных удается снизить объем внутривенных инфузий только тогда, когда с нарастанием отеков тканевое давление в интерстициальной жидкости достигнет величины, близкой к давлению в капиллярах § Только тогда вводимые внутривенно лекарственные вещества остаются в сосудистом русле
 Гидроксиэтилированный крахмал Растворы гидроксиэтилированного крахмала способны «запечатывать» поры в эндотелии.
Гидроксиэтилированный крахмал Растворы гидроксиэтилированного крахмала способны «запечатывать» поры в эндотелии.
 Кортикостероиды при анафилактическом шоке (негеномные эффекты: прямое физико-химическое взаимодействие с мембранами и стероидселективными мембранными рецепторами) Стабилизируют клеточные мембраны и мембран органелл (лизосомальные: уменьшают выход ферментов и тем самым тормозят фазу альтерации). Снижает дегрануляцию тучных клеток. • Тормозят активность гиалуронидазы (снижает проницаемость капилляров и тем самым тормозит фазу эксудации). Действие через секунды или минуты. • Заместительная терапия
Кортикостероиды при анафилактическом шоке (негеномные эффекты: прямое физико-химическое взаимодействие с мембранами и стероидселективными мембранными рецепторами) Стабилизируют клеточные мембраны и мембран органелл (лизосомальные: уменьшают выход ферментов и тем самым тормозят фазу альтерации). Снижает дегрануляцию тучных клеток. • Тормозят активность гиалуронидазы (снижает проницаемость капилляров и тем самым тормозит фазу эксудации). Действие через секунды или минуты. • Заместительная терапия
 Ингибируют фосфолипазу А 2 через воздействие регуляторного белка липокортина ( нарушает либерацию арахидоновой кислоты, и как следствие угнетает синтез ПГ, лейкотриенов, простагландинов, тромбоксана, кислородных радикалов). Липокортин-1 — один из представителей семейства липокортинов (аннексинов), синтезируемый в различных клетках под воздействием глюкокортикоидов. Липокортин 1 медиирует различные иммуносупрессивные, противовоспалительные, противоаллергические эффекты глюкокортикоидов.
Ингибируют фосфолипазу А 2 через воздействие регуляторного белка липокортина ( нарушает либерацию арахидоновой кислоты, и как следствие угнетает синтез ПГ, лейкотриенов, простагландинов, тромбоксана, кислородных радикалов). Липокортин-1 — один из представителей семейства липокортинов (аннексинов), синтезируемый в различных клетках под воздействием глюкокортикоидов. Липокортин 1 медиирует различные иммуносупрессивные, противовоспалительные, противоаллергические эффекты глюкокортикоидов.
 • Связываясь с специфическими липокортиновыми рецепторами мембран лейкоцитов, липокортин-1 угнетает различные стороны активности лейкоцитов: эпителиальную адгезию, эмиграцию лейкоцитов из сосудистого русла, хемотаксис, фагоцитоз, окислительный метаболизм. Липокортин-1 также угнетает высвобождение различных медиаторов аллергии и воспаления (в частности, лизосомальных ферментов, цитокинов, тканевого активатора плазминогена) из нейтрофилов, макрофагов и мастоцитов (тучных клеток).
• Связываясь с специфическими липокортиновыми рецепторами мембран лейкоцитов, липокортин-1 угнетает различные стороны активности лейкоцитов: эпителиальную адгезию, эмиграцию лейкоцитов из сосудистого русла, хемотаксис, фагоцитоз, окислительный метаболизм. Липокортин-1 также угнетает высвобождение различных медиаторов аллергии и воспаления (в частности, лизосомальных ферментов, цитокинов, тканевого активатора плазминогена) из нейтрофилов, макрофагов и мастоцитов (тучных клеток).
 • Геномный эффект: • Стероидв предупреждают или ослабляют поздние реакции, вызванные вовлечением цитокинового «шторма » . • Возвратный или «бифазик» шок случается через 8 -12 часов после первоначальной атаки в 18 -28% случаев. Повторный эпизод мало отличается клинически от первого. • Дозы адреналина для терапии первого эпизода, как правило, значительно больше. Предсказать повторный эпизод невозможно, поэтому пациентов с анафилаксией необходимо наблюдать в течение 24 часов после первой атаки (Stark and Sukivun) • Персистирующая анафилаксия может длиться от 5 до 32 часов (Stark and Sukivun).
• Геномный эффект: • Стероидв предупреждают или ослабляют поздние реакции, вызванные вовлечением цитокинового «шторма » . • Возвратный или «бифазик» шок случается через 8 -12 часов после первоначальной атаки в 18 -28% случаев. Повторный эпизод мало отличается клинически от первого. • Дозы адреналина для терапии первого эпизода, как правило, значительно больше. Предсказать повторный эпизод невозможно, поэтому пациентов с анафилаксией необходимо наблюдать в течение 24 часов после первой атаки (Stark and Sukivun) • Персистирующая анафилаксия может длиться от 5 до 32 часов (Stark and Sukivun).
 • Дозировка кортикостероидов по преднизолону: 5 мгкг вв и более болюсно (дозировки до сих пор обсуждаются).
• Дозировка кортикостероидов по преднизолону: 5 мгкг вв и более болюсно (дозировки до сих пор обсуждаются).
 • Дексаметазон, солу-кортеф (гидрокортизон), солумедрол (метилперднизолон). • Бронхоспазм: ингаляции 2 агонистов (беротек, сальбутамол, беродуал) через небулайзер или 2. 4% эуфиллин вв 5 -10 мгкг при отсутствии эффекта от бетта агонистов. ? ? ? • Антигистаминные: блокаторы Н 1(супрастин, димедрол, тавегил) и Н 2 (квамател, оцилок) рецепторов может служить полезным дополнением к терапии. • Исключение составляет пипольфен! • Стероиды и антигистаминные не имеют преимуществ в 1 час терапии (нет доказательной медицины).
• Дексаметазон, солу-кортеф (гидрокортизон), солумедрол (метилперднизолон). • Бронхоспазм: ингаляции 2 агонистов (беротек, сальбутамол, беродуал) через небулайзер или 2. 4% эуфиллин вв 5 -10 мгкг при отсутствии эффекта от бетта агонистов. ? ? ? • Антигистаминные: блокаторы Н 1(супрастин, димедрол, тавегил) и Н 2 (квамател, оцилок) рецепторов может служить полезным дополнением к терапии. • Исключение составляет пипольфен! • Стероиды и антигистаминные не имеют преимуществ в 1 час терапии (нет доказательной медицины).
 Устранение декомпенсированного метаболического ацидоза Натрий бикарбонат • Рекомендуемая концентрация: 0, 5 м. Экв/мл = 4, 2% раствор • 1 мл 4% р-ра = 0, 5 ммоль Na. HCO 3 Эмпирический расчет дозы: 2 - 4 мл/кг • Расчет дозы на основе BE: 0, 3 ´ BE ´ масса тела (кг) = ммоль Na. HCO 3 • Темп введения: максимально - 1 м. Экв/кг/мин
Устранение декомпенсированного метаболического ацидоза Натрий бикарбонат • Рекомендуемая концентрация: 0, 5 м. Экв/мл = 4, 2% раствор • 1 мл 4% р-ра = 0, 5 ммоль Na. HCO 3 Эмпирический расчет дозы: 2 - 4 мл/кг • Расчет дозы на основе BE: 0, 3 ´ BE ´ масса тела (кг) = ммоль Na. HCO 3 • Темп введения: максимально - 1 м. Экв/кг/мин
 Резюме. Для каждого больного, в зависимости от степени нарушения сосудистого тонуса, выраженности гиповолемии и сократительной способности миокарда, врач должен найти индивидуальную величину вазопрессорной и инотропной поддержки, подобрать оптимальную величину преднагрузки (объема вводимой жидкости)!
Резюме. Для каждого больного, в зависимости от степени нарушения сосудистого тонуса, выраженности гиповолемии и сократительной способности миокарда, врач должен найти индивидуальную величину вазопрессорной и инотропной поддержки, подобрать оптимальную величину преднагрузки (объема вводимой жидкости)!
 НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ОСТРОЙ БРОНХИАЛЬНОЙ АСТМЕ
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ОСТРОЙ БРОНХИАЛЬНОЙ АСТМЕ
 Группы препаратов в терапии острой астмы Быстродействующие 2 -агонисты Метилксантины Холинолитики Комбинированные препараты Кортикостероиды (ингаляционные и системные) • Инфузионная терапия • Оксигенотерапия • Антибиотикотерапия • • •
Группы препаратов в терапии острой астмы Быстродействующие 2 -агонисты Метилксантины Холинолитики Комбинированные препараты Кортикостероиды (ингаляционные и системные) • Инфузионная терапия • Оксигенотерапия • Антибиотикотерапия • • •
 Критерии тяжести приступа • • Физическая активность Разговорная речь Сфера сознания Частота дыхания Участие вспомогательной мускулатуры Свистящее дыхание ЧСС ОФВ 1, ПСВ в % от нормы или лучших значений больного: более 80% легкий, 60 -80% среднетяжелый, менее 60% от нормы тяжелый. • РО 2, РСО 2 • Сатурация
Критерии тяжести приступа • • Физическая активность Разговорная речь Сфера сознания Частота дыхания Участие вспомогательной мускулатуры Свистящее дыхание ЧСС ОФВ 1, ПСВ в % от нормы или лучших значений больного: более 80% легкий, 60 -80% среднетяжелый, менее 60% от нормы тяжелый. • РО 2, РСО 2 • Сатурация
 Оценка эффективности терапии и мониторинг • Критерии тяжести приступа • Дополнительно: АД, количество выпитой жидкости, диурез, • Лаборатория: КОС, Ht, уровень эуфиллина в крови (до 20 мкгмл) или слюне, уровень КФК (кретининфосфокиназа) в крови • ЭКГ
Оценка эффективности терапии и мониторинг • Критерии тяжести приступа • Дополнительно: АД, количество выпитой жидкости, диурез, • Лаборатория: КОС, Ht, уровень эуфиллина в крови (до 20 мкгмл) или слюне, уровень КФК (кретининфосфокиназа) в крови • ЭКГ
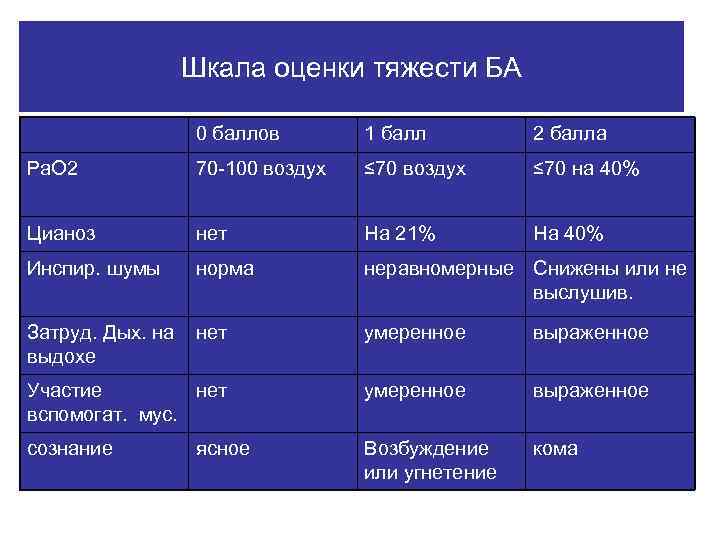 Шкала оценки тяжести БА 0 баллов 1 балл 2 балла Ра. О 2 70 -100 воздух ≤ 70 на 40% Цианоз нет На 21% На 40% Инспир. шумы норма неравномерные Снижены или не выслушив. Затруд. Дых. на выдохе нет умеренное выраженное Участие нет вспомогат. мус. умеренное выраженное сознание Возбуждение или угнетение кома ясное
Шкала оценки тяжести БА 0 баллов 1 балл 2 балла Ра. О 2 70 -100 воздух ≤ 70 на 40% Цианоз нет На 21% На 40% Инспир. шумы норма неравномерные Снижены или не выслушив. Затруд. Дых. на выдохе нет умеренное выраженное Участие нет вспомогат. мус. умеренное выраженное сознание Возбуждение или угнетение кома ясное
 • Число баллов 0 -4 -непосредственная опасность возникновения ОДН отсутствует. • 5 -6 баллов при Ра. СО 2≥ 65 мм рт ст указывают на угрозу развития ОДН. • 7 и более баллов при Ра. СО 2≥ 65 мм рт ст указывают на ОДН.
• Число баллов 0 -4 -непосредственная опасность возникновения ОДН отсутствует. • 5 -6 баллов при Ра. СО 2≥ 65 мм рт ст указывают на угрозу развития ОДН. • 7 и более баллов при Ра. СО 2≥ 65 мм рт ст указывают на ОДН.
 • Быстродействующие (короткодействующие) 2 -агонисты (начало 1 -3 мин) - схема (3 -х кратно в час) работает без сбоев. • Использование небулайзеров: однозначно у маленьких детей и у пожилых пациентов, и при тяжелом приступе. При сравнении с терапией ДАИ через спейсер, в пользу небулайзерной терапии, т. к. ингалируем два препарата в одном ( 2 агонист : беротек, беродуал, сальбутамол и физ. раствор) • Тяжелый приступ и астматический статус: кратность ингаляций возрастает и возможно непрерывное ингалирование или вв (зависит от переносимости). Возможно увеличение дозы в 2 -агонистов 1. 5 -2 раза.
• Быстродействующие (короткодействующие) 2 -агонисты (начало 1 -3 мин) - схема (3 -х кратно в час) работает без сбоев. • Использование небулайзеров: однозначно у маленьких детей и у пожилых пациентов, и при тяжелом приступе. При сравнении с терапией ДАИ через спейсер, в пользу небулайзерной терапии, т. к. ингалируем два препарата в одном ( 2 агонист : беротек, беродуал, сальбутамол и физ. раствор) • Тяжелый приступ и астматический статус: кратность ингаляций возрастает и возможно непрерывное ингалирование или вв (зависит от переносимости). Возможно увеличение дозы в 2 -агонистов 1. 5 -2 раза.
 • Метилксантины (2. 4% р-р эуфиллина). • Начиная со среднетяжелого приступа вв болюсно (5 -10 мгкг), для тяжелого обострения необходимо как вв болюсное (5 -10 мгкг), так и микроструйное введение со скоростью 0. 8 -1. 2 мгкгчас. • Препарат выбора при рефрактерности или десенситизации, или блокады 2 рецепторов. • Необходимо помнить, что побочные реакции возникают при концентрации теофиллина в крови более 20 мкгмл. • Суточная дозировка эуфиллина 25 мгкг сутки.
• Метилксантины (2. 4% р-р эуфиллина). • Начиная со среднетяжелого приступа вв болюсно (5 -10 мгкг), для тяжелого обострения необходимо как вв болюсное (5 -10 мгкг), так и микроструйное введение со скоростью 0. 8 -1. 2 мгкгчас. • Препарат выбора при рефрактерности или десенситизации, или блокады 2 рецепторов. • Необходимо помнить, что побочные реакции возникают при концентрации теофиллина в крови более 20 мкгмл. • Суточная дозировка эуфиллина 25 мгкг сутки.
 Эуфиллинотерапия (признаки передозировки) • Проявляются при концентрации теофиллина в крови 20 мкгмл. • Кардиальные симптомы (тахикардия), Нарушения ЦНС, раздражительность, тремор, судороги, бесоница. • Боли в эпигастрии, рвота • Усиление диуреза • Гипокалемия
Эуфиллинотерапия (признаки передозировки) • Проявляются при концентрации теофиллина в крови 20 мкгмл. • Кардиальные симптомы (тахикардия), Нарушения ЦНС, раздражительность, тремор, судороги, бесоница. • Боли в эпигастрии, рвота • Усиление диуреза • Гипокалемия
 2 -агонисты (побочные эффекты) • • • Тремор рук Возбуждение Головная боль Тахикардия Нарушение ритма сердца Артериальная гипертензия
2 -агонисты (побочные эффекты) • • • Тремор рук Возбуждение Головная боль Тахикардия Нарушение ритма сердца Артериальная гипертензия
 • Блокатор М-холинорецепторов (ипратропиум бромид): бронхолитик, уменьшает секреторную деятельность желез бронхиального дерева. • Бронхолитический эффект наступает через 30 мин после ингаляции? . • Сочетание с 2 - агонистами обеспечивает хороший комбинированный эффект.
• Блокатор М-холинорецепторов (ипратропиум бромид): бронхолитик, уменьшает секреторную деятельность желез бронхиального дерева. • Бронхолитический эффект наступает через 30 мин после ингаляции? . • Сочетание с 2 - агонистами обеспечивает хороший комбинированный эффект.
 Кортикостероиды (геномный и негеномный эффекты) • Геномный: через контроль транскрипции через воздействие нуклеарного фактора каппа, активаторного белка транскрипции « 1» генов, тормозят синтез следующих провоспалительных цитокинов: ИЛ-1, 3, 4, 5, 6, 8. TNF-. Тормозят индукцию синтазы оксида азота (NO), который обладает выраженным воспалительным действием за счет увеличения тканевого кровотока, эксудации плазмы, усилением пролиферации Th-2 лимфоцитов. • Влияние на клетки мишени.
Кортикостероиды (геномный и негеномный эффекты) • Геномный: через контроль транскрипции через воздействие нуклеарного фактора каппа, активаторного белка транскрипции « 1» генов, тормозят синтез следующих провоспалительных цитокинов: ИЛ-1, 3, 4, 5, 6, 8. TNF-. Тормозят индукцию синтазы оксида азота (NO), который обладает выраженным воспалительным действием за счет увеличения тканевого кровотока, эксудации плазмы, усилением пролиферации Th-2 лимфоцитов. • Влияние на клетки мишени.
 • Усиливает экспрессию 2 рецепторов, их чувствительность и их пролиферацию. Ингибируют через регуляторный белок липокортин фосфолипазу А 2 ( нарушает либерацию арахидоновой кислоты, и как следствие угнетает синтез ПГ, лейкотриенов, простагландинов, тромбоксана, кислородных радикалов).
• Усиливает экспрессию 2 рецепторов, их чувствительность и их пролиферацию. Ингибируют через регуляторный белок липокортин фосфолипазу А 2 ( нарушает либерацию арахидоновой кислоты, и как следствие угнетает синтез ПГ, лейкотриенов, простагландинов, тромбоксана, кислородных радикалов).
 • Негеномный эффект (пульмикортбудесонид): быстрый клинический эффект за счет прямого действия на слизистую оболочку бронхов: сосудосуживающий эффект и снижение бронхиального кровотока, уменьшение эксудации плазмы (отека) и продукции мокроты в дыхательных путях.
• Негеномный эффект (пульмикортбудесонид): быстрый клинический эффект за счет прямого действия на слизистую оболочку бронхов: сосудосуживающий эффект и снижение бронхиального кровотока, уменьшение эксудации плазмы (отека) и продукции мокроты в дыхательных путях.
 • Ингаляции пульмикорта (будесонида) через небулайзер очень эффективно используются при обострении БА (500 мкг или 250 мкг в 1 мл) дважды в день. Эффект наступает быстрее, чем применении системных гормонов (а именно, через 2 -4 часа). • Пульмикорт (будесонид) обладает способностью образовывать неактивные коньюгаты с жирными кислотами, что объясняет пролонгированность его действия и возможность однократного приема. • Пульмикорт можно смешивать в одном небулайзере с физ. раствором, сальбутамолом, фенотеролом, лазолваном, беродуалом.
• Ингаляции пульмикорта (будесонида) через небулайзер очень эффективно используются при обострении БА (500 мкг или 250 мкг в 1 мл) дважды в день. Эффект наступает быстрее, чем применении системных гормонов (а именно, через 2 -4 часа). • Пульмикорт (будесонид) обладает способностью образовывать неактивные коньюгаты с жирными кислотами, что объясняет пролонгированность его действия и возможность однократного приема. • Пульмикорт можно смешивать в одном небулайзере с физ. раствором, сальбутамолом, фенотеролом, лазолваном, беродуалом.
 Показания к применению системных ГКС • Недостаточный эффект 2 -агонистов короткого действия • Тяжелые и жизнеугрожающие обострения • Купирование приступа удушья у пациентов с гормонально-зависимой астмой • Анемнестические указания на необходимость применения ГКС для купирования обострения (например, среднетяжелый приступ).
Показания к применению системных ГКС • Недостаточный эффект 2 -агонистов короткого действия • Тяжелые и жизнеугрожающие обострения • Купирование приступа удушья у пациентов с гормонально-зависимой астмой • Анемнестические указания на необходимость применения ГКС для купирования обострения (например, среднетяжелый приступ).
 • При тяжелом приступе: преднизолон 2 мгкг парэнтерально (каждые 6 часов). • При статусе преднизолон 2 -4 мгкг вв болюсно, затем 2 -4 мгкг каждые 4 -6 часов. • Возможно сочетание ингаляций пульмикорта и преднизолона вв, орально ( на 3 -5 дней).
• При тяжелом приступе: преднизолон 2 мгкг парэнтерально (каждые 6 часов). • При статусе преднизолон 2 -4 мгкг вв болюсно, затем 2 -4 мгкг каждые 4 -6 часов. • Возможно сочетание ингаляций пульмикорта и преднизолона вв, орально ( на 3 -5 дней).
 • Оксигенотерапия: коррекция артериальной гипоксемии с помощью увеличения концентрации вдыхаемого кислорода. • Проводится при тяжелом приступе БА, астматическом состоянии через маску, носовых канюль • Цель. Достигнуть приемлемого Ра. О 2 ( 80 мм рт. ст. ) или St. O 2 ( более 95%), применяя О 2 наименьшей концентрации.
• Оксигенотерапия: коррекция артериальной гипоксемии с помощью увеличения концентрации вдыхаемого кислорода. • Проводится при тяжелом приступе БА, астматическом состоянии через маску, носовых канюль • Цель. Достигнуть приемлемого Ра. О 2 ( 80 мм рт. ст. ) или St. O 2 ( более 95%), применяя О 2 наименьшей концентрации.
 • Для профилактики холодового бронхоспазма у детей в приступном периоде необходимо проведение оксигенотерапии только теплым и увлажненным кислородом. Исключение составляет кратковременная оксигенотерапия.
• Для профилактики холодового бронхоспазма у детей в приступном периоде необходимо проведение оксигенотерапии только теплым и увлажненным кислородом. Исключение составляет кратковременная оксигенотерапия.
 • При проведении неотложной терапии астмы необходима документальная фиксация в истории болезни больного эффективности проводимой терапии: клинические симптомы, объективные данные (ЧСС, АД, ЧД, пульсоксиметрия, ПСВ с указанием применяемой дозы -2 агонистов, метилксантинов, холинолитиков (атровент), комбинированных препаратов (беродуал), а также стероидов.
• При проведении неотложной терапии астмы необходима документальная фиксация в истории болезни больного эффективности проводимой терапии: клинические симптомы, объективные данные (ЧСС, АД, ЧД, пульсоксиметрия, ПСВ с указанием применяемой дозы -2 агонистов, метилксантинов, холинолитиков (атровент), комбинированных препаратов (беродуал), а также стероидов.
 • Инфузионная терапия. • Цель. Регидратация. Проводится при тяжелом приступе БА, астматическом состоянии. • Цель. Регидратация (потери перспирации, повышении температуры, диурез на вв эуфиллин, недостаточное поступление через рот жидкости. • Качество сред: физиологический раствор, 5%раствор глюкозы. • Объем инфузионной терапии при тяжелом приступе: объем жидкости, при статусе сокращается приблизительно до 66 -75% от ФП. Опасность развития отека легких. • Объем ИТ сокращается при восстановлении питьевого режима! • Возможна инотропная поддержка допамином в астматическом состоянии 2 -3 ст.
• Инфузионная терапия. • Цель. Регидратация. Проводится при тяжелом приступе БА, астматическом состоянии. • Цель. Регидратация (потери перспирации, повышении температуры, диурез на вв эуфиллин, недостаточное поступление через рот жидкости. • Качество сред: физиологический раствор, 5%раствор глюкозы. • Объем инфузионной терапии при тяжелом приступе: объем жидкости, при статусе сокращается приблизительно до 66 -75% от ФП. Опасность развития отека легких. • Объем ИТ сокращается при восстановлении питьевого режима! • Возможна инотропная поддержка допамином в астматическом состоянии 2 -3 ст.
 Показания для антибиотикотерапии • Выраженные проявления бронхиальной обструкции, не поддающиеся традиционной противоастматической терапии • Стойкая гипертермия более 3 суток • Появление мокроты гнойного характера • Наличие клинико-рентгенологических признаков пневмонии.
Показания для антибиотикотерапии • Выраженные проявления бронхиальной обструкции, не поддающиеся традиционной противоастматической терапии • Стойкая гипертермия более 3 суток • Появление мокроты гнойного характера • Наличие клинико-рентгенологических признаков пневмонии.
 • Необходимо наличие персонального «паспорта» у пациента, в котором должен быть указан наиболее эффективный способ ведения и выведения каждого больного в среднетяжелом, тяжелом приступе астмы и астматическом состоянии (рекомендации в выписных эпикризах).
• Необходимо наличие персонального «паспорта» у пациента, в котором должен быть указан наиболее эффективный способ ведения и выведения каждого больного в среднетяжелом, тяжелом приступе астмы и астматическом состоянии (рекомендации в выписных эпикризах).
 Показания к переводу в отделение реанимации. • Неэффективность терапии, нарастание дыхательной недостаточности • Невозможность говорить • Спутанное сознание, кома • Отсутствие дыхательных шумов • Выраженная (менее 60 мм. рт. ст. ) рефрактерная гипоксемия.
Показания к переводу в отделение реанимации. • Неэффективность терапии, нарастание дыхательной недостаточности • Невозможность говорить • Спутанное сознание, кома • Отсутствие дыхательных шумов • Выраженная (менее 60 мм. рт. ст. ) рефрактерная гипоксемия.
 Исходить из принципа опережающей терапии ( Коростовцев Д. С) • Если не уверены, что справляетесь с лечением больного, значит так оно и есть • Если сомневаетесь вызывать или не вызывать реаниматолога к больному, то решение должно быть в пользу вызова.
Исходить из принципа опережающей терапии ( Коростовцев Д. С) • Если не уверены, что справляетесь с лечением больного, значит так оно и есть • Если сомневаетесь вызывать или не вызывать реаниматолога к больному, то решение должно быть в пользу вызова.
 Спасибо за внимание !
Спасибо за внимание !


