Неотложная кардиология Е. И. Тарловская профессор































































Неотл кардиология 2013.ppt
- Количество слайдов: 65
 Неотложная кардиология Е. И. Тарловская профессор кафедры госпитальной терапии Кировской государственной медицинской академии
Неотложная кардиология Е. И. Тарловская профессор кафедры госпитальной терапии Кировской государственной медицинской академии
 План лекции • Гипертонические кризы • Сердечная астма и отек легких • Кардиогенный шок • Нарушения ритма при ОКС • ТЭЛА • Реанимация
План лекции • Гипертонические кризы • Сердечная астма и отек легких • Кардиогенный шок • Нарушения ритма при ОКС • ТЭЛА • Реанимация
 Гипертонический криз это состояние вызванное выраженным повышением АД, сопровождающееся появлением или усугублением клинических симптомов со стороны органов мишеней и требующее быстрого контролируемого снижения АД для предупреждения повреждения органов- мишеней JNC VI, 1997. JNC VII 2003
Гипертонический криз это состояние вызванное выраженным повышением АД, сопровождающееся появлением или усугублением клинических симптомов со стороны органов мишеней и требующее быстрого контролируемого снижения АД для предупреждения повреждения органов- мишеней JNC VI, 1997. JNC VII 2003
 Принципиальное отличие ГК от выраженного повышения АД • При кризе – срыв адаптации к высокому АД и нарушение кровоснабжения жизненно важных органов
Принципиальное отличие ГК от выраженного повышения АД • При кризе – срыв адаптации к высокому АД и нарушение кровоснабжения жизненно важных органов
 Классификация кризов • Криз I с угрозой для жизни • Криз II без угрозы для жизни 1. С повышением СА активности (ЧСС>85) 2. Без повышения СА активности (ЧСС<85)
Классификация кризов • Криз I с угрозой для жизни • Криз II без угрозы для жизни 1. С повышением СА активности (ЧСС>85) 2. Без повышения СА активности (ЧСС<85)
 Криз I типа: судорожный ГК – острая гипертоническая энцефалопатия • Внезапно высокий подъем АД • Пульсирующая головная боль • Возбуждение • Рвота не приносящая облегчения • Нарушения зрения • Потеря сознания • Клонико-тонические судороги
Криз I типа: судорожный ГК – острая гипертоническая энцефалопатия • Внезапно высокий подъем АД • Пульсирующая головная боль • Возбуждение • Рвота не приносящая облегчения • Нарушения зрения • Потеря сознания • Клонико-тонические судороги
 Криз II типа с повышением СА активности: нейровегетативный ГК • Внезапное начало • Гиперемия лица • Тахикардия • Повышено САД • Учащенное мочеиспускание • Возбуждение • Прогноз – относительно благоприятный • Возможно: пароксизмальные тахикардии, ОКС
Криз II типа с повышением СА активности: нейровегетативный ГК • Внезапное начало • Гиперемия лица • Тахикардия • Повышено САД • Учащенное мочеиспускание • Возбуждение • Прогноз – относительно благоприятный • Возможно: пароксизмальные тахикардии, ОКС
 Криз II типа без повышения СА активности: отечный ГК • Постепенно • Сонливость • Бледное лицо • Адинамия • Отечность • Уменьшение пульсового АД • Прогноз: сомнительный • Возможно: ОКС, НМК, ОСН
Криз II типа без повышения СА активности: отечный ГК • Постепенно • Сонливость • Бледное лицо • Адинамия • Отечность • Уменьшение пульсового АД • Прогноз: сомнительный • Возможно: ОКС, НМК, ОСН
 Основное правило неотложной помощи при АГ • В большинстве случаев быстрое и значительное снижение АД более опасно, чем его повышение
Основное правило неотложной помощи при АГ • В большинстве случаев быстрое и значительное снижение АД более опасно, чем его повышение
 Снижение АД при осложненном кризе I типа • В течение 30 минут снижение АД на 15 – 25% • В течение 2 часов уровень АД 160/100 мм Hg • 2 -3 час постельный режим • Далее пероральные препараты • Вв ЛС • Мониторирование АД • Экстренная госпитализация в ПИТ
Снижение АД при осложненном кризе I типа • В течение 30 минут снижение АД на 15 – 25% • В течение 2 часов уровень АД 160/100 мм Hg • 2 -3 час постельный режим • Далее пероральные препараты • Вв ЛС • Мониторирование АД • Экстренная госпитализация в ПИТ
 Снижение АД при неосложненном гипертоническом кризе • 25% за первые 2 часа • Последующее достижение целевого АД в течение нескольких часов (не более 24 – 48 час) от начала терапии • Пероральные ЛС • Наблюдение менее 72 час, плановая терапия
Снижение АД при неосложненном гипертоническом кризе • 25% за первые 2 часа • Последующее достижение целевого АД в течение нескольких часов (не более 24 – 48 час) от начала терапии • Пероральные ЛС • Наблюдение менее 72 час, плановая терапия
 Фуросемид • 40 -60 мг вв болюс • Начало эффекта – 5 мин • Продолжительность – 2 час • ПЭ - гипотония
Фуросемид • 40 -60 мг вв болюс • Начало эффекта – 5 мин • Продолжительность – 2 час • ПЭ - гипотония
 Эналаприлат • 1, 25 – 5 мг болюс • Начало эффекта – 15 мин • Продолжительность – 4 -6 час • ПЭ – гипотензия почечная недостаточность, ангионевротический отек
Эналаприлат • 1, 25 – 5 мг болюс • Начало эффекта – 15 мин • Продолжительность – 4 -6 час • ПЭ – гипотензия почечная недостаточность, ангионевротический отек
 Урапидил (ЭБРАНТИЛ) • Двойной механизм действия: α 1 - адреноблокатор + центральный (стимуляция 5 НТ 1 А рецепторов серотонина) • Не повышает ЧСС • Нет ортостатической гипотонии • Нет повышения внутричерепного давления • Начало эффекта – 3 -4 мин • Длительность – 8 -12 час
Урапидил (ЭБРАНТИЛ) • Двойной механизм действия: α 1 - адреноблокатор + центральный (стимуляция 5 НТ 1 А рецепторов серотонина) • Не повышает ЧСС • Нет ортостатической гипотонии • Нет повышения внутричерепного давления • Начало эффекта – 3 -4 мин • Длительность – 8 -12 час
 Нифедипин • ЧСС < 85, САД<200 мм рт. ст. • • При САД > 200 мм рт. ст. – мало эффективен • 10 мг per os • Противопоказан: 1. ИБС 4. ОКС 2. ЦВЗ 5. Аортальный стеноз 3. ИСАГ 6. НМК
Нифедипин • ЧСС < 85, САД<200 мм рт. ст. • • При САД > 200 мм рт. ст. – мало эффективен • 10 мг per os • Противопоказан: 1. ИБС 4. ОКС 2. ЦВЗ 5. Аортальный стеноз 3. ИСАГ 6. НМК
 Клофелин • вв ЧСС >85, CАД > 200 мм рт. ст. • Per os ЧСС >85, CАД < 200 мм рт. ст. • Клофелин 0, 15 мг под язык • Через 30 мин 12 дозы
Клофелин • вв ЧСС >85, CАД > 200 мм рт. ст. • Per os ЧСС >85, CАД < 200 мм рт. ст. • Клофелин 0, 15 мг под язык • Через 30 мин 12 дозы
 Капотен • ЧСС <85, САД>200 мм рт. ст. • 12, 5 - 25 мг per os каждые 30 -40 мин • Пик эффекта – 15 -60 мин • Продолжительность – 1, 9 час • С крайней осторожностью – тем, кто не принимал ИАПФ
Капотен • ЧСС <85, САД>200 мм рт. ст. • 12, 5 - 25 мг per os каждые 30 -40 мин • Пик эффекта – 15 -60 мин • Продолжительность – 1, 9 час • С крайней осторожностью – тем, кто не принимал ИАПФ
 Моксонидин (ФИЗИОТЕНЗ) • Центрального действия, агонист имидазолиновых I 1 - рецепторов • 0, 4 мг под язык • 0, 2 мг под язык при ИСАГ • Начало эффекта через 10 мин • Нормализация АД через 90 мин
Моксонидин (ФИЗИОТЕНЗ) • Центрального действия, агонист имидазолиновых I 1 - рецепторов • 0, 4 мг под язык • 0, 2 мг под язык при ИСАГ • Начало эффекта через 10 мин • Нормализация АД через 90 мин
 Нейровегетативный криз, с высокой СА активностью (ЧСС>85) 1. Нетяжелый • Клофелин под язык 0, 15 мг, затем по 0, 075 через 30 мин • Моксонидин (Физиотенз) 0, 4 мг внутрь или под язык 2. Средней тяжести • вв медленно 0, 1 мг клофелина +10 мл физ р- ра
Нейровегетативный криз, с высокой СА активностью (ЧСС>85) 1. Нетяжелый • Клофелин под язык 0, 15 мг, затем по 0, 075 через 30 мин • Моксонидин (Физиотенз) 0, 4 мг внутрь или под язык 2. Средней тяжести • вв медленно 0, 1 мг клофелина +10 мл физ р- ра
 Отечный криз, ГК без высокой СА активности, ЧСС<85 1. Нетяжелый • Каптоприл 25 мг внутрь • Повтор каптоприл 25 мг внутрь через 30 мин • При признаках задержки жидкости - гипотиазид 25 мг внутрь
Отечный криз, ГК без высокой СА активности, ЧСС<85 1. Нетяжелый • Каптоприл 25 мг внутрь • Повтор каптоприл 25 мг внутрь через 30 мин • При признаках задержки жидкости - гипотиазид 25 мг внутрь
 Отечный криз, ГК без высокой СА активности, ЧСС<85 2. Тяжелый • Урапидил вв струйно 25 мг, при недост. эффекте через 5 мин – 25 мг, при недост. эффекте через 5 мин – 50 мг • При признаках задержки жидкости: Лазикс 40 -80 мг вв
Отечный криз, ГК без высокой СА активности, ЧСС<85 2. Тяжелый • Урапидил вв струйно 25 мг, при недост. эффекте через 5 мин – 25 мг, при недост. эффекте через 5 мин – 50 мг • При признаках задержки жидкости: Лазикс 40 -80 мг вв
 Судорожный ГК – острая гипертоническая энцефалопатия • Урапидил 10 -50 мг вв струйно затем инфузия 4 -8 мгчас • Для устранения судорог • Диазепам (седуксен, реланиум) по 5 мг вв до устранения судорог или дозы 20 мг • Для уменьшения отека мозга Лазикс 40 -80 мг вв
Судорожный ГК – острая гипертоническая энцефалопатия • Урапидил 10 -50 мг вв струйно затем инфузия 4 -8 мгчас • Для устранения судорог • Диазепам (седуксен, реланиум) по 5 мг вв до устранения судорог или дозы 20 мг • Для уменьшения отека мозга Лазикс 40 -80 мг вв
 Острая сердечная недостаточность: лечение в стационаре Медикаментозное лечение Немедикаментозное лечение 1. В острой фазе 1. Ограничение прием натрия и Кислород жидкостей Диуретики 2. Вентиляция неинвазивная Опиаты инвазивная Вазодилататоры 3. Механическая поддержка Инотропные средства кровообращения Вазопрессорные средства 4. Устройство для поддержки 2. После стабилизации состояния ЛЖ Ингибитор АПФ / АРА Бета-адреноблокатор 5. Ультрафильтрация Антагонист рецепторов минералокортикоидов Дигоксин Рекомендации ESC по диагностике и лечению острой и хронической СН, 2012
Острая сердечная недостаточность: лечение в стационаре Медикаментозное лечение Немедикаментозное лечение 1. В острой фазе 1. Ограничение прием натрия и Кислород жидкостей Диуретики 2. Вентиляция неинвазивная Опиаты инвазивная Вазодилататоры 3. Механическая поддержка Инотропные средства кровообращения Вазопрессорные средства 4. Устройство для поддержки 2. После стабилизации состояния ЛЖ Ингибитор АПФ / АРА Бета-адреноблокатор 5. Ультрафильтрация Антагонист рецепторов минералокортикоидов Дигоксин Рекомендации ESC по диагностике и лечению острой и хронической СН, 2012
 Сердечная астма или отек легких при нормо- или гипертензии • Опустить ножной конец, кислород • НГ под язык по 1 дозе через 5 мин 3 раза • Фуросемид вв 1 мгкг • Морфий вв по 3, 3 мг через 7 мин 3 раза до 10 мг (1 амп =10 мг + 9 мл физ. р-ра) • Нитраты (Перлинганит, Изокет) вв кап очень медленно до снижения АД на 10% у нормотоника и на 30% у гипертоника (не ниже 90 мм рт. ст. )
Сердечная астма или отек легких при нормо- или гипертензии • Опустить ножной конец, кислород • НГ под язык по 1 дозе через 5 мин 3 раза • Фуросемид вв 1 мгкг • Морфий вв по 3, 3 мг через 7 мин 3 раза до 10 мг (1 амп =10 мг + 9 мл физ. р-ра) • Нитраты (Перлинганит, Изокет) вв кап очень медленно до снижения АД на 10% у нормотоника и на 30% у гипертоника (не ниже 90 мм рт. ст. )
 Урапидил (ЭБРАНТИЛ): вместо нитратов • При отеке легких и сердечной астме Урапидил (ЭБРАНТИЛ) имеет преимущества: 1. Значительно выше противогипертонический эффект 2. Лучший респираторный статус и меньшее количество застойных явлений в легких
Урапидил (ЭБРАНТИЛ): вместо нитратов • При отеке легких и сердечной астме Урапидил (ЭБРАНТИЛ) имеет преимущества: 1. Значительно выше противогипертонический эффект 2. Лучший респираторный статус и меньшее количество застойных явлений в легких
 Внутривенное введение экстренные случаи гипертензии, тяжелая и устойчивая гипертензия • 10 - 50 мг урапидила медленно вв под контролем АД • Вторая доза 50 мг, если через 5 мин эффекта нет • Непрерывная инфузия 2 мг/мин до целевого АД и поддерживающая инфузия 9 мг/час • Вв введение не дольше 7 дней 28 ссылки. 1. CCDS, Urapidil, parenteral 2007 2. Dooley M. Drugs 56(5): 929 -955, 1998 (Nov)
Внутривенное введение экстренные случаи гипертензии, тяжелая и устойчивая гипертензия • 10 - 50 мг урапидила медленно вв под контролем АД • Вторая доза 50 мг, если через 5 мин эффекта нет • Непрерывная инфузия 2 мг/мин до целевого АД и поддерживающая инфузия 9 мг/час • Вв введение не дольше 7 дней 28 ссылки. 1. CCDS, Urapidil, parenteral 2007 2. Dooley M. Drugs 56(5): 929 -955, 1998 (Nov)
 Сердечная астма или отек легких при гипотензии • Кислород • Фуросемид вв 1 мгкг • АД < 70 мм рт. ст. - норадреналин 2 -16 мкгмин • АД 70 -90 мм рт. ст. – допамин 2, 5 -20 мкгкгмин • АД >90 мм рт. ст. – добутамин 2, 5 -20 мкгкгмин • При САД 95 -100: Морфий вв по 2 мг через 7 мин 5 раз до 10 мг (1 амп =10 мг + 9 мл физ. р-ра) • При устойчивой гемодинамике - нитраты (Перлинганит, Изокет) вв кап (АД не ниже 90 мм рт. ст. )
Сердечная астма или отек легких при гипотензии • Кислород • Фуросемид вв 1 мгкг • АД < 70 мм рт. ст. - норадреналин 2 -16 мкгмин • АД 70 -90 мм рт. ст. – допамин 2, 5 -20 мкгкгмин • АД >90 мм рт. ст. – добутамин 2, 5 -20 мкгкгмин • При САД 95 -100: Морфий вв по 2 мг через 7 мин 5 раз до 10 мг (1 амп =10 мг + 9 мл физ. р-ра) • При устойчивой гемодинамике - нитраты (Перлинганит, Изокет) вв кап (АД не ниже 90 мм рт. ст. )
 Кардиогенный шок • Поднять ноги на 15 градусов • Кислород • Доступ в центральную вену • Гепарин 10000 вв (если не проводят ТЛТ) • АД < 70 мм рт. ст. - норадреналин 2 -16 мкгмин • АД 70 -90 мм рт. ст. – допамин 2, 5 -20 мкгкгмин • АД >90 мм рт. ст. – добутамин 2, 5 -20 мкгкгмин • Реваскуляризация (тромболизис или ангиопластика)
Кардиогенный шок • Поднять ноги на 15 градусов • Кислород • Доступ в центральную вену • Гепарин 10000 вв (если не проводят ТЛТ) • АД < 70 мм рт. ст. - норадреналин 2 -16 мкгмин • АД 70 -90 мм рт. ст. – допамин 2, 5 -20 мкгкгмин • АД >90 мм рт. ст. – добутамин 2, 5 -20 мкгкгмин • Реваскуляризация (тромболизис или ангиопластика)
 • Остро возникшие нарушения ритма при ОКС
• Остро возникшие нарушения ритма при ОКС
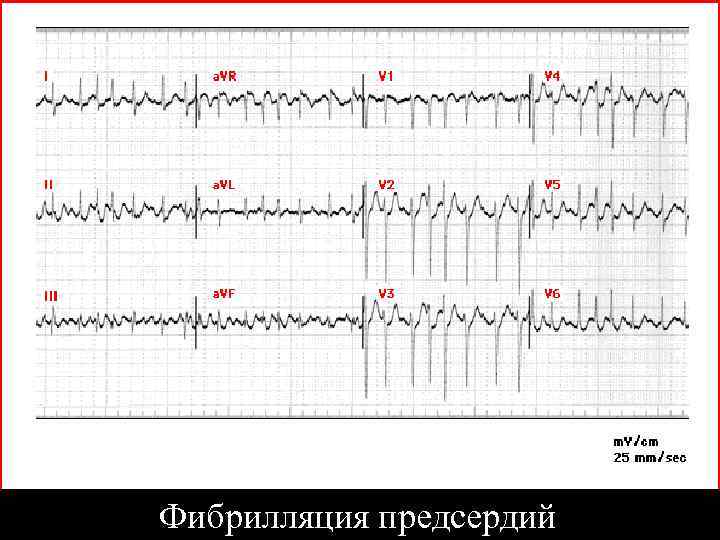
 Фибрилляция предсердий
Фибрилляция предсердий
 Мерцательная аритмия (остро возникшая при ОКС) • При нестабильном состоянии САД < 90 мм рт. ст. , ОСН – ЭИТ • При стабильном состоянии – АМИОДАРОН вв 300 -450 мг за 10 - 20 мин, затем инфузия до общей дозы 1000 мг за сутки
Мерцательная аритмия (остро возникшая при ОКС) • При нестабильном состоянии САД < 90 мм рт. ст. , ОСН – ЭИТ • При стабильном состоянии – АМИОДАРОН вв 300 -450 мг за 10 - 20 мин, затем инфузия до общей дозы 1000 мг за сутки
 Желудочковая экстрасистолия остро возникшая при ОКС • Остро возникшая ЖЭ II-V Lown • ЛИДОКАИН 100 мг вв, через 5 -10 мин лидокаин 50 мг вв, затем инфузия 1 мгмин до 24 часов • Или АМИОДАРОН вв 450 мг за 10 мин, затем инфузия до общей дозы 1000 мг за сутки
Желудочковая экстрасистолия остро возникшая при ОКС • Остро возникшая ЖЭ II-V Lown • ЛИДОКАИН 100 мг вв, через 5 -10 мин лидокаин 50 мг вв, затем инфузия 1 мгмин до 24 часов • Или АМИОДАРОН вв 450 мг за 10 мин, затем инфузия до общей дозы 1000 мг за сутки
 Желудочковая тахикардия при ОКС • При нестабильном состоянии больного – экстренная ЭИТ (САД < 90 мм рт. ст. , ОСН) • При стабильном состоянии –ЛИДОКАИН 100 мг вв, через 5 -10 мин лидокаин 50 мг вв, но не больше 3 мгкг за 1 -й час • • При неэффективности – ЭИТ или АМИОДАРОН вв 450 мг за 10 мин, затем инфузия до общей дозы 1000 мг за сутки
Желудочковая тахикардия при ОКС • При нестабильном состоянии больного – экстренная ЭИТ (САД < 90 мм рт. ст. , ОСН) • При стабильном состоянии –ЛИДОКАИН 100 мг вв, через 5 -10 мин лидокаин 50 мг вв, но не больше 3 мгкг за 1 -й час • • При неэффективности – ЭИТ или АМИОДАРОН вв 450 мг за 10 мин, затем инфузия до общей дозы 1000 мг за сутки
 • Тромбоэмболия легочной артерии
• Тромбоэмболия легочной артерии
 Новый алгоритм диагностики ТЭЛА • Основные «действующие лица» : 1. Клиническая картина 2. Эхо. КГ у постели больного 3. Определение уровня D-димера 4. КТ
Новый алгоритм диагностики ТЭЛА • Основные «действующие лица» : 1. Клиническая картина 2. Эхо. КГ у постели больного 3. Определение уровня D-димера 4. КТ
 Одышка преобладает в клинической картине • Инспираторная • Не облегчается сидя, если нет сопутствующей левожелудочковой СН • Нет дистанционных хрипов, если нет ХОБЛ • Аускультативно возможны сухие хрипы • Не участвуют в дыхании вспомогательные мышцы
Одышка преобладает в клинической картине • Инспираторная • Не облегчается сидя, если нет сопутствующей левожелудочковой СН • Нет дистанционных хрипов, если нет ХОБЛ • Аускультативно возможны сухие хрипы • Не участвуют в дыхании вспомогательные мышцы
 • При возникновении внезапной одышки, не зависящей от положения тела, с артериальной гипотензией, в 1 -ю очередь следует подумать о ТЭЛА, особенно у пациентов с повышенным риском ТЭ
• При возникновении внезапной одышки, не зависящей от положения тела, с артериальной гипотензией, в 1 -ю очередь следует подумать о ТЭЛА, особенно у пациентов с повышенным риском ТЭ
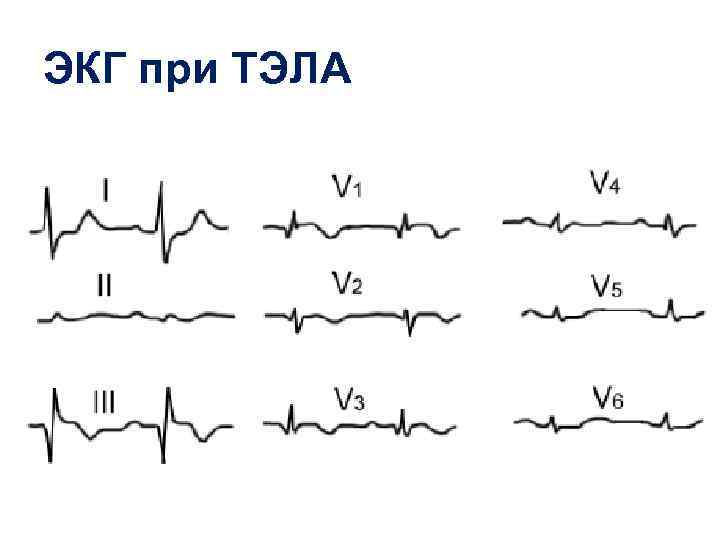
 ЭКГ при ТЭЛА
ЭКГ при ТЭЛА
 D – димер: сортировка пациентов с подозрением на ТЭ • Метод обследования имеет высокую отрицательную диагностическую ценность, то есть позволяет достоверно исключить у пациента ТЭЛА при нормальном содержании D -димера (<500 мкг/л) (I, A) • Повышенный уровень D-димера неспецифичен для ТЭЛА (может быть обусловлен и другими причинами – различными заболеваниями, беременностью и т. д. ), поэтому положительная диагностическая ценность этого метода невысока (III, C) • В этом случае больному требуется дообследование для подтверждения наличия тромба в легочных сосудах
D – димер: сортировка пациентов с подозрением на ТЭ • Метод обследования имеет высокую отрицательную диагностическую ценность, то есть позволяет достоверно исключить у пациента ТЭЛА при нормальном содержании D -димера (<500 мкг/л) (I, A) • Повышенный уровень D-димера неспецифичен для ТЭЛА (может быть обусловлен и другими причинами – различными заболеваниями, беременностью и т. д. ), поэтому положительная диагностическая ценность этого метода невысока (III, C) • В этом случае больному требуется дообследование для подтверждения наличия тромба в легочных сосудах
 Эхо. КГ - один из первоочередных методов диагностики для пациентов высокого риска • У нестабильных пациентов высокого риска, которым невозможно провести КТ или сцинтиграфию, положительные результаты Эхо. КГ могут расцениваться как непрямое доказательство ТЭЛА и позволяют немедленно начать специфическое лечение (I, C) • Но после стабилизации пациента следует дообследовать его для окончательного подтверждения диагноза • Эхо. КГ выполняет роль «сортировочного» метода обследования: она не дает возможности подтвердить ТЭЛА, однако достоверно позволяет исключить ее
Эхо. КГ - один из первоочередных методов диагностики для пациентов высокого риска • У нестабильных пациентов высокого риска, которым невозможно провести КТ или сцинтиграфию, положительные результаты Эхо. КГ могут расцениваться как непрямое доказательство ТЭЛА и позволяют немедленно начать специфическое лечение (I, C) • Но после стабилизации пациента следует дообследовать его для окончательного подтверждения диагноза • Эхо. КГ выполняет роль «сортировочного» метода обследования: она не дает возможности подтвердить ТЭЛА, однако достоверно позволяет исключить ее
 Стратификация риска ТЭЛА • Стратификация на группы высокого, умеренного и низкого риска 1. Высокий риск ранней смерти (смерть в течение 30 сут после ТЭЛА): > 15% 2. Умеренный: 1 - 15% 3. Низкий: < 1% • 3 группы маркеров 1. Клинические (шок, гипотония) 2. маркеры дисфункции ПЖ ( дилятация ) 3. маркеры повреждения миокарда (тропонины)
Стратификация риска ТЭЛА • Стратификация на группы высокого, умеренного и низкого риска 1. Высокий риск ранней смерти (смерть в течение 30 сут после ТЭЛА): > 15% 2. Умеренный: 1 - 15% 3. Низкий: < 1% • 3 группы маркеров 1. Клинические (шок, гипотония) 2. маркеры дисфункции ПЖ ( дилятация ) 3. маркеры повреждения миокарда (тропонины)
 Тромболизис при ТЭЛА • Пока ТЛТ можно уверенно рекомендовать только больным высокого риска • Наибольшие преимущества от ТЛТ получают пациенты, которым реперфузия была проведена в первые 48 ч после начала ТЭЛА • ТЛТ может быть успешной и у тех больных, у которых первые симптомы ТЭЛА появились 6 -14 дней назад
Тромболизис при ТЭЛА • Пока ТЛТ можно уверенно рекомендовать только больным высокого риска • Наибольшие преимущества от ТЛТ получают пациенты, которым реперфузия была проведена в первые 48 ч после начала ТЭЛА • ТЛТ может быть успешной и у тех больных, у которых первые симптомы ТЭЛА появились 6 -14 дней назад
 Эффективность ТЛТ • По данным N. Meneveau et al. (2006) около 92% пациентов отвечают на тромболизис клиническим и эхографическим улучшением на протяжении 36 ч.
Эффективность ТЛТ • По данным N. Meneveau et al. (2006) около 92% пациентов отвечают на тромболизис клиническим и эхографическим улучшением на протяжении 36 ч.
 ТЭЛА высокого риска: НФГ • Вв болюс 80 Едкг • Инфузия 18 Едкгч • АЧТВ через 6 ч после болюса, затем через 3 ч после каждого изменения дозы • Если 2 раза целевое АЧТВ (↑ в 1. 5 - 2. 5 раза), контроль 1 раз в сут
ТЭЛА высокого риска: НФГ • Вв болюс 80 Едкг • Инфузия 18 Едкгч • АЧТВ через 6 ч после болюса, затем через 3 ч после каждого изменения дозы • Если 2 раза целевое АЧТВ (↑ в 1. 5 - 2. 5 раза), контроль 1 раз в сут
 Варфарин при ТЭЛА • Как можно раньше следует назначить перорально антагонист витамина К (варфарин) – желательно в тот же день, когда стартовало парентеральное введение антикоагулянтов прямого действия (ГЕПАРИН) • Рекомендуется использовать начальные дозы варфарина 5 или 7, 5 мг, хотя у пациентов моложе 60 лет и без серьезной сопутствующей патологии безопасной является начальная доза 10 мг • После достижения МНО в пределах 2 -3 и удержания его на таком уровне не менее чем 2 суток прямые антикоагулянты (ГЕПАРИН) можно отменить (но не ранее, чем через 5 сут после начала их применения)
Варфарин при ТЭЛА • Как можно раньше следует назначить перорально антагонист витамина К (варфарин) – желательно в тот же день, когда стартовало парентеральное введение антикоагулянтов прямого действия (ГЕПАРИН) • Рекомендуется использовать начальные дозы варфарина 5 или 7, 5 мг, хотя у пациентов моложе 60 лет и без серьезной сопутствующей патологии безопасной является начальная доза 10 мг • После достижения МНО в пределах 2 -3 и удержания его на таком уровне не менее чем 2 суток прямые антикоагулянты (ГЕПАРИН) можно отменить (но не ранее, чем через 5 сут после начала их применения)
 Варфарин при ТЭЛА • Варфарин на протяжении 3 мес, если ТЭ была спровоцирована модифицируемым (преходящим) фактором (I, A) • У пациентов с 1 эпизодом ТЭ, не спровоцированной какими -либо факторами, и с низким риском кровотечений может быть рассмотрена целесообразность долгосрочного приема пероральных антикоагулянтов (IIb, B) • В случае повторного эпизода неспровоцированной ТЭ долгосрочная терапия является рекомендуемой (I, A) • Вне зависимости от длительности антикоагулянтной терапии после перенесенной ТЭЛА при лечении варфарином рекомендуется поддерживать уровень МНО в пределах 2 -3 (I, A).
Варфарин при ТЭЛА • Варфарин на протяжении 3 мес, если ТЭ была спровоцирована модифицируемым (преходящим) фактором (I, A) • У пациентов с 1 эпизодом ТЭ, не спровоцированной какими -либо факторами, и с низким риском кровотечений может быть рассмотрена целесообразность долгосрочного приема пероральных антикоагулянтов (IIb, B) • В случае повторного эпизода неспровоцированной ТЭ долгосрочная терапия является рекомендуемой (I, A) • Вне зависимости от длительности антикоагулянтной терапии после перенесенной ТЭЛА при лечении варфарином рекомендуется поддерживать уровень МНО в пределах 2 -3 (I, A).
 Реанимация: изменение последовательности А-В-С на С-А-В • С (Chest compressions) – компрессионные сжатия • • А (Airway) – освобождение дыхательных путей • • В (Breathing) – искусственное дыхание
Реанимация: изменение последовательности А-В-С на С-А-В • С (Chest compressions) – компрессионные сжатия • • А (Airway) – освобождение дыхательных путей • • В (Breathing) – искусственное дыхание
 Новый комплекс мероприятий по предотвращению смерти взрослых пациентов, рекомендованный АНА 1. Скорейшее распознавание остановки сердца и вызов бригады 03 2. Своевременная СЛР с упором на сжатия 3. Своевременная дефибрилляция 4. Эффективная интенсивная терапия 5. Комплексная терапия после остановки 1 2 3 4 5
Новый комплекс мероприятий по предотвращению смерти взрослых пациентов, рекомендованный АНА 1. Скорейшее распознавание остановки сердца и вызов бригады 03 2. Своевременная СЛР с упором на сжатия 3. Своевременная дефибрилляция 4. Эффективная интенсивная терапия 5. Комплексная терапия после остановки 1 2 3 4 5
 «Сначала разряд» или «сначала СЛР» • Медицинский работник должен немедленно приступить к СЛР и при первой возможности воспользоваться ДФ-КВ • Интервал между началом ФЖ и подачей разряда не должен превышать 3 минут, а СЛР выполняется одновременно с подготовкой ДФ-КВ • Для облегчения наложения и обучения разумно использовать стандартное передне-боковое наложение электрода (грудинно-верхушечное)
«Сначала разряд» или «сначала СЛР» • Медицинский работник должен немедленно приступить к СЛР и при первой возможности воспользоваться ДФ-КВ • Интервал между началом ФЖ и подачей разряда не должен превышать 3 минут, а СЛР выполняется одновременно с подготовкой ДФ-КВ • Для облегчения наложения и обучения разумно использовать стандартное передне-боковое наложение электрода (грудинно-верхушечное)
 Прекордиальный удар • Прекордиальный удар не показан при неподтвержденной остановке сердца вне медицинского учреждения • Прекордиальный удар может быть показан пациентам с подтвержденной наблюдаемой нестабильной ЖТ (в том числе беспульсовой), если ДФ не готов к использованию, но он не должен приводить к задержке СЛР и подачи разряда
Прекордиальный удар • Прекордиальный удар не показан при неподтвержденной остановке сердца вне медицинского учреждения • Прекордиальный удар может быть показан пациентам с подтвержденной наблюдаемой нестабильной ЖТ (в том числе беспульсовой), если ДФ не готов к использованию, но он не должен приводить к задержке СЛР и подачи разряда
 СЛР взрослого пострадавшего, выполняемая профессиональным реаниматором • Медицинский работник должен быстро проверить, дышит ли пострадавший и одновременно находится ли он в сознании, с целью выявить признаки остановки сердца • После 30 компрессий реаниматор, оказывающий помощь один - освобождает дыхательные пути и делает 2 вдоха • Затем вдох каждые 6 -8 сек 8 -10 вдохов в мин асинхронно с компрессиями • Контроль – видимая экскурсия грудной клетки
СЛР взрослого пострадавшего, выполняемая профессиональным реаниматором • Медицинский работник должен быстро проверить, дышит ли пострадавший и одновременно находится ли он в сознании, с целью выявить признаки остановки сердца • После 30 компрессий реаниматор, оказывающий помощь один - освобождает дыхательные пути и делает 2 вдоха • Затем вдох каждые 6 -8 сек 8 -10 вдохов в мин асинхронно с компрессиями • Контроль – видимая экскурсия грудной клетки
 Качественное выполнение СЛР: общие вопросы • Рекомендованное соотношение «сжатия-вдохи» 30: 2 при оказании помощи взрослым, детям и грудным детям (за исключением новорожденных) одним реаниматором • Продолжительность вдоха – 1 сек
Качественное выполнение СЛР: общие вопросы • Рекомендованное соотношение «сжатия-вдохи» 30: 2 при оказании помощи взрослым, детям и грудным детям (за исключением новорожденных) одним реаниматором • Продолжительность вдоха – 1 сек
 Качественное выполнение СЛР: общие вопросы • Частота сжатий должна составлять не менее 100 сжатий в минуту (вместо «приблизительно 100 сжатий в минуту» ) • Глубина вдавлений должна составлять не менее 5 см для взрослых и не менее 13 диаметра грудной клетки для детей и грудных детей (около 4 см у грудных детей и 5 см у детей) • Грудная клетка должна полностью расправляться после каждого сжатия • Интервалы между сжатиями грудной клетки должны быть минимальны • Следует избегать избыточной вентиляции легких «Circulation» , 2010 Oct 19; 122 (16 suppl 2): S 250 -75 и «Resuscitation» , 2010 Oct; 81 suppl 1: e 1 -25
Качественное выполнение СЛР: общие вопросы • Частота сжатий должна составлять не менее 100 сжатий в минуту (вместо «приблизительно 100 сжатий в минуту» ) • Глубина вдавлений должна составлять не менее 5 см для взрослых и не менее 13 диаметра грудной клетки для детей и грудных детей (около 4 см у грудных детей и 5 см у детей) • Грудная клетка должна полностью расправляться после каждого сжатия • Интервалы между сжатиями грудной клетки должны быть минимальны • Следует избегать избыточной вентиляции легких «Circulation» , 2010 Oct 19; 122 (16 suppl 2): S 250 -75 и «Resuscitation» , 2010 Oct; 81 suppl 1: e 1 -25
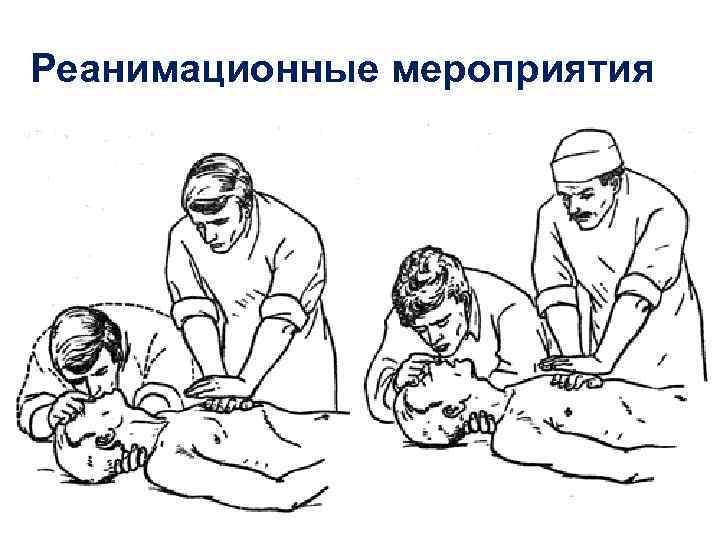
 Реанимационные мероприятия
Реанимационные мероприятия
 СЛР взрослого пострадавшего, выполняемая непрофессиональным реаниматором • Если случайный свидетель не обучен СЛР, он должен использовать алгоритм Hands-Only (СЛР без вентиляции легких), т. е. «резко и часто нажимать» на центр грудиной клетки взрослого пострадавшего, который внезапно потерял сознания, или выполнять указание диспетчера службы 03 • Человек, осуществляющий оживление, должен продолжать СЛР без вентиляции легких до получения готового к работе автоматического наружного дефибриллятора либо до прибытия бригады 03 или других лиц
СЛР взрослого пострадавшего, выполняемая непрофессиональным реаниматором • Если случайный свидетель не обучен СЛР, он должен использовать алгоритм Hands-Only (СЛР без вентиляции легких), т. е. «резко и часто нажимать» на центр грудиной клетки взрослого пострадавшего, который внезапно потерял сознания, или выполнять указание диспетчера службы 03 • Человек, осуществляющий оживление, должен продолжать СЛР без вентиляции легких до получения готового к работе автоматического наружного дефибриллятора либо до прибытия бригады 03 или других лиц
 Тактика реанимационных мероприятий 1. Возможна ДФ в течение 1 -2 мин Выполнить ДФ сразу, не проводя других диагностических и лечебных мероприятий 2. Возможна ДФ в течение 2 -10 мин • Начать массаж и ИВЛ • Максимально быстро доставить ДФ • Выполнить ДФ
Тактика реанимационных мероприятий 1. Возможна ДФ в течение 1 -2 мин Выполнить ДФ сразу, не проводя других диагностических и лечебных мероприятий 2. Возможна ДФ в течение 2 -10 мин • Начать массаж и ИВЛ • Максимально быстро доставить ДФ • Выполнить ДФ
 Тактика реанимационных мероприятий 3. Возможна ДФ в течение через 10 мин • Начать массаж и ИВЛ • Ввести адреналин и повторять каждые 5 мин • Максимально быстро доставить ДФ • Выполнить ДФ
Тактика реанимационных мероприятий 3. Возможна ДФ в течение через 10 мин • Начать массаж и ИВЛ • Ввести адреналин и повторять каждые 5 мин • Максимально быстро доставить ДФ • Выполнить ДФ
 Реанимационные мероприятия • 1 -я Отметка времени • Больной на твердую поверхность, под плечи валик, голова запрокинута • Массаж грудной клетки 100мин: нижняя половина грудины, руки врача прямые, ладонь на ладонь, смещение грудной клетки до 5 см. Проводится в обязательном порядке • Дыхание «рот в нос, рот пациента закрыт» или «рот в рот, нос пациента закрыт» быстро перейти на мешок Амбу. Проводится при наличии возможности • Вдох быстро - за 1 секунду • Дыхание : массаж = 2: 30
Реанимационные мероприятия • 1 -я Отметка времени • Больной на твердую поверхность, под плечи валик, голова запрокинута • Массаж грудной клетки 100мин: нижняя половина грудины, руки врача прямые, ладонь на ладонь, смещение грудной клетки до 5 см. Проводится в обязательном порядке • Дыхание «рот в нос, рот пациента закрыт» или «рот в рот, нос пациента закрыт» быстро перейти на мешок Амбу. Проводится при наличии возможности • Вдох быстро - за 1 секунду • Дыхание : массаж = 2: 30
 Реанимационные мероприятия • Быстро развернуть дефибриллятор в первые 2 мин • Нанести одиночный разряд (1 -й разряд), сразу же возобновить СЛР (массаж: вдохи = 30: 2). • Не оценивать повторно ритм или не щупать пульс • • После 2 мин СЛР проверить ритм и нанести следующий разряд (2 -й разряд) (если показано) • После 2 мин СЛР проверить ритм и нанести следующий разряд (3 -й разряд) (если показано) • Разряд сразу максимальный
Реанимационные мероприятия • Быстро развернуть дефибриллятор в первые 2 мин • Нанести одиночный разряд (1 -й разряд), сразу же возобновить СЛР (массаж: вдохи = 30: 2). • Не оценивать повторно ритм или не щупать пульс • • После 2 мин СЛР проверить ритм и нанести следующий разряд (2 -й разряд) (если показано) • После 2 мин СЛР проверить ритм и нанести следующий разряд (3 -й разряд) (если показано) • Разряд сразу максимальный
 Реанимационные мероприятия • После 3 -го разряда: пункция периферической вены, установка катетера • Ввести 1 мг (1 мл) адреналина + 20 мл физ р-ра вв + 20 мл физ р-ра – поднять руку на 5 -10 сек • Повторять введение каждые 3 -5 мин до тех пор, пока не будет восстановлено спонтанное кровообращение • Подключить ЭКГ аппарат
Реанимационные мероприятия • После 3 -го разряда: пункция периферической вены, установка катетера • Ввести 1 мг (1 мл) адреналина + 20 мл физ р-ра вв + 20 мл физ р-ра – поднять руку на 5 -10 сек • Повторять введение каждые 3 -5 мин до тех пор, пока не будет восстановлено спонтанное кровообращение • Подключить ЭКГ аппарат
 Реанимационные мероприятия • Если ФЖ/ЖТ сохраняется после 3 разрядов, ввести 300 мг амиодарона + 20 мл физ р-ра болюсом (1 шприц) + 20 мл физ р-ра (2 шприц) – поднять руку на 5 -10 сек • Далее 150 мг в случае рецидивирующей ФЖЖТ • Далее инфузия 900 мг 24 ч • Если амиодарона нет в наличии, можно лидокаин 1 мг/кг • Лидокаин нельзя вводить, если уже был введен амиодарон • Не превышать суммарную дозу лидокаина 3 мг/кг за 1 -й час
Реанимационные мероприятия • Если ФЖ/ЖТ сохраняется после 3 разрядов, ввести 300 мг амиодарона + 20 мл физ р-ра болюсом (1 шприц) + 20 мл физ р-ра (2 шприц) – поднять руку на 5 -10 сек • Далее 150 мг в случае рецидивирующей ФЖЖТ • Далее инфузия 900 мг 24 ч • Если амиодарона нет в наличии, можно лидокаин 1 мг/кг • Лидокаин нельзя вводить, если уже был введен амиодарон • Не превышать суммарную дозу лидокаина 3 мг/кг за 1 -й час
 Реанимационные мероприятия после регистрации ЭКГ • При асистолии или мелковолновой ФЖ - НЕ повторять дефибрилляцию • Вместо этого продолжать МАССАЖ и искусственное дыхание 30: 2 • Реанимацию продолжать не менее 30 мин, после прекращения положительного ответа 2 -я отметка времени
Реанимационные мероприятия после регистрации ЭКГ • При асистолии или мелковолновой ФЖ - НЕ повторять дефибрилляцию • Вместо этого продолжать МАССАЖ и искусственное дыхание 30: 2 • Реанимацию продолжать не менее 30 мин, после прекращения положительного ответа 2 -я отметка времени
 Ключи к успеху СЛР • Начать СЛР сразу, если больной не реагирует на внешние раздражители и отсутствует пульс на сонных артериях • Провести ЭИТ в первые 2 мин • Массаж и ИВЛ – не прекращать (только во время ЭИТ) – это поддержка перфузионного давления в коронарных артериях , что препятствует трансформации ФЖ в асистолию
Ключи к успеху СЛР • Начать СЛР сразу, если больной не реагирует на внешние раздражители и отсутствует пульс на сонных артериях • Провести ЭИТ в первые 2 мин • Массаж и ИВЛ – не прекращать (только во время ЭИТ) – это поддержка перфузионного давления в коронарных артериях , что препятствует трансформации ФЖ в асистолию
 Основные ошибки проведении реанимации 1. Опоздание с проведением ДФ 2. Необоснованные перерывы в массаже 3. Плохая глубина компрессий 4. Интервал между инъекциями адреналина больше 5 мин 5. Преждевременное прекращение реанимации (через 30 мин после начала), а надо через 30 мин после прекращения (+) ответа на реанимацию
Основные ошибки проведении реанимации 1. Опоздание с проведением ДФ 2. Необоснованные перерывы в массаже 3. Плохая глубина компрессий 4. Интервал между инъекциями адреналина больше 5 мин 5. Преждевременное прекращение реанимации (через 30 мин после начала), а надо через 30 мин после прекращения (+) ответа на реанимацию
 Основные выводы • Все бригады 03 и ЛПУ должны быть оснащены ДФ (на каждом этаже в крупных ЛПУ, в приемном покое), в том числе офисы ВОП и ФАП • ДФ должны находиться в доступных и всем известных местах • Персонал – тренинги каждый месяц • Персональная ответственность за исправность ДФ и проведение тренингов
Основные выводы • Все бригады 03 и ЛПУ должны быть оснащены ДФ (на каждом этаже в крупных ЛПУ, в приемном покое), в том числе офисы ВОП и ФАП • ДФ должны находиться в доступных и всем известных местах • Персонал – тренинги каждый месяц • Персональная ответственность за исправность ДФ и проведение тренингов

