05e5f28dfb9a9e3d6bfa89db88f81770.ppt
- Количество слайдов: 43

Neonatologie – aktuální problémy Karel Liška Neonatologické oddělení GPK VFN a 1. LF UK

RESUSCITACE NOVOROZENCE (nová doporučení ILCOR/ERC prosinec 2005) • 2005: International Consensus Conference on Emergency Cardiovascular Care (ECG) and Cardiopulmonary Resuscitation (CPR) • International Liaison Committee On Resuscitation (ILCOR) / European Resuscitation Council (ERC) Resuscitation, Vol. 67, Suppl. 1, Dec. 2005. ERC Guidelines. • American Heart Association (ACA) Circulation 2005, 112: III-91 - III-99. Neonatal Resuscitation. Circulation 2005, 112: IV-188 - IV-195. Neonatal Resuscitation Guidelines.

Conditions Associated With Risk to Newborns Antepartum Risk Factors • • • • Maternal diabetes Pregnancy-induced hypertension Chronic maternal ilnesses Anemia or isoimunization Preveious fetal or neonatal death Bleeding in 2 nd or 3 rd trimester Maternal infection PROM Poly-, Oligohydramnios Post-term gestation Drug therapy Maternal substance abuse Fetal malformation Age < 16 or > 35 Intrapartum Risk Factors • • • • Emergency cesarean section Forceps or vacuum-assisted delivery Breech or other abnormal presentation Premature labor PROM > 18 hrs Prolonged second stage of labor (> 2 hrs) Fetal bradycardia Use of general anesthesia Uterine tetany Meconium-stained amniotic fluid Prolapsed cord Abruptio placentae Placenta previa U 30% novorozenců, kteří vyžadují resuscitaci po porodu, nenalezneme žádný rizikový faktor !

PLÁNOVANÉ PORODY DOMA • také u plánovaných porodů doma by měly být přítomny 2 osoby, jedna z nich plně vyškolená v resuscitaci novorozence (dýchání vakem a maskou + zevní srdeční masáž !!!)

RESUSCITACE NOVOROZENCE 1. Základní kroky rychlé zhodnocení stavu zabezpečení průchodnosti dýchacích cest teplo taktilní stimulace inhalace kyslíku 2. Zajištění ventilace ! ventilace vakem a maskou , T spojka endotracheální intubace 3. Zajištění cirkulace nepřímá srdeční masáž 4. Medikamentózní resuscitace adrenalin volumexpanze bikarbonát naloxon Vyhodnocovat jednotlivé kroky á 30 sek.

1. Úvodní kroky
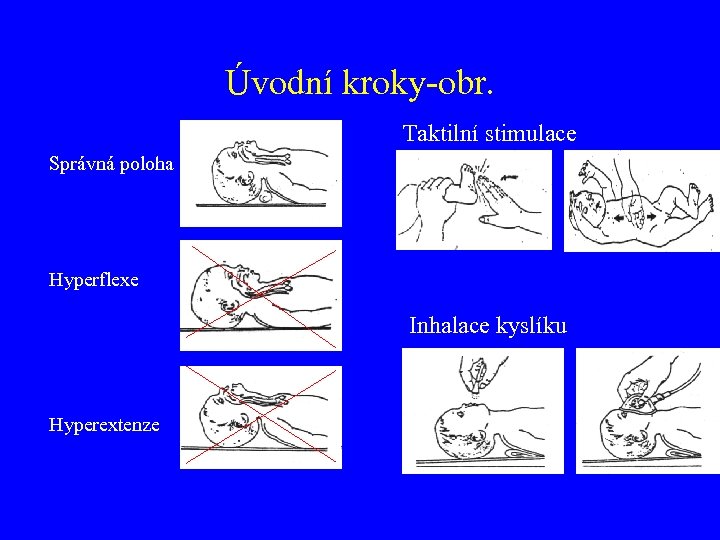
Úvodní kroky-obr. Taktilní stimulace Správná poloha Hyperflexe Inhalace kyslíku Hyperextenze

*Mekonium v plodové vodě (ve 12% porodů) • Nedoporučuje se již intrapartální odsávání mekonia z nosu a úst (multicentrické randomizované studie : intrapartální odsátí nesnižuje výskyt a závažnost MAS - syndromu aspirace mekonia ) • U mekoniem zkalené plodové vody se i nadále doporučuje intubace a odsátí mekonia přímo z trachey u novorozenců deprimovaných hypotonické hadrovité děti s bradykardií bez spontánní dechové aktivity • Odsávací podtlak do 100 cm H 20

*Kontrola teploty • U nedonošených novorozenců 28. g. t. krytí plastikovým obalem bez předchozího osušení a poté uložení pod tepelný zářič (účinnější než tradiční osušení a zabalení novorozence). • Plastikový obal ponechat během všech resuscitačních kroků (intubace, zevní srdeční masáže a zavádění i. v. katetrů). • Vyvarovat se přehřátí !
The He. LP Trial

2. Ventilace

Ventilace vakem a maskou • Klíčovým krokem a cílem resuscitace je zahájení adekvární ventilace ! • Indikace: -apnoe nebo gasping -přetrvávající centr. cyanóza při inhalaci 100% kyslíku a taktilní stimulaci -bradykardie pod 100/min • vhodná velikost masky • ventilujeme frekvencí 30 (4060/min), první dechy otevírací PIP 30 -40 cm. H 20 • kontrola účinné ventilace (viditelné zvedání hrudníku, symetr. dýchací šelesty, zlepšuje se AS, barva a prokrvení)

*Koncentrace kyslíku ? • Možné nežádoucí účinky 100% kyslíku (oxidativní stres - tkáňové poškození volnými kyslíkovými radikály, průtok CNS) X • Tkáňové hypoxické postižení

* Koncentrace kyslíku - doporučení : • Možné zahájit resuscitaci i nižší koncentrací kyslíku či vzduchem • Monitorování saturace kyslíku zabránit hyperoxii (zejména u nedonošených)
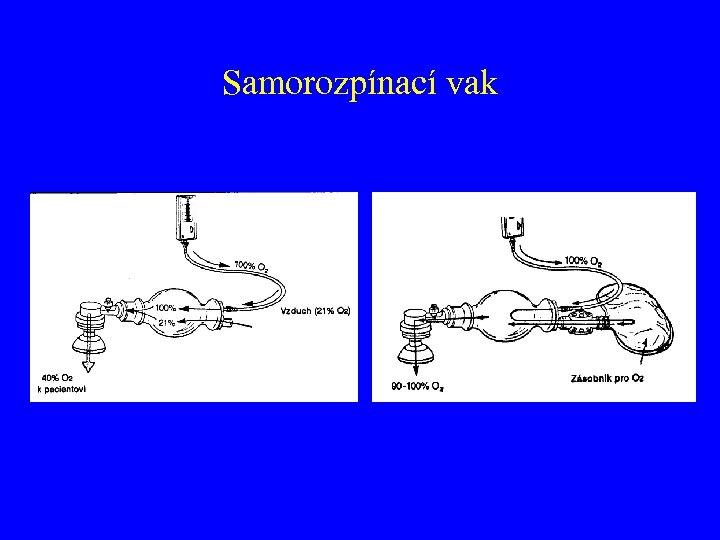
Samorozpínací vak

*První dechy a asistovaná ventilace Cíl inflace plic, rychlé ustanovení FRC Asistovaná ventilace • frekvence 30 (40 -60/min. ) • inic. PIP 30 -40 cm. H 2 O • inic. inspirační čas ? (2 -3 s. . dál 1 s. ) VENTILACE ÚČINNÁ HR >100 !, barva, prokrvení
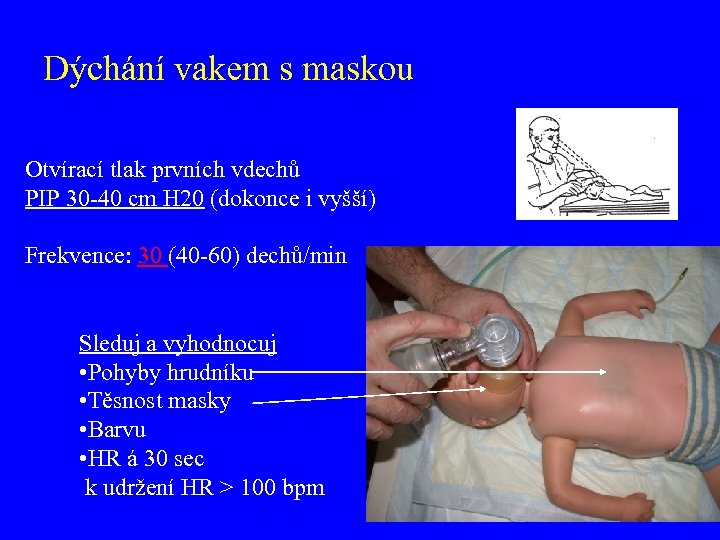
Dýchání vakem s maskou Otvírací tlak prvních vdechů PIP 30 -40 cm H 20 (dokonce i vyšší) Frekvence: 30 (40 -60) dechů/min Sleduj a vyhodnocuj • Pohyby hrudníku • Těsnost masky • Barvu • HR á 30 sec k udržení HR > 100 bpm

*Asistovaná ventilace u nedonošených novorozenců • Plíce nedonošených jsou lehce zranitelné bezprostředně po porodu vysokými dech. objemy ! (animální studie) cíl: zabránit volumotrauma - nastavení PEEP hned po porodu ! (brání poškození plic, zlepšuje compliance plicní a výměnu plynů) - iniciální PIP 20 -25 cm H 2 O
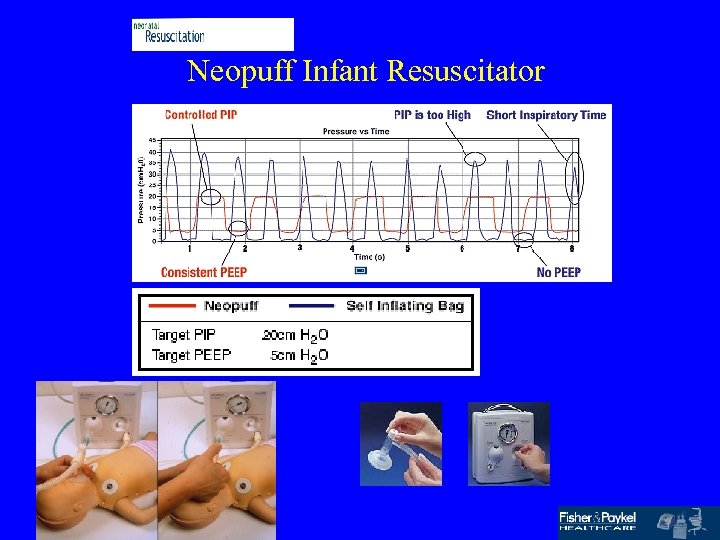
Neopuff Infant Resuscitator

CPAP přes masku s kontrolovaným Fi. O 2 PEEP 6 cm H 20
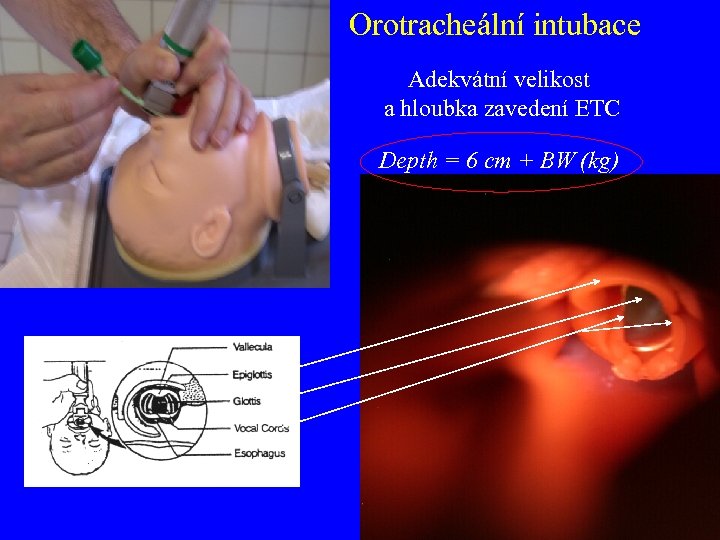
Orotracheální intubace Adekvátní velikost a hloubka zavedení ETC Depth = 6 cm + BW (kg)

3. Zajištění cirkulace
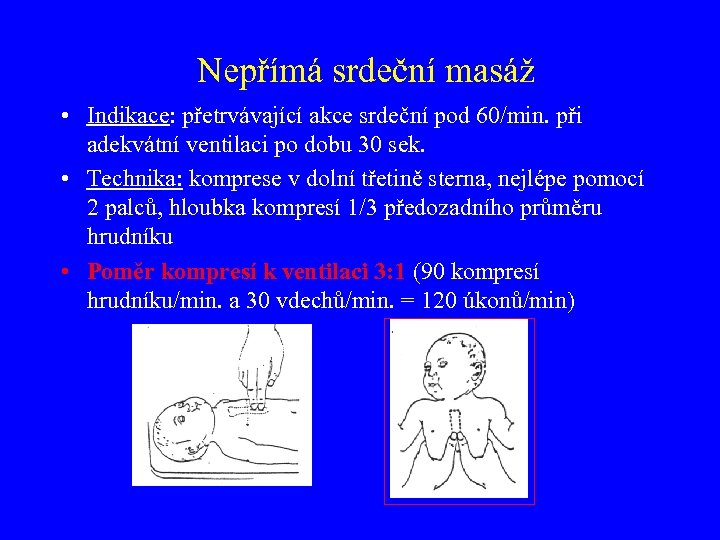
Nepřímá srdeční masáž • Indikace: přetrvávající akce srdeční pod 60/min. při adekvátní ventilaci po dobu 30 sek. • Technika: komprese v dolní třetině sterna, nejlépe pomocí 2 palců, hloubka kompresí 1/3 předozadního průměru hrudníku • Poměr kompresí k ventilaci 3: 1 (90 kompresí hrudníku/min. a 30 vdechů/min. = 120 úkonů/min)
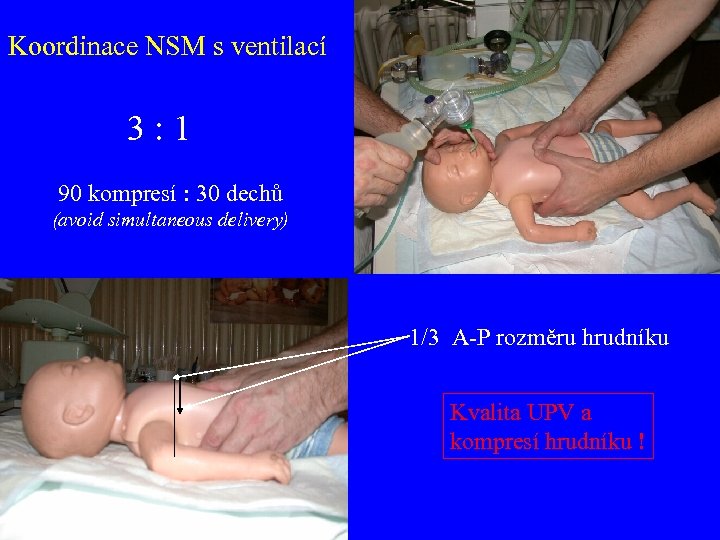
Koordinace NSM s ventilací 3: 1 90 kompresí : 30 dechů (avoid simultaneous delivery) 1/3 A-P rozměru hrudníku Kvalita UPV a kompresí hrudníku !

4. Medikamentózní resuscitace a volumexpanze

*Adrenalin • Nedoporučuje se intratracheální podání (pokud není jiná možnost, je třeba aplikovat 10 x vyšší dávku než je obvyklá i. v. dávka = 100 mcg/kg) • Animální neonatální studie, klinické studie nedonošených: běžná dávka 10 mcg/kg podaná intratracheálně bez efektu, bylo nutné použít 7 -25 x vyšší dávku

Nezahájení nebo ukončení resuscitace Nezahájení resuscitace • děti narozené před 23. týdnem těhotenství nebo porodní váha pod 400 g ( konzultace s rodiči u hraniční viability 23. +24. g. t. ), ANO od 25. g. t. • VVV - anencefalie, trisomie 13 nebo 18 Ukončení resuscitace • pokud po 15 minutách řádné a nepřetržité resuscitace nejsou známky života ( po 10 min. asystolie je minimální šance na přežití bez závažného postižení ) RESPEKTOVAT LOKÁLNÍ A NÁRODNÍ DOPORUČENÍ

Hlavní změny - souhrn • • MEKONIUM. Nedoporučuje se intrapartální odsátí nosu a úst u mekoniem zkalené plodové vody TEPLOTA. Krytí nedonošených dětí (pod 28. g. t. )plastikovým obalem bez předchozího osušení, uložit pod tepelný zářič VENTILACE. první dechy u asistované ventilace s delším inspiračním časem (2 -3 sek. ) k zajištění rychlé inflace plic a ustanovení FRC. VENTILACE NEDONOŠENÝCH. Plíce nedonošených novorozenců jsou bezprostředně po porodu snadno zranitelné vysokými dechovými objemy. Rychlé nastavení PEEPu chrání plíce proti poškození, zlepšuje compliance a výměnu plynů. KYSLÍK. Resuscitace na porodním sále standartně 100% kyslíkem, lze však použít i nižší koncentraci O 2. VENTILAČNÍ PŘÍSTROJE. T spojka (Neopuff). Možnost nastavení PEEP, PIP, Fi. O 2. ADRENALIN. Nedoporučuje se intratracheální podání Adrenalinu, pokud není jiné možnosti podat 10 x vyšší dávku než i. v. – tj. 100 mcg/kg.

PERINATÁLNÍ ASFYXIE Incidence PA 2 -4/ 1 000 donošených novorozenců závažné perinatální asfyxie donošených novorozenců, která vede k dlouhodobým neurologickým následků (HIE, DMO): 2 -4/ 10 000 (=20 -40 novorozenců /100 000 porodů)

Etiologie PA • Přerušení průtoku pupečníkem (komprese, výhřez, uzel. . ) • Porušení výměny plynů na úrovni placenty (placentární insuficience, praevia, abrupce. . . ) • Špatná perfúze na mateřské straně placenty (hypotenze matky, hypertenze, preeklampsie, abnormální děložní kontrakce. . . ) • Zhoršená oxygenace matky (kardiopulm. on. -VCC, plicní, anémie. . . ) • Nedostatečná inflace a perfúze plic novorozence (hypopl. plicní, brániční kýla, RDS, MAS, PPHN, sepse)
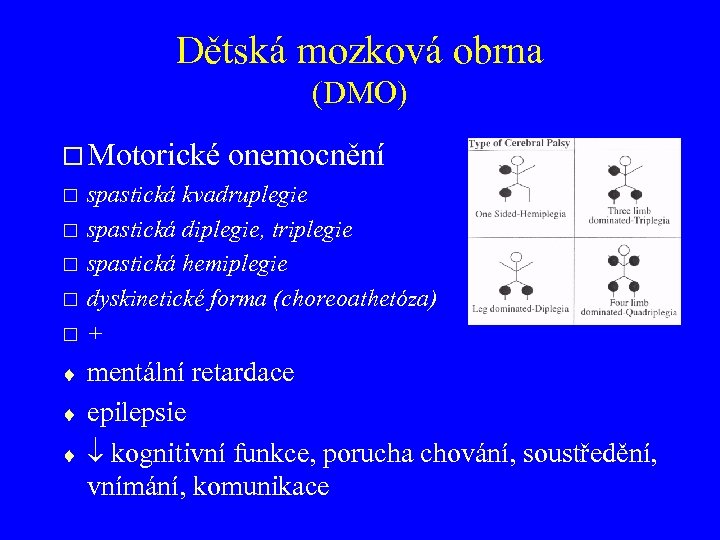
Dětská mozková obrna (DMO) Motorické onemocnění spastická kvadruplegie spastická diplegie, triplegie spastická hemiplegie dyskinetické forma (choreoathetóza) + mentální retardace epilepsie kognitivní funkce, porucha chování, soustředění, vnímání, komunikace

Etiologie DMO Prematurita+IUGR Porodní asfyxie nebo trauma Vaskulární („neonatal stroke“) TORCH aj. infekce Chromozomální aberace Vrozené metabolické vady Ostatní 40 -50% 25 -30% 5 -10% 5 -10% (neonatální sepse/meningitis, kernikterus, hypoglykémie, toxiny zevního prostředí, léky+alkohol, on. štítné žlázy matky, postnatální infekce+trauma aj. ) Idiopatické 5 -10% Clin Perinat 2006
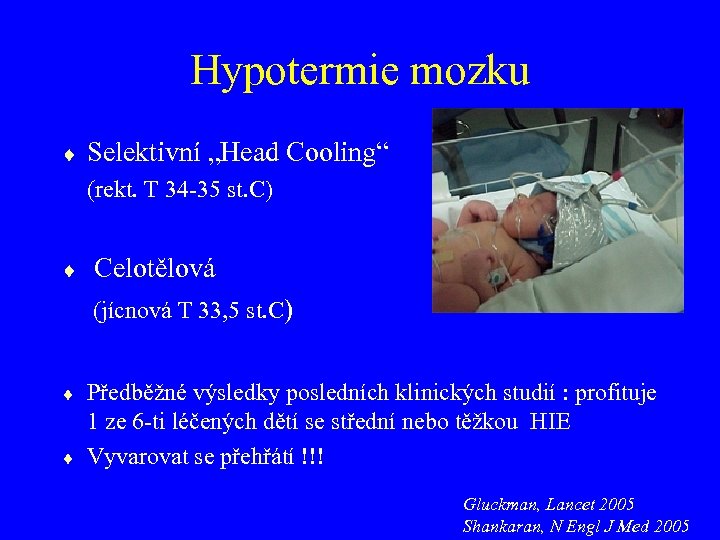
Hypotermie mozku Selektivní „Head Cooling“ (rekt. T 34 -35 st. C) Celotělová (jícnová T 33, 5 st. C) Předběžné výsledky posledních klinických studií : profituje 1 ze 6 -ti léčených dětí se střední nebo těžkou HIE Vyvarovat se přehřátí !!! Gluckman, Lancet 2005 Shankaran, N Engl J Med 2005
EXTRÉMNÍ NEZRALOST

viabilita vitalita (známky života) • schopnost přežít, růst a vyvíjet se normálně • • AS pulzace pupečníku dýchání aktivní pohyb
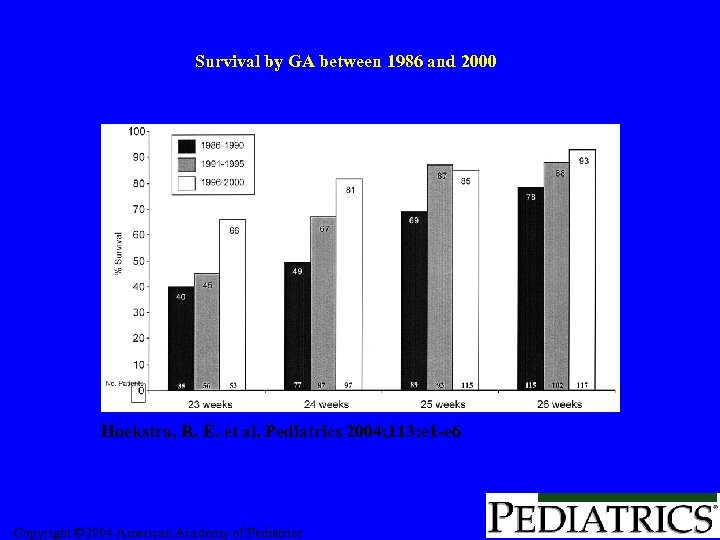
Survival by GA between 1986 and 2000 Hoekstra, R. E. et al. Pediatrics 2004; 113: e 1 -e 6 Copyright © 2004 American Academy of Pediatrics
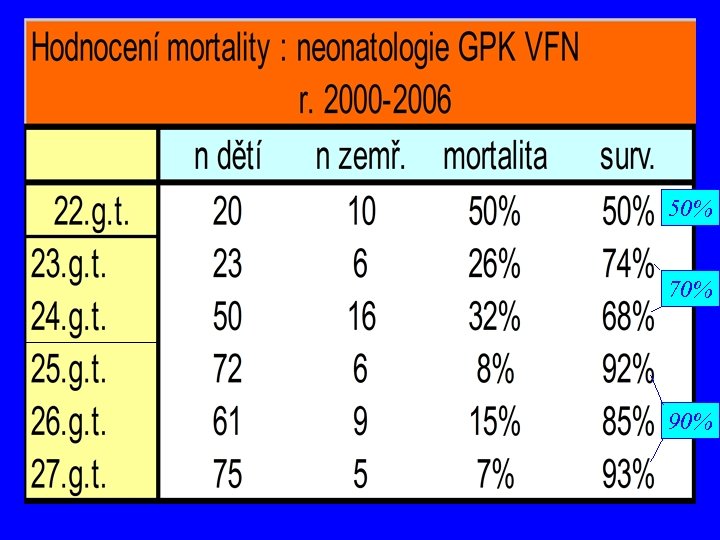
50% 70% 90%
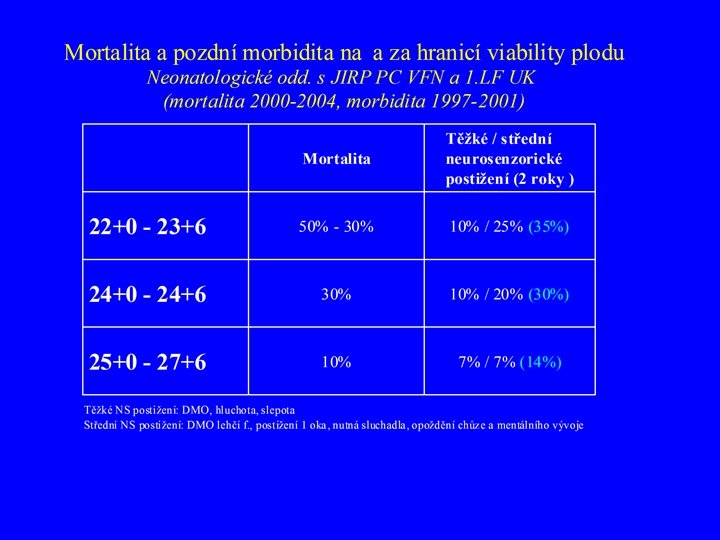
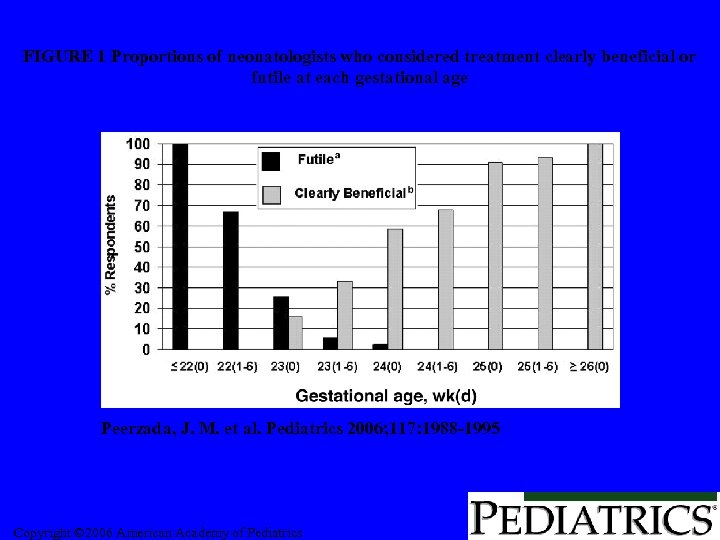
FIGURE 1 Proportions of neonatologists who considered treatment clearly beneficial or futile at each gestational age Peerzada, J. M. et al. Pediatrics 2006; 117: 1988 -1995 Copyright © 2006 American Academy of Pediatrics

Zahájení IP na hranici viability 25. g. t. : Švýcarsko, Holandsko, některé skandinávské země 23. + 24. g. t. : většina vyspělých zemí (konzultace s rodiči) 22. g. t. : Japonsko
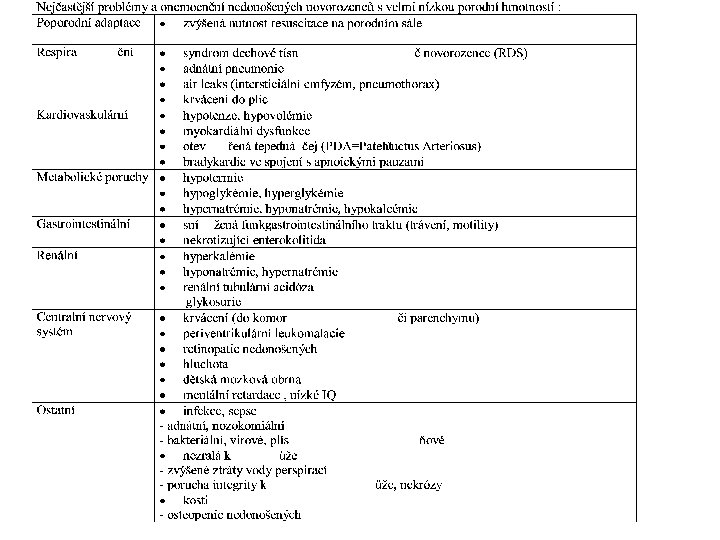

Snižování morbidity • Surfaktant + N CPAP • Šetrná ventilace (VG, HFOV, HFJV) • Vyvarovat se hyperoxii

Bianca 1 rok GT 22+2 PH 430 g
05e5f28dfb9a9e3d6bfa89db88f81770.ppt