Неонатальный период.pptx
- Количество слайдов: 52
 Неонатальный период. Период новорождённости.
Неонатальный период. Период новорождённости.
 Период новорожденности. • Период новорожденности делится на ранний и поздний неонатальные периоды. • Ранний неонатальный период наступает с момента перевязки пуповины и продолжается до 7 го дня жизни ребенка. • В это время происходит адаптация ребенка к существованию вне материнского организма. • Начинают функционировать легкие, малый круг кровообращения, закрываются пути внутриутробной гемодинамики, совершенствуется терморегуляция. • Ребенок переходит на грудное вскармливание. • В первую неделю жизни могут возникнуть пограничные состояния , а также заболевания, развитие которых обусловлено прежде всего патологией, возникающей во внутриутробном периоде и в родах (антигенная несовместимость матери и плода, проявления родовой травмы и др. )
Период новорожденности. • Период новорожденности делится на ранний и поздний неонатальные периоды. • Ранний неонатальный период наступает с момента перевязки пуповины и продолжается до 7 го дня жизни ребенка. • В это время происходит адаптация ребенка к существованию вне материнского организма. • Начинают функционировать легкие, малый круг кровообращения, закрываются пути внутриутробной гемодинамики, совершенствуется терморегуляция. • Ребенок переходит на грудное вскармливание. • В первую неделю жизни могут возникнуть пограничные состояния , а также заболевания, развитие которых обусловлено прежде всего патологией, возникающей во внутриутробном периоде и в родах (антигенная несовместимость матери и плода, проявления родовой травмы и др. )
 Поздний неонатальный период. • Поздний неонатальный период продолжается с 8 по 28 день жизни ребенка. • Важнейшей его характеристикой является продолжение адаптации к окружающей среде и интенсивное развитие анализаторов. • Для всех основных систем новорожденного характерно состояние неустойчивого равновесия, поэтому даже небольшие изменения окружающих ребенка условий могут привести к серьезным нарушением в его здоровье. • Труднее приспосабливаются вне материнского организма недоношенные и переношенные новорожденные.
Поздний неонатальный период. • Поздний неонатальный период продолжается с 8 по 28 день жизни ребенка. • Важнейшей его характеристикой является продолжение адаптации к окружающей среде и интенсивное развитие анализаторов. • Для всех основных систем новорожденного характерно состояние неустойчивого равновесия, поэтому даже небольшие изменения окружающих ребенка условий могут привести к серьезным нарушением в его здоровье. • Труднее приспосабливаются вне материнского организма недоношенные и переношенные новорожденные.
 • В первый месяц жизни отмечается высокая чувствительность организма к стафилококковой и стрептококковой инфекции, сальмонеллам, кишечной палочке и др. • Новорожденные склонные к быстрому развитию тяжелых септических состояний. • Первые недели жизни являются критическими для налаживания грудного вскармливания как для ребенка, приобретающего навыки кормления грудью, так и для матери, у которой развивается лактация. • Весьма важен этот период для установления психоэмоциональной связи между матерью и ребенком.
• В первый месяц жизни отмечается высокая чувствительность организма к стафилококковой и стрептококковой инфекции, сальмонеллам, кишечной палочке и др. • Новорожденные склонные к быстрому развитию тяжелых септических состояний. • Первые недели жизни являются критическими для налаживания грудного вскармливания как для ребенка, приобретающего навыки кормления грудью, так и для матери, у которой развивается лактация. • Весьма важен этот период для установления психоэмоциональной связи между матерью и ребенком.
 Признаки живорождения • При рождении ребёнка определяются признаки живорождения: • 1. Самостоятельное дыхание. • 2. Сердцебиение. • 3. Пульсация пуповины. • 4. Произвольные движения мышц. • При наличии хотя бы одного признака ребёнку немедленно оказывается реанимационная помощь. • Если отсутствуют все 4 признака, ребёнок считается мертворождённым и реанимации не подлежит.
Признаки живорождения • При рождении ребёнка определяются признаки живорождения: • 1. Самостоятельное дыхание. • 2. Сердцебиение. • 3. Пульсация пуповины. • 4. Произвольные движения мышц. • При наличии хотя бы одного признака ребёнку немедленно оказывается реанимационная помощь. • Если отсутствуют все 4 признака, ребёнок считается мертворождённым и реанимации не подлежит.
 Оценка по шкале Апгар • К концу 1 й минуты состояние новорожденного оценивают по шкале Апгар. • Шкала была предложена американкой Вирджинией Апгар в середине XX века. • Здоровый ребенок может получить 8— 10 баллов. • В конце 5 й минуты состояние новорожденного повторно оценивается по шкале Апгар. • При необходимости, ребенок оценивается по шкале Апгар каждые 5 минут до 20 й минуты, что в динамике позволяет определить компенсаторные возможности организма ребёнка.
Оценка по шкале Апгар • К концу 1 й минуты состояние новорожденного оценивают по шкале Апгар. • Шкала была предложена американкой Вирджинией Апгар в середине XX века. • Здоровый ребенок может получить 8— 10 баллов. • В конце 5 й минуты состояние новорожденного повторно оценивается по шкале Апгар. • При необходимости, ребенок оценивается по шкале Апгар каждые 5 минут до 20 й минуты, что в динамике позволяет определить компенсаторные возможности организма ребёнка.
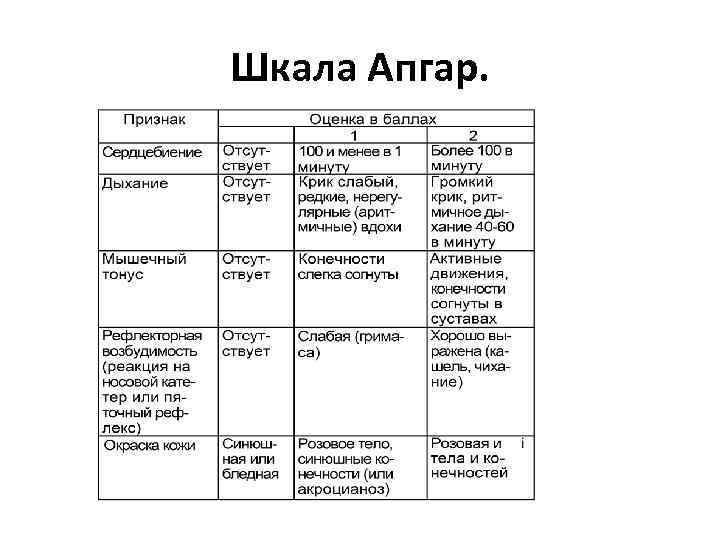 Шкала Апгар.
Шкала Апгар.
 Признаки доношенности новорожденного • Новорождённый, родившийся в сроке 38 42 недели, с массой 2501 г. и более и длиной тела 46 см и более, считается доношенным. I. Внешние (анатомические) признаки: • голос громкий, требовательный; • кожа розовая, чистая, бархатистая; • подкожно жировой слой развит хорошо, выражен равномерно;
Признаки доношенности новорожденного • Новорождённый, родившийся в сроке 38 42 недели, с массой 2501 г. и более и длиной тела 46 см и более, считается доношенным. I. Внешние (анатомические) признаки: • голос громкий, требовательный; • кожа розовая, чистая, бархатистая; • подкожно жировой слой развит хорошо, выражен равномерно;
 • открыт только большой родничок (в 15% случаев открыт и малый родничок); • ушные раковины сформированы; • пупочное кольцо расположено посередине живота; • ногтевые пластинки доходят до кончиков пальцев; • лануго расположено только на головке, на плечи ках и между лопатками; • у девочек большие половые губы прикрывают малые; • оба яичка у мальчиков опущены в мошонку.
• открыт только большой родничок (в 15% случаев открыт и малый родничок); • ушные раковины сформированы; • пупочное кольцо расположено посередине живота; • ногтевые пластинки доходят до кончиков пальцев; • лануго расположено только на головке, на плечи ках и между лопатками; • у девочек большие половые губы прикрывают малые; • оба яичка у мальчиков опущены в мошонку.
 II. Функциональные признаки: • движения конечностей активны, хаотичны, конеч ности согнуты в суставах; • тонус мышц повышен с преобладанием тонуса сги бателей; • температура тела относительно устойчива и колеб лется в пределах не более 0, 5 0, 6°С в сутки; • дыхание относительно стабильное, 40— 60 в мину ту, апноэ отсутствуют; • сердцебиение относительно ритмичное, стабильное, 120— 140 в минуту; • рефлексы живые, симметричные, вызываются спе цифические рефлексы новорожденных.
II. Функциональные признаки: • движения конечностей активны, хаотичны, конеч ности согнуты в суставах; • тонус мышц повышен с преобладанием тонуса сги бателей; • температура тела относительно устойчива и колеб лется в пределах не более 0, 5 0, 6°С в сутки; • дыхание относительно стабильное, 40— 60 в мину ту, апноэ отсутствуют; • сердцебиение относительно ритмичное, стабильное, 120— 140 в минуту; • рефлексы живые, симметричные, вызываются спе цифические рефлексы новорожденных.
 Пограничные состояния у новорожденных. • Адаптация к внеутробной жизни вызывает значительные изменения в организме новорожденного. • Внешними проявлениями этих изменений могут быть так называе мые пограничные состояния новорожденных (переходные, транзиторные), • Новорожденные с погранич ными состояниями требуют более пристального внима ния и некоторых дополнительных мер, при организации ухода за ними.
Пограничные состояния у новорожденных. • Адаптация к внеутробной жизни вызывает значительные изменения в организме новорожденного. • Внешними проявлениями этих изменений могут быть так называе мые пограничные состояния новорожденных (переходные, транзиторные), • Новорожденные с погранич ными состояниями требуют более пристального внима ния и некоторых дополнительных мер, при организации ухода за ними.
 Физиологическая убыль массы тела. • Наблюдается у 100% новорожденных к 3— 4 му дню жизни и составляет максимально 10% от первоначаль ной массы. Восстановление наступает к 7— 10 му дню жизни. • Причины. • недоедание в первые дни жизни; • выделение воды через кожу и легкие; • потери воды с мочой и стулом; • недостаточное потребление жидкости; • срыгивание околоплодных вод; • усыхание пупочного остатка. • Тактика: • раннее прикладывание к груди; • кормление по требованию ребенка; • борьба с гипогалактией; • контроль веса ребенка.
Физиологическая убыль массы тела. • Наблюдается у 100% новорожденных к 3— 4 му дню жизни и составляет максимально 10% от первоначаль ной массы. Восстановление наступает к 7— 10 му дню жизни. • Причины. • недоедание в первые дни жизни; • выделение воды через кожу и легкие; • потери воды с мочой и стулом; • недостаточное потребление жидкости; • срыгивание околоплодных вод; • усыхание пупочного остатка. • Тактика: • раннее прикладывание к груди; • кормление по требованию ребенка; • борьба с гипогалактией; • контроль веса ребенка.
 Транзиторная эритема кожи. • Транзиторная эритема кожи (физиологический катар кожи) проявляется простой и, реже, токсической эрите мой. • Простая эритема — реактивная краснота кожи (иног да с легким синюшным оттенком кистей и стоп). • Причи на — рефлекторное аретическое п расширение сосудов кожи вследствие мощного воздействия факторов внешней среды на кожные рецепторы новорожденного. • У зрелых доношенных новорожденных сохраняется несколько ча сов, реже 1— 2 дня.
Транзиторная эритема кожи. • Транзиторная эритема кожи (физиологический катар кожи) проявляется простой и, реже, токсической эрите мой. • Простая эритема — реактивная краснота кожи (иног да с легким синюшным оттенком кистей и стоп). • Причи на — рефлекторное аретическое п расширение сосудов кожи вследствие мощного воздействия факторов внешней среды на кожные рецепторы новорожденного. • У зрелых доношенных новорожденных сохраняется несколько ча сов, реже 1— 2 дня.
 • Токсическая эритема является своеобразной аллер гической реакцией кожи новорожденного. • В отличие от простой эритемы возникает не сразу после рождения, а на 2— 5 й день жизни. • Проявляется в виде гиперемированных пятен, папул, везикул на всей коже, кроме ладоней и стоп. • Сыпь угасает через 2— 3 дня. • Эритема по мере угасании переходит в шелушение (чаще мелкое, а иногда и крупное). • Тяктика: • тщательный уход за кожей; • гигиеническая ванна с раствором калия перманганата.
• Токсическая эритема является своеобразной аллер гической реакцией кожи новорожденного. • В отличие от простой эритемы возникает не сразу после рождения, а на 2— 5 й день жизни. • Проявляется в виде гиперемированных пятен, папул, везикул на всей коже, кроме ладоней и стоп. • Сыпь угасает через 2— 3 дня. • Эритема по мере угасании переходит в шелушение (чаще мелкое, а иногда и крупное). • Тяктика: • тщательный уход за кожей; • гигиеническая ванна с раствором калия перманганата.
 Транзиторная лихорадка. • Транзиторная лихорадка развивается в результате не устойчивости водного обмена и несовершенства терморе гуляции. • Проявляется на 3— 5 й день жизни в виде лихорадки с температурой 38— 3 9, 0, беспокойства, жажды, сухости кожи и слизистых. Через 1— 2 дня темпера тура нормализуется. • Причины: • недостаточное количество поступления жидкости в организм; • высокое содержание белка в молозиве; • перегревание ребенка; • попадание эндотоксинов кишечной палочки при пер вичном заселении кишечника микрофлорой. • Тактика: дополнительное питье, физические методы охлаждения, комфортная температура в палате.
Транзиторная лихорадка. • Транзиторная лихорадка развивается в результате не устойчивости водного обмена и несовершенства терморе гуляции. • Проявляется на 3— 5 й день жизни в виде лихорадки с температурой 38— 3 9, 0, беспокойства, жажды, сухости кожи и слизистых. Через 1— 2 дня темпера тура нормализуется. • Причины: • недостаточное количество поступления жидкости в организм; • высокое содержание белка в молозиве; • перегревание ребенка; • попадание эндотоксинов кишечной палочки при пер вичном заселении кишечника микрофлорой. • Тактика: дополнительное питье, физические методы охлаждения, комфортная температура в палате.
 Физиологическая желтуха. • Транзиторная желтуха — появление желтушного ок рашивания кожи и слизистых без нарушения самочув ствия. • Проявляется на 3 и сутки, достигает максимума к 4— 5 му дню и к 7— 10 му дню жизни исчезает. • Причина — сочетание: • с одной стороны— массивное разрушение фетальных эритроцитов (количе ство которых у плода очень велико), • с другой стороны недоразвития ферментных функций печени, которая не успевает превратить непрямой билирубин в прямой и выделить его в кишечник. • В результате такого сочетания факторов, не успевший переработаться билирубин, накапливается в коже и слизистых, окраши вая их в желтый цвет. • Тактика: • контроль за состоянием ребенка; • дополнительное питьё 5% глюкозы.
Физиологическая желтуха. • Транзиторная желтуха — появление желтушного ок рашивания кожи и слизистых без нарушения самочув ствия. • Проявляется на 3 и сутки, достигает максимума к 4— 5 му дню и к 7— 10 му дню жизни исчезает. • Причина — сочетание: • с одной стороны— массивное разрушение фетальных эритроцитов (количе ство которых у плода очень велико), • с другой стороны недоразвития ферментных функций печени, которая не успевает превратить непрямой билирубин в прямой и выделить его в кишечник. • В результате такого сочетания факторов, не успевший переработаться билирубин, накапливается в коже и слизистых, окраши вая их в желтый цвет. • Тактика: • контроль за состоянием ребенка; • дополнительное питьё 5% глюкозы.
 Гормональный криз. • Гормональный криз — обусловлен, переходом эстроге нов матери в кровь плода в антенатальном и интранатальном периодах и поступлением их к новорожденному с молоком матери. • Может проявляться в виде: • Физиологической мастопатии у мальчиков и дево чек. • При этом у ребенка обнаруживается симметричное нагрубание молочных желез без признаков воспаления. • Из сосков может быть сероватое отделяемое. • Проявляет ся а 3— 4 й день, достигает максимума к 7— 8 му дню и н исчезает к концу 2— 3 й недели. • Отека мошонки у мальчиков, который тоже сим метричен и проходит без лечения. • Десквамативного вульвовагинита у девочек. • При этом появляются выделения из половой щели серовато белого, а иногда коричневатого цвета. Проявляется так же, как и отек мошонки у мальчиков» , в 1 е дни жизни и к 3 му дню исчезают. • Тактика: тщательный уход за ребенком.
Гормональный криз. • Гормональный криз — обусловлен, переходом эстроге нов матери в кровь плода в антенатальном и интранатальном периодах и поступлением их к новорожденному с молоком матери. • Может проявляться в виде: • Физиологической мастопатии у мальчиков и дево чек. • При этом у ребенка обнаруживается симметричное нагрубание молочных желез без признаков воспаления. • Из сосков может быть сероватое отделяемое. • Проявляет ся а 3— 4 й день, достигает максимума к 7— 8 му дню и н исчезает к концу 2— 3 й недели. • Отека мошонки у мальчиков, который тоже сим метричен и проходит без лечения. • Десквамативного вульвовагинита у девочек. • При этом появляются выделения из половой щели серовато белого, а иногда коричневатого цвета. Проявляется так же, как и отек мошонки у мальчиков» , в 1 е дни жизни и к 3 му дню исчезают. • Тактика: тщательный уход за ребенком.
 Мочекислый инфаркт почек. • Мочекислый инфаркт почек — это отложение моче вой кислоты в виде кристаллов в просвете мочевых ка нальцев. • Причины: • усиленный распад большого количества клеток; • особенности белкового обмена. • Проявляется изменением мочи. Она становится мут ной, желтовато коричневого цвета. • После высыхания та кой мочи на пеленках остаются коричневые, пятна и пе сок. • Обнаруживается на 3— 4 й день жизни на фоне фи зиологической олигурии –(сниженного суточного объема мочи). • По мере нарастания диуреза и вымывания крис таллов (в течение 7— 10 дней) исчезает. • Тактика: дополнительное питье.
Мочекислый инфаркт почек. • Мочекислый инфаркт почек — это отложение моче вой кислоты в виде кристаллов в просвете мочевых ка нальцев. • Причины: • усиленный распад большого количества клеток; • особенности белкового обмена. • Проявляется изменением мочи. Она становится мут ной, желтовато коричневого цвета. • После высыхания та кой мочи на пеленках остаются коричневые, пятна и пе сок. • Обнаруживается на 3— 4 й день жизни на фоне фи зиологической олигурии –(сниженного суточного объема мочи). • По мере нарастания диуреза и вымывания крис таллов (в течение 7— 10 дней) исчезает. • Тактика: дополнительное питье.
 • Перечисленные состояния названы пограничными, так как для всех систем новорожденного характерно состоя ние «неустойчивого равновесия» , поэтому даже незначи тельные изменения условий окружающей среды могут при вести к развитию заболеваний. • Следовательно, необходимо: • осуществление специального тщательного ухода за новорожденным с соблюдением правил асептики и анти септики; • соблюдение особых гигиенических условий его со держания; • правильная организация вскармливания новорож денного.
• Перечисленные состояния названы пограничными, так как для всех систем новорожденного характерно состоя ние «неустойчивого равновесия» , поэтому даже незначи тельные изменения условий окружающей среды могут при вести к развитию заболеваний. • Следовательно, необходимо: • осуществление специального тщательного ухода за новорожденным с соблюдением правил асептики и анти септики; • соблюдение особых гигиенических условий его со держания; • правильная организация вскармливания новорож денного.
 Основные потребности новорожденного и способы их удовлетворения. • Для периода новорожденности характерны следующие основные потребности: • есть; • спать; • пить; • выделять; • двигаться; • общаться; • избегать опасности; • быть чистым; • быть здоровым; • поддерживать постоянную температуру тела. • Удовлетворение перечисленных потребностей реализу ется в процессе сестринского ухода за новорожденным.
Основные потребности новорожденного и способы их удовлетворения. • Для периода новорожденности характерны следующие основные потребности: • есть; • спать; • пить; • выделять; • двигаться; • общаться; • избегать опасности; • быть чистым; • быть здоровым; • поддерживать постоянную температуру тела. • Удовлетворение перечисленных потребностей реализу ется в процессе сестринского ухода за новорожденным.
 Сразу после рождения каждому ребёнку необходимы: согревание санация дыхательных путей стимуляция дыхания Первый туалет новорожденного В настоящее время практически во всех роддомах роды принимает бригада медицинских работников, в которую обязательно входят врач неонатолог и детская медсестра. • Детский врач (неонатолог) внимательно следит за ходом родов и начинает заниматься ребенком, как только рождается его головка. • • •
Сразу после рождения каждому ребёнку необходимы: согревание санация дыхательных путей стимуляция дыхания Первый туалет новорожденного В настоящее время практически во всех роддомах роды принимает бригада медицинских работников, в которую обязательно входят врач неонатолог и детская медсестра. • Детский врач (неонатолог) внимательно следит за ходом родов и начинает заниматься ребенком, как только рождается его головка. • • •
 • Новорождённого после рождения принимают в подогретую стерильную пеленку. • Чтобы избежать попадания слизи в верхние дыхательные пути мягким резиновым стерильным балончиком или электроотсосом производят удаление слизи из носовых ходов и ротика. • Новорожденный рождается слегка синюшным, делает первый вдох, издает крик, двигает ручками и ножками и начинает быстро розоветь. • И именно в этот момент его укладывают на живот маме, для того чтобы она увидела и потрогала своего ребенка. • Это очень полезно не только для ребенка (таким образом происходит его первый контакт с внешним миром), но и для морального состояния мамы, она, увидев малыша, заметно успокаивается, что благоприятно сказывается на дальнейшем течении родов и послеродового периода. • В настоящее время это практикуют почти во всех роддомах.
• Новорождённого после рождения принимают в подогретую стерильную пеленку. • Чтобы избежать попадания слизи в верхние дыхательные пути мягким резиновым стерильным балончиком или электроотсосом производят удаление слизи из носовых ходов и ротика. • Новорожденный рождается слегка синюшным, делает первый вдох, издает крик, двигает ручками и ножками и начинает быстро розоветь. • И именно в этот момент его укладывают на живот маме, для того чтобы она увидела и потрогала своего ребенка. • Это очень полезно не только для ребенка (таким образом происходит его первый контакт с внешним миром), но и для морального состояния мамы, она, увидев малыша, заметно успокаивается, что благоприятно сказывается на дальнейшем течении родов и послеродового периода. • В настоящее время это практикуют почти во всех роддомах.
 • В течение этого времени, как правило, прекращается пульсация в пуповине (сначала в артериях, а затем и в вене), до этого пережимать ее не рекомендуется. • Как только прекращается пульсация сосудов пуповины, на нее на расстоянии 10 15 см от пупочного кольца накладывают зажим, второй зажим помещают на 2 см кнаружи от первого. • Пуповину между зажимами протирают 95 градусным спиртом и перерезают.
• В течение этого времени, как правило, прекращается пульсация в пуповине (сначала в артериях, а затем и в вене), до этого пережимать ее не рекомендуется. • Как только прекращается пульсация сосудов пуповины, на нее на расстоянии 10 15 см от пупочного кольца накладывают зажим, второй зажим помещают на 2 см кнаружи от первого. • Пуповину между зажимами протирают 95 градусным спиртом и перерезают.
 • Сразу же после рождения проводят профилактику гонобленореи (поражения глаз ребенка гонококками), так как не исключена возможность инфицирования новорожденного при прохождение через родовые пути матери. • В настоящее время с этой целью используют 30% раствор сульфацила натрия (альбуцид) двухкратно с интервалом 2 часа. • Веки новорожденного протирают стерильными ватными тампонами (отдельно для каждого глаза) от наружного угла ко внутреннему. • Оттягивают нижнее веко каждого глаза и наносят на вывернутые веки по 1 капле раствора. • При рождении девочки этот же раствор в количестве двух капель закапывают и в вульву.
• Сразу же после рождения проводят профилактику гонобленореи (поражения глаз ребенка гонококками), так как не исключена возможность инфицирования новорожденного при прохождение через родовые пути матери. • В настоящее время с этой целью используют 30% раствор сульфацила натрия (альбуцид) двухкратно с интервалом 2 часа. • Веки новорожденного протирают стерильными ватными тампонами (отдельно для каждого глаза) от наружного угла ко внутреннему. • Оттягивают нижнее веко каждого глаза и наносят на вывернутые веки по 1 капле раствора. • При рождении девочки этот же раствор в количестве двух капель закапывают и в вульву.
 • Новорожденного обмывают теплой водой, удаляя слизь, кровь, меконий, осторожно вытирают теплой стерильной пеленкой, кладут на подогреваемый пеленальный столик и приступают к обработке пуповины. • Остаток пуповины вновь обрабатывается спиртом, на расстоянии 0, 5 см от пупочного кольца накладывается зажим на 1 2 минуты, затем зажим снимается, и на его место накладывают специальную пластмассовую скобу и плотно зажимают остаток пуповины. • Ткань пуповины выше скобки отсекают, удаляют кровь. Остаток пуповины обрабатывают 5% раствором калия перманганата и накладывают на него стерильную марлевую повязку.
• Новорожденного обмывают теплой водой, удаляя слизь, кровь, меконий, осторожно вытирают теплой стерильной пеленкой, кладут на подогреваемый пеленальный столик и приступают к обработке пуповины. • Остаток пуповины вновь обрабатывается спиртом, на расстоянии 0, 5 см от пупочного кольца накладывается зажим на 1 2 минуты, затем зажим снимается, и на его место накладывают специальную пластмассовую скобу и плотно зажимают остаток пуповины. • Ткань пуповины выше скобки отсекают, удаляют кровь. Остаток пуповины обрабатывают 5% раствором калия перманганата и накладывают на него стерильную марлевую повязку.
 • Окончив обработку, акушерка тампоном, смоченным стерильным подсолнечным маслом, удаляет с кожи ребенка остатки смазки, особенно в местах естественных складок (паховые складки, подмышечные ямки). • Затем новорожденного взвешивают, измеряют его длину (от макушки до пяток), размер головки, окружность плечевого пояса.
• Окончив обработку, акушерка тампоном, смоченным стерильным подсолнечным маслом, удаляет с кожи ребенка остатки смазки, особенно в местах естественных складок (паховые складки, подмышечные ямки). • Затем новорожденного взвешивают, измеряют его длину (от макушки до пяток), размер головки, окружность плечевого пояса.
 • На ручки новорожденного надевают браслеты, на которых указаны: • фамилия, имя, отчество матери, • дата, час и год рождения ребенка, • его пол, • масса тела и длина, • номер истории родов матери, номер новорожденного. • Ребенка заворачивают в стерильные теплые пеленки и одеяло.
• На ручки новорожденного надевают браслеты, на которых указаны: • фамилия, имя, отчество матери, • дата, час и год рождения ребенка, • его пол, • масса тела и длина, • номер истории родов матери, номер новорожденного. • Ребенка заворачивают в стерильные теплые пеленки и одеяло.
 • Во многих родильных домах в настоящее время практикуют прикладывание ребенка к груди матери в родильном зале через 15 20 минут после его рождения, если нет никаких противопоказаний. • И делается это даже не потому, что ребенок голоден, а затем чтобы организм ребенка получил материнскую микрофлору и множество полезных защитных факторов (материнских иммуноглобулинов) из молозива. • Первые капли грудного молока обладают чудодейственными • В это же время с мамой беседует врач неонатолог, он сообщает ей о состоянии малыша (его оценке по шкале Апгар), о имеющихся на теле или лице родимых пятнышках, дает первые рекомендации.
• Во многих родильных домах в настоящее время практикуют прикладывание ребенка к груди матери в родильном зале через 15 20 минут после его рождения, если нет никаких противопоказаний. • И делается это даже не потому, что ребенок голоден, а затем чтобы организм ребенка получил материнскую микрофлору и множество полезных защитных факторов (материнских иммуноглобулинов) из молозива. • Первые капли грудного молока обладают чудодейственными • В это же время с мамой беседует врач неонатолог, он сообщает ей о состоянии малыша (его оценке по шкале Апгар), о имеющихся на теле или лице родимых пятнышках, дает первые рекомендации.
 Первичные мероприятия. • Отсасывание слизи изо рта и носа сразу после рож дения головки ебёнка. р • Профилактика гонобленнореи путем двухкратного закапывания 30% раствора сульфацила натрия (альбу цида) в конъюнктиву глаз (девочкам еще и в половую щель) с интервалом 2 часа. • Двухмоментная обработка пуповины. • Антропометрия новорожденного. • Оформление 2 «браслеток» (надевают на ручки) и «медальона» (надевают поверх пеленок) из клеенки по следующей схеме:
Первичные мероприятия. • Отсасывание слизи изо рта и носа сразу после рож дения головки ебёнка. р • Профилактика гонобленнореи путем двухкратного закапывания 30% раствора сульфацила натрия (альбу цида) в конъюнктиву глаз (девочкам еще и в половую щель) с интервалом 2 часа. • Двухмоментная обработка пуповины. • Антропометрия новорожденного. • Оформление 2 «браслеток» (надевают на ручки) и «медальона» (надевают поверх пеленок) из клеенки по следующей схеме:

 • Туалет кожи новорожденного стерильным расти тельным маслом с целью удаления первородной смазки. • Пеленание ребенка с «браслетками» и «медальоном» . • NB! Номер кроватки ребенка, номер кровати мате ри и номера на «браслетках и «медальоне» должны быть одинаковыми! • 8. Оформление документации: • история родов; • история новорожденного; • обменная карта.
• Туалет кожи новорожденного стерильным расти тельным маслом с целью удаления первородной смазки. • Пеленание ребенка с «браслетками» и «медальоном» . • NB! Номер кроватки ребенка, номер кровати мате ри и номера на «браслетках и «медальоне» должны быть одинаковыми! • 8. Оформление документации: • история родов; • история новорожденного; • обменная карта.

 • Вскармливание новорожденного. • Первое прикладывание к груди проводится сразу после рождения ребенка, при отсутствии противопоказаний, (приказ МЗРФ № 372) до перерезки пуповины. • Значение раннего прикладывания к груди: • Обеспечение раннего контакта матери и ребенка. • Облегчение процессов адаптации у новорожденного. • Предупреждение гипогалактии у матери. • Частота кормлений определяется потребностями но ворожденного. • Суточная потребность в грудном молоке определяется по формуле Финкельштейна: • Vc = nx 70 (80), где n — число дней жизни ребенка до 14, а 70(80) мл — это суточный объем молока в 1 й день жизни ребенка (70 — если масса при рождении ниже 3200 г; 80 — если масса при рожде нии равна или более 3200 г).
• Вскармливание новорожденного. • Первое прикладывание к груди проводится сразу после рождения ребенка, при отсутствии противопоказаний, (приказ МЗРФ № 372) до перерезки пуповины. • Значение раннего прикладывания к груди: • Обеспечение раннего контакта матери и ребенка. • Облегчение процессов адаптации у новорожденного. • Предупреждение гипогалактии у матери. • Частота кормлений определяется потребностями но ворожденного. • Суточная потребность в грудном молоке определяется по формуле Финкельштейна: • Vc = nx 70 (80), где n — число дней жизни ребенка до 14, а 70(80) мл — это суточный объем молока в 1 й день жизни ребенка (70 — если масса при рождении ниже 3200 г; 80 — если масса при рожде нии равна или более 3200 г).
 • Если необходимо рассчитать разовый объем пищи, то суточную дозу делят на число кормлений (6— 7( раз в сутки), 10(при режиме 1 а). • С 15 го дня Vc — 1/5 от массы тела ребенка. • После кормления в течение первых 1— 1, 5 мес. остав шееся молоко необходимо сцеживать (до установления стабильной лактации). • Для предотвращения срыгиваний после каждого кормления ребенка надо подержать вертикально 5 — 10 минут и уложить в кроватку на бочок.
• Если необходимо рассчитать разовый объем пищи, то суточную дозу делят на число кормлений (6— 7( раз в сутки), 10(при режиме 1 а). • С 15 го дня Vc — 1/5 от массы тела ребенка. • После кормления в течение первых 1— 1, 5 мес. остав шееся молоко необходимо сцеживать (до установления стабильной лактации). • Для предотвращения срыгиваний после каждого кормления ребенка надо подержать вертикально 5 — 10 минут и уложить в кроватку на бочок.
 • • • Ежедневный туалет новорождённого включает: умывание кипячёной водой т = 36 градусов; обработку глаз кипячёной водой т = 36 градусов; обработку носовых и слуховых ходов по мере необходимости ( но не реже 1 раза в неделю) стерильным растительным маслом; обработку естественных складок кожи стерильным растительным маслом; обработку пупочной ранки; гигиеническую ванну кипячёной водой t=36, 5 37 градусов; пеленание; подмывание после каждой дефекации.
• • • Ежедневный туалет новорождённого включает: умывание кипячёной водой т = 36 градусов; обработку глаз кипячёной водой т = 36 градусов; обработку носовых и слуховых ходов по мере необходимости ( но не реже 1 раза в неделю) стерильным растительным маслом; обработку естественных складок кожи стерильным растительным маслом; обработку пупочной ранки; гигиеническую ванну кипячёной водой t=36, 5 37 градусов; пеленание; подмывание после каждой дефекации.
 • Выписка из роддома осуществляется на 4— 6 е сутки, после отпадения пупочного остатка, проведения неонатального скрининга и вакци нации. • В первые 12 часов проводится первая вакцинация против гепатита В; • На 3 6 день проводится вакцинация против туберкулёза вакциной БЦЖ.
• Выписка из роддома осуществляется на 4— 6 е сутки, после отпадения пупочного остатка, проведения неонатального скрининга и вакци нации. • В первые 12 часов проводится первая вакцинация против гепатита В; • На 3 6 день проводится вакцинация против туберкулёза вакциной БЦЖ.
 Неонатальный скрининг • Действует скрининг-программа для защиты новорожденных от инвалидизации по 5 заболеваниям: • фенилкетонурии, • врожденному гипотиреозу, • муковисцидозу, • галактоземии, • адреногенитальному синдрому. • Она заключается в том, что у 100% детей, родившихся в России, берётся кровь на анализ по названным заболеваниям. • Анализ проводится в условиях медикогенетической консультации.
Неонатальный скрининг • Действует скрининг-программа для защиты новорожденных от инвалидизации по 5 заболеваниям: • фенилкетонурии, • врожденному гипотиреозу, • муковисцидозу, • галактоземии, • адреногенитальному синдрому. • Она заключается в том, что у 100% детей, родившихся в России, берётся кровь на анализ по названным заболеваниям. • Анализ проводится в условиях медикогенетической консультации.
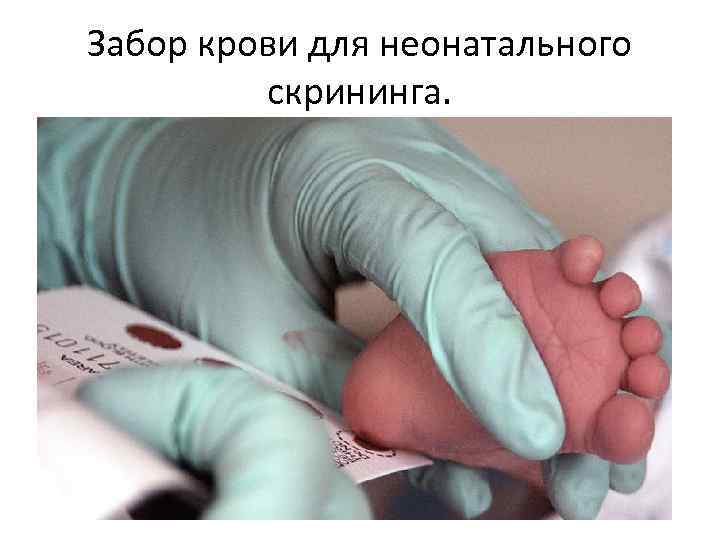 Забор крови для неонатального скрининга.
Забор крови для неонатального скрининга.
 • В случае положительного результата ребенку назначают: • при фенилкетонурии, галактоземии — специальную диету (до 5— 6 лети более); • при врожденном гипотиреозе — гормоны щитовид ной железы (пожизненно). • 3) при адреногенитальном синдроме заместительную терапию гормонами. • При муковисцидозе назначают диету, с увеличенным количеством углеводов и белков и ограничением жиров, а также большое количество ферментов (панкреатин).
• В случае положительного результата ребенку назначают: • при фенилкетонурии, галактоземии — специальную диету (до 5— 6 лети более); • при врожденном гипотиреозе — гормоны щитовид ной железы (пожизненно). • 3) при адреногенитальном синдроме заместительную терапию гормонами. • При муковисцидозе назначают диету, с увеличенным количеством углеводов и белков и ограничением жиров, а также большое количество ферментов (панкреатин).
 • В результате развиваются полноценные во всех отно шениях дети (т. е. 100% результат лечения), в против ном случае у детей развивается тяжелая и необратимая умственная отсталость при: • врождённом гипотиреозе, • фенилкетонурии, • галактоземии. • При своевременном лечении муковисцидоза и адреногенитального синдрома снижается риск инвалидизации, а иногда, и смерти ребёнка.
• В результате развиваются полноценные во всех отно шениях дети (т. е. 100% результат лечения), в против ном случае у детей развивается тяжелая и необратимая умственная отсталость при: • врождённом гипотиреозе, • фенилкетонурии, • галактоземии. • При своевременном лечении муковисцидоза и адреногенитального синдрома снижается риск инвалидизации, а иногда, и смерти ребёнка.
 Аудиологический скрининг • С 2006 г. всем новорождённым детям проводится диагностики нарушений слуха — универсального аудиологического скрининга в учреждениях родовспоможения в первые дни после рождения ребен ка. • У недоношенных детей и новорожденных с тяжелы ми заболеваниями данное обследование проводится в более поздние сроки на базе детских больниц и/или амбулаторно поликлинических учреждений.
Аудиологический скрининг • С 2006 г. всем новорождённым детям проводится диагностики нарушений слуха — универсального аудиологического скрининга в учреждениях родовспоможения в первые дни после рождения ребен ка. • У недоношенных детей и новорожденных с тяжелы ми заболеваниями данное обследование проводится в более поздние сроки на базе детских больниц и/или амбулаторно поликлинических учреждений.
 • Первый патронаж к новорожденному осуществляют врач и медсестра не позднее третьих суток после выписки из роддома. • Цели: • Оценка состояния новорожденного (определение врож денных и наследственных заболеваний, вида вскармлива ния, групп риска, группы здоровья. • Обучение матери правилам ухода и вскармливания новорожденного.
• Первый патронаж к новорожденному осуществляют врач и медсестра не позднее третьих суток после выписки из роддома. • Цели: • Оценка состояния новорожденного (определение врож денных и наследственных заболеваний, вида вскармлива ния, групп риска, группы здоровья. • Обучение матери правилам ухода и вскармливания новорожденного.
 Контрольные вопросы. • Перечислите анатомо физиологические особенности новорожденного ребенка. • Назовите признаки доношенности новорожденного ребенка. • Перечислите критерии для оценки состояния ново рожденного по шкале Ангар. • Назовите группы риска новорожденных и дайте их краткую характеристику. • Дайте характеристику переходных состояний ново рожденного и тактику медсестры при них, • Укажите правила вскармливания новорожденных;
Контрольные вопросы. • Перечислите анатомо физиологические особенности новорожденного ребенка. • Назовите признаки доношенности новорожденного ребенка. • Перечислите критерии для оценки состояния ново рожденного по шкале Ангар. • Назовите группы риска новорожденных и дайте их краткую характеристику. • Дайте характеристику переходных состояний ново рожденного и тактику медсестры при них, • Укажите правила вскармливания новорожденных;
 ТЕСТОВЫЙ КОНТРОЛЬ Тема: «ДОНОШЕННЫЙ РЕБЕНОК»
ТЕСТОВЫЙ КОНТРОЛЬ Тема: «ДОНОШЕННЫЙ РЕБЕНОК»
 1. Масса 2400 соответствует доношенному новорожденному? • а) да • б) нет 2. Патронажная сестра осмотрела доношенного ребенка 10 дней. Его физическое развитие она оценила как соответствующее возрасту, т. к. : • а) масса равна массе при рождении; • б) потеря веса на 100 гр. ; • в) прибавка на 100 гр. ; • г) прибавка на 200 гр.
1. Масса 2400 соответствует доношенному новорожденному? • а) да • б) нет 2. Патронажная сестра осмотрела доношенного ребенка 10 дней. Его физическое развитие она оценила как соответствующее возрасту, т. к. : • а) масса равна массе при рождении; • б) потеря веса на 100 гр. ; • в) прибавка на 100 гр. ; • г) прибавка на 200 гр.
 3. При переходе от фетальной циркуляции крови к неонатальной происходят следующие изменения; • а) закрытие овального окна, • б) закрытие артериального протока; • в) увеличение легочного кровотока: • г) все перечисленное. 4. Назовите признаки доношенного новорожденного: • а) масса более 2500 гр. • б) масса 2400 гр. • в) наличие сосательного рефлекса • г) наличие громкого крика • д) рост 46 см.
3. При переходе от фетальной циркуляции крови к неонатальной происходят следующие изменения; • а) закрытие овального окна, • б) закрытие артериального протока; • в) увеличение легочного кровотока: • г) все перечисленное. 4. Назовите признаки доношенного новорожденного: • а) масса более 2500 гр. • б) масса 2400 гр. • в) наличие сосательного рефлекса • г) наличие громкого крика • д) рост 46 см.
 5. Сколько патронажей должна осуществить медсестра в период новорожденности: • а) 4 • б) 2 • в) ежедневно 6. Продолжительность периода новорожденности: • а) 4 недели • б) 1 год • в) 1 Неделя
5. Сколько патронажей должна осуществить медсестра в период новорожденности: • а) 4 • б) 2 • в) ежедневно 6. Продолжительность периода новорожденности: • а) 4 недели • б) 1 год • в) 1 Неделя
 7. Каким раствором можно обрабатывать пупочную ранку новорожденному на дому: • а) 5 % раствором марганцевокислого калия • б) 3 % раствором перекиси водорода • в) 30 % раствором сульфацила натрия • г) 1 % раствором бриллиантовой зелени • д) 0, 5 % раствором резорцина 8. Температура для проведения гигиенической ванны? • а)38° • 6)35° • в) 37, 5 37 °
7. Каким раствором можно обрабатывать пупочную ранку новорожденному на дому: • а) 5 % раствором марганцевокислого калия • б) 3 % раствором перекиси водорода • в) 30 % раствором сульфацила натрия • г) 1 % раствором бриллиантовой зелени • д) 0, 5 % раствором резорцина 8. Температура для проведения гигиенической ванны? • а)38° • 6)35° • в) 37, 5 37 °
 9. Физиологическая убыль массы новорожденного: • а) 4 8 10 % от массы при рождении • б) 15% от массы при рождении • в) 20 % от массы при рождении 10. Оценка состояния новорожденного по шкале Апгар соответствует хорошему состоянию ребенка при: • а) 1 4 балла • б) 2 5 баллов • в) 6 7 баллов • г) 8 10 баллов
9. Физиологическая убыль массы новорожденного: • а) 4 8 10 % от массы при рождении • б) 15% от массы при рождении • в) 20 % от массы при рождении 10. Оценка состояния новорожденного по шкале Апгар соответствует хорошему состоянию ребенка при: • а) 1 4 балла • б) 2 5 баллов • в) 6 7 баллов • г) 8 10 баллов
 11. Профилактика гонобленореи у новорожденных проводится: • а) сразу после рождения закапыванием 1 капли 30 % раствора сульфацила натрия на слизистую коньюктивы; • б) после пеленания закапывание 2 капель 30% раствора сульфацила натрия на слизистую коньюктивы; • в) сразу после рождения закапыванием 1 капли 30 % раствора сульфацила натрия на слизистую век, девочкам в половую щель, через 2 часа повторно.
11. Профилактика гонобленореи у новорожденных проводится: • а) сразу после рождения закапыванием 1 капли 30 % раствора сульфацила натрия на слизистую коньюктивы; • б) после пеленания закапывание 2 капель 30% раствора сульфацила натрия на слизистую коньюктивы; • в) сразу после рождения закапыванием 1 капли 30 % раствора сульфацила натрия на слизистую век, девочкам в половую щель, через 2 часа повторно.


