болезни миокарда 2012.ppt
- Количество слайдов: 55

НЕКОРОНАРОГЕННЫЕ ЗАБОЛЕВАНИЯ МИОКАРДА 1 сентября 2012

Функции миокарда: • • • Автоматизм Сократимость Проводимость Возбудимость Тоничность Рефрактерность

Классификация некоронарогенных заболеваний миокарда (Н. Р. Палеев, М. А. Гуревич; 1998) • • Миокардиодистрофии Миокардиты Кардиомиопатии Опухоли сердца (первичные, вторичные) • На их долю приходится 7 -9% всех заболеваний ССС.

Для данной группы заболеваний характерны: 1. Синдром поражения миокарда. 2. Синдром сердечной недостаточности. 3. Синдром нарушения ритма и проводимости сердца. N. B. !!! Коронарный и клапанный синдромы отсутствуют.

Синдром поражения миокарда 1. 2. 3. 4. 5. 6. Анамнез: кардиалгии; одышка; сердцебиения; отеки; боли в правом подреберье Пальпация : разлитой, слабый, смещенный влево, пониженной резистентности верхушечный толчок. Перкуссия: расширение границ относительной тупости сердца преимущественно влево. Аускультация: тахикардия, приглушение тонов, ослабление I тона на верхушке, III, IV тоны, ритм галопа, функциональный систолический шум. ЭКГ: снижение амплитуды R, удлинение QT, депрессия ST, уплощение и инверсия Т. УЗИ: расширение полостей сердца, нарушение систолической и диастолической функций.

Миокардиодистрофия – нарушение обмена веществ, образования и превращения энергии в миокарде, первичное по отношению к морфологическим изменениям миофибрилл и обратимое на ранних стадиях. Миокардиодистрофия приводит к нарушению функций сердца (в первую очередь сократительной).

Этиологические факторы, ведущие к развитию миокардиодистрофий: • • • Недостаточное поступление в миокард веществ, необходимых для энергообеспечения (первичный дефицит энергии - голодание, энтериты, печеночная недостаточность; дефицит кислорода – анемии). Нарушения окислительновосстановительных процессов в миокарде (авитаминозы, интоксикации, электролитный дисбаланс). Гиперфункция сердца при избыточной физической нагрузке. Нарушения нейроэндокринной регуляции (болезни нервной и эндокринной систем)

Патогенез: • • Избыточное адренергическое влияние. Активация перекисного окисления липидов. Повреждение клеточных мембран. Активация кальциевой триады (нарушение релаксации кардиомиоцитов, поглощение кальция митохондриями, активация протеаз).

Клиническая картина: 1. одышка 2. сердцебиения 3. кардиалгии 4. расширение границ сердца влево 5. приглушение тонов, систолический шум на верхушке. При развитии СН – протодиастолический ритм галопа, МА 6. ЭКГ – увеличение продолжительности электрической систолы (увеличение QT, изменение ST и T) 7. Эхо-КГ – дилатация полостей, снижение ФВ

Лечение миокардиодистрофий: • • • Этиотропная терапия Патогенетическая терапия - бета-адреноблокаторы - блокаторы кальциевых каналов - антиоксиданты

Миокардит – поражение сердечной мышцы преимущественно воспалительного характера, обусловленное опосредованным через иммунные механизмы воздействием инфекции, паразитарной или протозойной инвазии, химических и физических факторов, а также возникающее при аллергических и иммунных заболеваниях (Н. Р. Палеев).

Этиологические факторы, вызывающие миокардит (C. C. Marboe, E. Braunwald, 1993 г. ): • Вирусные (грипп, Коксаки, ЕСНО, полиомиелит, аденовирус, цитомегаловирус, энтеровирус). • Бактериальные инфекции (дифтерия, туберкулез, бруцелла, пневмококк, стрептококк, стафилококк, гонококк). • Спирохетозы (сифилис, болезнь Лайма, лептоспироз). • Грибковые (кандидоз. актиномикоз). • Паразитарные (токсоплазмоз). • Риккетсиозные (тиф, лихорадка Ку).

Патогенез миокардита: Этиологический фактор Повреждение миокарда Обнажение антигенов миокарда Иммунная реакция по типу ГЗТ или ГНТ Иммунное и неиммунное воспаление миокарда Клинические проявления

Классификация: Клинические варианты течения миокардита: • • Псевдокоронарный Декомпенсационный Аритмический Псевдоклапаный Тромбоэмболический Малосимптомный Смешанный

Классификация Распространенность: Течение: Очаговый Диффузный Острое Абортивное Латентное Хроническое

По тяжести течения: • Легкое – общее состояние удовлетворительное, больные предъявляют много жалоб (боли, сердцебиения, субфебрилитет), возможно ослабление I тона, снижение зубца Т, негромкий систолический шум. • Средней тяжести – выраженная астения, СН на уровне II ФК, наличие нарушений ритма и проводимости. • Тяжелое течение – кардиомегалия, нарушения проводимости и ритма, СН III – IV ФК.

Инструментальные методы диагностики: • ЭКГ – неспецифические изменения (изменения сегмента ST не менее чем в 2 -3 отведениях, отрицательный или двухфазный зубец Т, редко патологический зубец Q, динамика этих нарушений в течение 2 -3 месяцев); аритмии (нарушения проводимости до AV- блокады II степени, предсердная и желудочковая экстрасистолия, ФП, нарушение внутрижелудочковой проводимости); удлинение интервалa Q-T.

Инструментальные методы диагностики: • Эхо – КГ - выявление систолической и диастолической дисфункции, иногда нарушение локальной сократимости • МРТ (чувствительность метода – 70 – 75%)

Биопсия миокарда: • Следует брать не менее 3 -5 биоптатов (из правого и левого желудочков и МЖП). Количественные морфометрические критерии заключаются в присутствии более 5 лимфоцитов в поле зрения при увеличении в 400 раз. Выявляют воспалительную инфильтрацию миокарда (при бактериальных миокардитах преобладают полиморфно-ядерные нейтрофилы, при аутоиммунных – эозинофилы, при вирусных – лимфоциты).

Далласские критерии гистологической диагностики миокардита, 1984 г. : • • • Воспалительная инфильтрация миокарда с некрозом и/или дегенерацией прилегающих миоцитов, не характерная для ИБС – определенный миокардит Воспалительные инфильтраты достаточно редки или кардиомиоциты инфильтрированы лейкоцитами, нет участков миоцитонекроза – вероятный миокардит Нормальный миокард или патологические изменения ткани невоспалительного характера – нет миокардита

Критерии диагностики миокардита (Американская ассоциация кардиологов, 1980 г. ): 1. • «Большие критерии» Наличие доказанной предшествующей инфекции, в том числе клиническим и лабораторным методами: Большие: Кардиомегалия Клиника сердечной недостаточности Кардиогенный шок Изменения на ЭКГ (специфично появление AVблокад) Повышение активности кардиоспецифических ферментов (ЛДГ, КФК-МВ, АСТ, тропонин, миоглобин)

Малые: - Воспалительный синдром (увеличение СОЭ, СРП) - Выявление возбудителя: - Увеличение титра противовирусных антител в 4 и более раз - Нарастание антител с первой недели заболевания - Увеличение титра специфических антител к актину, миозину, миолемме - Увеличение Ig. M при остром и Ig. G при хроническом течении заболевания - Тахикардия, желудочковые и наджелудочковые аритмии - Ослабление I тона. Ритм галопа

Диагноз считается достоверным при сочетании доказанной предшествующей инфекции с одним большим и двумя малыми критериями.

Лечение: • • Соблюдение режима: при легком течении – ограничение физических нагрузок, при среднетяжелом – 1 - 2 недели постельного режима, при тяжелом – 3 - 4 недели постельного режима с постепенной активизацией. У спортсменов при любой тяжести процесса отказ от соревнований на 6 месяцев. Санация очагов инфекции.

Лечение: • Этиотропная терапия. Противовирусная (специфическая 1 - 2 недели – ацикловир, ремантадин, моноклональные антитела к интерлейкину - 2; неспецифическая – интерферон в острую стадию, реаферон, иммуноглобулин), антибактериальная терапия.

Лечение: • Патогенетическая терапия: антикининовые препараты (контрикал, трасилол) при остром течении. НПВС назначают со второй недели заболевания. При легком течении не показаны, при тяжелом назначаются после устранения признаков недостаточности кровообращения. Чаще всего применяют ортофен 0, 025 г 3 -4 раза в день, бруфен 0, 2 -0, 4 г 3 раза в день, индометацин, ацетилсалициловую кислоту.

Лечение: ГКС применяют при остром и тяжелом течении, а также при миокардите в ряду системных заболеваний. Доза 10 -15 мг в сутки может быть увеличена до 60 -80 мг. Продолжительность курса 2 -5 недель. При снижении дозы преднизолона добавляют аминохинолиновые препараты (делагил 0, 25 мг, плаквинил 0, 2 мг 1 -2 раза в сутки 4 -8 мес. ). Антиагреганты: клопидогрель 75 мг/сут. , трентал 0, 1 -0, 2 г 2 раза в день в течение курса лечения миокардита. Симптоматическая терапия при необходимости.

Кардиомиопатии – болезни, вызванные первичным поражением миокарда и не являющиеся следствием заболеваний коронарных артерий, клапанного аппарата сердца, АГ.

Классификация КМП (ЕОК, 2008) • I. ГКМП. II. ДКМП. III. АПЖД. IV. РКМП. V. Неклассифицируемые: некомпактный миокард, КМП такотсубо (takotsubo). • Все фенотипы КМП, в свою очередь, подразделяются на: • І. Фамильные/семейные (генетические): а) неидентифицированный генный дефект; б) подтип заболевания. ІІ. Нефамильные/несемейные (негенетические): а) идиопатические; • б) подтип заболевания.
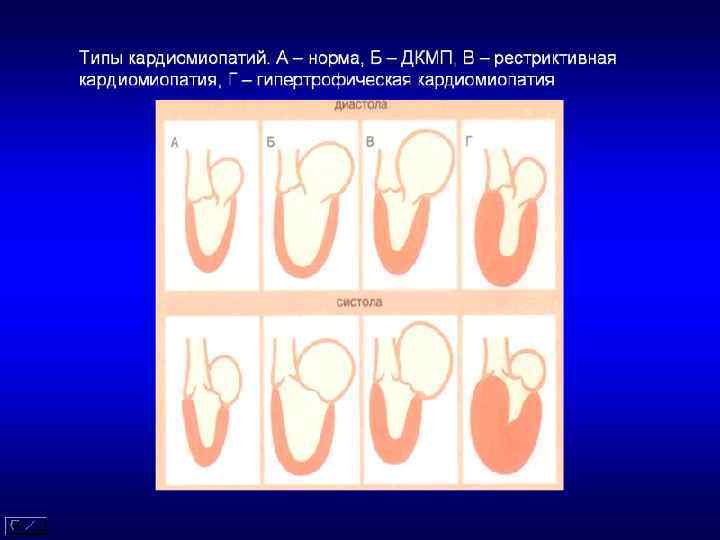

Дилатационная КМП ассоциирована с дилатацией и снижением сократительной функции левого желудочка или обоих желудочков. Чаще заболевают мужчины в возрасте 20 – 55 лет, женщины в возрасте 35 – 55 лет

В патогенезе играют роль генетические факторы, ведущие к мутации ДНК и нарушению продукции генов, и вирусная инфекция, которая самостоятельно или вследствие развития миокардита ведет к повреждению иммунной системы и выработке ауто-антител (а/актин, а/миозин).

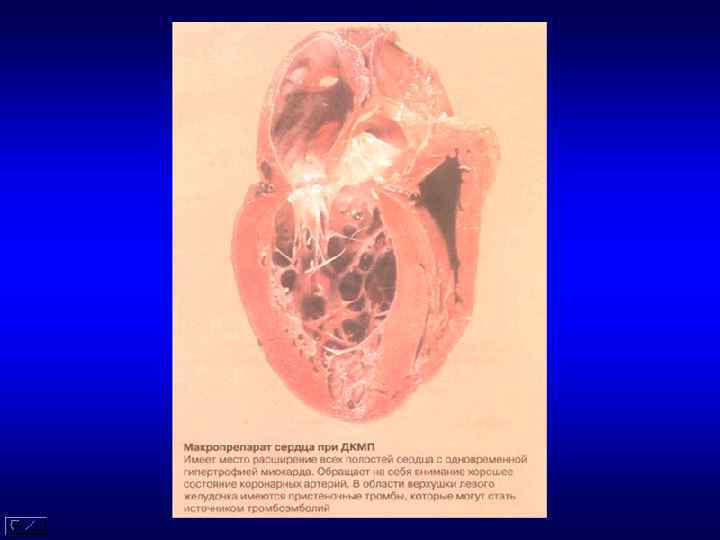
Макропрепарат – дилатация всех камер сердца, расширение колец клапанов. На гистологии очаги фиброза (часто в месте залегания волокон проводящей системы).

Клинические варианты: • Систолический - застойная сердечная недостаточность (чаще всего) • Аритмический • Тромбоэмболический (ТЭЛА)

Инструментальные методы: • ЭКГ: синусная тахикардия, признаки увеличения желудочков, различные нарушения ритма и проводимости, снижение вольтажа. • УЗИ: расширение полостей, снижение толщины стенки, снижение ударного объема, снижение фракции выброса, гипокинезия стенок аорты, митральный клапан в виде «рыбьего рта» , пристеночные тромбы. • R-графия: КТИ (отношение поперечника сердца к поперечнику грудной клетка) >60% (в норме – до 48%), застой в легких. • КТ и ЯМР для дифференциальной диагностики.

Лечение: Консервативное: • - ИАПФ. АРА • - диуретики • - сердечные гликозиды ( в дозе 0, 25 мг/сут. 5 дней в неделю, может быть дополнительный перерыв в среду) • - β-АБ (при нестабильной ФВ и САД < 90 противопоказаны) • - а/аритмики (кордарон, соталол) • - а/коагулянты (варфарин) • Дозы всех препаратов подбирать индивидуально и титровать длительно

Хирургическое: - пересадка сердца (ФВ 20%, время замедления кровотока 125 м/с (в норме 160240 м/с) – показание к пересадке сердца - мультикамерная стимуляция, установка кардиовертер-дефибриллятора - митральная аннулопластика - кардиопластика (оборачивают сердце широчайшей мышцей спины + ЭКС) - введение инсулиноподобного фактора роста для наращивания мышечной массы) - имплантация стволовых клеток

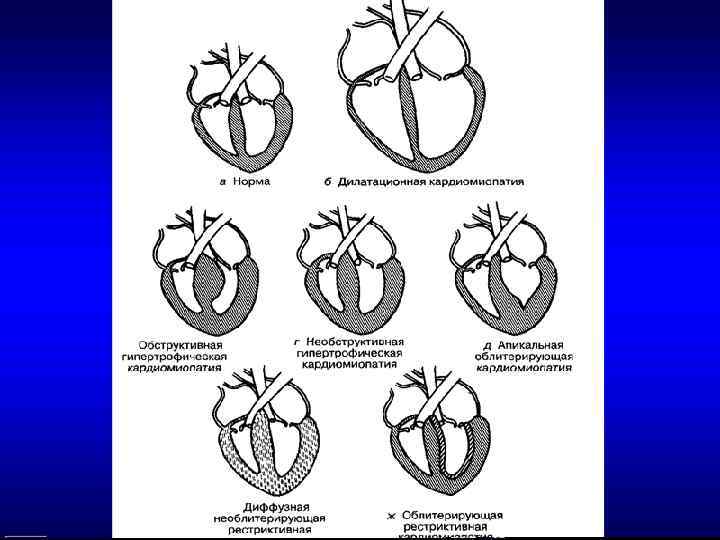
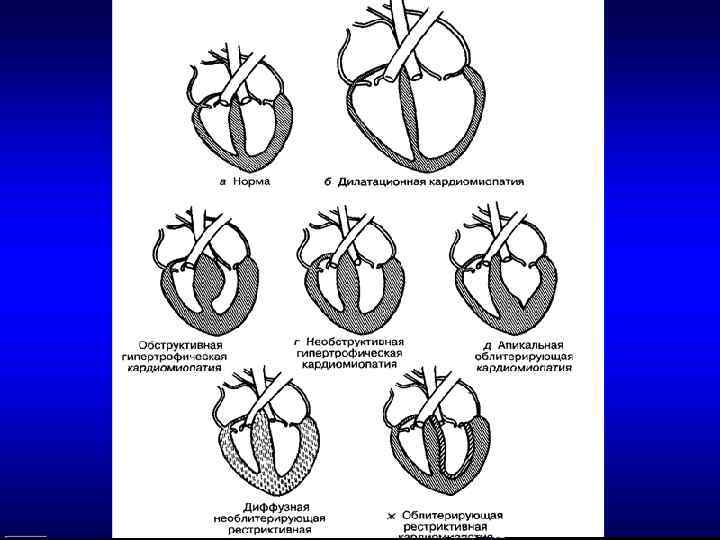
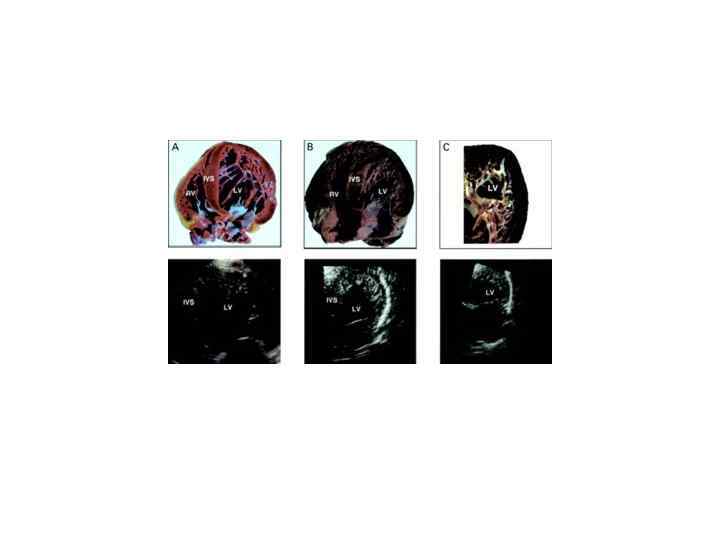
Гипертрофическая КМП – заболевание характеризуется гипертрофией стенок левого и/или правого желудочка. Частота 0, 2% всех КМП, чаще страдают женщины. В основе заболевания генетический дефект (наследуется по аутосомно-доминантному принципу).

Может быть • Гипертрофия базальных отделов МЖП • Тотальная гипертрофия МЖП и свободной стенки ЛЖ • Гипертрофия верхушки сердца с распространением на ЛЖ и МЖП

2 формы: Обструктивная Необструктивная При обструктивной ГКМП имеется градиент систолического давления между полостью и выносящим трактом ЛЖ.

Величина градиента 1. Нет обструкции – градиент не более 30 мм рт. ст. в покое и при нагрузке 2. Более 50 мм рт. ст. – при провокационной пробе, но менее 30 мм рт. ст. 3. Более 50 мм рт. ст. в покое – тяжёлое течение

Может быть • Симметричная • Несимметричная (Асимметричная)толщина стенки МЖП/толщина ЗСЛЖ> • 1, 3

Клиника: • • • Обмороки за счет обструкции, чаще при физической нагрузке. Одышка. Боли (от кардиалгий до ишемических). Различные нарушения ритма сердца. Если ФП возникла в возрасте до 50 лет, то это неблагоприятный признак.

Объективно: – Расширение границ сердца вверх. – Появление III, IV тонов. При субаортальном стенозе будет интервальный (не связанный с I тоном). Систолический шум в т. Боткина-Эрба, который проводится на шею. Носит характер нарастающее-убывающего. – На ЭКГ - признаки гипертрофии ЛЖ, м. б. патологический Q в III и a. VF в сочетании с высокими R в правых грудных отведениях (при ГМЖП), могут быть широкие глубокие (до 10 мм) Т во всех грудных отведениях, нарушения ритма.

Объективно: • УЗИ: толстая – 16 и более мм, слоистая МЖП (при 4 -6 см она вообще не движется). Повышенная ФВ. Касание передней створки митрального клапана МЖП в диастолу. В систолу –переднесистолическое движение передней митральной створки (подсасывание ее).

Лечение: • Без клиники – 1 раз в год мониторирование ЭКГ. • При наличии клинических проявлений, но без выраженных нарушений ритма - β-АБ • При выраженных нарушениях ритма – кордарон • Диуретики, препараты дигиталиса для лечения сердечной недостаточности • Антагонисты Са, если они не провоцируют обструкцию, т. к. они снижают постнагрузку(коринфар – противопоказан – повышает ЧСС).

Лечение: • Хирургическое лечение: протезирование митрального клапана, миоэктомия, двухкамерная стимуляция, алкогольная абляция (ч/з катетер вводят 96% спирт, формируется некроз, который затем иссекают).

Аритмогенная дисплазия правого желудочка Характеризуется прогрессирующим фиброзно-жировым перерождением миокарда ПЖ, в начале с типичным региональным, а затем с глобальны вовлечением свободной стенки правого, а иногда и левого желудочка при относительном щажении МЖП

• Классификация

Классификация КМП (ЕОК, 2008) • I. ГКМП. II. ДКМП. III. АПЖД. IV. РКМП. V. Неклассифицируемые: некомпактный миокард, КМП такотсубо (takotsubo). • Все фенотипы КМП, в свою очередь, подразделяются на: • І. Фамильные/семейные (генетические): а) неидентифицированный генный дефект; б) подтип заболевания. ІІ. Нефамильные/несемейные (негенетические): а) идиопатические; • б) подтип заболевания.

болезни миокарда 2012.ppt