Нейровизуализационные методы диагностики заболеваний нервной системы, ЭХО-ЭС,

Нейровизуализационные методы диагностики заболеваний нервной системы, ЭХО-ЭС, ЭНМГ, ЭЭГ, глазное дно

Магнитно – Резонансная Томография • Этот метод позволяет получать изображения нервных структур с необычайно высоким разрешением. Голову или туловище больного помещают в замкнутое пространство с сильным магнитным полем, под действием которого ядра водорода (протоны) выстраиваются в направлении его силовых линий. Затем включают дополнительное пульсирующее магнитное поле, которое переводит внутри- и внеклеточные протоны в высокоэнергетическое состояние. При выключении переменного поля протоны возвращаются в прежнее состояние (релаксация), и освобождающаяся при этом энергия несет информацию о химическом составе ткани (например, прочно связанные протоны в таких твердых участках, как кость, дают очень слабый сигнал, тогда как от жидкостей исходит сильный сигнал).

Магнитно – Резонансная Томография • МРТ особенно полезна при диагностике поражений ствола мозга и других аномалий в задней черепной ямке, так как изображения этой области, получаемые с помощью КТ, часто содержат артефакты, связанные с костным рельефом. МРТ позволяет выявлять бляшки при демиелинизации, субклинический отек мозга, ушиб мозга, аномалии краниовертебрального перехода, сирингомиелию.
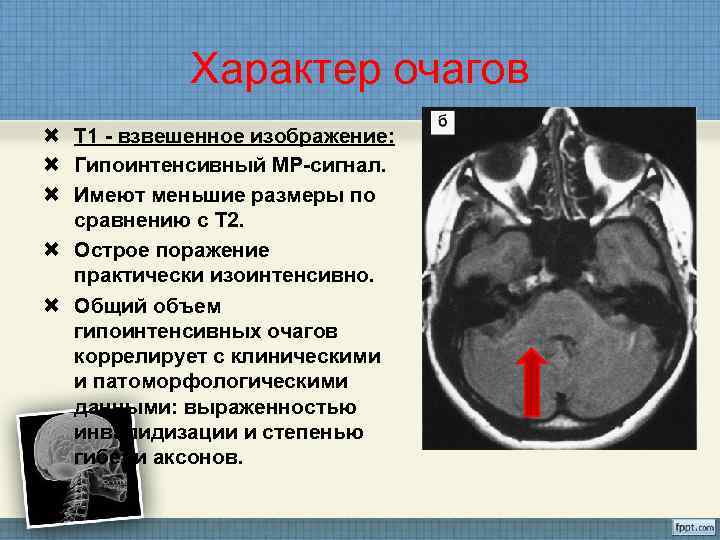
Характер очагов Т 1 - взвешенное изображение: Гипоинтенсивный МР-сигнал. Имеют меньшие размеры по сравнению с Т 2. Острое поражение практически изоинтенсивно. Общий объем гипоинтенсивных очагов коррелирует с клиническими и патоморфологическими данными: выраженностью инвалидизации и степенью гибели аксонов.
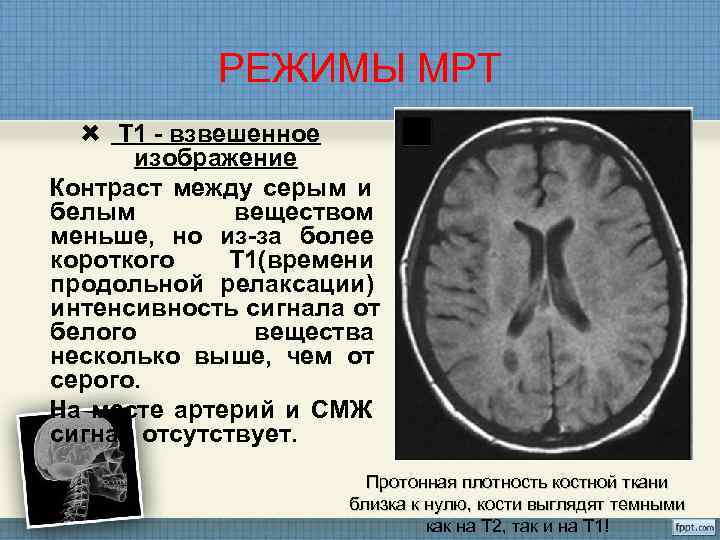
РЕЖИМЫ МРТ Т 1 - взвешенное изображение Контраст между серым и белым веществом меньше, но из-за более короткого Т 1(времени продольной релаксации) интенсивность сигнала от белого вещества несколько выше, чем от серого. На месте артерий и СМЖ сигнал отсутствует. Протонная плотность костной ткани близка к нулю, кости выглядят темными как на Т 2, так и на Т 1!
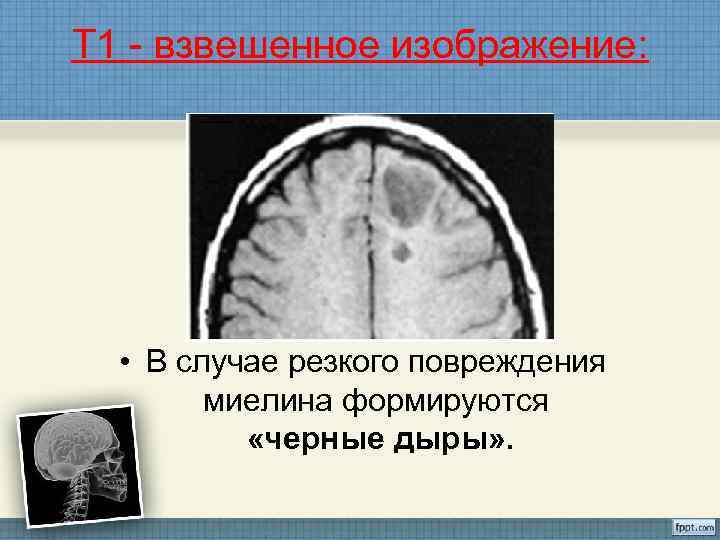
Т 1 - взвешенное изображение: • В случае резкого повреждения миелина формируются «черные дыры» .
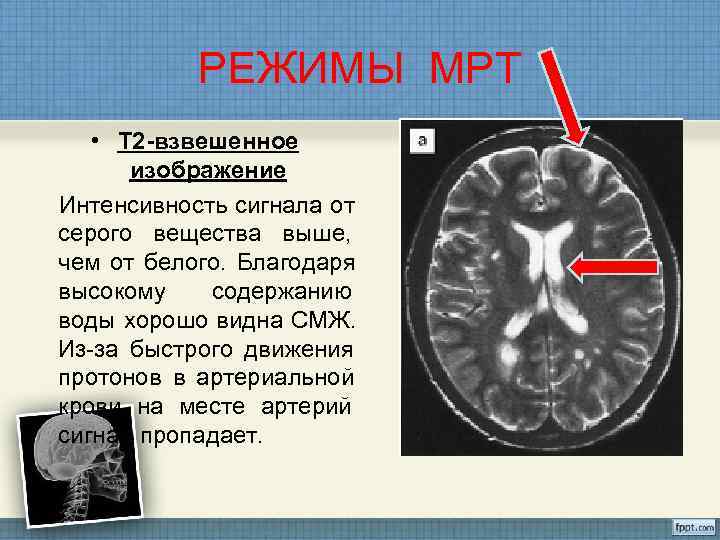
РЕЖИМЫ МРТ • Т 2 -взвешенное изображение Интенсивность сигнала от серого вещества выше, чем от белого. Благодаря высокому содержанию воды хорошо видна СМЖ. Из-за быстрого движения протонов в артериальной крови на месте артерий сигнал пропадает.
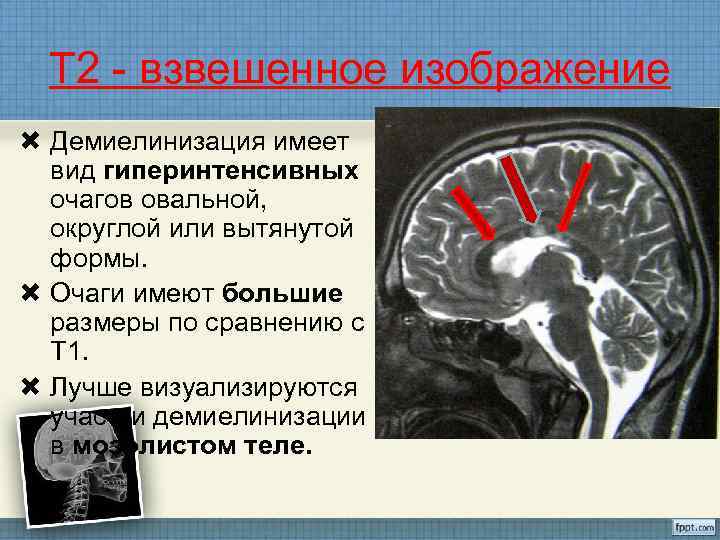
Т 2 - взвешенное изображение Демиелинизация имеет вид гиперинтенсивных очагов овальной, округлой или вытянутой формы. Очаги имеют большие размеры по сравнению с Т 1. Лучше визуализируются участки демиелинизации в мозолистом теле.
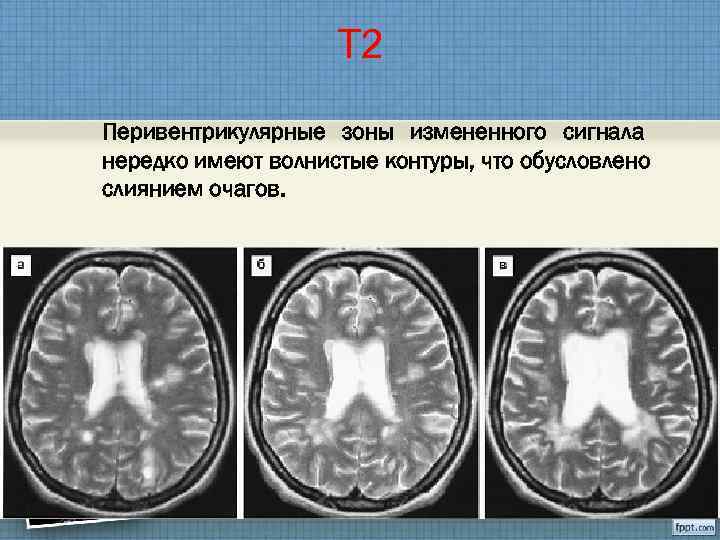
Т 2 Перивентрикулярные зоны измененного сигнала нередко имеют волнистые контуры, что обусловлено слиянием очагов.
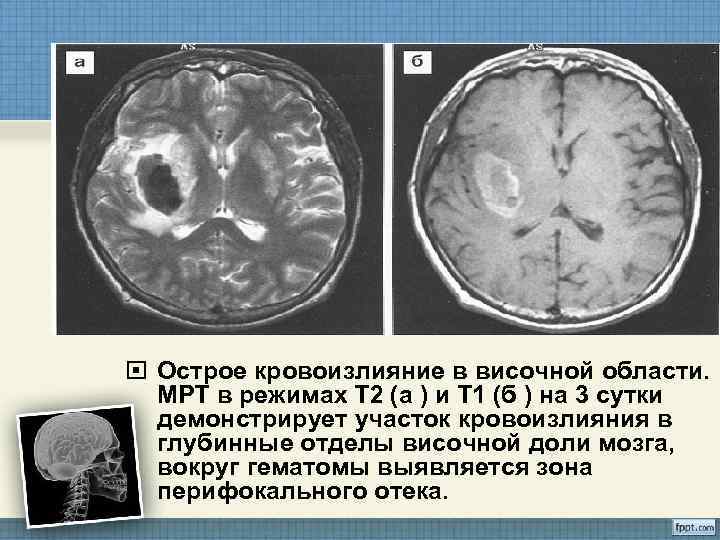
Острое кровоизлияние в височной области. МРТ в режимах Т 2 (а ) и Т 1 (б ) на 3 сутки демонстрирует участок кровоизлияния в глубинные отделы височной доли мозга, вокруг гематомы выявляется зона перифокального отека.
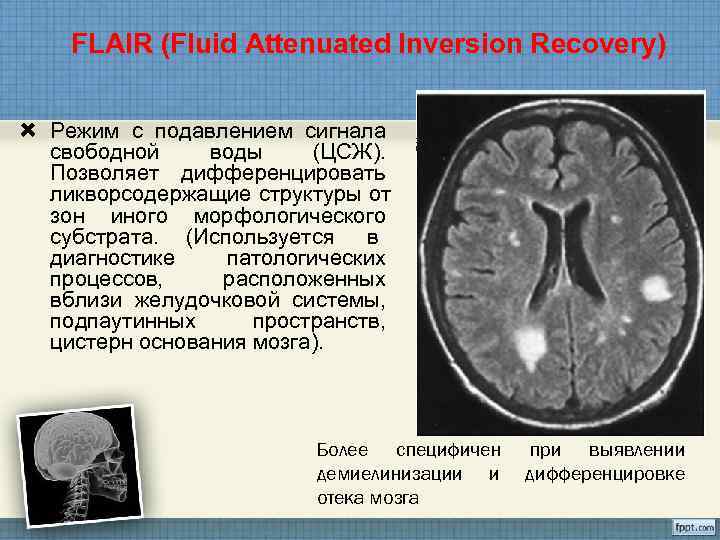
FLAIR (Fluid Attenuated Inversion Recovery) Режим с подавлением сигнала свободной воды (ЦСЖ). Позволяет дифференцировать ликворсодержащие структуры от зон иного морфологического субстрата. (Используется в диагностике патологических процессов, расположенных вблизи желудочковой системы, подпаутинных пространств, цистерн основания мозга). Более специфичен при выявлении демиелинизации и дифференцировке отека мозга
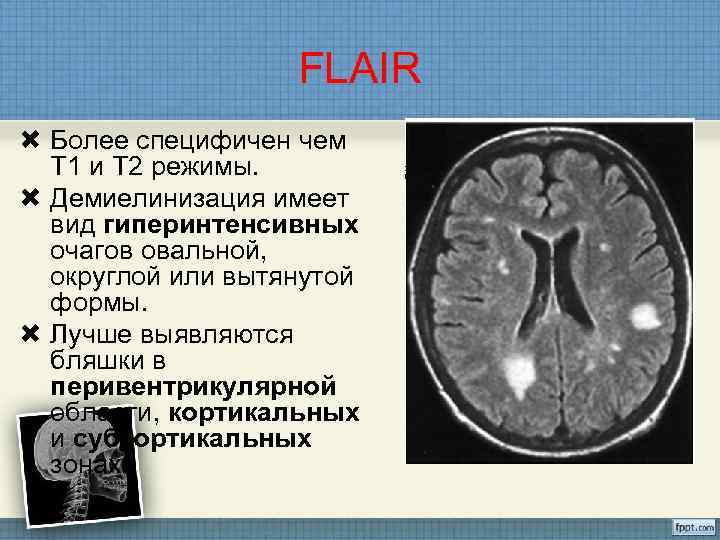
FLAIR Более специфичен чем Т 1 и Т 2 режимы. Демиелинизация имеет вид гиперинтенсивных очагов овальной, округлой или вытянутой формы. Лучше выявляются бляшки в перивентрикулярной области, кортикальных и субкортикальных зонах.
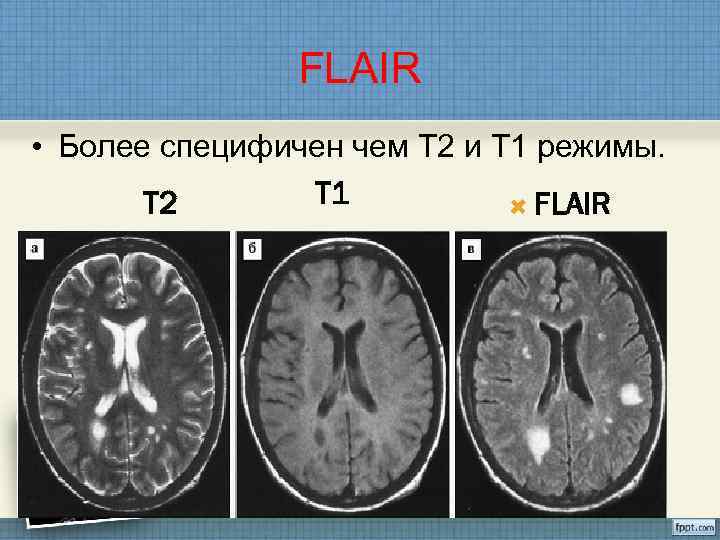
FLAIR • Более специфичен чем Т 2 и Т 1 режимы. Т 2 Т 1 FLAIR
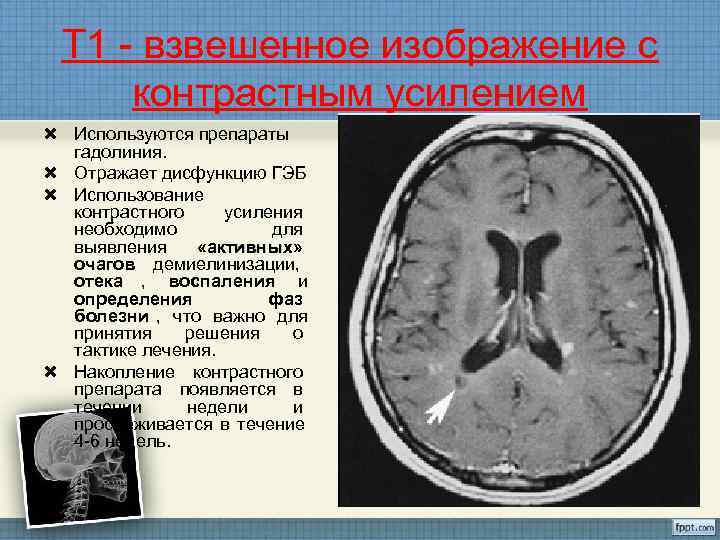
Т 1 - взвешенное изображение c контрастным усилением Используются препараты гадолиния. Отражает дисфункцию ГЭБ Использование контрастного усиления необходимо для выявления «активных» очагов демиелинизации, отека , воспаления и определения фаз болезни , что важно для принятия решения о тактике лечения. Накопление контрастного препарата появляется в течении недели и прослеживается в течение 4 -6 недель.
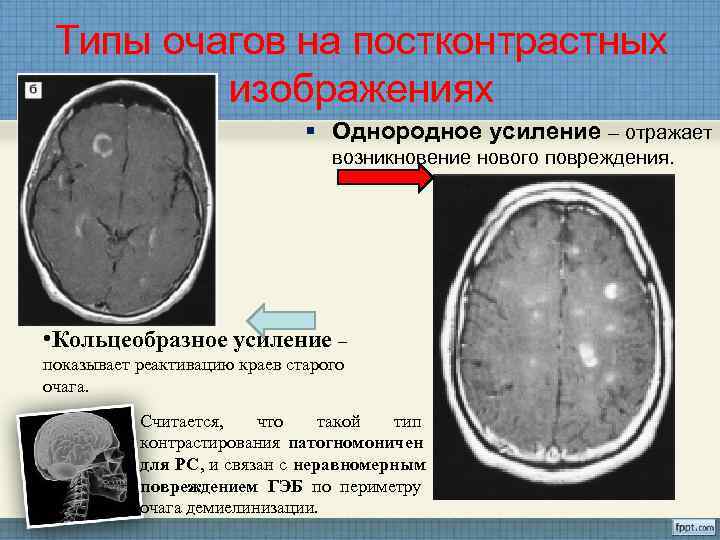
Типы очагов на постконтрастных изображениях § Однородное усиление – отражает возникновение нового повреждения. • Кольцеобразное усиление – показывает реактивацию краев старого очага. Считается, что такой тип контрастирования патогномоничен для PC, и связан с неравномерным повреждением ГЭБ по периметру очага демиелинизации.
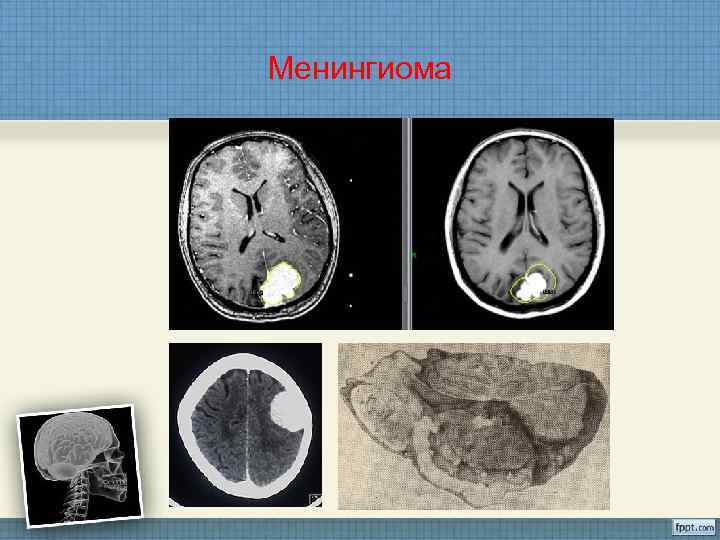
Менингиома
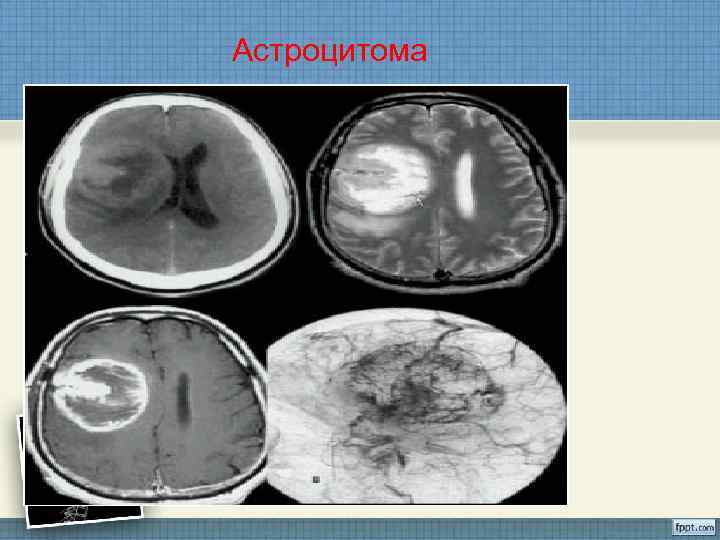
Астроцитома
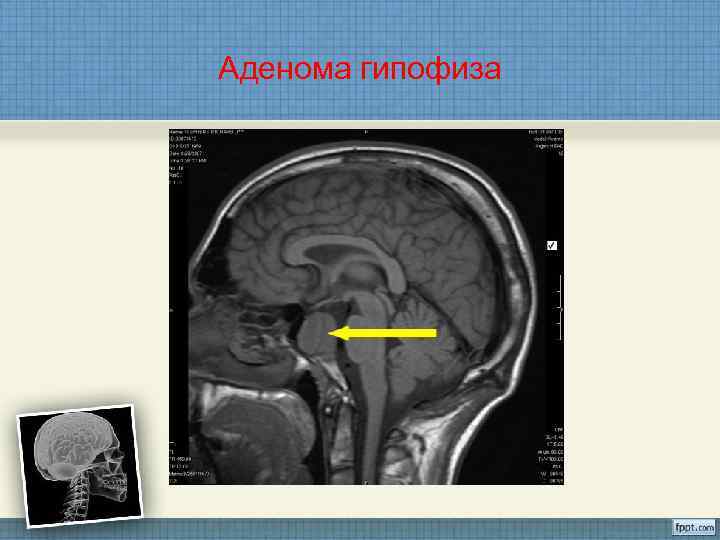
Аденома гипофиза

МРТ • Диагностическая ценность метода возрастает при использовании инъекционных контрастных веществ с парамагнитными свойствами (например, гадолиния). • Главные недостатки МРТ: высокая стоимость, длительное время исследования, необходимость в большом, специально приспособленном помещении. • МРТ противопоказана больным, находящимся на искусственной вентиляции легких, при выраженной клаустрофобии или наличии электрокардиостимулятора, аневризматических ферромагнитных клипс и любых подвижных металлических протезов.

Компьютерная томография • КТ - неинвазивный метод. Он основан на прохождении параллельных рентгеновских лучей через исследуемую область и измерении степени их ослабления тканями различной плотности. • Этот метод обладает высокой разрешающей способностью. Компьютер преобразует получаемые результаты в двумерные изображения, сходные с анатомическими срезами.

Компьютерная томография • КТ измеряет ослабление рентгеновских лучей в единицах, которые называются единицами Хаунсфилда и представляет его в оттенках серого цвета. • Плотность нормального белого вещества – 25 -30 единиц Хаунсфилда, нормальное серое вещество выглядит немного ярче (35 -40 ед. ). Темнее, чем паренхима мозга выглядят ЦСЖ (около 0 ед. ) и жир (около (-) 100 ед. ). Ярче, чем вещество головного мозга выглядит свежая кровь (80 -85 ед. ) и кость (+100 ед. )

Компьютерная томография • КТ позволяет диагностировать многие виды органических поражений мозга: гидроцефалию, корковую атрофию, кисты, смещения мозговых структур, вызванные объемным процессом. Уменьшение плотности тканей возможно при отеке, инфаркте, формировании кист или абсцесса. Повышение плотности характерно для свежего кровоизлияния и обызвествленных поражений (таких, как краниофарингиома). Внутривенное введение иодсодержащих контрастных веществ позволяет визуализировать мозговые сосуды, сосудистые мальформации, опухоли, а также зоны нарушения гематоэнцефалического барьера. • В норме при контрастировании усиливается изображение гипофиза, срединных структур, придаточных пазух и слизистой оболочки носа, наружных мышц глаза, кровеносных сосудов, включая венозные синусы и сосудистые сплетения.

Компьютерная томография • При исследовании черепа и позвоночника могут быть выявлены врожденные аномалии, переломы, признаки остеоартрита, опухолевая эрозия кости. При эндолюмбальном введении метризамида КТ позволяет увидеть патологию в области ствола, спинного мозга, спинальных корешков (например, карциноматоз мозговых оболочек или грыжу диска), выявить полость в спинном мозге (при сирингомиелии лучшие изображения дает МРТ ).

Компьютерная томография • Данные КТ имеют значение для выбора терапии (например, исключение кровоизлияния позволяет применить антикоагулянты в острой стадии инсульта), а также для контроля эффективности лечения (например, интравентрикулярного шунтирования при гидроцефалии, лучевой терапии мозговых метастазов, антибактериальной терапии абсцессов мозга).
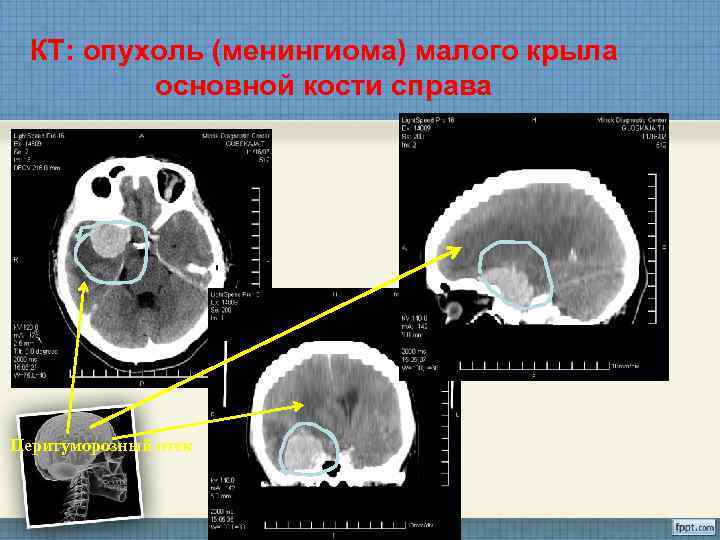
КТ: опухоль (менингиома) малого крыла основной кости справа Перитуморозный отек
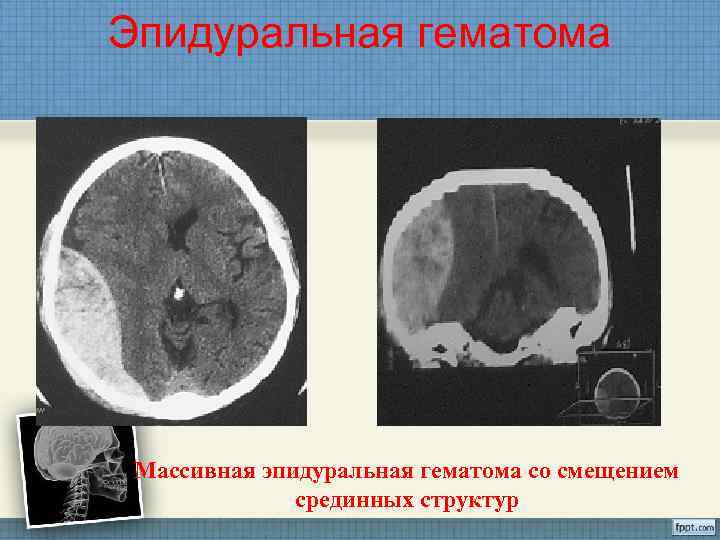
Эпидуральная гематома Массивная эпидуральная гематома со смещением срединных структур

Эхоэнцефалоскопия (Эхо. ЭС) Проводится при невозможности проведения КТ или МРТ головного мозга. Метод является косвенным, достаточно малоинформативным и позволяет выявить смещение срединных структур мозга (М-эхо), При этом смещение М-эхо более 3 мм в первые часы после начала инсульта позволяет заподозрить объемный процесс (опухоль, абсцесс) или обширное кровоизлияния в мозг. При кровоизлиянии смещение регистрируется сразу после начала инсульта и быстро достигает максимальной величины, при ИМ – постепенно, спустя 6 -24 ч после появления неврологического дефицита

МЕТОДИКА И ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ • Эхо. ЭС можно проводить практически в любых условиях: в стационаре, поликлинике, в машине "скорой помощи" , у постели больного, на местности (при наличии автономного блока питания). Какой-либо специальной подготовки больного не требуется. В подавляющем большинстве случаев исследование удобнее проводить в положении пациента лёжа на спине, желательно без подушки; врач на подвижном кресле находится слева и чуть сзади от головы пациента, прямо перед ним располагаются экран и панель прибора.
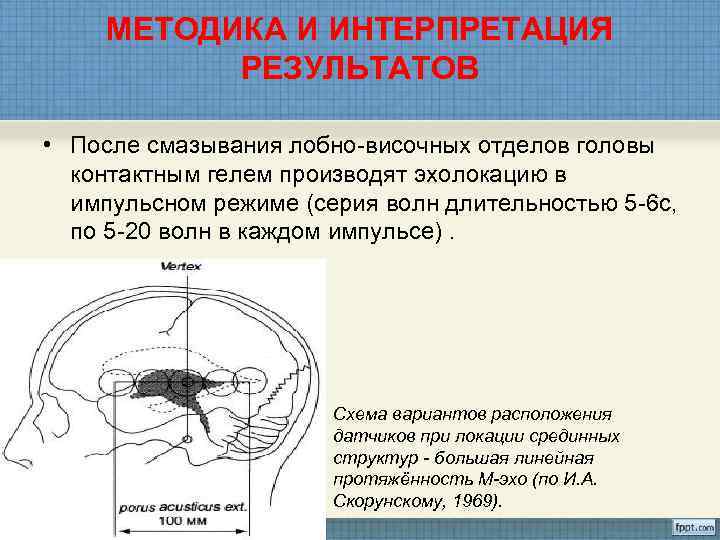
МЕТОДИКА И ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ • После смазывания лобно-височных отделов головы контактным гелем производят эхолокацию в импульсном режиме (серия волн длительностью 5 -6 с, по 5 -20 волн в каждом импульсе). Схема вариантов расположения датчиков при локации срединных структур - большая линейная протяжённость М-эхо (по И. А. Скорунскому, 1969).

Электронейромиография (ЭНМГ)

Электронейромиография (ЭНМГ) • Это комплекс методов оценки функционального состояния нервно- мышечной системы, основанный на регистрации и анализе биоэлектрической активности мышц и периферических нервов. • Метод позволяет проводить топическую и дифференциальную диагностику при любом уровне поражения нервно-мышечной системы: • 1) первично-мышечные поражения (миопатии, полимиозиты, миотония и миотонические синдромы); • 2) синаптические поражения – нарушения нервно-мышечной передачи (миастения, и миастенические синдромы); • 3) невральные (невропатии инфекционно-воспалительного, токсического и профессионального происхождения, полирадикулоневриты, травматические повреждения); • 4) нейрональные поражения (спинальная амиотрофия, боковой амиотрофический склероз, сирингомиелия).

Электронейромиография (ЭНМГ) • В настоящее время ЭНМГ исследование проводится с помощью компьютерного электронейромиографа и включает в себя: – поверхностную ЭНМГ; – игольчатую ЭНМГ; – стимуляционную ЭНМГ. – Поверхностная ЭНМГ позволяет получить информацию о состоянии мышцы, сделать предположение об уровне поражения. Сущность методики – регистрация биоэлектрической активности мышцы при помощи накожных электродов. Исследование проводится быстро и безболезненно. • Игольчатая ЭНМГ является базисной в силу своей информативности и точности. Цель данной методики – определение уровня поражения, т. е. что поражено: мотонейрон передних рогов спинного мозга, аксон или мышечное волокно. Сущность методики – исследование мышц игольчатым электродом, который вводится в двигательную точку мышцы (место, где нерв входит в мышцу). Это инвазивное исследование.

Электронейромиография (ЭНМГ) • Наиболее распространенной методикой ЭНМГ является стимуляционная ЭМГ. Используется стимуляция нерва постоянным током прямоугольной формы и поэтому это немного болезненное, неприятное, но безвредное исследование. • Сущность метода – наложение отводящих электродов на мышцу, иннервируемую исследуемым нервом и последующей стимуляцией нерва с точек, где нерв близко подходит к поверхности тела.

В каких случаях нужна электронейромиография? • слабость мышц, • непроизвольные сокращения мышц, • похудание мышц, • онемение в ногах и руках, • повышенная мышечная утомляемость.
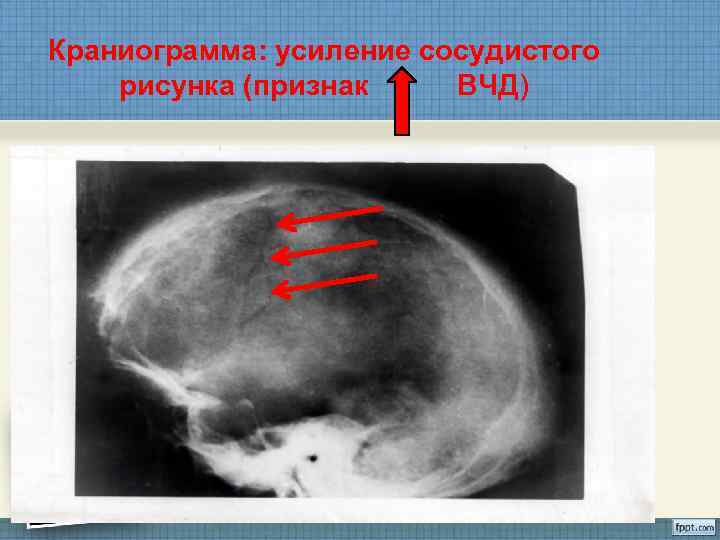
Краниограмма: усиление сосудистого рисунка (признак ВЧД)
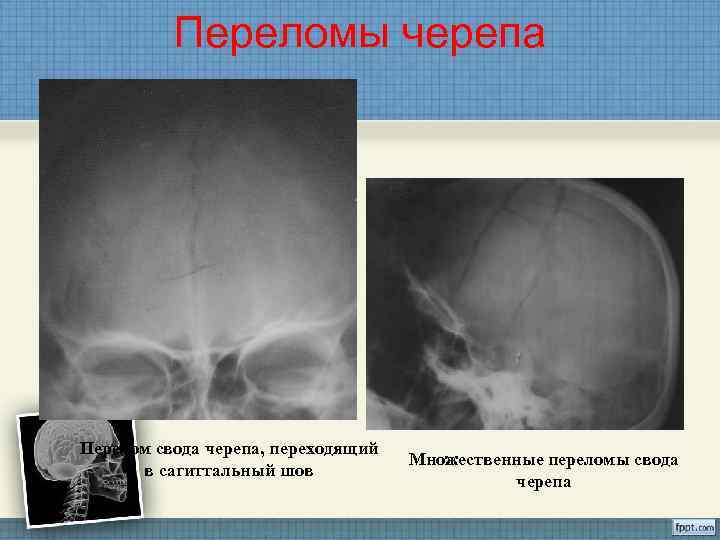
Переломы черепа Перелом свода черепа, переходящий Множественные переломы свода в сагиттальный шов черепа
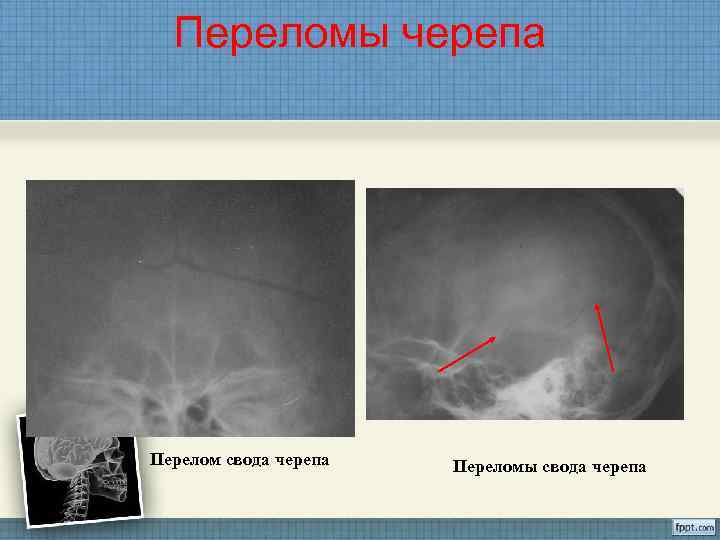
Переломы черепа Перелом свода черепа Переломы свода черепа
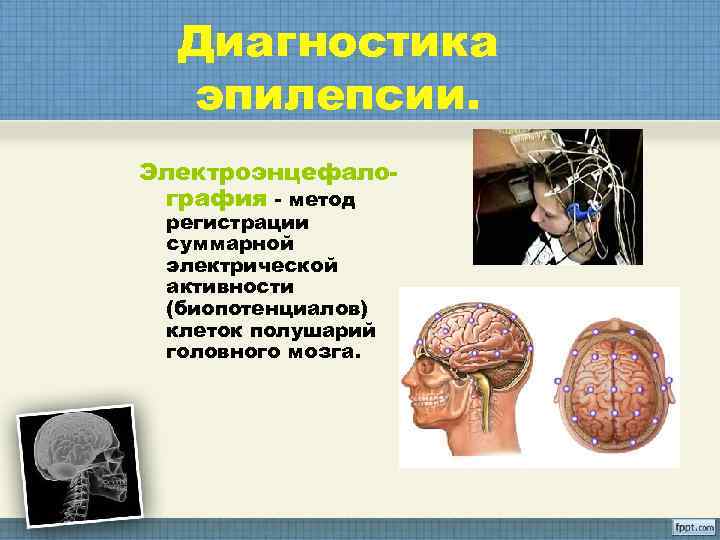
Диагностика эпилепсии. Электроэнцефало- графия - метод регистрации суммарной электрической активности (биопотенциалов) клеток полушарий головного мозга.
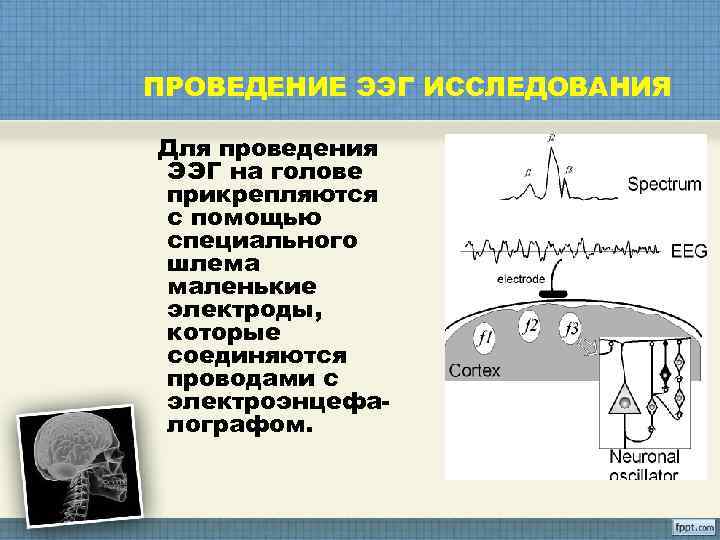
ПРОВЕДЕНИЕ ЭЭГ ИССЛЕДОВАНИЯ Для проведения ЭЭГ на голове прикрепляются с помощью специального шлема маленькие электроды, которые соединяются проводами с электроэнцефа- лографом.

ДИАГНОСТИЧЕСКИЕ ВОЗМОЖНОСТИ ЭЭГ В первую очередь ЭЭГ помогает отличить эпилептические приступы от неэпилептических и классифицировать их. С помощью ЭЭГ можно: • - установить участки мозга, участвующие в провоцировании приступов; • - следить за динамикой действия лекарственных препаратов; • - решить вопрос о прекращении лекарственной терапии.

Спонтанные колебания биопотенциалов различаются по частоте: Дельта - волны 0. 5 -3 колебания в сек Тета -волны 4 -7 колебаний в сек Альфа - волны 8 - 13 колебаний в сек Бета - волны 14 -30 колебаний в сек
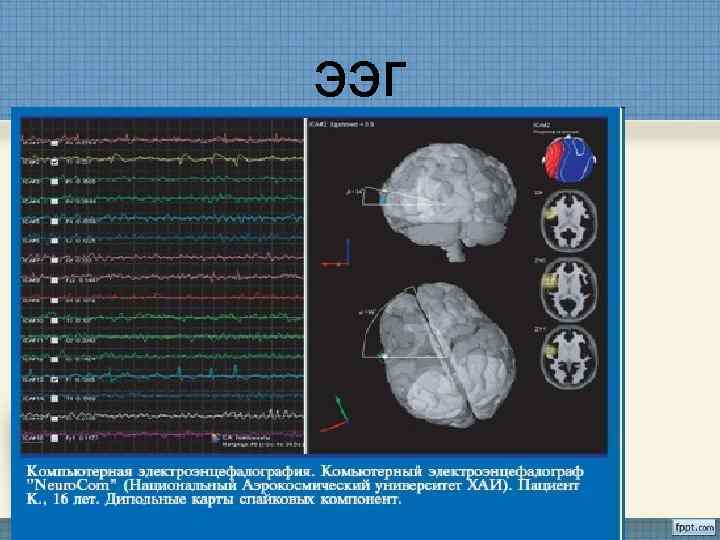
ээг

ФУНКЦИОНАЛЬНЫЕ ПРОБЫ По требованиям Международной противоэпилептической лиги (1997) традиционная ЭЭГ должна регистрироваться не менее чем на 12 каналах одновременно, записанная за время не менее 20 мин. Пробы: - Гипервентиляция (не менее 5 мин + 1 мин записи) - Ритмическая фотостимуляция проводят световыми мельканиями фиксированной частоты от 5 до 30 Гц сериями по 10 -20 секунд. - Темновая адаптация - Депривация сна ( на 24 – 28 ч и более) интерпретироваться только в контексте с клинической картиной заболевания!
Состояние глазного дна
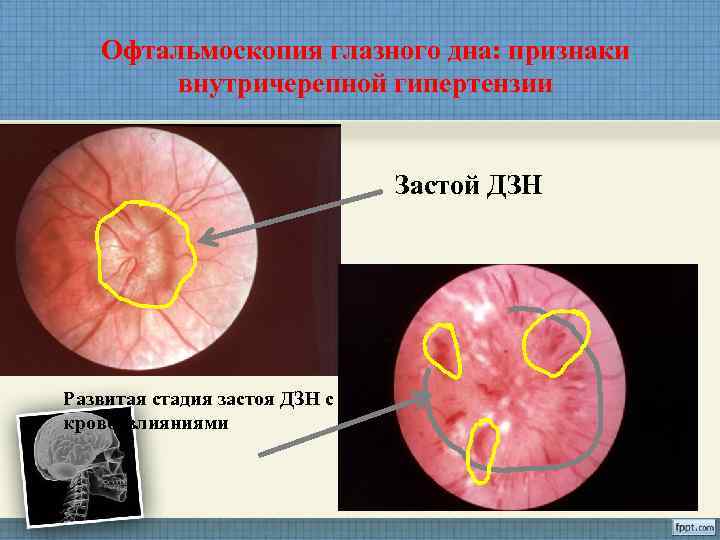
Офтальмоскопия глазного дна: признаки внутричерепной гипертензии Застой ДЗН Развитая стадия застоя ДЗН с кровоизлияниями
МЕТОДЫ ОБСЛЕДОВАНИЯ Нейровизуализация.ppt
- Количество слайдов: 45

