Неингаляционный наркоз.pptx
- Количество слайдов: 90
 Неингаляционный наркоз Выполнил: Панишев Н. А. ОП-309
Неингаляционный наркоз Выполнил: Панишев Н. А. ОП-309
 Наркоз неингаляционный — метод общей анестезии, основанный на введении в организм пациента средств, обеспечивающих общую анестезию любым иным путем, кроме ингаляционного.
Наркоз неингаляционный — метод общей анестезии, основанный на введении в организм пациента средств, обеспечивающих общую анестезию любым иным путем, кроме ингаляционного.
 Наиболее распространенными являются внутривенные и внутримышечные методы неингаляционной общей анестезии. Способы внутрикостного, внутриплеврального, внутрибрюшинного введения наркотических препаратов и средств для наркоза в клинических условиях не используются и представляют исторический интерес.
Наиболее распространенными являются внутривенные и внутримышечные методы неингаляционной общей анестезии. Способы внутрикостного, внутриплеврального, внутрибрюшинного введения наркотических препаратов и средств для наркоза в клинических условиях не используются и представляют исторический интерес.
 Для неингаляционного наркоза (общей анестезии) применяют препараты самых различных фармакологических групп, начиная с барбитуратов (тиопентал-натрий, гексенал), наркотических (морфин, фентанил, промедол), нейролептических средств (дроперидол) и кончая бензодиазепинами (седуксен, феназепам) и т. д.
Для неингаляционного наркоза (общей анестезии) применяют препараты самых различных фармакологических групп, начиная с барбитуратов (тиопентал-натрий, гексенал), наркотических (морфин, фентанил, промедол), нейролептических средств (дроперидол) и кончая бензодиазепинами (седуксен, феназепам) и т. д.
 Как правило, неингаляционные средства для наркоза позволяют осуществлять вводный наркоз в очень короткий промежуток времени без выраженной стадии возбуждения. В современной практике наиболее распространены внутривенные методы индукции в наркоз, основанные на применении барбитуратов, наркотических анальгетиков (фентанила), общих анестетиков (сомбревина, альтезина, этомидата, кетамина).
Как правило, неингаляционные средства для наркоза позволяют осуществлять вводный наркоз в очень короткий промежуток времени без выраженной стадии возбуждения. В современной практике наиболее распространены внутривенные методы индукции в наркоз, основанные на применении барбитуратов, наркотических анальгетиков (фентанила), общих анестетиков (сомбревина, альтезина, этомидата, кетамина).
 Фентанил, дроперидол, ГОМК, кетамин в сочетании со средствами, обеспечивающими другие компоненты анестезии — миорелаксацию, нейровегетативную защиту и т. д. , могут быть использованы и для поддержания общей анестезии на основном этапе оперативного вмешательства.
Фентанил, дроперидол, ГОМК, кетамин в сочетании со средствами, обеспечивающими другие компоненты анестезии — миорелаксацию, нейровегетативную защиту и т. д. , могут быть использованы и для поддержания общей анестезии на основном этапе оперативного вмешательства.
 Внутривенные методы общей анестезии применяют в любой области анестезиологии. Препараты вводят, как правило, периодически с учетом их специфических фармакологических характеристик или перманентно с помощью специальных перфузоров, обеспечивающих гарантированное введение в организм пациента необходимой дозы препарата в течение определенного времени.
Внутривенные методы общей анестезии применяют в любой области анестезиологии. Препараты вводят, как правило, периодически с учетом их специфических фармакологических характеристик или перманентно с помощью специальных перфузоров, обеспечивающих гарантированное введение в организм пациента необходимой дозы препарата в течение определенного времени.
 Фармакологические свойства препаратов определяются групповой принадлежностью средства и их специфическими особенностями, которые анестезиолог учитывает при выборе метода общей анестезии. Как и ингаляционный наркоз, неингаляционный может быть проведен с сохраненным спонтанным дыханием больного или в условиях тотальной миоплегии и искусственной вентиляции легких.
Фармакологические свойства препаратов определяются групповой принадлежностью средства и их специфическими особенностями, которые анестезиолог учитывает при выборе метода общей анестезии. Как и ингаляционный наркоз, неингаляционный может быть проведен с сохраненным спонтанным дыханием больного или в условиях тотальной миоплегии и искусственной вентиляции легких.
 В педиатрической практике удобно использовать кетамин, поскольку в дозе 5— 6 мг/кг массы тела при внутримышечном введении он обеспечивает развитие наркотического сна. Метод позволяет осуществлять индукцию непосредственно в палате в обстановке, к которой ребенок привык.
В педиатрической практике удобно использовать кетамин, поскольку в дозе 5— 6 мг/кг массы тела при внутримышечном введении он обеспечивает развитие наркотического сна. Метод позволяет осуществлять индукцию непосредственно в палате в обстановке, к которой ребенок привык.
 У лиц пожилого и старческого возраста адекватная общая комбинированная анестезия, как правило, может быть достигнута при введении значительно сниженных доз анальгетических, седативных и других препаратов (в 2— 2, 5 раза). Абсолютных противопоказаний к неингаляционной общей анестезии нет.
У лиц пожилого и старческого возраста адекватная общая комбинированная анестезия, как правило, может быть достигнута при введении значительно сниженных доз анальгетических, седативных и других препаратов (в 2— 2, 5 раза). Абсолютных противопоказаний к неингаляционной общей анестезии нет.
 При выборе средств исходят из свойств препарата, побочных эффектов и длительности его действия, индивидуальной чувствительности пациента и особенностей предполагаемого оперативного вмешательства. В ряде случаев возникают относительные противопоказания, когда специфическая токсичность средства препятствует его применению в конкретной клинической ситуации, например фентанил противопоказан при бронхиальной астме, альтезин — при склонности к аллергическим реакциям, кетамин — при выраженной гипертензии или гипертонической болезни.
При выборе средств исходят из свойств препарата, побочных эффектов и длительности его действия, индивидуальной чувствительности пациента и особенностей предполагаемого оперативного вмешательства. В ряде случаев возникают относительные противопоказания, когда специфическая токсичность средства препятствует его применению в конкретной клинической ситуации, например фентанил противопоказан при бронхиальной астме, альтезин — при склонности к аллергическим реакциям, кетамин — при выраженной гипертензии или гипертонической болезни.
 Препараты q. Барбитураты: v. Тиопентал-натрий; v Гексенал; q. Наркотические препараты: v. Морфин; v. Фентанил; v. Промедол; q. Нейролептические средства: v. Дроперидол; q. Бензодиазепины: v. Седуксен; v. Феназепам.
Препараты q. Барбитураты: v. Тиопентал-натрий; v Гексенал; q. Наркотические препараты: v. Морфин; v. Фентанил; v. Промедол; q. Нейролептические средства: v. Дроперидол; q. Бензодиазепины: v. Седуксен; v. Феназепам.
 Барбитураты
Барбитураты
 Тиопентал-натрия Тиопентал натрия (лат. Thiopentalum-natrium) — средство для неингаляционной общей анестезии ультракороткого действия. Представляет собой смесь натриевой соли (RS)5 -(1 -метилбутил)-5 -этил-2 -тиобарбитуровой кислоты с безводным натрия карбонатом.
Тиопентал-натрия Тиопентал натрия (лат. Thiopentalum-natrium) — средство для неингаляционной общей анестезии ультракороткого действия. Представляет собой смесь натриевой соли (RS)5 -(1 -метилбутил)-5 -этил-2 -тиобарбитуровой кислоты с безводным натрия карбонатом.
 Тиопентал-натрия § Механизм действия: Замедляет время закрытия ГАМК-зависимых каналов на постсинаптической мембране нейронов головного мозга, удлиняет время входа ионов хлора внутрь нейрона и вызывает гиперполяризацию его мембраны. После внутривенного введения общая анестезия развивается через 30— 40 сек; § Фармакологическое действие: Обладает выраженной снотворной, некоторой миорелаксирующей и слабой анальгезирующей активностью. По фармакологическим свойствам близок к гексеналу, однако действует несколько сильнее. Вызывает более сильное мышечное расслабление, чем гексенал.
Тиопентал-натрия § Механизм действия: Замедляет время закрытия ГАМК-зависимых каналов на постсинаптической мембране нейронов головного мозга, удлиняет время входа ионов хлора внутрь нейрона и вызывает гиперполяризацию его мембраны. После внутривенного введения общая анестезия развивается через 30— 40 сек; § Фармакологическое действие: Обладает выраженной снотворной, некоторой миорелаксирующей и слабой анальгезирующей активностью. По фармакологическим свойствам близок к гексеналу, однако действует несколько сильнее. Вызывает более сильное мышечное расслабление, чем гексенал.
 Тиопентал-натрия § Применение: Применяют тиопентал натрия как самостоятельное средство для наркоза главным образом при непродолжительных хирургических вмешательствах, а также для вводного и базисного наркоза с последующим использованием других средств для наркоза. Препарат можно использовать в сочетании с мышечными релаксантами при условии проведения искусственной вентиляции легких (ИВЛ). § Показания к применению, дозировки: Для наркоза применяется в основном 1 % раствор тиопенталанатрия, так как применение его в больших концентрациях может вызывать реакции со стороны сосудов, в которые он вводится. Применение 2— 2, 5 % раствора допускается в качестве исключений, в основном при амбулаторных наркозах.
Тиопентал-натрия § Применение: Применяют тиопентал натрия как самостоятельное средство для наркоза главным образом при непродолжительных хирургических вмешательствах, а также для вводного и базисного наркоза с последующим использованием других средств для наркоза. Препарат можно использовать в сочетании с мышечными релаксантами при условии проведения искусственной вентиляции легких (ИВЛ). § Показания к применению, дозировки: Для наркоза применяется в основном 1 % раствор тиопенталанатрия, так как применение его в больших концентрациях может вызывать реакции со стороны сосудов, в которые он вводится. Применение 2— 2, 5 % раствора допускается в качестве исключений, в основном при амбулаторных наркозах.
 Тиопентал-натрия § Совместимость с другими лекарственными средствами: Тиопентал-натрия нельзя смешивать с дитилином, пентамином, аминазином, морфином, дипразином, кетамином (выпадает осадок). § Противопоказания: Тиопентал натрия противопоказан при органических заболеваниях печени, почек, диабете, сильном истощении, шоке, коллапсе, бронхиальной астме, воспалительных заболеваниях носоглотки, лихорадочных состояниях, при резко выраженных нарушениях кровообращения. Указание в анамнезе на наличие у больного или его родственников приступов острой порфирии служит абсолютным противопоказанием к применению тиопентала натрия.
Тиопентал-натрия § Совместимость с другими лекарственными средствами: Тиопентал-натрия нельзя смешивать с дитилином, пентамином, аминазином, морфином, дипразином, кетамином (выпадает осадок). § Противопоказания: Тиопентал натрия противопоказан при органических заболеваниях печени, почек, диабете, сильном истощении, шоке, коллапсе, бронхиальной астме, воспалительных заболеваниях носоглотки, лихорадочных состояниях, при резко выраженных нарушениях кровообращения. Указание в анамнезе на наличие у больного или его родственников приступов острой порфирии служит абсолютным противопоказанием к применению тиопентала натрия.
 Гексенал (Гексобарбитал) § Применяют гексенал для внутривенного наркоза. После внутривенного введения водного раствора гексенала быстро наступает наркотическое действие, которое продолжается после однократной дозы около 30 мин.
Гексенал (Гексобарбитал) § Применяют гексенал для внутривенного наркоза. После внутривенного введения водного раствора гексенала быстро наступает наркотическое действие, которое продолжается после однократной дозы около 30 мин.
 Гексенал (Гексобарбитал) § Как самостоятельное средство для наркоза гексенал используют, главным образом при кратковременных внеполостных операциях (продолжительностью не более 15— 20 мин) и при эндоскопии. Гексеналовый наркоз может сочетаться с местной анестезией. § Вводят гексенал внутривенно медленно, обычно со скоростью 1 мл в минуту. Токсическое действие (угнетение дыхания и кровообращения) усиливается при увеличении скорости введения и концентрации раствора гексенала (и других барбитуратов). Для наркоза обычно применяют 1— 2 % раствор гексенала (в некоторых случаях 2, 5— 5 % раствор). Вначале вводят 1— 2 мл и при отсутствии в течение 30— 40 с побочных явлений вводят дополнительное количество раствора. Общая доза в зависимости от вида вмешательства, общего состояния больного и др. составляет 0, 5— 0, 7 г препарата (8— 10 мг/кг).
Гексенал (Гексобарбитал) § Как самостоятельное средство для наркоза гексенал используют, главным образом при кратковременных внеполостных операциях (продолжительностью не более 15— 20 мин) и при эндоскопии. Гексеналовый наркоз может сочетаться с местной анестезией. § Вводят гексенал внутривенно медленно, обычно со скоростью 1 мл в минуту. Токсическое действие (угнетение дыхания и кровообращения) усиливается при увеличении скорости введения и концентрации раствора гексенала (и других барбитуратов). Для наркоза обычно применяют 1— 2 % раствор гексенала (в некоторых случаях 2, 5— 5 % раствор). Вначале вводят 1— 2 мл и при отсутствии в течение 30— 40 с побочных явлений вводят дополнительное количество раствора. Общая доза в зависимости от вида вмешательства, общего состояния больного и др. составляет 0, 5— 0, 7 г препарата (8— 10 мг/кг).
 Наркотические анальгетики Выполнил: Панишев Н. А. ОП-309
Наркотические анальгетики Выполнил: Панишев Н. А. ОП-309
 Морфин -- один из главных алкалоидов опия. Морфин и другие морфиновые алкалоиды встречаются в растениях рода мак, стефания, синомениум, луносемянник.
Морфин -- один из главных алкалоидов опия. Морфин и другие морфиновые алкалоиды встречаются в растениях рода мак, стефания, синомениум, луносемянник.
 Морфин является основным представителем группы опиоидных наркотических анальгетиков (рассматривается как эталонный препарат, в связи с чем введено понятие морфинового стандарта). Он используется не в виде морфина-основания, а в виде более растворимых комплексов -- "солей", преимущественно в виде хлористоводородного морфина.
Морфин является основным представителем группы опиоидных наркотических анальгетиков (рассматривается как эталонный препарат, в связи с чем введено понятие морфинового стандарта). Он используется не в виде морфина-основания, а в виде более растворимых комплексов -- "солей", преимущественно в виде хлористоводородного морфина.
 Морфин Впервые морфин был выделен немецким фармакологом Фридрихом Сертюнером из опиума в 1804 году. Именно Ф. Сертюнер дал морфину его название по имени бога сновидений в греческой мифологии -- Морфея, сына Гипноса, бога сна.
Морфин Впервые морфин был выделен немецким фармакологом Фридрихом Сертюнером из опиума в 1804 году. Именно Ф. Сертюнер дал морфину его название по имени бога сновидений в греческой мифологии -- Морфея, сына Гипноса, бога сна.
 Морфин отличается сильным болеутоляющим действием. Понижая возбудимость болевых центров, он оказывает также противошоковое действие при травмах. В больших дозах вызывает снотворный эффект, который более выражен при нарушениях сна, связанных с болевыми ощущениями. Морфин вызывает выраженную эйфорию, и при его повторном применении быстро развивается болезненное пристрастие (морфинизм).
Морфин отличается сильным болеутоляющим действием. Понижая возбудимость болевых центров, он оказывает также противошоковое действие при травмах. В больших дозах вызывает снотворный эффект, который более выражен при нарушениях сна, связанных с болевыми ощущениями. Морфин вызывает выраженную эйфорию, и при его повторном применении быстро развивается болезненное пристрастие (морфинизм).
 Морфин оказывает тормозящее влияние на условные рефлексы, понижает суммационную способность ЦНС, усиливает действие наркотических, снотворных и местноанестезирующих средств. Он понижает возбудимость кашлевого центра. Морфин вызывает также возбуждение центра блуждающих нервов с появлением брадикардии. В результате активации нейронов глазодвигательных нервов под влиянием морфина у людей появляется миоз. Эти эффекты снимаются атропином или другими холинолитиками.
Морфин оказывает тормозящее влияние на условные рефлексы, понижает суммационную способность ЦНС, усиливает действие наркотических, снотворных и местноанестезирующих средств. Он понижает возбудимость кашлевого центра. Морфин вызывает также возбуждение центра блуждающих нервов с появлением брадикардии. В результате активации нейронов глазодвигательных нервов под влиянием морфина у людей появляется миоз. Эти эффекты снимаются атропином или другими холинолитиками.
 Морфин Рвота, которая может наблюдаться применении морфина, связана с возбуждением хеморецепторных пусковых (триггерных) зон продолговатого мозга. Морфин угнетает рвотный центр, поэтому повторные дозы морфина и рвотные средства, вводимые после морфина, рвоты не вызывают. Под влиянием морфина повышается тонус гладкой мускулатуры внутренних органов. Наблюдается повышение тонуса сфинктеров желудочно-кишечного тракта, повышается тонус мускулатуры антральной части желудка, тонкого и толстого отделов кишечника, ослабляется перистальтика, замедляется продвижение пищевых масс, что приводит к развитию запора.
Морфин Рвота, которая может наблюдаться применении морфина, связана с возбуждением хеморецепторных пусковых (триггерных) зон продолговатого мозга. Морфин угнетает рвотный центр, поэтому повторные дозы морфина и рвотные средства, вводимые после морфина, рвоты не вызывают. Под влиянием морфина повышается тонус гладкой мускулатуры внутренних органов. Наблюдается повышение тонуса сфинктеров желудочно-кишечного тракта, повышается тонус мускулатуры антральной части желудка, тонкого и толстого отделов кишечника, ослабляется перистальтика, замедляется продвижение пищевых масс, что приводит к развитию запора.
 Морфин Отмечается спазм мускулатуры желчевыводящих путей и сфинктера Одди. Повышается тонус сфинктеров мочевого пузыря. Может увеличиться тонус мускулатуры бронхов с развитием бронхиолоспазма. Под влиянием морфина тормозится секреторная активность желудочно-кишечного тракта. В связи со стимуляцией выделения антидиуретического гормона возможно уменьшение мочеотделения. Основной обмен и температура тела под влиянием морфина понижаются. Характерным для действия морфина является угнетение дыхательного центра. Малые дозы вызывают урежение и увеличение глубины дыхательных движений; большие дозы обеспечивают дальнейшее урежение и уменьшение глубины дыхания со снижением легочной вентиляции.
Морфин Отмечается спазм мускулатуры желчевыводящих путей и сфинктера Одди. Повышается тонус сфинктеров мочевого пузыря. Может увеличиться тонус мускулатуры бронхов с развитием бронхиолоспазма. Под влиянием морфина тормозится секреторная активность желудочно-кишечного тракта. В связи со стимуляцией выделения антидиуретического гормона возможно уменьшение мочеотделения. Основной обмен и температура тела под влиянием морфина понижаются. Характерным для действия морфина является угнетение дыхательного центра. Малые дозы вызывают урежение и увеличение глубины дыхательных движений; большие дозы обеспечивают дальнейшее урежение и уменьшение глубины дыхания со снижением легочной вентиляции.
 Морфин Токсические дозы вызывают появление периодического дыхания типа Чейна - Стокса и последующую остановку дыхания. Возможность развития наркомании и угнетение дыхания являются крупными недостатками морфина, ограничивающими в ряде случаев использование его мощных аналгезирующих свойств.
Морфин Токсические дозы вызывают появление периодического дыхания типа Чейна - Стокса и последующую остановку дыхания. Возможность развития наркомании и угнетение дыхания являются крупными недостатками морфина, ограничивающими в ряде случаев использование его мощных аналгезирующих свойств.
 Морфин быстро всасывается как приеме внутрь, так и при подкожном введении. Действие развивается через 10 15 мин после введения под кожу и через 20 - 30 мин после перорального введения. Действие однократной дозы продолжается 3 - 5 ч.
Морфин быстро всасывается как приеме внутрь, так и при подкожном введении. Действие развивается через 10 15 мин после введения под кожу и через 20 - 30 мин после перорального введения. Действие однократной дозы продолжается 3 - 5 ч.
 Морфин Применяют морфин как болеутоляющее средство при травмах и различных заболеваниях, сопровождающихся сильными болевыми ощущениями (злокачественные новообразования, инфаркт миокарда и др. ), при подготовке к операции и в послеоперационном периоде, при бессоннице, связанной с сильными болями, иногда при сильном кашле, сильной одышке, обусловленной острой сердечной недостаточностью. Для обезболивания родов морфин обычно не применяют, так как он проходит через плацентарный барьер и может вызвать угнетение дыхания у новорожденного. Морфином иногда пользуются в рентгенологической практике при исследовании желудка, двенадцатиперстной кишки, желчного пузыря. Введение морфина повышает тонус мышц желудка, усиливает его перистальтику, ускоряет его опорожнение и вызывает растяжение двенадцатиперстной кишки контрастным веществом. Это способствует выявлению язвы и опухолей желудка, язвы двенадцатиперстной кишки. Вызываемое морфином сокращение мышцы сфинктера Одди создает благоприятные условия для рентгенологического исследования желчного пузыря
Морфин Применяют морфин как болеутоляющее средство при травмах и различных заболеваниях, сопровождающихся сильными болевыми ощущениями (злокачественные новообразования, инфаркт миокарда и др. ), при подготовке к операции и в послеоперационном периоде, при бессоннице, связанной с сильными болями, иногда при сильном кашле, сильной одышке, обусловленной острой сердечной недостаточностью. Для обезболивания родов морфин обычно не применяют, так как он проходит через плацентарный барьер и может вызвать угнетение дыхания у новорожденного. Морфином иногда пользуются в рентгенологической практике при исследовании желудка, двенадцатиперстной кишки, желчного пузыря. Введение морфина повышает тонус мышц желудка, усиливает его перистальтику, ускоряет его опорожнение и вызывает растяжение двенадцатиперстной кишки контрастным веществом. Это способствует выявлению язвы и опухолей желудка, язвы двенадцатиперстной кишки. Вызываемое морфином сокращение мышцы сфинктера Одди создает благоприятные условия для рентгенологического исследования желчного пузыря
 Морфин Назначают морфин под кожу (взрослым обычно по 1 мл 1 % раствора), внутрь (0, 01 - 0, 02 г в порошках или в каплях). Детям старше 2 лет назначают в зависимости от возраста по 0, 001 - 0, 005 г на прием. Детям в возрасте до 2 лет морфин не назначают. При применении морфина возможны тошнота, рвота, угнетение дыхания и другие побочные явления, связанные с особенностями его влияния на разные органы и системы организма.
Морфин Назначают морфин под кожу (взрослым обычно по 1 мл 1 % раствора), внутрь (0, 01 - 0, 02 г в порошках или в каплях). Детям старше 2 лет назначают в зависимости от возраста по 0, 001 - 0, 005 г на прием. Детям в возрасте до 2 лет морфин не назначают. При применении морфина возможны тошнота, рвота, угнетение дыхания и другие побочные явления, связанные с особенностями его влияния на разные органы и системы организма.
 Фентанил Анальгезирующий (опиоидный) препарат. Стимулирует опиатные рецепторы ЦНС, блокирует передачу возбуждения по специфическому и неспецифическому болевым путям к ядрам таламуса, гипоталамуса, миндалевидному комплексу; повышает порог болевой чувствительности и активность антиноцицептивной системы.
Фентанил Анальгезирующий (опиоидный) препарат. Стимулирует опиатные рецепторы ЦНС, блокирует передачу возбуждения по специфическому и неспецифическому болевым путям к ядрам таламуса, гипоталамуса, миндалевидному комплексу; повышает порог болевой чувствительности и активность антиноцицептивной системы.
 Фентанил Показания Раствор для инъекций - болевой синдром сильной и средней интенсивности (стенокардия, инфаркт миокарда, боль у онкологических больных, травма, послеоперационные боли); премедикация при разных видах общей анестезии в комбинации с дроперидолом; нейролептанальгезия (в т. ч. во время операций на органах грудной и брюшной полости, крупных сосудах, в нейрохирургии, при гинекологических, ортопедических и др. операциях). Хронический болевой синдром сильной и средней выраженности: боли, вызванные онкологическим заболеванием; болевой синдром др. генеза, требующий обезболивания наркотическими анальгетиками (например, невропатия, артриты)
Фентанил Показания Раствор для инъекций - болевой синдром сильной и средней интенсивности (стенокардия, инфаркт миокарда, боль у онкологических больных, травма, послеоперационные боли); премедикация при разных видах общей анестезии в комбинации с дроперидолом; нейролептанальгезия (в т. ч. во время операций на органах грудной и брюшной полости, крупных сосудах, в нейрохирургии, при гинекологических, ортопедических и др. операциях). Хронический болевой синдром сильной и средней выраженности: боли, вызванные онкологическим заболеванием; болевой синдром др. генеза, требующий обезболивания наркотическими анальгетиками (например, невропатия, артриты)
 Фентанил Противопоказания: Гиперчувствительность, тяжелое угнетение дыхательного центра. Острые или послеоперационные боли, токсическая диспепсия; острое угнетение дыхания, беременность, период лактации, возраст до 18 лет. C осторожностью. Брадиаритмия, артериальная гипотензия, почечная и/или печеночная недостаточность, острые хирургические заболевания органов брюшной полости до установления диагноза; кесарево сечение и др. акушерские операции , дыхательная недостаточность, черепно-мозговая травма, внутричерепная гипертензия, опухоль мозга, гипотиреоз, печеночная и/или почечная колика, желчнокаменная болезнь, общее тяжелое состояние, доброкачественная гипертрофия предстательной железы, стриктуры мочеиспускательного канала, лекарственная зависимость, алкоголизм, суицидальная наклонность, гипертермия, одновременный прием инсулина. Раствор для инъекций - беременность, период лактации, пожилой возраст, ранний детский возраст.
Фентанил Противопоказания: Гиперчувствительность, тяжелое угнетение дыхательного центра. Острые или послеоперационные боли, токсическая диспепсия; острое угнетение дыхания, беременность, период лактации, возраст до 18 лет. C осторожностью. Брадиаритмия, артериальная гипотензия, почечная и/или печеночная недостаточность, острые хирургические заболевания органов брюшной полости до установления диагноза; кесарево сечение и др. акушерские операции , дыхательная недостаточность, черепно-мозговая травма, внутричерепная гипертензия, опухоль мозга, гипотиреоз, печеночная и/или почечная колика, желчнокаменная болезнь, общее тяжелое состояние, доброкачественная гипертрофия предстательной железы, стриктуры мочеиспускательного канала, лекарственная зависимость, алкоголизм, суицидальная наклонность, гипертермия, одновременный прием инсулина. Раствор для инъекций - беременность, период лактации, пожилой возраст, ранний детский возраст.
 Фентанил Побочные действия: Со стороны дыхательной системы: более часто - угнетение дыхания, гиповентиляция, вплоть до остановки дыхания. Со стороны нервной системы и органов чувств: более часто - головная боль, сонливость (в т. ч. у новорожденных); менее часто - угнетение ЦНС (в т. ч. после операции), парадоксальное возбуждение ЦНС, судороги; Со стороны пищеварительной системы: более часто - тошнота, рвота; менее часто - метеоризм, спазм сфинктера Одди, замедление опорожнения желудка, запор, желчная колика. Со стороны ССС: более часто брадикардия, снижение АД, менее часто - угнетение деятельности ССС, вплоть до остановки сердца. Со стороны мочевыводящей системы: спазм мочеточников, задержка мочи. Аллергические реакции - менее часто аллергический дерматит, ларингоспазм, озноб, кожный зуд, бронхоспазм. Местные реакции : зуд, высыпания, гиперемия кожи.
Фентанил Побочные действия: Со стороны дыхательной системы: более часто - угнетение дыхания, гиповентиляция, вплоть до остановки дыхания. Со стороны нервной системы и органов чувств: более часто - головная боль, сонливость (в т. ч. у новорожденных); менее часто - угнетение ЦНС (в т. ч. после операции), парадоксальное возбуждение ЦНС, судороги; Со стороны пищеварительной системы: более часто - тошнота, рвота; менее часто - метеоризм, спазм сфинктера Одди, замедление опорожнения желудка, запор, желчная колика. Со стороны ССС: более часто брадикардия, снижение АД, менее часто - угнетение деятельности ССС, вплоть до остановки сердца. Со стороны мочевыводящей системы: спазм мочеточников, задержка мочи. Аллергические реакции - менее часто аллергический дерматит, ларингоспазм, озноб, кожный зуд, бронхоспазм. Местные реакции : зуд, высыпания, гиперемия кожи.
 Фентанил В/в, в/м. Взрослым при подготовке к операции за 10 -15 мин до начала - в/в, 0. 05 -0. 1 мг фентанила с 2. 5 -5 мг дроперидола. Для общей анестезии - в/в, 0. 4 -0. 6 мг, для поддержания анестезии - в/в, 0. 05 -0. 2 мг через каждые 20 -30 мин, для обезболивания после операции - в/м - 0. 05 -0. 1 мг, при необходимости в повторных дозах через 1 или 2 ч. Для купирования боли при инфаркте миокарда - 0. 1 мг вместе с 5 мг дроперидола (в течение 3 мин).
Фентанил В/в, в/м. Взрослым при подготовке к операции за 10 -15 мин до начала - в/в, 0. 05 -0. 1 мг фентанила с 2. 5 -5 мг дроперидола. Для общей анестезии - в/в, 0. 4 -0. 6 мг, для поддержания анестезии - в/в, 0. 05 -0. 2 мг через каждые 20 -30 мин, для обезболивания после операции - в/м - 0. 05 -0. 1 мг, при необходимости в повторных дозах через 1 или 2 ч. Для купирования боли при инфаркте миокарда - 0. 1 мг вместе с 5 мг дроперидола (в течение 3 мин).
 Фентанил Детям при подготовке к хирургической операции - 2 мкг/кг; для общей анестезии - 10 -150 мкг/кг в/в или 150 -250 мкг/кг в/м; для поддержания анестезии - 1 -2 мкг/кг в/в или 2 мкг/кг в/м. Детям до 2 лет дозы не установлены.
Фентанил Детям при подготовке к хирургической операции - 2 мкг/кг; для общей анестезии - 10 -150 мкг/кг в/в или 150 -250 мкг/кг в/м; для поддержания анестезии - 1 -2 мкг/кг в/в или 2 мкг/кг в/м. Детям до 2 лет дозы не установлены.
 Промедол Агонист опиоидных рецепторов оказывает анальгезирующее (более слабое и короткое, чем морфин), противошоковое, спазмолитическое, утеротонизирующее и легкое снотворное действие. Активирует эндогенную антиноцицептивную систему и таким образом нарушает межнейронную передачу болевых импульсов на различных уровнях ЦНС, а также изменяет эмоциональную окраску боли. В меньшей степени, чем морфин, угнетает дыхательный центр, а также возбуждает центры n. vagus и рвотный центр.
Промедол Агонист опиоидных рецепторов оказывает анальгезирующее (более слабое и короткое, чем морфин), противошоковое, спазмолитическое, утеротонизирующее и легкое снотворное действие. Активирует эндогенную антиноцицептивную систему и таким образом нарушает межнейронную передачу болевых импульсов на различных уровнях ЦНС, а также изменяет эмоциональную окраску боли. В меньшей степени, чем морфин, угнетает дыхательный центр, а также возбуждает центры n. vagus и рвотный центр.
 Промедол Оказывает спазмолитическое действие на гладкую мускулатуру внутренних органов (по спазмогенному эффекту уступает морфину), способствует раскрытию шейки матки во время родов, повышает тонус и усиливает сокращения миометрия. При парентеральном введении анальгезирующее действие развивается через 10 -20 мин, достигает максимума через 40 мин и продолжается 2 -4 ч и более (при эпидуральной анестезии - более 8 ч). При приеме внутрь анальгезирующий эффект в 1. 5 -2 раза слабее, чем при парентеральном введении.
Промедол Оказывает спазмолитическое действие на гладкую мускулатуру внутренних органов (по спазмогенному эффекту уступает морфину), способствует раскрытию шейки матки во время родов, повышает тонус и усиливает сокращения миометрия. При парентеральном введении анальгезирующее действие развивается через 10 -20 мин, достигает максимума через 40 мин и продолжается 2 -4 ч и более (при эпидуральной анестезии - более 8 ч). При приеме внутрь анальгезирующий эффект в 1. 5 -2 раза слабее, чем при парентеральном введении.
 Промедол По влиянию на ЦНС промедол близок к морфину; он уменьшает восприятие ЦНС болевых импульсов, угнетает условные рефлексы. Подобно другим анальгетикам понижает суммационную способность ЦНС, усиливает анестезирующее действие новокаина и других местных анестетиков. Оказывает снотворное влияние (преимущественно в связи со снятием болевого синдрома).
Промедол По влиянию на ЦНС промедол близок к морфину; он уменьшает восприятие ЦНС болевых импульсов, угнетает условные рефлексы. Подобно другим анальгетикам понижает суммационную способность ЦНС, усиливает анестезирующее действие новокаина и других местных анестетиков. Оказывает снотворное влияние (преимущественно в связи со снятием болевого синдрома).
 Промедол П/к, в/м и, в экстренных случаях, в/в. Взрослым водят 10 -40 мг (1 мл 1% раствора - 2 мл 2% раствора). Внутрь, по 25 -50 мг. Во время общей анестезии дробными дозами вводят в/в по 3 -10 мг. Детям старше 2 лет назначают внутрь или парентерально в дозах (в зависимости от возраста) 0. 1 -0. 5 мг/кг; при необходимости возможно повторное введение через 4 -6 ч. Новорожденным и детям до 2 лет - п/к, в/м или в/в в дозе 0. 05 -0. 25 мг/кг.
Промедол П/к, в/м и, в экстренных случаях, в/в. Взрослым водят 10 -40 мг (1 мл 1% раствора - 2 мл 2% раствора). Внутрь, по 25 -50 мг. Во время общей анестезии дробными дозами вводят в/в по 3 -10 мг. Детям старше 2 лет назначают внутрь или парентерально в дозах (в зависимости от возраста) 0. 1 -0. 5 мг/кг; при необходимости возможно повторное введение через 4 -6 ч. Новорожденным и детям до 2 лет - п/к, в/м или в/в в дозе 0. 05 -0. 25 мг/кг.
 Дипидолор Наркотический анальгетик, производное дифенилпропилпиперидина, по активности сходен с морфином. Повышает порог болевой чувствительности и улучшает переносимость боли. Действие после в/в введения наступает в течение 1 -2 мин, после в/м или п/к введения - в течение 15 -20 мин, и сохраняется 4 -6 ч.
Дипидолор Наркотический анальгетик, производное дифенилпропилпиперидина, по активности сходен с морфином. Повышает порог болевой чувствительности и улучшает переносимость боли. Действие после в/в введения наступает в течение 1 -2 мин, после в/м или п/к введения - в течение 15 -20 мин, и сохраняется 4 -6 ч.
 Дипидолор Показания: Болевой синдром (сильной выраженности), требующий назначения наркотических анальгетиков (послеоперационные боли, боли у онкологических больных). Противопоказания: Гиперчувствительность, коматозное состояние, угнетение дыхательного центра, внутричерепная гипертензия, кахексия. C осторожностью. Гипотиреоз, надпочечниковая недостаточность, гиперплазия предстательной железы, шоковые состояния, пожилой возраст, печеночная недостаточность, дыхательная недостаточность, на фоне ЛС, угнетающих ЦНС (этанол, барбитураты, снотворные ЛС, некоторые бензодиазепины).
Дипидолор Показания: Болевой синдром (сильной выраженности), требующий назначения наркотических анальгетиков (послеоперационные боли, боли у онкологических больных). Противопоказания: Гиперчувствительность, коматозное состояние, угнетение дыхательного центра, внутричерепная гипертензия, кахексия. C осторожностью. Гипотиреоз, надпочечниковая недостаточность, гиперплазия предстательной железы, шоковые состояния, пожилой возраст, печеночная недостаточность, дыхательная недостаточность, на фоне ЛС, угнетающих ЦНС (этанол, барбитураты, снотворные ЛС, некоторые бензодиазепины).
 Дипидолор Побочные действия: Диспепсия, тошнота, рвота, запоры, усиление тонуса сфинктеров желчевыводящих путей, поджелудочной железы, мочевого пузыря, сонливость, снижение АД, аллергические реакции (зуд, кожные высыпания). При частом применении или при использовании в высоких дозах - угнетение дыхательного центра, лекарственная зависимость.
Дипидолор Побочные действия: Диспепсия, тошнота, рвота, запоры, усиление тонуса сфинктеров желчевыводящих путей, поджелудочной железы, мочевого пузыря, сонливость, снижение АД, аллергические реакции (зуд, кожные высыпания). При частом применении или при использовании в высоких дозах - угнетение дыхательного центра, лекарственная зависимость.
 Дипидолор Способ применения и дозы: В/м или п/к, разовая доза для взрослых - 7. 5 -15 мг, для детей - 50 -200 мкг/кг. При в/в введении (медленно, со скоростью 10 мг/мин, при необходимости - после предварительного разведения 0. 9% раствором Na. Cl) разовая доза для взрослых - 15 -20 мг, для детей - 50 -100 мкг/кг. При необходимости вводят каждые 6 -8 ч. В случаях крайне интенсивных болей (при злокачественных опухолях) возможно применение более высоких доз. Пожилым пациентам, больным с нарушениями функций печени, а также при тяжелом общем состоянии назначают в меньших дозах.
Дипидолор Способ применения и дозы: В/м или п/к, разовая доза для взрослых - 7. 5 -15 мг, для детей - 50 -200 мкг/кг. При в/в введении (медленно, со скоростью 10 мг/мин, при необходимости - после предварительного разведения 0. 9% раствором Na. Cl) разовая доза для взрослых - 15 -20 мг, для детей - 50 -100 мкг/кг. При необходимости вводят каждые 6 -8 ч. В случаях крайне интенсивных болей (при злокачественных опухолях) возможно применение более высоких доз. Пожилым пациентам, больным с нарушениями функций печени, а также при тяжелом общем состоянии назначают в меньших дозах.
 Нейролептические средства
Нейролептические средства
 Нейролептики психотропные препараты, предназначенные в основном для лечения психотических расстройств;
Нейролептики психотропные препараты, предназначенные в основном для лечения психотических расстройств;
 Нейролептики оказывают многогранное влияние на организм. К их основным фармакологическим особенностям относятся своеобразное успокаивающее действие, сопровождающееся уменьшением реакций на внешние стимулы, ослаблением психомоторного возбуждения и аффективной напряженности, подавлением чувства страха, ослаблением агрессивности.
Нейролептики оказывают многогранное влияние на организм. К их основным фармакологическим особенностям относятся своеобразное успокаивающее действие, сопровождающееся уменьшением реакций на внешние стимулы, ослаблением психомоторного возбуждения и аффективной напряженности, подавлением чувства страха, ослаблением агрессивности.
 Они способны подавлять бред, галлюцинации, автоматизм и другие психопатологические синдромы и оказывать лечебный эффект у больных шизофренией и другими психическими заболеваниями.
Они способны подавлять бред, галлюцинации, автоматизм и другие психопатологические синдромы и оказывать лечебный эффект у больных шизофренией и другими психическими заболеваниями.
 Выраженным снотворным действием нейролептики в обычных дозах не обладают, но могут вызывать дремотное состояние, способствовать наступлению сна и усиливать влияние снотворных и других успокаивающих (седативных) средств. Они потенцируют действие наркотиков, анальгетиков, местных анестетиков и ослабляют эффекты психостимулирующих препаратов.
Выраженным снотворным действием нейролептики в обычных дозах не обладают, но могут вызывать дремотное состояние, способствовать наступлению сна и усиливать влияние снотворных и других успокаивающих (седативных) средств. Они потенцируют действие наркотиков, анальгетиков, местных анестетиков и ослабляют эффекты психостимулирующих препаратов.
 В физиологических механизмах центрального действия нейролептиков существенное значение имеет торможение ретикулярной формации мозга и ослабление ее активирующего влияния на кору больших полушарий. Разнообразные эффекты нейролептиков связаны также с воздействием на возникновение и проведение возбуждения в разных звеньях центральной и периферической нервной системы.
В физиологических механизмах центрального действия нейролептиков существенное значение имеет торможение ретикулярной формации мозга и ослабление ее активирующего влияния на кору больших полушарий. Разнообразные эффекты нейролептиков связаны также с воздействием на возникновение и проведение возбуждения в разных звеньях центральной и периферической нервной системы.
 Большинство нейролептиков хорошо всасывается при разных путях введения (внутрь, внутримышечно), проникает через ГЭБ, однако накапливается в мозге в значительно меньших количествах, чем во внутренних органах (печени, легких), метаболизируется в печени и выводится с мочой, частично — кишечником. Они имеют относительно небольшой период полувыведения и после однократного применения действуют непродолжительное время. Созданы пролонгированные препараты (флуфеназин и др. ), оказывающие при парентеральном введении или приеме внутрь длительный эффект.
Большинство нейролептиков хорошо всасывается при разных путях введения (внутрь, внутримышечно), проникает через ГЭБ, однако накапливается в мозге в значительно меньших количествах, чем во внутренних органах (печени, легких), метаболизируется в печени и выводится с мочой, частично — кишечником. Они имеют относительно небольшой период полувыведения и после однократного применения действуют непродолжительное время. Созданы пролонгированные препараты (флуфеназин и др. ), оказывающие при парентеральном введении или приеме внутрь длительный эффект.
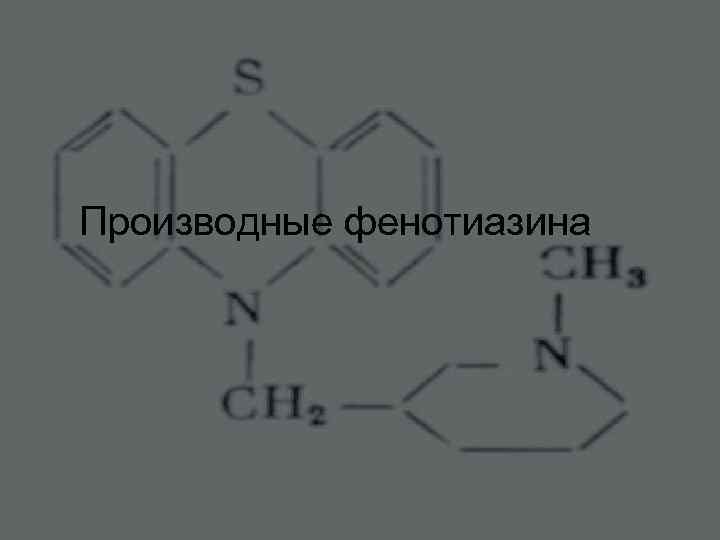 Производные фенотиазина
Производные фенотиазина
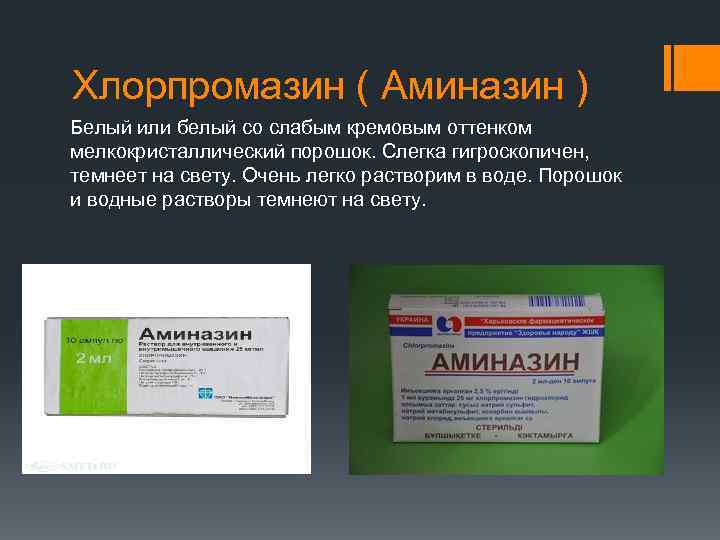 Хлорпромазин ( Аминазин ) Белый или белый со слабым кремовым оттенком мелкокристаллический порошок. Слегка гигроскопичен, темнеет на свету. Очень легко растворим в воде. Порошок и водные растворы темнеют на свету.
Хлорпромазин ( Аминазин ) Белый или белый со слабым кремовым оттенком мелкокристаллический порошок. Слегка гигроскопичен, темнеет на свету. Очень легко растворим в воде. Порошок и водные растворы темнеют на свету.
 Применение В психиатрии: ü острые и хронические параноидальные и/или галлюцинаторные состояния, ü психомоторное возбуждение при шизофрении (галлюцинаторно-бредовый, гебефренический, кататонический синдромы), üманиакальное возбуждение при маниакальнодепрессивном психозе, ü психотические расстройства при эпилепсии, ü ажитированная депрессия (при пресенильном и маниакально-депрессивном психозе), ü алкогольный психоз, ü а также др. заболевания с продуктивной симптоматикой и возбуждением.
Применение В психиатрии: ü острые и хронические параноидальные и/или галлюцинаторные состояния, ü психомоторное возбуждение при шизофрении (галлюцинаторно-бредовый, гебефренический, кататонический синдромы), üманиакальное возбуждение при маниакальнодепрессивном психозе, ü психотические расстройства при эпилепсии, ü ажитированная депрессия (при пресенильном и маниакально-депрессивном психозе), ü алкогольный психоз, ü а также др. заболевания с продуктивной симптоматикой и возбуждением.
 В неврологии: ü повышение мышечного тонуса, üторпидный болевой синдром, упорная бессонница üэпилептический статус (при неэффективности др. препаратов). üВ качестве противорвотного средства — болезнь Меньера, üнеукротимая рвота беременных, üпри лечении противоопухолевыми препаратами, üлучевой терапии. В анестезиологии: ü для премедикации и потенцирования наркоза, ü при искусственной гипотермии (в составе литических смесей). В дерматологии: üзудящие дерматозы.
В неврологии: ü повышение мышечного тонуса, üторпидный болевой синдром, упорная бессонница üэпилептический статус (при неэффективности др. препаратов). üВ качестве противорвотного средства — болезнь Меньера, üнеукротимая рвота беременных, üпри лечении противоопухолевыми препаратами, üлучевой терапии. В анестезиологии: ü для премедикации и потенцирования наркоза, ü при искусственной гипотермии (в составе литических смесей). В дерматологии: üзудящие дерматозы.
 Противопоказания üГиперчувствительность, üтяжелая печеночная или почечная недостаточность, ü прогрессирующие системные заболевания головного и спинного мозга, üкоматозные состояния, üтравма мозга, üвыраженное угнетение кроветворения, üмикседема, üдекомпенсированные пороки сердца, üактивный ревматизм, üтромбоэмболический синдром, üбронхоэктатическая болезнь (поздние стадии), üжелчнокаменная и мочекаменная болезнь, ü острый пиелит, üобострение эрозивно-язвенных заболеваний ЖКТ, üбеременность.
Противопоказания üГиперчувствительность, üтяжелая печеночная или почечная недостаточность, ü прогрессирующие системные заболевания головного и спинного мозга, üкоматозные состояния, üтравма мозга, üвыраженное угнетение кроветворения, üмикседема, üдекомпенсированные пороки сердца, üактивный ревматизм, üтромбоэмболический синдром, üбронхоэктатическая болезнь (поздние стадии), üжелчнокаменная и мочекаменная болезнь, ü острый пиелит, üобострение эрозивно-язвенных заболеваний ЖКТ, üбеременность.
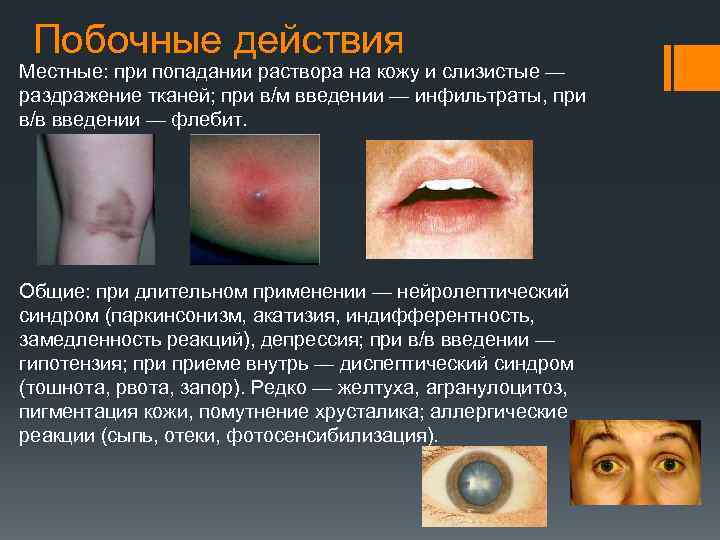 Побочные действия Местные: при попадании раствора на кожу и слизистые — раздражение тканей; при в/м введении — инфильтраты, при в/в введении — флебит. Общие: при длительном применении — нейролептический синдром (паркинсонизм, акатизия, индифферентность, замедленность реакций), депрессия; при в/в введении — гипотензия; приеме внутрь — диспептический синдром (тошнота, рвота, запор). Редко — желтуха, агранулоцитоз, пигментация кожи, помутнение хрусталика; аллергические реакции (сыпь, отеки, фотосенсибилизация).
Побочные действия Местные: при попадании раствора на кожу и слизистые — раздражение тканей; при в/м введении — инфильтраты, при в/в введении — флебит. Общие: при длительном применении — нейролептический синдром (паркинсонизм, акатизия, индифферентность, замедленность реакций), депрессия; при в/в введении — гипотензия; приеме внутрь — диспептический синдром (тошнота, рвота, запор). Редко — желтуха, агранулоцитоз, пигментация кожи, помутнение хрусталика; аллергические реакции (сыпь, отеки, фотосенсибилизация).
 Способ применения и дозы üВзрослым, внутрь — по 25– 600 мг/сут, максимальная разовая доза — 300 мг. § В/м — до 1 г/сут, максимальная разовая доза — 150 мг. § В/в — до 250 мг/сут, максимальная разовая доза — 100 мг. ü Детям — внутрь 1 мг/кг массы тела в сутки.
Способ применения и дозы üВзрослым, внутрь — по 25– 600 мг/сут, максимальная разовая доза — 300 мг. § В/м — до 1 г/сут, максимальная разовая доза — 150 мг. § В/в — до 250 мг/сут, максимальная разовая доза — 100 мг. ü Детям — внутрь 1 мг/кг массы тела в сутки.
 Флуфеназин ( Модитен ) Пиперазиновое производное фенотиазина. Белый кристаллический порошок, почти без запаха. Растворим в воде, умеренно — в спирте и эфире, слабо — в хлороформе и ацетоне.
Флуфеназин ( Модитен ) Пиперазиновое производное фенотиазина. Белый кристаллический порошок, почти без запаха. Растворим в воде, умеренно — в спирте и эфире, слабо — в хлороформе и ацетоне.
 Применение üШизофрения (все формы) и психозы (острые и хронические, в т. ч. параноидальные), особенно протекающие на фоне депрессивно-ипохондрических и ступорозно-кататонических состояний, ü апатии и безразличия, включая купирование агрессивности и психомоторного возбуждения; ü невротические состояния, сопровождающиеся страхом, ü нервное напряжение.
Применение üШизофрения (все формы) и психозы (острые и хронические, в т. ч. параноидальные), особенно протекающие на фоне депрессивно-ипохондрических и ступорозно-кататонических состояний, ü апатии и безразличия, включая купирование агрессивности и психомоторного возбуждения; ü невротические состояния, сопровождающиеся страхом, ü нервное напряжение.
 Противопоказания üГиперчувствительность (в т. ч. к другим фенотиазинам), ü органические заболевания и травмы головного мозга, üострые депрессивные состояния, üвыраженное угнетение ЦНС, üкома, üпеченочная и сердечная недостаточность, ü заболевания крови, üбеременность, üкормление грудью, üдетский возраст — до 12 лет (флуфеназина деканоат).
Противопоказания üГиперчувствительность (в т. ч. к другим фенотиазинам), ü органические заболевания и травмы головного мозга, üострые депрессивные состояния, üвыраженное угнетение ЦНС, üкома, üпеченочная и сердечная недостаточность, ü заболевания крови, üбеременность, üкормление грудью, üдетский возраст — до 12 лет (флуфеназина деканоат).
 Побочные действия Со стороны нервной системы и органов чувств: üсонливость, üзаторможенность, üэкстрапирамидные расстройства (в т. ч. псевдопаркинсонизм, ü дистония, üпоздняя дискинезия, üакатизия, üголовная боль, üпигментная ретинопатия, üотложения в хрусталике и роговице
Побочные действия Со стороны нервной системы и органов чувств: üсонливость, üзаторможенность, üэкстрапирамидные расстройства (в т. ч. псевдопаркинсонизм, ü дистония, üпоздняя дискинезия, üакатизия, üголовная боль, üпигментная ретинопатия, üотложения в хрусталике и роговице
 Со стороны сердечно-сосудистой системы и крови (кроветворение, гемостаз): üснижение АД, üтахикардия, ü лейкопения, üагранулоцитоз, ü эозинофилия, üанемия, Со стороны органов ЖКТ: üтошнота, üзапор, üснижение аппетита, üповышенное слюноотделение/сухость во рту, üхолестатическая желтуха. Аллергические реакции: кожная сыпь, крапивница, дерматит.
Со стороны сердечно-сосудистой системы и крови (кроветворение, гемостаз): üснижение АД, üтахикардия, ü лейкопения, üагранулоцитоз, ü эозинофилия, üанемия, Со стороны органов ЖКТ: üтошнота, üзапор, üснижение аппетита, üповышенное слюноотделение/сухость во рту, üхолестатическая желтуха. Аллергические реакции: кожная сыпь, крапивница, дерматит.
 Способ применения и дозы Внутрь, в/м (глубоко в мышцу). Внутрь дозу устанавливают в зависимости от состояния больного и его чувствительности к препарату. Лечение начинают с небольших доз, постепенно увеличивая их до достижения оптимального эффекта. Взрослым — 1– 5 мг/сут, при необходимости (в условиях стационара) — 10 мг/сут. Суточную дозу принимают в 3– 4 приема. При состояниях беспокойства, напряжения и страха — в разовой дозе 1– 3 мг. Пожилым больным назначают в меньших дозах. Детям дозы уменьшают в соответствии с возрастом. В/м — по 12, 5– 25 мг каждые 2– 4 нед, возможно повышение дозы до 50– 100 мг.
Способ применения и дозы Внутрь, в/м (глубоко в мышцу). Внутрь дозу устанавливают в зависимости от состояния больного и его чувствительности к препарату. Лечение начинают с небольших доз, постепенно увеличивая их до достижения оптимального эффекта. Взрослым — 1– 5 мг/сут, при необходимости (в условиях стационара) — 10 мг/сут. Суточную дозу принимают в 3– 4 приема. При состояниях беспокойства, напряжения и страха — в разовой дозе 1– 3 мг. Пожилым больным назначают в меньших дозах. Детям дозы уменьшают в соответствии с возрастом. В/м — по 12, 5– 25 мг каждые 2– 4 нед, возможно повышение дозы до 50– 100 мг.
 Тиоридазин (сонапакс) Показания: üШизофрения, в т. ч. параноидная, üшизоаффективные расстройства; üпсихоз, в т. ч. инволюционный; ü психосоматические расстройства; üдепрессивные состояния, сопровождающиеся чувством страха; üабстинентный синдром при хроническом алкоголизме, üзуд (сильный, мучительный) при кожных заболеваниях, ü нарушения поведения (повышенная психомоторная активность) у детей.
Тиоридазин (сонапакс) Показания: üШизофрения, в т. ч. параноидная, üшизоаффективные расстройства; üпсихоз, в т. ч. инволюционный; ü психосоматические расстройства; üдепрессивные состояния, сопровождающиеся чувством страха; üабстинентный синдром при хроническом алкоголизме, üзуд (сильный, мучительный) при кожных заболеваниях, ü нарушения поведения (повышенная психомоторная активность) у детей.
 Противопоказания üГиперчувствительность (в т. ч. к производным фенотиазина), üдепрессия (острое состояние), üкоматозные состояния, üфеохромоцитома, üпорфирия, üнедостаточность кроветворения, ü I триместр и последняя неделя беременности, üдетский возраст до 4 лет.
Противопоказания üГиперчувствительность (в т. ч. к производным фенотиазина), üдепрессия (острое состояние), üкоматозные состояния, üфеохромоцитома, üпорфирия, üнедостаточность кроветворения, ü I триместр и последняя неделя беременности, üдетский возраст до 4 лет.
 Побочные действия Со стороны нервной системы и органов чувств: üсиндром паркинсонизма, üдискинезия, üакатизия, ü сонливость, üапатия, üраздражительность, üдепрессия, Со стороны сердечно-сосудистой системы и крови (кроветворение, гемостаз): üтахикардия, üортостатическая гипотензия, üагранулоцитоз, ü лейкопения,
Побочные действия Со стороны нервной системы и органов чувств: üсиндром паркинсонизма, üдискинезия, üакатизия, ü сонливость, üапатия, üраздражительность, üдепрессия, Со стороны сердечно-сосудистой системы и крови (кроветворение, гемостаз): üтахикардия, üортостатическая гипотензия, üагранулоцитоз, ü лейкопения,
 Способ применения и дозы Внутрь. Режим дозирования индивидуальный (в зависимости от показаний и терапевтического ответа). При психозах: взрослым обычно — 150– 400 мг/сут в 3– 4 приема в амбулаторных условиях, в стационаре — 250– 800 мг/сут. Лечение обычно начинают с низких доз, 25– 75 мг/сут, постепенно увеличивая их до оптимальной терапевтической дозы, которая достигается в течение 7 дней (антипсихотический эффект отмечается спустя 10– 14 дней). Курс лечения составляет несколько недель. Поддерживающая суточная доза — 75– 200 мг однократно перед сном. У пожилых людей обычно применяют низкие дозы — 30– 100 мг/сут. Препарат следует отменять постепенно.
Способ применения и дозы Внутрь. Режим дозирования индивидуальный (в зависимости от показаний и терапевтического ответа). При психозах: взрослым обычно — 150– 400 мг/сут в 3– 4 приема в амбулаторных условиях, в стационаре — 250– 800 мг/сут. Лечение обычно начинают с низких доз, 25– 75 мг/сут, постепенно увеличивая их до оптимальной терапевтической дозы, которая достигается в течение 7 дней (антипсихотический эффект отмечается спустя 10– 14 дней). Курс лечения составляет несколько недель. Поддерживающая суточная доза — 75– 200 мг однократно перед сном. У пожилых людей обычно применяют низкие дозы — 30– 100 мг/сут. Препарат следует отменять постепенно.
 При легких умственных и эмоциональных расстройствах: терапевтическая доза — 50– 200 мг/сут. Начинать лечение следует с низких доз, постепенно увеличивая их до оптимальной терапевтической дозы. При психосоматических расстройствах — 10– 75 мг/сут. Для подавления сильного зуда: дозу препарата устанавливают индивидуально, и она не должна превышать 200 мг. Детям от 4 до 7 лет — 10– 20 мг/сут в 2– 3 приема в сутки; от 8 до 14 лет — 20– 30 мг/сут в 3 приема в сутки; от 15 до 18 лет — 30– 50 мг/сут в 2– 3 приема в сутки.
При легких умственных и эмоциональных расстройствах: терапевтическая доза — 50– 200 мг/сут. Начинать лечение следует с низких доз, постепенно увеличивая их до оптимальной терапевтической дозы. При психосоматических расстройствах — 10– 75 мг/сут. Для подавления сильного зуда: дозу препарата устанавливают индивидуально, и она не должна превышать 200 мг. Детям от 4 до 7 лет — 10– 20 мг/сут в 2– 3 приема в сутки; от 8 до 14 лет — 20– 30 мг/сут в 3 приема в сутки; от 15 до 18 лет — 30– 50 мг/сут в 2– 3 приема в сутки.
 Производные бутирофенона
Производные бутирофенона
 Дроперидол q. Нейролептик, производное бутирофенона. Кристаллический порошок белого или светло-желтоватокоричневого цвета, без запаха. Практически нерастворим в воде, мало растворим в этаноле. При хранении на воздухе и на свету желтеет. q. Блокирует дофаминовые рецепторы (в основном D 2) в подкорковых областях мозга (черная субстанция, полосатое тело, бугорная, межлимбическая и мезокортикальная области), угнетает центральные альфаадренергические структуры, нарушает обратный нейрональный захват и депонирование норадреналина. Расширяет периферические сосуды, снижает ОПСС и АД.
Дроперидол q. Нейролептик, производное бутирофенона. Кристаллический порошок белого или светло-желтоватокоричневого цвета, без запаха. Практически нерастворим в воде, мало растворим в этаноле. При хранении на воздухе и на свету желтеет. q. Блокирует дофаминовые рецепторы (в основном D 2) в подкорковых областях мозга (черная субстанция, полосатое тело, бугорная, межлимбическая и мезокортикальная области), угнетает центральные альфаадренергические структуры, нарушает обратный нейрональный захват и депонирование норадреналина. Расширяет периферические сосуды, снижает ОПСС и АД.
 Дроперидол q. Уменьшает давление в легочной артерии (особенно если оно значительно повышено). Снижает прессорное и аритмогенное действие эпинефрина (не предотвращает сердечные аритмии другой этиологии). q. Совместное применение дроперидола и фентанила вызывает быстрый нейролептический и аналгезирующий эффект, сонливое состояние, мышечную релаксацию, предупреждает шок, оказывает противорвотное действие. Больные легко выходят из состояния нейролептической аналгезии.
Дроперидол q. Уменьшает давление в легочной артерии (особенно если оно значительно повышено). Снижает прессорное и аритмогенное действие эпинефрина (не предотвращает сердечные аритмии другой этиологии). q. Совместное применение дроперидола и фентанила вызывает быстрый нейролептический и аналгезирующий эффект, сонливое состояние, мышечную релаксацию, предупреждает шок, оказывает противорвотное действие. Больные легко выходят из состояния нейролептической аналгезии.
 Дроперидол q. Применяют дроперидол для премедикации, в процессе операции и в послеоперационном периоде. Используют при эндотрахеальном наркозе, а также при операциях с применением местного обезболивания. q. При премедикации и нейролептаналгезии дроперидол вводят обычно внутримышечно за 30— 45 мин до операции в дозе 2, 5— 5 мг (1— 2 мл 0, 25 % раствора) вместе с 0, 05— 0, 1 мг (1— 2 мл 0, 005 % раствора) фентанила или 20 мг (1 мл 2 % раствор) промедола. Одновременно вводят 0, 5 мг (0, 5 мл 0, 1 % раствора) атропина или метацина.
Дроперидол q. Применяют дроперидол для премедикации, в процессе операции и в послеоперационном периоде. Используют при эндотрахеальном наркозе, а также при операциях с применением местного обезболивания. q. При премедикации и нейролептаналгезии дроперидол вводят обычно внутримышечно за 30— 45 мин до операции в дозе 2, 5— 5 мг (1— 2 мл 0, 25 % раствора) вместе с 0, 05— 0, 1 мг (1— 2 мл 0, 005 % раствора) фентанила или 20 мг (1 мл 2 % раствор) промедола. Одновременно вводят 0, 5 мг (0, 5 мл 0, 1 % раствора) атропина или метацина.
 Галоперидол Аморфный или микрокристаллический порошок от белого до светло-желтого цвета. Практически нерастворим в воде, ограниченно растворяется в спирте, метиленхлориде, эфире. Насыщенный раствор имеет реакцию от нейтральной до слабокислой.
Галоперидол Аморфный или микрокристаллический порошок от белого до светло-желтого цвета. Практически нерастворим в воде, ограниченно растворяется в спирте, метиленхлориде, эфире. Насыщенный раствор имеет реакцию от нейтральной до слабокислой.
 Применение üПсихомоторное возбуждение различного генеза (маниакальное состояние, олигофрения, психопатия, шизофрения, хронический алкоголизм), üбред и галлюцинации (параноидальные состояния, острый психоз), üсиндром Жилль де ла Туретта, üхорея Гентингтона, üпсихосоматические нарушения, üрасстройства поведения в пожилом и детском возрасте, üзаикание, üдлительно сохраняющиеся и устойчивые к терапии рвота и икота.
Применение üПсихомоторное возбуждение различного генеза (маниакальное состояние, олигофрения, психопатия, шизофрения, хронический алкоголизм), üбред и галлюцинации (параноидальные состояния, острый психоз), üсиндром Жилль де ла Туретта, üхорея Гентингтона, üпсихосоматические нарушения, üрасстройства поведения в пожилом и детском возрасте, üзаикание, üдлительно сохраняющиеся и устойчивые к терапии рвота и икота.
 Противопоказания üГиперчувствительность, üтяжелое токсическое угнетение ЦНС или кома, üвызванные приемом ЛС; üзаболевания ЦНС, üсопровождающиеся пирамидной и экстрапирамидной симптоматикой (в т. ч. болезнь Паркинсона), üэпилепсия (может снижаться судорожный порог), üтяжелые депрессивные расстройства (возможно усугубление симптомов), üсердечно-сосудистые заболевания с явлениями декомпенсации, üбеременность, üкормление грудью, ü возраст до 3 лет.
Противопоказания üГиперчувствительность, üтяжелое токсическое угнетение ЦНС или кома, üвызванные приемом ЛС; üзаболевания ЦНС, üсопровождающиеся пирамидной и экстрапирамидной симптоматикой (в т. ч. болезнь Паркинсона), üэпилепсия (может снижаться судорожный порог), üтяжелые депрессивные расстройства (возможно усугубление симптомов), üсердечно-сосудистые заболевания с явлениями декомпенсации, üбеременность, üкормление грудью, ü возраст до 3 лет.
 Побочные действия Со стороны нервной системы и органов чувств: ü акатизия, üдистонические экстрапирамидные нарушения (включая спазм мышц лица, üшеи и спины, ü тикоподобные движения или подергивания, üслабость в руках и ногах), ü паркинсонические экстрапирамидные нарушения (в т. ч. затруднение при разговоре и глотании, маскообразное лицо, шаркающая походка, тремор кистей и пальцев), ü головная боль.
Побочные действия Со стороны нервной системы и органов чувств: ü акатизия, üдистонические экстрапирамидные нарушения (включая спазм мышц лица, üшеи и спины, ü тикоподобные движения или подергивания, üслабость в руках и ногах), ü паркинсонические экстрапирамидные нарушения (в т. ч. затруднение при разговоре и глотании, маскообразное лицо, шаркающая походка, тремор кистей и пальцев), ü головная боль.
 Со стороны сердечно-сосудистой системы и крови (кроветворение, гемостаз): üтахикардия, üартериальная гипотензия/гипертензия, ü удлинение интервала QT, ü вентрикулярная аритмия, üизменения на ЭКГ; Со стороны респираторной системы: ü ларингоспазм, ü бронхоспазм. Со стороны органов ЖКТ: анорексия, запор/диарея, гиперсаливация, тошнота, рвота, сухость во рту, нарушение функции печени, обтурационная желтуха. Со стороны мочеполовой системы: нагрубание молочных желез, необычная секреция молока, масталгия, гинекомастия, нарушение менструального цикла, задержка мочи, импотенция, повышение либидо, приапизм. Со стороны кожных покровов: макулопапулезные и акнеобразные изменения кожи, фотосенсибилизация, алопеция.
Со стороны сердечно-сосудистой системы и крови (кроветворение, гемостаз): üтахикардия, üартериальная гипотензия/гипертензия, ü удлинение интервала QT, ü вентрикулярная аритмия, üизменения на ЭКГ; Со стороны респираторной системы: ü ларингоспазм, ü бронхоспазм. Со стороны органов ЖКТ: анорексия, запор/диарея, гиперсаливация, тошнота, рвота, сухость во рту, нарушение функции печени, обтурационная желтуха. Со стороны мочеполовой системы: нагрубание молочных желез, необычная секреция молока, масталгия, гинекомастия, нарушение менструального цикла, задержка мочи, импотенция, повышение либидо, приапизм. Со стороны кожных покровов: макулопапулезные и акнеобразные изменения кожи, фотосенсибилизация, алопеция.
 Производные тиоксантена
Производные тиоксантена
 Хлорпротиксен Желтый кристаллический порошок, со слабым запахом
Хлорпротиксен Желтый кристаллический порошок, со слабым запахом
 Применение üПсихозы, включая шизофрению и маниакальные состояния, протекающие с психомоторным возбуждением, ажитацией и тревогой; üдепрессивные состояния в период климакса; üпароксизмы возбуждения, связанные со страхом и напряжением; üдисциркуляторная энцефалопатия, üчерепно-мозговая травма, üабстинентный синдром при алкоголизме и наркомании; ü гиперактивность, раздражительность, возбуждение, спутанность сознания у пожилых пациентов; üнарушение сна при тревожных состояниях, премедикация, тревожность (в т. ч. у больных с ожогами),
Применение üПсихозы, включая шизофрению и маниакальные состояния, протекающие с психомоторным возбуждением, ажитацией и тревогой; üдепрессивные состояния в период климакса; üпароксизмы возбуждения, связанные со страхом и напряжением; üдисциркуляторная энцефалопатия, üчерепно-мозговая травма, üабстинентный синдром при алкоголизме и наркомании; ü гиперактивность, раздражительность, возбуждение, спутанность сознания у пожилых пациентов; üнарушение сна при тревожных состояниях, премедикация, тревожность (в т. ч. у больных с ожогами),
 Противопоказания üГиперчувствительность; üотравление средствами, угнетающими ЦНС (включая алкоголь), üкоматозные состояния, üсосудистый коллапс, üфеохромоцитома, ü заболевания органов кроветворения, ü беременность, üкормление грудью, детский возраст (до 6 лет).
Противопоказания üГиперчувствительность; üотравление средствами, угнетающими ЦНС (включая алкоголь), üкоматозные состояния, üсосудистый коллапс, üфеохромоцитома, ü заболевания органов кроветворения, ü беременность, üкормление грудью, детский возраст (до 6 лет).
 Побочные действия üповышенная утомляемость, üголовокружение, üпсихомоторная заторможенность, üлегкий экстрапирамидный гипокинетико-гипертонический синдром, üакатизия (в течение первых 6 ч после приема), ü дистонические реакции, üортостатическая гипотензия, üтахикардия
Побочные действия üповышенная утомляемость, üголовокружение, üпсихомоторная заторможенность, üлегкий экстрапирамидный гипокинетико-гипертонический синдром, üакатизия (в течение первых 6 ч после приема), ü дистонические реакции, üортостатическая гипотензия, üтахикардия
 Дозировка Для приема внутрь для взрослых суточная доза варьирует от 10 мг до 600 мг, для детей - от 5 мг до 200 мг. Частота приема и длительность лечения определяются показаниями.
Дозировка Для приема внутрь для взрослых суточная доза варьирует от 10 мг до 600 мг, для детей - от 5 мг до 200 мг. Частота приема и длительность лечения определяются показаниями.
 Бензодиазепины
Бензодиазепины
 Седуксен q. Анксиолитическое средство (транквилизатор) бензодиазепинового ряда. Оказывает седативноснотворное, противосудорожное и центральное миорелаксирующее действие.
Седуксен q. Анксиолитическое средство (транквилизатор) бензодиазепинового ряда. Оказывает седативноснотворное, противосудорожное и центральное миорелаксирующее действие.
 Седуксен q. Механизм действия обусловлен стимуляцией бензодиазепиновых рецепторов супрамолекулярного ГАМКбензодиазепин-хлорионофор рецепторного комплекса, приводящей к усилению ингибирующего действия ГАМК (медиатор пре- и постсинаптического торможения во всех отделах ЦНС) на передачу нервных импульсов. q. Премедикация перед оперативными вмешательствами и эндоскопическими манипуляциями, общей анестезией. Для парентерального введения: премедикация перед общей анестезией; в качестве компонента комбинированной общей анестезии.
Седуксен q. Механизм действия обусловлен стимуляцией бензодиазепиновых рецепторов супрамолекулярного ГАМКбензодиазепин-хлорионофор рецепторного комплекса, приводящей к усилению ингибирующего действия ГАМК (медиатор пре- и постсинаптического торможения во всех отделах ЦНС) на передачу нервных импульсов. q. Премедикация перед оперативными вмешательствами и эндоскопическими манипуляциями, общей анестезией. Для парентерального введения: премедикация перед общей анестезией; в качестве компонента комбинированной общей анестезии.
 Седуксен q. В/в раствор диазепама необходимо вводить медленно, в крупную вену по крайней мере в течение 1 мин на каждые 5 мг (1 мл) препарата. Не рекомендуется проводить непрерывные в/в инфузии - возможно образование осадка и адсорбция препарата поливинилхлоридными материалами инфузионных баллонов и трубок. q. Усиливает угнетающее действие на ЦНС этанола, седативных и антипсихотических ЛС (нейролептиков), антидепрессантов, наркотических анальгетиков, ЛС для общей анестезии, миорелаксантов
Седуксен q. В/в раствор диазепама необходимо вводить медленно, в крупную вену по крайней мере в течение 1 мин на каждые 5 мг (1 мл) препарата. Не рекомендуется проводить непрерывные в/в инфузии - возможно образование осадка и адсорбция препарата поливинилхлоридными материалами инфузионных баллонов и трубок. q. Усиливает угнетающее действие на ЦНС этанола, седативных и антипсихотических ЛС (нейролептиков), антидепрессантов, наркотических анальгетиков, ЛС для общей анестезии, миорелаксантов
 Феназепам q. Лекарственное средство группы бензодиазепинов. Белый или белый с кремоватым оттенком кристаллический порошок, легко растворим в воде, мало растворим в спирте. q. При применении вместе со снотворными и наркотическими средствами происходит взаимное усиление депримирующего влияния на ЦНС.
Феназепам q. Лекарственное средство группы бензодиазепинов. Белый или белый с кремоватым оттенком кристаллический порошок, легко растворим в воде, мало растворим в спирте. q. При применении вместе со снотворными и наркотическими средствами происходит взаимное усиление депримирующего влияния на ЦНС.


