амилоидоз финал.ppt
- Количество слайдов: 63
 НЕФРОТИЧЕСКИЙ СИНДРОМ, АМИЛОИДОЗ ПОЧЕК
НЕФРОТИЧЕСКИЙ СИНДРОМ, АМИЛОИДОЗ ПОЧЕК
 НЕФРОТИЧЕСКИЙ СИНДРОМ — это клинико-лабораторный синдром, включающий в себя: • массивную протеинурию (>3, 5 г/сут); • нарушение белкового обмена (гипоальбуминемия <30 г/л, диспротеинемия); • нарушение липидного обмена (гиперлипидемия); • отеки и анасарку.
НЕФРОТИЧЕСКИЙ СИНДРОМ — это клинико-лабораторный синдром, включающий в себя: • массивную протеинурию (>3, 5 г/сут); • нарушение белкового обмена (гипоальбуминемия <30 г/л, диспротеинемия); • нарушение липидного обмена (гиперлипидемия); • отеки и анасарку.
 Причины нефротического синдрома Первичные заболевания почек (90% случаев) • Минимальные изменения • Фокально-сегментарный гломерулосклероз • Мембранозный гломерулонефрит (ГН) • Мезангиопролиферативный ГН • Мезангиокапиллярный ГН
Причины нефротического синдрома Первичные заболевания почек (90% случаев) • Минимальные изменения • Фокально-сегментарный гломерулосклероз • Мембранозный гломерулонефрит (ГН) • Мезангиопролиферативный ГН • Мезангиокапиллярный ГН
 Причины нефротического синдрома Вторичный нефротический синдром (при других заболеваниях) • Инфекционные болезни: ИЭ, гепатит В и С, мононуклеоз, малярия, хр. нагноительные процессы в легких, костной системы, туберкулез • Лекарственные средства: препараты золота, ртути, Dпеницилламин, антибиотики • Системные заболевания: СКВ, геморрагический васкулит, РА, амилоидоз • Опухоли: лимфома, лимфогранулематоз, меланома • Наследственные болезни (НС финского типа)
Причины нефротического синдрома Вторичный нефротический синдром (при других заболеваниях) • Инфекционные болезни: ИЭ, гепатит В и С, мононуклеоз, малярия, хр. нагноительные процессы в легких, костной системы, туберкулез • Лекарственные средства: препараты золота, ртути, Dпеницилламин, антибиотики • Системные заболевания: СКВ, геморрагический васкулит, РА, амилоидоз • Опухоли: лимфома, лимфогранулематоз, меланома • Наследственные болезни (НС финского типа)
 В патогенезе большинства заболеваний, ведущих к развитию НС, главную роль играют иммунные механизмы
В патогенезе большинства заболеваний, ведущих к развитию НС, главную роль играют иммунные механизмы
 Протеинурия • Высокоселективная • Неселективная Механизм протеинурии — это повреждение базальной мембраны клубочковых капилляров, усиление ее прозрачности за счет увеличения размеров пор
Протеинурия • Высокоселективная • Неселективная Механизм протеинурии — это повреждение базальной мембраны клубочковых капилляров, усиление ее прозрачности за счет увеличения размеров пор
 Гипопротеинемия обусловлена: • Потерей белка с мочой • Усиленным катаболизмом белка • Перемещением белка во внутрисосудистое пространство Диспротеинемия • Гипоальбуминемия • Гипер- α 2 -глобулинемия • Гипо -γ-глобулинемия
Гипопротеинемия обусловлена: • Потерей белка с мочой • Усиленным катаболизмом белка • Перемещением белка во внутрисосудистое пространство Диспротеинемия • Гипоальбуминемия • Гипер- α 2 -глобулинемия • Гипо -γ-глобулинемия
 Классическая схема образования нефротического отека Теория «неполного русла» (у 30 -40% больных) снижение коллоидно-осмотического давления плазмы переход жидкости из внутрисосудистого пространства в интерстиций снижение ОЦК, развитие гиповолемии стимуляция компенсаторных механизмов — ренин-ангеотензин-альдостероновой системы задержка натрия повышенный синтез АДГ задержка воды
Классическая схема образования нефротического отека Теория «неполного русла» (у 30 -40% больных) снижение коллоидно-осмотического давления плазмы переход жидкости из внутрисосудистого пространства в интерстиций снижение ОЦК, развитие гиповолемии стимуляция компенсаторных механизмов — ренин-ангеотензин-альдостероновой системы задержка натрия повышенный синтез АДГ задержка воды
 Теория «переполненного русла» (у 30 -40% больных) Первично почечная задержка Na и воды за счет снижения их фильтрации и реабсорбции
Теория «переполненного русла» (у 30 -40% больных) Первично почечная задержка Na и воды за счет снижения их фильтрации и реабсорбции
 Гиперлипидемия Повышение: • Холестерина до 52 ммоль/л • Триглицеридов 44 ммоль/л • Фосфолипидов до 646 ммоль/л Дислипопротеинемия • Увеличение ЛПНП и ЛПОНП • Нормальное или количество ЛПВП Липидурия до 1 г/сут (N менее 10 мг/сут)
Гиперлипидемия Повышение: • Холестерина до 52 ммоль/л • Триглицеридов 44 ммоль/л • Фосфолипидов до 646 ммоль/л Дислипопротеинемия • Увеличение ЛПНП и ЛПОНП • Нормальное или количество ЛПВП Липидурия до 1 г/сут (N менее 10 мг/сут)
 Механизм гиперлипидемии • Компенсаторное повышение (синтез холестерина и альбумина в печени идет общими метаболическими путями) • Потеря липорегуляторных веществ с мочой
Механизм гиперлипидемии • Компенсаторное повышение (синтез холестерина и альбумина в печени идет общими метаболическими путями) • Потеря липорегуляторных веществ с мочой
 Классификация НС 1. Клиническая: • Чистый синдром • Смешанный 2. По степени тяжести: • Средней степени (альбумины до 20 г/л) • Тяжелой степени (альбумины меньше 20 г/л)
Классификация НС 1. Клиническая: • Чистый синдром • Смешанный 2. По степени тяжести: • Средней степени (альбумины до 20 г/л) • Тяжелой степени (альбумины меньше 20 г/л)
 Классификация НС 3. По течению: • Эпизодический — 20% • Персистирующий — 50% • Прогрессирующий — 30%
Классификация НС 3. По течению: • Эпизодический — 20% • Персистирующий — 50% • Прогрессирующий — 30%
 Осложнения НС • Инфекции (бактериальные, вирусные, грибковые) • Гиповолемический нефротический криз • ОПН • Отек мозга, сетчатки • Сосудистые осложнения, гиперкоагуляция и тромбозы
Осложнения НС • Инфекции (бактериальные, вирусные, грибковые) • Гиповолемический нефротический криз • ОПН • Отек мозга, сетчатки • Сосудистые осложнения, гиперкоагуляция и тромбозы
 НЕФРОТИЧЕСКИЙ КРИЗ • АНОРЕКСИЯ, БОЛИ В ЖИВОТЕ, МИГРИРУЮЩАЯ ЭРИТЕМА • ПРИЧИНА – АКТИВАЦИЯ ККС ОТ XII ФАКТОРА. КРИЗ НАЗЫВАЕТСЯ ТАКЖЕ КИНИНОВЫМ
НЕФРОТИЧЕСКИЙ КРИЗ • АНОРЕКСИЯ, БОЛИ В ЖИВОТЕ, МИГРИРУЮЩАЯ ЭРИТЕМА • ПРИЧИНА – АКТИВАЦИЯ ККС ОТ XII ФАКТОРА. КРИЗ НАЗЫВАЕТСЯ ТАКЖЕ КИНИНОВЫМ
 Особенности НС при разных типах ГН • Мембранозный – скрытое начало, выживаемость за 10 лет – 80 % • ФСГ – молодой возраст, рефрактерность к ГЛК, выживаемость за 10 лет – 60 % • МКГН – высокая чувствительность к ГЛК • Минимальные изменения – не развивается ХПН, высокая чувствительность к ГЛК
Особенности НС при разных типах ГН • Мембранозный – скрытое начало, выживаемость за 10 лет – 80 % • ФСГ – молодой возраст, рефрактерность к ГЛК, выживаемость за 10 лет – 60 % • МКГН – высокая чувствительность к ГЛК • Минимальные изменения – не развивается ХПН, высокая чувствительность к ГЛК
 Лечение НС 1. Режим: • При умеренно выраженных отеках — дозированно двигательный • При выраженном отечном синдроме - постельный 2. Диета: • Физиологическое содержание белка — 1 г/кг/сут (при отсутствии ХПН) • Ограничение хлорида натрия (до 2 -3 г/сут) • Режим регидратации (диурез предыдущего дня + 200 -300 мл)
Лечение НС 1. Режим: • При умеренно выраженных отеках — дозированно двигательный • При выраженном отечном синдроме - постельный 2. Диета: • Физиологическое содержание белка — 1 г/кг/сут (при отсутствии ХПН) • Ограничение хлорида натрия (до 2 -3 г/сут) • Режим регидратации (диурез предыдущего дня + 200 -300 мл)
 Лечение НС 3. Диуретики: • Интенсивное лечение — при гиперволемическом варианте • С осторожностью — при гиповолемическом варианте 4. Патогенетическая терапия: (кортикостероиды, цитостатики, гепарин и др. ) зависит от основного заболевания
Лечение НС 3. Диуретики: • Интенсивное лечение — при гиперволемическом варианте • С осторожностью — при гиповолемическом варианте 4. Патогенетическая терапия: (кортикостероиды, цитостатики, гепарин и др. ) зависит от основного заболевания
 Нефротический синдром всегда следует рассматривать как состояние, значительно ухудшающее общий прогноз нефрологического больного
Нефротический синдром всегда следует рассматривать как состояние, значительно ухудшающее общий прогноз нефрологического больного
 АМИЛОИДОЗ
АМИЛОИДОЗ
 АМИЛОИДОЗ — это системный процесс, характеризующийся экстрацеллюлярным отложением особого гликопротеида, различного по своему происхождению и дающего специфическую окраску конго-красным.
АМИЛОИДОЗ — это системный процесс, характеризующийся экстрацеллюлярным отложением особого гликопротеида, различного по своему происхождению и дающего специфическую окраску конго-красным.
 Исторические аспекты 17 век, Бонэ – саговая селезенка у больного с абсцессом печени Термины Аmylon and amylum – греческое и латинское слова, которое ввел в 1838 г. немецкий ботаник Matthias Schleiden для обозначения крахмала в растениях. Позднее подобные свойства были обнаружены в тканях некоторых больных.
Исторические аспекты 17 век, Бонэ – саговая селезенка у больного с абсцессом печени Термины Аmylon and amylum – греческое и латинское слова, которое ввел в 1838 г. немецкий ботаник Matthias Schleiden для обозначения крахмала в растениях. Позднее подобные свойства были обнаружены в тканях некоторых больных.
 Исторические аспекты Карл Рокитанский (19. 02. 1804 – 23. 07. 1878) – «Линней патологической анатомии» – Установил связь «сальной болезни» с туберкулезом, сифилисом, риккетсиозами (1842) – В 1842 он применил этот термин для описания увеличенной печени и селезенки при хронических заболеваниях – «Сальное» перерождение органов оценивал как общепатологический процесс (1844)
Исторические аспекты Карл Рокитанский (19. 02. 1804 – 23. 07. 1878) – «Линней патологической анатомии» – Установил связь «сальной болезни» с туберкулезом, сифилисом, риккетсиозами (1842) – В 1842 он применил этот термин для описания увеличенной печени и селезенки при хронических заболеваниях – «Сальное» перерождение органов оценивал как общепатологический процесс (1844)
 Рудольф Вирхов (13. 10. 1821 – 5. 09. 1902) Обнаружил, что вещество, выпадающее в тканях при «сальной болезни» Рокитанского, подобно крахмалу окрашивается йодом и назвал его амилоидом (1853).
Рудольф Вирхов (13. 10. 1821 – 5. 09. 1902) Обнаружил, что вещество, выпадающее в тканях при «сальной болезни» Рокитанского, подобно крахмалу окрашивается йодом и назвал его амилоидом (1853).
 АМИЛОИД является сложным гликопротеидом, в котором фибриллярные и глобулярные белки тесно связаны с полисахаридами
АМИЛОИД является сложным гликопротеидом, в котором фибриллярные и глобулярные белки тесно связаны с полисахаридами
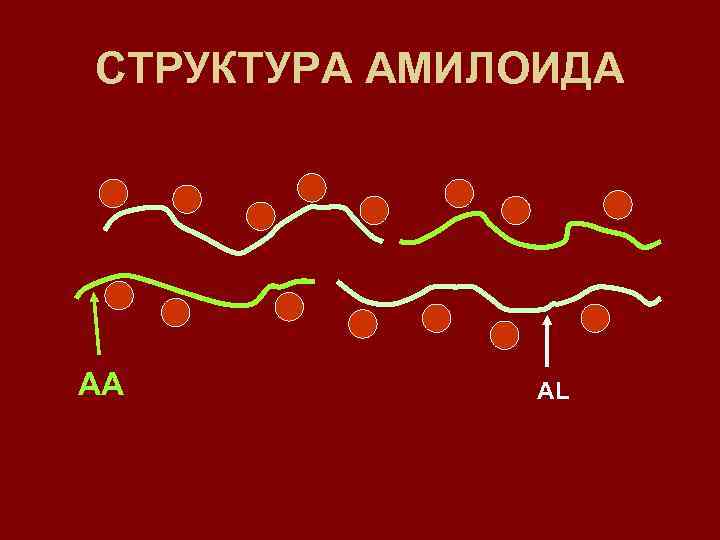 СТРУКТУРА АМИЛОИДА АА AL
СТРУКТУРА АМИЛОИДА АА AL
 РАЗЛИЧИЯ РОДОСЛОВНОЙ • АА ПРОДУКТ СИНТЕЗА РАЗРЕПРЕССИРОВАННОГО ПО РАЗНЫМ ПРИЧИНАМ КЛОНА АМИЛОИДОБЛАМТОВ - ВТОРИЧНЫЙ • AL – ПРОДУКТ СИНТЕЗА ВЛИМФОЦИТОВ - ИДИОПАТИЧЕСКИЙ
РАЗЛИЧИЯ РОДОСЛОВНОЙ • АА ПРОДУКТ СИНТЕЗА РАЗРЕПРЕССИРОВАННОГО ПО РАЗНЫМ ПРИЧИНАМ КЛОНА АМИЛОИДОБЛАМТОВ - ВТОРИЧНЫЙ • AL – ПРОДУКТ СИНТЕЗА ВЛИМФОЦИТОВ - ИДИОПАТИЧЕСКИЙ
 Классификация амилоидоза - Первичный / вторичный - Семейный (наследственный) / приобретенный нефропатический кардиопатический нейропатический - Системный (общий) / локальный
Классификация амилоидоза - Первичный / вторичный - Семейный (наследственный) / приобретенный нефропатический кардиопатический нейропатический - Системный (общий) / локальный
 Различия идиопатического и вторичного амилоидоза • Идиопатический – периколлагеново – поперечно-полосатая мускулатура, сердце, кожа, язык, полинейропатия, нефропатия • Вторичный – периретикулиново – печень, почки, селезенка
Различия идиопатического и вторичного амилоидоза • Идиопатический – периколлагеново – поперечно-полосатая мускулатура, сердце, кожа, язык, полинейропатия, нефропатия • Вторичный – периретикулиново – печень, почки, селезенка
 АА-АМИЛОИДОЗ
АА-АМИЛОИДОЗ
 Клинические стадии АА-амилоидоза (М. Л. Щерба, 1957 г. ) субклиническая протеинурическая отечно-гипотоническая азотемическая
Клинические стадии АА-амилоидоза (М. Л. Щерба, 1957 г. ) субклиническая протеинурическая отечно-гипотоническая азотемическая
 Клинические варианты АА–амилоидоза реактивный ( «вторичный» ) средиземноморская лихорадка (периодическая болезнь)
Клинические варианты АА–амилоидоза реактивный ( «вторичный» ) средиземноморская лихорадка (периодическая болезнь)
 Вторичный (реактивный) АА-амилоидоз Осложняет течение хронических воспалительных заболеваний Ревматоидный артрит (до 40% всех случаев амилоидоза) Бронхоэктатическая болезнь Остеомиелит Туберкулез Опухоли
Вторичный (реактивный) АА-амилоидоз Осложняет течение хронических воспалительных заболеваний Ревматоидный артрит (до 40% всех случаев амилоидоза) Бронхоэктатическая болезнь Остеомиелит Туберкулез Опухоли
 Вторичный (реактивный) ААамилоидоз Характеризуется высокой продукцией острофазового белка – SAA (стимулируется интерлейкином-1 активированных макрофагов), который в циркулирующих моноцитах–макрофагах деградирует до амилоидного белка АА.
Вторичный (реактивный) ААамилоидоз Характеризуется высокой продукцией острофазового белка – SAA (стимулируется интерлейкином-1 активированных макрофагов), который в циркулирующих моноцитах–макрофагах деградирует до амилоидного белка АА.
 Нефрологические аспекты АА-амилоидоза Клинические стадии – протеинурическая – нефротический синдром – азотемическая В большинстве случаев распознается на стадии нефротического синдрома в части случаев азотемия развивается без предшествующего нефротического синдрома
Нефрологические аспекты АА-амилоидоза Клинические стадии – протеинурическая – нефротический синдром – азотемическая В большинстве случаев распознается на стадии нефротического синдрома в части случаев азотемия развивается без предшествующего нефротического синдрома
 Диагностика АА-амилоидоза Амилоидоз – самая частая причина клинико-анатомического расхождения у больных гломерулонефропатиями, не подвергавшихся нефробиопсии. Амилоидоз достоверно диагностируется только по биопсионным данным (свето- и электронномикроскопический анализ, иммуногистохимия).
Диагностика АА-амилоидоза Амилоидоз – самая частая причина клинико-анатомического расхождения у больных гломерулонефропатиями, не подвергавшихся нефробиопсии. Амилоидоз достоверно диагностируется только по биопсионным данным (свето- и электронномикроскопический анализ, иммуногистохимия).
 Биопсионная диагностика АА–амилоидоза 1928 – печень (H. Waldenstrom) • 1947 – слизистая десны (I. J. Selikoff, E. H. Robitzek) • 1954 – почка (P. Iversen, C. Brun) • 1960 – слизистая прямой кишки (J. Gafni, E. Sohar) • 1971 – подкожножировая клетчатка (P. Westermark, B. Stenkvist) • Частота выявления нефропатических вариантов амилоидоза по данным биопсий: почка – 100%, кишка – 50– 80%, печень – 70– 80%, десна – 50%, жировая ткань – 30– 40%.
Биопсионная диагностика АА–амилоидоза 1928 – печень (H. Waldenstrom) • 1947 – слизистая десны (I. J. Selikoff, E. H. Robitzek) • 1954 – почка (P. Iversen, C. Brun) • 1960 – слизистая прямой кишки (J. Gafni, E. Sohar) • 1971 – подкожножировая клетчатка (P. Westermark, B. Stenkvist) • Частота выявления нефропатических вариантов амилоидоза по данным биопсий: почка – 100%, кишка – 50– 80%, печень – 70– 80%, десна – 50%, жировая ткань – 30– 40%.
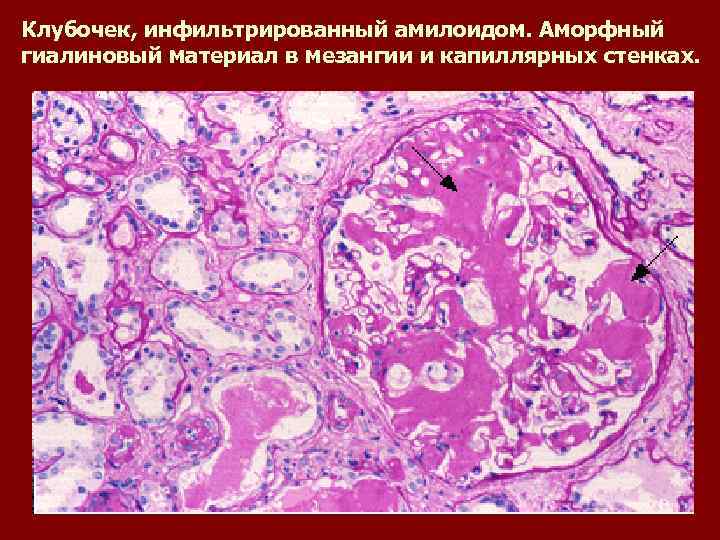 Клубочек, инфильтрированный амилоидом. Аморфный гиалиновый материал в мезангии и капиллярных стенках.
Клубочек, инфильтрированный амилоидом. Аморфный гиалиновый материал в мезангии и капиллярных стенках.
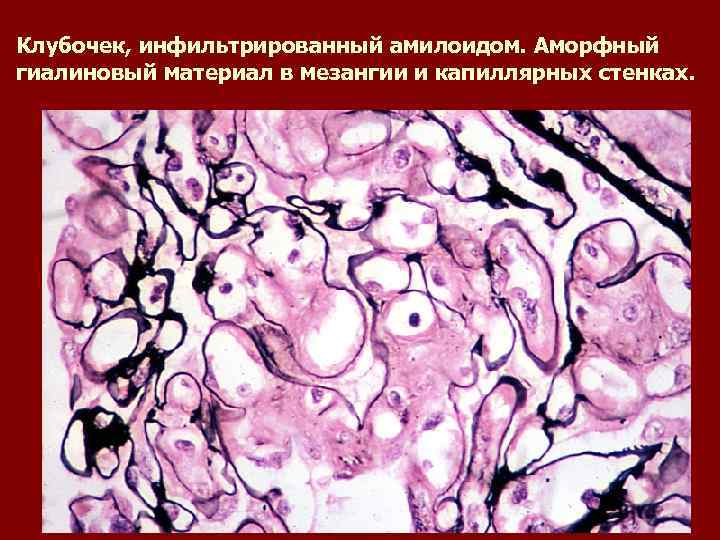 Клубочек, инфильтрированный амилоидом. Аморфный гиалиновый материал в мезангии и капиллярных стенках.
Клубочек, инфильтрированный амилоидом. Аморфный гиалиновый материал в мезангии и капиллярных стенках.
 Вторичный амилоидоз. Иммунофлуоресценция с АА-антисывороткой.
Вторичный амилоидоз. Иммунофлуоресценция с АА-антисывороткой.
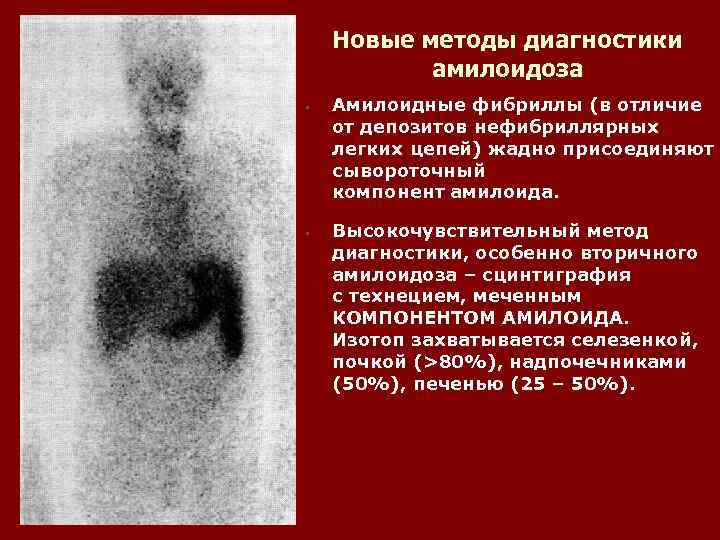 Новые методы диагностики амилоидоза • • Амилоидные фибриллы (в отличие от депозитов нефибриллярных легких цепей) жадно присоединяют сывороточный компонент амилоида. Высокочувствительный метод диагностики, особенно вторичного амилоидоза – сцинтиграфия с технецием, меченным КОМПОНЕНТОМ АМИЛОИДА. Изотоп захватывается селезенкой, почкой (>80%), надпочечниками (50%), печенью (25 – 50%).
Новые методы диагностики амилоидоза • • Амилоидные фибриллы (в отличие от депозитов нефибриллярных легких цепей) жадно присоединяют сывороточный компонент амилоида. Высокочувствительный метод диагностики, особенно вторичного амилоидоза – сцинтиграфия с технецием, меченным КОМПОНЕНТОМ АМИЛОИДА. Изотоп захватывается селезенкой, почкой (>80%), надпочечниками (50%), печенью (25 – 50%).
 Прогноз реактивного АА-амилоидоза Не подвергаемые лечению больные имеют высокую летальность вследствие терминальной ХПН, инфекций, сердечной недостаточности, перфорации кишечника, кровотечений из ЖКТ • Особому риску осложнений подвержены больные с высоким уровнем циркулирующего SAA • При ревматоидном артрите 4–летняя выживаемость составляет 60%, причина смерти в 40% – терминальной ХПН •
Прогноз реактивного АА-амилоидоза Не подвергаемые лечению больные имеют высокую летальность вследствие терминальной ХПН, инфекций, сердечной недостаточности, перфорации кишечника, кровотечений из ЖКТ • Особому риску осложнений подвержены больные с высоким уровнем циркулирующего SAA • При ревматоидном артрите 4–летняя выживаемость составляет 60%, причина смерти в 40% – терминальной ХПН •
 Лечение реактивного АА-амилоидоза Лечение основного заболевания, подавление воспалительного процесса • – – алкилирующие цитостатики при ревматоидном артрите, анкилозирующем спондилите, ювенильном хроническом артрите, болезни Крона антибиотики при хронических инфекциях
Лечение реактивного АА-амилоидоза Лечение основного заболевания, подавление воспалительного процесса • – – алкилирующие цитостатики при ревматоидном артрите, анкилозирующем спондилите, ювенильном хроническом артрите, болезни Крона антибиотики при хронических инфекциях
 Лечение реактивного АА амилоидоза Новая группа препаратов, влияющих на процесс образования фибриллярных белков • 4 -йодо-4 -дезоксидоксорубицин низкомолекулярные анионные сульфонаты или • • сульфаты применяются в эксперименте тербуталин, аминофиллин, брефелдин, влияющие на делецию SAA гена и тормозящие связывание SAA с рецепторами гликолизированных продуктов •
Лечение реактивного АА амилоидоза Новая группа препаратов, влияющих на процесс образования фибриллярных белков • 4 -йодо-4 -дезоксидоксорубицин низкомолекулярные анионные сульфонаты или • • сульфаты применяются в эксперименте тербуталин, аминофиллин, брефелдин, влияющие на делецию SAA гена и тормозящие связывание SAA с рецепторами гликолизированных продуктов •
 Глюкокортикоиды нередко усиливают развитие реактивного амилоидоза Могут применяться только для лечения основного заболевания с целью улучшения качества жизни больного
Глюкокортикоиды нередко усиливают развитие реактивного амилоидоза Могут применяться только для лечения основного заболевания с целью улучшения качества жизни больного
 Колхицин • • • in vitro блокирует образование амилоидусиливающего фактора, тормозит синтез и секрецию SAA эффективен в профилактике и лечении амилоидоза у больных средиземноморской лихорадкой в дозе 1, 5 – 2 мг/сут может привести к ремиссии нефротического синдрома БЕЗВРЕМЕННИК
Колхицин • • • in vitro блокирует образование амилоидусиливающего фактора, тормозит синтез и секрецию SAA эффективен в профилактике и лечении амилоидоза у больных средиземноморской лихорадкой в дозе 1, 5 – 2 мг/сут может привести к ремиссии нефротического синдрома БЕЗВРЕМЕННИК
 Семейная средиземноморская лихорадка Распространена в странах Ближнего Востока у арабов, турок, армян, евреев-сефардов (1: 500) Клиника: спорадические эпизоды острого воспаления брюшины, плевры, суставных сумок, реже перикарда, оболочки яичка • • У 25% больных – АА амилоидоз, являющийся основной причиной смерти
Семейная средиземноморская лихорадка Распространена в странах Ближнего Востока у арабов, турок, армян, евреев-сефардов (1: 500) Клиника: спорадические эпизоды острого воспаления брюшины, плевры, суставных сумок, реже перикарда, оболочки яичка • • У 25% больных – АА амилоидоз, являющийся основной причиной смерти
 Генетика периодической болезни механизм передачи – аутосомно-рецессивный ген, ответственный за развитие болезни (MEFV) расположен на короткой ветви 16 хромосомы и кодирует белок в 781 АК, который экспрессирует в цитоплазме клеток миелоидного ряда название белка – пирин (или «маренострин» ) у 80% больных имеются мутации пирина (694, 726)
Генетика периодической болезни механизм передачи – аутосомно-рецессивный ген, ответственный за развитие болезни (MEFV) расположен на короткой ветви 16 хромосомы и кодирует белок в 781 АК, который экспрессирует в цитоплазме клеток миелоидного ряда название белка – пирин (или «маренострин» ) у 80% больных имеются мутации пирина (694, 726)
 AL-амилоидоз
AL-амилоидоз
 AL-амилоидоз – основные клинические проявления • Начальные симптомы – утомляемость и похудание. • Амилоидоз сердца – застойная сердечная • Амилоидоз почек – протеинурия, нефротический • Неврологические симптомы – периферическая • Гепатомегалия – плотная печень, активности ЩФ Болезнь не распознается до признаков поражения почек или сердца. недостаточность, часто с быстрым началом, прогрессирующая синдром, снижение функции почек (иногда прогрессирующее), чаще без артериальной гипертензии (с гипотензией) сенсорная и автономная нейропатия
AL-амилоидоз – основные клинические проявления • Начальные симптомы – утомляемость и похудание. • Амилоидоз сердца – застойная сердечная • Амилоидоз почек – протеинурия, нефротический • Неврологические симптомы – периферическая • Гепатомегалия – плотная печень, активности ЩФ Болезнь не распознается до признаков поражения почек или сердца. недостаточность, часто с быстрым началом, прогрессирующая синдром, снижение функции почек (иногда прогрессирующее), чаще без артериальной гипертензии (с гипотензией) сенсорная и автономная нейропатия
 Кардиальные симптомы ALамилоидоза • • застойная сердечная недостаточность, часто с быстрым началом, прогрессирующая правожелудочковая недостаточность – повышение венозного давления, шум в третьей точке справа, периферические отеки, увеличение печени низкий вольтаж ЭКГ, признаки инфаркта миокарда в отсутствие ИБС Эхо. КГ – концентрическая гипертрофия левого (и правого) желудочка при нормальной (или уменьшенной) его полости, фракция выброса нормальна или уменьшена, диастолическая дисфункция !!! нарастание сердечной недостаточности при использовании блокаторов кальциевых каналов
Кардиальные симптомы ALамилоидоза • • застойная сердечная недостаточность, часто с быстрым началом, прогрессирующая правожелудочковая недостаточность – повышение венозного давления, шум в третьей точке справа, периферические отеки, увеличение печени низкий вольтаж ЭКГ, признаки инфаркта миокарда в отсутствие ИБС Эхо. КГ – концентрическая гипертрофия левого (и правого) желудочка при нормальной (или уменьшенной) его полости, фракция выброса нормальна или уменьшена, диастолическая дисфункция !!! нарастание сердечной недостаточности при использовании блокаторов кальциевых каналов
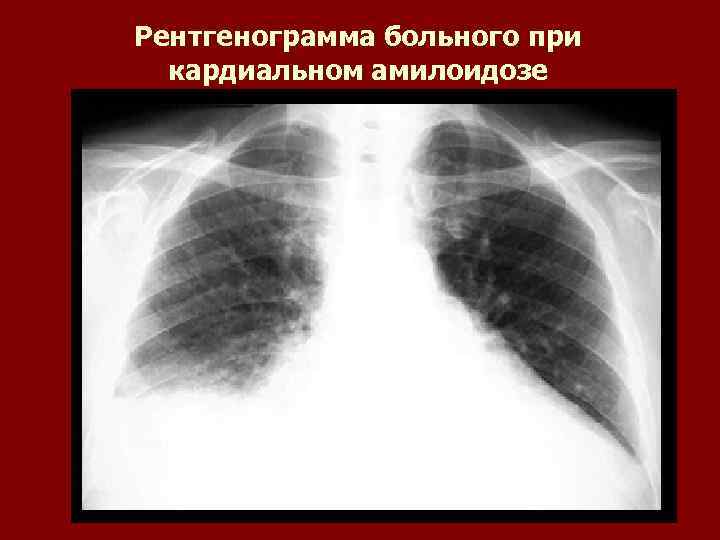 Рентгенограмма больного при кардиальном амилоидозе
Рентгенограмма больного при кардиальном амилоидозе
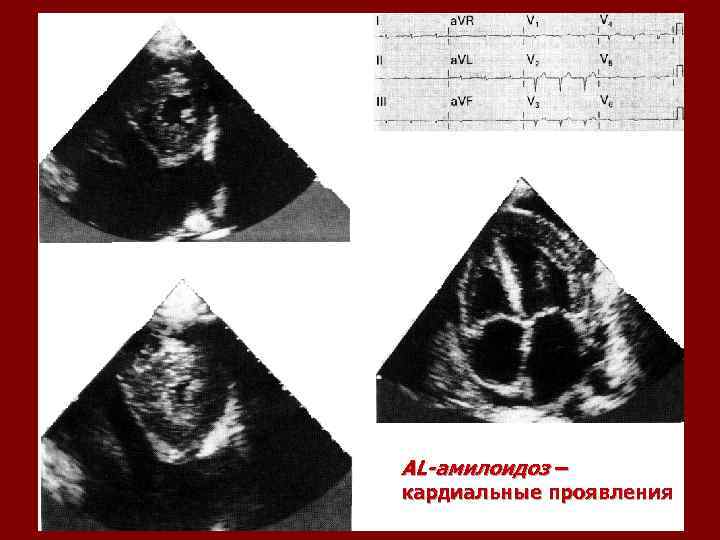 AL-амилоидоз – кардиальные проявления
AL-амилоидоз – кардиальные проявления
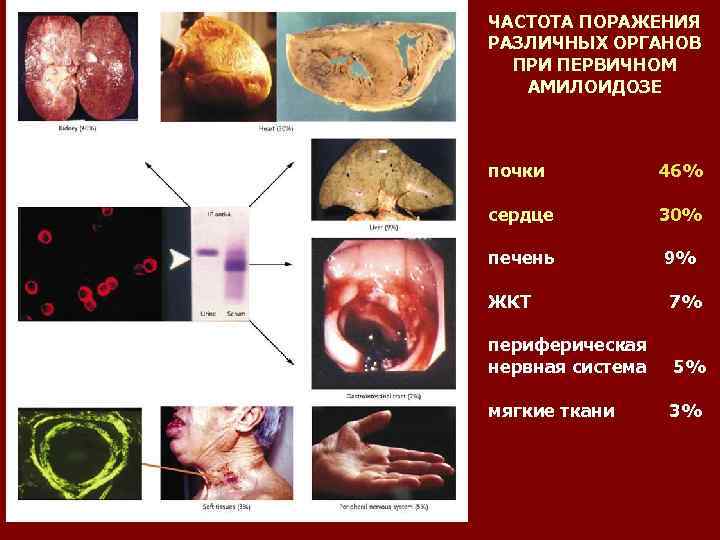 ЧАСТОТА ПОРАЖЕНИЯ РАЗЛИЧНЫХ ОРГАНОВ ПРИ ПЕРВИЧНОМ АМИЛОИДОЗЕ почки 46% сердце 30% печень 9% ЖКТ 7% периферическая нервная система 5% мягкие ткани 3%
ЧАСТОТА ПОРАЖЕНИЯ РАЗЛИЧНЫХ ОРГАНОВ ПРИ ПЕРВИЧНОМ АМИЛОИДОЗЕ почки 46% сердце 30% печень 9% ЖКТ 7% периферическая нервная система 5% мягкие ткани 3%
 Клинические проявления AL–амилоидоза , которые встречаются не у всех больных • • • Периорбитальные экхимозы (амилоидная инфильтрация сосудов) Макроглоссия (3– 20 %) – плотный, большой язык с отпечатками зубов Инфильтрация мягких тканей – подчелюстная опухоль, «ватные» плечи, дистрофия ногтей, алопеция, изменения голоса • ЖКТ – инфильтрация амилоидом, мальабсорбция, псевдообструкция • Спленомегалия (5%), гипоспленизм – тельца Howell-Jolly (24%). • Массивные кровотечения – (связывание амилоидом кальций– зависимых факторов свертывания – дефицит Х фактора) • Легочный амилоидоз – одышка, плевральный выпот • Гипоадренализм, гипотиреоидизм (10– 20%)
Клинические проявления AL–амилоидоза , которые встречаются не у всех больных • • • Периорбитальные экхимозы (амилоидная инфильтрация сосудов) Макроглоссия (3– 20 %) – плотный, большой язык с отпечатками зубов Инфильтрация мягких тканей – подчелюстная опухоль, «ватные» плечи, дистрофия ногтей, алопеция, изменения голоса • ЖКТ – инфильтрация амилоидом, мальабсорбция, псевдообструкция • Спленомегалия (5%), гипоспленизм – тельца Howell-Jolly (24%). • Массивные кровотечения – (связывание амилоидом кальций– зависимых факторов свертывания – дефицит Х фактора) • Легочный амилоидоз – одышка, плевральный выпот • Гипоадренализм, гипотиреоидизм (10– 20%)
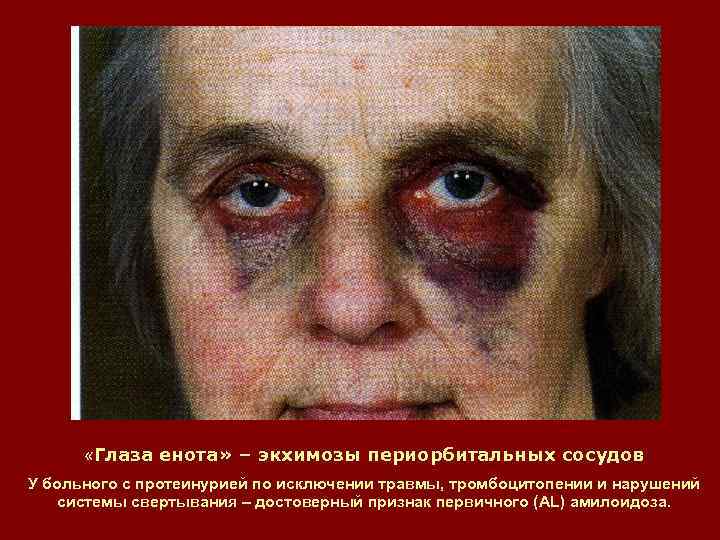 «Глаза енота» – экхимозы периорбитальных сосудов У больного с протеинурией по исключении травмы, тромбоцитопении и нарушений системы свертывания – достоверный признак первичного (AL) амилоидоза.
«Глаза енота» – экхимозы периорбитальных сосудов У больного с протеинурией по исключении травмы, тромбоцитопении и нарушений системы свертывания – достоверный признак первичного (AL) амилоидоза.
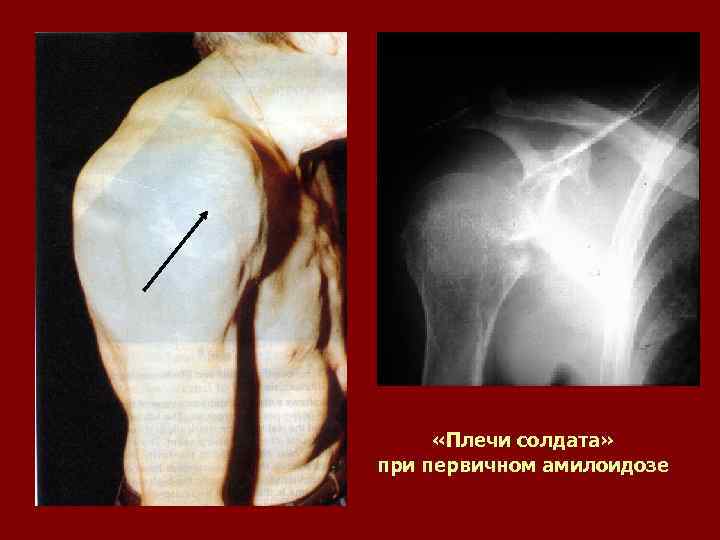 «Плечи солдата» при первичном амилоидозе
«Плечи солдата» при первичном амилоидозе
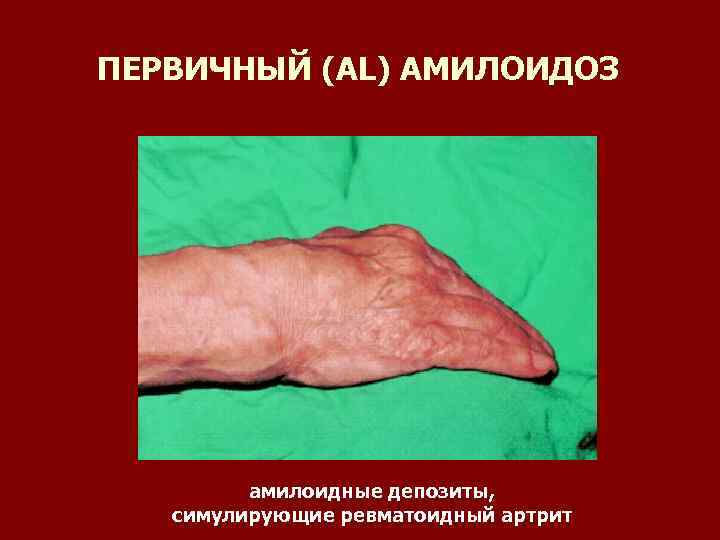 ПЕРВИЧНЫЙ (AL) АМИЛОИДОЗ амилоидные депозиты, симулирующие ревматоидный артрит
ПЕРВИЧНЫЙ (AL) АМИЛОИДОЗ амилоидные депозиты, симулирующие ревматоидный артрит
 Диагностика AL-амилоидоза • Биопсионное обнаружение амилоида Иммуногистохимическое обнаружение в амилоиде моноклональной легкой цепи • • Наличие моноклональной гаммапатии или плазмоклеточной дискразии (в т. ч. белка Бенс Джонса в моче) Увеличение плазматических клеток в пунктате костного мозга • Иммуногистохимическое обнаружение в костном мозге преобладания лимфоидных клеток, несущих какую-либо легкую цепь ( или ) • Резкое преобладание уровня одного из видов легких цепей в плазме или моче (в норме : = 1 : 2) • • Клинические симптомы AL-амилоидоза
Диагностика AL-амилоидоза • Биопсионное обнаружение амилоида Иммуногистохимическое обнаружение в амилоиде моноклональной легкой цепи • • Наличие моноклональной гаммапатии или плазмоклеточной дискразии (в т. ч. белка Бенс Джонса в моче) Увеличение плазматических клеток в пунктате костного мозга • Иммуногистохимическое обнаружение в костном мозге преобладания лимфоидных клеток, несущих какую-либо легкую цепь ( или ) • Резкое преобладание уровня одного из видов легких цепей в плазме или моче (в норме : = 1 : 2) • • Клинические симптомы AL-амилоидоза
 Дифференцирование АА- и AL-амилоидоза Характер основного заболевания • • Обнаружение моноклональной гаммапатии или белка Бенса-Джонса диагностирует первичный амилоидоз или миеломную болезнь ( 20% плазматических клеток при ИФ костного мозга) Обработка нефробиоптатов 5% перманганатом (чувствительный к нему АА затем не принимает окраску конго красным) Иммунохимические методы калия
Дифференцирование АА- и AL-амилоидоза Характер основного заболевания • • Обнаружение моноклональной гаммапатии или белка Бенса-Джонса диагностирует первичный амилоидоз или миеломную болезнь ( 20% плазматических клеток при ИФ костного мозга) Обработка нефробиоптатов 5% перманганатом (чувствительный к нему АА затем не принимает окраску конго красным) Иммунохимические методы калия
 Прогноз первичного AL–амилоидоза Средняя длительность жизни больных после установления диагноза: при кардиопатической форме – 6 мес. , при нефропатической форме – 21 мес.
Прогноз первичного AL–амилоидоза Средняя длительность жизни больных после установления диагноза: при кардиопатической форме – 6 мес. , при нефропатической форме – 21 мес.
 Прогноз первичного AL–амилоидоза Основная причина смерти – прогрессирующая кардиомиопатия с сердечной недостаточностью желудочковая аритмия Предикторы плохого прогноза сердечная недостаточность обморочные состояния при нагрузке или
Прогноз первичного AL–амилоидоза Основная причина смерти – прогрессирующая кардиомиопатия с сердечной недостаточностью желудочковая аритмия Предикторы плохого прогноза сердечная недостаточность обморочные состояния при нагрузке или
 Лечение первичного AL-амилоидоза – Иммунодепрессивная терапия по схемам миеломной болезни лечения Мелфалан 0, 15 мг/кг + преднизолон 0, 8 мг/кг по 7 дней каждые 4 -6 недель в течение 2 -3 лет VAD (винкристин, доксорубицин, дексаметазон) – – Элиминация плазмоклеточного клона пересадкой стволовых клеток с При кардиопатической форме нельзя применять блокаторы Са каналов
Лечение первичного AL-амилоидоза – Иммунодепрессивная терапия по схемам миеломной болезни лечения Мелфалан 0, 15 мг/кг + преднизолон 0, 8 мг/кг по 7 дней каждые 4 -6 недель в течение 2 -3 лет VAD (винкристин, доксорубицин, дексаметазон) – – Элиминация плазмоклеточного клона пересадкой стволовых клеток с При кардиопатической форме нельзя применять блокаторы Са каналов


