07 +Горячев ИВЛ в ней нов выс+.pptx
- Количество слайдов: 185

 НАШ САЙТ NSICU. RU Neuro Surgical Intensive Care Unit
НАШ САЙТ NSICU. RU Neuro Surgical Intensive Care Unit
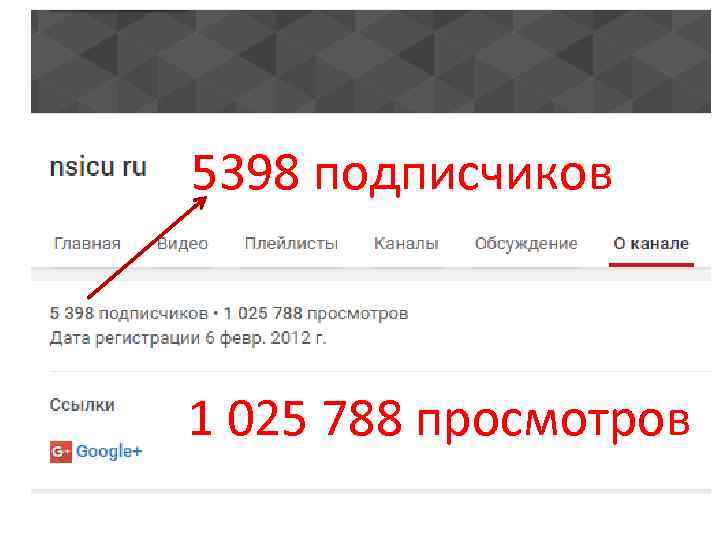 5398 подписчиков 1 025 788 просмотров
5398 подписчиков 1 025 788 просмотров
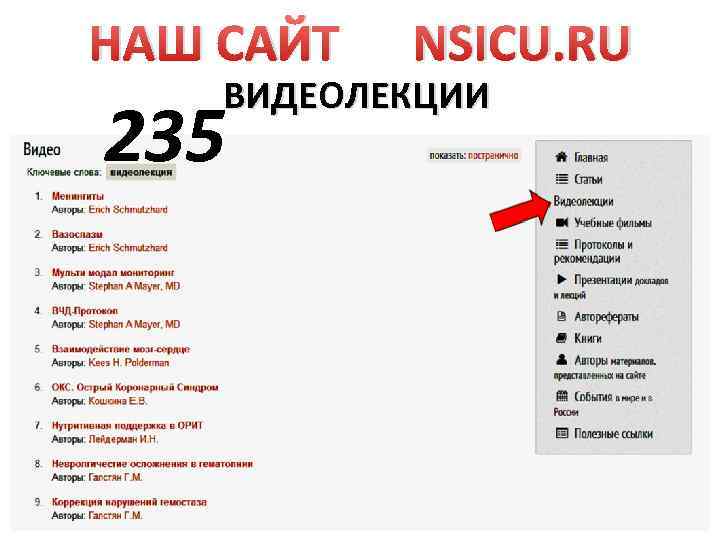 НАШ САЙТ NSICU. RU ВИДЕОЛЕКЦИИ 235
НАШ САЙТ NSICU. RU ВИДЕОЛЕКЦИИ 235
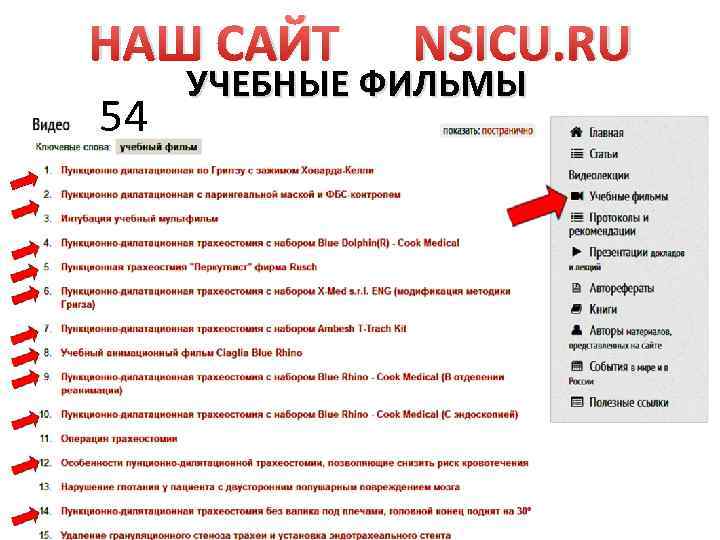 НАШ САЙТ 54 NSICU. RU УЧЕБНЫЕ ФИЛЬМЫ
НАШ САЙТ 54 NSICU. RU УЧЕБНЫЕ ФИЛЬМЫ
 NSICU. RU НИИ нейрохирургии им Н. Н. Бурденко Горячев А. С.
NSICU. RU НИИ нейрохирургии им Н. Н. Бурденко Горячев А. С.
 NSICU. RU Электронный адрес сайта, где Вы можете повторно прослушать эту лекцию
NSICU. RU Электронный адрес сайта, где Вы можете повторно прослушать эту лекцию
 Актуальность
Актуальность
 >20% пациентов на ИВЛ по неврологическим показаниям Am. J. Respir. Crit. Care Med. , Volume 161, Number 5, May 2000, 1450 -1458
>20% пациентов на ИВЛ по неврологическим показаниям Am. J. Respir. Crit. Care Med. , Volume 161, Number 5, May 2000, 1450 -1458
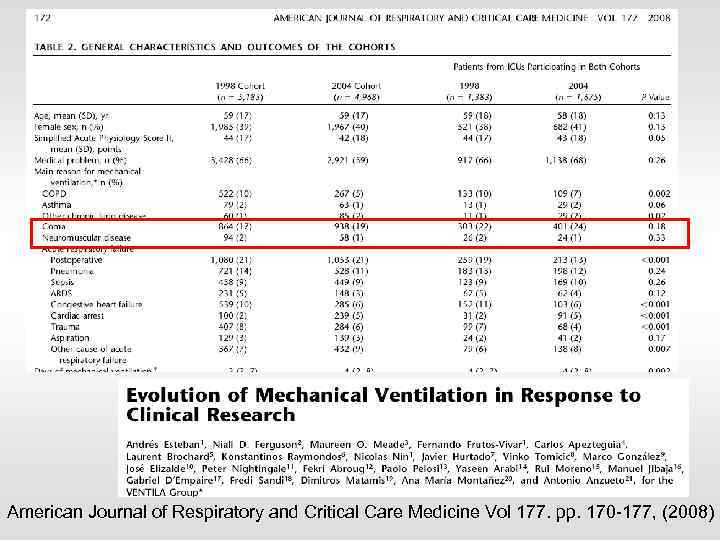 American Journal of Respiratory and Critical Care Medicine Vol 177. pp. 170 -177, (2008)
American Journal of Respiratory and Critical Care Medicine Vol 177. pp. 170 -177, (2008)
 2011
2011
 2011 актуальность: каждый 5 п-т на ИВЛ (20%) смертность выше
2011 актуальность: каждый 5 п-т на ИВЛ (20%) смертность выше

 взаимодействие мозг-легкие
взаимодействие мозг-легкие
 Литература: 172 источника
Литература: 172 источника
 ая ть нн ос га чн ор то ли та по ос ед н
ая ть нн ос га чн ор то ли та по ос ед н



 1983 г Любовь Михайловна Попова
1983 г Любовь Михайловна Попова


 длительность ИВЛ > 10 лет 1 б-й > 23 лет 1983 г Любовь Михайловна Попова
длительность ИВЛ > 10 лет 1 б-й > 23 лет 1983 г Любовь Михайловна Попова
 ИВЛ в нейрореанимации • Часть первая – ПОКАЗАНИЯ • Часть вторая – ОСОБЕННОСТИ
ИВЛ в нейрореанимации • Часть первая – ПОКАЗАНИЯ • Часть вторая – ОСОБЕННОСТИ
 Гипоксия одна из главных причин формирования вторичных повреждений мозга
Гипоксия одна из главных причин формирования вторичных повреждений мозга
 Гипоксия одна из главных причин формирования вторичных повреждений мозга Эффективная борьба с гипоксией мозга улучшает результаты лечения неврологических заболеваний
Гипоксия одна из главных причин формирования вторичных повреждений мозга Эффективная борьба с гипоксией мозга улучшает результаты лечения неврологических заболеваний
 Гипоксия одна из главных причин формирования вторичных повреждений мозга Нарушение кровоснабжения мозга Низкое содержание кислорода в крови
Гипоксия одна из главных причин формирования вторичных повреждений мозга Нарушение кровоснабжения мозга Низкое содержание кислорода в крови
 Гипоксия одна из главных причин формирования вторичных повреждений мозга Нарушение кровоснабжения мозга Низкое содержание кислорода в крови • анемия • гипоксемия
Гипоксия одна из главных причин формирования вторичных повреждений мозга Нарушение кровоснабжения мозга Низкое содержание кислорода в крови • анемия • гипоксемия
 Гипоксия одна из главных причин формирования вторичных повреждений мозга Нарушение кровоснабжения мозга Низкое содержание кислорода в крови • анемия • гипоксемия ИВЛ
Гипоксия одна из главных причин формирования вторичных повреждений мозга Нарушение кровоснабжения мозга Низкое содержание кислорода в крови • анемия • гипоксемия ИВЛ
 я с Гипоксия одна из главных т е причин формирования я O 2 л a в S мозга вторичных повреждений я о и р п O 2 я P мозга и Нарушение кровоснабжения м м е е с Низкое содержание кислорода в крови и к н о • п анемия е ж и и Г • гипоксемия н ИВЛ с
я с Гипоксия одна из главных т е причин формирования я O 2 л a в S мозга вторичных повреждений я о и р п O 2 я P мозга и Нарушение кровоснабжения м м е е с Низкое содержание кислорода в крови и к н о • п анемия е ж и и Г • гипоксемия н ИВЛ с
 Гипоксемия – нарушение оксигенации крови • Гиповентиляция • Нарушение диффузии • Нарушение вентиляционно – перфузионных отношений V/Q
Гипоксемия – нарушение оксигенации крови • Гиповентиляция • Нарушение диффузии • Нарушение вентиляционно – перфузионных отношений V/Q
 Гиповентиляция Синдром, для борьбы с которым, создавались аппараты ИВЛ
Гиповентиляция Синдром, для борьбы с которым, создавались аппараты ИВЛ
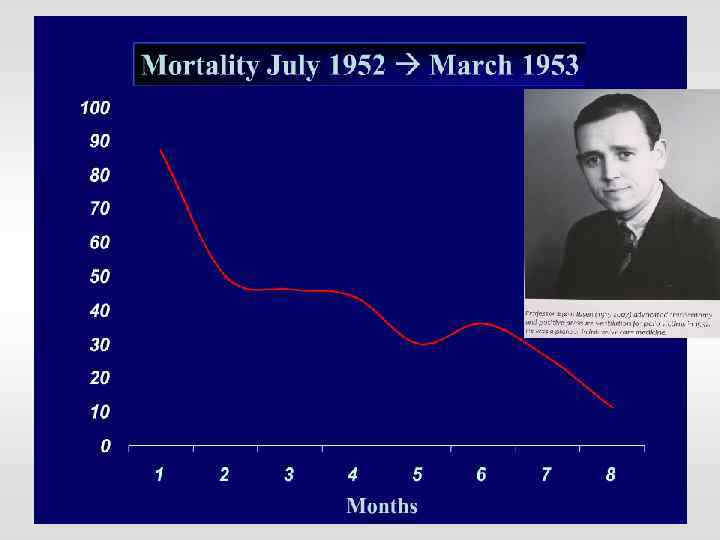
 Bjørn Aage Ibsen 1915 -2007 1952 г. Копенгаген эпидемия полиомиелита Девочка Виви 12 лет парез дыхательной мускулатуры – гиповентиляция – – ИВЛ Добровольцы студенты «ENGSTREM» - «железный студент» рождение нашей специальности
Bjørn Aage Ibsen 1915 -2007 1952 г. Копенгаген эпидемия полиомиелита Девочка Виви 12 лет парез дыхательной мускулатуры – гиповентиляция – – ИВЛ Добровольцы студенты «ENGSTREM» - «железный студент» рождение нашей специальности
 «железный студент»
«железный студент»
 Гипоксемия – нарушение оксигенации крови • Гиповентиляция • Нарушение диффузии Причины гиповентиляции • Нарушение вентиляционно – 1. Угнетение сознания 2. Повреждения ЦНС перфузионных отношений 3. Нарушение нервно-мышечной проводимости 4. Утомление 5. Высокая цена дыхания 6. Ригидная или травмированная грудная клетка 7. Высокое внутрибрюшное давление (ACS) 8. Ожирение
Гипоксемия – нарушение оксигенации крови • Гиповентиляция • Нарушение диффузии Причины гиповентиляции • Нарушение вентиляционно – 1. Угнетение сознания 2. Повреждения ЦНС перфузионных отношений 3. Нарушение нервно-мышечной проводимости 4. Утомление 5. Высокая цена дыхания 6. Ригидная или травмированная грудная клетка 7. Высокое внутрибрюшное давление (ACS) 8. Ожирение
 Гипоксемия – нарушение оксигенации крови • Гиповентиляция • Нарушение диффузии • Нарушение вентиляционно – диффузии Причины нарушения перфузионных отношений 1. Отек легких 2. Заболевания приводящие к пролиферации соединительной ткани • профзаболевания • исходы острых воспалительных заболеваний • хронические воспалительные заболевания
Гипоксемия – нарушение оксигенации крови • Гиповентиляция • Нарушение диффузии • Нарушение вентиляционно – диффузии Причины нарушения перфузионных отношений 1. Отек легких 2. Заболевания приводящие к пролиферации соединительной ткани • профзаболевания • исходы острых воспалительных заболеваний • хронические воспалительные заболевания
 Гипоксемия – нарушение оксигенации крови Причины нарушения V/Q 1. ОРДС 2. Обструктивные заболевания 3. Локальное нарушение вентиляции • ателектаз Гиповентиляцияпневмоторакс • • гидроторакс Нарушение диффузии • • • Нарушение вентиляционно – перфузионных отношений V/Q
Гипоксемия – нарушение оксигенации крови Причины нарушения V/Q 1. ОРДС 2. Обструктивные заболевания 3. Локальное нарушение вентиляции • ателектаз Гиповентиляцияпневмоторакс • • гидроторакс Нарушение диффузии • • • Нарушение вентиляционно – перфузионных отношений V/Q
 Гипоксемия – нарушение оксигенации крови Причины нарушения V/Q 1. ОРДС, ОПЛ 2. Обструктивные заболевания 3. Локальное нарушение вентиляции • ателектаз Гиповентиляцияпневмоторакс • • гидроторакс Нарушение диффузии • • • Нарушение вентиляционно – Это причины гипоксемии и дыхательной недостаточности, перфузионных отношений V/Q ИВЛ но, не показания для
Гипоксемия – нарушение оксигенации крови Причины нарушения V/Q 1. ОРДС, ОПЛ 2. Обструктивные заболевания 3. Локальное нарушение вентиляции • ателектаз Гиповентиляцияпневмоторакс • • гидроторакс Нарушение диффузии • • • Нарушение вентиляционно – Это причины гипоксемии и дыхательной недостаточности, перфузионных отношений V/Q ИВЛ но, не показания для
 Специфические показания для ИВЛ в нейрореанимации • Повреждение ствола мозга • Повреждение спинного мозга на шейном уровне • Нарушение нейро-мышечной проводимости • Угнетение сознания ШКГ< 9 • Профилактическая ИВЛ
Специфические показания для ИВЛ в нейрореанимации • Повреждение ствола мозга • Повреждение спинного мозга на шейном уровне • Нарушение нейро-мышечной проводимости • Угнетение сознания ШКГ< 9 • Профилактическая ИВЛ
 Показания для ИВЛ в нейрореанимации • Повреждение ствола мозга • Повреждение спинного мозга на Реаниматолог шейном уровне не должен • Нарушение нейро-мышечной опаздывать! проводимости • Угнетение сознания ШКГ< 9 • Профилактическая ИВЛ
Показания для ИВЛ в нейрореанимации • Повреждение ствола мозга • Повреждение спинного мозга на Реаниматолог шейном уровне не должен • Нарушение нейро-мышечной опаздывать! проводимости • Угнетение сознания ШКГ< 9 • Профилактическая ИВЛ
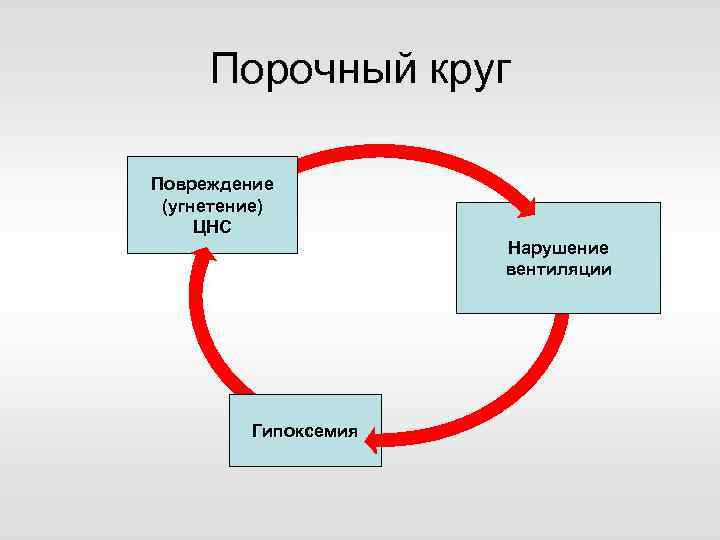 Порочный круг Повреждение (угнетение) ЦНС Гипоксемия Нарушение вентиляции
Порочный круг Повреждение (угнетение) ЦНС Гипоксемия Нарушение вентиляции
 Профилактическая ИВЛ Наркоз как модель профилактической ИВЛ на фоне угнетения ЦНС
Профилактическая ИВЛ Наркоз как модель профилактической ИВЛ на фоне угнетения ЦНС
 Профилактическая ИВЛ • Мировой опыт лечения ЧМТ и осмысление результатов лечения Угнетение сознания ШКГ< 9 • Здравый смысл Если у пациента с повреждением ЦНС и нормальной респираторной системой сформировалась дыхательная недостаточность – мы опоздали с ИВЛ
Профилактическая ИВЛ • Мировой опыт лечения ЧМТ и осмысление результатов лечения Угнетение сознания ШКГ< 9 • Здравый смысл Если у пациента с повреждением ЦНС и нормальной респираторной системой сформировалась дыхательная недостаточность – мы опоздали с ИВЛ
 Профилактическая ИВЛ • Угнетение сознания ШКГ< 9 • Отрицательная динамика в неврологическом статусе • Неустойчивый неврологический статус • Необходимость глубокой седации • Хирургические вмешательства и длительные исследования
Профилактическая ИВЛ • Угнетение сознания ШКГ< 9 • Отрицательная динамика в неврологическом статусе • Неустойчивый неврологический статус • Необходимость глубокой седации • Хирургические вмешательства и длительные исследования
 Профилактическая ИВЛ «Анестезиология и Реаниматология» 2010 г. № 4 стр. 42 -50 и NSICU. RU Шкала оценки тяжести дыхательной недостаточности у нейрохирургических пациентов. Попугаев КА, Савин ИА, Горячев АС, Соколова ЕЮ, Ошоров АВ, Полупан АА, Сычев АА, Табасаранский ТФ.
Профилактическая ИВЛ «Анестезиология и Реаниматология» 2010 г. № 4 стр. 42 -50 и NSICU. RU Шкала оценки тяжести дыхательной недостаточности у нейрохирургических пациентов. Попугаев КА, Савин ИА, Горячев АС, Соколова ЕЮ, Ошоров АВ, Полупан АА, Сычев АА, Табасаранский ТФ.
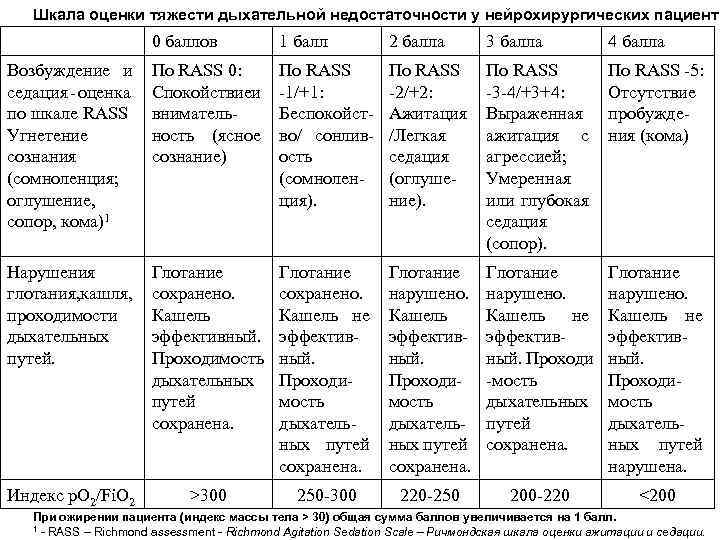 Шкала оценки тяжести дыхательной недостаточности у нейрохирургических пациенто 0 баллов 1 балл 2 балла 3 балла 4 балла Возбуждение и седация - оценка по шкале RASS Угнетение сознания (сомноленция; оглушение, сопор, кома)1 По RASS 0: Спокойствиеи внимательность (ясное сознание) По RASS -1/+1: Беспокойство/ сонливость (сомноленция). По RASS -2/+2: Ажитация /Легкая седация (оглушение). По RASS -3 -4/+3+4: Выраженная ажитация с агрессией; Умеренная или глубокая седация (сопор). По RASS -5: Отсутствие пробуждения (кома) Нарушения глотания, кашля, проходимости дыхательных путей. Глотание сохранено. Кашель эффективный. Проходимость дыхательных путей сохранена. Глотание сохранено. Кашель не эффективный. Проходимость дыхательных путей сохранена. Глотание нарушено. Кашель не эффективный. Проходи -мость дыхательных путей сохранена. Глотание нарушено. Кашель не эффективный. Проходимость дыхательных путей нарушена. Индекс p. O 2/Fi. O 2 >300 250 -300 220 -250 200 -220 <200 При ожирении пациента (индекс массы тела > 30) общая сумма баллов увеличивается на 1 балл. 1 - RASS – Richmond assessment - Richmond Agitation Sedation Scale – Ричмондская шкала оценки ажитации и седации.
Шкала оценки тяжести дыхательной недостаточности у нейрохирургических пациенто 0 баллов 1 балл 2 балла 3 балла 4 балла Возбуждение и седация - оценка по шкале RASS Угнетение сознания (сомноленция; оглушение, сопор, кома)1 По RASS 0: Спокойствиеи внимательность (ясное сознание) По RASS -1/+1: Беспокойство/ сонливость (сомноленция). По RASS -2/+2: Ажитация /Легкая седация (оглушение). По RASS -3 -4/+3+4: Выраженная ажитация с агрессией; Умеренная или глубокая седация (сопор). По RASS -5: Отсутствие пробуждения (кома) Нарушения глотания, кашля, проходимости дыхательных путей. Глотание сохранено. Кашель эффективный. Проходимость дыхательных путей сохранена. Глотание сохранено. Кашель не эффективный. Проходимость дыхательных путей сохранена. Глотание нарушено. Кашель не эффективный. Проходи -мость дыхательных путей сохранена. Глотание нарушено. Кашель не эффективный. Проходимость дыхательных путей нарушена. Индекс p. O 2/Fi. O 2 >300 250 -300 220 -250 200 -220 <200 При ожирении пациента (индекс массы тела > 30) общая сумма баллов увеличивается на 1 балл. 1 - RASS – Richmond assessment - Richmond Agitation Sedation Scale – Ричмондская шкала оценки ажитации и седации.
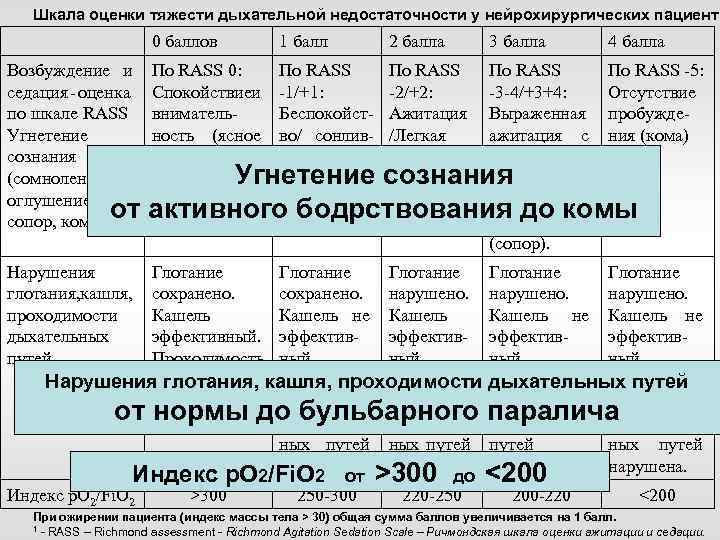 Шкала оценки тяжести дыхательной недостаточности у нейрохирургических пациенто 0 баллов Возбуждение и седация - оценка по шкале RASS Угнетение сознания (сомноленция; оглушение, от сопор, кома)1 1 балл По RASS 0: Спокойствиеи внимательность (ясное сознание) 2 балла 3 балла 4 балла По RASS -1/+1: Беспокойство/ сонливость (сомнолен. Угнетение ция). активного По RASS -5: -2/+2: -3 -4/+3+4: Отсутствие Ажитация Выраженная пробужде/Легкая ажитация с ния (кома) седация агрессией; (оглуше. Умеренная сознания ние). или глубокая бодрствования до комы седация (сопор). Нарушения глотания, кашля, проходимости дыхательных путей. Глотание Глотание сохранено. нарушено. Кашель не Кашель не эффективный. эффектив- эффектив. Проходимость ный. дыхательных Проходи- Проходи. Нарушения глотания, кашля, проходимости дыхательных путей мость от сохранена. до бульбарного паралича нормы дыхатель- дыхательных путей сохранена. нарушена. Индекс p. O 2/Fi. O 2 от >300 до <200 Индекс p. O 2/Fi. O 2 >300 250 -300 220 -250 200 -220 <200 При ожирении пациента (индекс массы тела > 30) общая сумма баллов увеличивается на 1 балл. 1 - RASS – Richmond assessment - Richmond Agitation Sedation Scale – Ричмондская шкала оценки ажитации и седации.
Шкала оценки тяжести дыхательной недостаточности у нейрохирургических пациенто 0 баллов Возбуждение и седация - оценка по шкале RASS Угнетение сознания (сомноленция; оглушение, от сопор, кома)1 1 балл По RASS 0: Спокойствиеи внимательность (ясное сознание) 2 балла 3 балла 4 балла По RASS -1/+1: Беспокойство/ сонливость (сомнолен. Угнетение ция). активного По RASS -5: -2/+2: -3 -4/+3+4: Отсутствие Ажитация Выраженная пробужде/Легкая ажитация с ния (кома) седация агрессией; (оглуше. Умеренная сознания ние). или глубокая бодрствования до комы седация (сопор). Нарушения глотания, кашля, проходимости дыхательных путей. Глотание Глотание сохранено. нарушено. Кашель не Кашель не эффективный. эффектив- эффектив. Проходимость ный. дыхательных Проходи- Проходи. Нарушения глотания, кашля, проходимости дыхательных путей мость от сохранена. до бульбарного паралича нормы дыхатель- дыхательных путей сохранена. нарушена. Индекс p. O 2/Fi. O 2 от >300 до <200 Индекс p. O 2/Fi. O 2 >300 250 -300 220 -250 200 -220 <200 При ожирении пациента (индекс массы тела > 30) общая сумма баллов увеличивается на 1 балл. 1 - RASS – Richmond assessment - Richmond Agitation Sedation Scale – Ричмондская шкала оценки ажитации и седации.
 www. far. org. ru/guides Рекомендации ФАР ОДН при повреждении мозга (острой церебральной недостаточностью)
www. far. org. ru/guides Рекомендации ФАР ОДН при повреждении мозга (острой церебральной недостаточностью)
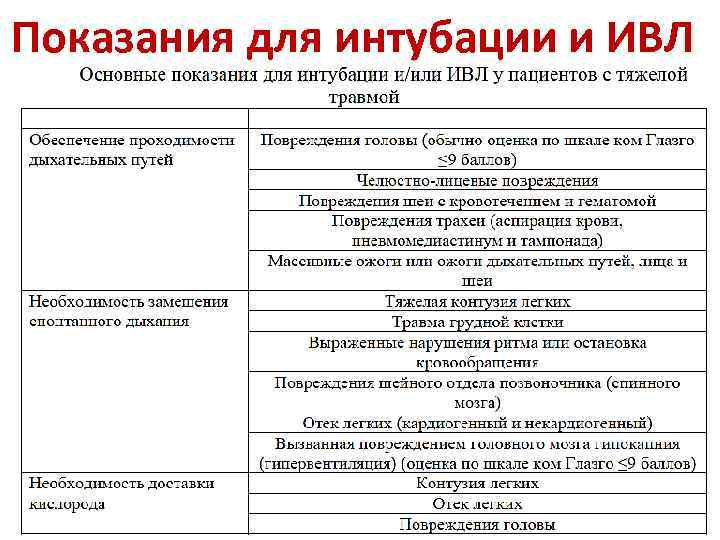 Показания для интубации и ИВЛ
Показания для интубации и ИВЛ
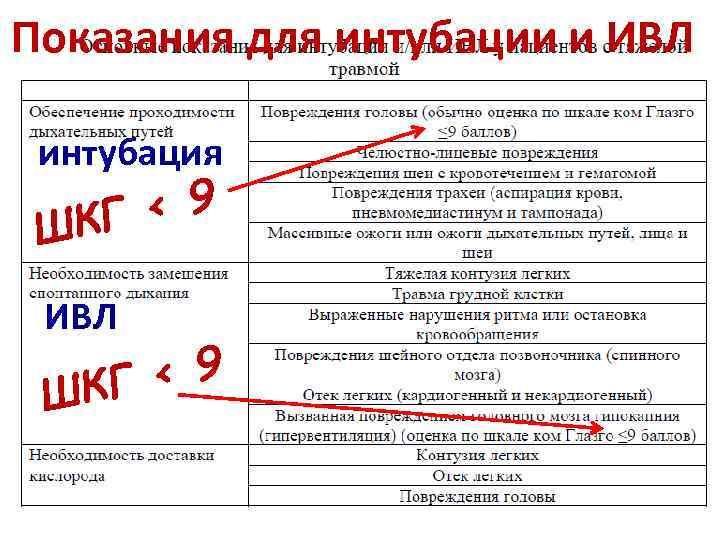 Показания для интубации и ИВЛ интубация < 9 ШКГ ИВЛ < 9 КГ Ш
Показания для интубации и ИВЛ интубация < 9 ШКГ ИВЛ < 9 КГ Ш
 ИВЛ в нейрореанимации • Часть первая – ПОКАЗАНИЯ • Часть вторая – ОСОБЕННОСТИ
ИВЛ в нейрореанимации • Часть первая – ПОКАЗАНИЯ • Часть вторая – ОСОБЕННОСТИ
 Особенности ИВЛ в нейрореанимации • • • Оксигенация крови Нормокапния Давление в грудной клетке Седация и режимы ИВЛ ЧМТ и ОРДС Использование гипервентиляции
Особенности ИВЛ в нейрореанимации • • • Оксигенация крови Нормокапния Давление в грудной клетке Седация и режимы ИВЛ ЧМТ и ОРДС Использование гипервентиляции
 ИВЛ в нейрореанимации • • Оксигенация крови Нормокапния Давление в грудной клетке Седация и режимы ИВЛ HYPOXEMIA C. Level III Оксигенацию следует мониторировать, а гипоксии не допускать (Pa. O 2 > 60 mm Hg или Sa. O 2>90%)
ИВЛ в нейрореанимации • • Оксигенация крови Нормокапния Давление в грудной клетке Седация и режимы ИВЛ HYPOXEMIA C. Level III Оксигенацию следует мониторировать, а гипоксии не допускать (Pa. O 2 > 60 mm Hg или Sa. O 2>90%)
 ИВЛ в нейрореанимации • • Оксигенация крови Нормокапния Давление в грудной клетке Седация и режимы ИВЛ ЗАЧЕМ?
ИВЛ в нейрореанимации • • Оксигенация крови Нормокапния Давление в грудной клетке Седация и режимы ИВЛ ЗАЧЕМ?
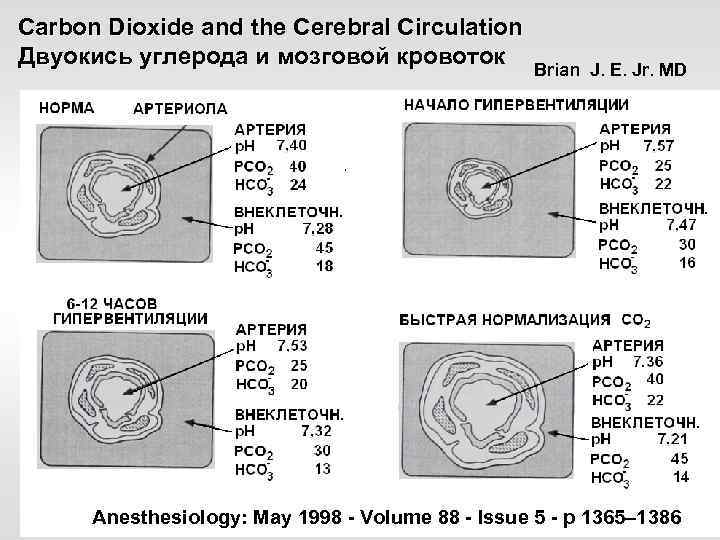 Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
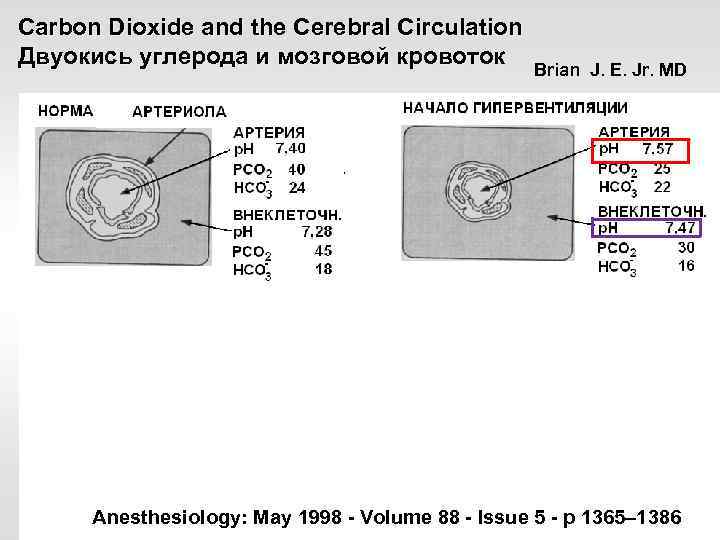 Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
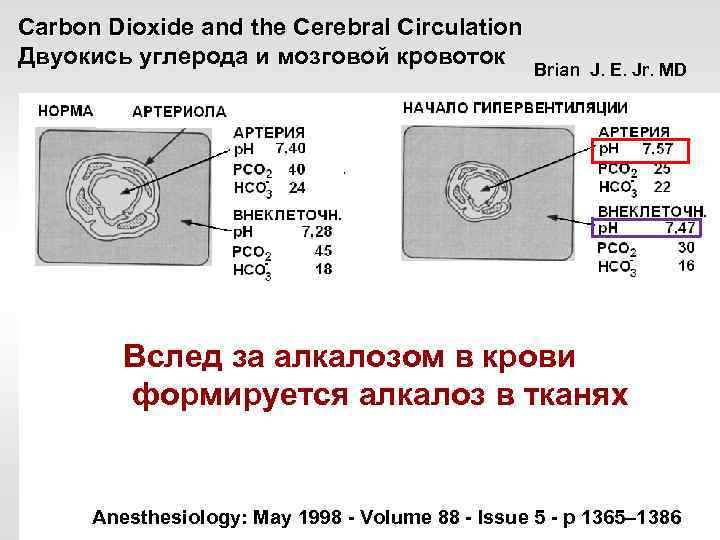 Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD Вслед за алкалозом в крови формируется алкалоз в тканях Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD Вслед за алкалозом в крови формируется алкалоз в тканях Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
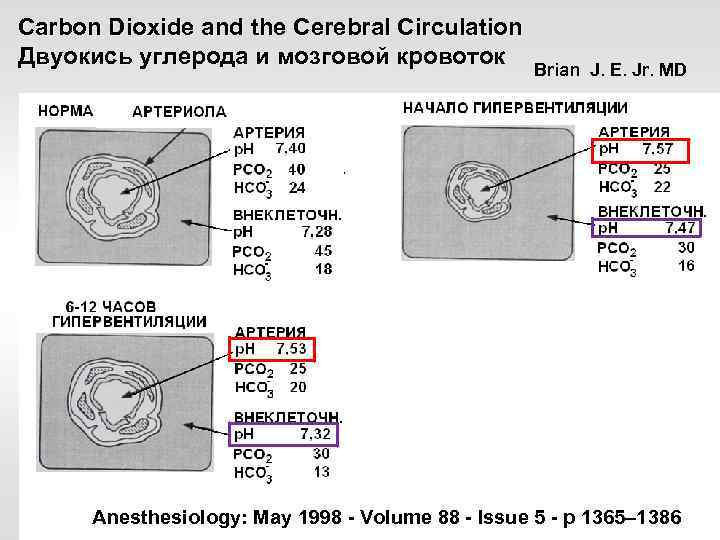 Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
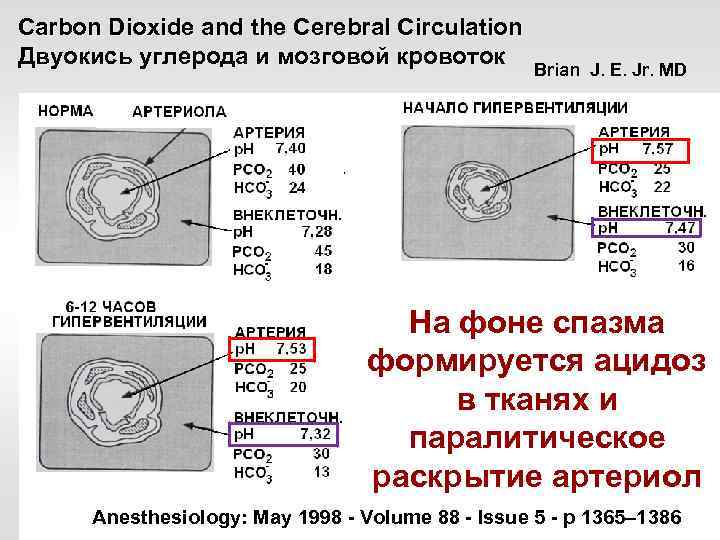 Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD На фоне спазма формируется ацидоз в тканях и паралитическое раскрытие артериол Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD На фоне спазма формируется ацидоз в тканях и паралитическое раскрытие артериол Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
 Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
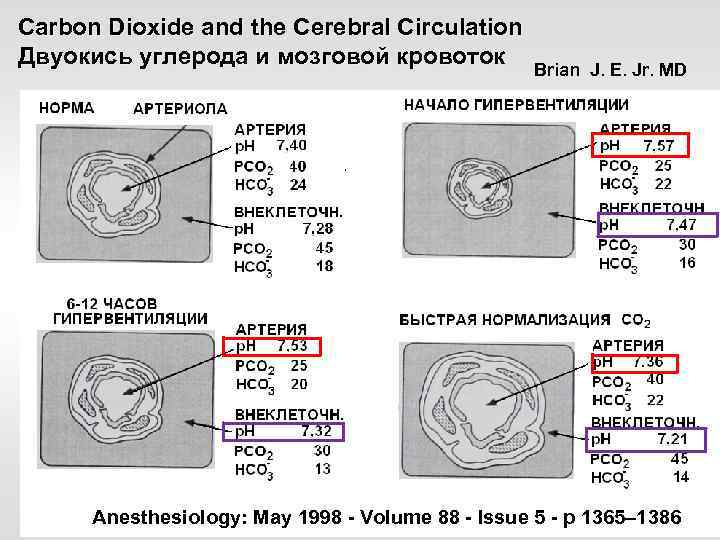
 Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD После возникшего на фоне спазма ацидоза в тканях, нормализация РСО 2 усиливает паралитическое раскрытие артериол, а ацидоз длительно сохраняется Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
Carbon Dioxide and the Cerebral Circulation Двуокись углерода и мозговой кровоток Brian J. E. Jr. MD После возникшего на фоне спазма ацидоза в тканях, нормализация РСО 2 усиливает паралитическое раскрытие артериол, а ацидоз длительно сохраняется Anesthesiology: May 1998 - Volume 88 - Issue 5 - p 1365– 1386
 гипервентиляция
гипервентиляция
 гипервентиляция алкалоз
гипервентиляция алкалоз
 гипервентиляция алкалоз вазоспазм
гипервентиляция алкалоз вазоспазм
 гипервентиляция алкалоз вазоспазм ацидоз
гипервентиляция алкалоз вазоспазм ацидоз
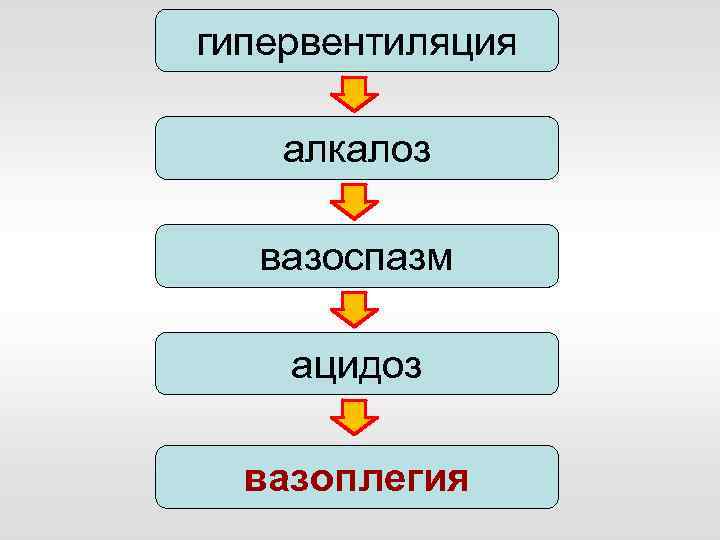 гипервентиляция алкалоз вазоспазм ацидоз вазоплегия
гипервентиляция алкалоз вазоспазм ацидоз вазоплегия
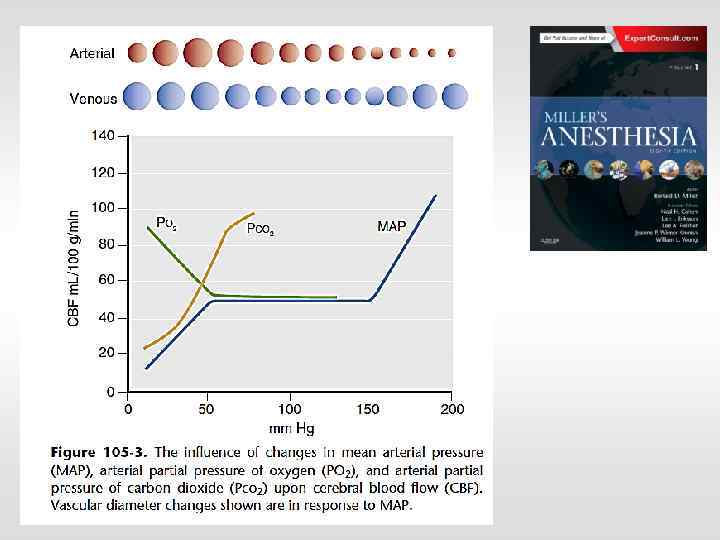
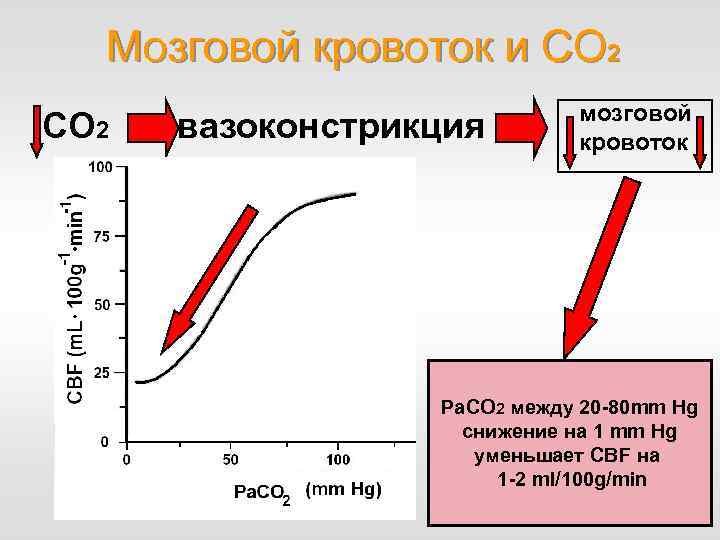 Мозговой кровоток и СО 2 вазоконстрикция мозговой кровоток Ра. CО 2 между 20 -80 mm Hg снижение на 1 mm Hg уменьшает CBF на 1 -2 ml/100 g/min
Мозговой кровоток и СО 2 вазоконстрикция мозговой кровоток Ра. CО 2 между 20 -80 mm Hg снижение на 1 mm Hg уменьшает CBF на 1 -2 ml/100 g/min
 Мозговой кровоток – 50 -60 мл/100 г/мин Мозг – 2% массы тела 15 -20% МОК 18 -20% от общего потребления О 2
Мозговой кровоток – 50 -60 мл/100 г/мин Мозг – 2% массы тела 15 -20% МОК 18 -20% от общего потребления О 2
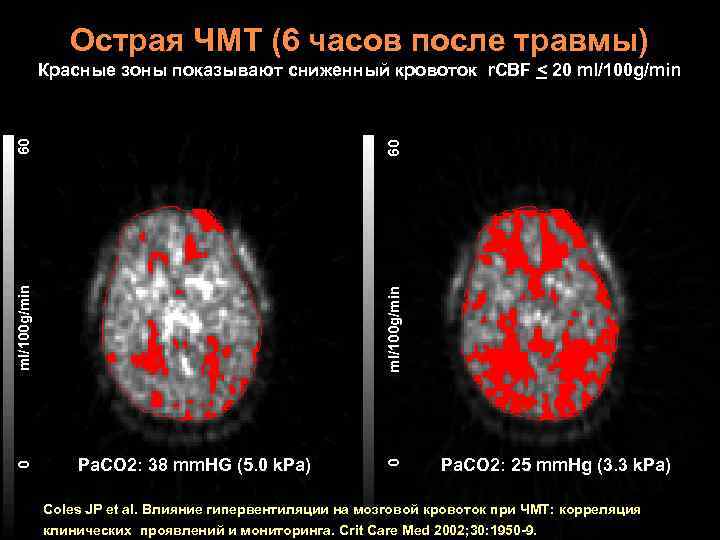 Острая ЧМТ (6 часов после травмы) ml/100 g/min Pa. CO 2: 38 mm. HG (5. 0 k. Pa) 0 0 ml/100 g/min 60 60 Красные зоны показывают сниженный кровоток r. CBF < 20 ml/100 g/min Pa. CO 2: 25 mm. Hg (3. 3 k. Pa) Coles JP et al. Влияние гипервентиляции на мозговой кровоток при ЧМТ: корреляция клинических проявлений и мониторинга. Crit Care Med 2002; 30: 1950 -9.
Острая ЧМТ (6 часов после травмы) ml/100 g/min Pa. CO 2: 38 mm. HG (5. 0 k. Pa) 0 0 ml/100 g/min 60 60 Красные зоны показывают сниженный кровоток r. CBF < 20 ml/100 g/min Pa. CO 2: 25 mm. Hg (3. 3 k. Pa) Coles JP et al. Влияние гипервентиляции на мозговой кровоток при ЧМТ: корреляция клинических проявлений и мониторинга. Crit Care Med 2002; 30: 1950 -9.
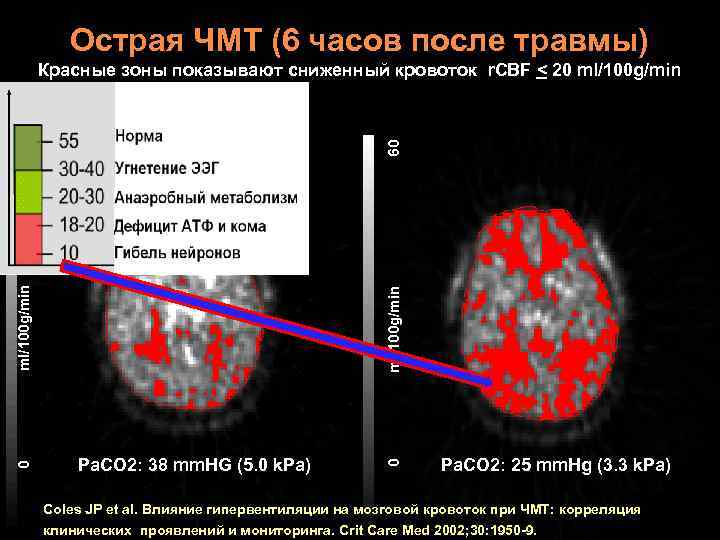 Острая ЧМТ (6 часов после травмы) ml/100 g/min Pa. CO 2: 38 mm. HG (5. 0 k. Pa) 0 0 ml/100 g/min 60 60 Красные зоны показывают сниженный кровоток r. CBF < 20 ml/100 g/min Pa. CO 2: 25 mm. Hg (3. 3 k. Pa) Coles JP et al. Влияние гипервентиляции на мозговой кровоток при ЧМТ: корреляция клинических проявлений и мониторинга. Crit Care Med 2002; 30: 1950 -9.
Острая ЧМТ (6 часов после травмы) ml/100 g/min Pa. CO 2: 38 mm. HG (5. 0 k. Pa) 0 0 ml/100 g/min 60 60 Красные зоны показывают сниженный кровоток r. CBF < 20 ml/100 g/min Pa. CO 2: 25 mm. Hg (3. 3 k. Pa) Coles JP et al. Влияние гипервентиляции на мозговой кровоток при ЧМТ: корреляция клинических проявлений и мониторинга. Crit Care Med 2002; 30: 1950 -9.
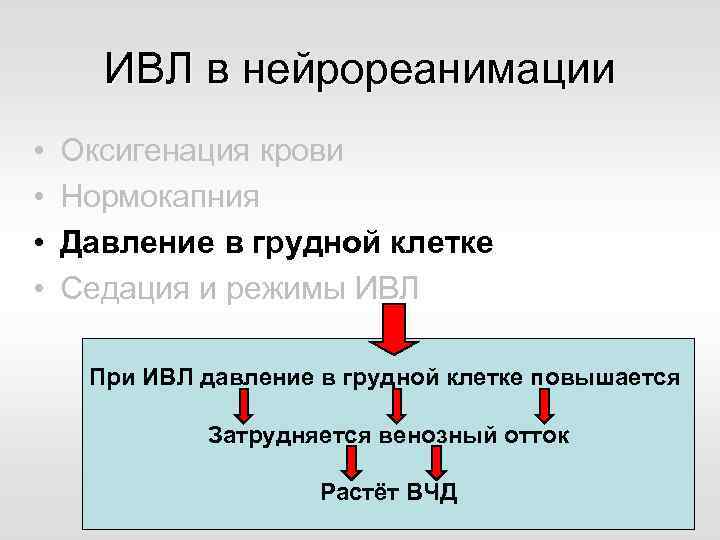 ИВЛ в нейрореанимации • • Оксигенация крови Нормокапния Давление в грудной клетке Седация и режимы ИВЛ При ИВЛ давление в грудной клетке повышается Затрудняется венозный отток Растёт ВЧД
ИВЛ в нейрореанимации • • Оксигенация крови Нормокапния Давление в грудной клетке Седация и режимы ИВЛ При ИВЛ давление в грудной клетке повышается Затрудняется венозный отток Растёт ВЧД
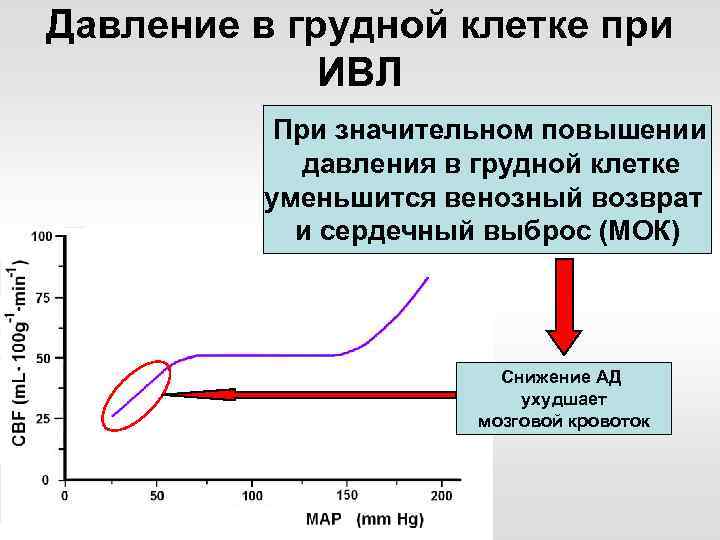
 Давление в грудной клетке при ИВЛ При значительном повышении давления в грудной клетке уменьшится венозный возврат и сердечный выброс (МОК) • Контроль ЦВД • Контроль ВЧД • Мониторинг гемодинамики
Давление в грудной клетке при ИВЛ При значительном повышении давления в грудной клетке уменьшится венозный возврат и сердечный выброс (МОК) • Контроль ЦВД • Контроль ВЧД • Мониторинг гемодинамики
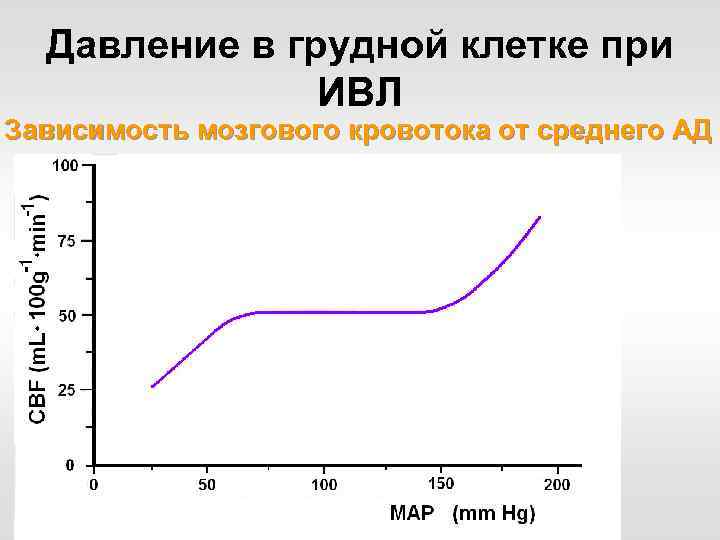 Давление в грудной клетке при ИВЛ Зависимость мозгового кровотока от среднего АД
Давление в грудной клетке при ИВЛ Зависимость мозгового кровотока от среднего АД
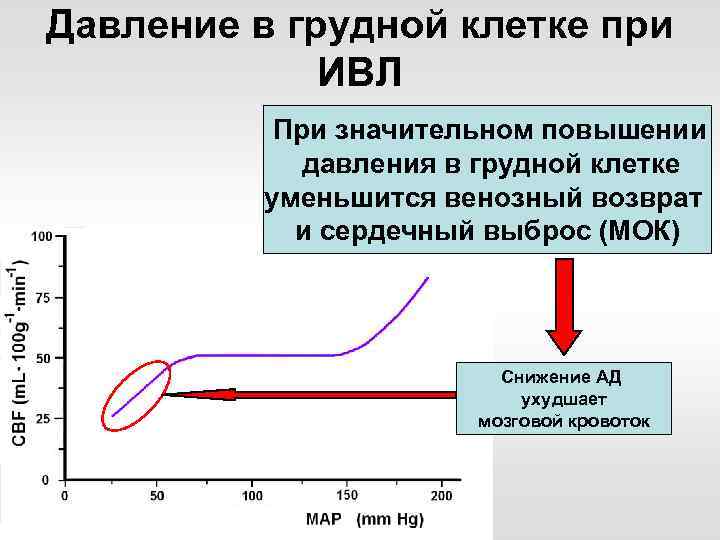 Давление в грудной клетке при ИВЛ При значительном повышении давления в грудной клетке уменьшится венозный возврат и сердечный выброс (МОК) Снижение АД ухудшает мозговой кровоток
Давление в грудной клетке при ИВЛ При значительном повышении давления в грудной клетке уменьшится венозный возврат и сердечный выброс (МОК) Снижение АД ухудшает мозговой кровоток
 Давление в грудной клетке при ИВЛ -При оптимизации ИВЛ -При выполнении рекрутмента -При подборе РЕЕР -Не допускать Auto-PEEP • Контроль ЦВД • Контроль ВЧД • Мониторинг гемодинамики
Давление в грудной клетке при ИВЛ -При оптимизации ИВЛ -При выполнении рекрутмента -При подборе РЕЕР -Не допускать Auto-PEEP • Контроль ЦВД • Контроль ВЧД • Мониторинг гемодинамики
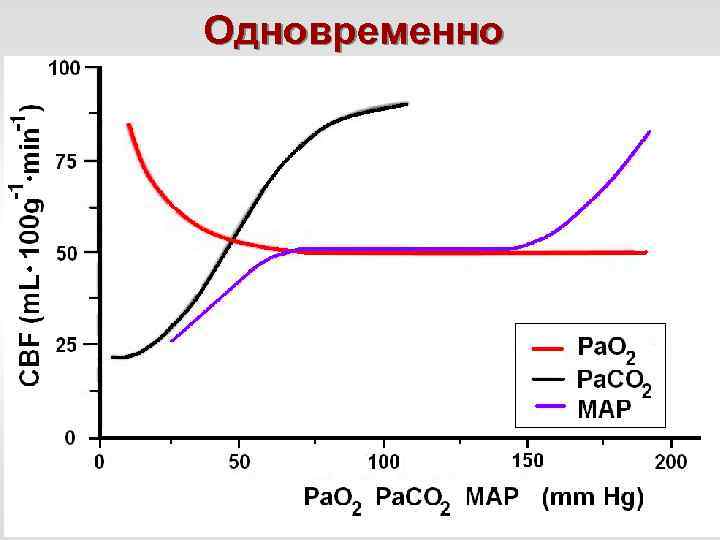 Одновременно
Одновременно
 7 издание По Русски
7 издание По Русски
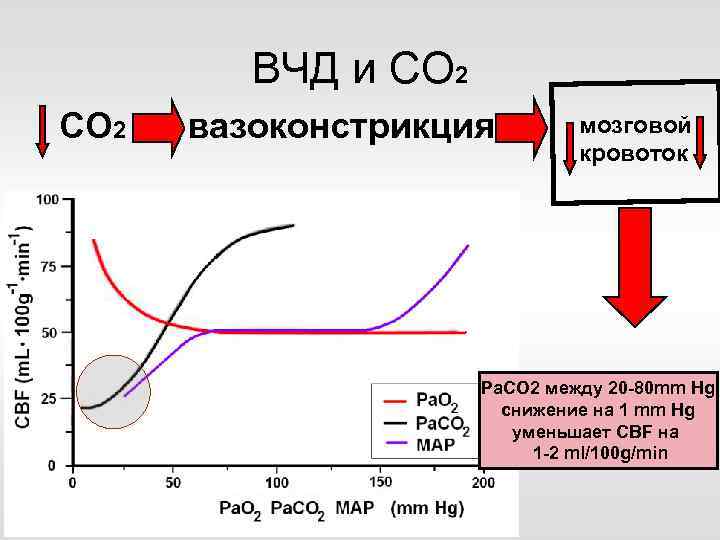
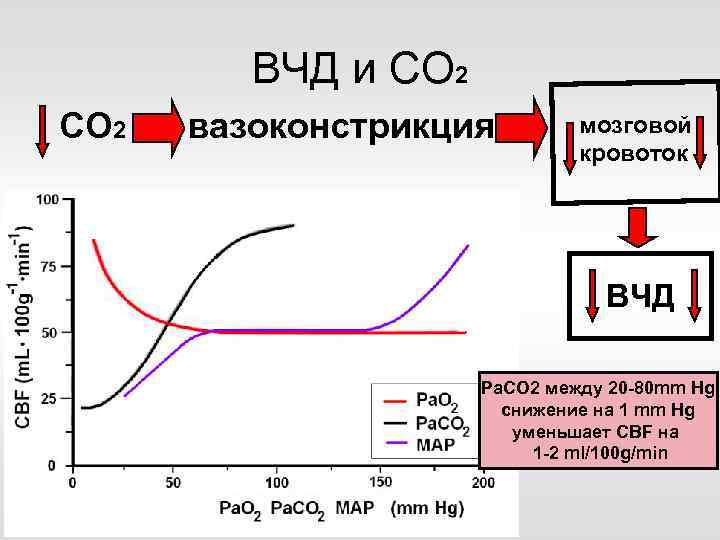 ВЧД и СО 2 вазоконстрикция мозговой кровоток ВЧД Ра. CО 2 между 20 -80 mm Hg снижение на 1 mm Hg уменьшает CBF на 1 -2 ml/100 g/min
ВЧД и СО 2 вазоконстрикция мозговой кровоток ВЧД Ра. CО 2 между 20 -80 mm Hg снижение на 1 mm Hg уменьшает CBF на 1 -2 ml/100 g/min
 Давление в грудной клетке при ИВЛ При значительном повышении давления в грудной клетке уменьшится венозный возврат и сердечный выброс (МОК) Снижение АД ухудшает мозговой кровоток
Давление в грудной клетке при ИВЛ При значительном повышении давления в грудной клетке уменьшится венозный возврат и сердечный выброс (МОК) Снижение АД ухудшает мозговой кровоток
 ВЧД и СО 2 вазоконстрикция мозговой кровоток Ра. CО 2 между 20 -80 mm Hg снижение на 1 mm Hg уменьшает CBF на 1 -2 ml/100 g/min
ВЧД и СО 2 вазоконстрикция мозговой кровоток Ра. CО 2 между 20 -80 mm Hg снижение на 1 mm Hg уменьшает CBF на 1 -2 ml/100 g/min
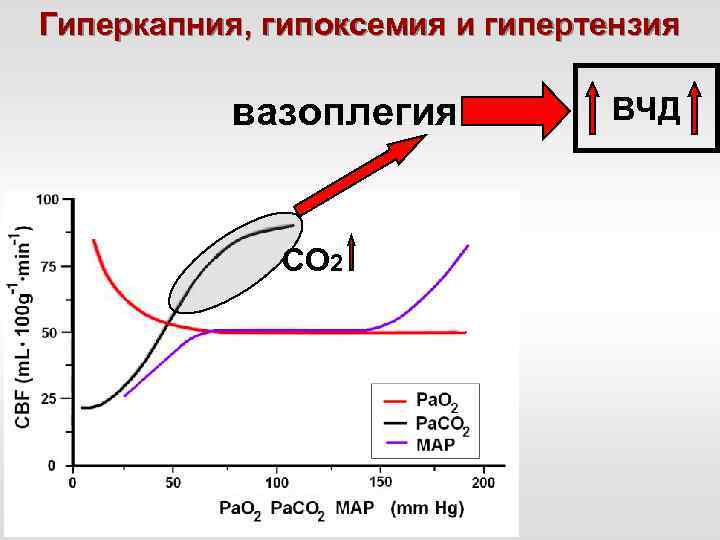 Гиперкапния, гипоксемия и гипертензия вазоплегия СО 2 ВЧД
Гиперкапния, гипоксемия и гипертензия вазоплегия СО 2 ВЧД
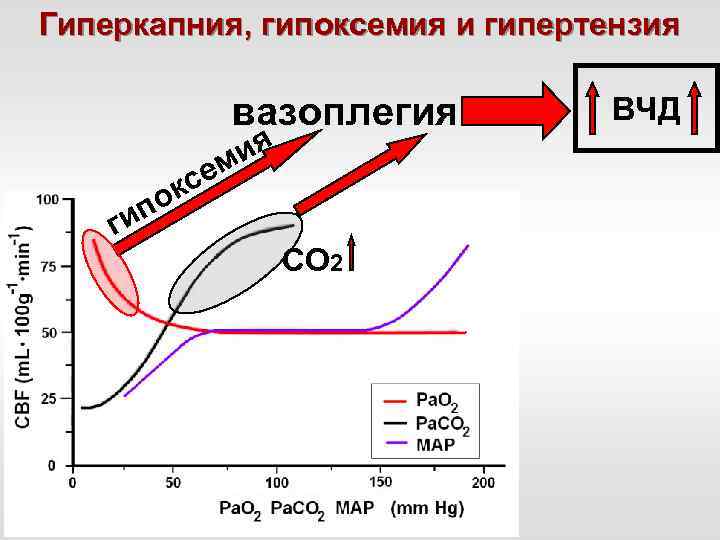 Гиперкапния, гипоксемия и гипертензия вазоплегия се к г по и ия м СО 2 ВЧД
Гиперкапния, гипоксемия и гипертензия вазоплегия се к г по и ия м СО 2 ВЧД
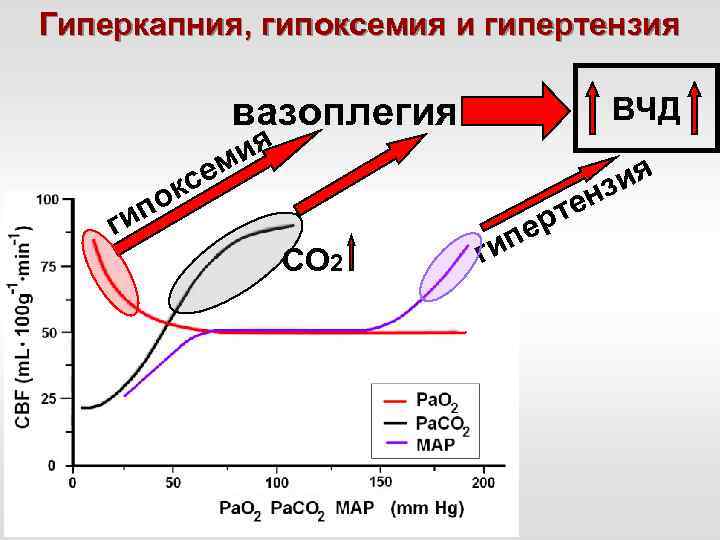 Гиперкапния, гипоксемия и гипертензия вазоплегия се к г по и ВЧД ия м СО 2 ги ер п ен т ия з
Гиперкапния, гипоксемия и гипертензия вазоплегия се к г по и ВЧД ия м СО 2 ги ер п ен т ия з
 ИВЛ в нейрореанимации • Оксигенация крови • Нормокапния • Давление в грудной клетке • Седация и режимы ИВЛ ЧМТ и ОРДС Использование гипервентиляции
ИВЛ в нейрореанимации • Оксигенация крови • Нормокапния • Давление в грудной клетке • Седация и режимы ИВЛ ЧМТ и ОРДС Использование гипервентиляции
 ОПЛ и ЧМТ • 1030 пациентов ретроспективный анализ • 20% острое повреждение легких • 2, 8 раз чаще летальность и вегетативное состояние при сочетании ОПЛ и ЧМТ
ОПЛ и ЧМТ • 1030 пациентов ретроспективный анализ • 20% острое повреждение легких • 2, 8 раз чаще летальность и вегетативное состояние при сочетании ОПЛ и ЧМТ
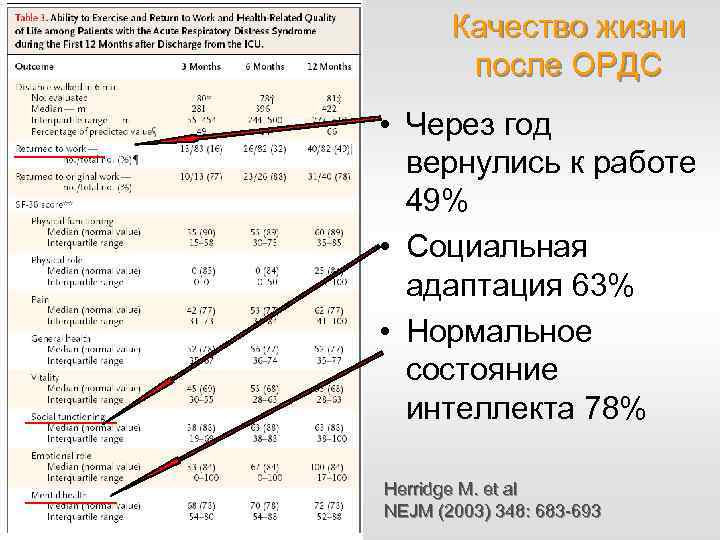 Качество жизни после ОРДС • Через год вернулись к работе 49% • Социальная адаптация 63% • Нормальное состояние интеллекта 78% Herridge M. et al NEJM (2003) 348: 683 -693
Качество жизни после ОРДС • Через год вернулись к работе 49% • Социальная адаптация 63% • Нормальное состояние интеллекта 78% Herridge M. et al NEJM (2003) 348: 683 -693
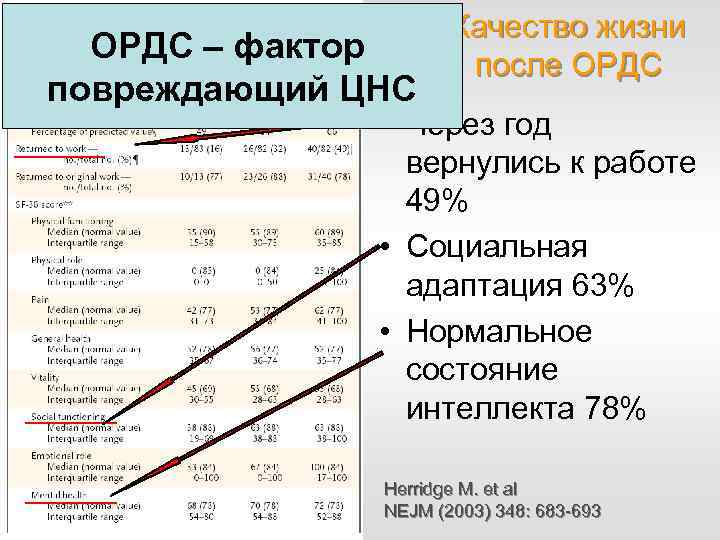 ОРДС – фактор повреждающий ЦНС Качество жизни после ОРДС • Через год вернулись к работе 49% • Социальная адаптация 63% • Нормальное состояние интеллекта 78% Herridge M. et al NEJM (2003) 348: 683 -693
ОРДС – фактор повреждающий ЦНС Качество жизни после ОРДС • Через год вернулись к работе 49% • Социальная адаптация 63% • Нормальное состояние интеллекта 78% Herridge M. et al NEJM (2003) 348: 683 -693
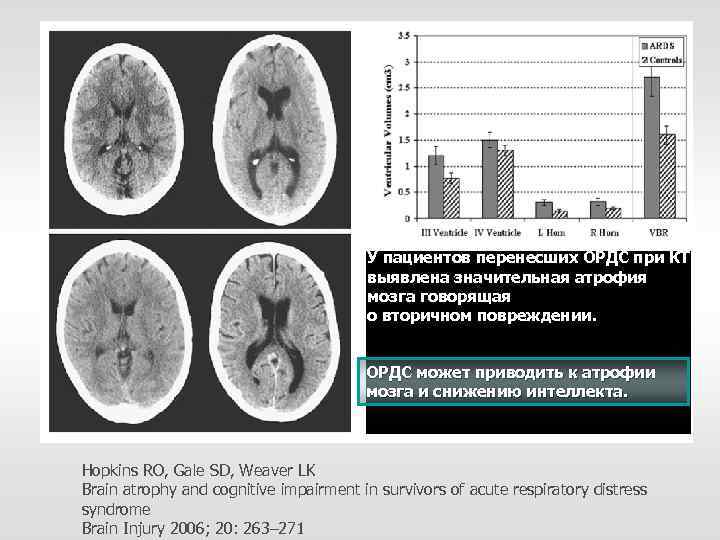 У пациентов перенесших ОРДС при КТ выявлена значительная атрофия мозга говорящая о вторичном повреждении. ОРДС может приводить к атрофии мозга и снижению интеллекта. Hopkins RO, Gale SD, Weaver LK Brain atrophy and cognitive impairment in survivors of acute respiratory distress syndrome Brain Injury 2006; 20: 263– 271
У пациентов перенесших ОРДС при КТ выявлена значительная атрофия мозга говорящая о вторичном повреждении. ОРДС может приводить к атрофии мозга и снижению интеллекта. Hopkins RO, Gale SD, Weaver LK Brain atrophy and cognitive impairment in survivors of acute respiratory distress syndrome Brain Injury 2006; 20: 263– 271
 Подходы к лечению ОРДС • • Высокий РЕЕР Рекрутмент Допустимая гиперкапния ИВЛ малыми объёмами с высокой частотой
Подходы к лечению ОРДС • • Высокий РЕЕР Рекрутмент Допустимая гиперкапния ИВЛ малыми объёмами с высокой частотой
 РЕЕР и ВЧД 18 нейрохирургических пациентов 12 с нормальным ВЧД (± 7, 6 mm. Hg) – Значительное повышение ВЧД при РЕЕР 10 -15; без клинического ухудшения 6 с высоким ВЧД (± 18, 8 mm. Hg) – незначительное повышение ВЧД при РЕЕР 5, 10, 15 20 пациентов с ЧМТ + респираторная инфекция Увеличение РЕЕР у 15 без изменений ВЧД и ЦПД 21 пациент с ЧМТ или САК - РЕЕР оказывал значительный эффект на мозговую и системную гемодинамику у пациентов с нормальным комплайнсом легких и не влиял на эти параметры у пациентов с низким комплайнсом
РЕЕР и ВЧД 18 нейрохирургических пациентов 12 с нормальным ВЧД (± 7, 6 mm. Hg) – Значительное повышение ВЧД при РЕЕР 10 -15; без клинического ухудшения 6 с высоким ВЧД (± 18, 8 mm. Hg) – незначительное повышение ВЧД при РЕЕР 5, 10, 15 20 пациентов с ЧМТ + респираторная инфекция Увеличение РЕЕР у 15 без изменений ВЧД и ЦПД 21 пациент с ЧМТ или САК - РЕЕР оказывал значительный эффект на мозговую и системную гемодинамику у пациентов с нормальным комплайнсом легких и не влиял на эти параметры у пациентов с низким комплайнсом
 РЕЕР и ВЧД 18 нейрохирургических пациентов 12 с нормальным ВЧД (± 7, 6 mm. Hg) – Значительное повышение ВЧД при РЕЕР 10 -15; без клинического ухудшения 6 с высоким ВЧД (± 18, 8 mm. Hg) – незначительное повышение ВЧД при РЕЕР 5, 10, 15 20 пациентов с ЧМТ + респираторная инфекция Увеличение РЕЕР у 15 без изменений ВЧД и ЦПД 21 пациент с ЧМТ или САК - РЕЕР оказывал значительный эффект на мозговую и системную гемодинамику у пациентов с нормальным комплайнсом легких и не влиял на эти параметры у пациентов с низким комплайнсом
РЕЕР и ВЧД 18 нейрохирургических пациентов 12 с нормальным ВЧД (± 7, 6 mm. Hg) – Значительное повышение ВЧД при РЕЕР 10 -15; без клинического ухудшения 6 с высоким ВЧД (± 18, 8 mm. Hg) – незначительное повышение ВЧД при РЕЕР 5, 10, 15 20 пациентов с ЧМТ + респираторная инфекция Увеличение РЕЕР у 15 без изменений ВЧД и ЦПД 21 пациент с ЧМТ или САК - РЕЕР оказывал значительный эффект на мозговую и системную гемодинамику у пациентов с нормальным комплайнсом легких и не влиял на эти параметры у пациентов с низким комплайнсом
 Мозг и рекрутмент Маневр рекрутмента с повышением давления до 60 см Н 2 О приводил к повышению ВЧД и снижению Sj. O 2 Рекрутмент с РЕЕР 30 -40 см Н 2 О. Контроль Рbr. О 2. При мониторинге ВЧД, гемодинамики и оксигенации мозга возможно безопасное выполнение рекрутмента и стратегия открытия легких (open lung stratagy)
Мозг и рекрутмент Маневр рекрутмента с повышением давления до 60 см Н 2 О приводил к повышению ВЧД и снижению Sj. O 2 Рекрутмент с РЕЕР 30 -40 см Н 2 О. Контроль Рbr. О 2. При мониторинге ВЧД, гемодинамики и оксигенации мозга возможно безопасное выполнение рекрутмента и стратегия открытия легких (open lung stratagy)
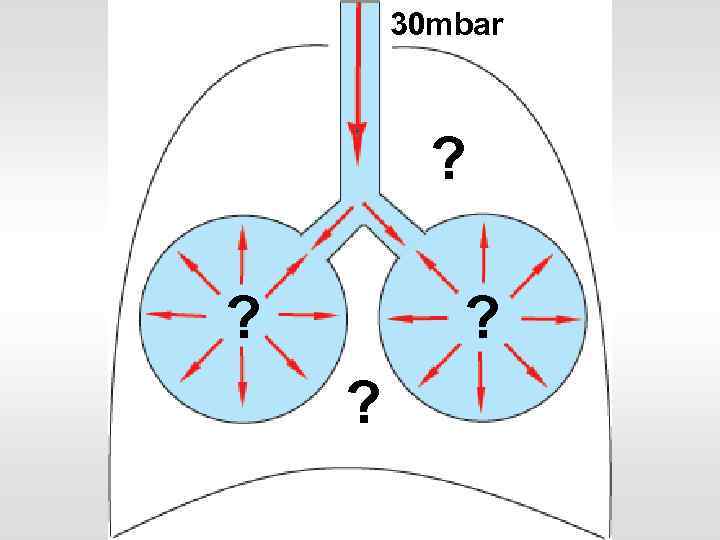 30 mbar ? ?
30 mbar ? ?
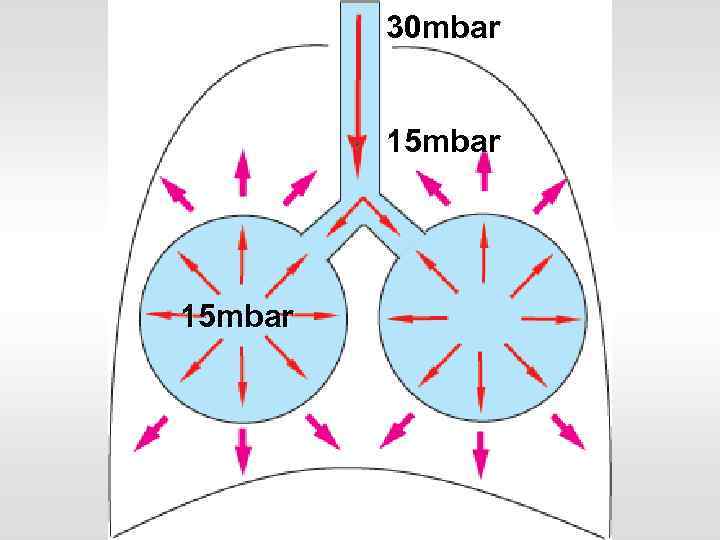 30 mbar 15 mbar
30 mbar 15 mbar
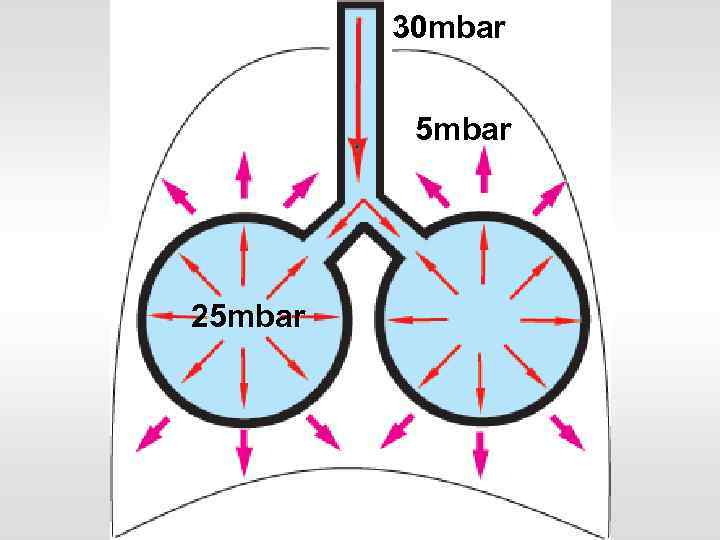 30 mbar 5 mbar 25 mbar
30 mbar 5 mbar 25 mbar
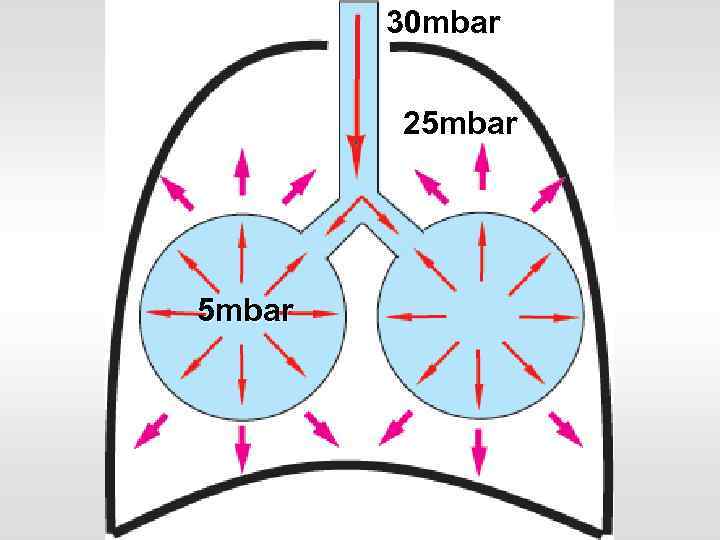 30 mbar 25 mbar
30 mbar 25 mbar
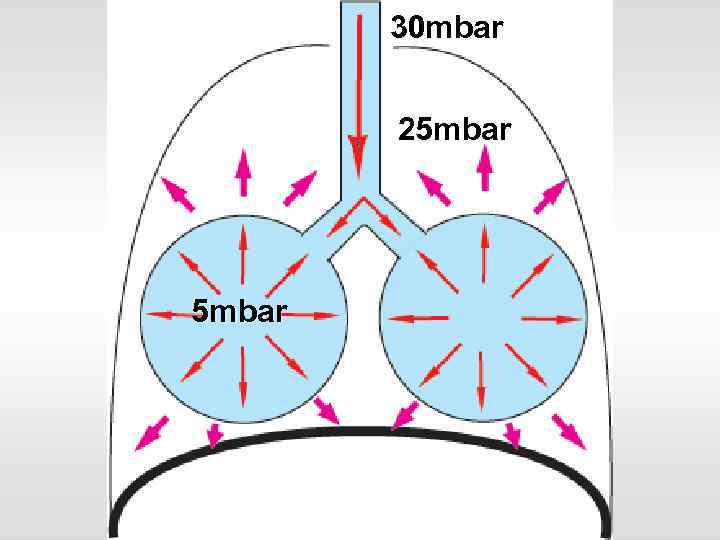 30 mbar 25 mbar
30 mbar 25 mbar
 Подходы к лечению ОРДС при ЧМТ • Высокий РЕЕР • Рекрутмент Применение возможно при мониторинге гемодинамики и ВЧД
Подходы к лечению ОРДС при ЧМТ • Высокий РЕЕР • Рекрутмент Применение возможно при мониторинге гемодинамики и ВЧД
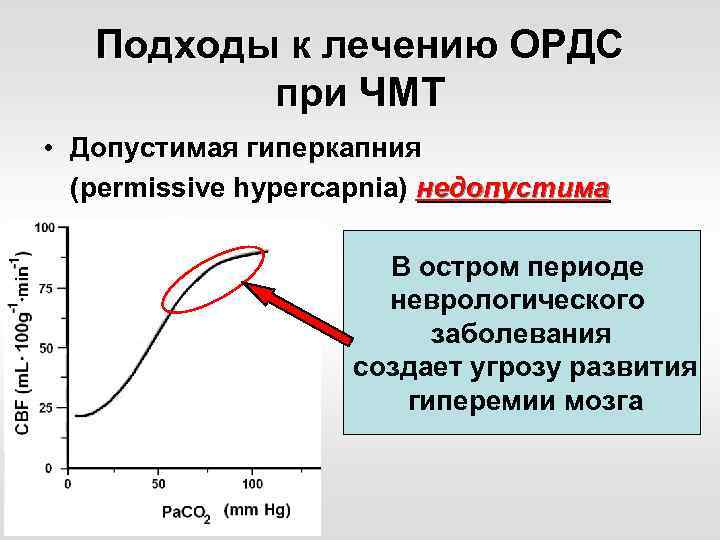 Подходы к лечению ОРДС при ЧМТ • Допустимая гиперкапния (permissive hypercapnia) недопустима В остром периоде неврологического заболевания создает угрозу развития гиперемии мозга
Подходы к лечению ОРДС при ЧМТ • Допустимая гиперкапния (permissive hypercapnia) недопустима В остром периоде неврологического заболевания создает угрозу развития гиперемии мозга
 Подходы к лечению ОРДС при ЧМТ • ИВЛ малыми объёмами с высокой частотой Мы должны учитывать влияние гипервентиляции на мозговой кровоток и ВЧД
Подходы к лечению ОРДС при ЧМТ • ИВЛ малыми объёмами с высокой частотой Мы должны учитывать влияние гипервентиляции на мозговой кровоток и ВЧД
 ИВЛ в нейрореанимации • Оксигенация крови • Нормокапния • Давление в грудной клетке • Седация и режимы ИВЛ ЧМТ и ОРДС Использование гипервентиляции
ИВЛ в нейрореанимации • Оксигенация крови • Нормокапния • Давление в грудной клетке • Седация и режимы ИВЛ ЧМТ и ОРДС Использование гипервентиляции
 Гипервентиляция Снижение РСО 2 приводит к констрикции мозговых сосудов и снижению мозгового кровотока. В результате снижается ВЧД В критических ситуациях гипервентиляцию используют как кратковременное средство для снижения ВЧД
Гипервентиляция Снижение РСО 2 приводит к констрикции мозговых сосудов и снижению мозгового кровотока. В результате снижается ВЧД В критических ситуациях гипервентиляцию используют как кратковременное средство для снижения ВЧД
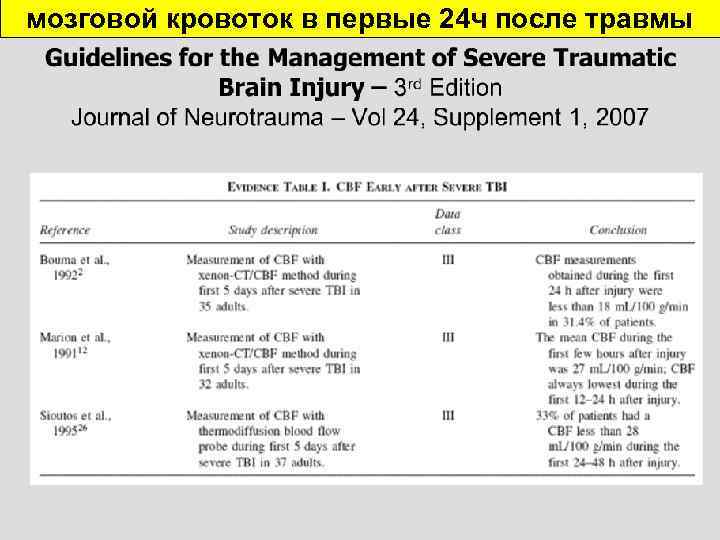 мозговой кровоток в первые 24 ч после травмы
мозговой кровоток в первые 24 ч после травмы
 В первые 24 ч с момента травмы отмечено снижение мозгового кровотока
В первые 24 ч с момента травмы отмечено снижение мозгового кровотока
 В первые 24 ч с момента травмы отмечено Не рекомендовано! снижение мозгового кровотока
В первые 24 ч с момента травмы отмечено Не рекомендовано! снижение мозгового кровотока
 Sj. O 2
Sj. O 2
 Гипервентиляция приводит к снижению Sj. O 2, что свидетельствует об ухудшении оксигенации мозга Помни об ишемии!
Гипервентиляция приводит к снижению Sj. O 2, что свидетельствует об ухудшении оксигенации мозга Помни об ишемии!
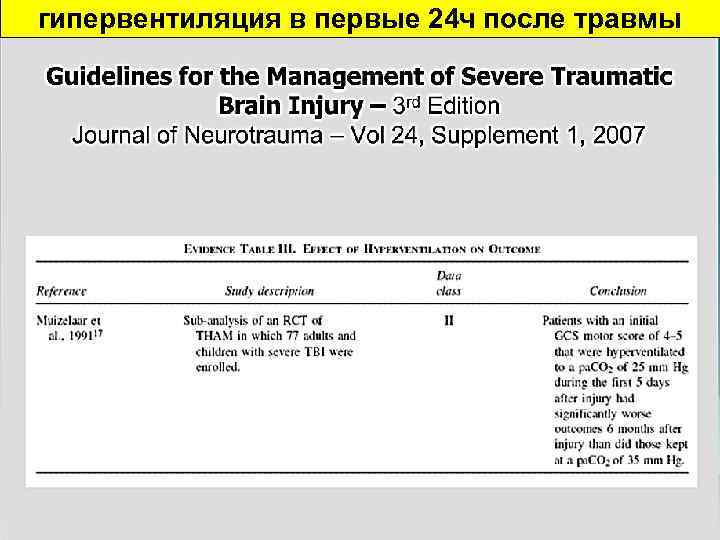 гипервентиляция в первые 24 ч после травмы
гипервентиляция в первые 24 ч после травмы
 Пациенты ШКГ 4 -5 б при поступлении гипервентиляция до Ра. СО 2 – 25 mm. Hg в первые 5 дней п/травмы. Достоверно худшие исходы, чем у пациентов с Ра. СО 2 – 35 mm. Hg
Пациенты ШКГ 4 -5 б при поступлении гипервентиляция до Ра. СО 2 – 25 mm. Hg в первые 5 дней п/травмы. Достоверно худшие исходы, чем у пациентов с Ра. СО 2 – 35 mm. Hg
 Не рекомендовано! Ухудшает исходы! Пациенты ШКГ 4 -5 б при поступлении гипервентиляция до Ра. СО 2 – 25 mm. Hg в первые 5 дней п/травмы. Достоверно худшие исходы, чем у пациентов с Ра. СО 2 – 35 mm. Hg
Не рекомендовано! Ухудшает исходы! Пациенты ШКГ 4 -5 б при поступлении гипервентиляция до Ра. СО 2 – 25 mm. Hg в первые 5 дней п/травмы. Достоверно худшие исходы, чем у пациентов с Ра. СО 2 – 35 mm. Hg
 Профилактическая гипервентиляция Ра. СО 2 – 25 mm. Hg или меньше Не рекомендуется
Профилактическая гипервентиляция Ра. СО 2 – 25 mm. Hg или меньше Не рекомендуется
 • Гипервентиляция рекомендована как кратковременная мера для снижения ВЧД • Гипервентиляции следует избегать в первые 24 часа когда мозговой кровоток критически снижен • При использовании гипервентиляции следует проводить югулярную оксиметрию (Sj. O 2) или оксиметрию мозговой ткани (Рbr. О 2)
• Гипервентиляция рекомендована как кратковременная мера для снижения ВЧД • Гипервентиляции следует избегать в первые 24 часа когда мозговой кровоток критически снижен • При использовании гипервентиляции следует проводить югулярную оксиметрию (Sj. O 2) или оксиметрию мозговой ткани (Рbr. О 2)
 Оптимизация гипервентиляции • Югулярная оксиметрия • Гипервентиляция: Ра. CО 2 >35 mm. Hg, контроль Sj. O 2, избегать ишемии • Sj. O 2 – 55 – 75% (экстракция О 2 24 - 42%) • ↑ Sj. O 2 = гиперемия ↓ Sj. O 2 = олигемия • Улучшение исходов при диффузных повреждениях
Оптимизация гипервентиляции • Югулярная оксиметрия • Гипервентиляция: Ра. CО 2 >35 mm. Hg, контроль Sj. O 2, избегать ишемии • Sj. O 2 – 55 – 75% (экстракция О 2 24 - 42%) • ↑ Sj. O 2 = гиперемия ↓ Sj. O 2 = олигемия • Улучшение исходов при диффузных повреждениях
 ем т и Ч й а е т а н аш н с й а е! т
ем т и Ч й а е т а н аш н с й а е! т
 ИВЛ в нейрореанимации • Оксигенация крови • Нормокапния • Давление в грудной клетке • Седация и режимы ИВЛ Глубина седации определяет выбор режима ИВЛ Выбор режима ИВЛ определяет глубину седации
ИВЛ в нейрореанимации • Оксигенация крови • Нормокапния • Давление в грудной клетке • Седация и режимы ИВЛ Глубина седации определяет выбор режима ИВЛ Выбор режима ИВЛ определяет глубину седации
 ИВЛ в нейрореанимации Неврологическая оценка седатированного пациента Особое внимание невозможна • Оксигенация крови • Нормокапния Реабилитация и активизация требуют отмены седации • Давление в грудной клетке • Седация и режимы ИВЛ Рекомендации по прекращению ИВЛ (Weaning) предлагают ежедневный SBT после выведения из состояния седации
ИВЛ в нейрореанимации Неврологическая оценка седатированного пациента Особое внимание невозможна • Оксигенация крови • Нормокапния Реабилитация и активизация требуют отмены седации • Давление в грудной клетке • Седация и режимы ИВЛ Рекомендации по прекращению ИВЛ (Weaning) предлагают ежедневный SBT после выведения из состояния седации
 ИВЛ в нейрореанимации Не умножай сущности сверх необходимого! Особое внимание ( «Бритва Оккама» ) • Оксигенация крови • Нормокапния • Давление в грудной клетке • Седация и режимы ИВЛ Чем раньше удастся снизить седацию и перейти на вспомогательные режимы ИВЛ, тем лучше результаты лечения.
ИВЛ в нейрореанимации Не умножай сущности сверх необходимого! Особое внимание ( «Бритва Оккама» ) • Оксигенация крови • Нормокапния • Давление в грудной клетке • Седация и режимы ИВЛ Чем раньше удастся снизить седацию и перейти на вспомогательные режимы ИВЛ, тем лучше результаты лечения.
 Warning! Опасно! Чем раньше удастся снизить седацию и перейти на вспомогательные режимы ИВЛ, тем лучше результаты лечения. Мастерство врача в том чтобы точно оценить возможности пациента К сожалению мастерства не хватает зато неоправданного оптимизма - избыток
Warning! Опасно! Чем раньше удастся снизить седацию и перейти на вспомогательные режимы ИВЛ, тем лучше результаты лечения. Мастерство врача в том чтобы точно оценить возможности пациента К сожалению мастерства не хватает зато неоправданного оптимизма - избыток
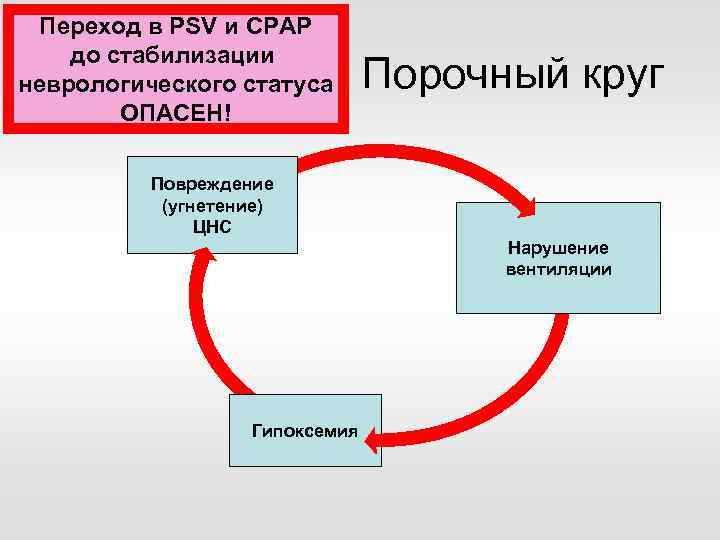 Переход в PSV и CPAP до стабилизации неврологического статуса ОПАСЕН! Порочный круг Повреждение (угнетение) ЦНС Нарушение вентиляции Гипоксемия
Переход в PSV и CPAP до стабилизации неврологического статуса ОПАСЕН! Порочный круг Повреждение (угнетение) ЦНС Нарушение вентиляции Гипоксемия
 ИВЛ в нейрореанимации • Оксигенация крови • Нормокапния • Давление в грудной клетке • Седация и режимы ИВЛ ЧМТ и ОРДС Использование гипервентляции связаны не всегда жёстко
ИВЛ в нейрореанимации • Оксигенация крови • Нормокапния • Давление в грудной клетке • Седация и режимы ИВЛ ЧМТ и ОРДС Использование гипервентляции связаны не всегда жёстко
 Заграница нам поможет! 1. SIMV 2. MMV Dräger 3. Режимы на основе двух уровней СРАР типа «BIPAP» Dräger 4. «Adaptive support ventilation» «ASV» на аппаратах фирмы Hamilton- medical
Заграница нам поможет! 1. SIMV 2. MMV Dräger 3. Режимы на основе двух уровней СРАР типа «BIPAP» Dräger 4. «Adaptive support ventilation» «ASV» на аппаратах фирмы Hamilton- medical
 Названия режимов на основе двух уровней СРАР • 1 названия, принадлежащие фирмам: 1. 1. «Biphasic positive airway pressure» ( «BIPAP» ) Dräger 1. 2 «Duo-PAP» Hamilton Galileo, G-5 1. 3 «ARPV/ Biphasic» Viasys Avea 1. 4 «Bi. VENT» «Bi-vent» MAQUET Servo-s, Servo-i 1. 5 «Bilevel» Puritan Bennett 840 1. 6 «SPAP» E-Vent Inspiration LS • 2 названия, доступные всем: 2. 1 «Airway pressure release ventilation» ( «APRV» ) 2. 2 «Intermittent CPAP» . 2. 3 «CPAP with release» .
Названия режимов на основе двух уровней СРАР • 1 названия, принадлежащие фирмам: 1. 1. «Biphasic positive airway pressure» ( «BIPAP» ) Dräger 1. 2 «Duo-PAP» Hamilton Galileo, G-5 1. 3 «ARPV/ Biphasic» Viasys Avea 1. 4 «Bi. VENT» «Bi-vent» MAQUET Servo-s, Servo-i 1. 5 «Bilevel» Puritan Bennett 840 1. 6 «SPAP» E-Vent Inspiration LS • 2 названия, доступные всем: 2. 1 «Airway pressure release ventilation» ( «APRV» ) 2. 2 «Intermittent CPAP» . 2. 3 «CPAP with release» .
 О режимах ИВЛ прочтите в нашей книге «Основы ИВЛ» Книга в свободном доступе на сайте NSICU. RU в формате pdf и как электронная книга
О режимах ИВЛ прочтите в нашей книге «Основы ИВЛ» Книга в свободном доступе на сайте NSICU. RU в формате pdf и как электронная книга
 IMV
IMV
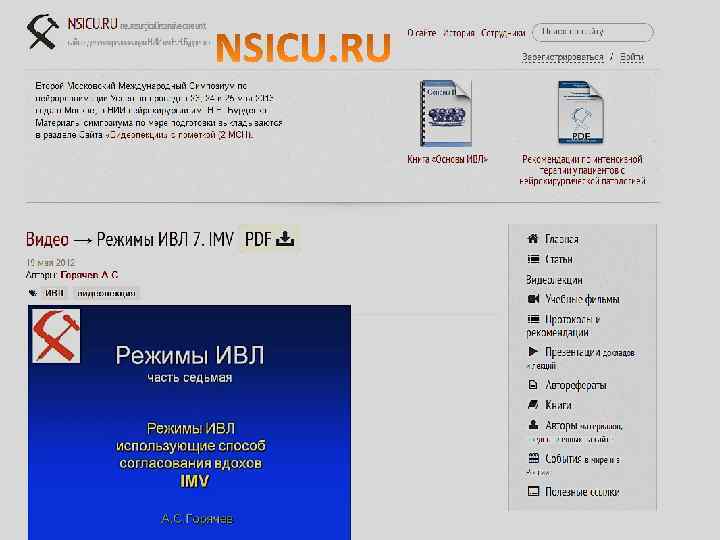
 Под знаком IMV, – это вариант, позволивший вписать CSV в CMV. Это потребовало первое слово названия CMV «continuous» (постоянный) заменить на «intermittent» (перемежающийся).
Под знаком IMV, – это вариант, позволивший вписать CSV в CMV. Это потребовало первое слово названия CMV «continuous» (постоянный) заменить на «intermittent» (перемежающийся).
 Под знаком IMV
Под знаком IMV
 Под знаком IMV Паттерны ИВЛ IMV: • VC-IMV Volume controlled intermittent mandatory ventilation • PC-IMV Pressure controlled intermittent mandatory ventilation • DC-IMV Dual controlled intermittent mandatory ventilation
Под знаком IMV Паттерны ИВЛ IMV: • VC-IMV Volume controlled intermittent mandatory ventilation • PC-IMV Pressure controlled intermittent mandatory ventilation • DC-IMV Dual controlled intermittent mandatory ventilation
 Паттерны ИВЛ IMV: 1. 2. 3. 4. 5. 6. 7. 8. 9. VC-IMV + CPAP VC-IMV + PC-CSV VC-IMV + DC-CSV PC-IMV + CPAP PC-IMV + PC-CSV PC-IMV + DC-CSV DC-IMV + CPAP DC-IMV + PC-CSV DC-IMV + DC-CSV
Паттерны ИВЛ IMV: 1. 2. 3. 4. 5. 6. 7. 8. 9. VC-IMV + CPAP VC-IMV + PC-CSV VC-IMV + DC-CSV PC-IMV + CPAP PC-IMV + PC-CSV PC-IMV + DC-CSV DC-IMV + CPAP DC-IMV + PC-CSV DC-IMV + DC-CSV
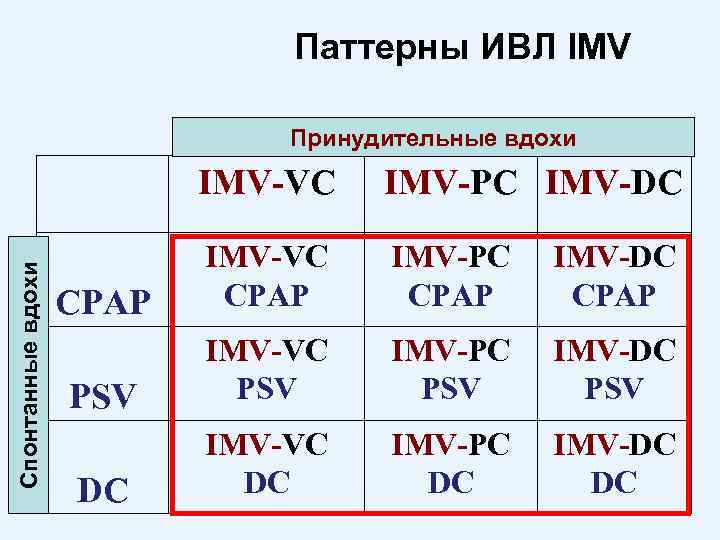 Паттерны ИВЛ IMV Принудительные вдохи Спонтанные вдохи IMV-VC IMV-PC IMV-DC CPAP IMV-VC CPAP IMV-PC CPAP IMV-DC CPAP PSV IMV-VC PSV IMV-PC PSV IMV-DC PSV DC IMV-VC DC IMV-PC DC IMV-DC DC
Паттерны ИВЛ IMV Принудительные вдохи Спонтанные вдохи IMV-VC IMV-PC IMV-DC CPAP IMV-VC CPAP IMV-PC CPAP IMV-DC CPAP PSV IMV-VC PSV IMV-PC PSV IMV-DC PSV DC IMV-VC DC IMV-PC DC IMV-DC DC
 Универсальность IMV trans form e r • Если установить частоту принудительных вдохов = 0, IMV превращается в CSV. • Если у пациента нет спонтанной дыхательной активности, IMV превращается в CMV.
Универсальность IMV trans form e r • Если установить частоту принудительных вдохов = 0, IMV превращается в CSV. • Если у пациента нет спонтанной дыхательной активности, IMV превращается в CMV.
 Под знаком IMV Универсальность IMV: В нашем отделении реанимации SIMV используется наиболее часто. • Если у пациента нет спонтанной дыхательной активности, IMV работает как CMV. • Когда появляются спонтанные вдохи, постепенно снижая частоту, принудительных вдохов превращаем IMV в CSV.
Под знаком IMV Универсальность IMV: В нашем отделении реанимации SIMV используется наиболее часто. • Если у пациента нет спонтанной дыхательной активности, IMV работает как CMV. • Когда появляются спонтанные вдохи, постепенно снижая частоту, принудительных вдохов превращаем IMV в CSV.
 Москва 2007
Москва 2007
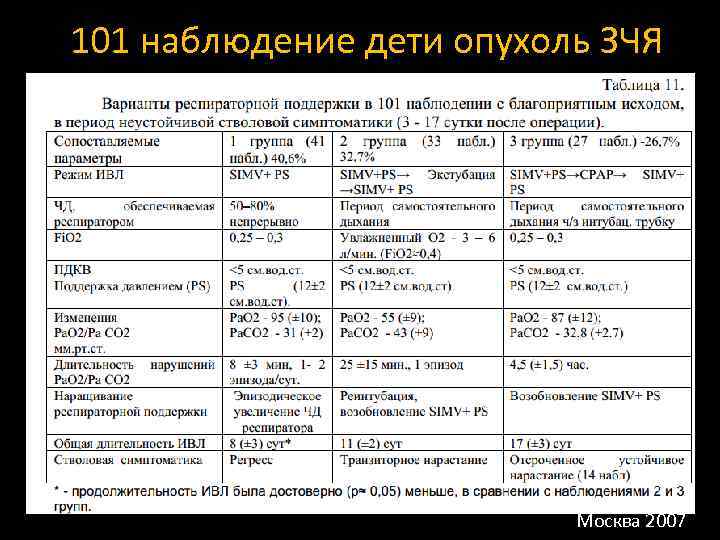 101 наблюдение дети опухоль ЗЧЯ Москва 2007
101 наблюдение дети опухоль ЗЧЯ Москва 2007
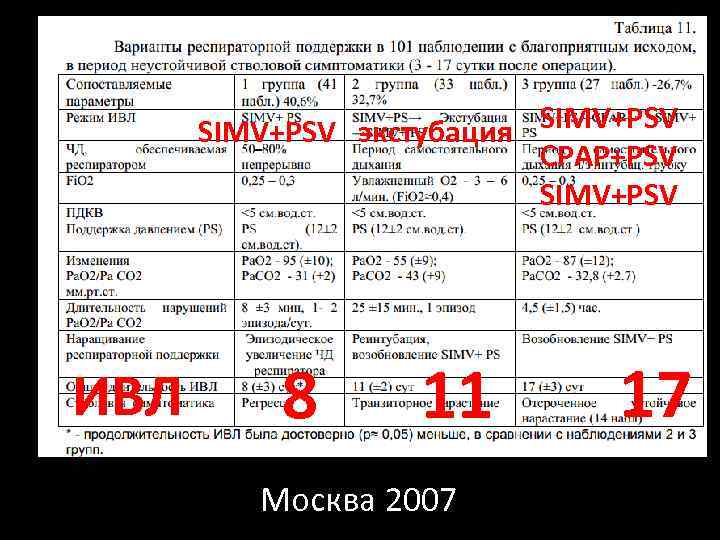 SIMV+PSV экстубация CPAP+PSV SIMV+PSV ИВЛ 8 11 Москва 2007 17
SIMV+PSV экстубация CPAP+PSV SIMV+PSV ИВЛ 8 11 Москва 2007 17
 Аи. Р 2008 № 2 стр. 68 -69
Аи. Р 2008 № 2 стр. 68 -69
 8, 5 17, 2 Аи. Р 2008 № 2 стр. 68 -69
8, 5 17, 2 Аи. Р 2008 № 2 стр. 68 -69
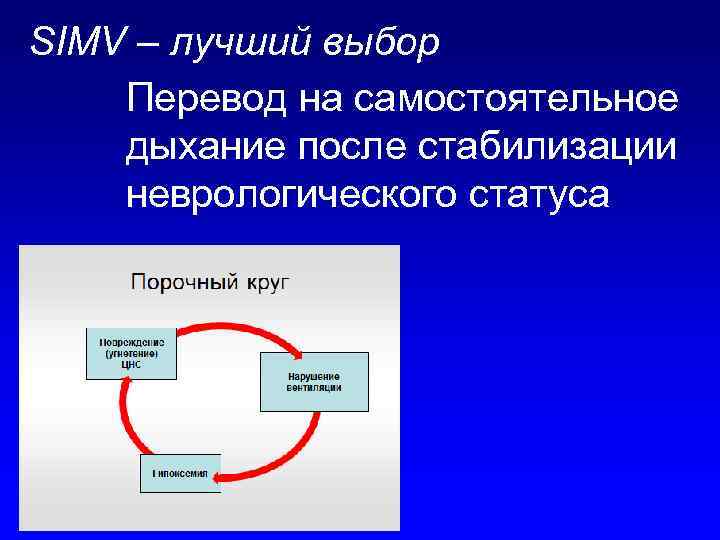 SIMV – лучший выбор Перевод на самостоятельное дыхание после стабилизации неврологического статуса
SIMV – лучший выбор Перевод на самостоятельное дыхание после стабилизации неврологического статуса
 MMV Evita Dräger
MMV Evita Dräger
 «MMV» от фирмы Dräger «Mandatory minute ventilation» ( «MMV» ) Заданная (заказанная) минутная вентиляция. Целевой объём минутной вентиляции target minute volume превращается в обязательный, предписанный, заданный – mandatory
«MMV» от фирмы Dräger «Mandatory minute ventilation» ( «MMV» ) Заданная (заказанная) минутная вентиляция. Целевой объём минутной вентиляции target minute volume превращается в обязательный, предписанный, заданный – mandatory
 «MMV» от фирмы Dräger Условные переменные и логика управления. Врач задаёт Целевой Минутный объём дыхания или target minute volume. Пациент Дышит самостятельно (CSV) Аппарат Расчитывает МОД каждые 25 сек • Если целевой МОД при спонтанном дыхании не достигнут, аппарат ИВЛ добавляет принудительные вдохи. (IMV)
«MMV» от фирмы Dräger Условные переменные и логика управления. Врач задаёт Целевой Минутный объём дыхания или target minute volume. Пациент Дышит самостятельно (CSV) Аппарат Расчитывает МОД каждые 25 сек • Если целевой МОД при спонтанном дыхании не достигнут, аппарат ИВЛ добавляет принудительные вдохи. (IMV)
 «MMV» от фирмы Dräger Хорошо: Если дыхательная активность пациента высока, режим превращается в «PSV» с паттерном PC-CSV. Если дыхательная активность пациента недостаточна, режим превращается в «IMV» с паттерном VC-IMV Если дыхательная активность пациента отсутствует, режим превращается в «CMV» с паттерном VC-CMV Плохо: Если развивается частое поверхностное дыхание – (rapid shallow breathing), а МОД остаётся больше целевого аппарат не видит проблемы
«MMV» от фирмы Dräger Хорошо: Если дыхательная активность пациента высока, режим превращается в «PSV» с паттерном PC-CSV. Если дыхательная активность пациента недостаточна, режим превращается в «IMV» с паттерном VC-IMV Если дыхательная активность пациента отсутствует, режим превращается в «CMV» с паттерном VC-CMV Плохо: Если развивается частое поверхностное дыхание – (rapid shallow breathing), а МОД остаётся больше целевого аппарат не видит проблемы
 «MMV» от фирмы Dräger Режим удобен и эффективен у пациентов с повреждением стволовых структур и тенденцией к снижению респираторного драйва.
«MMV» от фирмы Dräger Режим удобен и эффективен у пациентов с повреждением стволовых структур и тенденцией к снижению респираторного драйва.
 На этом аппарате есть MMV Evita XL Dräger
На этом аппарате есть MMV Evita XL Dräger
 режимы включающие принудительные и спонтанные вдохи Согласование вдохов IMV Двухуровневые режимы (типа BIPAP)
режимы включающие принудительные и спонтанные вдохи Согласование вдохов IMV Двухуровневые режимы (типа BIPAP)
 BIPAP и другие
BIPAP и другие
 Названия этих режимов Названия режимов на основе двух уровней СРАР 1 названия, принадлежащие фирмам: 1. 1. «Biphasic positive airway pressure» ( «BIPAP» ) Dräger 1. 2 «Duo-PAP» Hamilton Galileo 1. 3 «ARPV/ Biphasic» Viasys Avea 1. 4 «Bi. VENT» «Bi-vent» MAQUET Servo-s, Servo-i 1. 5 «Bilevel» Puritan Bennett 840 1. 6 «SPAP» E-Vent Inspiration LS 2 названия, доступные всем: 2. 1 «Airway pressure release ventilation» ( «APRV» ) 2. 2 «Intermittent CPAP» . 2. 3 «CPAP with release» .
Названия этих режимов Названия режимов на основе двух уровней СРАР 1 названия, принадлежащие фирмам: 1. 1. «Biphasic positive airway pressure» ( «BIPAP» ) Dräger 1. 2 «Duo-PAP» Hamilton Galileo 1. 3 «ARPV/ Biphasic» Viasys Avea 1. 4 «Bi. VENT» «Bi-vent» MAQUET Servo-s, Servo-i 1. 5 «Bilevel» Puritan Bennett 840 1. 6 «SPAP» E-Vent Inspiration LS 2 названия, доступные всем: 2. 1 «Airway pressure release ventilation» ( «APRV» ) 2. 2 «Intermittent CPAP» . 2. 3 «CPAP with release» .
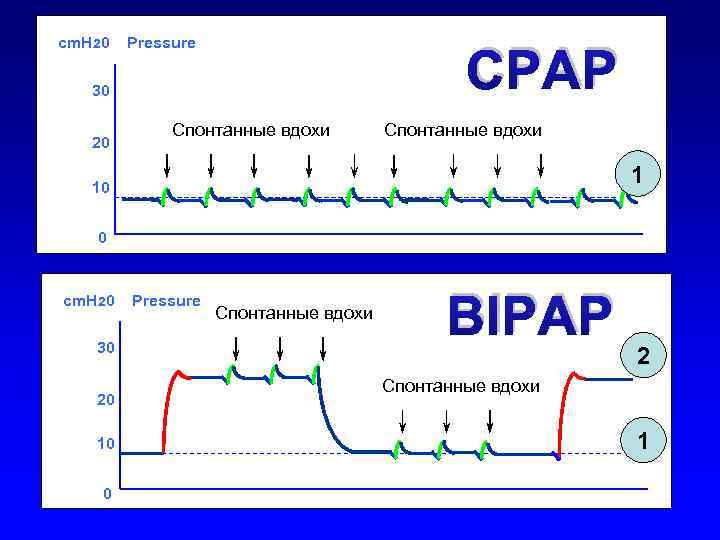 cm. H 20 Pressure CPAP 30 20 Спонтанные вдохи 1 10 0 cm. H 20 30 20 10 0 Pressure Спонтанные вдохи BIPAP 2 Спонтанные вдохи 1
cm. H 20 Pressure CPAP 30 20 Спонтанные вдохи 1 10 0 cm. H 20 30 20 10 0 Pressure Спонтанные вдохи BIPAP 2 Спонтанные вдохи 1
 Универсальность двухуровневых BIPAP и аналоги этого режима не менее универсальны чем IMV
Универсальность двухуровневых BIPAP и аналоги этого режима не менее универсальны чем IMV
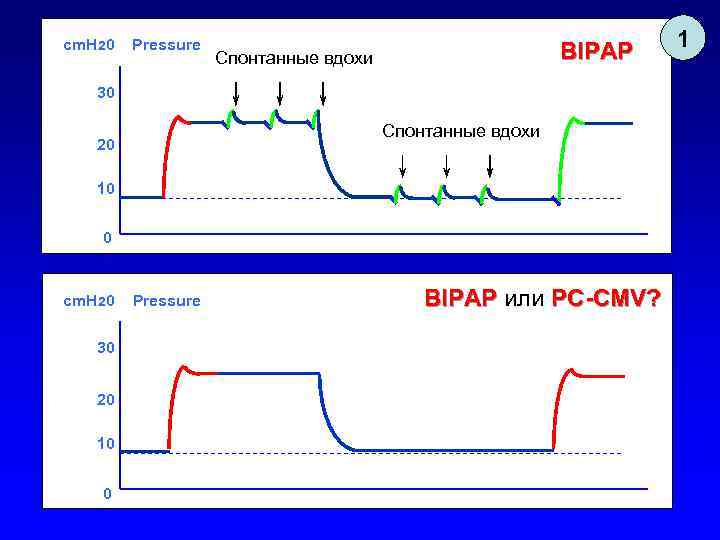 cm. H 20 Pressure BIPAP Спонтанные вдохи 30 Спонтанные вдохи 20 10 0 cm. H 20 30 20 10 0 Pressure BIPAP или PC-CMV? 1
cm. H 20 Pressure BIPAP Спонтанные вдохи 30 Спонтанные вдохи 20 10 0 cm. H 20 30 20 10 0 Pressure BIPAP или PC-CMV? 1
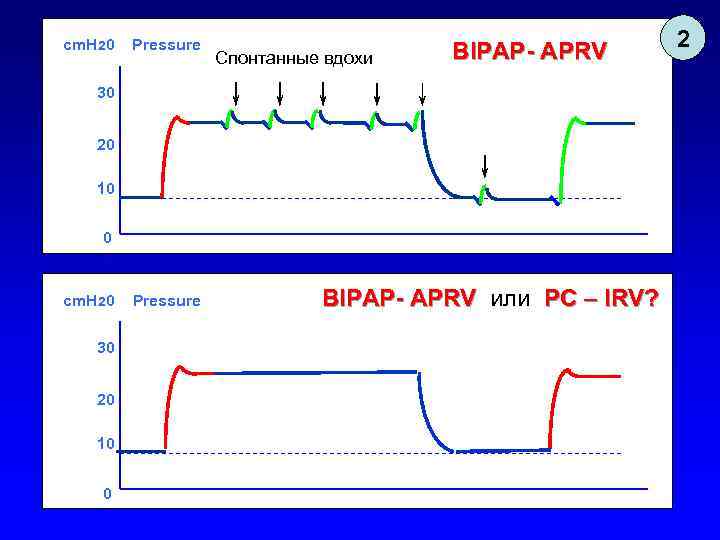 cm. H 20 Pressure Спонтанные вдохи BIPAP- APRV 30 20 10 0 cm. H 20 30 20 10 0 Pressure BIPAP- APRV или PC – IRV? 2
cm. H 20 Pressure Спонтанные вдохи BIPAP- APRV 30 20 10 0 cm. H 20 30 20 10 0 Pressure BIPAP- APRV или PC – IRV? 2
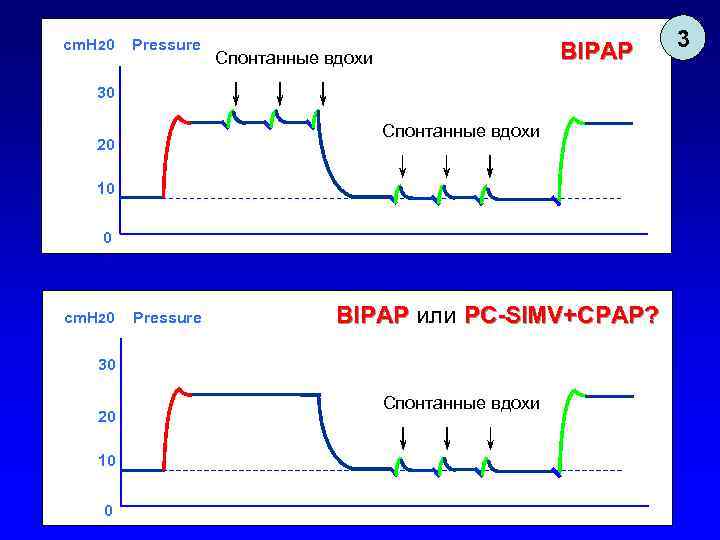 cm. H 20 Pressure BIPAP Спонтанные вдохи 30 Спонтанные вдохи 20 10 0 cm. H 20 Pressure BIPAP или PC-SIMV+CPAP? 30 20 10 0 Спонтанные вдохи 3
cm. H 20 Pressure BIPAP Спонтанные вдохи 30 Спонтанные вдохи 20 10 0 cm. H 20 Pressure BIPAP или PC-SIMV+CPAP? 30 20 10 0 Спонтанные вдохи 3
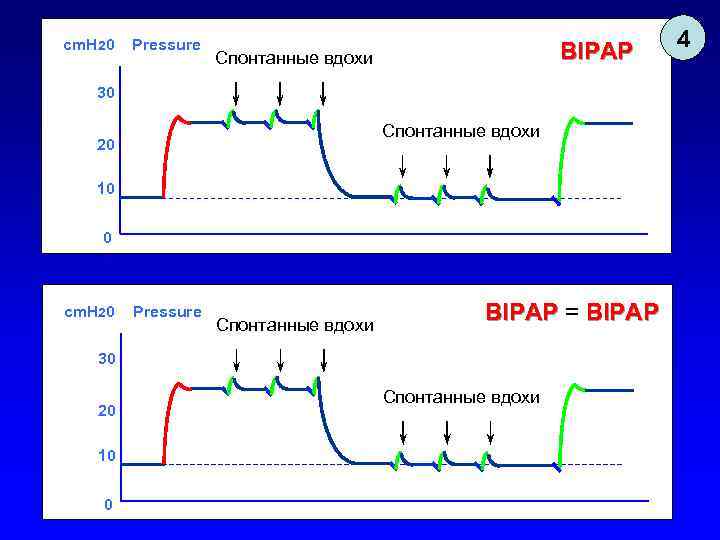 cm. H 20 Pressure BIPAP Спонтанные вдохи 30 Спонтанные вдохи 20 10 0 cm. H 20 Pressure Спонтанные вдохи BIPAP = BIPAP 30 20 10 0 Спонтанные вдохи 4
cm. H 20 Pressure BIPAP Спонтанные вдохи 30 Спонтанные вдохи 20 10 0 cm. H 20 Pressure Спонтанные вдохи BIPAP = BIPAP 30 20 10 0 Спонтанные вдохи 4
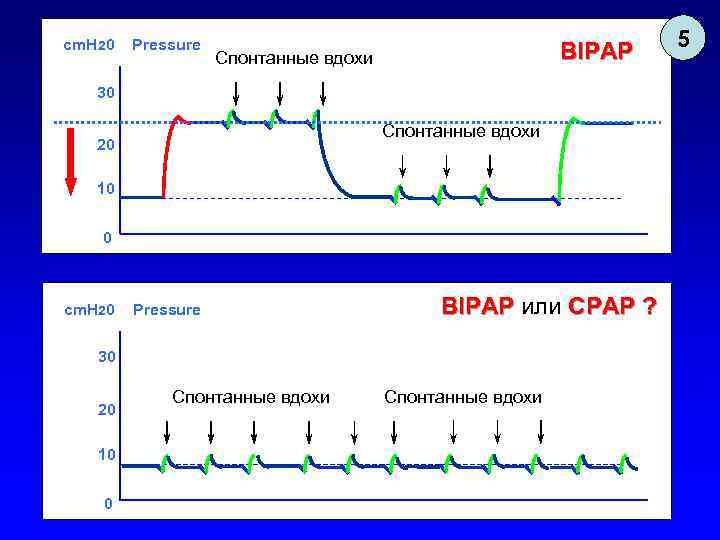 cm. H 20 Pressure BIPAP Спонтанные вдохи 30 Спонтанные вдохи 20 10 0 cm. H 20 Pressure BIPAP или СРАР ? 30 20 10 0 Спонтанные вдохи 5
cm. H 20 Pressure BIPAP Спонтанные вдохи 30 Спонтанные вдохи 20 10 0 cm. H 20 Pressure BIPAP или СРАР ? 30 20 10 0 Спонтанные вдохи 5
 Универсальность BIPAP 1. Если у пациента полностью отсутствует дыхательная активность, «BIPAP» неотличим от PC- CMV. 2. Если при этом time high, больше чем time low, «BIPAP» превращается в «IR-PCV» , поскольку вдох длиннее выдоха. 3. Если пациент сохраняет спонтанное дыхание только на нижнем уровне давления, «BIPAP» неотличим от PC-SIMV+CPAP. 4. Если пациент сохраняет спонтанное дыхание и на верхнем и на нижнем уровне давления, «BIPAP» показывает свое истинное лицо. 5. Если установить одинаковое значение верхнего и нижнего давления, «BIPAP» превращается в «CPAP» .
Универсальность BIPAP 1. Если у пациента полностью отсутствует дыхательная активность, «BIPAP» неотличим от PC- CMV. 2. Если при этом time high, больше чем time low, «BIPAP» превращается в «IR-PCV» , поскольку вдох длиннее выдоха. 3. Если пациент сохраняет спонтанное дыхание только на нижнем уровне давления, «BIPAP» неотличим от PC-SIMV+CPAP. 4. Если пациент сохраняет спонтанное дыхание и на верхнем и на нижнем уровне давления, «BIPAP» показывает свое истинное лицо. 5. Если установить одинаковое значение верхнего и нижнего давления, «BIPAP» превращается в «CPAP» .
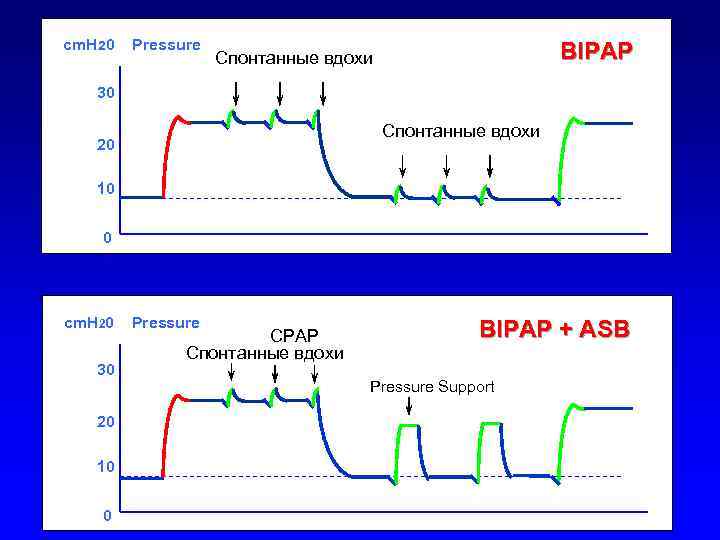 cm. H 20 Pressure BIPAP Спонтанные вдохи 30 Спонтанные вдохи 20 10 0 cm. H 20 30 20 10 0 Pressure СPAP Спонтанные вдохи BIPAP + ASB Pressure Support
cm. H 20 Pressure BIPAP Спонтанные вдохи 30 Спонтанные вдохи 20 10 0 cm. H 20 30 20 10 0 Pressure СPAP Спонтанные вдохи BIPAP + ASB Pressure Support
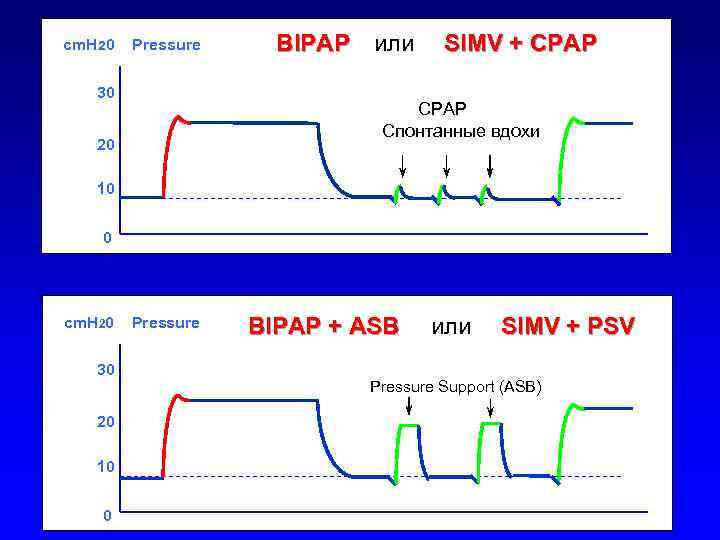 cm. H 20 Pressure 30 BIPAP или SIMV + CPAP Спонтанные вдохи 20 10 0 cm. H 20 30 20 10 0 Pressure BIPAP + ASB или SIMV + PSV Pressure Support (ASB)
cm. H 20 Pressure 30 BIPAP или SIMV + CPAP Спонтанные вдохи 20 10 0 cm. H 20 30 20 10 0 Pressure BIPAP + ASB или SIMV + PSV Pressure Support (ASB)
 Двухуровневые и Weaning От полного замещения функции дыхания, до полностью самостоятельного дыхания
Двухуровневые и Weaning От полного замещения функции дыхания, до полностью самостоятельного дыхания
 Двухуровневые режимы Наш опыт использования позитивен Прекрасно работают у пациентов с ОРДС и ЧМТ Универсальность не уступает режимам IMV
Двухуровневые режимы Наш опыт использования позитивен Прекрасно работают у пациентов с ОРДС и ЧМТ Универсальность не уступает режимам IMV
 Нет предела совершенству! Antonio Canova «Paolina Borghese as Venus Victrix»
Нет предела совершенству! Antonio Canova «Paolina Borghese as Venus Victrix»
 канал Мастер Класс Гамильтон
канал Мастер Класс Гамильтон
 «Adaptive support ventilation» «ASV» ASV интеллектуальный режим вентиляции с обратной связью, представленный на респираторах «Hamilton medical» . ASV поддерживает заданный минутный объем независимо от дыхательной активности пациента
«Adaptive support ventilation» «ASV» ASV интеллектуальный режим вентиляции с обратной связью, представленный на респираторах «Hamilton medical» . ASV поддерживает заданный минутный объем независимо от дыхательной активности пациента
 «Adaptive support ventilation» «ASV» Аи. Р 2011 № 4 стр. 46 -50 и Аи. Р 2011 № 4 стр. 42 -46 Аи. Р № 4 2012 стр 54
«Adaptive support ventilation» «ASV» Аи. Р 2011 № 4 стр. 46 -50 и Аи. Р 2011 № 4 стр. 42 -46 Аи. Р № 4 2012 стр 54
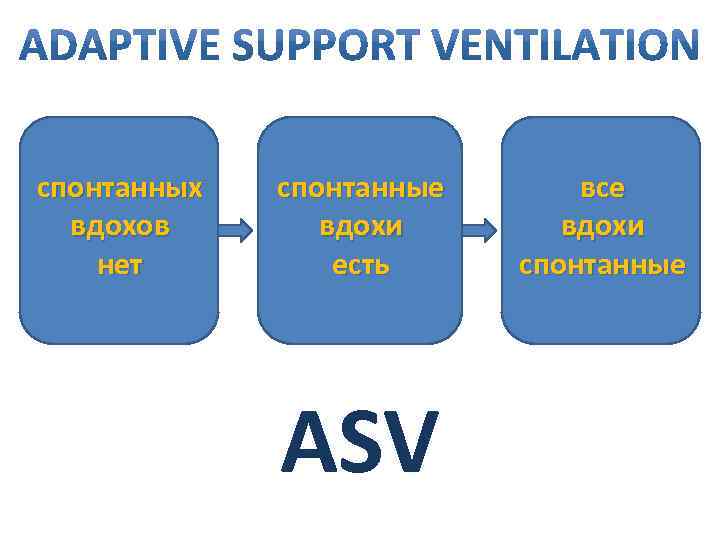 спонтанных вдохов нет спонтанные вдохи есть ASV все вдохи спонтанные
спонтанных вдохов нет спонтанные вдохи есть ASV все вдохи спонтанные
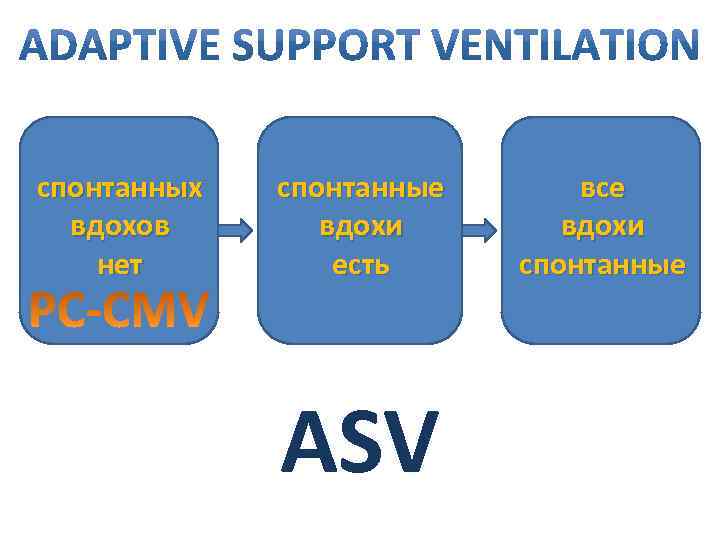 спонтанных вдохов нет спонтанные вдохи есть ASV все вдохи спонтанные
спонтанных вдохов нет спонтанные вдохи есть ASV все вдохи спонтанные
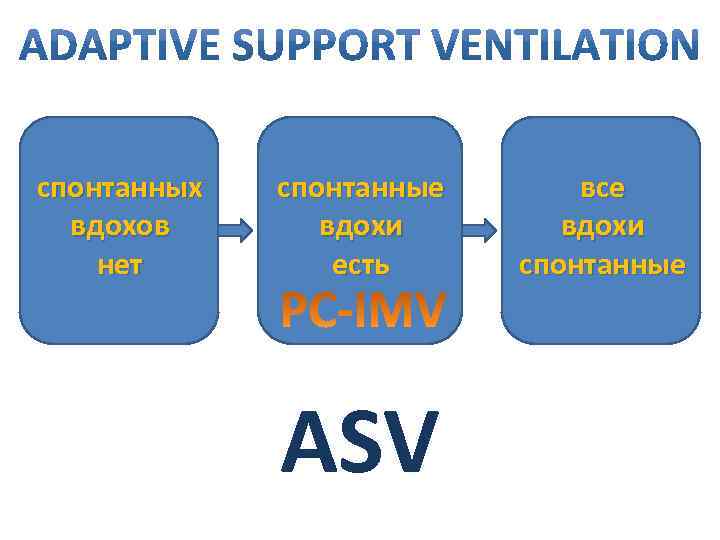 спонтанных вдохов нет спонтанные вдохи есть ASV все вдохи спонтанные
спонтанных вдохов нет спонтанные вдохи есть ASV все вдохи спонтанные
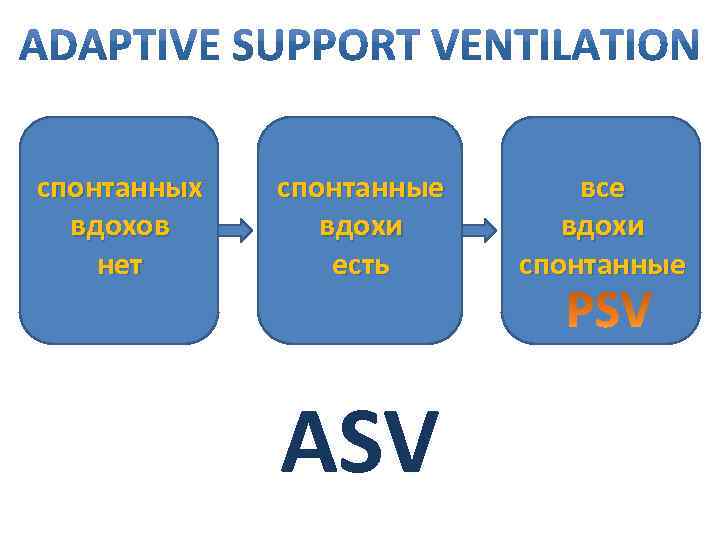 спонтанных вдохов нет спонтанные вдохи есть ASV все вдохи спонтанные
спонтанных вдохов нет спонтанные вдохи есть ASV все вдохи спонтанные
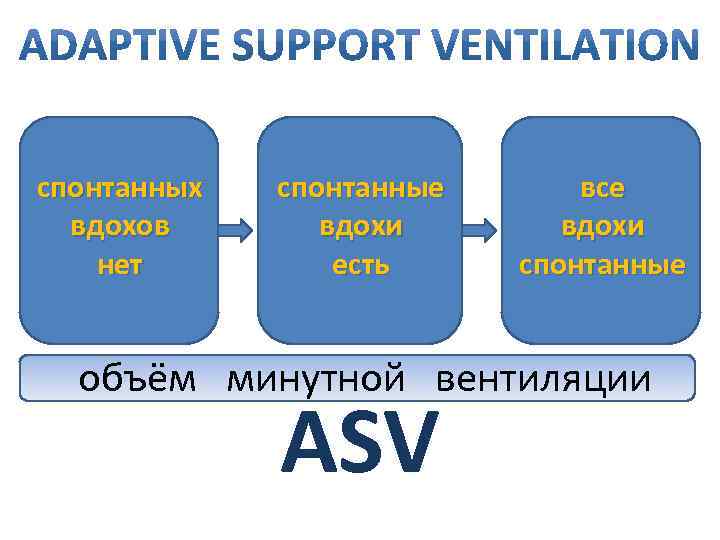 спонтанных вдохов нет спонтанные вдохи есть все вдохи спонтанные объём минутной вентиляции ASV
спонтанных вдохов нет спонтанные вдохи есть все вдохи спонтанные объём минутной вентиляции ASV
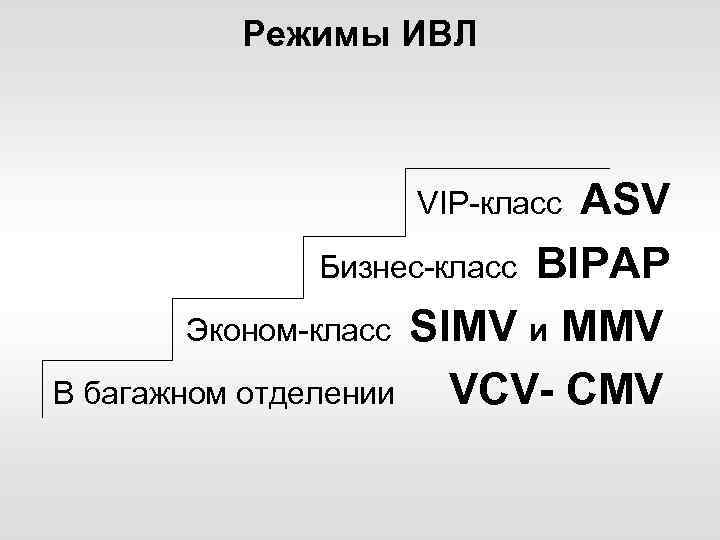 Режимы ИВЛ ASV Бизнес-класс BIPAP Эконом-класс SIMV и MMV В багажном отделении VCV- CMV VIP-класс
Режимы ИВЛ ASV Бизнес-класс BIPAP Эконом-класс SIMV и MMV В багажном отделении VCV- CMV VIP-класс
 Резюме • SIMV • Fi. O 2 для достижения Sa. O 2≥ 94% (оптимально<50%) • Начальный Vt =7 -9 m. L/kg • Уровень Pa. CO 2 35 - 40 mm. Hg • Начальный PEEP=5 cm H 2 O; ↑РЕЕР, контроль ВЧД • Не допускать Auto-PEEP • Р плато вдоха ≤ 30 cm H 2 O • Анальгезия • Седация строго по показаниям • Положение в постели 30º ↑ головной конец
Резюме • SIMV • Fi. O 2 для достижения Sa. O 2≥ 94% (оптимально<50%) • Начальный Vt =7 -9 m. L/kg • Уровень Pa. CO 2 35 - 40 mm. Hg • Начальный PEEP=5 cm H 2 O; ↑РЕЕР, контроль ВЧД • Не допускать Auto-PEEP • Р плато вдоха ≤ 30 cm H 2 O • Анальгезия • Седация строго по показаниям • Положение в постели 30º ↑ головной конец
 ? ?
? ?
 Что делать? NSICU. RU ьи ат ст ги кни протокол ы р еком ендац Л ц ек ии ! и и
Что делать? NSICU. RU ьи ат ст ги кни протокол ы р еком ендац Л ц ек ии ! и и


 НАШ САЙТ NSICU. RU Neuro Surgical Intensive Care Unit
НАШ САЙТ NSICU. RU Neuro Surgical Intensive Care Unit


