Углеводный жировой обмен .ppt
- Количество слайдов: 44

Нарушения углеводного и жирового обмена
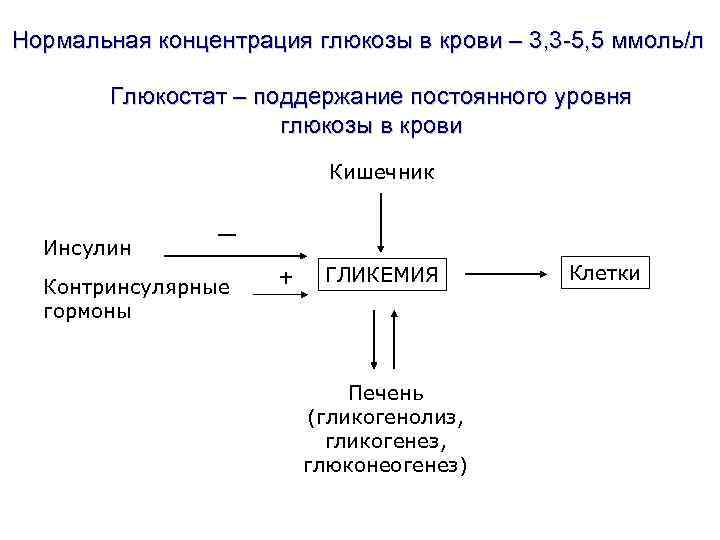
Нормальная концентрация глюкозы в крови – 3, 3 -5, 5 ммоль/л Глюкостат – поддержание постоянного уровня глюкозы в крови Кишечник Инсулин — Контринсулярные гормоны + ГЛИКЕМИЯ Печень (гликогенолиз, гликогенез, глюконеогенез) Клетки

Регуляция уровня гликемии Снижение уровня глюкозы: Контринсулярные гормоны: повышение уровня глюкозы Катехоламины Инсулин Глюкагон Кортизол Гормон роста Тиреоидные гормоны
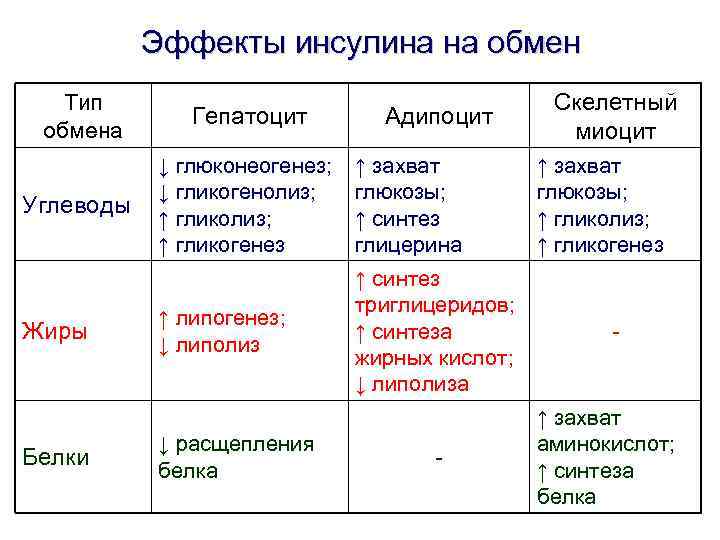
Эффекты инсулина на обмен Тип обмена Гепатоцит Углеводы ↓ глюконеогенез; ↓ гликогенолиз; ↑ гликогенез ↑ захват глюкозы; ↑ синтез глицерина ↑ липогенез; ↓ липолиз ↑ синтез триглицеридов; ↑ синтеза жирных кислот; ↓ липолиза Жиры Белки ↓ расщепления белка Адипоцит - Скелетный миоцит ↑ захват глюкозы; ↑ гликолиз; ↑ гликогенез - ↑ захват аминокислот; ↑ синтеза белка

Типовые нарушения обмена углеводов 1. Нарушения переваривания и всасывания 2. Нарушения глюконеогенеза и гликолиза 3. Нарушения синтеза и расщепления гликогена – гликогенозы (н-р, дефицит фосфорилазы) 4. Нарушения захвата глюкозы клетками 5. Гипогликемия, гипергликемия

Гипергликемия – состояние, характеризующееся повышением уровня глюкозы плазмы выше нормы (6, 0 ммоль/л натощак) Механизмы гипергликемии: 1. Всасывание в кишечнике большого количества глюкозы: – одномоментный прием большого количества легкоусвояемых углеводов (мед, сахар, глюкоза) – демпинг-синдром 2. Усиление распада гликогена (гипергликемия не связана с приемом пищи): – нейрогенная гипергликемия (активация симпатикоадреналовой системы) – увеличение продукции контринсулярных гормонов 3. Активация глюконеогенеза (АКТГ, глюкокортикоиды, глюкагон) 4. Уменьшение использования глюкозы клетками
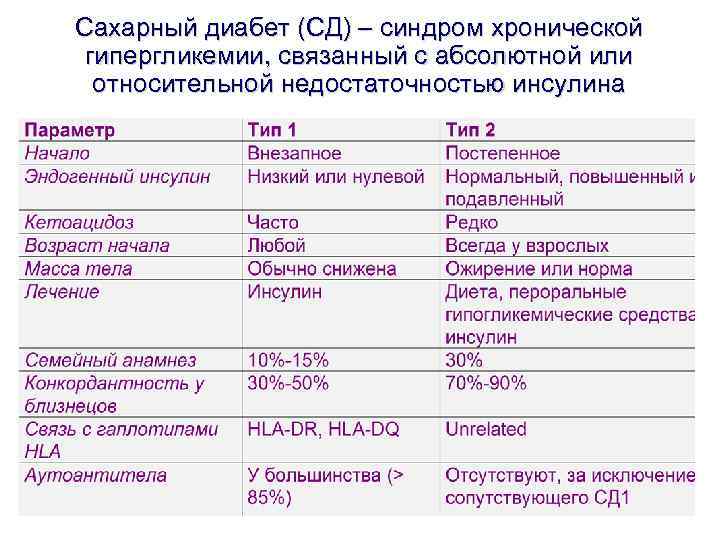
Сахарный диабет (СД) – синдром хронической гипергликемии, связанный с абсолютной или относительной недостаточностью инсулина
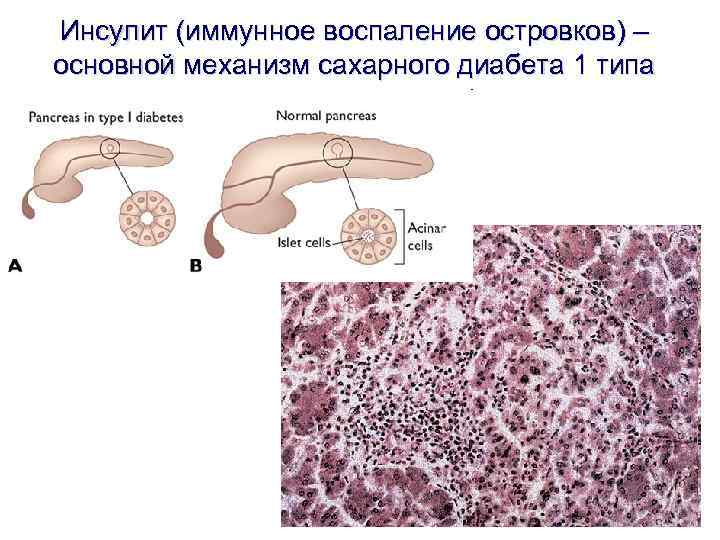
Инсулит (иммунное воспаление островков) – основной механизм сахарного диабета 1 типа
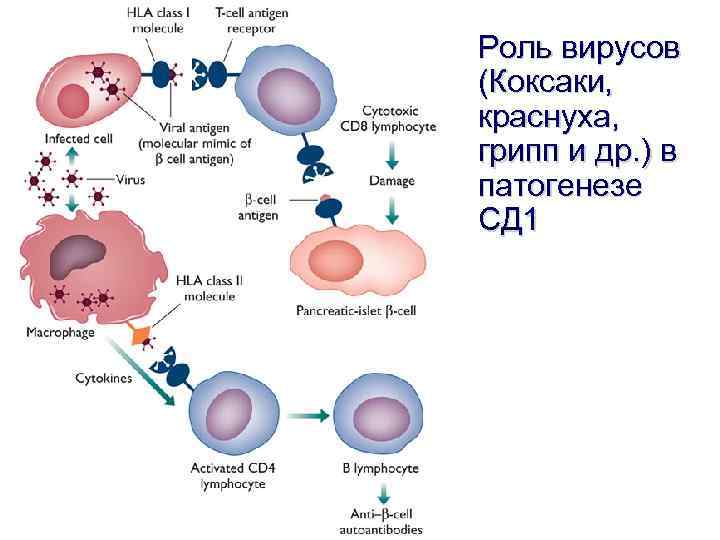
Роль вирусов (Коксаки, краснуха, грипп и др. ) в патогенезе СД 1

Важнейшие известные аутоантигены при сахарном диабете 1 типа: тканеспецифичные белки β-клеток • Пре(про)инсулин • Карбоксипептидаза-Н (CPH) • Инсулинома-ассоциированный белок-2 • Глутамат-декарбоксилаза (GAD) • Транспортер цинка (Znt 8)
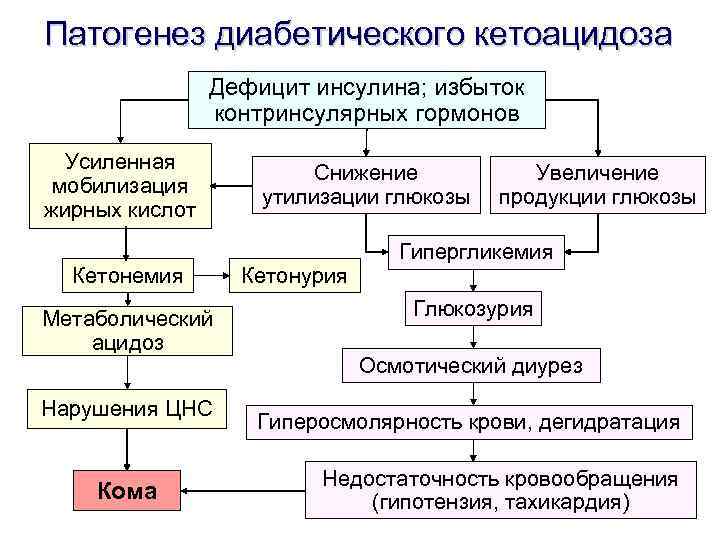
Патогенез диабетического кетоацидоза Дефицит инсулина; избыток контринсулярных гормонов Усиленная мобилизация жирных кислот Кетонемия Метаболический ацидоз Нарушения ЦНС Кома Снижение утилизации глюкозы Кетонурия Увеличение продукции глюкозы Гипергликемия Глюкозурия Осмотический диурез Гиперосмолярность крови, дегидратация Недостаточность кровообращения (гипотензия, тахикардия)

Механизмы инсулинорезистентности – основа патогенеза сахарного диабета 2 типа 1. Пререцепторный (аномальный инсулин) 2. Рецепторный (уменьшение количества, аффинности рецепторов) 3. На уровне транспорта глюкозы (снижение количества молекул GLUT 4) 4. Пострецепторный (нарушение передачи сигнала и фосфорилирования киназ)
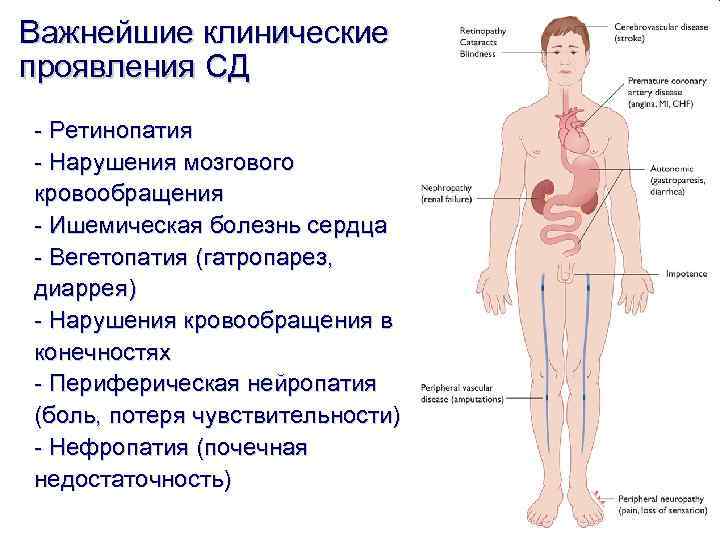
Важнейшие клинические проявления СД - Ретинопатия - Нарушения мозгового кровообращения - Ишемическая болезнь сердца - Вегетопатия (гатропарез, диаррея) - Нарушения кровообращения в конечностях - Периферическая нейропатия (боль, потеря чувствительности) - Нефропатия (почечная недостаточность)

Механизмы гипогликемии • Усиление потребления глюкозы клетками – гиперинсулинизм, введение инсулина – образование инсулиноподобных факторов роста • Нарушения гликогенолиза (гликогенозы, цирроз печени) • Нарушения реабсорбции глюкозы (почечный диабет) • Длительная интенсивная физическая нагрузка

Компенсаторные механизмы при гипогликемии ● Активация симпато-адреналовой системы (гликогенолиз) ● Увеличение продукции контринсулярных гормонов: активация гликогенолиза, глюконеогенеза, активация липолиза и снижение утилизации глюкозы

Гипогликемия • Гипогликемическая реакция • Гипогликемический синдром • Гипогликемическая кома

Гипогликемическая реакция — острое временное уменьшение уровня глюкозы до нижней границы нормы Причины: Острая избыточная, но преходящая секреция инсулина (через несколько часов после нагрузки глюкозой, особенно у лиц пожилого и старческого возраста) Проявления: ● Легкое чувство голода ● Мышечная дрожь ● Тахикардия выражены слабо, усиливаются при стрессе и физической нагрузке
![Гипогликемический синдром - стойкое ↓ [гл] плазмы крови ниже нормы (3, 3 – 2, Гипогликемический синдром - стойкое ↓ [гл] плазмы крови ниже нормы (3, 3 – 2,](https://present5.com/presentation/3/21716263_416203591.pdf-img/21716263_416203591.pdf-18.jpg)
Гипогликемический синдром - стойкое ↓ [гл] плазмы крови ниже нормы (3, 3 – 2, 5 m. M/L), сопровождающееся расстройством жизнедеятельности организма Проявления Адренергические чувство голода мышечная дрожь потливость тревога, тахикардия, страх смерти аритмии Нейрогликопенические Гол. боль головок ружение Спутанность сознания диплопия Нарушение координации Психическая заторможенность
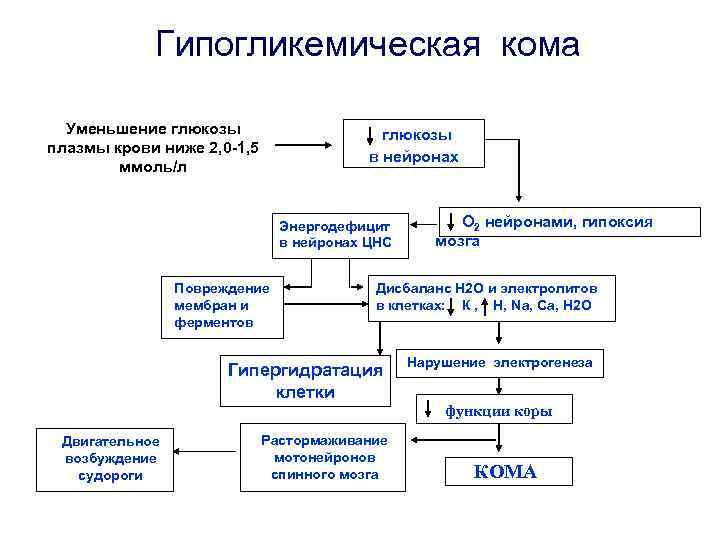
Гипогликемическая кома Уменьшение глюкозы плазмы крови ниже 2, 0 -1, 5 ммоль/л глюкозы в нейронах Энергодефицит в нейронах ЦНС Повреждение мембран и ферментов Дисбаланс Н 2 О и электролитов в клетках: К , Н, Na, Ca, H 2 O Гипергидратация клетки Двигательное возбуждение судороги О 2 нейронами, гипоксия мозга Растормаживание мотонейронов спинного мозга Нарушение электрогенеза функции коры КОМА

Нарушения жирового обмена

Липостат – система, контролирующая постоянство массы тела или установочной точки в отношении интенсивности энергетического обмена Липолиз – высвобождение богатых энергией жирных кислот из жировой ткани. Липогенез – это синтез нового жира взамен потерянного в процессе липолиза.
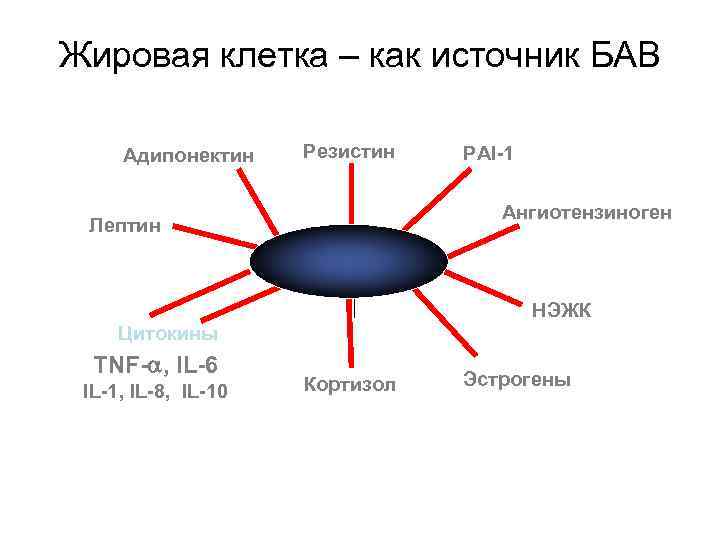
Жировая клетка – как источник БАВ Адипонектин Резистин PAI-1 Ангиотензиноген Лептин Fat Cell НЭЖК Цитокины TNF- , IL-6 IL-1, IL-8, IL-10 Кортизол Эстрогены

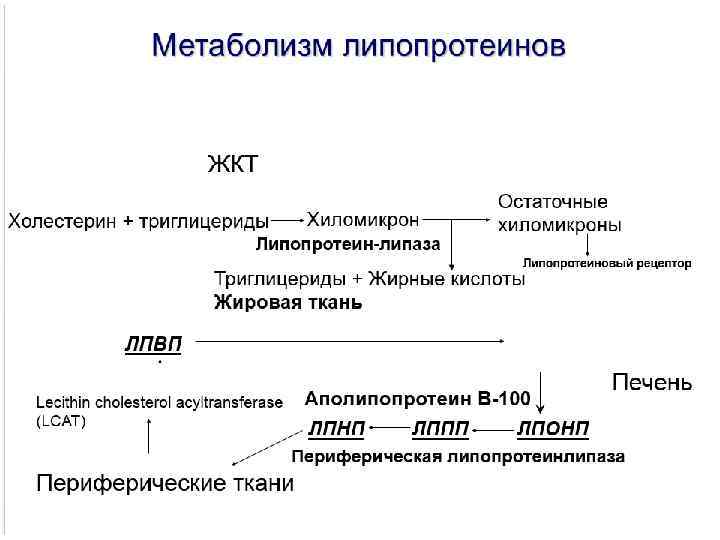
Жировой обмен включает следующие этапы: • переваривание липидов в кишечнике и всасывание их в кровь; • транспорт липидов и переход их из крови в ткани и наоборот; • депонирование жиров; • промежуточный обмен липидов. Патология обмена липидов связана с нарушением их

НАРУШЕНИЯ ЛИПИДНОГО ОБМЕНА 1. Нарушение расщепления 2. Нарушение всасывания 3. Нарушение транспорта 4. Нарушение утилизации 5. Нарушение депонирования 6. Нарушение метаболизма.

Причины нарушения переваривания и всасывания липидов: • Расстройство внешней секреции поджелудочной железы, непоступлением в двенадцатиперстную кишку липазы; • Значительное понижение или полное отсутствие выделения желчи; • Усиление перистальтики; • Понижение способности эпителия слизистой оболочки кишечника активно воспринимать жир.

Ожирение

Классификация ожирения (I) I. Происхождение (механизм): • Первичное • Вторичное (патология ЦНС или эндокринные нарушения) II. По степени увеличения ИМТ: • Стадия I (ИМТ = 25 -29, 9) • Стадия II (ИМТ = 30 -39, 9) • Стадия III (ИМТ > 40) ИМТ = масса тела (кг)/рост2 (м 2) III. По числу адипоцитов: • Неизмененное (гипертрофическое ожирение) • Увеличенное (гиперпластическое ожирение) IV. Преимущественное расположение жировой ткани: • Центральное (висцеральное): брыжейка, органы ЖКТ • Подкожное

Классификация ожирения (II): «андроидный» vs. «гиноидный» тип
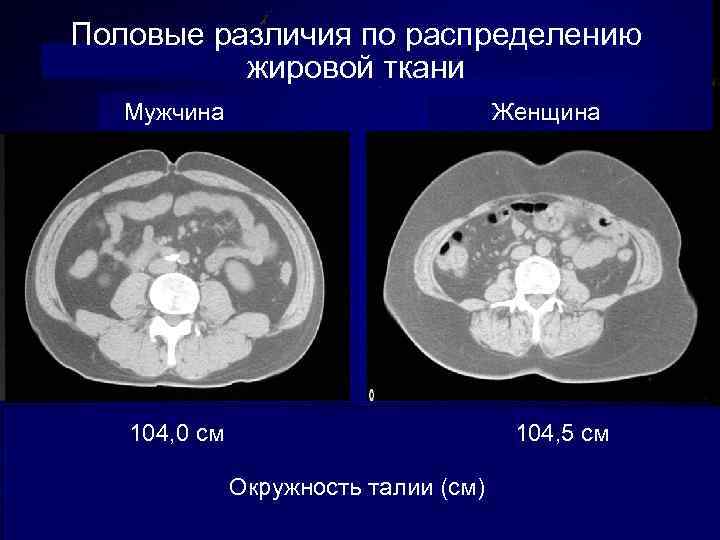
Половые различия по распределению жировой ткани ОПк. Ж Мужчина Окружность талии ОВисц. Ж ОПк. Ж Женщина 104, 0 см 90, 5 Окружность талии (см) 104, 5 86, 5 см
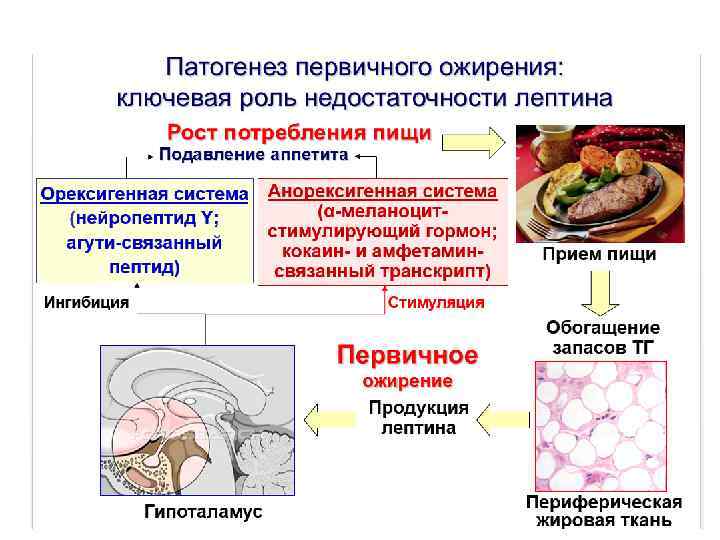
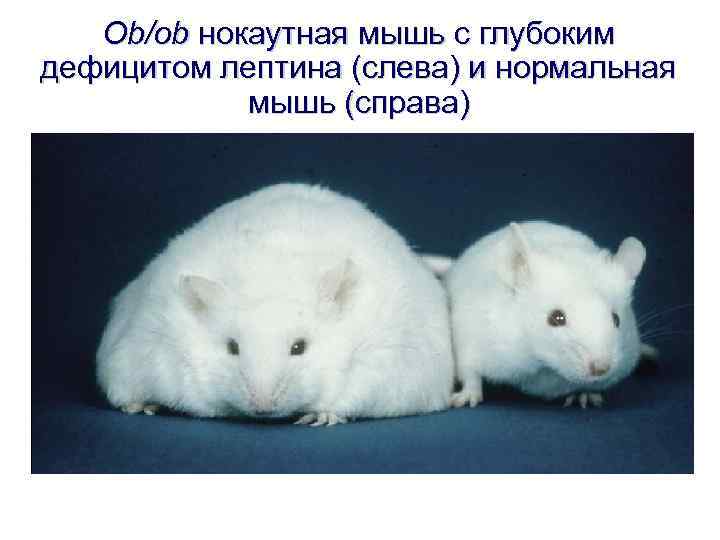
Ob/ob нокаутная мышь с глубоким дефицитом лептина (слева) и нормальная мышь (справа)
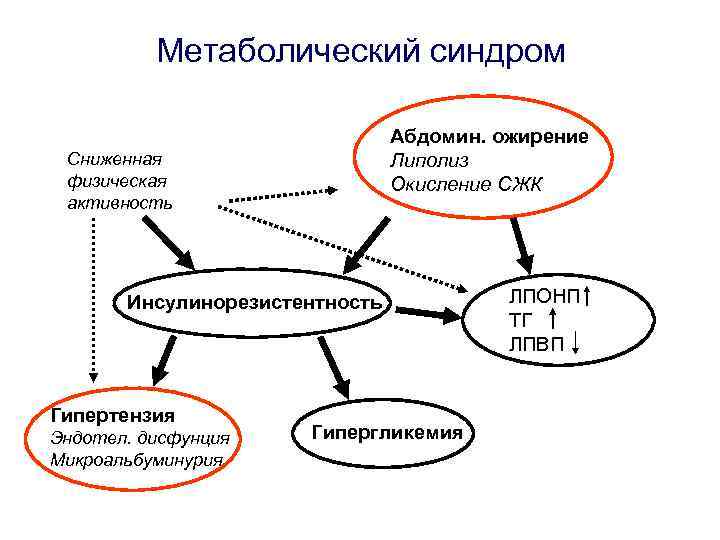
Метаболический синдром Абдомин. ожирение Липолиз Окисление СЖК Сниженная физическая активность Инсулинорезистентность Гипертензия Эндотел. дисфунция Микроальбуминурия Гипергликемия ЛПОНП ТГ ЛПВП

Последствия ожирения 1. Увеличение риска развития: 1. 1. Сахарного диабета II типа; 1. 2. Артериальной гипертензии; 1. 3. Ишемической болезни сердца. 2. Холелитиаз (желчекаменная болезнь); 3. Синдром гиповентиляции (синдром Пиквика); 4. Обструктивное апноэ во сне; 5. Дегенеративные заболевания суставов (остеоартроз); 6. По некоторым данным, увеличенный риск развития инсульта и онкологических заболеваний.
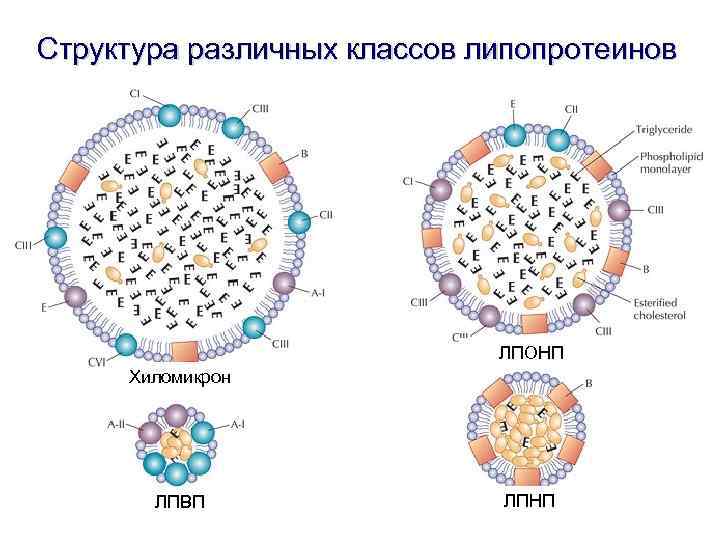
Структура различных классов липопротеинов ЛПОНП Хиломикрон ЛПВП ЛПНП
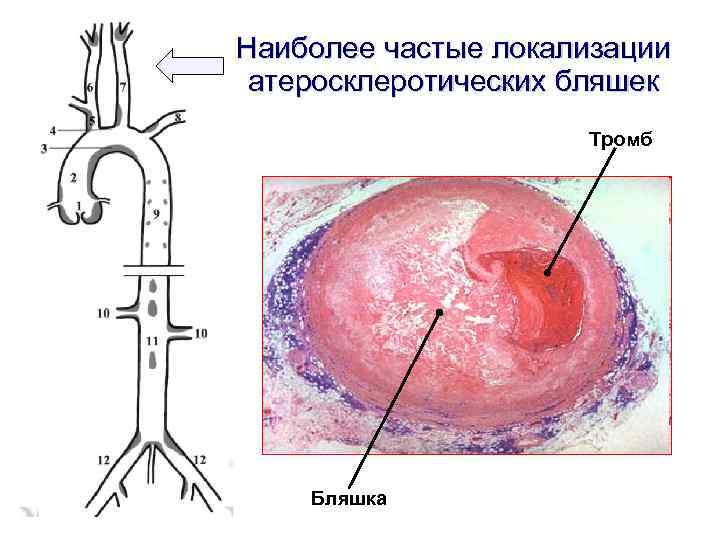
Наиболее частые локализации атеросклеротических бляшек Тромб Бляшка
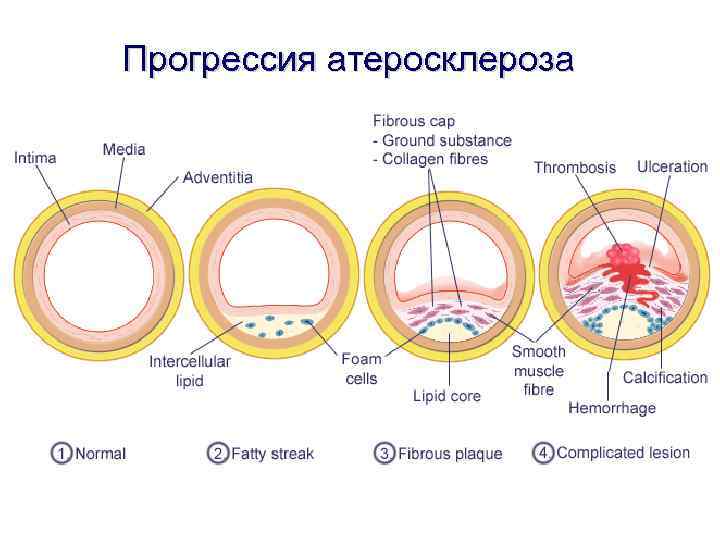
Прогрессия атеросклероза
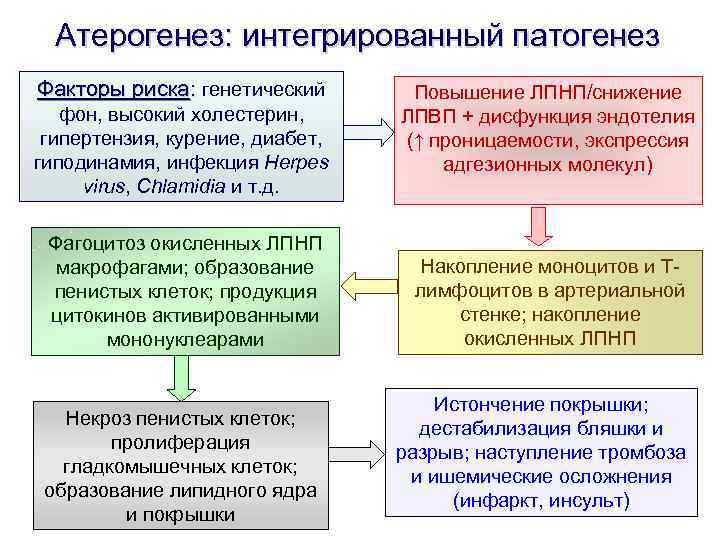
Атерогенез: интегрированный патогенез Факторы риска: генетический фон, высокий холестерин, гипертензия, курение, диабет, гиподинамия, инфекция Herpes virus, Chlamidia и т. д. Фагоцитоз окисленных ЛПНП макрофагами; образование пенистых клеток; продукция цитокинов активированными мононуклеарами Некроз пенистых клеток; пролиферация гладкомышечных клеток; образование липидного ядра и покрышки Повышение ЛПНП/снижение ЛПВП + дисфункция эндотелия (↑ проницаемости, экспрессия адгезионных молекул) Накопление моноцитов и Tлимфоцитов в артериальной стенке; накопление окисленных ЛПНП Истончение покрышки; дестабилизация бляшки и разрыв; наступление тромбоза и ишемические осложнения (инфаркт, инсульт)

Гипотеза ответа на повреждение: инфильтрация интимы моноцитами/макрофагами, вовлечение Тлимфоцитов, образование пенистых клеток Ross, 1999
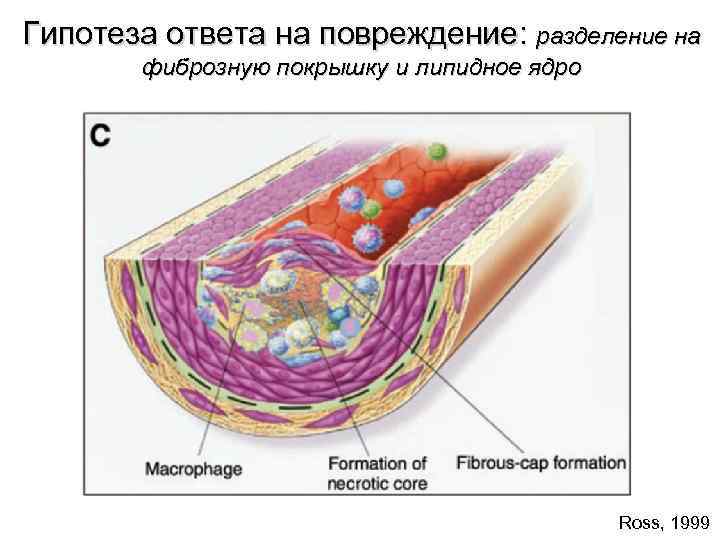
Гипотеза ответа на повреждение: разделение на фиброзную покрышку и липидное ядро Ross, 1999
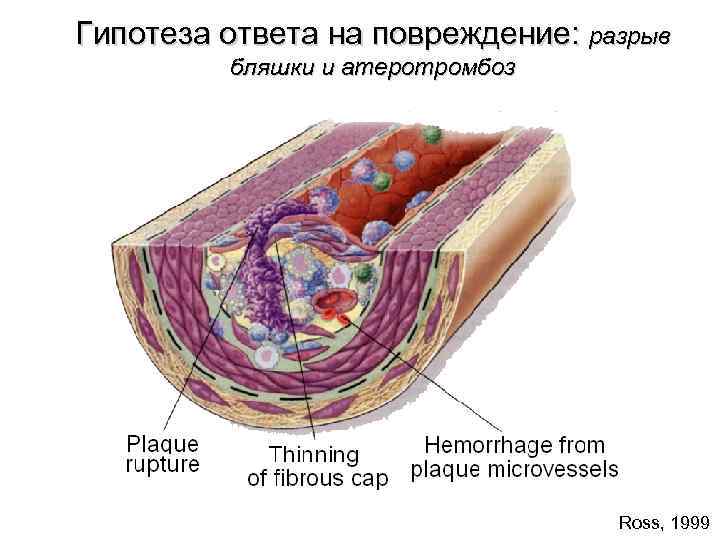
Гипотеза ответа на повреждение: разрыв бляшки и атеротромбоз Ross, 1999

Инфекционная теория атерогенеза 1. Периодонтит; 2. Chlamydia pneumoniae; 3. Helicobacter pylori; 4. Вирус простого герпеса; 5. Цитомегаловирус.

Осложнения атеросклероза 1. Атеротромбоз → наступление острой ишемии: 1. 1. Инфаркт миокарда; 1. 2. Ишемический инсульт; 1. 3. Острая ишемия нижних конечностей. 2. Сужение просвета артерии неосложненной бляшкой: 1. 1. Стенокардия; 1. 2. Недостаточность мозгового кровообращения; 1. 3. Перемежающаяся хромота; 1. 4. Angina abdominalis. 3. Фрагментация бляшки и атеротромбоз.

Благодарю за внимание!
Углеводный жировой обмен .ppt