Нарушения ритма сердца у детей.ppt
- Количество слайдов: 46
 НАРУШЕНИЯ РИТМА СЕРДЦА
НАРУШЕНИЯ РИТМА СЕРДЦА
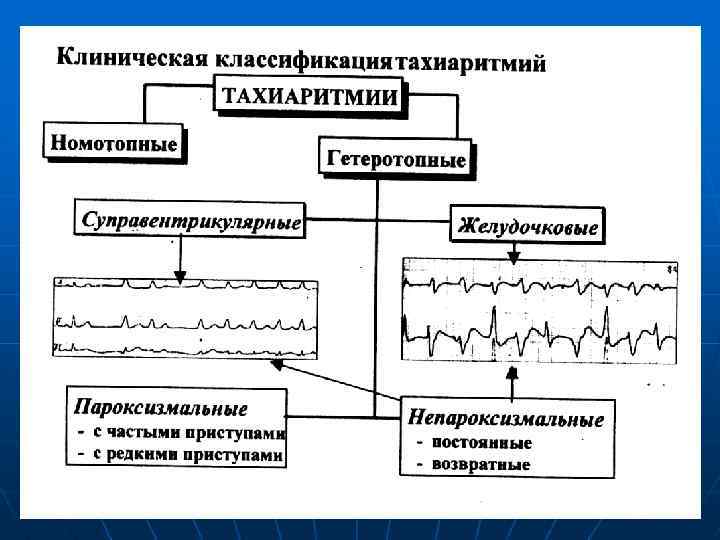
 Классификация жизнеугрожающих аритмий: I. В зависимости от места возникновения нарушения ритма и проводимости: - в синусовом узле; - в предсердиях: - в АВ-узле; - в желудочках. II. В зависимости от характера аритмии: - тахиаритмии; - брадиаритмии; - экстрасистолии.
Классификация жизнеугрожающих аритмий: I. В зависимости от места возникновения нарушения ритма и проводимости: - в синусовом узле; - в предсердиях: - в АВ-узле; - в желудочках. II. В зависимости от характера аритмии: - тахиаритмии; - брадиаритмии; - экстрасистолии.
 III. В зависимости от степени угрозы жизни больного: - тахи- или брадиаритмии, непосредственно угрожающие жизни больного в связи с сопутствующими им, как правило, резкими нарушениями гемодинамики и прямой угрозой остановки сердца (фибрилляция или трепетание желудочков, асистолия, желудочковая пароксизмальная тахикардия, резко выраженная брадикардия при синдроме слабости синусового узла (СССУ) или полной АВблокаде;
III. В зависимости от степени угрозы жизни больного: - тахи- или брадиаритмии, непосредственно угрожающие жизни больного в связи с сопутствующими им, как правило, резкими нарушениями гемодинамики и прямой угрозой остановки сердца (фибрилляция или трепетание желудочков, асистолия, желудочковая пароксизмальная тахикардия, резко выраженная брадикардия при синдроме слабости синусового узла (СССУ) или полной АВблокаде;
 - тахи- или брадиаритмии, представляющие опасность для жизни при определенных условиях, связанных с характером основного заболевания (например, пароксизм тахиформы фибрилляции предсердий у больного с критическим стенозом митрального отверстия или пароксизмальная наджелудочковая тахикардия на фоне инфаркта миокарда, сопровождающаяся падением гемодинамики;
- тахи- или брадиаритмии, представляющие опасность для жизни при определенных условиях, связанных с характером основного заболевания (например, пароксизм тахиформы фибрилляции предсердий у больного с критическим стенозом митрального отверстия или пароксизмальная наджелудочковая тахикардия на фоне инфаркта миокарда, сопровождающаяся падением гемодинамики;
 - прогностически неблагоприятные аритмии – возможные предвестники более тяжелых нарушений ритма и проводимости, например, частая, политопная желудочковая экстрасистолия, трансфасцикулярная блокада, удлинение интервала QT и т. д.
- прогностически неблагоприятные аритмии – возможные предвестники более тяжелых нарушений ритма и проводимости, например, частая, политопная желудочковая экстрасистолия, трансфасцикулярная блокада, удлинение интервала QT и т. д.
 Жизнеугрожающие аритмии, связанные с патологией синусового узла. Критериями для угрозы жизни больного с доказанным СССУ являются: - синкопальные состояния; - пресинкопальные состяния; - бессимптомные длительные паузы (асистолия более 3 секунд) в работе сердца.
Жизнеугрожающие аритмии, связанные с патологией синусового узла. Критериями для угрозы жизни больного с доказанным СССУ являются: - синкопальные состояния; - пресинкопальные состяния; - бессимптомные длительные паузы (асистолия более 3 секунд) в работе сердца.
 Предсердные жизнеугрожающие аритмии. Лидерами в данной группе являются фибрилляция предсердий (ФП) и трепетание предсердий (ТП). Предсердные тахиаритмии приобретают жизнеугрожающий характер обычно в случаях тяжелой основной патологии сердца.
Предсердные жизнеугрожающие аритмии. Лидерами в данной группе являются фибрилляция предсердий (ФП) и трепетание предсердий (ТП). Предсердные тахиаритмии приобретают жизнеугрожающий характер обычно в случаях тяжелой основной патологии сердца.
 Жизнеугрожающие нарушения проводимости. Основную опасность для пациентов представляют АВ-блокада. Любая, остро возникшая АВ-блокада III степени или II степени 2 типа является показанием к временной ЭКС. Надежды на стойкий эффект медикаментозной терапии высоких степеней АВ-блокады бесперспективны.
Жизнеугрожающие нарушения проводимости. Основную опасность для пациентов представляют АВ-блокада. Любая, остро возникшая АВ-блокада III степени или II степени 2 типа является показанием к временной ЭКС. Надежды на стойкий эффект медикаментозной терапии высоких степеней АВ-блокады бесперспективны.
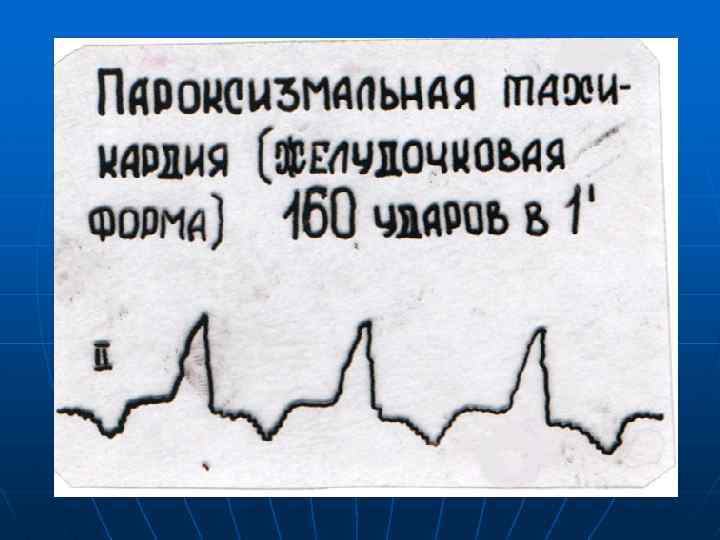
 Желудочковые аритмии. Фибрилляция желудочков и трепетание желудочков являются показанием к проведению реанимационных мероприятий. Желудочковая тахикардия у большинства больных представляет реальную угрозу жизни – как ввиду резко отрицательного влияния на гемодинамику, так и ввиду большой вероятности перехода в фибрилляцию желудочков.
Желудочковые аритмии. Фибрилляция желудочков и трепетание желудочков являются показанием к проведению реанимационных мероприятий. Желудочковая тахикардия у большинства больных представляет реальную угрозу жизни – как ввиду резко отрицательного влияния на гемодинамику, так и ввиду большой вероятности перехода в фибрилляцию желудочков.
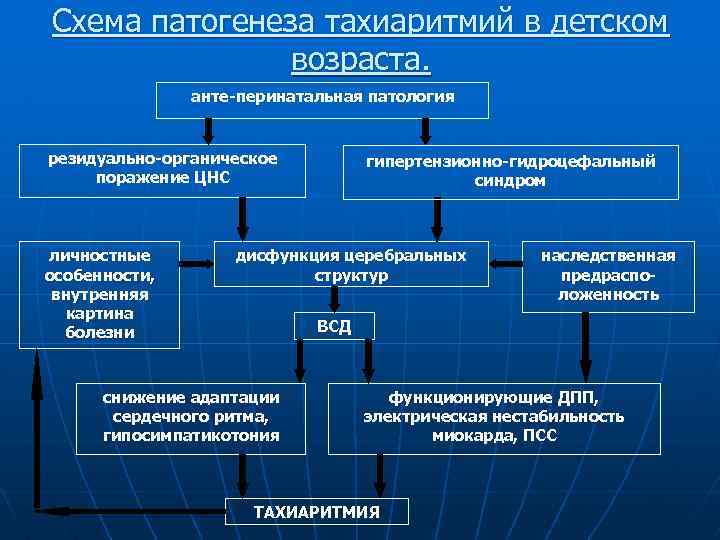 Схема патогенеза тахиаритмий в детском возраста. анте-перинатальная патология резидуально-органическое поражение ЦНС личностные особенности, внутренняя картина болезни гипертензионно-гидроцефальный синдром дисфункция церебральных структур наследственная предрасположенность ВСД снижение адаптации сердечного ритма, гипосимпатикотония функционирующие ДПП, электрическая нестабильность миокарда, ПСС ТАХИАРИТМИЯ
Схема патогенеза тахиаритмий в детском возраста. анте-перинатальная патология резидуально-органическое поражение ЦНС личностные особенности, внутренняя картина болезни гипертензионно-гидроцефальный синдром дисфункция церебральных структур наследственная предрасположенность ВСД снижение адаптации сердечного ритма, гипосимпатикотония функционирующие ДПП, электрическая нестабильность миокарда, ПСС ТАХИАРИТМИЯ
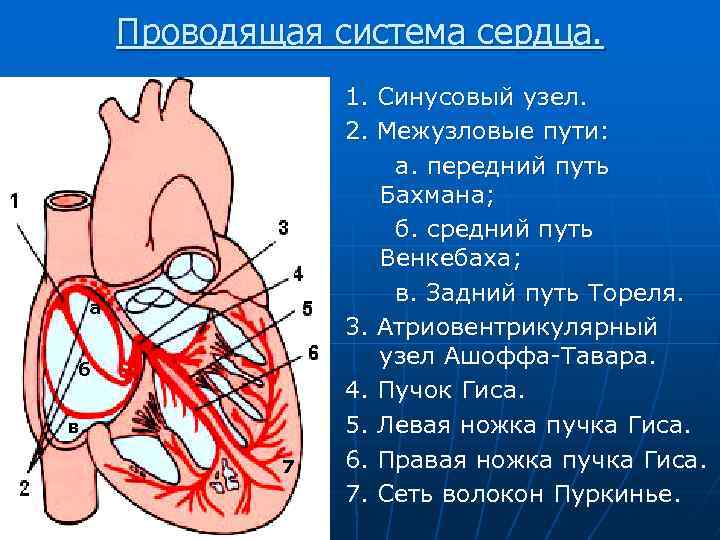 Проводящая система сердца. а б в 7 1. Синусовый узел. 2. Межузловые пути: а. передний путь Бахмана; б. средний путь Венкебаха; в. Задний путь Тореля. 3. Атриовентрикулярный узел Ашоффа-Тавара. 4. Пучок Гиса. 5. Левая ножка пучка Гиса. 6. Правая ножка пучка Гиса. 7. Сеть волокон Пуркинье.
Проводящая система сердца. а б в 7 1. Синусовый узел. 2. Межузловые пути: а. передний путь Бахмана; б. средний путь Венкебаха; в. Задний путь Тореля. 3. Атриовентрикулярный узел Ашоффа-Тавара. 4. Пучок Гиса. 5. Левая ножка пучка Гиса. 6. Правая ножка пучка Гиса. 7. Сеть волокон Пуркинье.
 Нарушение функции автоматизма: синусовая тахикардия n синусовая брадикардия n синусовая аритмия n узловой ритм I типа n узловой ритм II типа (диссоциация с интерферренцией) n миграция источника ритма n идиовентрикулярный ритм n
Нарушение функции автоматизма: синусовая тахикардия n синусовая брадикардия n синусовая аритмия n узловой ритм I типа n узловой ритм II типа (диссоциация с интерферренцией) n миграция источника ритма n идиовентрикулярный ритм n
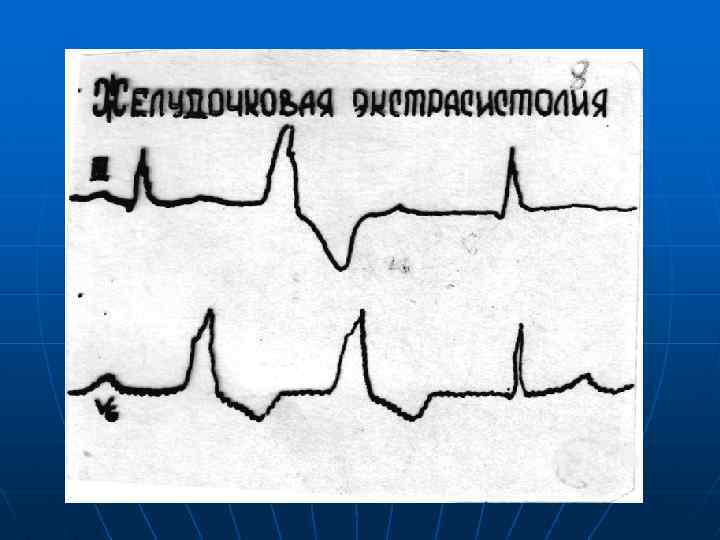
 Нарушение функции возбудимости: n n предсердные экстрасистолы узловые экстрасистолы желудочковые экстрасистолы пароксизмальная тахикардия
Нарушение функции возбудимости: n n предсердные экстрасистолы узловые экстрасистолы желудочковые экстрасистолы пароксизмальная тахикардия
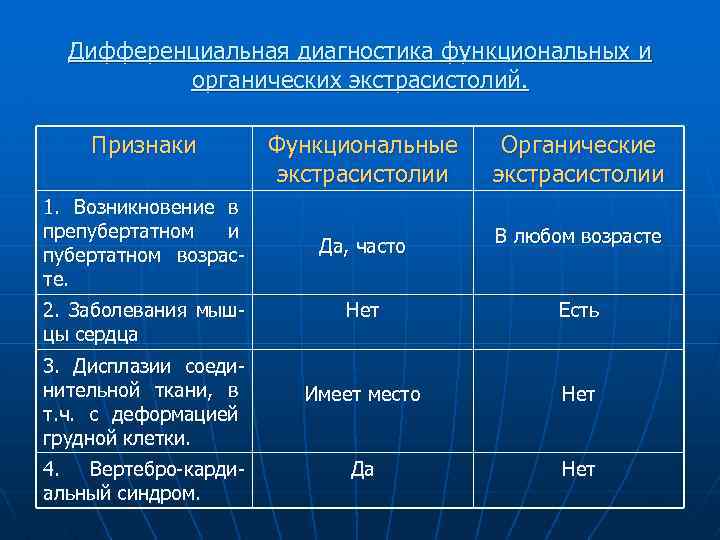 Дифференциальная диагностика функциональных и органических экстрасистолий. Признаки 1. Возникновение в препубертатном и пубертатном возрасте. 2. Заболевания мышцы сердца 3. Дисплазии соединительной ткани, в т. ч. с деформацией грудной клетки. 4. Вертебро-кардиальный синдром. Функциональные экстрасистолии Органические экстрасистолии Да, часто В любом возрасте Нет Есть Имеет место Нет Да Нет
Дифференциальная диагностика функциональных и органических экстрасистолий. Признаки 1. Возникновение в препубертатном и пубертатном возрасте. 2. Заболевания мышцы сердца 3. Дисплазии соединительной ткани, в т. ч. с деформацией грудной клетки. 4. Вертебро-кардиальный синдром. Функциональные экстрасистолии Органические экстрасистолии Да, часто В любом возрасте Нет Есть Имеет место Нет Да Нет
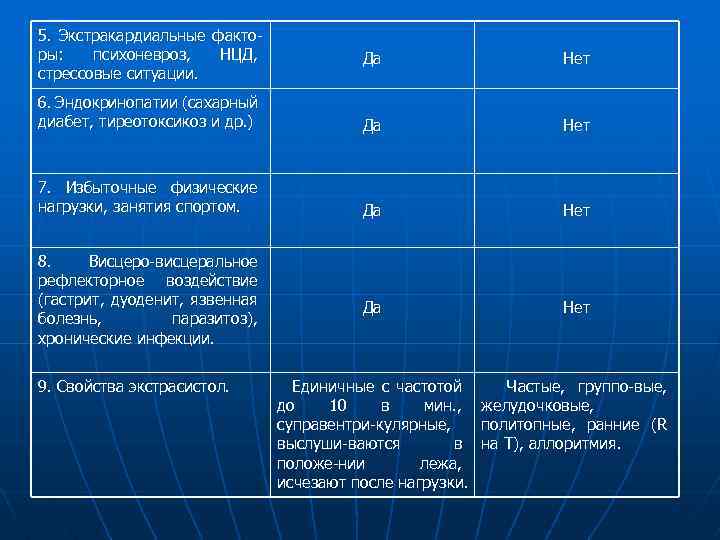 5. Экстракардиальные факторы: психоневроз, НЦД, стрессовые ситуации. Да Нет 6. Эндокринопатии (сахарный диабет, тиреотоксикоз и др. ) Да Нет 7. Избыточные физические нагрузки, занятия спортом. Да Нет 8. Висцеро-висцеральное рефлекторное воздействие (гастрит, дуоденит, язвенная болезнь, паразитоз), хронические инфекции. 9. Свойства экстрасистол. Единичные с частотой Частые, группо-вые, до 10 в мин. , желудочковые, суправентри-кулярные, политопные, ранние (R выслуши-ваются в на Т), аллоритмия. положе-нии лежа, исчезают после нагрузки.
5. Экстракардиальные факторы: психоневроз, НЦД, стрессовые ситуации. Да Нет 6. Эндокринопатии (сахарный диабет, тиреотоксикоз и др. ) Да Нет 7. Избыточные физические нагрузки, занятия спортом. Да Нет 8. Висцеро-висцеральное рефлекторное воздействие (гастрит, дуоденит, язвенная болезнь, паразитоз), хронические инфекции. 9. Свойства экстрасистол. Единичные с частотой Частые, группо-вые, до 10 в мин. , желудочковые, суправентри-кулярные, политопные, ранние (R выслуши-ваются в на Т), аллоритмия. положе-нии лежа, исчезают после нагрузки.
 Пароксизмальная суправентрикулярная тахикардия.
Пароксизмальная суправентрикулярная тахикардия.
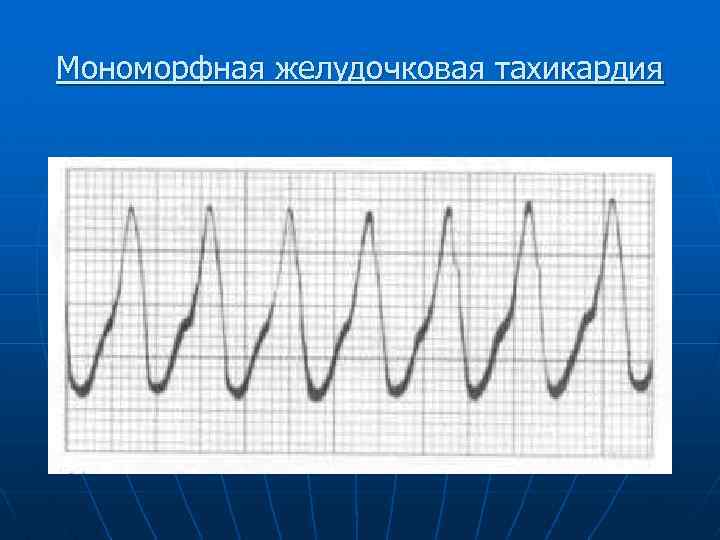 Мономорфная желудочковая тахикардия
Мономорфная желудочковая тахикардия


 Диагностика тахиаритмий и экстрасистолий. 1. 2. 3. 4. 5. 6. 7. Анамнез. Общеклинические анализы (в т. ч. на гельминтозы). ЭКГ в орто- и клиноположениях, с физической нагрузкой. Эхо. КГ. Холтеровское мониторирование ЭКГ. Велоэргометрия. Нейрофизиологическое исследование (ЭЭГ, РЭГ, КИГ, Эхо. ЭГ, ЯМРТ ГМ). 8. УЗИ щитовидной железы. 9. Исследование гормонального статуса. 10. Чрезпищеводная электрокардиостимуляция. 11. Вагальные и лекарственные пробы (обзидановая или атропиновая). 12. Рентгенография шейного отдела позвоночника.
Диагностика тахиаритмий и экстрасистолий. 1. 2. 3. 4. 5. 6. 7. Анамнез. Общеклинические анализы (в т. ч. на гельминтозы). ЭКГ в орто- и клиноположениях, с физической нагрузкой. Эхо. КГ. Холтеровское мониторирование ЭКГ. Велоэргометрия. Нейрофизиологическое исследование (ЭЭГ, РЭГ, КИГ, Эхо. ЭГ, ЯМРТ ГМ). 8. УЗИ щитовидной железы. 9. Исследование гормонального статуса. 10. Чрезпищеводная электрокардиостимуляция. 11. Вагальные и лекарственные пробы (обзидановая или атропиновая). 12. Рентгенография шейного отдела позвоночника.
 Холтеровское мониторирование Показания: I класс. 1. Высокий риск развития ЖУА и ВСС: - кардиомиопатии; - АВ-блокада III степени; - желудочковая тахикардия; - СССУ 3 -4 й варианты; - синдром удлиненного QT; - синдром Бругада; - сибсы детей, погибших от синдрома ВС младенцев первого года жизни. 2. Синкопэ, предсинкопэ или головокружения у больных с сердечной патологией, аритмией, искусственным водителем ритма. 3. Синкопэ и предсинкопэ на фоне приема препратов с проаритмогенном действием. 4. Синкопэ, причина которых не выявлена другими методами. 5. Сердцебиение у больных, оперированных по поводу ВПС или с недостаточностью кровооборащения. 6. Синкопэ у детей из семей со случаями ВCC в молодом возрасте. 7. Синкопэ у детей с наличием микроаномалий ЭКГ: ∆-волна, подъем ST в V 1 -V 3, альтернация зубца Т, удлинение QT. 8. Оценка эффективности антиаритмической терапии.
Холтеровское мониторирование Показания: I класс. 1. Высокий риск развития ЖУА и ВСС: - кардиомиопатии; - АВ-блокада III степени; - желудочковая тахикардия; - СССУ 3 -4 й варианты; - синдром удлиненного QT; - синдром Бругада; - сибсы детей, погибших от синдрома ВС младенцев первого года жизни. 2. Синкопэ, предсинкопэ или головокружения у больных с сердечной патологией, аритмией, искусственным водителем ритма. 3. Синкопэ и предсинкопэ на фоне приема препратов с проаритмогенном действием. 4. Синкопэ, причина которых не выявлена другими методами. 5. Сердцебиение у больных, оперированных по поводу ВПС или с недостаточностью кровооборащения. 6. Синкопэ у детей из семей со случаями ВCC в молодом возрасте. 7. Синкопэ у детей с наличием микроаномалий ЭКГ: ∆-волна, подъем ST в V 1 -V 3, альтернация зубца Т, удлинение QT. 8. Оценка эффективности антиаритмической терапии.
 Холтеровское мониторирование Нормы: - короткие паузы от 1000 мс у новорожденных до 1500 мс у подростков; - подъем ST до 2 мм старше 10 лет в ночное время; - максимальная продолжительность QT от 400 мс у новорожденных до 480 мс у подростков; - циркадный индекс.
Холтеровское мониторирование Нормы: - короткие паузы от 1000 мс у новорожденных до 1500 мс у подростков; - подъем ST до 2 мм старше 10 лет в ночное время; - максимальная продолжительность QT от 400 мс у новорожденных до 480 мс у подростков; - циркадный индекс.
 Ср. дневная ЧСС Ср. ночная ЧСС 1, 24 – 1. 44 <1, 2 – снижение вагосимпатической регуляции (вегетативная денервация сердца) >1, 5 – у тренированных спортсменов, при экстрасистолии, исходно высокой симпатотонии. Количество экстрасистол не более 10% от общего числа сердечных циклов. Можно проводить лекарственные пробы.
Ср. дневная ЧСС Ср. ночная ЧСС 1, 24 – 1. 44 <1, 2 – снижение вагосимпатической регуляции (вегетативная денервация сердца) >1, 5 – у тренированных спортсменов, при экстрасистолии, исходно высокой симпатотонии. Количество экстрасистол не более 10% от общего числа сердечных циклов. Можно проводить лекарственные пробы.
 Синдром Бругада Клинико – ЭКГ – синдром, объединяющий случаи синкопальных состояний или внезапной смерти в семье и регистрирующийся на ЭКГ: 1. Признаками блокады ПНПГ; 2. Специфическим подъемом сегмента ST в отведениях V 1 -3; 3. Периодическим удлинением интервала PR у лиц молодого возраста без признаков органического поражения сердца; 4. Внезапная смерть на фоне приступа полиморфной желудочковой тахикардии.
Синдром Бругада Клинико – ЭКГ – синдром, объединяющий случаи синкопальных состояний или внезапной смерти в семье и регистрирующийся на ЭКГ: 1. Признаками блокады ПНПГ; 2. Специфическим подъемом сегмента ST в отведениях V 1 -3; 3. Периодическим удлинением интервала PR у лиц молодого возраста без признаков органического поражения сердца; 4. Внезапная смерть на фоне приступа полиморфной желудочковой тахикардии.
 Нарушение функции проводимости. n n n по предсердиям – замедление проведения импульса, внутрипредсердная блокада; атриовентрикулярная блокада I ст. ; атриовентрикулярная блокада II ст. ; полный поперечный блок; блокада ножек пучка Гиса.
Нарушение функции проводимости. n n n по предсердиям – замедление проведения импульса, внутрипредсердная блокада; атриовентрикулярная блокада I ст. ; атриовентрикулярная блокада II ст. ; полный поперечный блок; блокада ножек пучка Гиса.
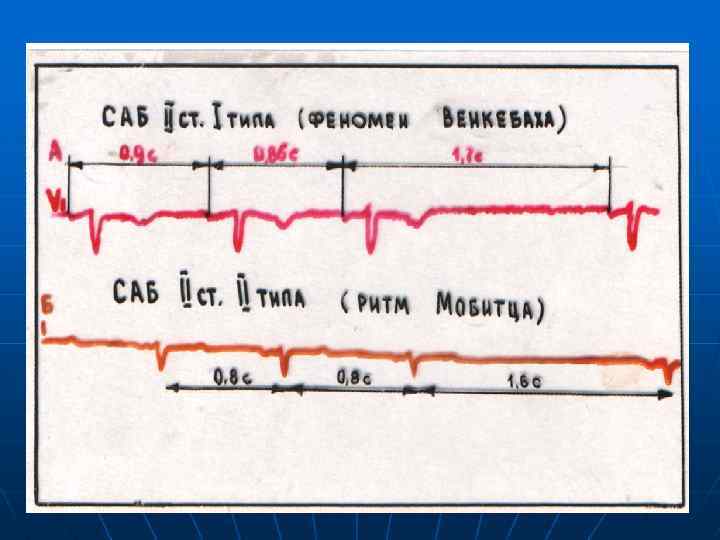
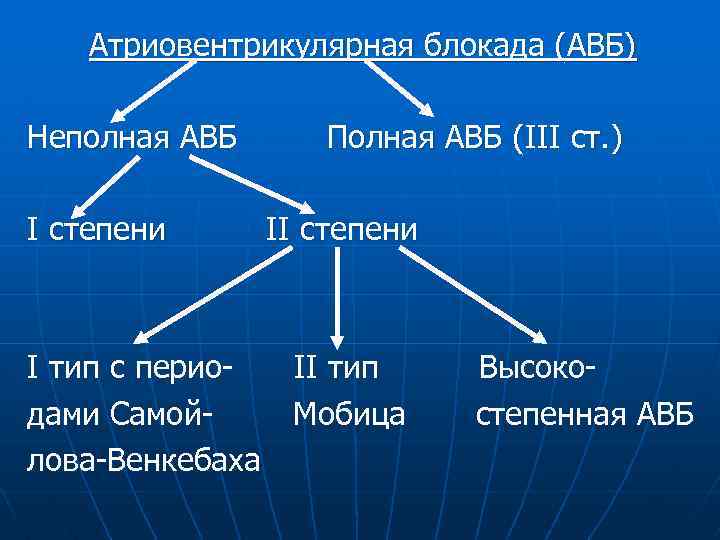 Атриовентрикулярная блокада (АВБ) Неполная АВБ I степени Полная АВБ (III ст. ) II степени I тип с перио. II тип дами Самой. Мобица лова-Венкебаха Высокостепенная АВБ
Атриовентрикулярная блокада (АВБ) Неполная АВБ I степени Полная АВБ (III ст. ) II степени I тип с перио. II тип дами Самой. Мобица лова-Венкебаха Высокостепенная АВБ
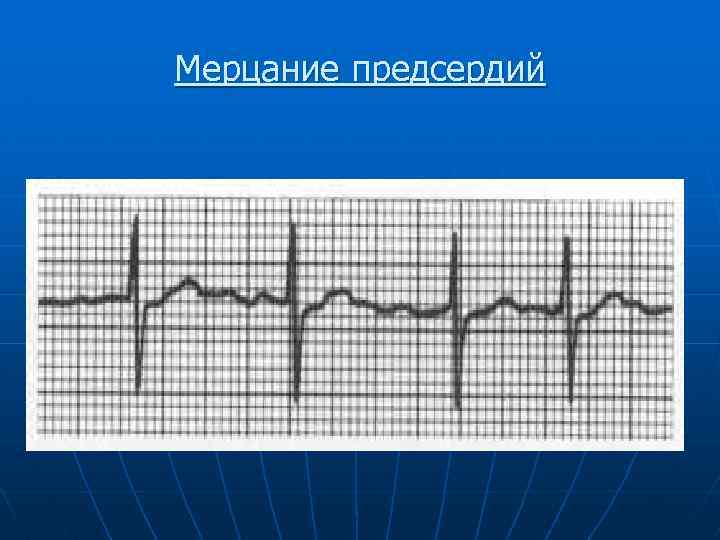 Мерцание предсердий
Мерцание предсердий
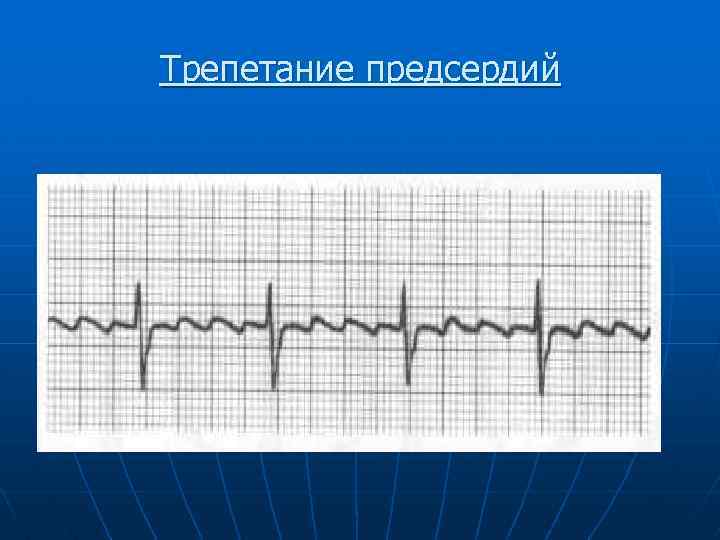 Трепетание предсердий
Трепетание предсердий
 Синдром удлиненного QT (>0, 44”) 1. Врожденный: Романо-Уорда и Ервелла-Ланге. Нильсена. 2. Приобретенный: а) последствия приема лекарственных препаратов (антиаритмических, антидепрессантов, фенотиазидов и др. ; б) низкокалорийная диета (голодание); в) нарушение метаболизма (гипокальциемия, гипокалиемия); г) заболевания центральной и вегетативной НС; д) заболевания ССС (ишемия миокарда, ПМК).
Синдром удлиненного QT (>0, 44”) 1. Врожденный: Романо-Уорда и Ервелла-Ланге. Нильсена. 2. Приобретенный: а) последствия приема лекарственных препаратов (антиаритмических, антидепрессантов, фенотиазидов и др. ; б) низкокалорийная диета (голодание); в) нарушение метаболизма (гипокальциемия, гипокалиемия); г) заболевания центральной и вегетативной НС; д) заболевания ССС (ишемия миокарда, ПМК).
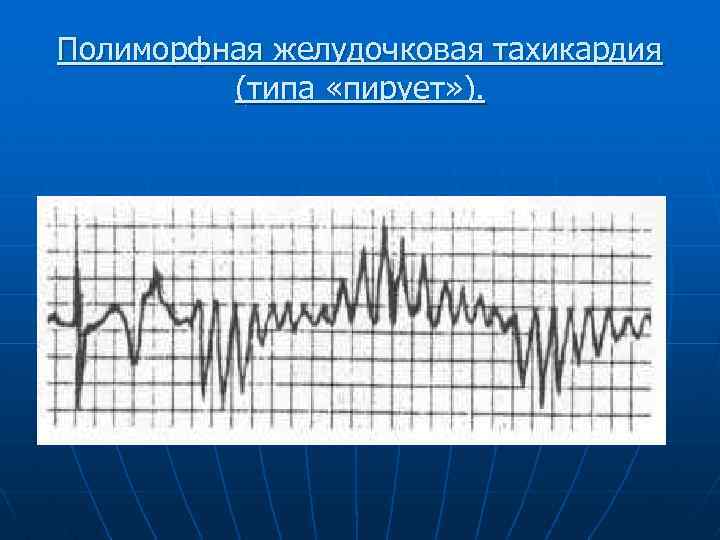 Полиморфная желудочковая тахикардия (типа «пирует» ).
Полиморфная желудочковая тахикардия (типа «пирует» ).
 Этиология СССУ. 1. СССУ органической природы (при коллагенозах, ИБС, амилоидозе, хирургических травмах области синусового узла, гормонально-обменных нарушениях). 2. Регуляторные (вагусные) дисфункции синусового узла (ВСД с преобладанием ваготонии, гиперваготония при повышении ВЧД, отеке мозга, вазо-вагальные рефлексы). 3. Лекарственные (токсические) дисфункции (антиаритмические препараты, дигоксин, трициклические антидепрессанты, карбофос и др. соединения, блокирующие холинэстеразу). 4. Идиопатический (причина не установлена).
Этиология СССУ. 1. СССУ органической природы (при коллагенозах, ИБС, амилоидозе, хирургических травмах области синусового узла, гормонально-обменных нарушениях). 2. Регуляторные (вагусные) дисфункции синусового узла (ВСД с преобладанием ваготонии, гиперваготония при повышении ВЧД, отеке мозга, вазо-вагальные рефлексы). 3. Лекарственные (токсические) дисфункции (антиаритмические препараты, дигоксин, трициклические антидепрессанты, карбофос и др. соединения, блокирующие холинэстеразу). 4. Идиопатический (причина не установлена).
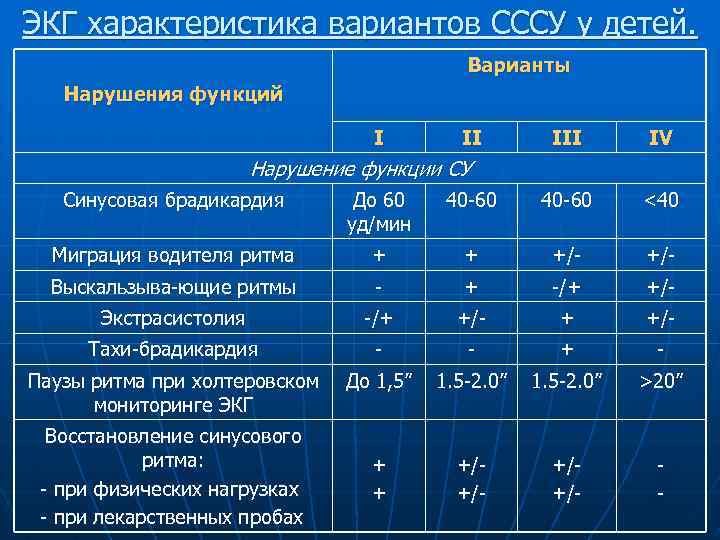 ЭКГ характеристика вариантов СССУ у детей. Варианты Нарушения функций I II IV Нарушение функции СУ Синусовая брадикардия До 60 уд/мин 40 -60 <40 Миграция водителя ритма + + +/- Выскальзыва-ющие ритмы - + -/+ +/- Экстрасистолия -/+ +/- Тахи-брадикардия - - + - Паузы ритма при холтеровском мониторинге ЭКГ До 1, 5” 1. 5 -2. 0” >20” + + +/+/- - Восстановление синусового ритма: - при физических нагрузках - при лекарственных пробах
ЭКГ характеристика вариантов СССУ у детей. Варианты Нарушения функций I II IV Нарушение функции СУ Синусовая брадикардия До 60 уд/мин 40 -60 <40 Миграция водителя ритма + + +/- Выскальзыва-ющие ритмы - + -/+ +/- Экстрасистолия -/+ +/- Тахи-брадикардия - - + - Паузы ритма при холтеровском мониторинге ЭКГ До 1, 5” 1. 5 -2. 0” >20” + + +/+/- - Восстановление синусового ритма: - при физических нагрузках - при лекарственных пробах
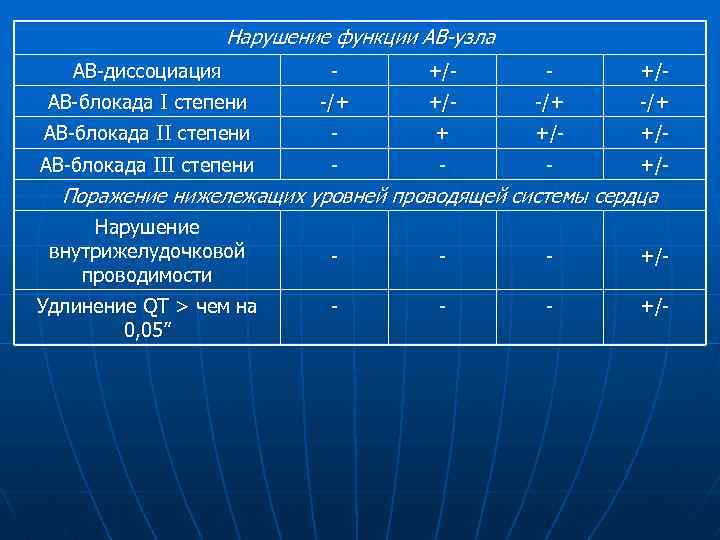 Нарушение функции АВ-узла АВ-диссоциация - +/- АВ-блокада I степени -/+ +/- -/+ АВ-блокада II степени - + +/- АВ-блокада III степени - - - +/- Поражение нижележащих уровней проводящей системы сердца Нарушение внутрижелудочковой проводимости Удлинение QT > чем на 0, 05” - - - +/-
Нарушение функции АВ-узла АВ-диссоциация - +/- АВ-блокада I степени -/+ +/- -/+ АВ-блокада II степени - + +/- АВ-блокада III степени - - - +/- Поражение нижележащих уровней проводящей системы сердца Нарушение внутрижелудочковой проводимости Удлинение QT > чем на 0, 05” - - - +/-
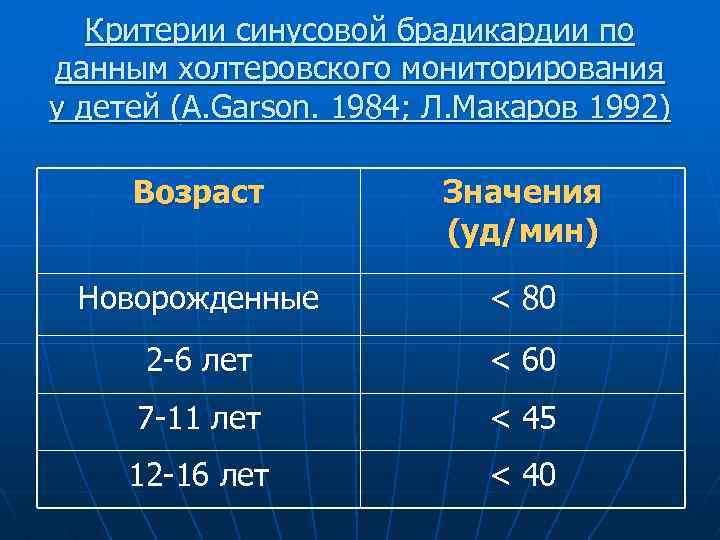 Критерии синусовой брадикардии по данным холтеровского мониторирования у детей (A. Garson. 1984; Л. Макаров 1992) Возраст Значения (уд/мин) Новорожденные < 80 2 -6 лет < 60 7 -11 лет < 45 12 -16 лет < 40
Критерии синусовой брадикардии по данным холтеровского мониторирования у детей (A. Garson. 1984; Л. Макаров 1992) Возраст Значения (уд/мин) Новорожденные < 80 2 -6 лет < 60 7 -11 лет < 45 12 -16 лет < 40
 Дифференциальная диагностика обмороков Признаки Нейрогенные Ортостатические Кардиогенные Цереброваскулярные Анамнез Повторные обмороки в типичных ситуациях Гипотензия, постельный режим, дегидратация Порок сердца, аритмии Неврологические заболевания Провоцирующие факторы Стресс, душное помещение, кашель, натуживание, мочеиспускание Резкий переход в вертикальное положение Нет или физическая нагрузка, перемена положения тела Нет или наклон, поворот, запрокидывание головы Предобморочное состояние Слабость, головокружен ие, тошнота, дискомфорт в эпигастрии, звон в ушах, потливость, бледность Отсутствует Чаще отсутствует. Возможны боль или перебои в сердце, одышка, диспноэ Чаще отсутствует. Возможны головная боль, головокружение, слабость
Дифференциальная диагностика обмороков Признаки Нейрогенные Ортостатические Кардиогенные Цереброваскулярные Анамнез Повторные обмороки в типичных ситуациях Гипотензия, постельный режим, дегидратация Порок сердца, аритмии Неврологические заболевания Провоцирующие факторы Стресс, душное помещение, кашель, натуживание, мочеиспускание Резкий переход в вертикальное положение Нет или физическая нагрузка, перемена положения тела Нет или наклон, поворот, запрокидывание головы Предобморочное состояние Слабость, головокружен ие, тошнота, дискомфорт в эпигастрии, звон в ушах, потливость, бледность Отсутствует Чаще отсутствует. Возможны боль или перебои в сердце, одышка, диспноэ Чаще отсутствует. Возможны головная боль, головокружение, слабость
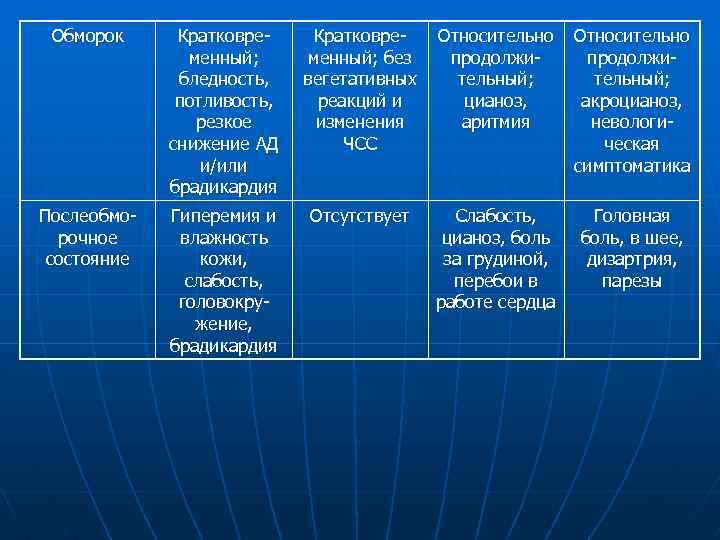 Обморок Кратковременный; бледность, потливость, резкое снижение АД и/или брадикардия Кратковременный; без вегетативных реакций и изменения ЧСС Относительно продолжительный; цианоз, аритмия Относительно продолжительный; акроцианоз, невологическая симптоматика Послеобморочное состояние Гиперемия и влажность кожи, слабость, головокружение, брадикардия Отсутствует Слабость, цианоз, боль за грудиной, перебои в работе сердца Головная боль, в шее, дизартрия, парезы
Обморок Кратковременный; бледность, потливость, резкое снижение АД и/или брадикардия Кратковременный; без вегетативных реакций и изменения ЧСС Относительно продолжительный; цианоз, аритмия Относительно продолжительный; акроцианоз, невологическая симптоматика Послеобморочное состояние Гиперемия и влажность кожи, слабость, головокружение, брадикардия Отсутствует Слабость, цианоз, боль за грудиной, перебои в работе сердца Головная боль, в шее, дизартрия, парезы
 Классификация противаритмических препаратов (М. С. Кушаковский, 1998) Группы препаратов 1. Мембраностабилизаторы: а) новокаинамид, этмозин, хинидин, аймалин (гилуритмал), неогилуритмал, дизопирамид (ритмилен, ритмодан, норпейс). Основное в механизме действия Уменьшают мембранную проводимость для ионов натрия. Изменяют электрофизические свойства клеток миокарда (умеренно замедляют скорость деполяризации и реполяризации, > QT и QRS). б) лидокаин, тримекаин, мексилетин, дифенин, пульснорма. Увеличивают мембранную проводимость для ионов калия (незначительно замедляют скорость деполяризации и ускоряют реполяризацию). в) Этацизин, боннекор, пропафенон, энкаинид, аллапинин, ритмнорма. Выраженно замедляют скорость деполяризации и оказывают минимальный эффект на реполяризацию.
Классификация противаритмических препаратов (М. С. Кушаковский, 1998) Группы препаратов 1. Мембраностабилизаторы: а) новокаинамид, этмозин, хинидин, аймалин (гилуритмал), неогилуритмал, дизопирамид (ритмилен, ритмодан, норпейс). Основное в механизме действия Уменьшают мембранную проводимость для ионов натрия. Изменяют электрофизические свойства клеток миокарда (умеренно замедляют скорость деполяризации и реполяризации, > QT и QRS). б) лидокаин, тримекаин, мексилетин, дифенин, пульснорма. Увеличивают мембранную проводимость для ионов калия (незначительно замедляют скорость деполяризации и ускоряют реполяризацию). в) Этацизин, боннекор, пропафенон, энкаинид, аллапинин, ритмнорма. Выраженно замедляют скорость деполяризации и оказывают минимальный эффект на реполяризацию.
 2. b-адреноблокаторы: анаприлин (обзидан, индерал), тразикор, корданум, вискен, селективные (атенолол, бисопролол, метопролол), соталол. 3. Адренолитики: кордарон, орнид (бретелий). 4. Антагонисты кальция: верапамил (изоптин, финоптин), коринфар, фали-кор, циннаризин (стугерон), кордипин-ретард, нифедипин, дилтиазем (кардил). Уменьшают мембранную проводимость для натрия и увеличивают для калия, блокируют b-рецепторы. Снижают активность адренэргических структур в сердце (замедляют реполяризацию). Уменьшают мембранную проводимость для ионов кальция.
2. b-адреноблокаторы: анаприлин (обзидан, индерал), тразикор, корданум, вискен, селективные (атенолол, бисопролол, метопролол), соталол. 3. Адренолитики: кордарон, орнид (бретелий). 4. Антагонисты кальция: верапамил (изоптин, финоптин), коринфар, фали-кор, циннаризин (стугерон), кордипин-ретард, нифедипин, дилтиазем (кардил). Уменьшают мембранную проводимость для натрия и увеличивают для калия, блокируют b-рецепторы. Снижают активность адренэргических структур в сердце (замедляют реполяризацию). Уменьшают мембранную проводимость для ионов кальция.
 Базисная нейрометаболическая терапия при суправентрикулярных тахиаритмиях, экстрасистолиях, СССУ: Коррекция церебральных нарушений, корково-подкорковых взаимоотношений, трофическое воздействие на вегетативные центры регуляции. I. Стимулирующая терапия: 1 а) ноотропы (пирацетам, пиридитол); 1 б) ноотропоподобные (аминалон, глутаминовая кислота, церебролизин, фенибут); 2) психомоторные стимуляторы (сиднокарб, дуплекс); 3) центральные (амизил) и периферические холинолити-ки (беллатаминал); 4) сосудистые с ноотропным действием (трентал), ангиопротекторы (пиримидин); 5) адаптогены (элеутерококк, женьшень и др. ). II. Рассасывающая терапия (плазмол, лидаза). III. Мембраностабилизаторы и антиоксиданты (витамины Е, А, цитохром С, ксидифон, эссенциале, селен). IV. Метаболическая терапия (рибофлавин, L-карнитин, витамин В 15, липоевая кислота, рибоксин, К+, Mg++, милдронат, предуктал, актовегин, коэнзим Q 10 (убихинон)).
Базисная нейрометаболическая терапия при суправентрикулярных тахиаритмиях, экстрасистолиях, СССУ: Коррекция церебральных нарушений, корково-подкорковых взаимоотношений, трофическое воздействие на вегетативные центры регуляции. I. Стимулирующая терапия: 1 а) ноотропы (пирацетам, пиридитол); 1 б) ноотропоподобные (аминалон, глутаминовая кислота, церебролизин, фенибут); 2) психомоторные стимуляторы (сиднокарб, дуплекс); 3) центральные (амизил) и периферические холинолити-ки (беллатаминал); 4) сосудистые с ноотропным действием (трентал), ангиопротекторы (пиримидин); 5) адаптогены (элеутерококк, женьшень и др. ). II. Рассасывающая терапия (плазмол, лидаза). III. Мембраностабилизаторы и антиоксиданты (витамины Е, А, цитохром С, ксидифон, эссенциале, селен). IV. Метаболическая терапия (рибофлавин, L-карнитин, витамин В 15, липоевая кислота, рибоксин, К+, Mg++, милдронат, предуктал, актовегин, коэнзим Q 10 (убихинон)).
 Неотложная помощь при пароксизмальной тахикардии: 1. Седативные средства (валериана, пустырник, седуксен, фенибут). 2. Рефлекторные воздействия, усиливающие тонус блуждающего нерва (ректальный массаж, клизма в раннем возрасте; пробы Ашнера, Вальсальвы и др. в старшеи возрасте). 3. При наличии дефибриллятора – фосфобион (АТФ) в/в струйно от 0, 5 до 2 мл. 4. Изоптин 0, 25% от 0, 2 до 2 мл в/в при отсутствии синдрома W-P-W. При его наличии – новокаинамид 10% - 0, 2 мл/кг в/в. 5. Если приступ в течение 15 -20 минут не купировался, то следующим препаратом при наджелудочковой ПТ (узкий QRS) может быть дигоксин 0, 025% - 0, 1 -0, 3 мл, если нет синдрома W-P-W; при желудочковой форме – аймалин (гилуритмал) 2, 5% 1 мг/кг либо лидокаин 1% - 0, 5 мг/кг. 6. К другим антитахиаритмическим препаратам относится кордарон (амиодарон) 5% - 5 мг/кг; обзидан 0, 1% - 1 -3 мг/кг (не совместим с изоптином). Если приступ сохраняется долго, и появляются приступы недостаточности кровообращения, назначается лазикс в дозе 1 мг/кг. При снижении АД – мезатон в возрастной дозе. Имеет значение также коррекция электролитных нарушений (пр. К+), поляризующая смесь. При неэффективности проводимого лечения показана электоимпульсная терапия и перевод ребенка в кардиохирургическую клинику.
Неотложная помощь при пароксизмальной тахикардии: 1. Седативные средства (валериана, пустырник, седуксен, фенибут). 2. Рефлекторные воздействия, усиливающие тонус блуждающего нерва (ректальный массаж, клизма в раннем возрасте; пробы Ашнера, Вальсальвы и др. в старшеи возрасте). 3. При наличии дефибриллятора – фосфобион (АТФ) в/в струйно от 0, 5 до 2 мл. 4. Изоптин 0, 25% от 0, 2 до 2 мл в/в при отсутствии синдрома W-P-W. При его наличии – новокаинамид 10% - 0, 2 мл/кг в/в. 5. Если приступ в течение 15 -20 минут не купировался, то следующим препаратом при наджелудочковой ПТ (узкий QRS) может быть дигоксин 0, 025% - 0, 1 -0, 3 мл, если нет синдрома W-P-W; при желудочковой форме – аймалин (гилуритмал) 2, 5% 1 мг/кг либо лидокаин 1% - 0, 5 мг/кг. 6. К другим антитахиаритмическим препаратам относится кордарон (амиодарон) 5% - 5 мг/кг; обзидан 0, 1% - 1 -3 мг/кг (не совместим с изоптином). Если приступ сохраняется долго, и появляются приступы недостаточности кровообращения, назначается лазикс в дозе 1 мг/кг. При снижении АД – мезатон в возрастной дозе. Имеет значение также коррекция электролитных нарушений (пр. К+), поляризующая смесь. При неэффективности проводимого лечения показана электоимпульсная терапия и перевод ребенка в кардиохирургическую клинику.


