Дистрофии 3 презентация.ppt
- Количество слайдов: 55

Нарушения обмена эндогенных пигментов, нуклеопротеидов и минералов (смешанные дистрофии)
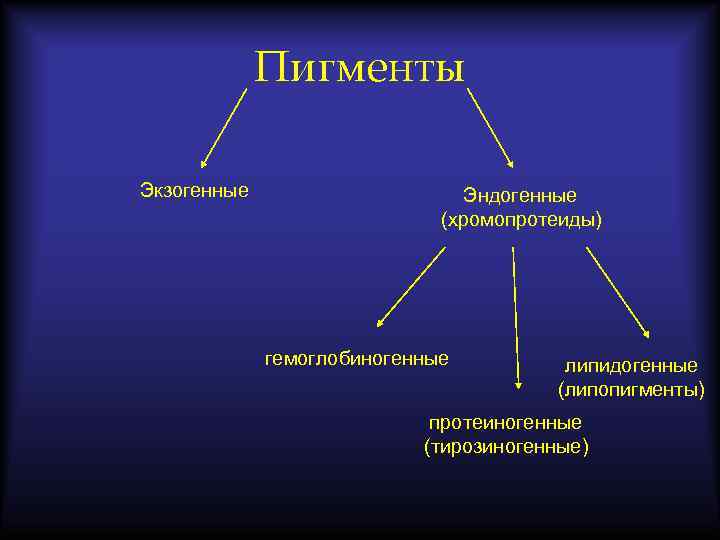
Пигменты Экзогенные Эндогенные (хромопротеиды) гемоглобиногенные липидогенные (липопигменты) протеиногенные (тирозиногенные)

Классификация гемоглобиногенных пигментов Признак Образование в физиологических условиях Гемоглобиногеннные пигменты • • Ферритин Гемосидерин Билирубин Порфирины Образование в патологических • Гематоидин условиях • Гематины Содержание железа • Ферритин • Гемосидерин • Гематины Отсутствие железа • Билирубин • Порфирины • Гематоидин

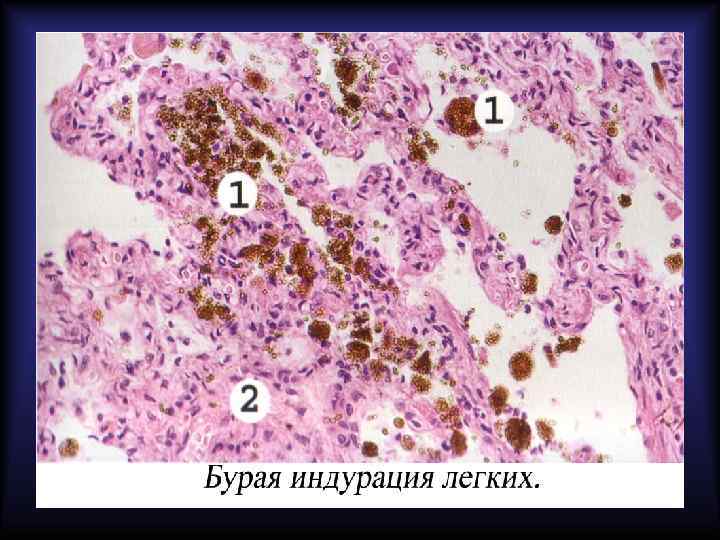
Пигменты, образующиеся в очаге кровоизлияния Гемосидерин Гематоидин Полимер ферритина Химически идентичен билирубину По физическому состоянию аморфный По физическому состоянию кристаллический Содержит железо Не содержит железа Цвет бурый Цвет ярко-оранжевый Образуется через 24 -48 часов Образуется через 7 дней Содержится внутриклеточно Содержится внеклеточно Образуется по периферии гематомы Образуется в центре гематомы Свежая гематома имеет красный цвет, старая – жёлтый.
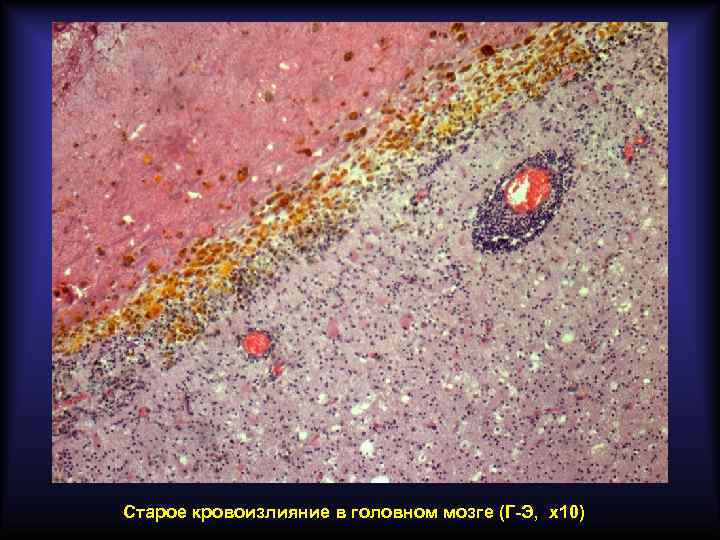
Старое кровоизлияние в головном мозге (Г-Э, х10)
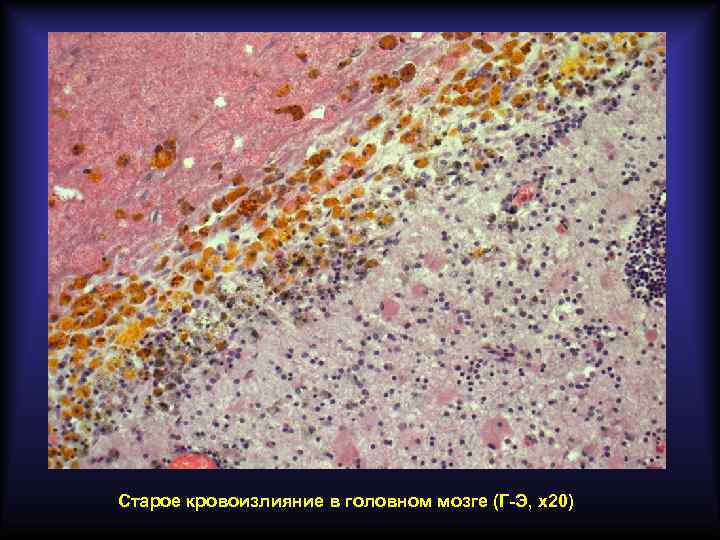
Старое кровоизлияние в головном мозге (Г-Э, х20)
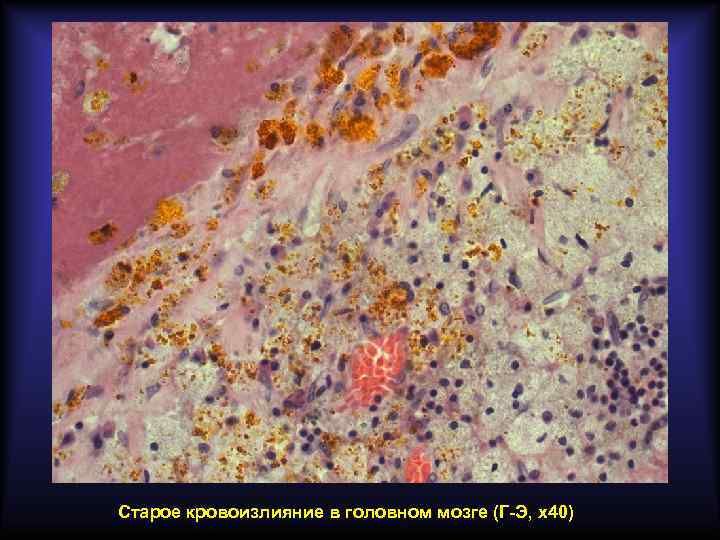
Старое кровоизлияние в головном мозге (Г-Э, х40)
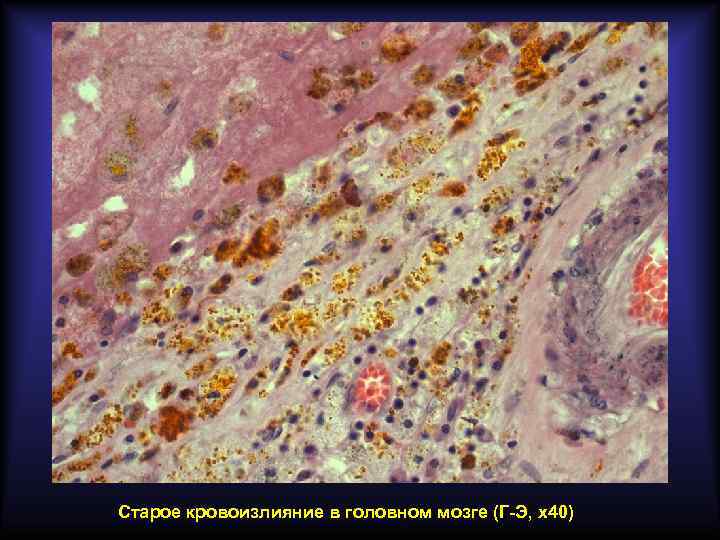
Старое кровоизлияние в головном мозге (Г-Э, х40)
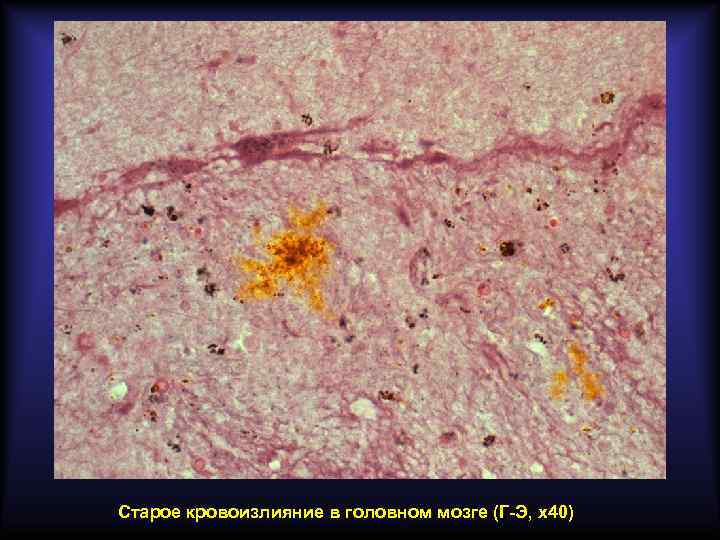
Старое кровоизлияние в головном мозге (Г-Э, х40)


Гемосидероз печени при гемолитической анемии (окраска по Перлсу)

Звенья обмена билирубина в организме человека 1. Распад гемоглобина в клетках ретикуло-макрофагальной системы костного мозга, селезёнки, лимфатических узлов, печени. Образование глобина, гемосидерина, гематоидина, из которого образуется биливердин. 2. Образование непрямого (свободного, неконъюгированного) билирубина при восстановлении биливердина. 3. Транспортировка непрямого билирубина в печень. 4. Конъюгация в гепатоцитах непрямого билирубина с глюкуроновой кислотой при помощи фермента глюкуронилтрансферазы и образование прямого (связанного, конъюгированного) билирубина. 5. Выделение прямого билирубина из гепатоцита в просвет желчного капилляра, затем через желчевыводящие пути в просвет двенадцатиперстной кишки. 6. Образование в кишечнике из прямого билирубина уробилиноидов – мезобилирубина, стеркобилиногена, уробилиногена под влиянием ферментов микрофлоры. 7. Всасывание мезобилирубина кишечной стенкой в кровь и через систему воротной вены попадание его снова в печень, где происходит его разрушение. 8. Окисление стеркобилиногена до стеркобилина и выделение его с калом (стеркобилинпигмент кала, придаёт ему коричневую окраску). 9. Всасывание уробилиногена в кровь в геморроидальных венах, попадание его в общий кровоток и выделение почками с мочой в незначительных количествах в виде уробилина.

Надпечёночная (гемолитическая) желтуха Связана с избыточным образованием непрямого (неконъюгированного, несвязанного) билирубина при внутрисосудистом гемолизе. Основные причины развития: • заболевания системы крови (гемолитические анемии, лейкозы, врождённые дефекты эритроцитов и гемоглобина) • некоторые инфекционные болезни (малярия, жёлтая лихорадка, сепсис и др. ) • действие гемолитических ядов • переливание несовместимой по группе и резус-фактору крови • повышение продукции билирубина в результате распада эритроцитов в обширных гематомах, инфарктах, кровоизлияниях в брюшную или плевральную полости Основные лабораторные признаки: • в крови повышен непрямой билирубин • в моче прямой билирубин отсутствует, уробилин имеется • в кале стеркобилин имеется

Печёночная (паренхиматозная) желтуха Развивается в результате неадекватного захвата, конъюгации или экскреции билирубина гепатоцитами. Основные причины развития: • гепатиты • циррозы печени • жировой гепатоз • абсцессы и кисты печени • опухоли печени Основные лабораторные признаки: • в крови при лёгкой форме желтухи больше повышен прямой билирубин, при тяжёлой форме – непрямой • в моче прямой билирубин и уробилин могут быть при лёгкой форме • в кале стеркобилин может быть при лёгкой форме

Подпечёночная (механическая) желтуха Связана с нарушением экскреции желчи в кишечник на фоне внепечёночного (вторичного) холестаза. Основные причины развития: • • желчнокаменная болезнь рак головки поджелудочной железы рак фатерова соска метастазы рака в лимфатические узлы ворот печени пенетрирующая язва в гепато-дуоденальную связку рубцовые стриктуры внепечёночных желчных протоков врождённые аномалии желчных путей Основные лабораторные признаки: • в крови повышен прямой билирубин • в моче прямой билирубин имеется, уробилин отсутствует • в кале стеркобилин отсутствует
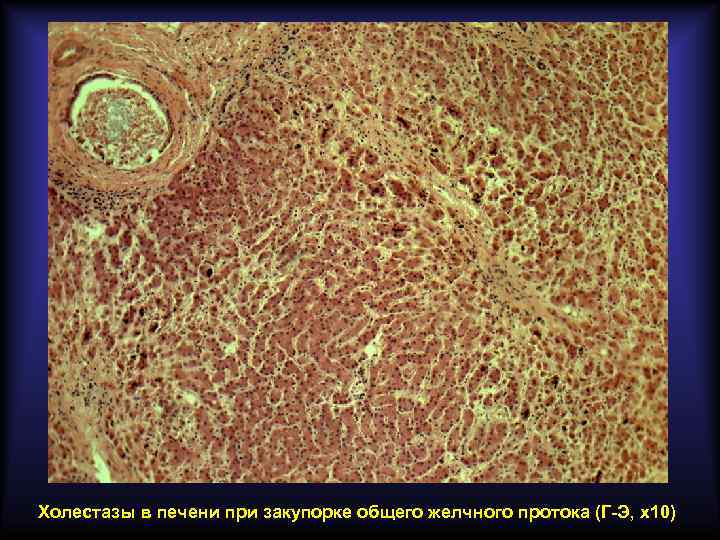
Холестазы в печени при закупорке общего желчного протока (Г-Э, х10)
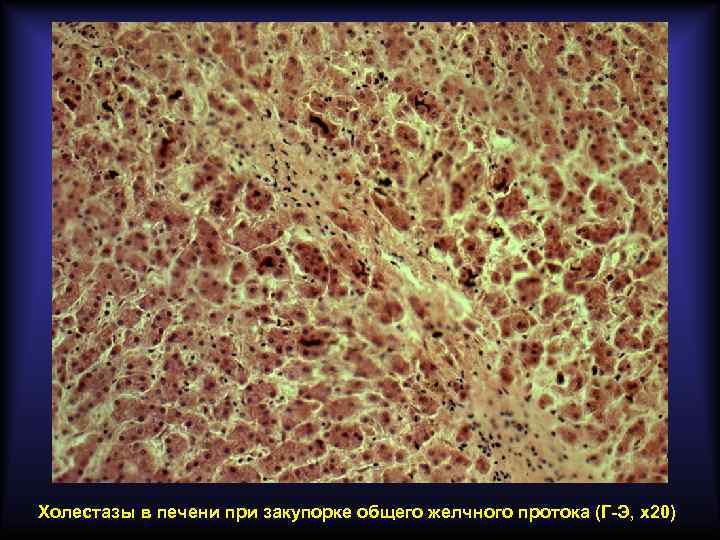
Холестазы в печени при закупорке общего желчного протока (Г-Э, х20)
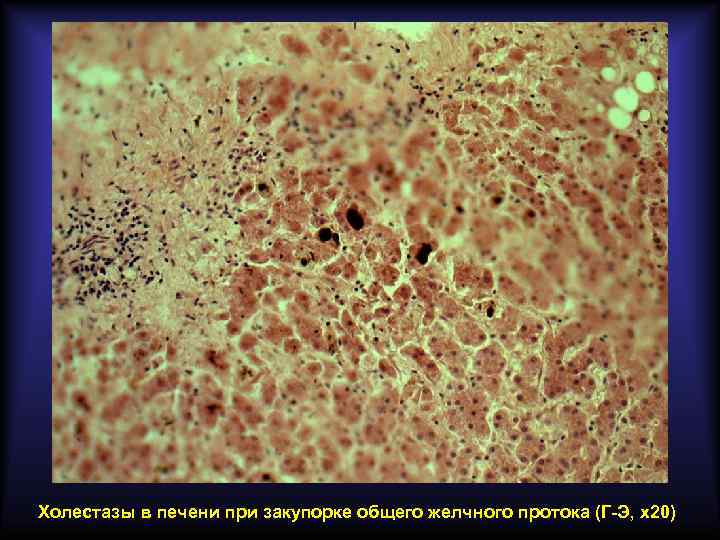
Холестазы в печени при закупорке общего желчного протока (Г-Э, х20)
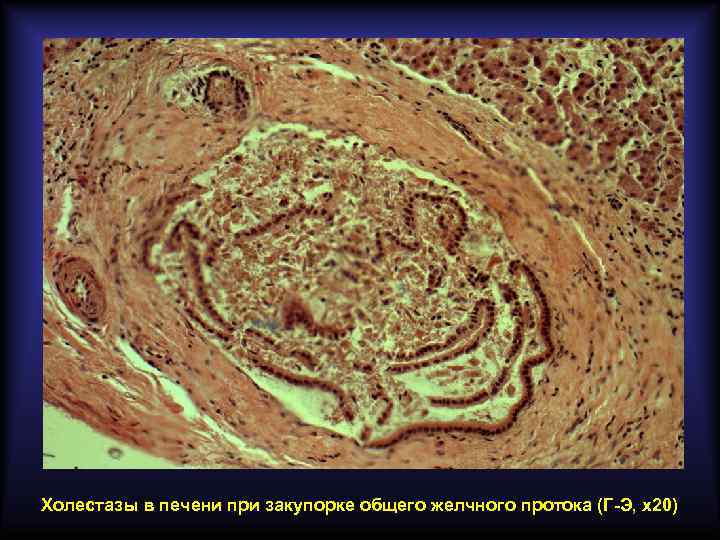
Холестазы в печени при закупорке общего желчного протока (Г-Э, х20)
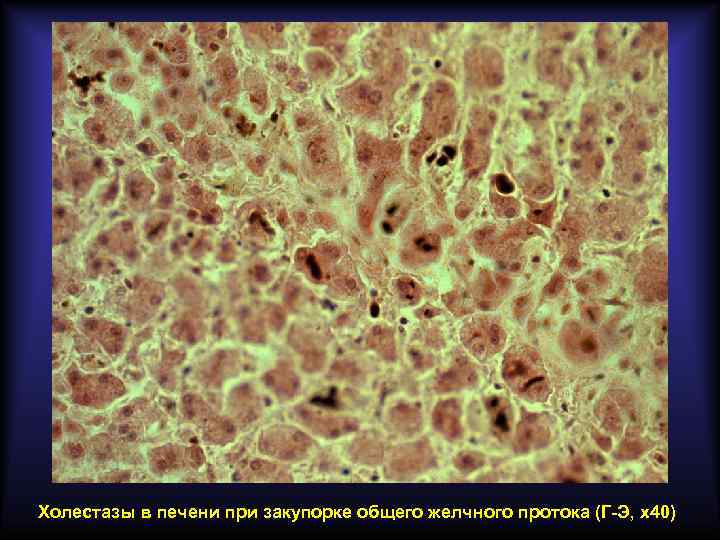
Холестазы в печени при закупорке общего желчного протока (Г-Э, х40)
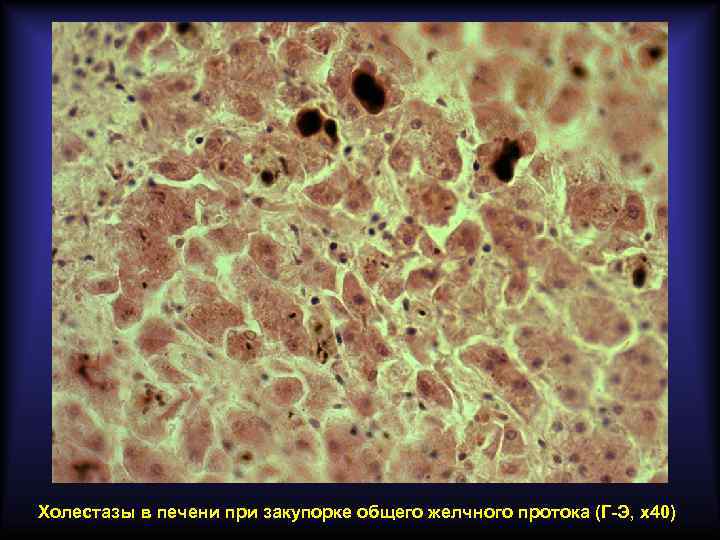
Холестазы в печени при закупорке общего желчного протока (Г-Э, х40)

Протеиногенные (тирозиногенные) пигменты • Меланин • Пигмент гранул энтерохромаффинных клеток • Адренохром

Характеристика меланина Пигмент буровато-чёрного цвета, синтезируется в специализированных структурах – меланосомах в клетках, называемых меланоцитами. Меланоциты обнаруживаются в базальном слое эпидермиса, сетчатке и радужной оболочке глаз, мягких мозговых оболочках. Под действием тирозиназы в меланосомах меланоцитов из тирозина образуется диоксифенилаланин (ДОФА), который при помощи ДОФА-оксидазы полимеризуется в меланин. Клетки, фагоцитирующие меланин, называются меланофагами. Регуляция меланогенеза осуществляется нервной системой и эндокринными железами. Стимулируют синтез меланина: • меланоцитстимулирующий гормон гипофиза • адренокортикотропный гормон (АКТГ) • половые гормоны • медиаторы симпатической нервной системы Тормозят синтез меланина: • мелатонин • медиаторы парасимпатической нервной системы

Нарушения обмена меланина Разновидности нарушений обмена Гипермеланоз распространённый Гипомеланоз местный распространённый местный (витилиго) Этиологические факторы, примеры проявлений болезнь Аддисона гипогонадизм гипопитуитаризм авитаминозы С и РР кахексия интоксикация углеводородами пигментная ксеродерма (врождённый) меланоз толстой кишки меланоз Дюбрея лентиго пигментный невус (врождённый) альбинизм (врождённый) гипогонадизм гипопитуитаризм действие на кожу некоторых химических веществ гипопаратиреоз лепра, сифилис зоб Хашимото

Липидогенные пигменты (липопигменты) • • липофусцин пигмент недостаточности витамина Е цероид липохромы

Нарушения обмена нуклеопротеидов Нуклеопротеиды построены из белка и нуклеиновых кислот. Эндогенная продукция нуклеопротеидов и поступление с пищей (пуриновый обмен) уравновешиваются распадом и выведением (в основном почками) конечных продуктов обмена – мочевой кислоты и её солей (уратов). При нарушении обмена нуклеопротеидов и избыточном образовании мочевой кислоты повышается её содержание в крови (гиперурикемия), в моче (гиперурикурия) и происходит выпадение в тканях уратов.

Подагра Характеризуется периодическим выпадением уратов в мелких суставах рук и ног, в сухожилиях, околосуставных тканях. В ответ возникают некроз и воспаление (артриты, бурситы) с развитием соединительной ткани и образованием подагрических шишек, деформирующих суставы. Вследствие гиперурикурии мочевая кислота выпадает в почках, что ведёт к развитию вторичных воспалительных, атрофических и склеротических изменений – подагрическая почка.

Метаболизм кальция Кальций всасывается в виде фосфата в верхнем отрезке тонкой кишки. Для адсорбции кальция в кишке необходим витамин D. Основная масса кальция депонируется в костях. Поступление кальция с пищей и из депо уравновешивается экскрецией его толстой кишкой, почками. Паратгормон способствует вымыванию кальция из костей, кальцитонин действует противоположным образом.

Метастатическое обызвествление Развивается при гиперкальциемии. Носит системный характер. Причиной развития является гиперкальциемия, связанная с выходом солей кальция из депо, пониженным выделением солей кальция из организма, нарушением эндокринной регуляции. Наиболее частая локализация солей кальция: • почки, слизистая оболочка желудка, лёгкие (ткани при функционировании теряют кислоту и ощелачиваются, поэтому менее способны удерживать соли кальция в растворённом состоянии); • миокард, стенка артерий (ткани бедны СО 2, препятствующим выпадению солей кальция в условиях омывания артериальной кровью).
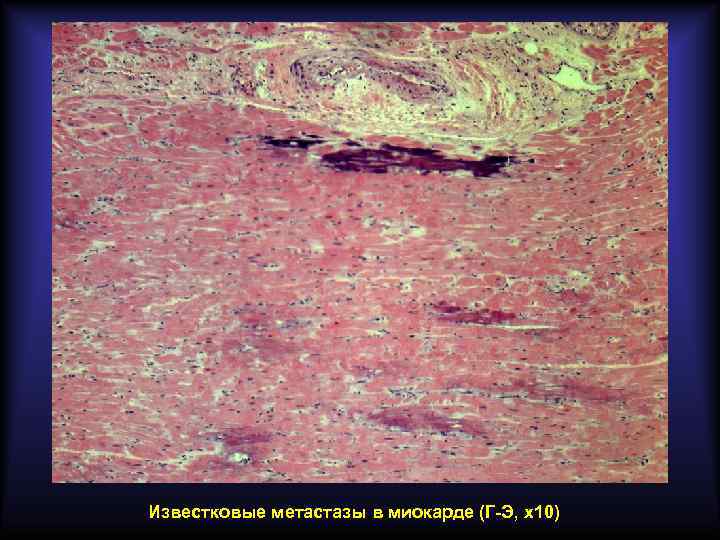
Известковые метастазы в миокарде (Г-Э, х10)
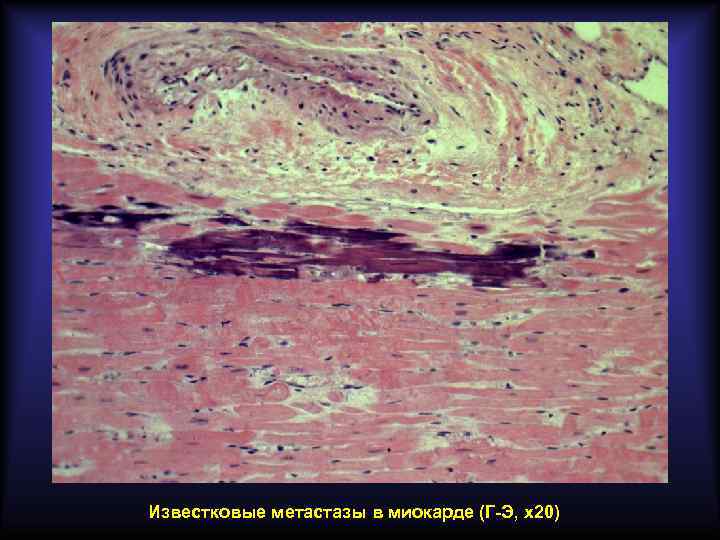
Известковые метастазы в миокарде (Г-Э, х20)
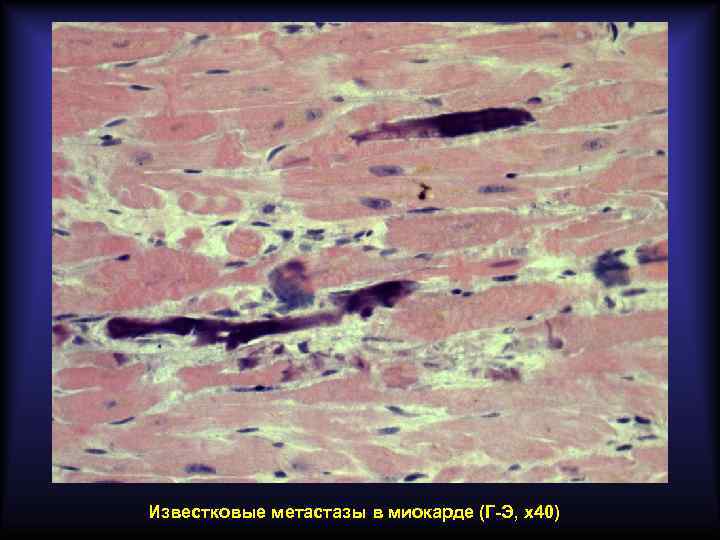
Известковые метастазы в миокарде (Г-Э, х40)

Дистрофическое обызвествление Уровень Са 2+ в крови не меняется. Возникает местно при некрозе, дистрофии, хроническом воспалени, склерозе. Для развития имеют значение ощелачивание среды и повышение активности фосфатаз, освобождающихся из повреждённых тканей. Наиболее частые проявления: • обызвествлённый очаг казеозного некроза при туберкулёзе; • образование петрификатов в гуммах, инфарктах, фокусах хронического воспаления; • обызвествлённая атеросклеротическая бляшка (атерокальциноз); • обызвествлённая створка клапана сердца при ревматизме; • обызвествление погибших паразитов (эхинококки, трихинеллы); • литопедион.
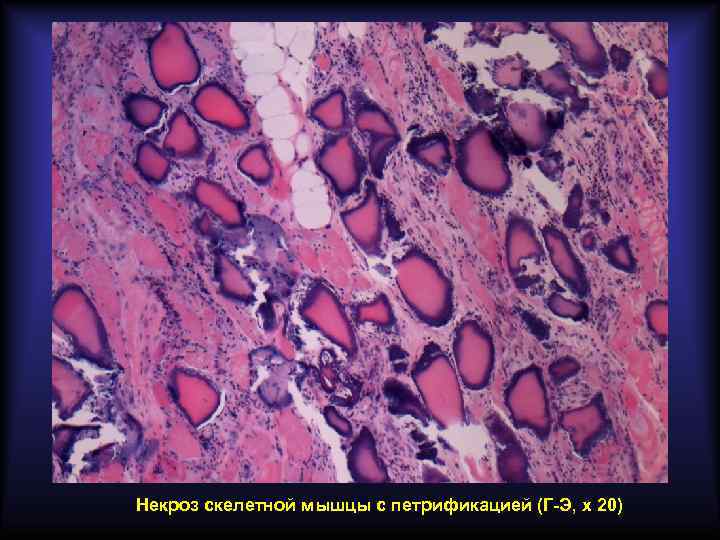
Некроз скелетной мышцы с петрификацией (Г-Э, х 20)
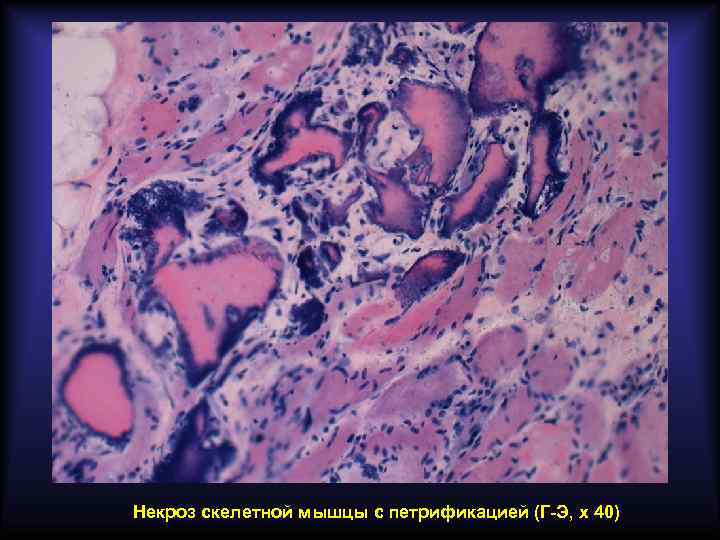
Некроз скелетной мышцы с петрификацией (Г-Э, х 40)

Метаболическое обызвествление Уровень Са 2+ в крови не меняется. Может быть системным или местным. В развитии имеют значение следующие факторы: • нестойкость буферных систем, удерживающих соли кальция в растворённом состоянии; • кальцифилаксия – повышенная чувствительность тканей к Са 2+. При системном кальцинозе соли кальция откладываются в коже, подкожной клетчатке, по ходу сухожилий, фасций и апоневрозов, в мышцах, нервах и сосудах. При ограниченном кальцинозе характерны отложения солей кальция в виде известковых сростков в коже и подкожной клетчатки рук, реже ног.

Нарушения обмена меди • Приобретённый дефицит меди • Врождённое нарушение метаболизма меди (болезнь Вильсона-Коновалова)

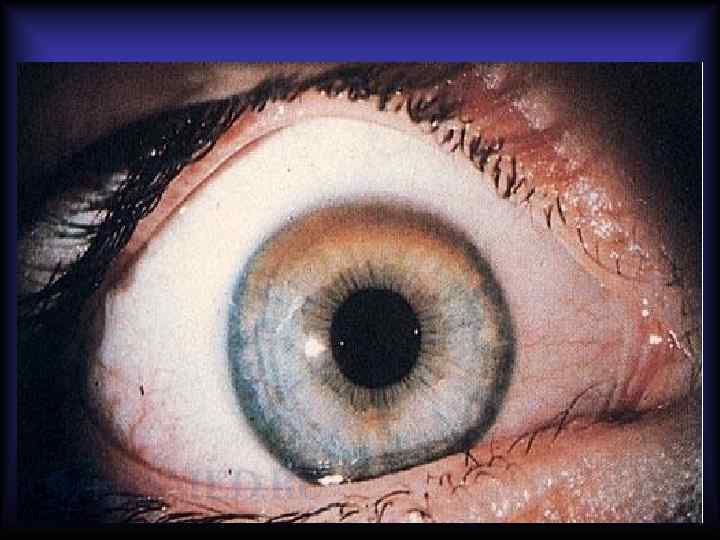
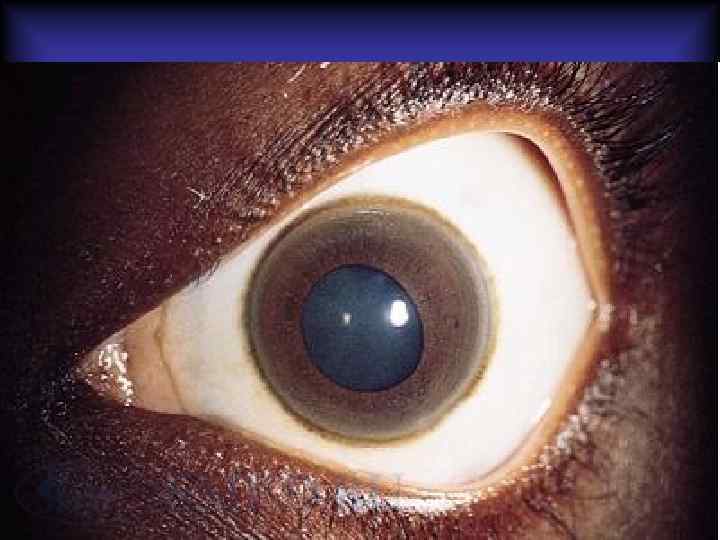
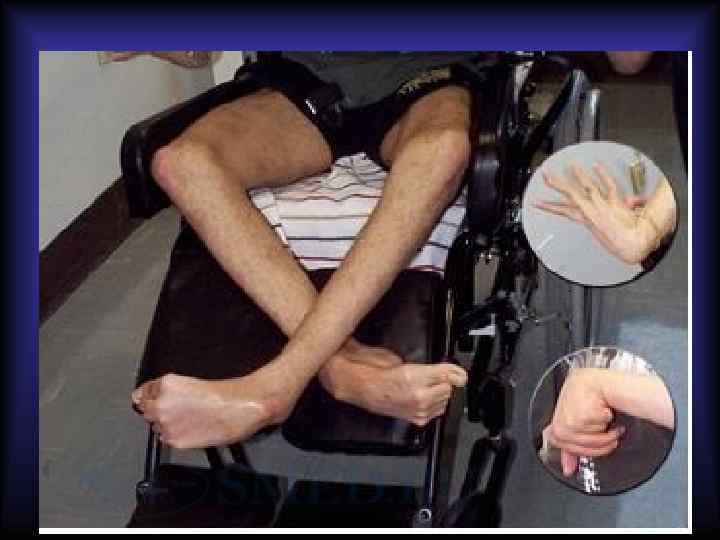
Болезнь Вильсона-Коновалова • Аутосомно-рецессивное заболевание. • Характеризуется уменьшением сывороточного церулоплазмина. • Проявляется значительными отложениями меди в клетках печени, почек, головного мозга и роговице. • В печени развиваются хронический активный гепатит, крупноили мелкоузловой цирроз. • Повреждение эпителия канальцев почек приводит к глюкозурии и аминоацидурии. • В головном мозге выявляется симметричное поражение базальных ядер. • В периферических отделах роговицы появляется зеленоватое кольцо Кайзера-Флейшера, представленное накоплениями медьсодержащего пигмента.
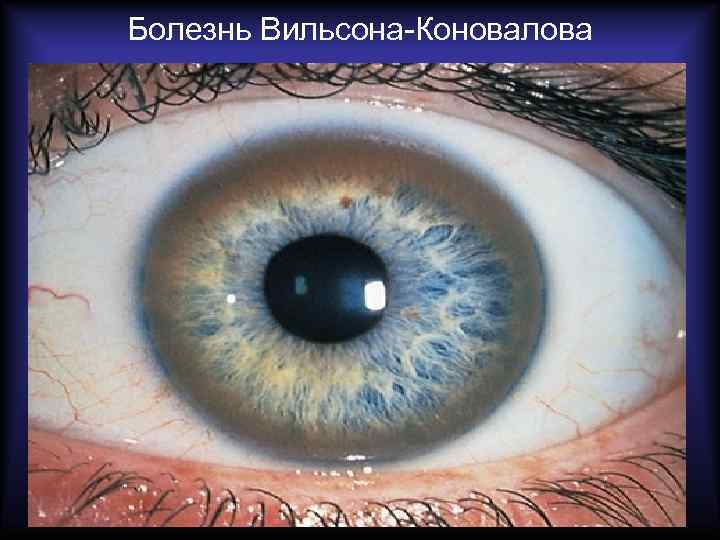
Болезнь Вильсона-Коновалова
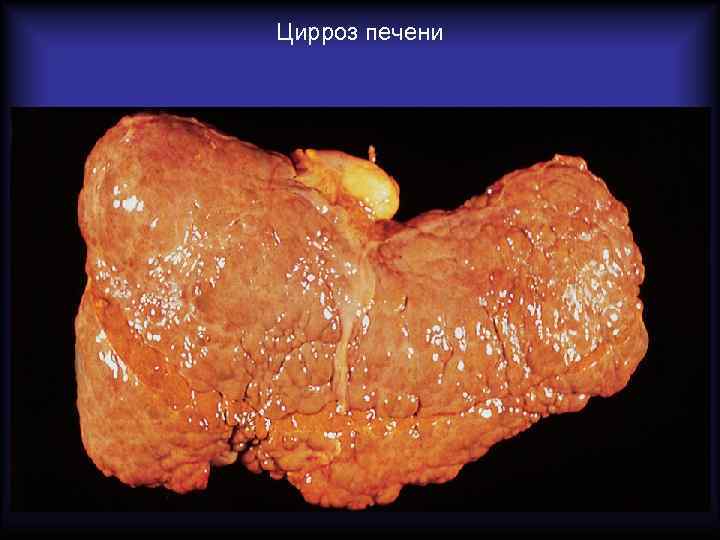
Цирроз печени

Камни желчного пузыря (холелитиаз) Факторы, способствующие камнеобразованию: • изменения качества желчи: избыток пигментов, избыток холестерина по сравнению с желчными солями и лецитином; • воспаление; • холестаз Состав: • холестериновые • пигментные • холестерино-пигментно-известковые (смешанные)

Характеристика желчных камней Желчные камни Характеристика Холестериновые Единичные, округлой формы, мелкие, бледножёлтого цвета, плавают в воде, на распиле имеют преимущественно кристаллоидную структуру в виде радиальных перекладин, не имеют ядра. Пигментные Множественные, небольших размеров, тёмнозелёного цвета, на распиле имеют коллоиднокристаллоидную структуру, без слоистости и перекладин. Смешанные Множественные, различной величины, формы и окраски, имеют центральное тёмное ядро и оболочку из кристаллических и аморфных масс, которые расположены радиально и слоями.
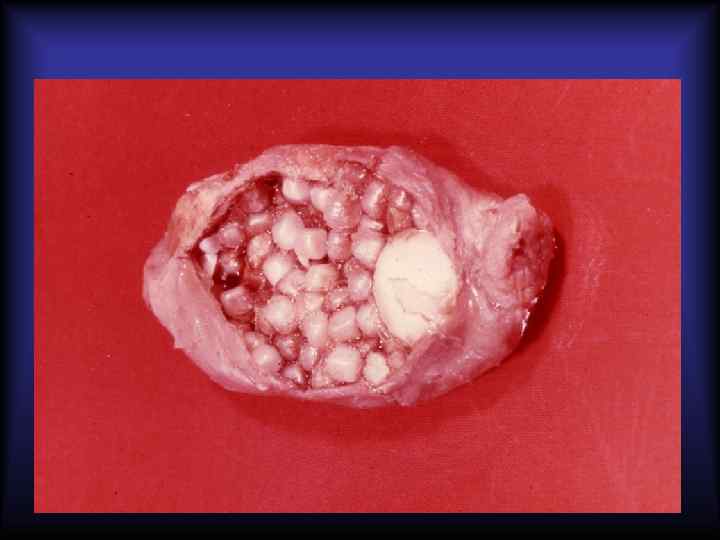
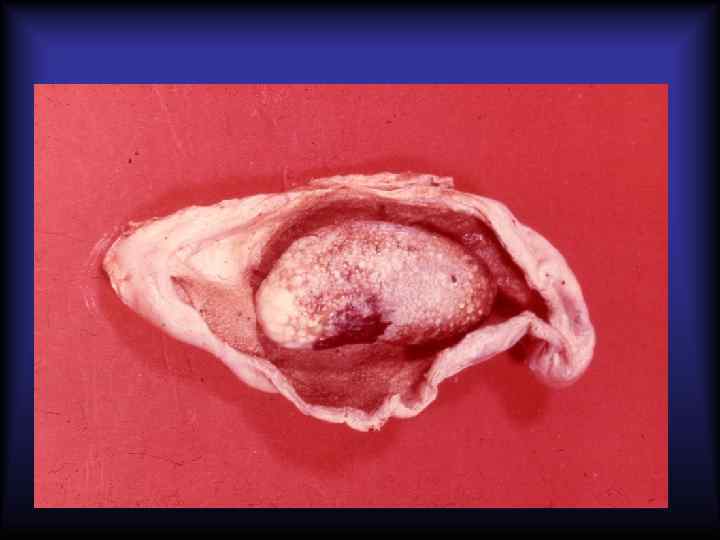

Осложнения холелитиаза 1. Воспаление (острый и хронический холецистит) 2. • • • Обструкция: пузырного протока (мукоцеле, эмпиема); общего желчного протока (подпечёночная желтуха); фатерова соска (подпечёночная желтуха, острый панкреатит) 3. Пролежни и перфорация желчного пузыря – желчный перитонит

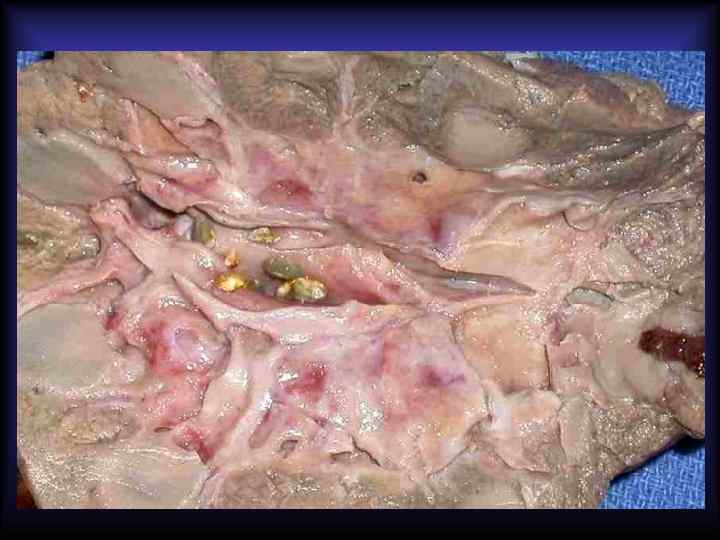
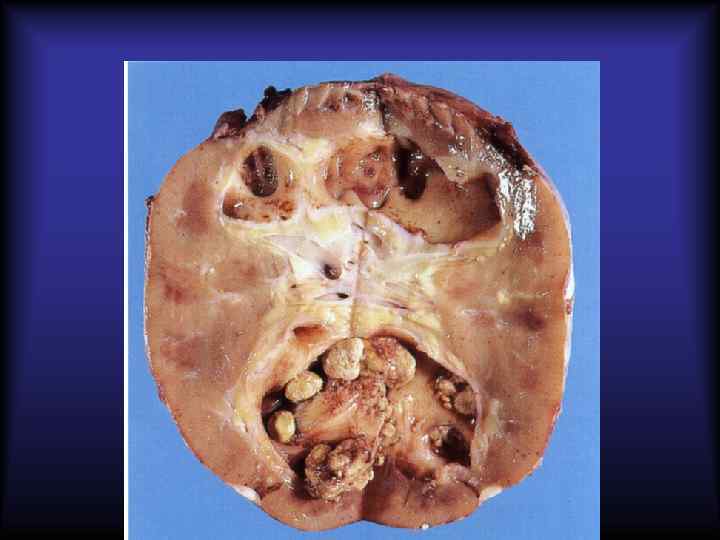
Камни мочевых путей (уролитиаз) Факторы, способствующие камнеобразованию: • увеличение концентрации солей в моче; • нарушение оттока мочи; • воспаление; • дефицит стабилизирующих факторов (цитратов, аминокислот и др. ) Состав: • ураты • фосфаты • оксалаты • карбонаты • цистиновые • ксантиновые

Характеристика мочевых камней Мочевые камни Характеристика Ураты Образуются из солей мочевой кислоты на фоне гиперурикемии и гиперурикозурии и постоянной кислой реакции мочи. Ураты мягкой консистенции, желтоватокоричневого цвета, имеют гладкую поверхность и чёткую слоистость. Фосфаты Образуются при щелочной реакции мочи. Камни из фосфата магния образуются после инфекций, возбудители которых расщепляют мочевину (Proteus vulgaris, некоторые разновидности стафилококков), превращая её в аммоний. В результате щелочная моча вызывает преципитацию фосфата магния, и формируются камни. Фосфаты белого или светло-серого цвета, мягкой консистенции, имеют гладкую или шероховатую поверхность, овоидную форму. Оксалаты Образуются из кальциевых солей щавелевой кислоты при кислой реакции мочи. Имеют плотную консистенцию, шиповатую поверхность, чем обусловлены ранения слизистой оболочки мочевых путей, окрашены в чёрно-серый цвет. Карбонаты (кальциевые соли угольной кислоты) выпадают в моче, имеющей щелочную реакцию. Имеют белый цвет, мягкую консистенцию, различные формы с гладкой поверхностью. Цистиновые и ксантиновые Образуются при кислой реакции мочи. Формирование цистиновых и ксантиновых камней связано с генетически детерминированным дефектом транспорта через почки некоторых аминокислот. Цистиновые и ксантиновые камни желтоватобелого цвета, имеют твёрдую консистенцию и гладкую поверхность.

Осложнения уролитиаза 1. Обструкция мочевых путей – гидронефроз 2. Острый и хронический пиелонефрит, цистит
Дистрофии 3 презентация.ppt