 Нарушения гемостаза
Нарушения гемостаза
 Вопросы занятия 1. 2. 3. 4. Тромбоцитозы Тромбоцитопении Тромбоцитопатии Нарушения гемостаза: а. тромботический синдром б. геморрагические заболевания и синдромы в. тромбогеморрагические состояния
Вопросы занятия 1. 2. 3. 4. Тромбоцитозы Тромбоцитопении Тромбоцитопатии Нарушения гемостаза: а. тромботический синдром б. геморрагические заболевания и синдромы в. тромбогеморрагические состояния
 Тесты исходного уровня знаний 1 вариант • • 1. Проявления стадии гипокоагуляции ДВС-синдрома 2 вариант • 1. К какой группе геморрагических диатезов относится гемофилия • 1) связанных с нарушением свертывания крови 1) тромбоцитопения • 2) связанных с нарушением 2)гипертромбопластинем сосудистой стенки ия • 3) связанных с патологией тромбоцитарной системы 3) укорочение времени • 4) связанных с патологией свертывания крови противосвертывающей системы
Тесты исходного уровня знаний 1 вариант • • 1. Проявления стадии гипокоагуляции ДВС-синдрома 2 вариант • 1. К какой группе геморрагических диатезов относится гемофилия • 1) связанных с нарушением свертывания крови 1) тромбоцитопения • 2) связанных с нарушением 2)гипертромбопластинем сосудистой стенки ия • 3) связанных с патологией тромбоцитарной системы 3) укорочение времени • 4) связанных с патологией свертывания крови противосвертывающей системы
 1 вариант 2. Как изменяется свертывание крови при гиперлипопротеинемии • 1) увеличивается • 2) замедляется • 3) не изменяется 2 вариант • 2. В каких сосудах чаще формируются тромбы • • 1) в венах 2) в артериях 3) в капиллярах 4) в лимфатических сосудах
1 вариант 2. Как изменяется свертывание крови при гиперлипопротеинемии • 1) увеличивается • 2) замедляется • 3) не изменяется 2 вариант • 2. В каких сосудах чаще формируются тромбы • • 1) в венах 2) в артериях 3) в капиллярах 4) в лимфатических сосудах
 1 вариант • 3. Патологическое состояние, сопровождающееся гипокоагуляцией 2 вариант • 3. Абсолютный дефицит витамина К в организме приведет к • 1) хроническая механическая желтуха • 2) острая гемолитическая анемия • 3) гипертоническая болезнь • 4) гиперлипидемия • 5) атеросклероз • 1) нарушению адгезии тромбоцитов • 2) дисбактериозу кишечника • 3) гиперкоагуляции • 4) нарушению агрегации тромбоцитов • 5) дефициту факторов свертывания в плазме крови
1 вариант • 3. Патологическое состояние, сопровождающееся гипокоагуляцией 2 вариант • 3. Абсолютный дефицит витамина К в организме приведет к • 1) хроническая механическая желтуха • 2) острая гемолитическая анемия • 3) гипертоническая болезнь • 4) гиперлипидемия • 5) атеросклероз • 1) нарушению адгезии тромбоцитов • 2) дисбактериозу кишечника • 3) гиперкоагуляции • 4) нарушению агрегации тромбоцитов • 5) дефициту факторов свертывания в плазме крови
 1 вариант • 4. Сосудисто-тромбоцитарный гемостаз может быть нарушен вследствие • • • 2 вариант • 4. К эффектам тромбоксана относят • 1) расширение сосудов • 2) спазм сосудов 1) уменьшения количества • 3) лизис тромбоцитарного тромбоцитов тромба 2) нарушения функции • 4) угнетение агрегации тромбоцитов 3) наследственной ангиопатии • 5) активация фибринолиза 4) дефицита фактора Виллебранда 5) всех указанных изменений
1 вариант • 4. Сосудисто-тромбоцитарный гемостаз может быть нарушен вследствие • • • 2 вариант • 4. К эффектам тромбоксана относят • 1) расширение сосудов • 2) спазм сосудов 1) уменьшения количества • 3) лизис тромбоцитарного тромбоцитов тромба 2) нарушения функции • 4) угнетение агрегации тромбоцитов 3) наследственной ангиопатии • 5) активация фибринолиза 4) дефицита фактора Виллебранда 5) всех указанных изменений
 2 вариант 1 вариант • 5. Первая стадия коагуляционного гемостаза заканчивается образованием • • • 1) протромбина 2) протромбиназы 3) тромбина 4) фибрина 5) плазмина • 5. Вторая стадия коагуляционого гемостаза заканчивается образованием • • • 1) протромбина 2) протромбиназы 3) тромбина 4) фибрина 5) плазмина
2 вариант 1 вариант • 5. Первая стадия коагуляционного гемостаза заканчивается образованием • • • 1) протромбина 2) протромбиназы 3) тромбина 4) фибрина 5) плазмина • 5. Вторая стадия коагуляционого гемостаза заканчивается образованием • • • 1) протромбина 2) протромбиназы 3) тромбина 4) фибрина 5) плазмина
 1 вариант • 6. Третья стадия коагуляционного гемостаза заканчивается образованием • • • 1) протромбина 2) протромбиназы 3) тромбина 4) фибрина 5) плазмина 2 вариант • 6. Внутренний путь коагуляционного гемостаза начинается с • 1) активации протромбина • 2) выделение тромбопластина • 3) активация контактного фактора • 4) активация протромбиназы • 5) активация тромбоцитов
1 вариант • 6. Третья стадия коагуляционного гемостаза заканчивается образованием • • • 1) протромбина 2) протромбиназы 3) тромбина 4) фибрина 5) плазмина 2 вариант • 6. Внутренний путь коагуляционного гемостаза начинается с • 1) активации протромбина • 2) выделение тромбопластина • 3) активация контактного фактора • 4) активация протромбиназы • 5) активация тромбоцитов
 1 вариант • 7. Внешний путь коагуляционного гемостаза начинается с • 1) активации протромбина • 2) выделение тромбопластина • 3) активация контактного фактора • 4) активация протромбиназы • 5) активация тромбоцитов 2 вариант • 7. Причиной ДВС-синдрома является • • • 1) шок 2) лейкопения 3) эритремия 4) лейкоцитоз 5) гипервитаминоз К
1 вариант • 7. Внешний путь коагуляционного гемостаза начинается с • 1) активации протромбина • 2) выделение тромбопластина • 3) активация контактного фактора • 4) активация протромбиназы • 5) активация тромбоцитов 2 вариант • 7. Причиной ДВС-синдрома является • • • 1) шок 2) лейкопения 3) эритремия 4) лейкоцитоз 5) гипервитаминоз К
 1 вариант • 8. Стадия гипокоагуляции ДВСсиндрома в основном связана с • 1) увеличением количества тромбоцитов • 2) активацией гемостаза • 3) потреблением факторов свертывания крови • 4) угнетение фибринолиза • 5) активацией первичных антикоагулянтов 2 вариант • 8. Адгезии тромбоцитов к эндотелию способствуют • • • 1) тромбоксан 2) протромбин 3) фактор XII 4) простациклин 5) фибриноген
1 вариант • 8. Стадия гипокоагуляции ДВСсиндрома в основном связана с • 1) увеличением количества тромбоцитов • 2) активацией гемостаза • 3) потреблением факторов свертывания крови • 4) угнетение фибринолиза • 5) активацией первичных антикоагулянтов 2 вариант • 8. Адгезии тромбоцитов к эндотелию способствуют • • • 1) тромбоксан 2) протромбин 3) фактор XII 4) простациклин 5) фибриноген
 1 вариант • 9. Нерастворимый фибринполимер образуется под действие • • • 1) протромбиназы 2) фактора XII 3) фибриногена 4) фактора XIII 5) плазмина 2 вариант • 9. Гемофилия А связана с • 1) мутацией в половой Ухромосоме • 2) дефицитом фактора VIII • 3) дефицитом фактора IX • 4) дефицитом фактора XI • 5) мутацией в аутосоме
1 вариант • 9. Нерастворимый фибринполимер образуется под действие • • • 1) протромбиназы 2) фактора XII 3) фибриногена 4) фактора XIII 5) плазмина 2 вариант • 9. Гемофилия А связана с • 1) мутацией в половой Ухромосоме • 2) дефицитом фактора VIII • 3) дефицитом фактора IX • 4) дефицитом фактора XI • 5) мутацией в аутосоме
 2 вариант 1 вариант • 10. Для диагностики патологии тромбоцитарно-сосудистого гемостаза применяют исследование • 1) времени свертывания крови • 2) протромбиновый тест • 3) гемолизат-агрегационный тест • 4) концентрацию фибриногена • 5) активность протромбиназы • 10. Нарушение функции тромбоцитов может наблюдаться при 1) гемофилии С 2) гемофилии А 3) гемофилии В 4) тромбастении Гланцмана • 5) гипервитаминозе • •
2 вариант 1 вариант • 10. Для диагностики патологии тромбоцитарно-сосудистого гемостаза применяют исследование • 1) времени свертывания крови • 2) протромбиновый тест • 3) гемолизат-агрегационный тест • 4) концентрацию фибриногена • 5) активность протромбиназы • 10. Нарушение функции тромбоцитов может наблюдаться при 1) гемофилии С 2) гемофилии А 3) гемофилии В 4) тромбастении Гланцмана • 5) гипервитаминозе • •
 1 вариант 2 вариант 1. 1 2. 1 3. 1 4. 5 5. 2 6. 4 7. 2 8. 3 9. 4 10. 3 1. 1 2. 1 3. 5 4. 2 5. 3 6. 3 7. 1 8. 1 9. 2 10. 4
1 вариант 2 вариант 1. 1 2. 1 3. 1 4. 5 5. 2 6. 4 7. 2 8. 3 9. 4 10. 3 1. 1 2. 1 3. 5 4. 2 5. 3 6. 3 7. 1 8. 1 9. 2 10. 4
 Система гемостаза – это комплекс факторов и механизмов, обеспечивающих оптимальное агрегатное состояние крови. Биологическая роль системы гемостаза: обеспечение оптимальных реологических свойств крови и реализация процесса гемокоагуляции, адгезии, агрегации и активации форменных элементов крови с образованием тромба при повреждении стенок сосудов или сердца. Это предотвращает или уменьшает потерю крови.
Система гемостаза – это комплекс факторов и механизмов, обеспечивающих оптимальное агрегатное состояние крови. Биологическая роль системы гемостаза: обеспечение оптимальных реологических свойств крови и реализация процесса гемокоагуляции, адгезии, агрегации и активации форменных элементов крови с образованием тромба при повреждении стенок сосудов или сердца. Это предотвращает или уменьшает потерю крови.
 Тромбоцитозы • Абсолютные: • Генные дефекты • ↑ концентрации или активности стимуляторов тромбоцитопоэза (тромбоспондина, тромбопоэтина). • Опухолевая трансформация мегакариобластов
Тромбоцитозы • Абсолютные: • Генные дефекты • ↑ концентрации или активности стимуляторов тромбоцитопоэза (тромбоспондина, тромбопоэтина). • Опухолевая трансформация мегакариобластов
 Тромбоцитозы • Абсолютные: • Генные дефекты • ↑ концентрации или активности стимуляторов тромбоцитопоэза (тромбоспондина, тромбопоэтина). • Опухолевая трансформация мегакариобластов • Относительные: • Перераспределение • (при васкулитах, в первые часы после острой кровопотери) • Гемоконцентрация Значение тромбоцитозов • Адаптивное • Патогенное
Тромбоцитозы • Абсолютные: • Генные дефекты • ↑ концентрации или активности стимуляторов тромбоцитопоэза (тромбоспондина, тромбопоэтина). • Опухолевая трансформация мегакариобластов • Относительные: • Перераспределение • (при васкулитах, в первые часы после острой кровопотери) • Гемоконцентрация Значение тромбоцитозов • Адаптивное • Патогенное
 Тромбоцитопении • Механизм развития: • Подавления тромбоцитарного ростка гемопоэза • Повышенное разрушение тромбоцитов • Вовлечение тромбоцитов в процесс генерализованного тромбообразования • Повышенное депонирования тромбоцитов в селезенке • Гемодилюция
Тромбоцитопении • Механизм развития: • Подавления тромбоцитарного ростка гемопоэза • Повышенное разрушение тромбоцитов • Вовлечение тромбоцитов в процесс генерализованного тромбообразования • Повышенное депонирования тромбоцитов в селезенке • Гемодилюция
 Проявление тромбоцитопений • Костный мозг: • гиперплазия; • гипоплазия • Снижение содержания гликогена и активности ферментов • Периферическая кровь(уменьшение числа тромбоцитов, увеличение их размеров) • Система гемостаза: • снижение концентрации тромбоцитарных факторов свертывания; • увеличение длительности кровотечения; • снижение степени ретракции сгустка крови; • развитие геморрагического синдрома.
Проявление тромбоцитопений • Костный мозг: • гиперплазия; • гипоплазия • Снижение содержания гликогена и активности ферментов • Периферическая кровь(уменьшение числа тромбоцитов, увеличение их размеров) • Система гемостаза: • снижение концентрации тромбоцитарных факторов свертывания; • увеличение длительности кровотечения; • снижение степени ретракции сгустка крови; • развитие геморрагического синдрома.
 Тромбоцитопатии • Первичные (болезнь фон Виллебранда, тромбостения Глянцмана, недостаточность тромбоксан А синтетазы) • Вторичные: • химические факторы (ЛС, гиповитаминозы) • биологические факторы
Тромбоцитопатии • Первичные (болезнь фон Виллебранда, тромбостения Глянцмана, недостаточность тромбоксан А синтетазы) • Вторичные: • химические факторы (ЛС, гиповитаминозы) • биологические факторы
 Патогенез тромбоцитопатий • Нарушение синтеза и накопления в гранулах тромбоцитов БАВ • Расстройства процессов деградации и высвобождения тромбоцитарных факторов в плазму крови • Нарушение структуры и свойств мембран тромбоцитов
Патогенез тромбоцитопатий • Нарушение синтеза и накопления в гранулах тромбоцитов БАВ • Расстройства процессов деградации и высвобождения тромбоцитарных факторов в плазму крови • Нарушение структуры и свойств мембран тромбоцитов
 Проявления тромбоцитопатий • Геморрагический синдром • Расстройства микроциркуляции • Изменения функциональных свойств тромбоцитов (адгезивных, агрегационных) • Дефекты гранул тромбоцитов • Изменение формы и размера тромбоцитов
Проявления тромбоцитопатий • Геморрагический синдром • Расстройства микроциркуляции • Изменения функциональных свойств тромбоцитов (адгезивных, агрегационных) • Дефекты гранул тромбоцитов • Изменение формы и размера тромбоцитов
 Типовые формы патологии системы гемостаза. 1. Тромботический синдром 2. Геморрагические заболевание и синдромы 3. Тромбогеморрагические состояния (ДВС –синдром)
Типовые формы патологии системы гемостаза. 1. Тромботический синдром 2. Геморрагические заболевание и синдромы 3. Тромбогеморрагические состояния (ДВС –синдром)
 Тромботический синдром или тромбофилия – состояние, характеризующееся чрезмерной (неадекватной) коагуляции белков крови и тромбообразованием, ведущими к ишемии тканей и органов.
Тромботический синдром или тромбофилия – состояние, характеризующееся чрезмерной (неадекватной) коагуляции белков крови и тромбообразованием, ведущими к ишемии тканей и органов.
 Причины: 1) Повреждение стенок сосудов и сердца; 2) Патология форменных элементов крови; 3) Патология факторов системы гемостаза; • преобладание эффектов • недостаточность прокоагуляционных антикоагулянтных факторов; • недостаточность фибринолитических факторов;
Причины: 1) Повреждение стенок сосудов и сердца; 2) Патология форменных элементов крови; 3) Патология факторов системы гемостаза; • преобладание эффектов • недостаточность прокоагуляционных антикоагулянтных факторов; • недостаточность фибринолитических факторов;
 Механизм а) Чрезмерная активация прокоагулянтов и проагрегантов; в) Снижение содержания или активности антикоагулянтов и антиагрегантов; б) Увеличение концентрации прокоагулянтов и проагрегантов в г) Уменьшение уровня или подавление активности крови; фибринолитиков. Последствия: Ø Нарушение центральной, органно-тканевой и микрогемоциркуляции с исходом в инфаркт; Ø Расстройства кровообращения, не завершающиеся инфарктом, но ведущие к ишемии органов и тканей;
Механизм а) Чрезмерная активация прокоагулянтов и проагрегантов; в) Снижение содержания или активности антикоагулянтов и антиагрегантов; б) Увеличение концентрации прокоагулянтов и проагрегантов в г) Уменьшение уровня или подавление активности крови; фибринолитиков. Последствия: Ø Нарушение центральной, органно-тканевой и микрогемоциркуляции с исходом в инфаркт; Ø Расстройства кровообращения, не завершающиеся инфарктом, но ведущие к ишемии органов и тканей;
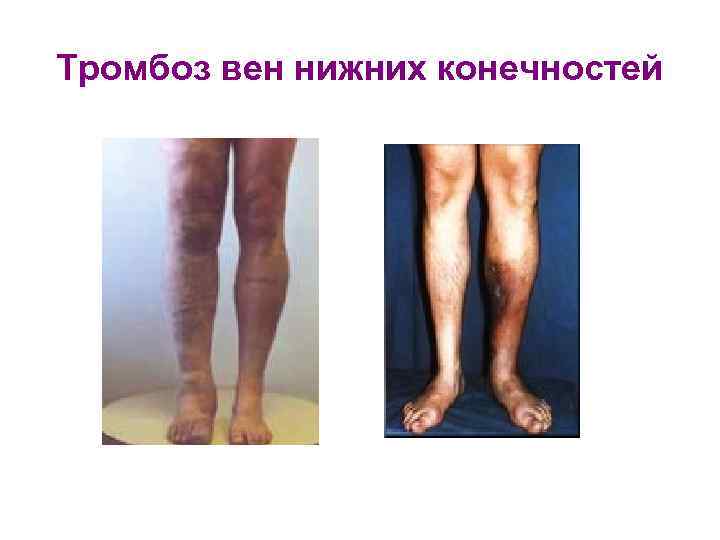 Тромбоз вен нижних конечностей
Тромбоз вен нижних конечностей
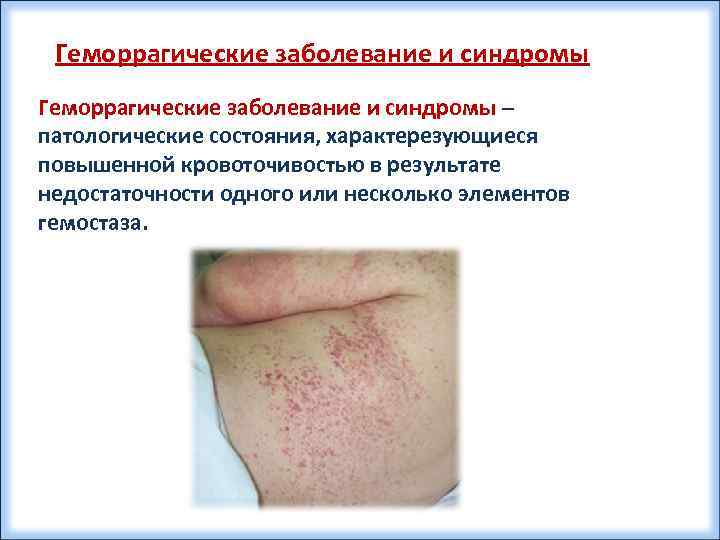 Геморрагические заболевание и синдромы – патологические состояния, характерезующиеся повышенной кровоточивостью в результате недостаточности одного или несколько элементов гемостаза.
Геморрагические заболевание и синдромы – патологические состояния, характерезующиеся повышенной кровоточивостью в результате недостаточности одного или несколько элементов гемостаза.
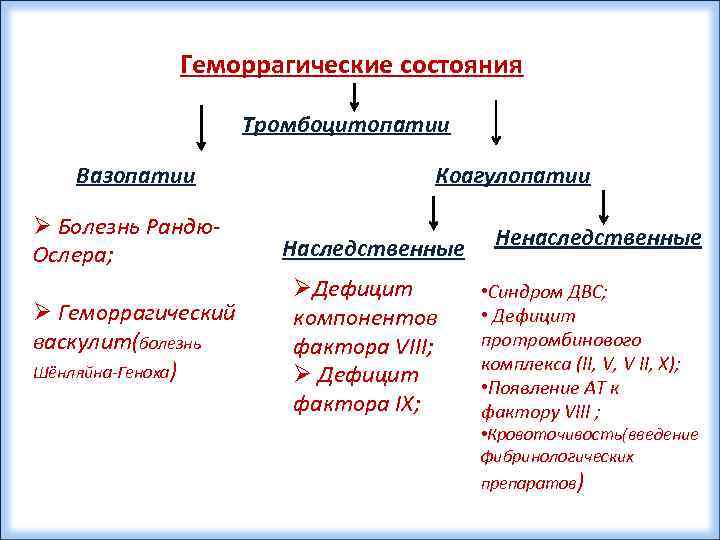 Геморрагические состояния Тромбоцитопатии Вазопатии Ø Болезнь Рандю. Ослера; Ø Геморрагический васкулит(болезнь Шёнляйна-Геноха) Коагулопатии Наследственные ØДефицит компонентов фактора VIII; Ø Дефицит фактора IX; Ненаследственные • Синдром ДВС; • Дефицит протромбинового комплекса (II, V, V II, X); • Появление АТ к фактору VIII ; • Кровоточивость(введение фибринологических препаратов)
Геморрагические состояния Тромбоцитопатии Вазопатии Ø Болезнь Рандю. Ослера; Ø Геморрагический васкулит(болезнь Шёнляйна-Геноха) Коагулопатии Наследственные ØДефицит компонентов фактора VIII; Ø Дефицит фактора IX; Ненаследственные • Синдром ДВС; • Дефицит протромбинового комплекса (II, V, V II, X); • Появление АТ к фактору VIII ; • Кровоточивость(введение фибринологических препаратов)
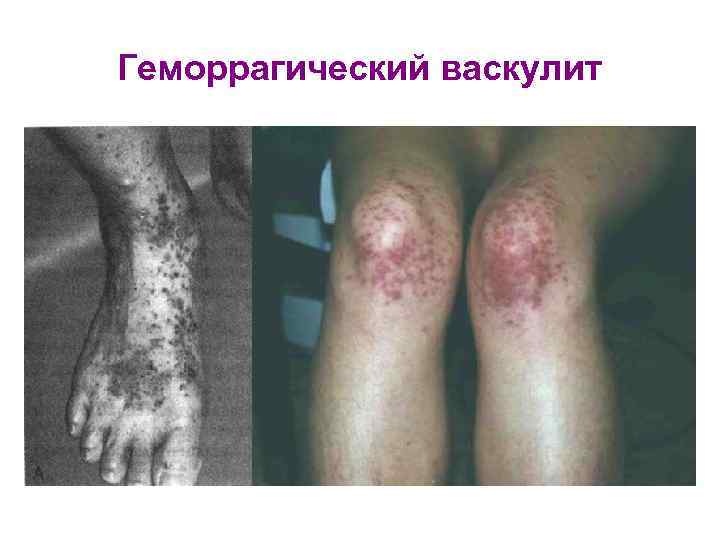 Геморрагический васкулит
Геморрагический васкулит
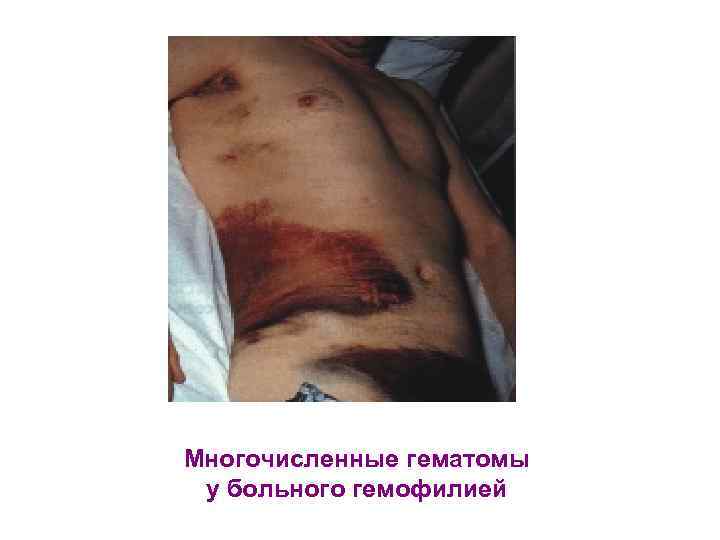 Многочисленные гематомы у больного гемофилией
Многочисленные гематомы у больного гемофилией
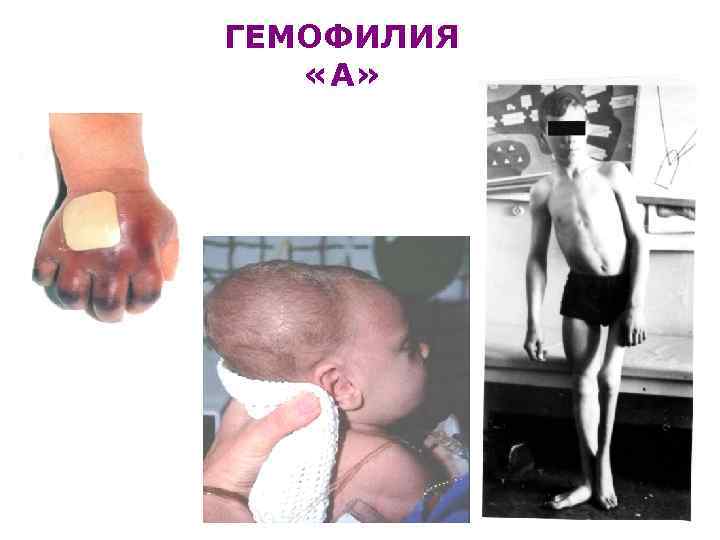 ГЕМОФИЛИЯ «А»
ГЕМОФИЛИЯ «А»
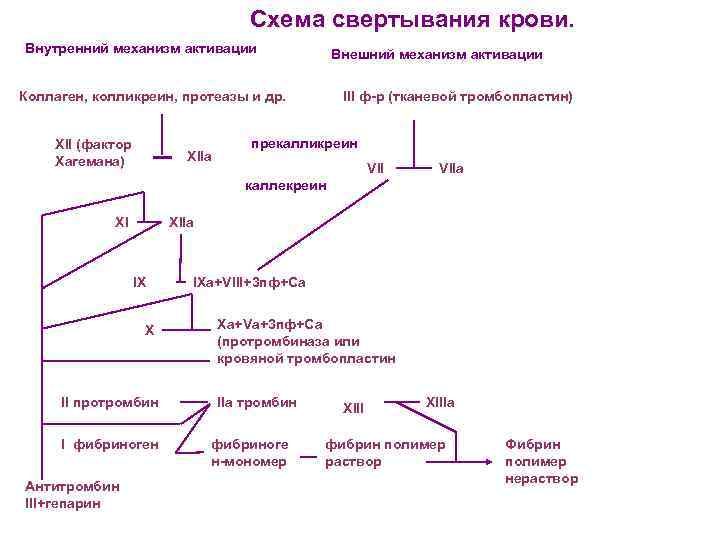 Схема свертывания крови. Внутренний механизм активации Внешний механизм активации Коллаген, колликреин, протеазы и др. XII (фактор Хагемана) XIIа III ф-р (тканевой тромбопластин) прекалликреин VIIа каллекреин XI XIIа IX X II протромбин I фибриноген Антитромбин III+гепарин IXа+VIII+3 пф+Са Xа+Vа+3 пф+Са (протромбиназа или кровяной тромбопластин IIа тромбин фибриноге н-мономер XIIIа фибрин полимер раствор Фибрин полимер нераствор
Схема свертывания крови. Внутренний механизм активации Внешний механизм активации Коллаген, колликреин, протеазы и др. XII (фактор Хагемана) XIIа III ф-р (тканевой тромбопластин) прекалликреин VIIа каллекреин XI XIIа IX X II протромбин I фибриноген Антитромбин III+гепарин IXа+VIII+3 пф+Са Xа+Vа+3 пф+Са (протромбиназа или кровяной тромбопластин IIа тромбин фибриноге н-мономер XIIIа фибрин полимер раствор Фибрин полимер нераствор
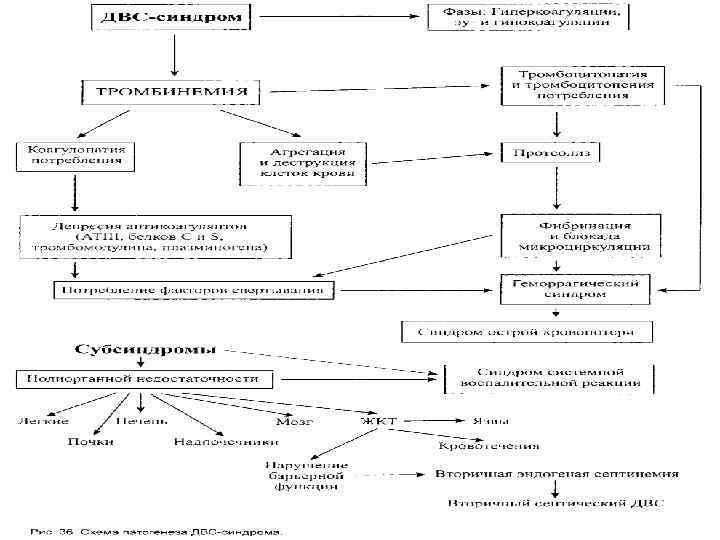
 Тромбогеморрагические состояния ДВС-синдром Диссеминированное врутрисосудистое свёртывание 1. Стадия гиперкоагуляции • гипертромбопластинемия; • гипертромбинемия; • укорочение времени свёртывания крови; • тахипноэ; • бледность кожных покровов. 2. Стадия гипокоагуляции • ↓ фибриногена и антитромбина III; • ↑ продуктов деградации фибрина; • Тромбоцитопения; • ↑ кровоточивость; • кровоизлияние в неповреждёные ткани; • полиорганная недостаточность.
Тромбогеморрагические состояния ДВС-синдром Диссеминированное врутрисосудистое свёртывание 1. Стадия гиперкоагуляции • гипертромбопластинемия; • гипертромбинемия; • укорочение времени свёртывания крови; • тахипноэ; • бледность кожных покровов. 2. Стадия гипокоагуляции • ↓ фибриногена и антитромбина III; • ↑ продуктов деградации фибрина; • Тромбоцитопения; • ↑ кровоточивость; • кровоизлияние в неповреждёные ткани; • полиорганная недостаточность.
 Этиология ДВС-синдрома • • • Акушерская патология (эмболия околоплодными водами). Усиленный гемолиз. Онкологические заболевания. Повреждение эндотелия сосудов. Инфекции. Приём препаратов, вызывающих агрегацию тромбоцитов, повышающих свёртываемость крови и снижающие её противосвёртывающий и фибринолитический потенциал.
Этиология ДВС-синдрома • • • Акушерская патология (эмболия околоплодными водами). Усиленный гемолиз. Онкологические заболевания. Повреждение эндотелия сосудов. Инфекции. Приём препаратов, вызывающих агрегацию тромбоцитов, повышающих свёртываемость крови и снижающие её противосвёртывающий и фибринолитический потенциал.
 Основные звенья патогенеза Недостаточность антикоагулянтов; Истощение прокоагулянтов; Значительное потребление тромбоцитов; Прогрессирующее увеличение в крови продуктов деградации фибрина и фибриногена; • Повторная активация калликреин-кининовой системы; • Повторный интенсивный фибринолиз. • •
Основные звенья патогенеза Недостаточность антикоагулянтов; Истощение прокоагулянтов; Значительное потребление тромбоцитов; Прогрессирующее увеличение в крови продуктов деградации фибрина и фибриногена; • Повторная активация калликреин-кининовой системы; • Повторный интенсивный фибринолиз. • •
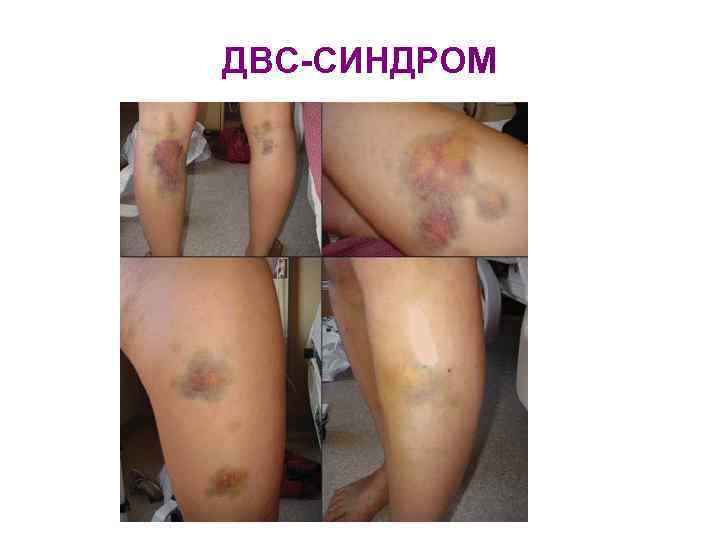 ДВС-СИНДРОМ
ДВС-СИНДРОМ
 Принципы терапии ДВС- синдрома Этиотропное лечение ( напр. антибактериальная терапия) Патогенитическое лечение Симптоматическая терапия • Коррекция системы гемостаза; • Восстановление объёма крови; • Коррекция газового состава крови; • Снижение концентрации в крови иммунных комплексов, продуктов фибринолиза, токсинов. Профилактика – ликвидация или предупреждение возникновения условий, провоцирующих его развитие.
Принципы терапии ДВС- синдрома Этиотропное лечение ( напр. антибактериальная терапия) Патогенитическое лечение Симптоматическая терапия • Коррекция системы гемостаза; • Восстановление объёма крови; • Коррекция газового состава крови; • Снижение концентрации в крови иммунных комплексов, продуктов фибринолиза, токсинов. Профилактика – ликвидация или предупреждение возникновения условий, провоцирующих его развитие.
 Ситуационная задача Больная Н. , 40 лет, кровоточивость микроциркуляторного (петехиального, синячкового) типа, меноррагии, частые носовые кровотечения. Из анамнеза: несколько лет назад перенесла операцию по поводу протезирования митрального клапана в связи с ревматическим поражением. Анализ крови: эритроциты – 2, 5 х1012/л; тромбоциты – 45 х109/л; лейкоциты – 6 х109/л. Общее время свёртывания крови – 10 мин (норма 5 -11 мин). Вопросы: 1. К какому виду коагулопатий относится данная патология? 2. Укажите причину повышенной кровоточивости. 3. Перечислите причины тромбоцитопений. 4. Проявления тромбоцитопений.
Ситуационная задача Больная Н. , 40 лет, кровоточивость микроциркуляторного (петехиального, синячкового) типа, меноррагии, частые носовые кровотечения. Из анамнеза: несколько лет назад перенесла операцию по поводу протезирования митрального клапана в связи с ревматическим поражением. Анализ крови: эритроциты – 2, 5 х1012/л; тромбоциты – 45 х109/л; лейкоциты – 6 х109/л. Общее время свёртывания крови – 10 мин (норма 5 -11 мин). Вопросы: 1. К какому виду коагулопатий относится данная патология? 2. Укажите причину повышенной кровоточивости. 3. Перечислите причины тромбоцитопений. 4. Проявления тромбоцитопений.
 Ситуационная задача Больная З. , 13 лет, поступила в отделение гематологии с жалобами на носовое кровотечение, продолжающееся в течение 2 часов. Из анамнеза известно, что с 2 -летнего возраста редко, не чаще 2 -3 раз в год, отмечаются интенсивные носовые кровотечения. Девочка родилась от первой, нормально протекавшей беременности. Родители считают себя здоровыми, однако при подробном расспросе удалось выяснить, что отец в детстве страдал носовыми кровотечениями. При поступлении состояние ребенка средней тяжести. В обоих носовых ходах пропитанные кровью тампоны. Кожные покровы бледные, многочисленные экстравазаты различной давности на нижних и верхних конечностях, туловище, встречаются петехии. Слизистые полости рта чистые, по задней стенке глотки стекает кровь. Печень, селезенка не пальпируются. Общий анализ крови: Hb – 100 г/л, эр – 3, 1 х1012/л, тромб – 450 х109/л, лейк – 4, 5 х109/л, п/я – 3%, с – 69%, э – 2%, л – 13%, м – 13%, СОЭ – 12 мм/час. Время кровотечения по Дьюку – 6 минут 30 секунд. Время свёртывания по Ли-Уайту – 9 мин. Реакция кровяного сгустка: после 24 часов резко ослаблена, индекс ретракции 0, 2. Агрегация тромбоцитов под влиянием АДФ, адреналина, коллагена – ослаблена. 1. О каком патологическом процессе вы подумали? 2. Причина данного синдрома? 3. Виды тромбоцитопатий. 4. Какие аномалии в тромбоцитах у данной больной? 5. Перечислите функции тромбоцитов и их участие в гомеостазе.
Ситуационная задача Больная З. , 13 лет, поступила в отделение гематологии с жалобами на носовое кровотечение, продолжающееся в течение 2 часов. Из анамнеза известно, что с 2 -летнего возраста редко, не чаще 2 -3 раз в год, отмечаются интенсивные носовые кровотечения. Девочка родилась от первой, нормально протекавшей беременности. Родители считают себя здоровыми, однако при подробном расспросе удалось выяснить, что отец в детстве страдал носовыми кровотечениями. При поступлении состояние ребенка средней тяжести. В обоих носовых ходах пропитанные кровью тампоны. Кожные покровы бледные, многочисленные экстравазаты различной давности на нижних и верхних конечностях, туловище, встречаются петехии. Слизистые полости рта чистые, по задней стенке глотки стекает кровь. Печень, селезенка не пальпируются. Общий анализ крови: Hb – 100 г/л, эр – 3, 1 х1012/л, тромб – 450 х109/л, лейк – 4, 5 х109/л, п/я – 3%, с – 69%, э – 2%, л – 13%, м – 13%, СОЭ – 12 мм/час. Время кровотечения по Дьюку – 6 минут 30 секунд. Время свёртывания по Ли-Уайту – 9 мин. Реакция кровяного сгустка: после 24 часов резко ослаблена, индекс ретракции 0, 2. Агрегация тромбоцитов под влиянием АДФ, адреналина, коллагена – ослаблена. 1. О каком патологическом процессе вы подумали? 2. Причина данного синдрома? 3. Виды тромбоцитопатий. 4. Какие аномалии в тромбоцитах у данной больной? 5. Перечислите функции тромбоцитов и их участие в гомеостазе.
 Ситуационная задача. Больной П. , 10 лет, поступил в отделение с носовым кровотечением. Из анамнеза известно, что за последние 2 недели до настоящего заболевания перенес ОРВИ, после чего на различных участках тела, без определенной локализации появились экхимозы различной величины и мелкоточечная геморрагическая сыпь. Участковым врачом поставлен диагноз: геморрагический васкулит. При поступлении состояние ребенка тяжелое. При осмотре обращает на себя внимание обильный геморрагический синдром в виде экхимозов различной величины и давности, на лице, шее и руках петехиальные элементы. Периферические лимфатические узлы мелкие, подвижные. Сердечно-легочная деятельность удовлетворительная. Живот мягкий, безболезненный. Печень, селезенка не пальпируются. Общий анализ крови: Hb – 101 г/л, эр – 3, 2× 1012 /л, тромб – 120× 10 9/л, лейк. – 6, 4× 109/л, п/я – 2%, с – 59%, э – 3%, л – 27%, м – 8%, СОЭ – 5 мм/час. 1. Укажите основную причину геморрагического васкулита у ребенка. 2. Каков патогенез данного заболевания? 3. Какие ещё причины могут привести к геморрагическому васкулиту? 4. Какие показатели отражают нарушение сосудисто-тромбоцитарного гемостаза? 5. Что такое тромботический синдром?
Ситуационная задача. Больной П. , 10 лет, поступил в отделение с носовым кровотечением. Из анамнеза известно, что за последние 2 недели до настоящего заболевания перенес ОРВИ, после чего на различных участках тела, без определенной локализации появились экхимозы различной величины и мелкоточечная геморрагическая сыпь. Участковым врачом поставлен диагноз: геморрагический васкулит. При поступлении состояние ребенка тяжелое. При осмотре обращает на себя внимание обильный геморрагический синдром в виде экхимозов различной величины и давности, на лице, шее и руках петехиальные элементы. Периферические лимфатические узлы мелкие, подвижные. Сердечно-легочная деятельность удовлетворительная. Живот мягкий, безболезненный. Печень, селезенка не пальпируются. Общий анализ крови: Hb – 101 г/л, эр – 3, 2× 1012 /л, тромб – 120× 10 9/л, лейк. – 6, 4× 109/л, п/я – 2%, с – 59%, э – 3%, л – 27%, м – 8%, СОЭ – 5 мм/час. 1. Укажите основную причину геморрагического васкулита у ребенка. 2. Каков патогенез данного заболевания? 3. Какие ещё причины могут привести к геморрагическому васкулиту? 4. Какие показатели отражают нарушение сосудисто-тромбоцитарного гемостаза? 5. Что такое тромботический синдром?
 Ситуационная задача. Больной О. , 5 лет, обратился в приемное отделение в связи с травмой коленного сустава. Жалобы на боли и ограничение движений в правом коленном суставе, которые появились через 2 часа после падения с велосипеда. Из анамнеза известно, что с возраста 1 года у мальчика после ушибов появляются обширные подкожные гематомы, При поступлении состояние ребенка тяжелое. Жалуется на боль в коленном суставе, на ногу наступить не может. Кожные покровы бледные, на нижних конечностях, на лбу крупные экстравазаты. Правый коленной сустав увеличен в объеме, горячий на ощупь, болезненный, движения в нем ограничены. В области левого локтевого сустава имеется ограничение подвижности, небольшое увеличение его объема как следствие травмы, перенесенной в 4–летнем возрасте. Общий анализ крови: Hb – 100 г/л, Эр – 3, 0× 1012/л, Ретик – 3%, Тромб – 300× 109/л, Лейк – 8, 3× 109/л, п/я – 3%, с – 63%, э – 3%, л – 22%, м – 9%, СОЭ – 12 мм/час. Длительность кровотечения по Дьюку – 2 мин 30 сек. Время свертывания крови по Ли-Уайту более 15 мин. 1. О каком заболевании у данного больного можно думать? 2. Какая фаза коагуляционного гемостаза страдает при данной патологии? 3. На что следует обратить внимание при сборе анамнеза жизни у родителей ребенка? 4. Объясните патогенез клинических проявлений заболевания.
Ситуационная задача. Больной О. , 5 лет, обратился в приемное отделение в связи с травмой коленного сустава. Жалобы на боли и ограничение движений в правом коленном суставе, которые появились через 2 часа после падения с велосипеда. Из анамнеза известно, что с возраста 1 года у мальчика после ушибов появляются обширные подкожные гематомы, При поступлении состояние ребенка тяжелое. Жалуется на боль в коленном суставе, на ногу наступить не может. Кожные покровы бледные, на нижних конечностях, на лбу крупные экстравазаты. Правый коленной сустав увеличен в объеме, горячий на ощупь, болезненный, движения в нем ограничены. В области левого локтевого сустава имеется ограничение подвижности, небольшое увеличение его объема как следствие травмы, перенесенной в 4–летнем возрасте. Общий анализ крови: Hb – 100 г/л, Эр – 3, 0× 1012/л, Ретик – 3%, Тромб – 300× 109/л, Лейк – 8, 3× 109/л, п/я – 3%, с – 63%, э – 3%, л – 22%, м – 9%, СОЭ – 12 мм/час. Длительность кровотечения по Дьюку – 2 мин 30 сек. Время свертывания крови по Ли-Уайту более 15 мин. 1. О каком заболевании у данного больного можно думать? 2. Какая фаза коагуляционного гемостаза страдает при данной патологии? 3. На что следует обратить внимание при сборе анамнеза жизни у родителей ребенка? 4. Объясните патогенез клинических проявлений заболевания.
 Ситуационная задача. Больная Н. , 15 лет, была доставлена в БСМП бригадой скорой помощи с профузным маточным кровотечением после криминального аборта. Сознание спутано, АД резко снижено, пульс частый, нитевидный. Анализ крови: эритроциты - 1, 5 x 1012/л; тромбоциты - 60 x 109/л; лейкоциты - 8 x 109/л. Общее время свёртывания крови -25 минут (норма 5 -11 минут). Протромбиновое время - 30 секунд (норма 11 -14 секунд). Тромбиновое время - 28 секунд (норма 12 -20 секунд). Фибриноген - 1, 5 г/л (норма 23, 5 г/л). Ретракция кровяного сгустка резко снижена, продукты деградации фибрина увеличены. Вопросы: 1. Какой патологический процесс в данном случае? 2. Этиология ДВС - синдрома? 3. Патогенез ДВС - синдрома? 4. Проявления I и II стадии ДВС - синдрома? 5. Какая фаза свёртывания крови нарушена у больного, и какие показатели свидетельствуют о её нарушении?
Ситуационная задача. Больная Н. , 15 лет, была доставлена в БСМП бригадой скорой помощи с профузным маточным кровотечением после криминального аборта. Сознание спутано, АД резко снижено, пульс частый, нитевидный. Анализ крови: эритроциты - 1, 5 x 1012/л; тромбоциты - 60 x 109/л; лейкоциты - 8 x 109/л. Общее время свёртывания крови -25 минут (норма 5 -11 минут). Протромбиновое время - 30 секунд (норма 11 -14 секунд). Тромбиновое время - 28 секунд (норма 12 -20 секунд). Фибриноген - 1, 5 г/л (норма 23, 5 г/л). Ретракция кровяного сгустка резко снижена, продукты деградации фибрина увеличены. Вопросы: 1. Какой патологический процесс в данном случае? 2. Этиология ДВС - синдрома? 3. Патогенез ДВС - синдрома? 4. Проявления I и II стадии ДВС - синдрома? 5. Какая фаза свёртывания крови нарушена у больного, и какие показатели свидетельствуют о её нарушении?
 Практические навыки Примеры типовых исследований системы гемостаза
Практические навыки Примеры типовых исследований системы гемостаза
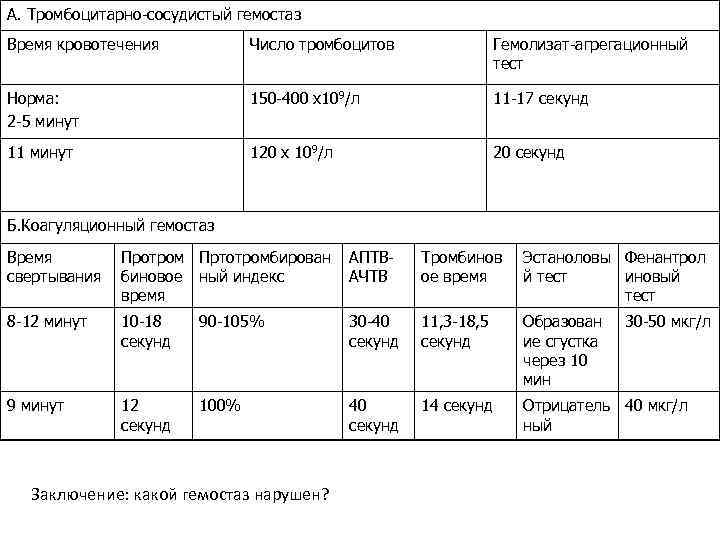 А. Тромбоцитарно-сосудистый гемостаз Время кровотечения Число тромбоцитов Гемолизат-агрегационный тест Норма: 2 -5 минут 150 -400 х109/л 11 -17 секунд 11 минут 120 х 109/л 20 секунд Б. Коагуляционный гемостаз Время свертывания Протром Пртотромбирован биновое ный индекс время АПТВАЧТВ Тромбинов ое время Эстаноловы Фенантрол й тест иновый тест 8 -12 минут 10 -18 секунд 90 -105% 30 -40 секунд 11, 3 -18, 5 секунд Образован ие сгустка через 10 мин 9 минут 12 секунд 100% 40 секунд 14 секунд Отрицатель 40 мкг/л ный Заключение: какой гемостаз нарушен? 30 -50 мкг/л
А. Тромбоцитарно-сосудистый гемостаз Время кровотечения Число тромбоцитов Гемолизат-агрегационный тест Норма: 2 -5 минут 150 -400 х109/л 11 -17 секунд 11 минут 120 х 109/л 20 секунд Б. Коагуляционный гемостаз Время свертывания Протром Пртотромбирован биновое ный индекс время АПТВАЧТВ Тромбинов ое время Эстаноловы Фенантрол й тест иновый тест 8 -12 минут 10 -18 секунд 90 -105% 30 -40 секунд 11, 3 -18, 5 секунд Образован ие сгустка через 10 мин 9 минут 12 секунд 100% 40 секунд 14 секунд Отрицатель 40 мкг/л ный Заключение: какой гемостаз нарушен? 30 -50 мкг/л
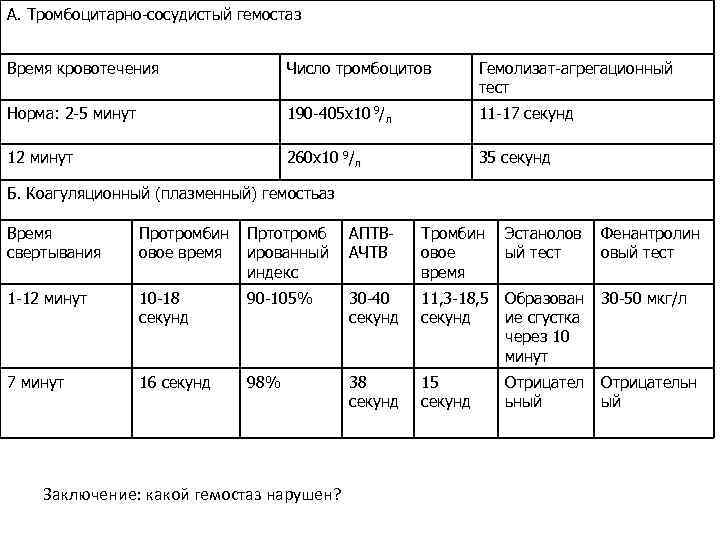 А. Тромбоцитарно-сосудистый гемостаз Время кровотечения Число тромбоцитов Гемолизат-агрегационный тест Норма: 2 -5 минут 190 -405 х10 9/л 11 -17 секунд 12 минут 260 х10 9/л 35 секунд Б. Коагуляционный (плазменный) гемостьаз Время свертывания Протромбин овое время Пртотромб ированный индекс АПТВАЧТВ Тромбин овое время 1 -12 минут 10 -18 секунд 90 -105% 30 -40 секунд 11, 3 -18, 5 Образован секунд ие сгустка через 10 минут 30 -50 мкг/л 7 минут 16 секунд 98% 38 секунд 15 секунд Отрицательн ый Заключение: какой гемостаз нарушен? Эстанолов ый тест Отрицател ьный Фенантролин овый тест
А. Тромбоцитарно-сосудистый гемостаз Время кровотечения Число тромбоцитов Гемолизат-агрегационный тест Норма: 2 -5 минут 190 -405 х10 9/л 11 -17 секунд 12 минут 260 х10 9/л 35 секунд Б. Коагуляционный (плазменный) гемостьаз Время свертывания Протромбин овое время Пртотромб ированный индекс АПТВАЧТВ Тромбин овое время 1 -12 минут 10 -18 секунд 90 -105% 30 -40 секунд 11, 3 -18, 5 Образован секунд ие сгустка через 10 минут 30 -50 мкг/л 7 минут 16 секунд 98% 38 секунд 15 секунд Отрицательн ый Заключение: какой гемостаз нарушен? Эстанолов ый тест Отрицател ьный Фенантролин овый тест
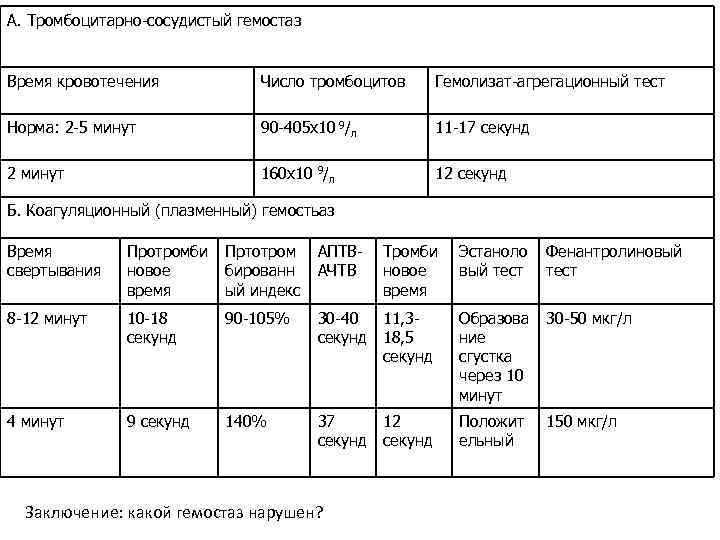 А. Тромбоцитарно-сосудистый гемостаз Время кровотечения Число тромбоцитов Гемолизат-агрегационный тест Норма: 2 -5 минут 90 -405 х10 9/л 11 -17 секунд 2 минут 160 х10 9/л 12 секунд Б. Коагуляционный (плазменный) гемостьаз Время свертывания Протромби новое время Пртотром бированн ый индекс АПТВАЧТВ 8 -12 минут 10 -18 секунд 90 -105% 4 минут 9 секунд 140% Эстаноло вый тест Фенантролиновый тест 30 -40 11, 3 секунд 18, 5 секунд Образова ние сгустка через 10 минут 30 -50 мкг/л 37 12 секунд Положит ельный 150 мкг/л Заключение: какой гемостаз нарушен? Тромби новое время
А. Тромбоцитарно-сосудистый гемостаз Время кровотечения Число тромбоцитов Гемолизат-агрегационный тест Норма: 2 -5 минут 90 -405 х10 9/л 11 -17 секунд 2 минут 160 х10 9/л 12 секунд Б. Коагуляционный (плазменный) гемостьаз Время свертывания Протромби новое время Пртотром бированн ый индекс АПТВАЧТВ 8 -12 минут 10 -18 секунд 90 -105% 4 минут 9 секунд 140% Эстаноло вый тест Фенантролиновый тест 30 -40 11, 3 секунд 18, 5 секунд Образова ние сгустка через 10 минут 30 -50 мкг/л 37 12 секунд Положит ельный 150 мкг/л Заключение: какой гемостаз нарушен? Тромби новое время
 ТЕСТЫ ИТОГОВОГО УРОВНЯ ЗНАНИЙ 1 вариант 1. Укажите тип кровотечения при гемофилии А: 1) гематомный; 2) петехиально-пятнистый; 3) васкулитно-пурпурный; 4) ангиоматозный; 5) смешанный 2 вариант 1. Укажите тип кровотечения при тромбоцитопениях и тромбоцитопатиях: 1) гематомный; 2) петехиально-пятнистый; 3) васкулитно-пурпурный; 4) ангиоматозный; 5) смешанный
ТЕСТЫ ИТОГОВОГО УРОВНЯ ЗНАНИЙ 1 вариант 1. Укажите тип кровотечения при гемофилии А: 1) гематомный; 2) петехиально-пятнистый; 3) васкулитно-пурпурный; 4) ангиоматозный; 5) смешанный 2 вариант 1. Укажите тип кровотечения при тромбоцитопениях и тромбоцитопатиях: 1) гематомный; 2) петехиально-пятнистый; 3) васкулитно-пурпурный; 4) ангиоматозный; 5) смешанный
 1 вариант наиболее характерный признак гемофилии А: 2 вариант 2. Выберите характерный признак тромбоцитопении: 1) удлинение времени кровотечения; 2) удлинение времени свертывания крови; 3) положительная проба жгута, щипка 4) снижение протромбинового времени 5) положительный этаноловый тест 1) удлинение времени кровотечения; 2) удлинение времени свертывания крови; 3) отрицательная проба жгута, щипка 4) снижение протромбинового времени 5) положительный этаноловый тест
1 вариант наиболее характерный признак гемофилии А: 2 вариант 2. Выберите характерный признак тромбоцитопении: 1) удлинение времени кровотечения; 2) удлинение времени свертывания крови; 3) положительная проба жгута, щипка 4) снижение протромбинового времени 5) положительный этаноловый тест 1) удлинение времени кровотечения; 2) удлинение времени свертывания крови; 3) отрицательная проба жгута, щипка 4) снижение протромбинового времени 5) положительный этаноловый тест
 1 вариант 2 вариант 3. Кровоточивость при гемофилии А обусловлена: 3. О состоянии сосудистотромбоцитарного гемостаза свидетельствует: 1) нарушением сосудистотромбоцитарного гемостаза; 2) нарушением тромбоцитарного гемостаза; 3) нарушением коагуляционного гемостаза; 4) истощением факторов свертывания крови; 5) избытком факторов свертывания крови 1) активированное парциальное (частичное) тромбопластиновое время; 2) время кровотечения по методу Дьюка; 3) протромбиновое время; 4) протромбиновый индекс; 5) тромбиновое время
1 вариант 2 вариант 3. Кровоточивость при гемофилии А обусловлена: 3. О состоянии сосудистотромбоцитарного гемостаза свидетельствует: 1) нарушением сосудистотромбоцитарного гемостаза; 2) нарушением тромбоцитарного гемостаза; 3) нарушением коагуляционного гемостаза; 4) истощением факторов свертывания крови; 5) избытком факторов свертывания крови 1) активированное парциальное (частичное) тромбопластиновое время; 2) время кровотечения по методу Дьюка; 3) протромбиновое время; 4) протромбиновый индекс; 5) тромбиновое время
 1 вариант 4. Укажите наиболее вероятный механизм гиперкоагуляции при гемоконцентрации: 1) повышение уровня прокоагулянтов крови; 2) чрезмерная активация прокоагулянтов; 3) снижение концентрации или угнетение активности антикоагулянтов; 4) снижение концентрации или угнетение активности фибринолитических факторов; 5) другой механизм 2 вариант 4. О состоянии внутреннего механизма коагуляционного гемостаза свидетельствует: 1) активированное парциальное (частичное) тромбопластиновое время; 2) время кровотечения по методу Дьюка; 3) протромбиновое время; 4) гемолизат-агрегационный тест; 5) тромбиновое время
1 вариант 4. Укажите наиболее вероятный механизм гиперкоагуляции при гемоконцентрации: 1) повышение уровня прокоагулянтов крови; 2) чрезмерная активация прокоагулянтов; 3) снижение концентрации или угнетение активности антикоагулянтов; 4) снижение концентрации или угнетение активности фибринолитических факторов; 5) другой механизм 2 вариант 4. О состоянии внутреннего механизма коагуляционного гемостаза свидетельствует: 1) активированное парциальное (частичное) тромбопластиновое время; 2) время кровотечения по методу Дьюка; 3) протромбиновое время; 4) гемолизат-агрегационный тест; 5) тромбиновое время
 1 вариант 2 вариант 5. О состоянии конечного этапа коагуляционного гемостаза свидетельствует: 5. Приобретенные геморрагические коагулопатии возникают вследствие: 1) активированное парциальное (частичное) тромбопластиновое время; 2) время кровотечения по методу Дьюка; 3) протромбиновое время; 4) гемолизат-агрегационный тест; 5) тромбиновое время 1) дефицита фактора Хагемана; 2) наследственного дефицита фактора VIII; 3) дефицита плазменных компонентов калекреинкининовой системы; 4) дефицита витамина К в организме; 5) дефицита ферментов протромбинового комплекса
1 вариант 2 вариант 5. О состоянии конечного этапа коагуляционного гемостаза свидетельствует: 5. Приобретенные геморрагические коагулопатии возникают вследствие: 1) активированное парциальное (частичное) тромбопластиновое время; 2) время кровотечения по методу Дьюка; 3) протромбиновое время; 4) гемолизат-агрегационный тест; 5) тромбиновое время 1) дефицита фактора Хагемана; 2) наследственного дефицита фактора VIII; 3) дефицита плазменных компонентов калекреинкининовой системы; 4) дефицита витамина К в организме; 5) дефицита ферментов протромбинового комплекса
 1 вариант 6. Коагулопатия потребления это: 1) двухфазное нарушение свертываемости крови, при котором фаза гиперкоагуляции переходит в фазу гипокоагуляции; 2) чрезмерное повышение свертываемости крови, что выражается усилением процесса тромбообразования; 3) значительное повышение свертываемости крови, что выражается ослаблением процесса коагуляции ее белков и формирования тромба; 4) увеличение количества тромбоцитов; 5) снижение количества тромбоцитов 2 вариант 6. Укажите наиболее вероятный механизм гиперкоагуляции при гемоконцентрации: 1) повышение уровня прокоагулянтов крови; 2) чрезмерная активация прокоагулянтов; 3) снижение концентрации или угнетение активности антикоагулянтов; 4) снижение концентрации или угнетение активности фибринолитических факторов; 5) другой механизм
1 вариант 6. Коагулопатия потребления это: 1) двухфазное нарушение свертываемости крови, при котором фаза гиперкоагуляции переходит в фазу гипокоагуляции; 2) чрезмерное повышение свертываемости крови, что выражается усилением процесса тромбообразования; 3) значительное повышение свертываемости крови, что выражается ослаблением процесса коагуляции ее белков и формирования тромба; 4) увеличение количества тромбоцитов; 5) снижение количества тромбоцитов 2 вариант 6. Укажите наиболее вероятный механизм гиперкоагуляции при гемоконцентрации: 1) повышение уровня прокоагулянтов крови; 2) чрезмерная активация прокоагулянтов; 3) снижение концентрации или угнетение активности антикоагулянтов; 4) снижение концентрации или угнетение активности фибринолитических факторов; 5) другой механизм
 1 вариант • 7. Агрегации тромбоцитов не способствует: • • • 1) коллаген; 2) простациклин; 3) тромбоксан; 4) адреналин; 5) АДФ 2 вариант • 7. Укажите факторы, действие которых не вызывает развитие тромбоцитопений: • 1) угнетение пролиферации мегакариобластов; • 2) вытеснение мегакариоцитарного ростка костного мозга лейкозными клетками; • 3) активация лейкоцитарного ростка костного мозга при воспалении; • 4) повышенное "потребление" тромбоцитов в процессе тромбообразования; • 5) иммунные повреждения тромбоцитов.
1 вариант • 7. Агрегации тромбоцитов не способствует: • • • 1) коллаген; 2) простациклин; 3) тромбоксан; 4) адреналин; 5) АДФ 2 вариант • 7. Укажите факторы, действие которых не вызывает развитие тромбоцитопений: • 1) угнетение пролиферации мегакариобластов; • 2) вытеснение мегакариоцитарного ростка костного мозга лейкозными клетками; • 3) активация лейкоцитарного ростка костного мозга при воспалении; • 4) повышенное "потребление" тромбоцитов в процессе тромбообразования; • 5) иммунные повреждения тромбоцитов.
 1 вариант • Укажите наиболее вероятный механизм гиперкоагуляции при сепсисе: 8. • 1) повышение уровня прокоагулянтов крови; • 2) чрезмерная активация прокоагулянтов; • 3) снижение концентрации или угнетение активности антикоагулянтов; • 4) снижение концентрации или угнетение фибринолитических факторов; • 5) другой механизм 2 вариант • 8. Ведущую роль в патогенезе тромбастении Гланцмана играет: • 1) нарушение физикохимических свойств и структуры мембран тромбоцитов; • 2) нарушение синтеза и накопление в тромбоцитах и их гранулах биологически активных веществ; • 3) нарушение реакции «дегрануляции» и «освобождение» тромбоцитарных факторов в плазму крови; • 4) увеличение количества тромбоцитов; • 5) уменьшение количества тромбоцитов.
1 вариант • Укажите наиболее вероятный механизм гиперкоагуляции при сепсисе: 8. • 1) повышение уровня прокоагулянтов крови; • 2) чрезмерная активация прокоагулянтов; • 3) снижение концентрации или угнетение активности антикоагулянтов; • 4) снижение концентрации или угнетение фибринолитических факторов; • 5) другой механизм 2 вариант • 8. Ведущую роль в патогенезе тромбастении Гланцмана играет: • 1) нарушение физикохимических свойств и структуры мембран тромбоцитов; • 2) нарушение синтеза и накопление в тромбоцитах и их гранулах биологически активных веществ; • 3) нарушение реакции «дегрануляции» и «освобождение» тромбоцитарных факторов в плазму крови; • 4) увеличение количества тромбоцитов; • 5) уменьшение количества тромбоцитов.
 1 вариант 9. Ведущую роль в патогенезе синдрома Вискотта-Олдрича играет: 1) нарушение синтеза и накопление в тромбоцитах и их гранулах БАВ, нарушение реакции «дегрануляции» и «освобождение» тромбоцитарных факторов в плазму крови; 2) нарушение физико-химических свойств и структуры мембран тромбоцитов; 3) количества тромбоцитов; 4) количества тромбоцитов; 5) другие причины. 2 вариант 9. Протамина сульфат является антагонистом антикоагуляционного действия гепарина. Какой механизм в этом задействован? 1) ускорение перехода фибриногена в фибрин; 2) блокировка метаболической деградации тромбина; 3) соединение с гепарином и формирование стабильного комплекса; 4) содействие метаболизму гепарина; 5) содействие синтезу витамина К.
1 вариант 9. Ведущую роль в патогенезе синдрома Вискотта-Олдрича играет: 1) нарушение синтеза и накопление в тромбоцитах и их гранулах БАВ, нарушение реакции «дегрануляции» и «освобождение» тромбоцитарных факторов в плазму крови; 2) нарушение физико-химических свойств и структуры мембран тромбоцитов; 3) количества тромбоцитов; 4) количества тромбоцитов; 5) другие причины. 2 вариант 9. Протамина сульфат является антагонистом антикоагуляционного действия гепарина. Какой механизм в этом задействован? 1) ускорение перехода фибриногена в фибрин; 2) блокировка метаболической деградации тромбина; 3) соединение с гепарином и формирование стабильного комплекса; 4) содействие метаболизму гепарина; 5) содействие синтезу витамина К.
 1 вариант • 10. Основополагающую роль в происхождении тромбастении Гланцмана играет отсутствие: 1) комплекса гликопротеинов IIв и IIIа в оболочках кровяных пластинок; 2) фактора IV; 3) фактора IX; 4) фактора X; 5) фактора XI. 2 вариант • 10. Укажите наиболее вероятный механизм гипокоагуляции при тромбоцитопении: • 1) снижение уровня прокоагулянтов крови; • 2) недостаточная активация прокоагулянтов; • 3) повышение концентрации или усиление активности антикоагулянтов; • 4) повышение концентрации или усиление активности фибринолитических факторов; • 5) другой механизм
1 вариант • 10. Основополагающую роль в происхождении тромбастении Гланцмана играет отсутствие: 1) комплекса гликопротеинов IIв и IIIа в оболочках кровяных пластинок; 2) фактора IV; 3) фактора IX; 4) фактора X; 5) фактора XI. 2 вариант • 10. Укажите наиболее вероятный механизм гипокоагуляции при тромбоцитопении: • 1) снижение уровня прокоагулянтов крови; • 2) недостаточная активация прокоагулянтов; • 3) повышение концентрации или усиление активности антикоагулянтов; • 4) повышение концентрации или усиление активности фибринолитических факторов; • 5) другой механизм
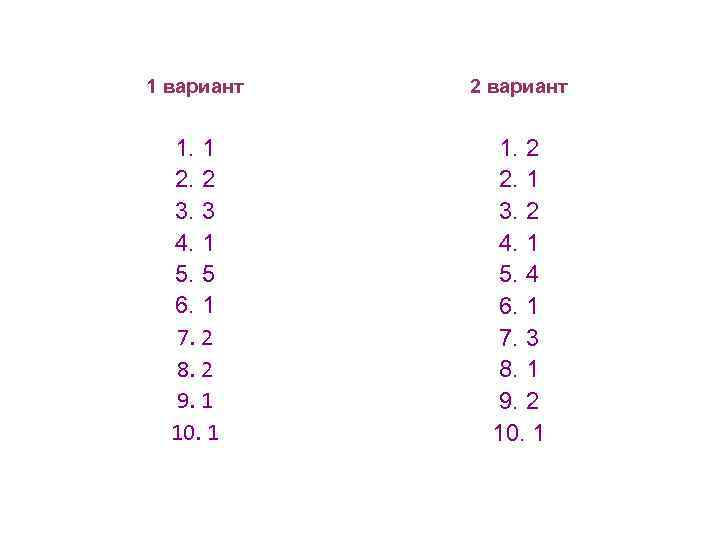 1 вариант 2 вариант 1. 1 2. 2 3. 3 4. 1 5. 5 6. 1 7. 2 8. 2 9. 1 10. 1 1. 2 2. 1 3. 2 4. 1 5. 4 6. 1 7. 3 8. 1 9. 2 10. 1
1 вариант 2 вариант 1. 1 2. 2 3. 3 4. 1 5. 5 6. 1 7. 2 8. 2 9. 1 10. 1 1. 2 2. 1 3. 2 4. 1 5. 4 6. 1 7. 3 8. 1 9. 2 10. 1
 Спасибо за внимание!
Спасибо за внимание!


