хир бсмп.ppt
- Количество слайдов: 56

Нарушение кровообращения в нижних конечностях • Выполнила: врач-интерн Бекетова С. К , 728 группа

К облитерирующим заболеваниям сосудов нижних конечностей относятся атеросклероз сосудов нижних конечностей и облитерирующий эндартериит. Схожая симптоматика этих заболеваний обусловлена сужением или полным закрытием просвета артерий, в результате чего ухудшается кровоснабжение тканей конечности ниже пораженного участка артерии и развивается ишемия тканей (кислородное голодание)

АТЕРОСКЛЕРОЗ ОБЛИТЕРИРУЮЩИЙ (облитерирующий эндартерит) разновидность атеросклероза, характеризующаяся резким сужением или полным закрытием просвета артерий; АТЕРОСКЛЕРОЗ ОБЛИТЕРИРУЮЩИЙ наблюдается главным образом в артериях нижних конечностей (облитерирующая хромота), сердца, почек и наружных сосудов головного мозга.

Факторами, влияющими на развитие заболевания, считаются: • курение • стрессы • лишний вес • малоподвижный образ жизни • высокий уровень холестерина • генетическая предрасположенно сть

Классификация артериальной недостаточности ног Различает 4 стадии развития нарушений кровоснабжения нижних конечностей: • Первая стадия - боли в ногах возникают только при значительной физической нагрузке (ходьба на расстояние более 1 км. ); • Вторая стадия - боли возникают при ходьбе на расстояние до 200 м; • Третья стадия - боли при ходьбе на расстояние в 25 м или в покое; • Четвертая стадия - появление трофических язв и гангрены нижних конечностей. • Еще одним признаком атеросклероза нижних конечностей может быть исчезновение пульса на артериях нижних конечностей (на бедре, в подколенной ямке, позади внутренней лодыжки).

Симптомы облитерирующего атеросклероза перемежающаяся хромота, проявляющаяся болями в икроножных мышцах, которые появляются при ходьбе и исчезают после кратковременного отдыха При атеросклеротических поражениях терминального отдела брюшной аорты и подвздошных артерий(синдром Лериша) боли локализуются не только в голенях, но и в ягодичных мышцах, поясничной области и мышцах бедер. Перемежающаяся хромота усиливается при подъеме по лестнице или в гору. Обычны зябкость, повышенная чувствительность нижних конечностей к холоду, иногда чувство онемения в стопах Вследствие ишемии изменяется окраска кожных покровов ног, которые в начальных стадиях заболевания становятся бледными, имеют у больных с синдромом Лериша цвет слоновой кости В более поздних стадиях кожа стоп и пальцев приобретает багрово синюшную окраску. Развитие трофических расстройств ведет к выпадению волос, нарушению роста ногтей. При окклюзиях бедренно-подколенного сегмента оволосение обычно отсутствует на голени, при облитерациях аортоподвздошной области зона облысения распространяется и на дистальную треть бедра С прогрессированием заболевания присоединяются язвенно-некротические изменения мягких тканей дистальных сегментов пораженной конечности, сопровождающиеся отеком и гиперемией стоп

Диагностика заболеваний связанных с атеросклерозом включает: Опрос больного и выяснение симптомов болезни: симптомы ишемической болезни сердца, симптомы нарушения мозгового кровообращения, перемежающаяся хромота, симптомы брюшной жабы и пр; Общий осмотр больного: признаки старения организма, выслушивание систолического шума в очаге аорты; обязательно пальпация всех артерий, доступных к пальпации: аорта, наружные подвздошные артерии, общие бедренные артерии, подколенные артерии, артерии тыла стопы и задней большеберцовой артерии, лучевой и локтевой артерий, сонных артерий. определение систолического шума над аускультативными точками артерий. при подозрении на поражение артериального русла нижних конечностей - определение капиллярного ответа. Определение концентрации холестерина в крови и определение липидного баланса крови; Рентгенологическое исследование органов грудной клетки, рентгенэндоваскулярные методы обследования; Ультразвуковое исследование сердца и органов брюшной полости и забрюшинного пространства; Доплерография сосудов конечностей, а лучше ультразвуковое дуплексное и триплексное сканирование артерий брахиоцефального отдела, артерий нижних конечностей, аортоподвздошного сегмента, а также транскраниальный доплер.

Дифференциальный диагноз следует проводить с облитерирующим эндартериитом и тромбангиитом. Эндартериитом в отличие от атеросклероза заболевают люди молодого возраста Его развитию способствуют переохлаждения, отморожения, нервные перенапряжения. Поражаются в основном артерии дистальных сегментов конечности, характерно длительное волнообразное течение. У больных с облитерирующим атеросклерозом могут иметь место симптомы поражения других сосудистых бассейнов (сердце, мозг, почки и др ), гиперхолестеринемия, сахарный диабет, что при эндартериите встречается крайне редко. Дифференциальный диагноз между облитерирующим атеросклерозом и тромбангиитом обычно не вызывает затруднений Основные различия заключаются в том, что тромбангиит встречается преимущественно у молодых мужчин и характеризуется сочетанием симптомов артериальной недостаточности и мигрирующего тромбофлебита поверхностных вен.
Лечение больных с облитерирующим атеросклерозом артерий нижних конечностей заключатеся в следующем: • Воздействие на факторы риска атеросклероза • Улучшение микроциркуляции и гемореологии • Реваскуляризация нижних конечностей • Поясничная симпатэктомия

Немедикаментозные методы Для достижения адекватного эффекта продолжительность такого лечения должна быть не менее 6 месяцев. В схеме терапии ключевыми являются следующие моменты (см. Факторы риска): отказ от курения антиатеросклеротическая диета — например, «средиземноморская» : масло только рапсовое или оливковое, для бутербродов маргарин, обогащенный полиненасыщенными жирными кислотами (в магазинах в ассортименте), из алкоголя только столовое вино до 150 мл в день, меньше хлеба из муки высших сортов, ни дня без фруктов и овощей, больше оранжевых плодов, больше зелени, больше рыбы, меньше мяса (лучше домашняя птица). активный образ жизни — регулярные дозированные физические нагрузки. поддержание психологического и физического комфорта снижение массы тела

Консервативное лечение подразумевает уменьшение скорости прогрессирования атеросклероза, снижение риска тромботических осложнений. Для постоянного приема можно рекомендовать препараты снижающие уровень холестерина — статины (например, зокор, или другие препараты из этой группы) или алликор (натуральный антиатеросклеротический препарат на основе чеснока). Используются препараты, расширяющие сосуды (верапамил, цилостазол), улучшающие текучесть крови и уменьшающие риск образование тромбов (пентоксифиллин, реополиглюкин, аспирин, курантил). При значительно выраженной ишемии с успехом применяются препараты простагландинов (алпростан, вазапростан). Терапевтические средства дают положительный эффект лишь после многомесячного приема, и в подобной ситуации их следует рассматривать как обязательное дополнение к хирургическому лечению

Хирургическое лечение показано при значительном снижении качества жизни из-за атеросклеротических поражений и, особенно, при угрозе необратимых изменений органов и тканей. Показаниями к выполнению реконструктивных операций на сосудах конечностей являются в порядке значимости: Признаки угрожающей гангрены конечности и ее первые признаки (омертвение пальцев, язвы на стопе); Постоянные боли в стопе в состоянии покоя. Облегчение возможно при постоянно опущенной ноге. Пациенты могут месяцами спать сидя; Уменьшение расстояния безболевой ходьбы менее 200 метров, если курсы консервативного лечения не увеличивают проходимое расстояние, а это расстояние не устраивает пациента.
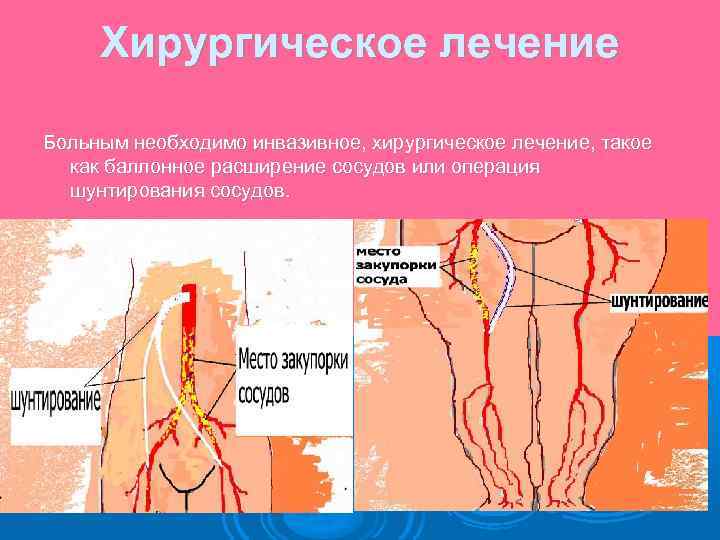
Хирургическое лечение Больным необходимо инвазивное, хирургическое лечение, такое как баллонное расширение сосудов или операция шунтирования сосудов.

Облитерирующий эндартериит (тромбангиит) • это системное хроническое воспалительное заболевание, при котором происходит поражение мелких артерий конечностей. • Страдают главным образом мужчины

• Точная причина облитерирующего эндартериита не установлена до настоящего времени. В настоящее время большинство исследователей склоняется в пользу аутоиммунной природы заболевания. У этих больных часто обнаруживаются изменения в иммунной системе, которые выражаются в появлении антисосудистых антител, повышении концентрации циркулирующих иммуноглобулинов, снижении уровня лимфоцитов. • Развитие заболевания можно представить следующим образом: под воздействием различных факторов (курение, инфекция, питание и др. ) происходит накопление антител в сосудистой стенке и образованием иммунных комплексов. В результате этого развивается воспаление всех слоев артерии, которое в последующем приводит склерозу стенки и закупорке (облитерации) просвета. Этот процесс в итоге приводит к развитию недостаточности кровообращения в пальцах и стопе.

КЛИНИКА • Повышенная чувствительность к низкой температуре • Усталость в ногах • Онемение • Судороги • Боль при ходьбе или в покое • Позже перемежающаяся хромота • Трофические расстройства в виде язв в области пальцев и стоп, некрозов или гангрены. • Клиническое течение заболевания отличается волнообразностью, при котором периоды обострения сменяются более или менее стойким улучшением

• В течении облитерирующего эндартериита отмечаются периоды стихания и обострения процесса (циклическое течение). • Выделяют три фазы течения болезни. • Дистрофия нервных элементов. В этой фазе выраженных клинических проявлений не бывает, так как нарушение трофики кровообращения компенсируется коллатералями. • Фаза спазма магистральных сосудов с недостаточностью коллатерального кровообращения. Клинически проявляется похолоданием, утомляемостью ног, перемежающейся хромотой вследствие болей и др. • Фаза развития соединительной ткани во всех слоях стенок магистральных артерий и их крупных ветвей, но более выраженная в интиме. Клинически наблюдаются симптомы нарушения трофики, упорные боли, ослабление пульсации и снижение осцилляций. • Полная облитерация магистральных сосудов или их тромбирование и развитие склеротических изменений в сосудах других органов. Клинически наблюдаются явления некроза, гангрены конечности. Ведущие симптомы заболевания: боль, нарушение тканей, их некроз.

Диагностика • Определение циркулирующих иммунных комплексов (ЦИК) в периферической крови. • Определение количества и соотношения различных лимфоцитов. • Определение свертывания крови (коагулограмма и тромбоэластограмма). • Ультразвуковые исследования сосудов. • Измерение содержания кислорода в тканях (Транскутанное определение напряжения РО 2). • Магнитно-резонансная или рентгенконтрастная ангиография.

• Дифференциальную диагностику следует проводить, прежде всего, с облитерирующим атеросклерозом, поражением сосудов при диабете.

Лечение • Исключение неблагоприятных факторов, в первую очередь курения, переохлаждения, вибрации, психоэмоциональных раздражителей. • Противовоспалительная терапия и подавление повышенных иммунных реакций в период обострения (применяются гормоны надпочечников и иммунодепресанты в больших дозах ). • Снижение повышенной свертываемости крови (современные препараты гепарина). • Препараты улучшающие кровоснабжение (алпростан или вазапростан). • Кислородотерапия (гипербарическая оксигенация). • Обезболивание.

• Если консервативные методы успеха не дают, применяют хирургическую тактику, которая включает в настоящее время четыре вида операций. • Симпатэктомия, при которой удаляют второй и третий поясничные узлы пограничного симпатического ствола со стороны поражения или с обеих сторон, что приводит к расширению коллатералей. • Шунтирование, т. е. наложение обходного сосудистого анастомоза. Сосудистый протез вшивают выше и ниже места сужения сосуда, в результате чего улучшается кровообращение конечности. Эти операции выполняются после проверки проходимости нижних (дистальных) отделов сосуда с помощью артериографии. • Тромбинтимэктомия, когда удаляют тромб, закрывающий просвет сосуда, и разросшуюся интиму. • Ампутация производится при гибели тканей, т. е. при гангрене, и вследствие мучительных болей, не поддающихся лечению.

Варикозным расширением вен нижних конечностей называют заболевание вен, сопровождающееся увеличением длины и наличием змеевидной извитости подкожных вен, мешковидным расширением их просвета.
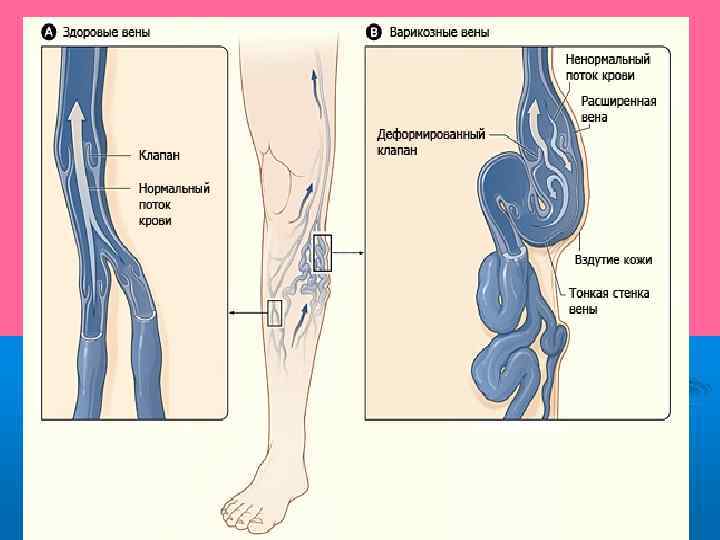

Этиология и патогенез: механической теории объясняют возникновение заболевания затруднением оттока крови из нижних конечностей вследствие длительного пребывания на ногах или сдавления вен теории клапанной недостаточности считают, что заболевание возникает либо вследствие врожденного отсутствия венозных клапанов, либо вследствие их функциональной недостаточности при недоразвитии. нейроэндокринной теории важное значение в развитии варикозного расширения вен придают нарушению (ослаблению) тонуса венозной стенки вследствие гормональной перестройки в организме (беременность, менопауза, период полового созревания

Ряд исследователей считают, что в развитии варикозного расширения вен ведущая роль принадлежит артериоло-венулярным анастомозам. В норме они имеются у всех людей, но в обычных условиях закрыты и не функционируют. Под влиянием неблагоприятных факторов (профессия, связанная с ортостатическим положением, затрудняющим отток крови из нижних конечностей; сдавление вен опухолями; гормональнонервная перестройка организма при беременности, менопаузе; инфекции и интоксикации; запоры, кашель) артериоло-венулярные анастомозы раскрываются и становятся в функциональном отношении активными. Вследствие этого в вены нижних конечностей начинает поступать большее количество крови под более высоким давлением, просвет вен расширяется, развивается вторичная клапанная недостаточность и появляются варикозные узлы.

Приведенные данные свидетельствуют о том, что возникновение варикозного расширения вен обусловлено одновременным воздействием ряда факторов, которые можно разделить на две группы: • а) предрасполагающие-врожденные или приобретенные изменения вен; наличие нефункционирующих артериоло-венулярных анастомозов; нейроэндокринные расстройства, понижение тонуса стенок вен; • б) производящие - факторы, вызывающие повышение давления в венах нижних конечностей и затруднение оттока венозной крови

Клиника и диагностика: • жалобы лишь на наличие расширенных вен • При пальпации они упругоэластичной консистенции, температура кожи над варикозными узлами выше, чем на остальных участках. В горизонтальном положении больного напряжение вен уменьшается.

• По мере прогрессирования заболевания присоединяются жалобы на быструю утомляемость, чувство тяжести и распирания в ногах, судороги в икроножных мышцах, парестезии, отеки голеней и стоп. Отеки обычно возникают к вечеру после ходьбы и длительного стояния на ногах, полностью исчезают к утру следующего дня после ночного отдыха. Со временем появляются пигментация кожных покровов нижней трети голени, более выраженная над внутренней лодыжкой, кожа теряет свою эластичность, становится блестящей, сухой, легкоранимой, плотно спаянной со склеротически измененной подкожной жировой клетчаткой.

Осложнения • трофические язвы, • острые тромбофлебиты расширенных вен, • кровотечения из варикозных узлов

Диагностика • Диагностика варикозного расширения вен при правильной оценке жалоб, анамнестических данных и результатов объективного исследования не представляет существенных трудностей. Важное значение для точного диагноза имеют пробы, отражающие функциональное состояние различных звеньев венозной системы.

Проба Троянова- Тренделенбурга • Больной, находясь в горизонтальном положении, поднимает ногу кверху. Поглаживая от стопы к паху, врач способствует опорожнению поверхностных вен. После этого сдавливают большую подкожную вену у места ее впадения в бедренную и, не отнимая пальца, просят больного встать. Ствол большой подкожной вены вначале остается пустым. Однако через 20 -30 с видно, что варикозные узлы на голени начинают наполняться кровью снизу вверх. Пока палец продолжает сдавливать ствол, наполнение узлов не бывает таким напряженным, каким оно было до исследования. Только после отнятия пальца вена быстро наполняется кровью сверху вниз и напряжение узлов увеличивается. Положительный симптом Троянова-Тренделенбурга указывает на недостаточность венозных клапанов и, в частности, остиального клапана, расположенного в месте перехода большой подкожной вены в бедренную. При проведении данной пробы сдавление вены можно осуществлять и жгутом, накладываемым в верхней трети бедра.

Проба Гаккенбруха. • Руку прикладывают на бедро к месту впадения большой подкожной вены в бедренную и просят больного покашлять; при этом приложенные пальцы отмечают толчок. Положительный симптом кашлевого толчка указывает на недостаточность остиального клапана и является следствием повышения давления в системе нижней полой вены. • Для оценки состоятельности клапанного аппарата коммуникантных вен используют пробу Пратта-2, трехжгутовую пробу Шейниса и пробу Тальмана.

Проба Пратта-2. • В положении больного лежа после опорожнения подкожных вен на ногу, начиная со стопы, накладывают эластичный бинт, сдавливающий поверхностные вены. На бедро под пупартовой связкой накладывают жгут. После того как больной встанет на ноги, под самым жгутом накладывают второй резиновый бинт. Затем первый - нижний - бинт снимают виток за витком, а верхним обвивают конечность книзу так, чтобы между бинтами оставался промежуток в 5 -6 см. Быстрое наполнение варикозных узлов на свободном от бинтов участке указывает на наличие здесь коммуникантных вен с недостаточными клапанами. Их отмечают раствором бриллиантового зеленого.

Трехжгутовая проба В. Н. Шейниса. • Больного укладывают на спину и приподнимают ему ногу, как при пробе Троянова-Тренделенбурга. После того как подкожные вены спадутся, накладывают три жгута: в верхней трети бедра (вблизи паховой складки), на середине бедра и тотчас ниже колена. Больному предлагают встать на ноги. Быстрое набухание вен на каком-либо участке конечности, ограниченном жгутами, указывает на наличие в этом отделе коммуникантных вен с несостоятельными клапанами. Быстрое наполнение варикозных узлов на голени свидетельствует о наличии измененных коммуникантных вен ниже жгута. Перемещая последний вниз по голени (при повторении пробы), можно более точно локализовать их расположение.

Проба Тальмана. • Вместо трех жгутов используют один длинный (2 -3 м) жгут из мягкой резиновой трубки, который накладывают на ногу по спирали снизу вверх; расстояние между витками жгута должно быть 5 -6 см. • Представление о проходимости глубоких вен дают маршевая проба Дельбе- Пертеса и проба Пратта-1.

Маршевая проба. • Больному в положении стоя, когда у него максимально наполняются подкожные вены, на бедро накладывают жгут, сдавливающий только поверхностные вены. Затем просят больного походить или помаршировать на месте в течение 3 -5 мин. Если при этом подкожные вены спадаются, значит, глубокие вены проходимы. • Если вены после ходьбы не запустевают, результат пробы надо оценивать осторожно, так как он не всегда указывает на непроходимость глубоких вен, а может зависеть от неправильного проведения пробы (сдавление глубоких вен чрезмерно туго наложенным жгутом), наличия ниже жгута несостоятельных коммуникантных вен, от наличия резкого склероза вен, препятствующего спадению их стенок.

Проба Пратта-1. • После измерения окружности голени больного укладывают на спину и поглаживанием по ходу вен опорожняют их от крови. На ногу (начиная снизу) туго накладывают эластичный бинт, чтобы надежно сдавить подкожные вены. • Больному предлагают ходить в течение 10 мин. Появление боли указывает на поражение глубоких вен. Увеличение окружности голени после ходьбы при повторном измерении также свидетельствует о непроходимости глубоких вен.

Консервативная терапия • заключающаяся в применении эластичных чулок, облегчает симптомы, но не ведёт к излечению заболевания. Надевают эластичные чулки утром, перед тем, как встать с постели, и проводят в них целый день, снимая только перед сном.

Склеротерапия, • Смысл этого метода состоит в том, что в варикозно расширенные вены вводятся склерозирующие растворы, действие которых основывается на коагуляции белков внутренней венозной оболочки. Такие препараты деструкции и асептическому воспалению, при этом склеиваются стенки вен, а также происходит облитерация их просвета и образовывается фиброзный тяж.

Удаление большой подкожной вены (стриппинг) • На первом этапе этой операции выполняется небольшой разрез в области паховой складки и выделяется большая подкожная вена в месте ее впадения в глубокую вену бедра. Затем выделяются и перевязываются устьевые притоки, которых может быть от 1 до 7. После этого большая подкожная вена перевязывается в месте её впадения в глубокую вену бедра. Эта процедура требует особой тщательности, и должна проводиться только опытным сосудистым хирургом, поскольку если будет оставлен хотя бы один открытый приток, то это может привести к рецидиву варикозного расширения вен. • Следующим этапом стрипинга является осуществление маленького разреза в области лодыжки, через который выделяется нижняя часть вены. В просвет вены вводится специальный инструмент, который проводится до верхнего разреза. С помощью этого инструмента выполняется удаление всей вены. • Расширенные крупные венозные притоки - варикозные узлы удаляются с помощью специальных инструментов через дополнительные небольшие разрезы. Несостоятельные перфорантные сосуды перевязываются, что предотвращает поступление крови в поверхностные вены из глубоких вен. Местоположение перфорантных вен определяется при помощи допплерогрфии перед операцией. • В конце операции на прооперированную конечность накладывается эластичная повязка. Через несколько часов после операции пациент может самостоятельно передвигаться и его выписывают. Проведение послеоперационной склеротерапии небольших варикозно расширенных сосудов может уменьшить объём и травматичность оперативного вмешательства.

Эндовенозная лазерная коагуляция • Выполняется данная процедура при местном обезболивании. Через небольшие разрезы или проколы в вену вводится тонкое лазерное волокно и продвигается по всей ее длине. Тепловая энергия лазерного луча вызывает облитерацию изменённой вены на всем её протяжении. Продолжительность процедуры составляет около часа. После её окончания пациент может вернуться к обычной жизни. После процедуры следует носить эластичный чулок и много двигаться.

Тромбофлебит • Тромбофлебит (от тромб и флебит) — тромбоз с воспалением стенки вены и образованием тромба, закрывающего её просвет.

Причины возникновения тромбофлебита ног: Осложнения из-за варикозной болезни • Инфекционные заболевания • Осложнения после беременности и родов • Применение гормональных контрацептивов • Чрезмерное нахождение на солнце

В зависимости от анатомии, выделяют 2 вида заболевания • 1) Острый тромбофлебит поверхностных вен нижних конечностей. Это воспаление стенок вен, при котором в сосуде образуется тромб. Чаще всего острый тромбофлебит возникает у пациентов на фоне варикозное расширения вен. • Симптомы поверхностного тромбофлебита: • Острая тянущая боль по ходу пораженной вены • Повышение температуры тела • Ярко выраженное покраснение кожи и отек по ходу вены •

Тромбофлебит нижних конечностей • Тромбофлебит нижних конечностей – это не самое распространенное заболевание, но его относят к числу опасных. Острый тромбофлебит вен характеризуется своей интенсивностью, развивается в течение нескольких часов. Если не будет выполнено необходимое лечение тромбофлебита нижних конечностей, заболевание может стать хроническим. Лечение острого тромбофлебита должно быть своевременным. Новейшие методы позволяют добиться эффективного результата в кратчайшие сроки. •

• 2) Тромбофлебит глубоких вен (тромбоз глубоких вен) Тромбофлебит (тромбоз) глубоких вен нижних конечностей проходит в острой форме, сильное воспаление возникает в течение нескольких часов. При этом виде заболевания тромб образуется в одной из глубоких вен (они находятся в глубине мышечного аппарата конечности). • Тромбофлебит глубоких вен чаще всего развивается у больных, которым в силу того или иного заболевания показан постельный режим. Кровь в венах застаивается, и риск формирования сгустка возрастает. Лечение глубокого тромбофлебита проводит опытный врач-флеболог. • Симптомы тромбофлебита глубоких вен нижних конечностей: • Сильный отек и увеличение объема голени или конечности • Синеватый оттенок кожных покровов (цианоз) • Резкая боль

Алгоритм диагностики • Обследование — осмотр флеболога. Устанавливается диагноз, определяется локализация тромбированных вен. • Ультразвуковое дуплексное сканирование вен нижних конечностей. Определяется распространенность тромбоза, проходимость глубоких вен. • При местном тромбофлебите небольших притоков магистральных подкожных вен назначается консервативное лечение на дому. Назначается противовоспалительный препарат (чаще всего диклофенак в свечах) и местные спирт-гормональные компрессы (мазь лоринден на воспаленную вену, сверху компрессную вату смоченную водкой, компрессная бумага или целлофановый пакет, фиксируется эластичным бинтом). Компрессы накладываются на ночь или 2 раза в день. • При тромбофлебите больших варикозных узлов мы применяем удаление тромбов через проколы. Эта малоболезненная процедура позволяет быстро снять болевые и воспалительные явления. В дальнейшем проводится лечения как в п. 3. • Тромбофлебит основных стволов подкожных вен требует более активной тактики. Поражение большой подкожной вены требует небольшого вмешательства в срочном порядке. Выполняется перевязка ствола вены в области ее впадения в паху. Продолжительность операции 15 -20 минут, она проводится под местной анестезией, госпитализация необязательна.

Лечение тромбофлебита зависит от стадии и формы заболевания. В случаях, когда тромбофлебит вызван неправильным проведением инъекций, используют спиртовые компрессы и антикоагулянты (например, гепариновую мазь). При инфекционной этиологии используют антибиотики, при тяжелых случаях - оперативное вмешательство и др.

Флебит (от др. -греч. φλέψ, родительный падеж φλεβός — вена) — воспаление стенки вены. Причины флебитов • Чаще всего флебиты нижних конечностей возникают при варикозном расширении вен. Второе место по распространенности занимают флебиты, являющиеся осложнением абсцесса, инфицированной раны или инфекционного заболевания. Воспаление венозной стенки может быть вызвано различными возбудителями, однако, чаще всего в качестве инфекционного агента выступает стрептококк. Флебит может развиться после химического ожога вены. • В определенных ситуациях флебит вызывается искусственно. Принцип действия склеротерапии (применяется при лечении варикозной болезни) основан на введении в вену особого вещества, которое вызывает асептический флебит и последующее склеивание стенок вены.

Классификация флебитов • По локализации воспаления в венозной стенке: • Перифлебит – флебит с преимущественным поражением наружной оболочки вены. Как правило, развивается при распространении воспалительного процесса из окружающих тканей на стенки вены. • Эндофлебит – флебит с преимущественным поражением внутренней оболочки вены. Возникает в результате повреждения внутренней венозной оболочки или травмы вены. Причиной эндофлебита может стать катетеризация вены или продолжительное пребывание иглы в вене при капельном введении различных препаратов. Эндофлебит является одним из побочных эффектов при внутривенном введении гипертонического раствора. • Панфлебит – флебит с поражением всех оболочек вены.

Этиологическая классификация: • Аллергический флебит. Возникает в результате аллергической реакции. Склонен к хроническому доброкачественному течению. • Болевой флебит. Поражает нижние конечности. Обычно развивается после родов. Протекает остро. Сопровождается выраженным болевым синдромом. • Мигрирующий флебит (мигрирующий тромбофлебит). Чаще возникает у молодых мужчин. В процесс вовлекаются поверхностные вены верхних и нижних конечностей. Сопровождается поражением артерий. Склонен к длительному рецидивирующему течению. • Церебральный флебит. Поражает сосуды головного мозга. Обычно развивается в результате инфекции. • Пилефлебит – воспаление воротниковой вены. Является осложнением воспалительных процессов в брюшной полости. • Флебит инфекционного генеза может развиться в любой области человеческого тела.

Симптомы флебита • При остром поверхностном флебите вена становится болезненной, напряженной. Кожа над пораженной областью краснеет, уплотняется. Наблюдается местная гипертермия. Возможно появление красных полос по ходу воспаленных вен. В некоторых случаях отмечается повышение температуры тела, общая слабость. • Для хронического флебита поверхностных вен характерна сглаженная клиническая картина, рецидивирующее течение с периодическими обострениями. • При остром флебите глубоких вен отмечается общая гипертермия, боль и отек в области воспаления. Кожа пораженной конечности становится молочно-белой. Уплотнения и покраснения кожных покровов не наблюдается. В подавляющем большинстве случаев острый флебит глубоких вен осложняется образованием тромбов и переходит в острый тромбофлебит.

• Церебральный флебит проявляется головной болью, повышением артериального давления, неврологической симптоматикой. При флебите полового члена появляются резкие боли, пенис становится синюшным, отекает. • Для пилефлебита (флебита воротниковой вены) характерна картина выраженной гнойной интоксикации. Состояние больного резко ухудшается, появляется слабость, рвота, головная боль, схваткообразные режущие боли в правом подреберье, нарастающая желтуха. Развивается гектическая лихорадка с проливными потами и потрясающими ознобами. Существует опасность летального исхода. У ряда больных флебит воротниковой вены приобретает хроническое течение и становится причиной развития почечной и печеночной недостаточности.

Осложнения флебита В результате флебита, как правило, развивается тромбофлебит. Возникает опасность тромбозапораженной вены. Тромбофлебит глубоких вен в остром периоде может стать причиной тромбоэмболии легочной артерии, в отдаленные сроки - причиной хронической венозной недостаточности. При флебите существует риск развития инфекционных осложнений (абсцесс, флегмона).

Лечение флебита При флебите проводится комплексная консервативная терапия. Флебит поверхностных вен в ряде случаев лечится амбулаторно. При флебите других локализаций, как правило, показана госпитализация. • Пораженной конечности необходим полный покой, возвышенное положение. Пациенту назначают препараты, улучшающие питание стенки и снижающие вязкость крови. Проводится общее и местное противовоспалительное лечение, физиотерапевтические процедуры. После купирования острого процесса и обострения хронического флебита нижних конечностей рекомендуют использовать компрессионный трикотаж или эластические бинты.

Профилактика флебита • Профилактические меры зависят от локализации флебита. Необходимо строго соблюдать правила проведения внутривенных вливаний и инъекций, своевременно лечить гнойничковые заболевания, воспалительные процессы и мелкие травмы.
хир бсмп.ppt