Нарушение гемодинамики при пороках сердца.pptx
- Количество слайдов: 54
 Нарушение гемодинамики при пороках сердца
Нарушение гемодинамики при пороках сердца
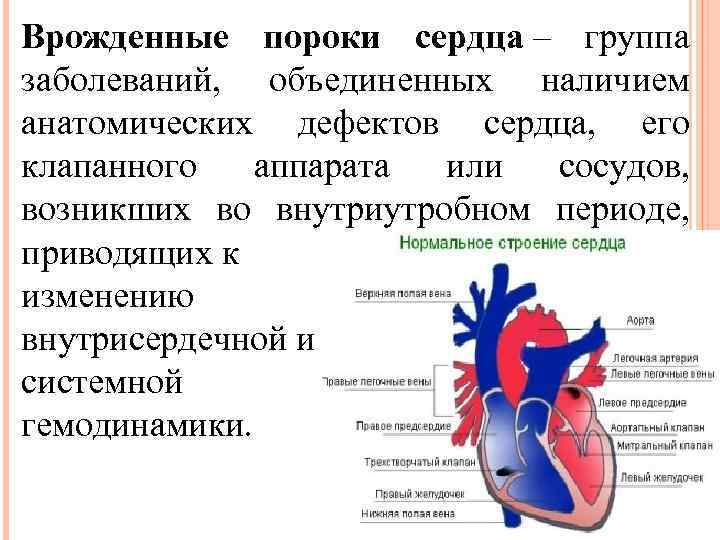 Врожденные пороки сердца – группа заболеваний, объединенных наличием анатомических дефектов сердца, его клапанного аппарата или сосудов, возникших во внутриутробном периоде, приводящих к изменению внутрисердечной и системной гемодинамики.
Врожденные пороки сердца – группа заболеваний, объединенных наличием анатомических дефектов сердца, его клапанного аппарата или сосудов, возникших во внутриутробном периоде, приводящих к изменению внутрисердечной и системной гемодинамики.
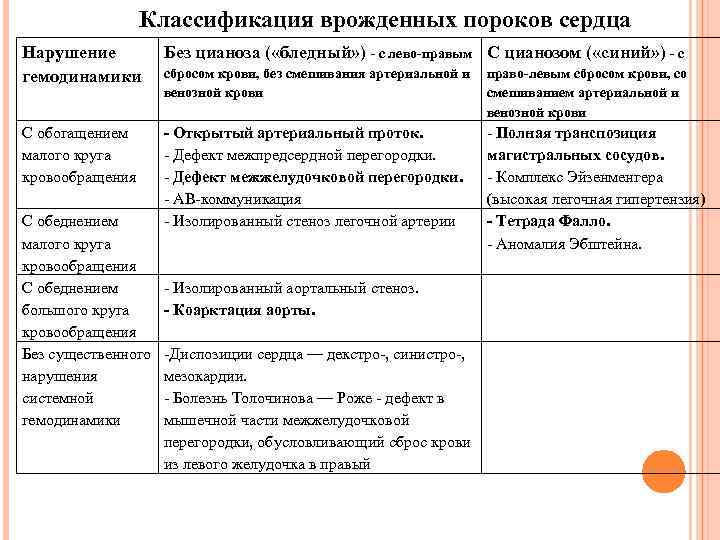 Классификация врожденных пороков сердца Нарушение гемодинамики Без цианоза ( «бледный» ) - с лево-правым С цианозом ( «синий» ) - с С обогащением малого круга кровообращения - Открытый артериальный проток. - Дефект межпредсердной перегородки. - Дефект межжелудочковой перегородки. - АВ-коммуникация - Изолированный стеноз легочной артерии С обеднением малого круга кровообращения С обеднением большого круга кровообращения Без существенного нарушения системной гемодинамики сбросом крови, без смешивания артериальной и право-левым сбросом крови, со венозной крови смешиванием артериальной и венозной крови - Изолированный аортальный стеноз. - Коарктация аорты. -Диспозиции сердца — декстро-, синистро-, мезокардии. - Болезнь Толочинова — Роже - дефект в мышечной части межжелудочковой перегородки, обусловливающий сброс крови из левого желудочка в правый - Полная транспозиция магистральных сосудов. - Комплекс Эйзенменгера (высокая легочная гипертензия) - Тетрада Фалло. - Аномалия Эбштейна.
Классификация врожденных пороков сердца Нарушение гемодинамики Без цианоза ( «бледный» ) - с лево-правым С цианозом ( «синий» ) - с С обогащением малого круга кровообращения - Открытый артериальный проток. - Дефект межпредсердной перегородки. - Дефект межжелудочковой перегородки. - АВ-коммуникация - Изолированный стеноз легочной артерии С обеднением малого круга кровообращения С обеднением большого круга кровообращения Без существенного нарушения системной гемодинамики сбросом крови, без смешивания артериальной и право-левым сбросом крови, со венозной крови смешиванием артериальной и венозной крови - Изолированный аортальный стеноз. - Коарктация аорты. -Диспозиции сердца — декстро-, синистро-, мезокардии. - Болезнь Толочинова — Роже - дефект в мышечной части межжелудочковой перегородки, обусловливающий сброс крови из левого желудочка в правый - Полная транспозиция магистральных сосудов. - Комплекс Эйзенменгера (высокая легочная гипертензия) - Тетрада Фалло. - Аномалия Эбштейна.
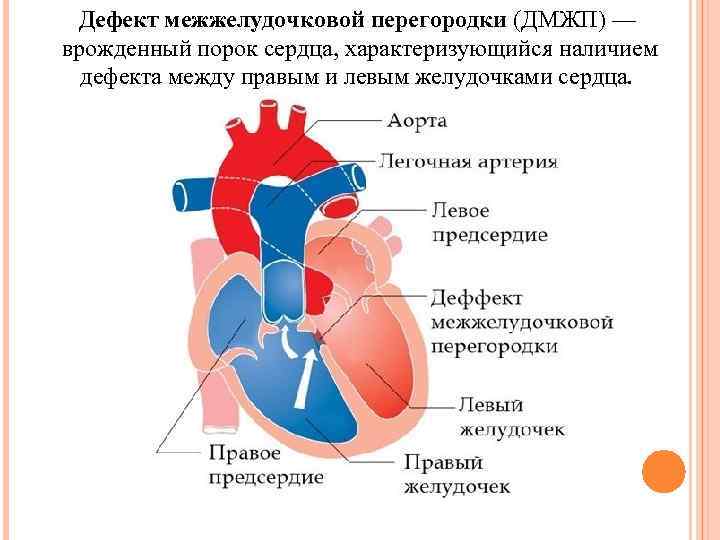 Дефект межжелудочковой перегородки (ДМЖП) — врожденный порок сердца, характеризующийся наличием дефекта между правым и левым желудочками сердца.
Дефект межжелудочковой перегородки (ДМЖП) — врожденный порок сердца, характеризующийся наличием дефекта между правым и левым желудочками сердца.
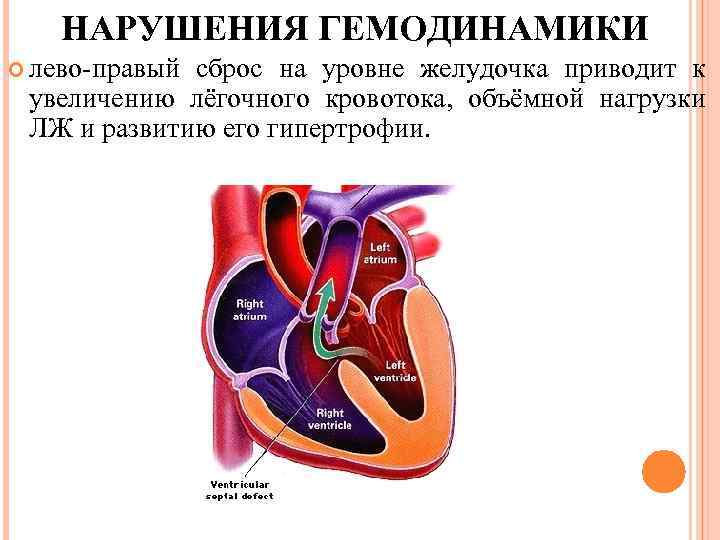 НАРУШЕНИЯ ГЕМОДИНАМИКИ лево-правый сброс на уровне желудочка приводит к увеличению лёгочного кровотока, объёмной нагрузки ЛЖ и развитию его гипертрофии.
НАРУШЕНИЯ ГЕМОДИНАМИКИ лево-правый сброс на уровне желудочка приводит к увеличению лёгочного кровотока, объёмной нагрузки ЛЖ и развитию его гипертрофии.
 Клиническая картина. При осмотре ребенка можно выявить тахикардию и одышку, расширение границ относительной сердечной тупости, смещение верхушечного толчка вниз и влево. В ряде случаев определяется симптом «кошачьего мурлыканья» . Систолический шум, как правило, интенсивный, высушивается над всей областью сердца, хорошо проводится на правую сторону грудной клетки и на спину сpunctum maximum в IV межреберье слева от грудины. При пальпации живота определяется увеличение печени и селезенки. У детей с ДМЖП и НК, как правило, быстро развивается гипотрофия.
Клиническая картина. При осмотре ребенка можно выявить тахикардию и одышку, расширение границ относительной сердечной тупости, смещение верхушечного толчка вниз и влево. В ряде случаев определяется симптом «кошачьего мурлыканья» . Систолический шум, как правило, интенсивный, высушивается над всей областью сердца, хорошо проводится на правую сторону грудной клетки и на спину сpunctum maximum в IV межреберье слева от грудины. При пальпации живота определяется увеличение печени и селезенки. У детей с ДМЖП и НК, как правило, быстро развивается гипотрофия.
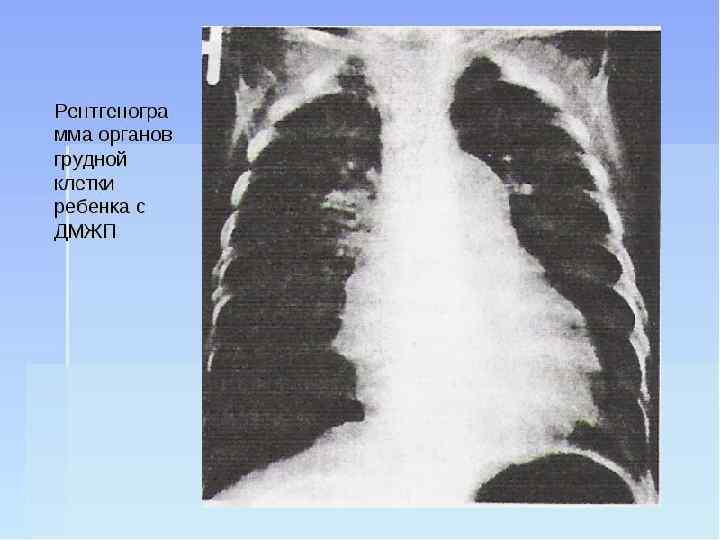
 ДИАГНОСТИКА систолический шум слева и справа от грудины. ЭКГ признаки перегрузки левых отделов сердца, за исключением пациентов со стенозом лёгочной артерии (преобладает нагрузка на ПЖ). комбинированная гипертрофия желудочков, при развитии синдрома Эйзенменгера — выраженную гипертрофию ПЖ рентгенологическая картина представлены усилением лёгочного рисунка, а также увеличением тени сердца
ДИАГНОСТИКА систолический шум слева и справа от грудины. ЭКГ признаки перегрузки левых отделов сердца, за исключением пациентов со стенозом лёгочной артерии (преобладает нагрузка на ПЖ). комбинированная гипертрофия желудочков, при развитии синдрома Эйзенменгера — выраженную гипертрофию ПЖ рентгенологическая картина представлены усилением лёгочного рисунка, а также увеличением тени сердца
 ЭЛЕКТРОКАРДИОГРАФИЯ признаки перегрузки левых отделов сердца, за исключением пациентов со стенозом лёгочной артерии (преобладает нагрузка на ПЖ). У пациентов, страдающих высокой лёгочной гипертензией, обнаруживают комбинированную гипертрофию желудочков, при развитии синдрома Эйзенменгера — выраженная гипертрофия ПЖ ЭХОКАРДИОГРАФИЯ Эхо. КГ позволяет получить достоверные сведения о размерах и локализации ДМЖП.
ЭЛЕКТРОКАРДИОГРАФИЯ признаки перегрузки левых отделов сердца, за исключением пациентов со стенозом лёгочной артерии (преобладает нагрузка на ПЖ). У пациентов, страдающих высокой лёгочной гипертензией, обнаруживают комбинированную гипертрофию желудочков, при развитии синдрома Эйзенменгера — выраженная гипертрофия ПЖ ЭХОКАРДИОГРАФИЯ Эхо. КГ позволяет получить достоверные сведения о размерах и локализации ДМЖП.
 Лечение Подразумевает консервативную терапию сердечной недостаточности и хирургическую коррекцию порока сердца. Консервативное лечение складывается из препаратов инотропной поддержки (симпатомиметики, сердечные гликозиды), мочегонных препаратов, кардиотрофиков. В случаях высокой легочной гипертензии назначаются ингибиторы ангиотензинпревращающего фермента – капотен или каптоприл. Оперативные вмешательства подразделяются на паллиативные операции (в случае ДМЖП – операция суживания лёгочной артерии по Мюллеру) и радикальную коррекцию порока – пластика дефекта межжелудочковой перегородки заплатой из листков перикарда в условиях искусственного кровообращения, кардиоплегии и гипотермии.
Лечение Подразумевает консервативную терапию сердечной недостаточности и хирургическую коррекцию порока сердца. Консервативное лечение складывается из препаратов инотропной поддержки (симпатомиметики, сердечные гликозиды), мочегонных препаратов, кардиотрофиков. В случаях высокой легочной гипертензии назначаются ингибиторы ангиотензинпревращающего фермента – капотен или каптоприл. Оперативные вмешательства подразделяются на паллиативные операции (в случае ДМЖП – операция суживания лёгочной артерии по Мюллеру) и радикальную коррекцию порока – пластика дефекта межжелудочковой перегородки заплатой из листков перикарда в условиях искусственного кровообращения, кардиоплегии и гипотермии.
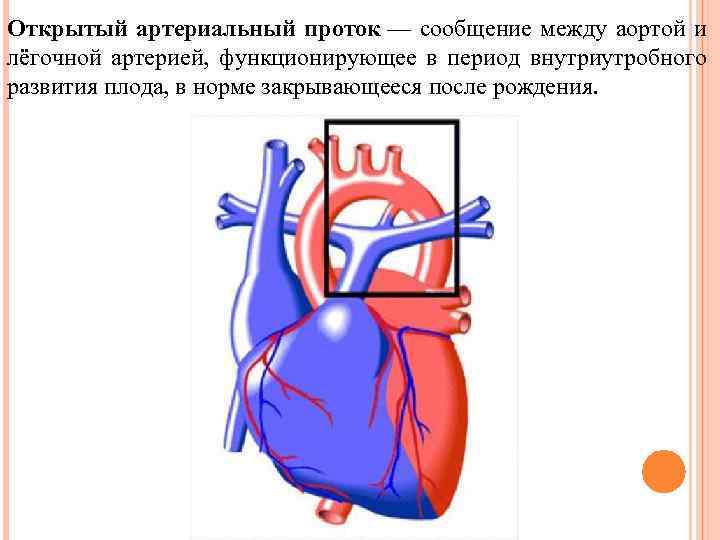 Открытый артериальный проток — сообщение между аортой и лёгочной артерией, функционирующее в период внутриутробного развития плода, в норме закрывающееся после рождения.
Открытый артериальный проток — сообщение между аортой и лёгочной артерией, функционирующее в период внутриутробного развития плода, в норме закрывающееся после рождения.
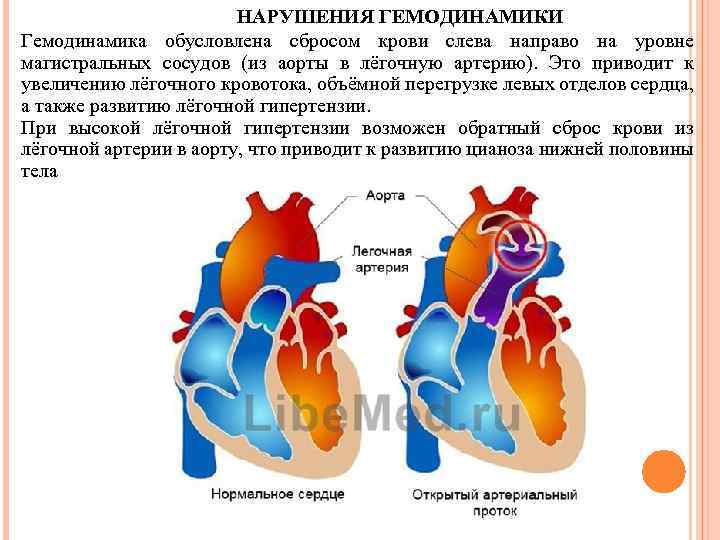 НАРУШЕНИЯ ГЕМОДИНАМИКИ Гемодинамика обусловлена сбросом крови слева направо на уровне магистральных сосудов (из аорты в лёгочную артерию). Это приводит к увеличению лёгочного кровотока, объёмной перегрузке левых отделов сердца, а также развитию лёгочной гипертензии. При высокой лёгочной гипертензии возможен обратный сброс крови из лёгочной артерии в аорту, что приводит к развитию цианоза нижней половины тела
НАРУШЕНИЯ ГЕМОДИНАМИКИ Гемодинамика обусловлена сбросом крови слева направо на уровне магистральных сосудов (из аорты в лёгочную артерию). Это приводит к увеличению лёгочного кровотока, объёмной перегрузке левых отделов сердца, а также развитию лёгочной гипертензии. При высокой лёгочной гипертензии возможен обратный сброс крови из лёгочной артерии в аорту, что приводит к развитию цианоза нижней половины тела
 Клиническая картина. В неонатальном периоде у ребенка выслушивается систолический шум с р. мах – во II межреберье слева от грудины. Диастолический компонент шума отсутствует из-за неонатальной лёгочной гипертензии, характерной для этого периода жизни. По той же причине в неонатальном периоде через ОАП может происходить перекрёстный сброс крови, что клинически будет выражаться в появлении цианотической окраски кожных покровов во время крика, сосания, натуживания ребенка. К аускультативным особенностям ОАП можно отнести также усиление и расщепление II тона над легочной артерией. В конечной стадии естественного течения порока можно отметить появление диастолического шума недостаточности лёгочной артерии – шума Грехема-Стилла.
Клиническая картина. В неонатальном периоде у ребенка выслушивается систолический шум с р. мах – во II межреберье слева от грудины. Диастолический компонент шума отсутствует из-за неонатальной лёгочной гипертензии, характерной для этого периода жизни. По той же причине в неонатальном периоде через ОАП может происходить перекрёстный сброс крови, что клинически будет выражаться в появлении цианотической окраски кожных покровов во время крика, сосания, натуживания ребенка. К аускультативным особенностям ОАП можно отнести также усиление и расщепление II тона над легочной артерией. В конечной стадии естественного течения порока можно отметить появление диастолического шума недостаточности лёгочной артерии – шума Грехема-Стилла.
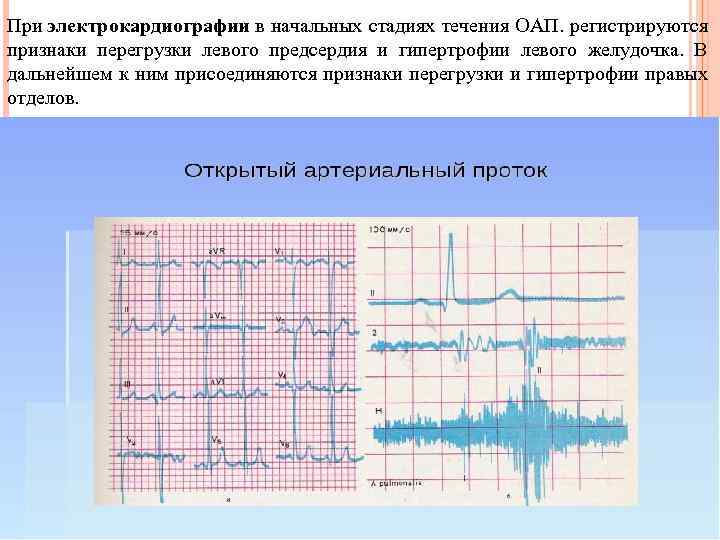 При электрокардиографии в начальных стадиях течения ОАП. регистрируются признаки перегрузки левого предсердия и гипертрофии левого желудочка. В дальнейшем к ним присоединяются признаки перегрузки и гипертрофии правых отделов.
При электрокардиографии в начальных стадиях течения ОАП. регистрируются признаки перегрузки левого предсердия и гипертрофии левого желудочка. В дальнейшем к ним присоединяются признаки перегрузки и гипертрофии правых отделов.
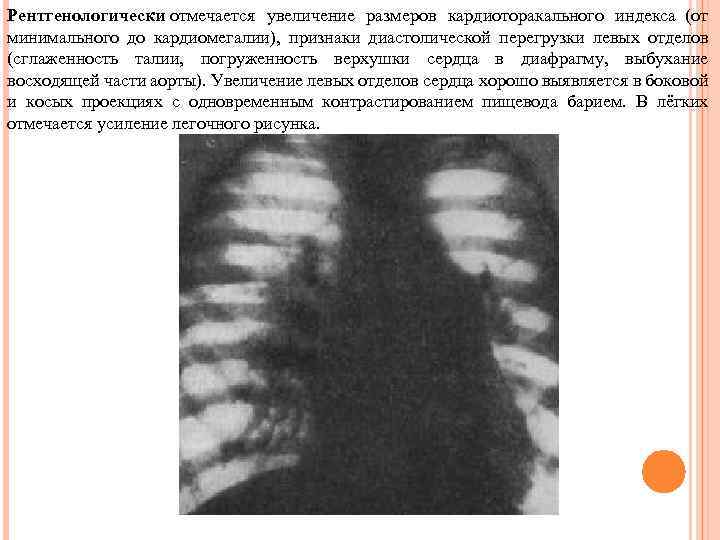 Рентгенологически отмечается увеличение размеров кардиоторакального индекса (от минимального до кардиомегалии), признаки диастолической перегрузки левых отделов (сглаженность талии, погруженность верхушки сердца в диафрагму, выбухание восходящей части аорты). Увеличение левых отделов сердца хорошо выявляется в боковой и косых проекциях с одновременным контрастированием пищевода барием. В лёгких отмечается усиление легочного рисунка.
Рентгенологически отмечается увеличение размеров кардиоторакального индекса (от минимального до кардиомегалии), признаки диастолической перегрузки левых отделов (сглаженность талии, погруженность верхушки сердца в диафрагму, выбухание восходящей части аорты). Увеличение левых отделов сердца хорошо выявляется в боковой и косых проекциях с одновременным контрастированием пищевода барием. В лёгких отмечается усиление легочного рисунка.
 Лечение Оперативное лечение подразумевает перевязку или пересечение с ушиванием аортального и лёгочного концов протока, но в последнее время применяется и катетерная эндоваскулярная окклюзия протока. Терапевтический метод лечения подразумевает применение ингибиторов простагландинов в периоде новорожденности. Индометацин можно вводить как энтерально, так и внутривенно. Препарат вводят из расчета 0, 1 -0, 2 мг/кг массы тела в 1 -2 приема в течение 1 -3 дней. Курсовая доза не должна превышать 0, 6 мг/кг. Данный метод не получил широкого распространения, так как имеет существенные ограничения и противопоказания.
Лечение Оперативное лечение подразумевает перевязку или пересечение с ушиванием аортального и лёгочного концов протока, но в последнее время применяется и катетерная эндоваскулярная окклюзия протока. Терапевтический метод лечения подразумевает применение ингибиторов простагландинов в периоде новорожденности. Индометацин можно вводить как энтерально, так и внутривенно. Препарат вводят из расчета 0, 1 -0, 2 мг/кг массы тела в 1 -2 приема в течение 1 -3 дней. Курсовая доза не должна превышать 0, 6 мг/кг. Данный метод не получил широкого распространения, так как имеет существенные ограничения и противопоказания.
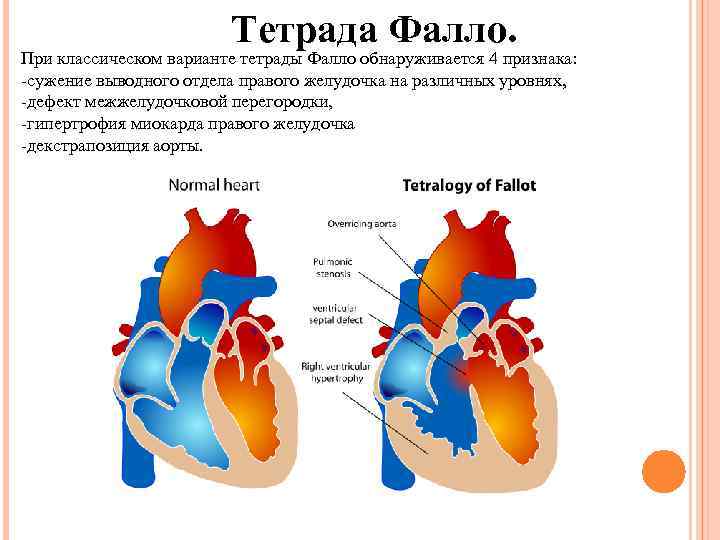 Тетрада Фалло. При классическом варианте тетрады Фалло обнаруживается 4 признака: -сужение выводного отдела правого желудочка на различных уровнях, -дефект межжелудочковой перегородки, -гипертрофия миокарда правого желудочка -декстрапозиция аорты.
Тетрада Фалло. При классическом варианте тетрады Фалло обнаруживается 4 признака: -сужение выводного отдела правого желудочка на различных уровнях, -дефект межжелудочковой перегородки, -гипертрофия миокарда правого желудочка -декстрапозиция аорты.
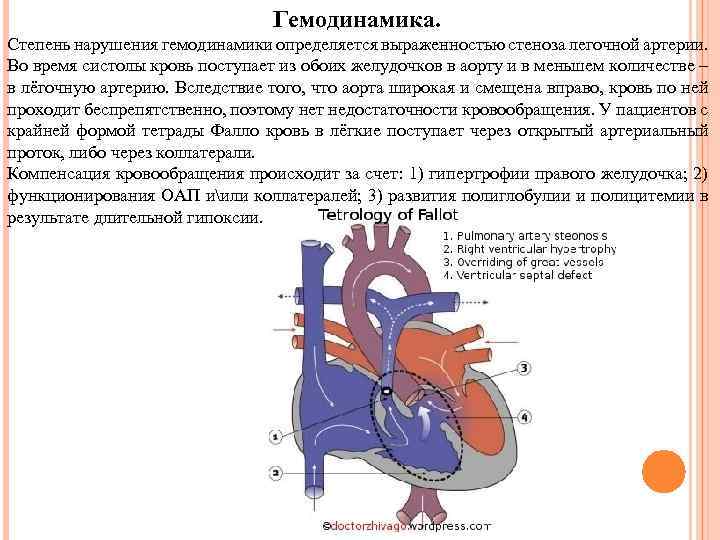 Гемодинамика. Степень нарушения гемодинамики определяется выраженностью стеноза легочной артерии. Во время систолы кровь поступает из обоих желудочков в аорту и в меньшем количестве – в лёгочную артерию. Вследствие того, что аорта широкая и смещена вправо, кровь по ней проходит беспрепятственно, поэтому нет недостаточности кровообращения. У пациентов с крайней формой тетрады Фалло кровь в лёгкие поступает через открытый артериальный проток, либо через коллатерали. Компенсация кровообращения происходит за счет: 1) гипертрофии правого желудочка; 2) функционирования ОАП иили коллатералей; 3) развития полиглобулии и полицитемии в результате длительной гипоксии.
Гемодинамика. Степень нарушения гемодинамики определяется выраженностью стеноза легочной артерии. Во время систолы кровь поступает из обоих желудочков в аорту и в меньшем количестве – в лёгочную артерию. Вследствие того, что аорта широкая и смещена вправо, кровь по ней проходит беспрепятственно, поэтому нет недостаточности кровообращения. У пациентов с крайней формой тетрады Фалло кровь в лёгкие поступает через открытый артериальный проток, либо через коллатерали. Компенсация кровообращения происходит за счет: 1) гипертрофии правого желудочка; 2) функционирования ОАП иили коллатералей; 3) развития полиглобулии и полицитемии в результате длительной гипоксии.
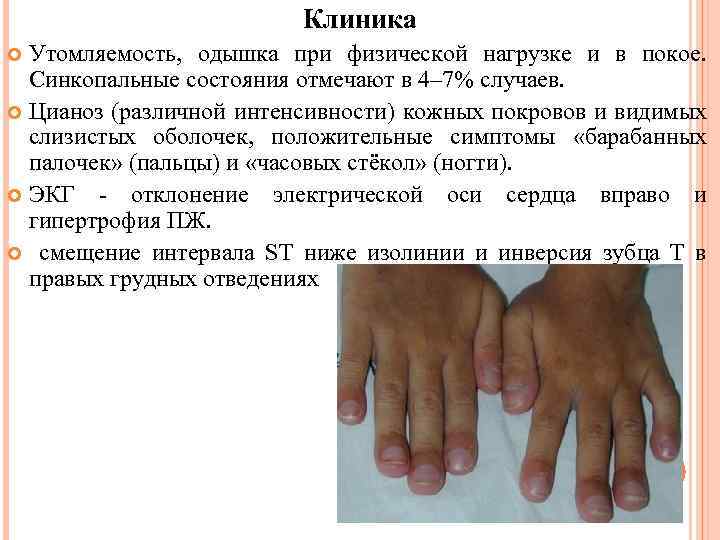 Клиника Утомляемость, одышка при физической нагрузке и в покое. Синкопальные состояния отмечают в 4– 7% случаев. Цианоз (различной интенсивности) кожных покровов и видимых слизистых оболочек, положительные симптомы «барабанных палочек» (пальцы) и «часовых стёкол» (ногти). ЭКГ - отклонение электрической оси сердца вправо и гипертрофия ПЖ. смещение интервала ST ниже изолинии и инверсия зубца Т в правых грудных отведениях
Клиника Утомляемость, одышка при физической нагрузке и в покое. Синкопальные состояния отмечают в 4– 7% случаев. Цианоз (различной интенсивности) кожных покровов и видимых слизистых оболочек, положительные симптомы «барабанных палочек» (пальцы) и «часовых стёкол» (ногти). ЭКГ - отклонение электрической оси сердца вправо и гипертрофия ПЖ. смещение интервала ST ниже изолинии и инверсия зубца Т в правых грудных отведениях
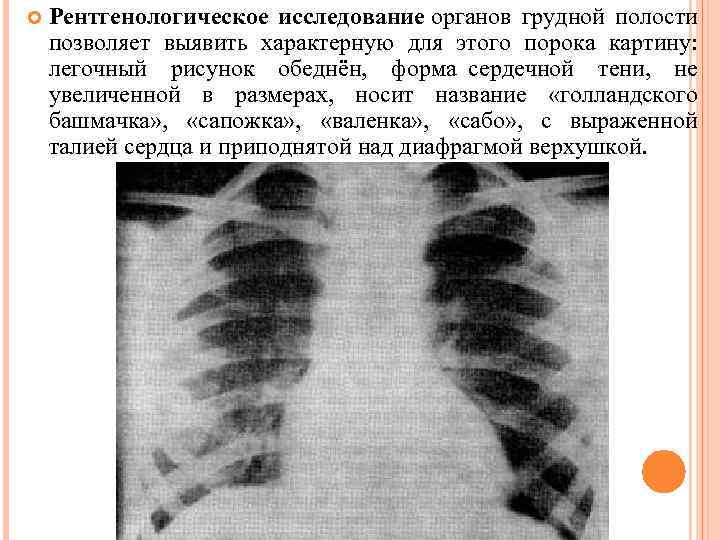 Рентгенологическое исследование органов грудной полости позволяет выявить характерную для этого порока картину: легочный рисунок обеднён, форма сердечной тени, не увеличенной в размерах, носит название «голландского башмачка» , «сапожка» , «валенка» , «сабо» , с выраженной талией сердца и приподнятой над диафрагмой верхушкой.
Рентгенологическое исследование органов грудной полости позволяет выявить характерную для этого порока картину: легочный рисунок обеднён, форма сердечной тени, не увеличенной в размерах, носит название «голландского башмачка» , «сапожка» , «валенка» , «сабо» , с выраженной талией сердца и приподнятой над диафрагмой верхушкой.
 ЛЕЧЕНИЕ Важным профилактическим аспектом является предупреждение развития анемии, одышечно-цианотических приступов (пропранолол), борьба с дегидратацией, подбор антиагрегантной или антикоагулянтной терапии. Хирургическая коррекция больным с ТФ подразделяется на паллиативные операции (наложение подключичного-лёгочного анастомоза) и радикальную коррекцию ВПС. Показанием к проведению паллиативной операции служат: 1. «Крайняя» форма тетрады Фалло, ранние, частые и тяжёлые одышечно-цианотические приступы; 2. Наличие стойкой одышки и тахикардии в покое, не купирующихся консервативной терапией; 3. Выраженной гипотрофии и анемизации. Операция шунтирования направлена на улучшение легочной гемодинамики и позволяет больному выжить и окрепнуть перед проведением радикальной коррекции, которая проводится через 2 -3 года. Радикальная операция подразумевает одновременное устранение всех сердечных аномалий и проводится в дошкольном возрасте.
ЛЕЧЕНИЕ Важным профилактическим аспектом является предупреждение развития анемии, одышечно-цианотических приступов (пропранолол), борьба с дегидратацией, подбор антиагрегантной или антикоагулянтной терапии. Хирургическая коррекция больным с ТФ подразделяется на паллиативные операции (наложение подключичного-лёгочного анастомоза) и радикальную коррекцию ВПС. Показанием к проведению паллиативной операции служат: 1. «Крайняя» форма тетрады Фалло, ранние, частые и тяжёлые одышечно-цианотические приступы; 2. Наличие стойкой одышки и тахикардии в покое, не купирующихся консервативной терапией; 3. Выраженной гипотрофии и анемизации. Операция шунтирования направлена на улучшение легочной гемодинамики и позволяет больному выжить и окрепнуть перед проведением радикальной коррекции, которая проводится через 2 -3 года. Радикальная операция подразумевает одновременное устранение всех сердечных аномалий и проводится в дошкольном возрасте.
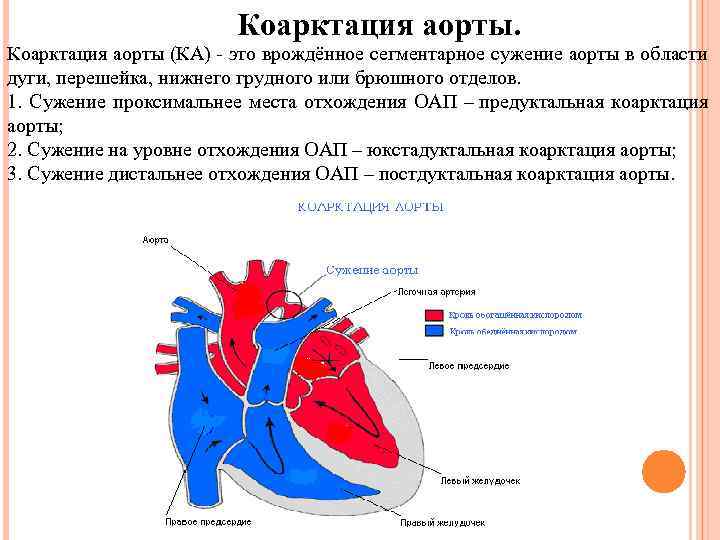 Коарктация аорты (КА) - это врождённое сегментарное сужение аорты в области дуги, перешейка, нижнего грудного или брюшного отделов. 1. Сужение проксимальнее места отхождения ОАП – предуктальная коарктация аорты; 2. Сужение на уровне отхождения ОАП – юкстадуктальная коарктация аорты; 3. Сужение дистальнее отхождения ОАП – постдуктальная коарктация аорты.
Коарктация аорты (КА) - это врождённое сегментарное сужение аорты в области дуги, перешейка, нижнего грудного или брюшного отделов. 1. Сужение проксимальнее места отхождения ОАП – предуктальная коарктация аорты; 2. Сужение на уровне отхождения ОАП – юкстадуктальная коарктация аорты; 3. Сужение дистальнее отхождения ОАП – постдуктальная коарктация аорты.
 Гемодинамика. В результате препятствия кровотоку левый желудочек гипертрофируется, причём гипертрофия развивается уже внутриутробно. При изолированной КА в БКК устанавливаются два режима кровообращения: проксимальнее (гипертензия) и дистальнее (гипотензия) места сужения. При постдуктальной в случае внутриутробного формирования коллатерального кровообращения течение порока бывает менее тяжелым. При неадекватном развитии коллатералей существенно повышается АД до места сужения и кровь под давлением сбрасывается из аорты через ОАП в лёгочную артерию. В ответ на поступление большого дополнительного объёма крови в сосуды МКК, развивается лёгочная гиперволемия и гипертензия. При предуктальной коарктации - при выраженной степени сужения отмечается венозноартериальный шунт крови, что приводит к появлению дифференцированного цианоза (есть на ногах, но нет на руках).
Гемодинамика. В результате препятствия кровотоку левый желудочек гипертрофируется, причём гипертрофия развивается уже внутриутробно. При изолированной КА в БКК устанавливаются два режима кровообращения: проксимальнее (гипертензия) и дистальнее (гипотензия) места сужения. При постдуктальной в случае внутриутробного формирования коллатерального кровообращения течение порока бывает менее тяжелым. При неадекватном развитии коллатералей существенно повышается АД до места сужения и кровь под давлением сбрасывается из аорты через ОАП в лёгочную артерию. В ответ на поступление большого дополнительного объёма крови в сосуды МКК, развивается лёгочная гиперволемия и гипертензия. При предуктальной коарктации - при выраженной степени сужения отмечается венозноартериальный шунт крови, что приводит к появлению дифференцированного цианоза (есть на ногах, но нет на руках).
 Клиника У новорождённых и детей грудного возраста. При постдуктальной локализации развивается достаточно быстро – в первые недели жизни. Характерны беспокойство, одышка, затруднения во вскармливании, развитие гипотрофии. Кожные покровы бледные, с пепельным оттенком. Ножки у детей всегда холодные на ощупь. Может развиваться деформация грудной клетки по типу «сердечного горба» . В легких - крепитирующие хрипы. Сердечный толчок усилен, разлитой. Границы сердца расширены влево и вправо. При аускультации всегда отмечается тахикардия, иногда – ритм галопа. Наиболее специфическим клиническим симптомом является снижение пульсации на бедренной артерии. При измерении систолического артериального давления отмечается значительное его повышение в верхней половине туловища (до 200 мм. рт. ст). При предуктальной коарктации характерным является наличие дифференцированного цианоза, в большей степени выраженного на ногах. У детей старшего возраста порок выявляется случайно при обнаружении повышенного АД. Дети предъявляют жалобы, типичные для гипертоников: головные боли, головокружение, шум в ушах, сжимающие и боли в области сердца после физических нагрузок. Характерен внешний вид таких детей с развитой верхней половиной туловища и астеническим телосложением нижней половины тела.
Клиника У новорождённых и детей грудного возраста. При постдуктальной локализации развивается достаточно быстро – в первые недели жизни. Характерны беспокойство, одышка, затруднения во вскармливании, развитие гипотрофии. Кожные покровы бледные, с пепельным оттенком. Ножки у детей всегда холодные на ощупь. Может развиваться деформация грудной клетки по типу «сердечного горба» . В легких - крепитирующие хрипы. Сердечный толчок усилен, разлитой. Границы сердца расширены влево и вправо. При аускультации всегда отмечается тахикардия, иногда – ритм галопа. Наиболее специфическим клиническим симптомом является снижение пульсации на бедренной артерии. При измерении систолического артериального давления отмечается значительное его повышение в верхней половине туловища (до 200 мм. рт. ст). При предуктальной коарктации характерным является наличие дифференцированного цианоза, в большей степени выраженного на ногах. У детей старшего возраста порок выявляется случайно при обнаружении повышенного АД. Дети предъявляют жалобы, типичные для гипертоников: головные боли, головокружение, шум в ушах, сжимающие и боли в области сердца после физических нагрузок. Характерен внешний вид таких детей с развитой верхней половиной туловища и астеническим телосложением нижней половины тела.
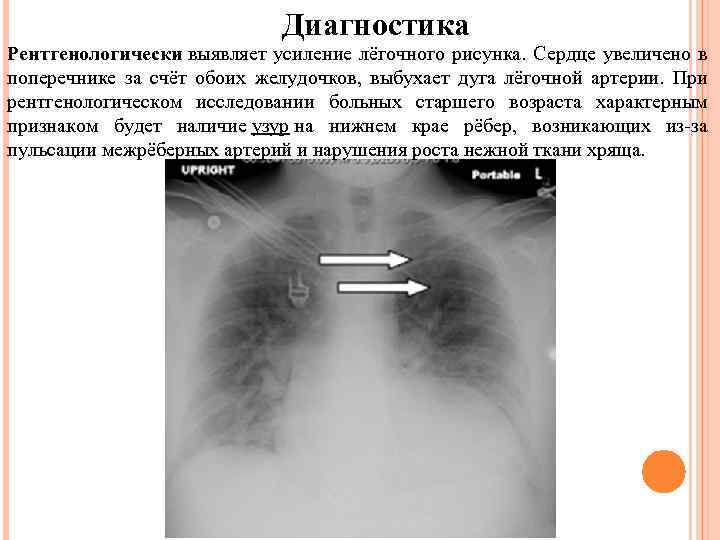 Диагностика Рентгенологически выявляет усиление лёгочного рисунка. Сердце увеличено в поперечнике за счёт обоих желудочков, выбухает дуга лёгочной артерии. При рентгенологическом исследовании больных старшего возраста характерным признаком будет наличие узур на нижнем крае рёбер, возникающих из-за пульсации межрёберных артерий и нарушения роста нежной ткани хряща.
Диагностика Рентгенологически выявляет усиление лёгочного рисунка. Сердце увеличено в поперечнике за счёт обоих желудочков, выбухает дуга лёгочной артерии. При рентгенологическом исследовании больных старшего возраста характерным признаком будет наличие узур на нижнем крае рёбер, возникающих из-за пульсации межрёберных артерий и нарушения роста нежной ткани хряща.
 На ЭКГ у новорожденных и грудных детей выявляется отклонение электрической оси вправо, признаки сочетанной гипертрофии желудочков и признаки нарушений процессов реполяризации в виде смещения сегмента ST ниже изоэлектрической линии и отрицательного зубца Т. С помощью Допплер-Эхо. КГ можно выявить как прямые признаки порока (визуализация коарктации, измерение градиента давлений на уровне сужения), так и косвенные (гипертрофия левого желудочка).
На ЭКГ у новорожденных и грудных детей выявляется отклонение электрической оси вправо, признаки сочетанной гипертрофии желудочков и признаки нарушений процессов реполяризации в виде смещения сегмента ST ниже изоэлектрической линии и отрицательного зубца Т. С помощью Допплер-Эхо. КГ можно выявить как прямые признаки порока (визуализация коарктации, измерение градиента давлений на уровне сужения), так и косвенные (гипертрофия левого желудочка).
 Лечение Хирургическая коррекция заключается в иссечении участка сужения аорты и соединения иссечённых концов «конец в конец» , «бок в бок» , «конец в бок» , либо последующей истмопластики. У детей с коарктацией по типу внутренней мембраны может применяться операция баллонной ангиопластики. Показанием к операции у грудных детей являются: 1. Раннее проявление порока; 2. Признаки застойной сердечной недостаточности; 3. Артериальная гипертензия; 4. Прогрессирующая гипотрофия; 5. Повторные пневмонии;
Лечение Хирургическая коррекция заключается в иссечении участка сужения аорты и соединения иссечённых концов «конец в конец» , «бок в бок» , «конец в бок» , либо последующей истмопластики. У детей с коарктацией по типу внутренней мембраны может применяться операция баллонной ангиопластики. Показанием к операции у грудных детей являются: 1. Раннее проявление порока; 2. Признаки застойной сердечной недостаточности; 3. Артериальная гипертензия; 4. Прогрессирующая гипотрофия; 5. Повторные пневмонии;
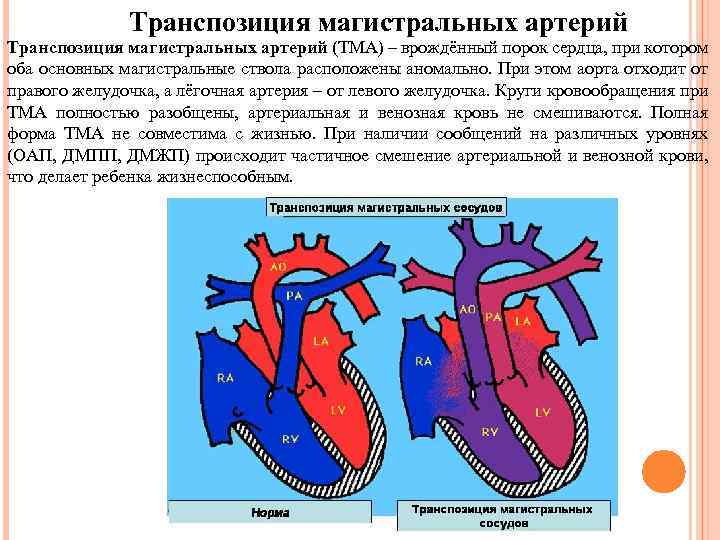 Транспозиция магистральных артерий (ТМА) – врождённый порок сердца, при котором оба основных магистральные ствола расположены аномально. При этом аорта отходит от правого желудочка, а лёгочная артерия – от левого желудочка. Круги кровообращения при ТМА полностью разобщены, артериальная и венозная кровь не смешиваются. Полная форма ТМА не совместима с жизнью. При наличии сообщений на различных уровнях (ОАП, ДМПП, ДМЖП) происходит частичное смешение артериальной и венозной крови, что делает ребенка жизнеспособным.
Транспозиция магистральных артерий (ТМА) – врождённый порок сердца, при котором оба основных магистральные ствола расположены аномально. При этом аорта отходит от правого желудочка, а лёгочная артерия – от левого желудочка. Круги кровообращения при ТМА полностью разобщены, артериальная и венозная кровь не смешиваются. Полная форма ТМА не совместима с жизнью. При наличии сообщений на различных уровнях (ОАП, ДМПП, ДМЖП) происходит частичное смешение артериальной и венозной крови, что делает ребенка жизнеспособным.
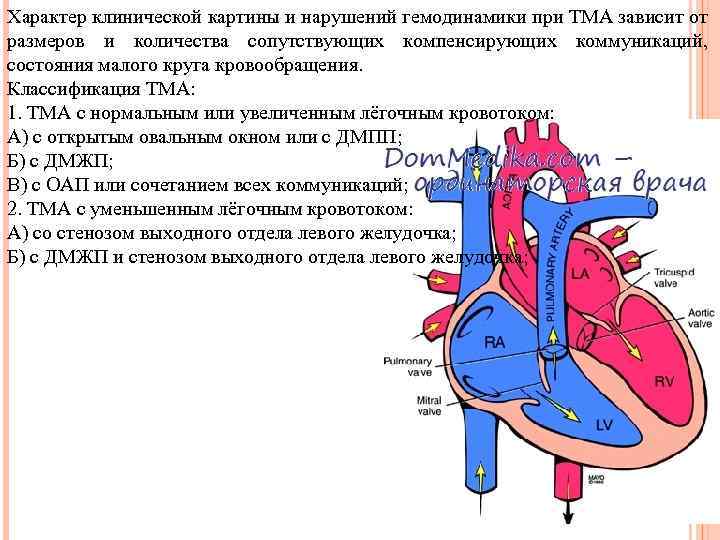 Характер клинической картины и нарушений гемодинамики при ТМА зависит от размеров и количества сопутствующих компенсирующих коммуникаций, состояния малого круга кровообращения. Классификация ТМА: 1. ТМА с нормальным или увеличенным лёгочным кровотоком: А) с открытым овальным окном или с ДМПП; Б) с ДМЖП; В) с ОАП или сочетанием всех коммуникаций; 2. ТМА с уменьшенным лёгочным кровотоком: А) со стенозом выходного отдела левого желудочка; Б) с ДМЖП и стенозом выходного отдела левого желудочка;
Характер клинической картины и нарушений гемодинамики при ТМА зависит от размеров и количества сопутствующих компенсирующих коммуникаций, состояния малого круга кровообращения. Классификация ТМА: 1. ТМА с нормальным или увеличенным лёгочным кровотоком: А) с открытым овальным окном или с ДМПП; Б) с ДМЖП; В) с ОАП или сочетанием всех коммуникаций; 2. ТМА с уменьшенным лёгочным кровотоком: А) со стенозом выходного отдела левого желудочка; Б) с ДМЖП и стенозом выходного отдела левого желудочка;
 Клиническая картина при полной ТМА развивается сразу после рождения, достаточно специфична и представлена синдромом артериальной гипоксемии. Основным признаком является выраженный тотальный цианоз кожных покровов, имеющий фиолетовый оттенок, который часто называют «чугунным» . Таким же постоянным признаком является одышка. Выслушивается средней интенсивности систолический шум, персистирующих фетальных коммуникаций. При крайней степени выраженности цианоза у детей могут отмечаться гипоксические приступы. Рано развиваются деформации концевых фаланг, гипотрофия, отставание в физическом развитии.
Клиническая картина при полной ТМА развивается сразу после рождения, достаточно специфична и представлена синдромом артериальной гипоксемии. Основным признаком является выраженный тотальный цианоз кожных покровов, имеющий фиолетовый оттенок, который часто называют «чугунным» . Таким же постоянным признаком является одышка. Выслушивается средней интенсивности систолический шум, персистирующих фетальных коммуникаций. При крайней степени выраженности цианоза у детей могут отмечаться гипоксические приступы. Рано развиваются деформации концевых фаланг, гипотрофия, отставание в физическом развитии.
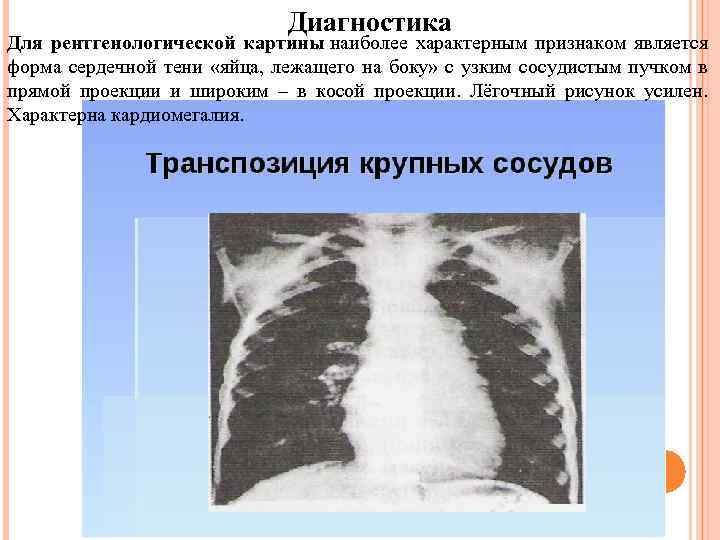 Диагностика Для рентгенологической картины наиболее характерным признаком является форма сердечной тени «яйца, лежащего на боку» с узким сосудистым пучком в прямой проекции и широким – в косой проекции. Лёгочный рисунок усилен. Характерна кардиомегалия.
Диагностика Для рентгенологической картины наиболее характерным признаком является форма сердечной тени «яйца, лежащего на боку» с узким сосудистым пучком в прямой проекции и широким – в косой проекции. Лёгочный рисунок усилен. Характерна кардиомегалия.
 ЭКГ - ЭОС отклонена вправо, к 3 -4 неделям жизни развиваются признаки гипертрофии правых отделов сердца, либо сочетанная гипертрофия обоих желудочков. Эхо. КГ позволяет идентифицировать главные магистральные сосуды, желудочки и клапанный аппарат. Характерным является параллельный ход магистральных сосудов в апикальной позиции по длинной оси левого желудочка. При естественном течении данного порока сердца прогноз неблагоприятный. При полной ТМА большинство детей погибает после закрытия фетальных коммуникаций в течение первого месяца жизни. Максимальная продолжительность жизни – 3 месяца. При наличии сопутствующих коммуникаций дети могут доживать до 2 -5 летнего возраста.
ЭКГ - ЭОС отклонена вправо, к 3 -4 неделям жизни развиваются признаки гипертрофии правых отделов сердца, либо сочетанная гипертрофия обоих желудочков. Эхо. КГ позволяет идентифицировать главные магистральные сосуды, желудочки и клапанный аппарат. Характерным является параллельный ход магистральных сосудов в апикальной позиции по длинной оси левого желудочка. При естественном течении данного порока сердца прогноз неблагоприятный. При полной ТМА большинство детей погибает после закрытия фетальных коммуникаций в течение первого месяца жизни. Максимальная продолжительность жизни – 3 месяца. При наличии сопутствующих коммуникаций дети могут доживать до 2 -5 летнего возраста.
 Хирургическая коррекция порока – единственный способ сохранить жизнь ребенку. При полной ТМА и критическом состоянии новорождённого в первую неделю жизни показано проведение процедуры Рашкинда (закрытая катетерная атриосептотомия), заключающейся в создании адекватного межпредсердного сообщения. Второй разновидностью паллиативной хирургической коррекции является наложение аорто-лёгочного (подключичнолёгочного) анастомоза. Такая операция выполняется при неэффективности процедуры Рашкинда. В настоящее время наибольшее распространение получила радикальная операция Жатене – ретранспозиция магистральных сосудов с реимплантацией венечных артерий (операция «switch» ). Целесообразно проводить её, когда возраст пациента не превышает 2 -3 недели, а левый желудочек способен поддерживать системное давление.
Хирургическая коррекция порока – единственный способ сохранить жизнь ребенку. При полной ТМА и критическом состоянии новорождённого в первую неделю жизни показано проведение процедуры Рашкинда (закрытая катетерная атриосептотомия), заключающейся в создании адекватного межпредсердного сообщения. Второй разновидностью паллиативной хирургической коррекции является наложение аорто-лёгочного (подключичнолёгочного) анастомоза. Такая операция выполняется при неэффективности процедуры Рашкинда. В настоящее время наибольшее распространение получила радикальная операция Жатене – ретранспозиция магистральных сосудов с реимплантацией венечных артерий (операция «switch» ). Целесообразно проводить её, когда возраст пациента не превышает 2 -3 недели, а левый желудочек способен поддерживать системное давление.
 Приобретенные пороки сердца
Приобретенные пороки сердца
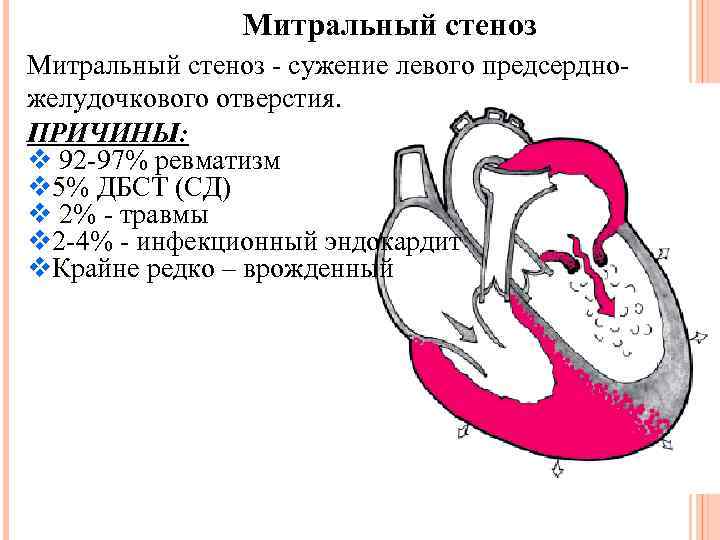 Митральный стеноз - сужение левого предсердножелудочкового отверстия. ПРИЧИНЫ: v 92 -97% ревматизм v 5% ДБСТ (СД) v 2% - травмы v 2 -4% - инфекционный эндокардит v. Крайне редко – врожденный
Митральный стеноз - сужение левого предсердножелудочкового отверстия. ПРИЧИНЫ: v 92 -97% ревматизм v 5% ДБСТ (СД) v 2% - травмы v 2 -4% - инфекционный эндокардит v. Крайне редко – врожденный
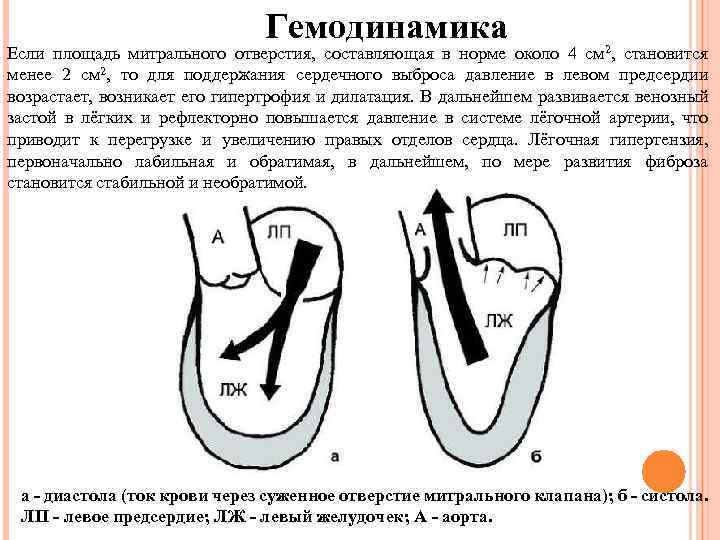 Гемодинамика Если площадь митрального отверстия, составляющая в норме около 4 см 2, становится менее 2 см 2, то для поддержания сердечного выброса давление в левом предсердии возрастает, возникает его гипертрофия и дилатация. В дальнейшем развивается венозный застой в лёгких и рефлекторно повышается давление в системе лёгочной артерии, что приводит к перегрузке и увеличению правых отделов сердца. Лёгочная гипертензия, первоначально лабильная и обратимая, в дальнейшем, по мере развития фиброза становится стабильной и необратимой. а - диастола (ток крови через суженное отверстие митрального клапана); б - систола. ЛП - левое предсердие; ЛЖ - левый желудочек; А - аорта.
Гемодинамика Если площадь митрального отверстия, составляющая в норме около 4 см 2, становится менее 2 см 2, то для поддержания сердечного выброса давление в левом предсердии возрастает, возникает его гипертрофия и дилатация. В дальнейшем развивается венозный застой в лёгких и рефлекторно повышается давление в системе лёгочной артерии, что приводит к перегрузке и увеличению правых отделов сердца. Лёгочная гипертензия, первоначально лабильная и обратимая, в дальнейшем, по мере развития фиброза становится стабильной и необратимой. а - диастола (ток крови через суженное отверстие митрального клапана); б - систола. ЛП - левое предсердие; ЛЖ - левый желудочек; А - аорта.
 Основные жалобы: Одышка, боли в сердце, кашель. кровохарканье. Основные симптомы: Румянец щек, акроцианоз, с-м Попова (малый пульс слева), осиплость голоса, диастолическое дрожание на верхушке, отеки Аскультация: громкий I тон, диастолический (чаще пресистолический) шум на верхушке, «щелчок" открытия митрального клапана, ритм перепела на верхушке, мерцательная аритмия.
Основные жалобы: Одышка, боли в сердце, кашель. кровохарканье. Основные симптомы: Румянец щек, акроцианоз, с-м Попова (малый пульс слева), осиплость голоса, диастолическое дрожание на верхушке, отеки Аскультация: громкий I тон, диастолический (чаще пресистолический) шум на верхушке, «щелчок" открытия митрального клапана, ритм перепела на верхушке, мерцательная аритмия.
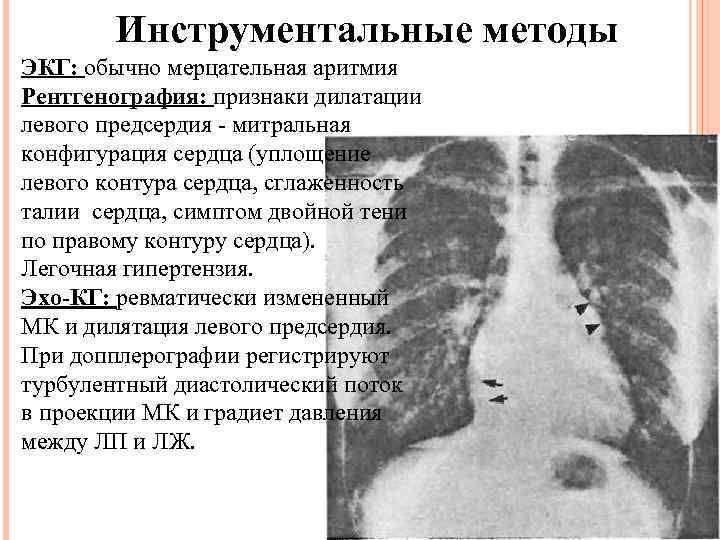 Инструментальные методы ЭКГ: обычно мерцательная аритмия Рентгенография: признаки дилатации левого предсердия - митральная конфигурация сердца (уплощение левого контура сердца, сглаженность талии сердца, симптом двойной тени по правому контуру сердца). Легочная гипертензия. Эхо-КГ: ревматически измененный МК и дилятация левого предсердия. При допплерографии регистрируют турбулентный диастолический поток в проекции МК и градиет давления между ЛП и ЛЖ.
Инструментальные методы ЭКГ: обычно мерцательная аритмия Рентгенография: признаки дилатации левого предсердия - митральная конфигурация сердца (уплощение левого контура сердца, сглаженность талии сердца, симптом двойной тени по правому контуру сердца). Легочная гипертензия. Эхо-КГ: ревматически измененный МК и дилятация левого предсердия. При допплерографии регистрируют турбулентный диастолический поток в проекции МК и градиет давления между ЛП и ЛЖ.
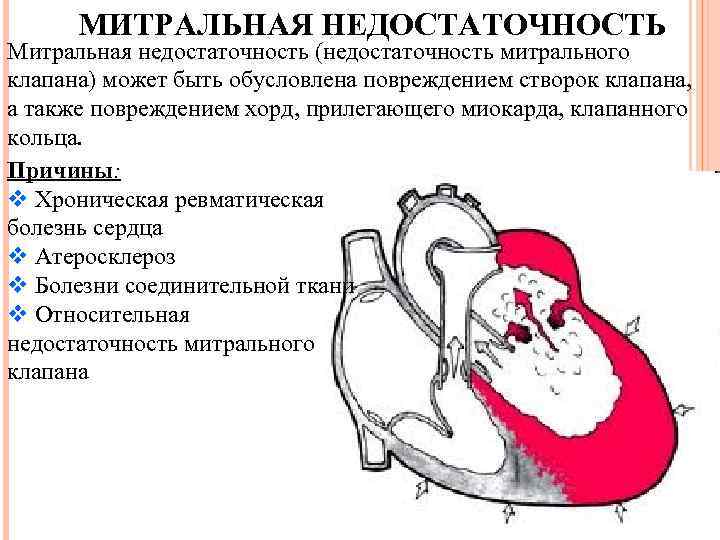 МИТРАЛЬНАЯ НЕДОСТАТОЧНОСТЬ Митральная недостаточность (недостаточность митрального клапана) может быть обусловлена повреждением створок клапана, а также повреждением хорд, прилегающего миокарда, клапанного кольца. Причины: v Хроническая ревматическая болезнь сердца v Атеросклероз v Болезни соединительной ткани v Относительная недостаточность митрального клапана
МИТРАЛЬНАЯ НЕДОСТАТОЧНОСТЬ Митральная недостаточность (недостаточность митрального клапана) может быть обусловлена повреждением створок клапана, а также повреждением хорд, прилегающего миокарда, клапанного кольца. Причины: v Хроническая ревматическая болезнь сердца v Атеросклероз v Болезни соединительной ткани v Относительная недостаточность митрального клапана
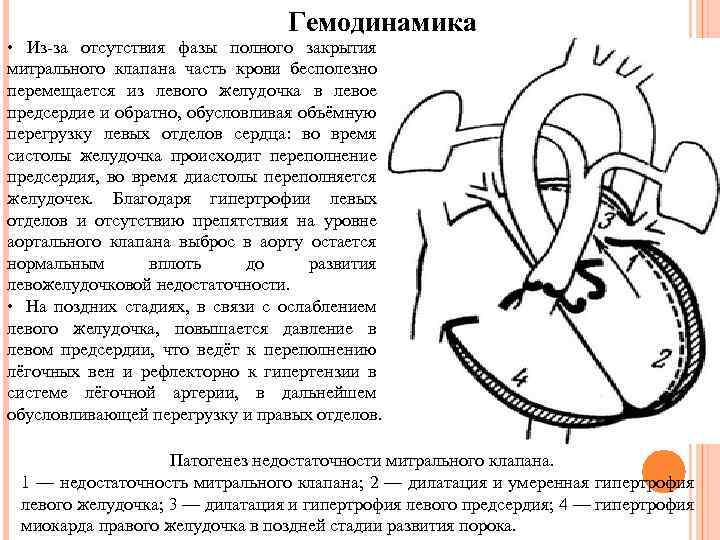 Гемодинамика • Из-за отсутствия фазы полного закрытия митрального клапана часть крови бесполезно перемещается из левого желудочка в левое предсердие и обратно, обусловливая объёмную перегрузку левых отделов сердца: во время систолы желудочка происходит переполнение предсердия, во время диастолы переполняется желудочек. Благодаря гипертрофии левых отделов и отсутствию препятствия на уровне аортального клапана выброс в аорту остается нормальным вплоть до развития левожелудочковой недостаточности. • На поздних стадиях, в связи с ослаблением левого желудочка, повышается давление в левом предсердии, что ведёт к переполнению лёгочных вен и рефлекторно к гипертензии в системе лёгочной артерии, в дальнейшем обусловливающей перегрузку и правых отделов. Патогенез недостаточности митрального клапана. 1 — недостаточность митрального клапана; 2 — дилатация и умеренная гипертрофия левого желудочка; 3 — дилатация и гипертрофия левого предсердия; 4 — гипертрофия миокарда правого желудочка в поздней стадии развития порока.
Гемодинамика • Из-за отсутствия фазы полного закрытия митрального клапана часть крови бесполезно перемещается из левого желудочка в левое предсердие и обратно, обусловливая объёмную перегрузку левых отделов сердца: во время систолы желудочка происходит переполнение предсердия, во время диастолы переполняется желудочек. Благодаря гипертрофии левых отделов и отсутствию препятствия на уровне аортального клапана выброс в аорту остается нормальным вплоть до развития левожелудочковой недостаточности. • На поздних стадиях, в связи с ослаблением левого желудочка, повышается давление в левом предсердии, что ведёт к переполнению лёгочных вен и рефлекторно к гипертензии в системе лёгочной артерии, в дальнейшем обусловливающей перегрузку и правых отделов. Патогенез недостаточности митрального клапана. 1 — недостаточность митрального клапана; 2 — дилатация и умеренная гипертрофия левого желудочка; 3 — дилатация и гипертрофия левого предсердия; 4 — гипертрофия миокарда правого желудочка в поздней стадии развития порока.
 Основные жалобы Одышка при физической нагрузке, ортопное при выраженной недостаточности МК Сердцебиение, обычно свидетельствует о развитии мерцательной аритмии. Основные симптомы Пульс: часто синусовый ритм, может быть мерцательная аритмия Аускультация: пансистолический шум на верхушке сердца, проводящийся в подмышечную область. I тон ослаблен. Акцент II тона на a. Pulmonalis. Часто выслушивается III тон.
Основные жалобы Одышка при физической нагрузке, ортопное при выраженной недостаточности МК Сердцебиение, обычно свидетельствует о развитии мерцательной аритмии. Основные симптомы Пульс: часто синусовый ритм, может быть мерцательная аритмия Аускультация: пансистолический шум на верхушке сердца, проводящийся в подмышечную область. I тон ослаблен. Акцент II тона на a. Pulmonalis. Часто выслушивается III тон.
 Инструментальные методы ЭКГ: фибрилляция предсердий, может быть синусовый ритм Рентгенография: дилатация левого предсердия и кардиомегалия обычно менее выражены, чем при стенозе МК. Признаки легочной гипертензии при выраженной митральной регургитации.
Инструментальные методы ЭКГ: фибрилляция предсердий, может быть синусовый ритм Рентгенография: дилатация левого предсердия и кардиомегалия обычно менее выражены, чем при стенозе МК. Признаки легочной гипертензии при выраженной митральной регургитации.
 Показания к операции при митральных пороках
Показания к операции при митральных пороках
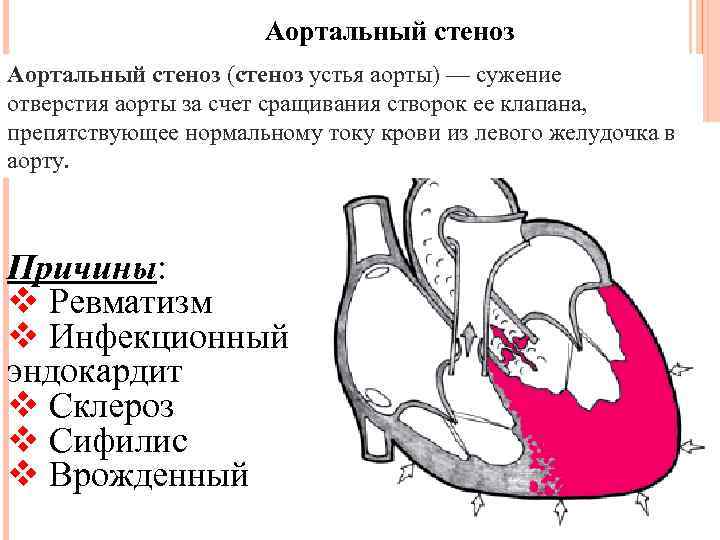 Аортальный стеноз (стеноз устья аорты) — сужение отверстия аорты за счет сращивания створок ее клапана, препятствующее нормальному току крови из левого желудочка в аорту. Причины: v Ревматизм v Инфекционный эндокардит v Склероз v Сифилис v Врожденный
Аортальный стеноз (стеноз устья аорты) — сужение отверстия аорты за счет сращивания створок ее клапана, препятствующее нормальному току крови из левого желудочка в аорту. Причины: v Ревматизм v Инфекционный эндокардит v Склероз v Сифилис v Врожденный
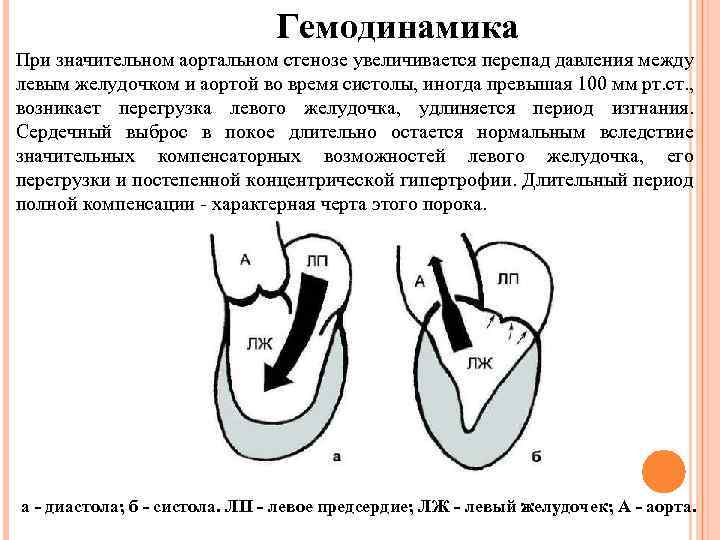 Гемодинамика При значительном аортальном стенозе увеличивается перепад давления между левым желудочком и аортой во время систолы, иногда превышая 100 мм рт. ст. , возникает перегрузка левого желудочка, удлиняется период изгнания. Сердечный выброс в покое длительно остается нормальным вследствие значительных компенсаторных возможностей левого желудочка, его перегрузки и постепенной концентрической гипертрофии. Длительный период полной компенсации - характерная черта этого порока. а - диастола; б - систола. ЛП - левое предсердие; ЛЖ - левый желудочек; А - аорта.
Гемодинамика При значительном аортальном стенозе увеличивается перепад давления между левым желудочком и аортой во время систолы, иногда превышая 100 мм рт. ст. , возникает перегрузка левого желудочка, удлиняется период изгнания. Сердечный выброс в покое длительно остается нормальным вследствие значительных компенсаторных возможностей левого желудочка, его перегрузки и постепенной концентрической гипертрофии. Длительный период полной компенсации - характерная черта этого порока. а - диастола; б - систола. ЛП - левое предсердие; ЛЖ - левый желудочек; А - аорта.
 Основные жалобы: боль за грудиной (синдромная коронарная недостаточность), постстенотическое падение АД, одышка, слабость, обмороки (малый выброс), позже кровохаркание. Основные симптомы: верхушечный толчок смещен влево, границы сердца смещены влево, малый пульс. Ааскультация: IV тон на верхушке сердца; систолический шум изгнания на основании сердца с иррадиацией на сосуды шеи. Шуму может предшествовать систолический тон изгнания ( «клик» ), если клапан подвижен и нет выраженного кальциноза.
Основные жалобы: боль за грудиной (синдромная коронарная недостаточность), постстенотическое падение АД, одышка, слабость, обмороки (малый выброс), позже кровохаркание. Основные симптомы: верхушечный толчок смещен влево, границы сердца смещены влево, малый пульс. Ааскультация: IV тон на верхушке сердца; систолический шум изгнания на основании сердца с иррадиацией на сосуды шеи. Шуму может предшествовать систолический тон изгнания ( «клик» ), если клапан подвижен и нет выраженного кальциноза.
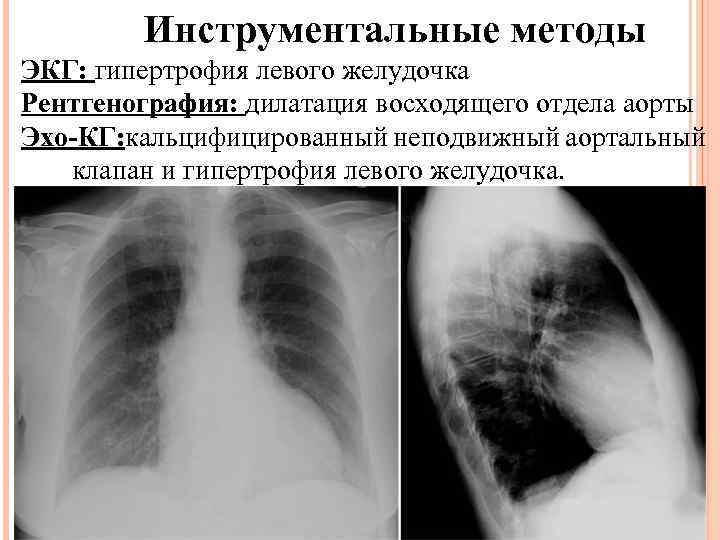 Инструментальные методы ЭКГ: гипертрофия левого желудочка Рентгенография: дилатация восходящего отдела аорты Эхо-КГ: кальцифицированный неподвижный аортальный клапан и гипертрофия левого желудочка.
Инструментальные методы ЭКГ: гипертрофия левого желудочка Рентгенография: дилатация восходящего отдела аорты Эхо-КГ: кальцифицированный неподвижный аортальный клапан и гипертрофия левого желудочка.
 Показания к операции при аортальном стенозе
Показания к операции при аортальном стенозе
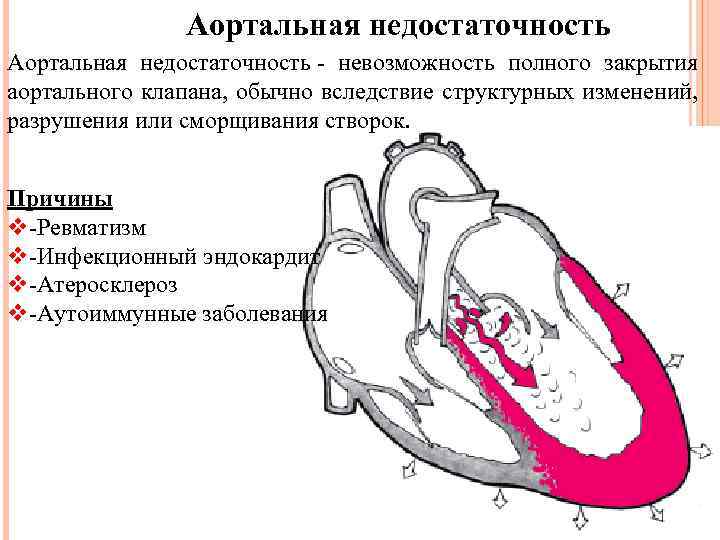 Аортальная недостаточность - невозможность полного закрытия аортального клапана, обычно вследствие структурных изменений, разрушения или сморщивания створок. Причины v-Ревматизм v-Инфекционный эндокардит v-Атеросклероз v-Аутоиммунные заболевания
Аортальная недостаточность - невозможность полного закрытия аортального клапана, обычно вследствие структурных изменений, разрушения или сморщивания створок. Причины v-Ревматизм v-Инфекционный эндокардит v-Атеросклероз v-Аутоиммунные заболевания
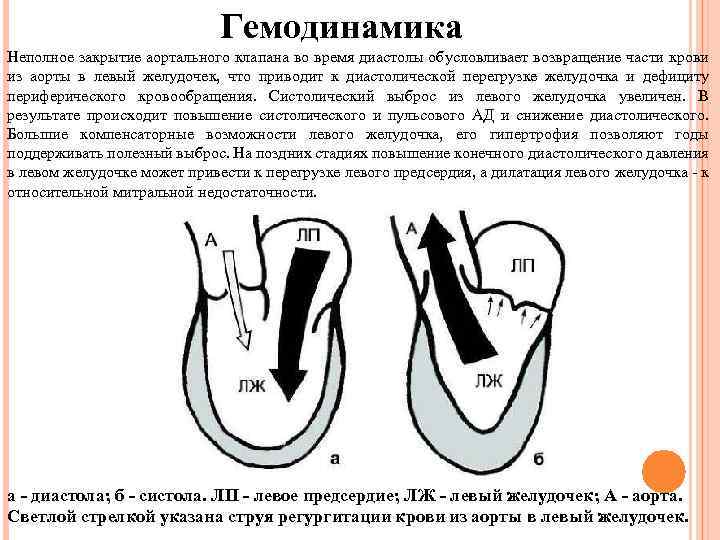 Гемодинамика Неполное закрытие аортального клапана во время диастолы обусловливает возвращение части крови из аорты в левый желудочек, что приводит к диастолической перегрузке желудочка и дефициту периферического кровообращения. Систолический выброс из левого желудочка увеличен. В результате происходит повышение систолического и пульсового АД и снижение диастолического. Большие компенсаторные возможности левого желудочка, его гипертрофия позволяют годы поддерживать полезный выброс. На поздних стадиях повышение конечного диастолического давления в левом желудочке может привести к перегрузке левого предсердия, а дилатация левого желудочка - к относительной митральной недостаточности. а - диастола; б - систола. ЛП - левое предсердие; ЛЖ - левый желудочек; А - аорта. Светлой стрелкой указана струя регургитации крови из аорты в левый желудочек.
Гемодинамика Неполное закрытие аортального клапана во время диастолы обусловливает возвращение части крови из аорты в левый желудочек, что приводит к диастолической перегрузке желудочка и дефициту периферического кровообращения. Систолический выброс из левого желудочка увеличен. В результате происходит повышение систолического и пульсового АД и снижение диастолического. Большие компенсаторные возможности левого желудочка, его гипертрофия позволяют годы поддерживать полезный выброс. На поздних стадиях повышение конечного диастолического давления в левом желудочке может привести к перегрузке левого предсердия, а дилатация левого желудочка - к относительной митральной недостаточности. а - диастола; б - систола. ЛП - левое предсердие; ЛЖ - левый желудочек; А - аорта. Светлой стрелкой указана струя регургитации крови из аорты в левый желудочек.
 Основные жалобы v. Одышка при физической нагрузке v. Загрудинные боли v. Бледность v. Пульсация всех сосудов (пляска каротид) v. Систолическое сужение и диастолическое расширение зрачков v. Выбухание левой половины грудной клетки v. Верхушечный толчок усилен Основные симптомы v. Каротидный пульс: быстрый подъем с ранним диастолическим спадом (коллапсом) v. Артериальное давление: систолическая гипертония с увеличением пульсового давления v. Аускультация: ранний диастолический шум у левого края грудины (т. Боткина-Эрба). III тон на верхушке сердца при выраженном стенозе. На верхушке может выслушиваться мезодиастолический шум (шум Флинта), связанный со смещением передней створки МК при регургитации крови из аорты
Основные жалобы v. Одышка при физической нагрузке v. Загрудинные боли v. Бледность v. Пульсация всех сосудов (пляска каротид) v. Систолическое сужение и диастолическое расширение зрачков v. Выбухание левой половины грудной клетки v. Верхушечный толчок усилен Основные симптомы v. Каротидный пульс: быстрый подъем с ранним диастолическим спадом (коллапсом) v. Артериальное давление: систолическая гипертония с увеличением пульсового давления v. Аускультация: ранний диастолический шум у левого края грудины (т. Боткина-Эрба). III тон на верхушке сердца при выраженном стенозе. На верхушке может выслушиваться мезодиастолический шум (шум Флинта), связанный со смещением передней створки МК при регургитации крови из аорты
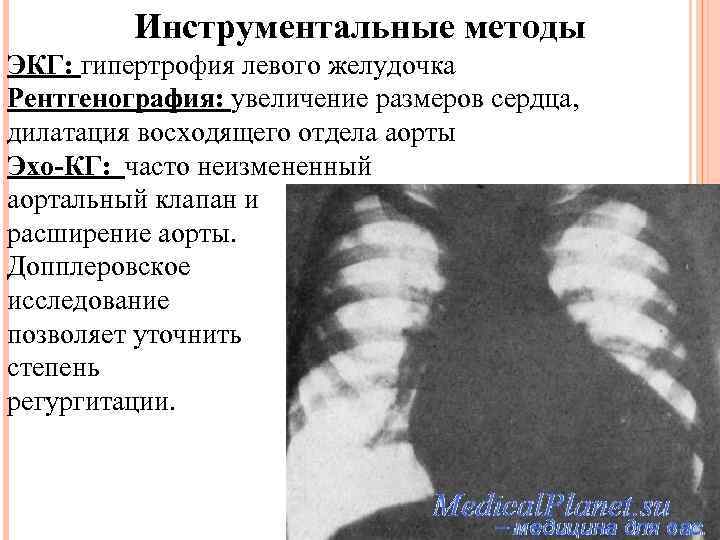 Инструментальные методы ЭКГ: гипертрофия левого желудочка Рентгенография: увеличение размеров сердца, дилатация восходящего отдела аорты Эхо-КГ: часто неизмененный аортальный клапан и расширение аорты. Допплеровское исследование позволяет уточнить степень регургитации.
Инструментальные методы ЭКГ: гипертрофия левого желудочка Рентгенография: увеличение размеров сердца, дилатация восходящего отдела аорты Эхо-КГ: часто неизмененный аортальный клапан и расширение аорты. Допплеровское исследование позволяет уточнить степень регургитации.
 Показания к операции при аортальной недостаточности
Показания к операции при аортальной недостаточности
 ВАРИАНТЫ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВ Реконструкция клапана Протезирование клапана
ВАРИАНТЫ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВ Реконструкция клапана Протезирование клапана


