аритмии лекция 2012-2.ppt
- Количество слайдов: 46

Нарушение функции возбудимости. Активные эктопические аритмии. ü Активные эктопические аритмии встречаются намного чаще всех остальных нарушений ритма и проводимости, вместе взятых. ü Они наиболее актуальны для клиники и являются основным объектом применения антиаритмических средств. ü К ним относятся: экстрасистолия и парасистолия, параксизмальная тахикардия, фибрилляция (мерцание) и трепетание предсердий и желудочков.

Причины экстрасистолий. 1. В молодом возрасте – на фоне воспалительных и дегенеративных заболеваний или нарушение клапанного аппарата. 2. У лиц старшего возраста – ИБС. 3. Токсическое воздействие лекарственных препаратов (кофеин, дигиталис, адреналин) или ядов (бензол, угарный газ, никотин и др. ) 4. Механическое раздражение или травматическим повреждением сердца (катетеризация сердца, операция или травма).

Эктопические (гетеротопные) циклы и ритмы. ü Экстрасистолия – преждевременное (внеочередное) возбуждение сердца, обусловленное механизмом повторного входа или повышенной осцилляторной активностью клеточных мембран, возникающими в предсердиях, АВ соединении или в различных участках проводящей системы желудочков (вне СА узла).

Механизмом возникновения экстрасистолы • механизм повторного входа волны возбуждения (круговой циркуляции импульса) или механизм re entry. üтеория повышения автоматизма гетеротопных центров.

По этиопатогенетическому признаку различают три варианта экстрасистол: ü Функциональные (дисрегуляторные) – у людей со здоровым сердцем, • Органические – обусловленные поражением миокарда, • Токсические – при интоксикациях (в частности, алкогольной), лихорадочных состояниях, передозировке сердечных гликозидов, аритмогенным действием антиаритмических средств и др.

В рамках функциональной экстрасистолии выделяют две подгруппы: üНейрогенные, или психогенные, экстрасистолы – при неврозе с вегетативной дистонией, üНейрорефлекторные экстрасистолы – при наличии очагов ирритации в одном из внутренних органов, чаще брюшной полости.

Экстрасистолы. 1. 2. 3. 4. Одиночные, Парные (две подряд), Групповые (три четыре подряд), Многие авторы «залп» из 3 4, а тем более из 5 экстрасистол расценивают как скоротечный приступ или «пробежку параксизмальной» тахикардии. 5. «Ритмированная аритмия» , или аллоритмия: бигемения, тригемения, квадригемения и тд. 6. Монотопные и политопные

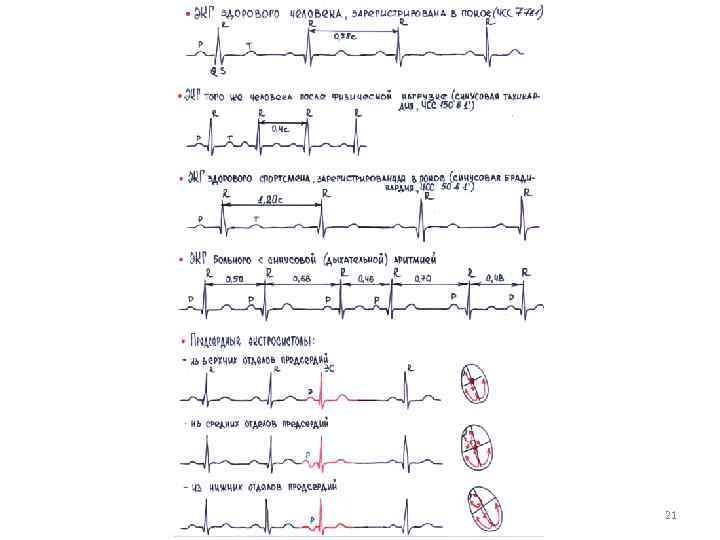
Экстрасистолия • Предсердная – преждевременное внеочередное появление зубца P и следующий за ним комплекса QRST, деформация или изменение полярности зубца P экстросистолы, наличие неизмененного желудочкого комплекса , похожего по форме на обычные нормальные комплексы QRST, наличие после предсердной экстрасистолы неполной компенсаторной паузы.

Экстрасистолия • Из АВ–соединения – преждевременное внеочередное появление на ЭКГ неизмененного желудочкового комплекса QRST синусового происхождения, отсутствие Р (слияние Р и QRS) или отрицательный зубец Р в отведениях II, III и a. VF после экстрасистолического комплекса QRS , наличие неполной компенсаторной паузы.

Экстрасистолия • Желудочковая – преждевременное внеочередное на ЭКГ измененние комплекса QRS (значительное расширение и деформация экстрасистолического комплекса QRS, расположение сегмента RS T экстросистолы дискордантно направлению основного зубца комплекса QRS) и отсутствие перед желудочковой экстросистолой зубца Р, наличие, в большинстве случаев, полной компенсаторной паузы.

Причины пароксизмальной тахикардии. • • Эмоциональный стресс, WPW – синдром, Гипоксия, гипокалиемия, алкалоз. + причины экстрасистолии.

• Пароксизмальная тахикардия – это внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 140 250 в минуту при сохранении, в большинстве случаев, правильного регулярного ритма.

предсердной пароксизмальной тахикардии являются: 1) внезапно начинающийся и также внезапно заканчивающийся приступ учащения сердечных сокращений до 140— 250 в минуту при сохранении правильного ритма; 2) наличие перед каждым желудочковым комплексом QRS сниженного, деформированного, двухфазного или отрицательного зубца Р. 3) нормальные неизмененные желудочковые комплексы QRS, похожие на QRS, регистрировавшиеся до возникновения приступа пароксизмальной тахикардии (за исключением редких случаев с аберрацией желудочкового проведения); 4) в некоторых случаях наблюдается ухудшение атриовентрикулярной проводимости с развитием атриовентрикулярной блокады I степени или II степени (непостоянные признаки).

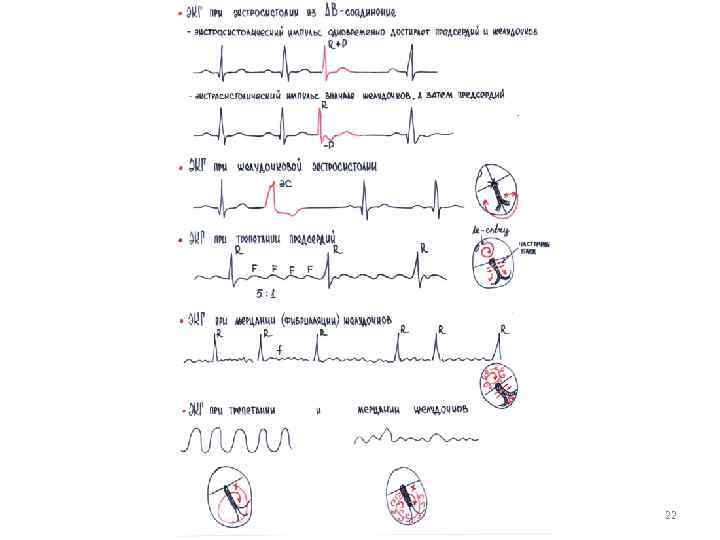
параксизмальной тахикардии из АВ-соединения являются: 1) внезапно начинающийся и также внезапно заканчивающийся приступ учащения сердечных сокращений до 140— 220 в минуту при сохранении правильного ритма; 2) наличие в отведениях II, III и а. VF отрицательных зубцов Р', расположенных позади комплексов QRS' или сливающихся с ними и не регистрирующихся на ЭКГ; 3) нормальные неизмененные (неуширечнные и недеформированные) желудочковые комплексы QRS', похожие на QRS, регистрировавшиеся до возникновения приступа пароксизмальной тахикардии.

желудочковой пароксизмальной тахикардии являются: 1) внезапно начинающийся и также внезапно заканчивающийся приступ учащения сердечных сокращений до 140— 220 в минуту при сохранении в большинстве случаев правильного ритма; 2) деформация и расширение комплекса QRS более 0, 12 с с дискордантным расположением сегмента RS—Т и зубца Т; 3) наличие атриовентрикуляриой диссоциации, т. е. полного разобщения частого ритма желудочков (комплекса QRS) и нормального ритма предсердий (зубец Р) с изредка регистрирующимися одиночными нормальными неизмененными комплексами QRSТ синусового происхождения ( «захваченные» сокращения желудочков).

Мерцание (фибрилляция) предсердий, или мерцательная аритмия, — это такое нарушение ритма сердца, при котором на протяжении всего сердечного цикла наблюдается частое (от 350 до 700 в минуту) беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий, каждая из которых фактически является теперь своеобразным эктопическим очагом импульсации. При этом возбуждение и сокращение предсердия как единого целого отсутствует.

Наиболее характерными электрокардиографическими признаками: 1) отсутствие во всех электрокардиографических отведениях зубца Р; 2) наличие на протяжении всего сердечного цикла беспорядочных волн f имеющих различную форму и амплитуду. Волны f лучше регистрируются в отведениях V 1 2, III и а. VF. 3) нерегулярность желудочковых комплексов QRS — неправильный желудочковый ритм (различные по продолжительности интервалы R-R). 4) наличие комплексов QRS, имеющих в большинстве случаев нормальный неизмененный вид без деформации и уширения.

Признаками трепетания предсердий являются: 1) наличие на ЭКГ частых—до 200— 400 в минуту— регулярных, похожих друг на друга предсердных волн р, имеющих характерную пилообразную форму (отведения II, III, а. VF, V 1, V 2); также зубцы Р могут быть отрицательные или положительные. 2) в большинстве случаев правильный, регулярный желудочковый ритм с одинаковыми интервалами R R (за исключением случаев изменения степени атриовентрикулярной блокады в момент регистрации ЭКГ); 3) наличие нормальных неизмененных желудочковых комплексов, каждому из которых предшествует определенное (чаще постоянное) количество предсердных волн F(2: 1, 3: 1, 4: 1 и т. д. ) – это правильная форма трепетания предсердий (одинаковое расстояние R R). М. б. неправильная форма трепетания предсердий. При этом расстояние R R разное.

Причины трепетания и фибрилляции желудочков • Острая коронарная недостаточность • Фибрилляция желудочков – это также терминальное нарушение ритма у большинства больных, умирающих от различных тяжелых заболеваний. • Электротравмы, • Действие лекарственных препаратов (сердечные гликозиды, хинидин, симпатомиметики) • Травмы грудной клетки и сердца • Гипотермия • Тяжелые электролитные нарушения • Некоторые диагностические и лечебные мероприятия (катетеризация сердца, постановка ЭКС). • Миокардиты, миокардипатии, семейные кардипатии. • Неуточненой этиологии

Трепетание желудочков — это частое (до 200— 300 в минуту) ритмичное их возбуждение, обусловленное устойчивым круговым движением импульса (rе-entry), локализованного в желудочках. Трепетание желудочков, как правило, переходит в мерцание (фибрилляцию) желудочков, отличающееся столь же частым (до 200— 500 ударов в минуту), но беспорядочным, нерегулярным возбуждением и сокращением отдельных мышечных волокон желудочков. 1. Основным электрокардиографическим признаком трепетания желудочков является наличие на ЭКГ частых (до 200— 300 в минуту) регулярных и одинаковых по форме и амплитуде волн трепетания, напоминающих синусоидальную кривую. 2. При мерцании (фибрилляции) желудочков на ЭКГ регистрируются частые (от 200 до 500 в минуту), но нерегулярные волны, отличающиеся друг от друга различной формой и амплитудой.
21
22

Блокады üНеполные – при замедление или спорадическом прекращении проведения импульса. üПолные – при стойком прекращении проведения.

Синоатриальная блокада — это нарушение проведения электрического импульса от синусового узла к предсердиям Электрокардиографическими признаками: 1) периодические выпадения отдельных сердечных циклов (зубцов Р и комплексов QRST); 2) увеличение в момент выпадения сердечных циклов паузы между двумя соседними зубцами Р или R почти в 2 раза (реже в 3 или 4 раза) по сравнению с обычными интервалами Р—Р или R-R.

Причины СА-блокады: üОрганическое повреждение миокарда, в том числе, и в особенности, его отделов, окружающих СА узел üВстречается у людей со здоровым сердцем при выраженной ваготонии или гиперчувствительности каротидных синусов.

Внутрипредсердная блокада — это нарушение проведения электрического импульса по проводящей системе предсердий. (заключается в нарушении проведения по пучку Бахмана) Электрокардиографическими признаками являются: 1) увеличение продолжительности зубца Р более 0, 11 с; 2) расщепление зубца Р. Она практически всегда сигнализирует о поражение миокарда. Предрасполагает к предсердной экстрасистолии, фибрилляции и трепетанию предсердий

Атриовентрикулярные блокады - нарушение проведения электрического импульса от предсердий к желудочкам. Возникают при патологии миокарда (ишемия, некроз, воспаление, фиброз), передазировке ряда лекарственных препаратов, например бета адреноблокаторов, сердечных гликозидов. В ряде случаев немаловажную роль играет повышение парасимпатического тонуса. АВ-блокада I степени - замедление предсердножелудочковой проводимости, что проявляется постоянным удлинением интервала РQ. ü PQ более 0, 20 секунд.

АВ-блокада II степени - характеризуется периодическим прекращением проведения отдельных электрических импульсов от предсердий к желудочкам: • I тип (Мобитц 1) - периоды постепенного увеличения интерес РQ с последующим выпадением желудочкового комплекса периоды Самойлова Венкебаха;
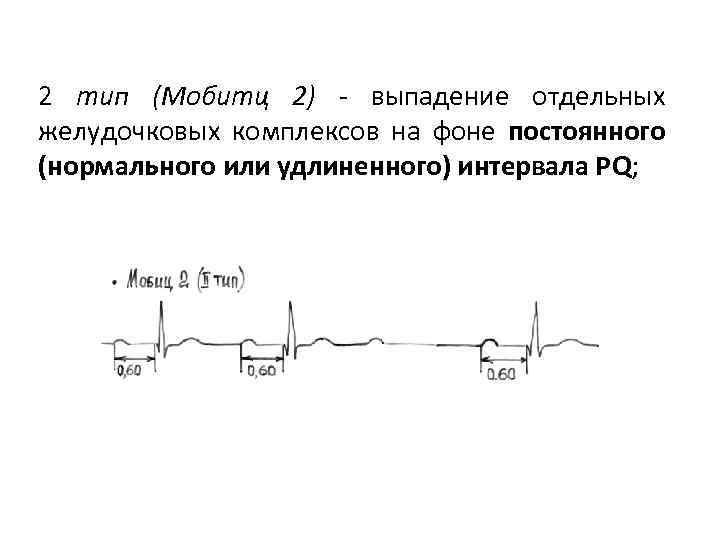
2 тип (Мобитц 2) - выпадение отдельных желудочковых комплексов на фоне постоянного (нормального или удлиненного) интервала РQ;
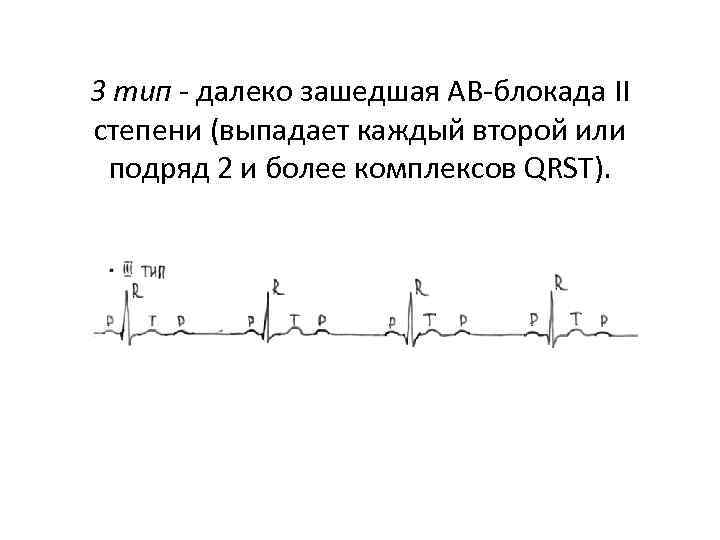
3 тип - далеко зашедшая АВ блокада II степени (выпадает каждый второй или подряд 2 и более комплексов QRST).

АВ-блокада III степени (полная АВ блокада) полное прекращение проведения импульса от предсердий к желудочкам, в результате чего предсердия и желудочки возбуждаются и сокращаются независимо друг от друга.
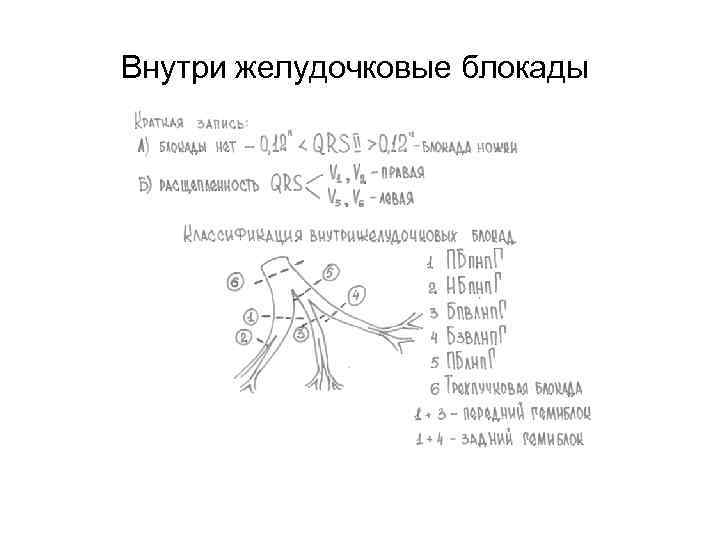
Внутри желудочковые блокады

Полная блокада правой ножки пучка Гиса. Полностью прекращается проведение по правой ножке пучка Гиса. В результате правый желудочек и правая половина межжелудочковой перегородки возбуждаются следующим образом: волна деполяризации приходит с левого желудочка и левой половины межжелудочковой перегородки, возбудившихся первыми. ЭКГ-признаки: 1. наличие в правых грудных отведениях V 1 -2; комплексов QRS типа RSR, имеющих М-образный вид; 2. наличие в левых грудных отведениях V 5 -6 уширенного зубца S; 3. увеличение длительности комплекса QRS (более 0, 12 секунды).

Блокада левой ножки пучка Гиса. Полностью прекращается проведение по левой ножке пучка Гиса. ЭКГ признаки: 1. наличие в левых грудных отведениях V 5 -6 уширенных деформированных комплексов типа R с расщепленной или широкой вершиной; 2. наличие в правых грудных отведениях V 1 -2 уширенных дефомированных комплексов QS или RS с расщепленной или широкой вершиной S; 3. увеличение общей длительности комплекса QRS (более 0, 12 секунды); 4. отклонение электрической оси сердца влево (непостоянный признак).


Блокада левой передней ножки пучка Гиса. ЭКГ признаки: 1. резкое отклонение электрической оси сердца влево; 2. QRS в отведениях I, а. VL типа q. R, в отведениях III, а. VR, II типа r. S 3. общая длительность комплекса QRS 0, 08 0, 11 секунды.

Блокада левой задней ножки пучка Гиса. ЭКГ признаки: 1. резкое отклонение электрической оси вправо; 2. форма комплекса QRS в отведениях I и а. VL типа r. S, а в отведен III, a. VF типа q. R. ; 3. продолжительность комплекса QRS в пределах 0, 08 0, 11 секунд.

Классификация антиаритмических препаратов В настоящее время используется классификация антиаритмических препаратов Воген Вильямса (Vaug han Wilians E. M. ), подразделяющая антиаритмики на 4 класса: Класс I – мембраностабилизирующие средства (хинидиноподобные, блокаторы Na+ каналов). Лекарственные средства класса I дополнительно подразделяют в зависимости от длительности воздействия на натриевые каналы, и, соответственно, на деполяризацию (фазу 0): 1. 1. Средства класса Iа – действие промежуточной продолжительности. 1. 2. Средства класса Iв – оказывают кратковременное действие. 1. 3. Средства класса Iс – оказывают действие максимальной продолжительности. Класс II – b адреноблокаторы – подавляют автоматизм, увеличивают рефрактерность АВ узла, уменьшают скорость проведения; Класс III – ингибиторы калиевых каналов – мощные препараты, увеличивающие продолжительность потенциала действия и реполяризации, в меньшей степени снижают проводимость; Класс IV – блокаторы кальциевых (медленных) каналов уменьшают скорость проведения импульса и увеличивают рефрактерность в тканях с медленными потенциалами действия.
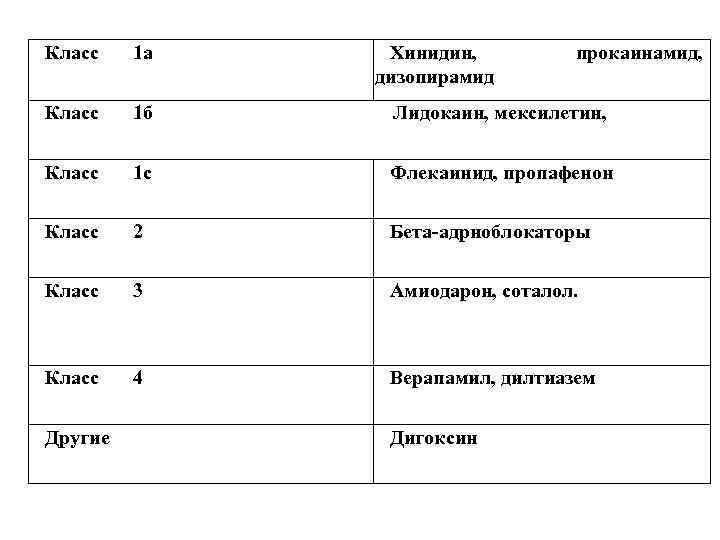
Класс 1 а Класс 1 б Лидокаин, мексилетин, Класс 1 с Флекаинид, пропафенон Класс 2 Бета-адрноблокаторы Класс 3 Амиодарон, соталол. Класс 4 Верапамил, дилтиазем Другие Хинидин, дизопирамид Дигоксин прокаинамид,

Основные подходы к предупреждению повторного возникновения тахиаритмий ü Индивидуальный подбор антиаритмического препарата является эмпирическим и основывается на сведениях об эффективности и безопасности агентов, имеющихся в распоряжении врача. ü Постоянно использовать антиаритмик для предупреждения повторного возникновения тахиаритмий следует в случаях их частого возникновения, а также при затяжных и/или сопровождающихся тяжелыми симптомами пароксизмах, требующих для купирования активного врачебного вмешательства. ü Комбинацию антиаритмических агентов следует использовать только в крайних случаях при неэффективности монотерапии. ü Необходимо своевременно диагностировать и корригировать снижение уровня калия и магния в крови. ü Необходимо эффективное лечение состояний и заболеваний, способствующих возникновению тахиаритмий. ü При выраженном структурном поражении сердца и особенно снижении его сократимости длительное применение антиаритмических агентов класса 1, а также антагонистов кальция может быть опасным. Для предупреждения возникновения аритмий у этих больных целесообразно использовать амиодарон, бета блокаторы, дигоксин, а также возможно соталол.

Препараты I класса Класс Iа - хинидин, прокаинамид, дизопирамид. Клиническое применение: • Подавление предсердной и желудочковой тахикардии – препараты класса Iа эффективны как в отношении предсердной, так и в отношении желудочковой экстрасистолии, в том числе и в отношении сложных желудочковых аритмий. • Все средства класса Iа примерно одинаково эффективны для восстановления синусового ритма при мерцательной аритмии и трепетании предсердий и для сохранения синусового ритма после кардиоверсии. • Лечение и профилактика реципрокной наджелудочковой тахикардии, в том числе при синдроме предвозбуждения желудочков и скрытых дополнительных путях проведения.

Класс Iв – лидокаин, мексилетин, токаинид, фенитоин Клиническое применение: • Препараты этой группы эффективны в лечении автоматических и реципрокной желудочковых аритмий, но практически бесполезны при наджелудочковых нарушениях ритма. Кроме того, лидокаин и фенитоин – самые эффективные средства борьбы с аритмиями, вызванными гликозидной интоксикацией.

Класс Iс – энкаинид, флекаинид, пропафенон. Клиническое применение: • Препараты класса Iс предотвращают устойчивую желудочковую тахикардию у 30% больных с желудочковой тахикардией в анамнезе. Однако риск серьезного аритмогенного действия требует пристального наблюдения за пациентом особенно в начале лечения. • Средства класса Iс не рекомендуют для лечения желудочковой экстрасистолии. • Для лечения наджелудочковой тахикардии апробирован только флекаинид. Эффективность этого препарата при мерцательной аритмии и трепетании предсердий сопоставима с классом Iа. • Все средства класса I с удлиняют рефрактерный период дополнительных путей проведения, что позволяет их использовать при синдроме WPW.

b-адреноблокаторы Клиническое применение: • b блокаторы могут прерывать или предотвращать автоматические и реципрокные наджелудочковые тахикардии. • При фибрилляции и трепетании предсердий β блокаторы снижают ЧСС даже в отсутствии эффекта от дигоксина. • При желудочковых аритмиях b блокаторы менее эффективны, чем препараты класса I, за исключением тех случаев, когда аритмии явно вызваны действием катехоламинов. • b блокаторы могут оказывать благоприятное действие при аритмиях, вызванных гликозидной интоксикацией (в отсутствие АВ блокады высокой степени), однако предварительно следует попытаться применить препараты калия и фенитоин. • Синусовая тахикардия редко требует специального лечения, она необходима для поддержания сердечного выброса. Если же лечение показано, то эффективны пропранолол и эсмолол.

Препараты III класса (амиодарон, бретилий, соталол) Показания к использованию амиодарона: • Наджелудоковые аритмии – амиодарон предупреждает развитие пароксизмов мерцательной аритмии и трепетания предсердий и способен восстановить синусовый ритм у больных с мерцательной аритмией. Он эффективно снижает число сердечных сокращений при постоянной форме мерцательной аритмии, но действие начинается позже, чем при лечении обычно используемыми средствами. • Устойчивя желудочковая тахикардия и фибрилляция желудочков амиодорон предупреждает возникновение устойчивой желудочковой тахикардии и фибрилляции желудочков (не вызванных острым инфарктом миокарда) примерно у 60% больных. • Время от начала приема амиодарона до начала действия составляет 5 15 суток, а полное устранение аритмий иногда наступает только через месяц и более после начала лечения. • Побочные действия: · Микроотложения в роговице; · Фотосенсибилизация; · Гипотиреоз или тиреотоксикоз; · Легочный фиброз;

Препараты IV класса (верапамил и дилтиазем) Клиническое применение: • Внутривенное введение эффективно для быстрого восстановления синусового ритма при наджелудочковой тахикардии, если АВ узел служит частью цепи re entry. • При мерцательной аритмии и трепетании предсердий верапамил может быстро снизить частоту сердечных сокращений. • Верапамил рекомендуют использовать для предупреждения пароксизмов наджелудочковой тахикардии, однако при длительном приеме с профилактической целью он гораздо менее эффективен, чем для прерывания пароксизмов. • Верапамил противопоказан больным с явным синдромом WPW, если у них бывают пароксизмы мерцательной аритмии или трепетания предсердий. • При выраженной сердечной недостаточности, и артериальной гипотонии верапамил противопоказан. • Больным с нарушением функции синусового узла и АВ блокадой 2 3 степени противопоказано введение верапамила без предварительной установки временного или постоянного кардиостимулятора.
аритмии лекция 2012-2.ppt