компоненты анестезии.ppt
- Количество слайдов: 72
 Наркоз, стадии наркоза. Компоненты анестезии
Наркоз, стадии наркоза. Компоненты анестезии
 С какого этапа в развитии цивилизации человек начал бороться с болью? • Сведения, дошедшие до нас из Древнего Египта, свидетельствуют о том, что попытки обезболивания делались уже в 3– 5 тысячелетиях до н. э. Настойки мандрагоры, беладонны, опия – средства не только обезболивающие, но и дурманящие – использовались в Древней Греции и Риме, в Древнем Китае и Индии. В ХV–ХIII веках до н. э. был впервые применен этиловый алкоголь.
С какого этапа в развитии цивилизации человек начал бороться с болью? • Сведения, дошедшие до нас из Древнего Египта, свидетельствуют о том, что попытки обезболивания делались уже в 3– 5 тысячелетиях до н. э. Настойки мандрагоры, беладонны, опия – средства не только обезболивающие, но и дурманящие – использовались в Древней Греции и Риме, в Древнем Китае и Индии. В ХV–ХIII веках до н. э. был впервые применен этиловый алкоголь.
 Из истории развития анестезиологии • В 2000 году исполнилось 200 лет со дня описания усыпляющего действия закиси азота – “веселящего газа”, открывшего новую эру в анестезиологии. • Ощущение боли в определенной степени – благо для живого организма, форпост, сигнализирующий об опасности. “Боль – это сторожевой пес здоровья”, – говорили в Древней Греции. • Чарльз Шерингтон, английский физиолог, писал, что боль в норме целесообразна”.
Из истории развития анестезиологии • В 2000 году исполнилось 200 лет со дня описания усыпляющего действия закиси азота – “веселящего газа”, открывшего новую эру в анестезиологии. • Ощущение боли в определенной степени – благо для живого организма, форпост, сигнализирующий об опасности. “Боль – это сторожевой пес здоровья”, – говорили в Древней Греции. • Чарльз Шерингтон, английский физиолог, писал, что боль в норме целесообразна”.
 • Средние века породили идею как общего, так и местного обезболивания. Правда, некоторые приемы и методы тех времен с сегодняшних позиций всерьез рассматривать нельзя. Их можно даже назвать курьезными – если бы речь шла не о здоровье человека. Например, имел распространение “метод общего обезболивания” путем удара тяжелым предметом по голове. В результате сотрясения мозга больной впадал в бессознательное состояние и оставался безучастным к манипуляциям хирурга. К счастью, этот метод не получил дальнейшего распространения. В средние века возникла идея ректального наркоза – табачные клизмы.
• Средние века породили идею как общего, так и местного обезболивания. Правда, некоторые приемы и методы тех времен с сегодняшних позиций всерьез рассматривать нельзя. Их можно даже назвать курьезными – если бы речь шла не о здоровье человека. Например, имел распространение “метод общего обезболивания” путем удара тяжелым предметом по голове. В результате сотрясения мозга больной впадал в бессознательное состояние и оставался безучастным к манипуляциям хирурга. К счастью, этот метод не получил дальнейшего распространения. В средние века возникла идея ректального наркоза – табачные клизмы.
 • Для притупления сознания применялись и другие жесточайшие методы, в большинстве – физические, например, кровопускание, пережатие сонных артерий, охлаждение. До сих пор среди немедиков бытует термин “заморозка”; хотя сейчас под этим отнюдь не имеется ввиду охлаждение тканей как таковое. Об обезболивающем действии охлаждения впервые упоминает великий ученый–врач Востока Х–ХI вв. Абу али Ибн Сина (Авиценна)
• Для притупления сознания применялись и другие жесточайшие методы, в большинстве – физические, например, кровопускание, пережатие сонных артерий, охлаждение. До сих пор среди немедиков бытует термин “заморозка”; хотя сейчас под этим отнюдь не имеется ввиду охлаждение тканей как таковое. Об обезболивающем действии охлаждения впервые упоминает великий ученый–врач Востока Х–ХI вв. Абу али Ибн Сина (Авиценна)

 • В России прошлых веков использовались травы с дурманящим и обезболивающим действием – мандрагора, опий, индийская конопля и др. До нашего времени дошли русские рукописные лечебники и травники, созданные в ХV–ХVI вв. “Трава мачеха растет лопушками, одна сторона белая, а кисточки что копытца, а корень по земле тянется. Цвет желт, у иной цвету нет, корень вельми добр. Аще у кого утроба болит, корень парь да хлебай – поможет”.
• В России прошлых веков использовались травы с дурманящим и обезболивающим действием – мандрагора, опий, индийская конопля и др. До нашего времени дошли русские рукописные лечебники и травники, созданные в ХV–ХVI вв. “Трава мачеха растет лопушками, одна сторона белая, а кисточки что копытца, а корень по земле тянется. Цвет желт, у иной цвету нет, корень вельми добр. Аще у кого утроба болит, корень парь да хлебай – поможет”.
 • Только виртуозная техника и скорость в работе хирурга спасали положение. Так, великий русский хирург Н. И. Пирогов производил ампутацию бедра за 3– 4 мин, • высокое сечение мочевого пузыря за 2 мин, удаление молочной железы за 1, 5 мин, • костно–пластическую ампутацию голени за 8 мин.
• Только виртуозная техника и скорость в работе хирурга спасали положение. Так, великий русский хирург Н. И. Пирогов производил ампутацию бедра за 3– 4 мин, • высокое сечение мочевого пузыря за 2 мин, удаление молочной железы за 1, 5 мин, • костно–пластическую ампутацию голени за 8 мин.
 • В 1800 г. Х. Дэви опубликовал результаты изучения физико–химических и некоторых других свойств закиси азота (N 2 O). Х. Дэви обнаружил, что закись азота оказывает обезболивающее действие на организм и вызывает эйфорию. Поэтому он назвал закись азота “веселящим газом”. Дэви первый испытал на себе обезболивающее действие закиси азота при прорезывании зубов мудрости. “боль совершенно исчезла после первых четырех или пяти вдыханий и неприятные ощущения на несколько минут сменились чувством удовольствия” (1800).
• В 1800 г. Х. Дэви опубликовал результаты изучения физико–химических и некоторых других свойств закиси азота (N 2 O). Х. Дэви обнаружил, что закись азота оказывает обезболивающее действие на организм и вызывает эйфорию. Поэтому он назвал закись азота “веселящим газом”. Дэви первый испытал на себе обезболивающее действие закиси азота при прорезывании зубов мудрости. “боль совершенно исчезла после первых четырех или пяти вдыханий и неприятные ощущения на несколько минут сменились чувством удовольствия” (1800).
 • История открытия наркоза и его применения драматичны. Производя опыты на себе, на животных, он обнаружил, что при вдыхании этого газа терялась чувствительность к боли и наступало состояние легкого опьянения. Тогда у ученого не возникало мысли об использовании этого открытия в медицине. Однако он был химиком, а его идея не нашла поддержки у врачей того времени. Трагичны судьбы врачей, поддерживающих идею Х. Дэви.
• История открытия наркоза и его применения драматичны. Производя опыты на себе, на животных, он обнаружил, что при вдыхании этого газа терялась чувствительность к боли и наступало состояние легкого опьянения. Тогда у ученого не возникало мысли об использовании этого открытия в медицине. Однако он был химиком, а его идея не нашла поддержки у врачей того времени. Трагичны судьбы врачей, поддерживающих идею Х. Дэви.
 • Много лет спустя зубной врач Г. Уэллс присутствовал в цирке на демонстрации действия “веселящего газа”. Ярмарочный фокусник дал ему подышать закисью азота, а дантист удалил у него больной зуб. • Г. Уэллс воскликнул: “Начинается эпоха расцвета зубоврачебного дела”. Он провел 15 наркозов при удалении зубов. Правда, на развитие зубоврачевания закись азота существенного влияния не оказала, зато применение этого обезболивающего средства вышло далеко за пределы зубоврачебной практики.
• Много лет спустя зубной врач Г. Уэллс присутствовал в цирке на демонстрации действия “веселящего газа”. Ярмарочный фокусник дал ему подышать закисью азота, а дантист удалил у него больной зуб. • Г. Уэллс воскликнул: “Начинается эпоха расцвета зубоврачебного дела”. Он провел 15 наркозов при удалении зубов. Правда, на развитие зубоврачевания закись азота существенного влияния не оказала, зато применение этого обезболивающего средства вышло далеко за пределы зубоврачебной практики.
 • Г. Уэллс пытался привлечь внимание к новому средству. Он обратился к известному бостонскому хирургу Уоррену с предложением провести экстракцию зуба в присутствии врачей и студентов. Демонстрация прошла неудачно: веселящий газ пошел в аудиторию, больной кричал от боли, а присутствующие бурно веселились, опьяненные парами закиси азота. Г. Уэллс покончил жизнь самоубийством за несколько дней до того, как медицинское общество в Париже признало за ним честь открытия анестезирующего вещества. В Гарварде после его смерти был воздвигнут памятник с надписью: “Гораций Уэллс, который открыл анестезию”.
• Г. Уэллс пытался привлечь внимание к новому средству. Он обратился к известному бостонскому хирургу Уоррену с предложением провести экстракцию зуба в присутствии врачей и студентов. Демонстрация прошла неудачно: веселящий газ пошел в аудиторию, больной кричал от боли, а присутствующие бурно веселились, опьяненные парами закиси азота. Г. Уэллс покончил жизнь самоубийством за несколько дней до того, как медицинское общество в Париже признало за ним честь открытия анестезирующего вещества. В Гарварде после его смерти был воздвигнут памятник с надписью: “Гораций Уэллс, который открыл анестезию”.
 16 октября 1846 года – начало современной анестезиологии • В этот день в Бостонской больнице (США) больному профессор Гарвардского университета Джон Уоррен удалил опухоль подчелюстной области. Наркотизировал больного эфиром дантист Уильям Мортон, который присутствовал на публичной демонстрации Уэллса. Операция прошла успешно, в полной тишине, без обычных душераздирающих криков.
16 октября 1846 года – начало современной анестезиологии • В этот день в Бостонской больнице (США) больному профессор Гарвардского университета Джон Уоррен удалил опухоль подчелюстной области. Наркотизировал больного эфиром дантист Уильям Мортон, который присутствовал на публичной демонстрации Уэллса. Операция прошла успешно, в полной тишине, без обычных душераздирающих криков.
 Первая операция под наркозом. Фрагмент картины Р. Хинкли. Massachusetts General Hospital. Boston. USA
Первая операция под наркозом. Фрагмент картины Р. Хинкли. Massachusetts General Hospital. Boston. USA
 • Как только эфирный наркоз был признан ведущим открытием, началась тяжба за его приоритет, продолжавшаяся в течение 20 лет и приведшая заинтересованных людей к гибели и разорению. Г. Уэллс покончил жизнь самоубийством, профессор химии У. Джексон оказался в доме для умалишенных, а честолюбивый У. Мортон, истративший все свое состояние на борьбу за приоритет и запатентовавший эфир как обезболивающее средство, в 49 лет стал нищим.
• Как только эфирный наркоз был признан ведущим открытием, началась тяжба за его приоритет, продолжавшаяся в течение 20 лет и приведшая заинтересованных людей к гибели и разорению. Г. Уэллс покончил жизнь самоубийством, профессор химии У. Джексон оказался в доме для умалишенных, а честолюбивый У. Мортон, истративший все свое состояние на борьбу за приоритет и запатентовавший эфир как обезболивающее средство, в 49 лет стал нищим.
 • Почти одновременно с эфиром был открыт хлороформ. Его анестезирующие свойства открыл врач–акушер Дж. Симпсон. Однажды, надышавшись паров хлороформа в лаборатории, он вместе с помощником неожиданно оказался на полу. Симпсон не растерялся: прийдя в себя, он радостно сообщил, что нашел средство для обезболивания родов. О своем открытии Симпсон сообщил врачебному обществу Эдинбурга, а первая публикация о применении хлороформного наркоза появилась 18 ноября 1847 года.
• Почти одновременно с эфиром был открыт хлороформ. Его анестезирующие свойства открыл врач–акушер Дж. Симпсон. Однажды, надышавшись паров хлороформа в лаборатории, он вместе с помощником неожиданно оказался на полу. Симпсон не растерялся: прийдя в себя, он радостно сообщил, что нашел средство для обезболивания родов. О своем открытии Симпсон сообщил врачебному обществу Эдинбурга, а первая публикация о применении хлороформного наркоза появилась 18 ноября 1847 года.
 • Как уже было сказано, официальной датой рождения общего обезболивания считается 16 октября 1846 года. Каково же было удивление ученых–исследователей, когда в двух источниках они обнаружили указание на то, что в газете “Русский инвалид” в 1844 году была опубликована статья Я. А. Чистовича • “Об ампутации бедра при посредстве серного эфира”.
• Как уже было сказано, официальной датой рождения общего обезболивания считается 16 октября 1846 года. Каково же было удивление ученых–исследователей, когда в двух источниках они обнаружили указание на то, что в газете “Русский инвалид” в 1844 году была опубликована статья Я. А. Чистовича • “Об ампутации бедра при посредстве серного эфира”.
 • Ф. И. Иноземцев, провел первую в России анестезию эфиром 7 февраля 1847 года, т. е. меньше чем через четыре месяца после успешной демонстрации Мортона. Ровно через четыре месяца после Мортона, 16 и 18 февраля, великий русский хирург Н. И. Пирогов провел в Петербурге в Обуховской больнице и в Первом Военно–сухопутном госпитале две операции под эфирным наркозом. И наконец, уже широко известно, что 3 марта 1897 года Я. Н. Чистович наркотизировал в условиях бригадного лазарета – фактически в полевых условиях – больного, которому хирург произвел ампутацию бедра.
• Ф. И. Иноземцев, провел первую в России анестезию эфиром 7 февраля 1847 года, т. е. меньше чем через четыре месяца после успешной демонстрации Мортона. Ровно через четыре месяца после Мортона, 16 и 18 февраля, великий русский хирург Н. И. Пирогов провел в Петербурге в Обуховской больнице и в Первом Военно–сухопутном госпитале две операции под эфирным наркозом. И наконец, уже широко известно, что 3 марта 1897 года Я. Н. Чистович наркотизировал в условиях бригадного лазарета – фактически в полевых условиях – больного, которому хирург произвел ампутацию бедра.
 • Н. И. Пирогов применил наркоз на поле боя. Это произошло в 1847 году, когда он лично за короткий срок провел 400 операций под эфирным и 300 под хлороформным наркозом. Н. И. Пирогов оперировал раненых в присутствии других, чтобы вызвать доверие к хирургической помощи с обезболиванием. Подводя итог своему опыту, он утверждал: “Россия, опередив Европу, показывает всему просвещенному миру не только возможность в применении, но и неоспоримо благодетельное действие эфирования над ранеными на поле самой битвы. Мы надеемся, что отныне эфирный прибор будет составлять, точно также, как и хирургический нож, необходимую принадлежнось каждого врача во время его действия на бранном поле. . . ”
• Н. И. Пирогов применил наркоз на поле боя. Это произошло в 1847 году, когда он лично за короткий срок провел 400 операций под эфирным и 300 под хлороформным наркозом. Н. И. Пирогов оперировал раненых в присутствии других, чтобы вызвать доверие к хирургической помощи с обезболиванием. Подводя итог своему опыту, он утверждал: “Россия, опередив Европу, показывает всему просвещенному миру не только возможность в применении, но и неоспоримо благодетельное действие эфирования над ранеными на поле самой битвы. Мы надеемся, что отныне эфирный прибор будет составлять, точно также, как и хирургический нож, необходимую принадлежнось каждого врача во время его действия на бранном поле. . . ”
 • В 1847 году – на пять лет раньше, чем это было сделано на Западе, он в эксперименте применил наркоз через разрез в трахее. Только спустя 30 лет была создана специальная трубка, которую впервые ввели в трахею больному, т. е. осуществили эндотрахеальный наркоз. В дальнейшем этот метод получил широкое распространение.
• В 1847 году – на пять лет раньше, чем это было сделано на Западе, он в эксперименте применил наркоз через разрез в трахее. Только спустя 30 лет была создана специальная трубка, которую впервые ввели в трахею больному, т. е. осуществили эндотрахеальный наркоз. В дальнейшем этот метод получил широкое распространение.
 • Средства для проведения наркоза вызывают характерные изменения во всех органах и системах. • В период насыщения организма наркотическим средством отмечается определенная закономерность (стадийность) в изменении сознания, дыхания, кровообращения. • В связи с этим выделяют определенные стадии, характеризующие глубину наркоза. Особенно отчетливо стадии проявляются при эфирном наркозе. В 1920 году Гведел разделил наркоз на четыре стадии.
• Средства для проведения наркоза вызывают характерные изменения во всех органах и системах. • В период насыщения организма наркотическим средством отмечается определенная закономерность (стадийность) в изменении сознания, дыхания, кровообращения. • В связи с этим выделяют определенные стадии, характеризующие глубину наркоза. Особенно отчетливо стадии проявляются при эфирном наркозе. В 1920 году Гведел разделил наркоз на четыре стадии.
 Стадии эфирного наркоза • I - аналгезия, • II - возбуждение, • III - хирургическая стадия, подразделяющаяся на 4 уровня, • и IV- пробуждение.
Стадии эфирного наркоза • I - аналгезия, • II - возбуждение, • III - хирургическая стадия, подразделяющаяся на 4 уровня, • и IV- пробуждение.
 Стадия аналгезии (I). • Больной в сознании, но заторможен, дремлет, на вопросы отвечает односложно. Отсутствует поверхностная болевая чувствительность, но тактильная и тепловая чувствительность сохранена. В этот период возможно выполнение кратковременных вмешательств (вскрытие флегмон, гнойников, диагностические исследования). Стадия кратковременная, длится 3 -4 мин.
Стадия аналгезии (I). • Больной в сознании, но заторможен, дремлет, на вопросы отвечает односложно. Отсутствует поверхностная болевая чувствительность, но тактильная и тепловая чувствительность сохранена. В этот период возможно выполнение кратковременных вмешательств (вскрытие флегмон, гнойников, диагностические исследования). Стадия кратковременная, длится 3 -4 мин.
 Стадия возбуждения (II). • В этой стадии происходит торможение центров коры большого мозга, в то время как подкорковые центры находятся в состоянии возбуждения: сознание отсутствует, выражено двигательное и речевое возбуждение. Больные кричат, пытаются встать с операционного стола. Кожные покровы гиперемированы, пульс частый, артериальное давление повышено. Зрачок широкий, но реагирует на свет, отмечается слезотечение, длится 7 -15 мин.
Стадия возбуждения (II). • В этой стадии происходит торможение центров коры большого мозга, в то время как подкорковые центры находятся в состоянии возбуждения: сознание отсутствует, выражено двигательное и речевое возбуждение. Больные кричат, пытаются встать с операционного стола. Кожные покровы гиперемированы, пульс частый, артериальное давление повышено. Зрачок широкий, но реагирует на свет, отмечается слезотечение, длится 7 -15 мин.
 Хирургическая стадия (III). • В зависимости от глубины наркоза различают 4 уровня III стадии наркоза. • Первый уровень(III, 1): больной спокоен, дыхание ровное, артериальное давление и пульс достигают исходных величии. Зрачок начинает сужаться, реакция на свет сохранена. Отмечается плавное движение глазных яблок, эксцентричное их расположение. Сохраняются роговичный и глоточно -гортанный рефлексы. Мышечный тонус сохранен, поэтому проведение полостных операций затруднено
Хирургическая стадия (III). • В зависимости от глубины наркоза различают 4 уровня III стадии наркоза. • Первый уровень(III, 1): больной спокоен, дыхание ровное, артериальное давление и пульс достигают исходных величии. Зрачок начинает сужаться, реакция на свет сохранена. Отмечается плавное движение глазных яблок, эксцентричное их расположение. Сохраняются роговичный и глоточно -гортанный рефлексы. Мышечный тонус сохранен, поэтому проведение полостных операций затруднено
 • Второй уровень (III, 2): движение глазных яблок прекращается, они располагаются в центральном положении. Зрачки начинают постепенно расширяться, реакция зрачка на свет ослабевает. Роговичный и глоточно-гортанный рефлексы ослабевают и к концу второго уровня исчезают. Дыхание спокойное, ровное. Артериальное давление и пульс нормальные. Начинается понижение мышечного тонуса, что позволяет осуществлять брюшно-полостные операции.
• Второй уровень (III, 2): движение глазных яблок прекращается, они располагаются в центральном положении. Зрачки начинают постепенно расширяться, реакция зрачка на свет ослабевает. Роговичный и глоточно-гортанный рефлексы ослабевают и к концу второго уровня исчезают. Дыхание спокойное, ровное. Артериальное давление и пульс нормальные. Начинается понижение мышечного тонуса, что позволяет осуществлять брюшно-полостные операции.
 • Третий уровень (III, 3) - это уровень глубокого наркоза. Зрачки расширены, реагируют только на сильный световой раздражитель, роговичный рефлекс отсутствует. В этот период наступает полное расслабление скелетных мышц, включая межреберные. Дыхание становится поверхностным, диафрагмальным. В результате расслабления мышц нижней челюсти последняя может отвисать, в таких случаях корень языка западает и закрывает вход в гортань, что приводит к остановке дыхания.
• Третий уровень (III, 3) - это уровень глубокого наркоза. Зрачки расширены, реагируют только на сильный световой раздражитель, роговичный рефлекс отсутствует. В этот период наступает полное расслабление скелетных мышц, включая межреберные. Дыхание становится поверхностным, диафрагмальным. В результате расслабления мышц нижней челюсти последняя может отвисать, в таких случаях корень языка западает и закрывает вход в гортань, что приводит к остановке дыхания.
 • Четвертый уровень (III, 4): максимальное расширение зрачка без реакции его на свет, роговица тусклая, сухая. Дыхание поверхностное, осуществляется за счет движений диафрагмы вследствие наступившего паралича межреберных мышц. Пульс нитевидный, частый, артериальное давление низкое или совсем не определяется. Углублять наркоз до четвертого уровня опасно для жизни больного, так как может наступить остановка дыхания и кровообращения.
• Четвертый уровень (III, 4): максимальное расширение зрачка без реакции его на свет, роговица тусклая, сухая. Дыхание поверхностное, осуществляется за счет движений диафрагмы вследствие наступившего паралича межреберных мышц. Пульс нитевидный, частый, артериальное давление низкое или совсем не определяется. Углублять наркоз до четвертого уровня опасно для жизни больного, так как может наступить остановка дыхания и кровообращения.
 • Агональная стадия (IV): является следствием чрезмерного углубления наркоза и может привести к необратимым изменениям в клетках ЦНС, если ее длительность превышает 3 – 5 минут. Зрачки предельно расширены, без реакции на свет. Роговичный рефлекс отсутствует, роговица сухая и тусклая. Легочная вентиляция резко снижена, дыхание поверхностное, диафрагмальное. Скелетная мускулатура парализована. Артериальное давление резко падает. Пульс частый и слабый, нередко совсем не определяется.
• Агональная стадия (IV): является следствием чрезмерного углубления наркоза и может привести к необратимым изменениям в клетках ЦНС, если ее длительность превышает 3 – 5 минут. Зрачки предельно расширены, без реакции на свет. Роговичный рефлекс отсутствует, роговица сухая и тусклая. Легочная вентиляция резко снижена, дыхание поверхностное, диафрагмальное. Скелетная мускулатура парализована. Артериальное давление резко падает. Пульс частый и слабый, нередко совсем не определяется.
 Этапы анестезии • • Премедикация Индукция (вводный наркоз) Миорелаксация Интубация Основная(интраоперационная) анестезия Выведение из наркоза Посленаркозный период
Этапы анестезии • • Премедикация Индукция (вводный наркоз) Миорелаксация Интубация Основная(интраоперационная) анестезия Выведение из наркоза Посленаркозный период
 Премедикация предварительная, предоперационная медикацияэто препарат или комбинация препаратов, которые вводятся пациентам перед проведением оперативного вмешательства • Профилактическая • Физическая • Истинная • Лечебная • Психологическая • Медикаментозная
Премедикация предварительная, предоперационная медикацияэто препарат или комбинация препаратов, которые вводятся пациентам перед проведением оперативного вмешательства • Профилактическая • Физическая • Истинная • Лечебная • Психологическая • Медикаментозная
 • Цели премедикации зависят от общего состояния и эмоционального статуса пациента, характера операции, предполагаемой методики анестезии. • Главная цель – уменьшение тревоги.
• Цели премедикации зависят от общего состояния и эмоционального статуса пациента, характера операции, предполагаемой методики анестезии. • Главная цель – уменьшение тревоги.
 Задачи премедикации • Создание седативного эффекта • Торможение нежелательных рефлекторных реакций • Уменьшение секреции слизистых оболочек ротовой полости и дыхательных путей • Снижение риска развития регургитации желудочного содержимого • Аналгезия и потенцирующий эффект • Частичное предотвращение высвобождения гистамина
Задачи премедикации • Создание седативного эффекта • Торможение нежелательных рефлекторных реакций • Уменьшение секреции слизистых оболочек ротовой полости и дыхательных путей • Снижение риска развития регургитации желудочного содержимого • Аналгезия и потенцирующий эффект • Частичное предотвращение высвобождения гистамина
 Пути и методы введения • Перорально накануне операции иили рано утром натощак • Внутримышечно за 30 минут до начала операции • Внутривенно непосркдственно на операционном столе
Пути и методы введения • Перорально накануне операции иили рано утром натощак • Внутримышечно за 30 минут до начала операции • Внутривенно непосркдственно на операционном столе
 Вводный наркоз (индукция) • Индукция – период от начала анестезии до достижения хирургической стадии • Задачи: • «Гладкое» введение в наркоз • Обеспечение амнезии и аналгезии на момент интубации трахеи • Потенцирование основной анестезии
Вводный наркоз (индукция) • Индукция – период от начала анестезии до достижения хирургической стадии • Задачи: • «Гладкое» введение в наркоз • Обеспечение амнезии и аналгезии на момент интубации трахеи • Потенцирование основной анестезии
 Пути и методы введения • Внутримышечный (бензодиазепины, барбитураты) • Внутривенный (барбитураты, кетамин, диприван, бензодиазепины, аналгетики) • Ингаляционный (фторотан, изофлюран, севофлюран, закись азота) • Ректальный (мидазолам, оксибутират Na
Пути и методы введения • Внутримышечный (бензодиазепины, барбитураты) • Внутривенный (барбитураты, кетамин, диприван, бензодиазепины, аналгетики) • Ингаляционный (фторотан, изофлюран, севофлюран, закись азота) • Ректальный (мидазолам, оксибутират Na
 Основная анестезия • Главная цель – обеспечить безопасность и комфорт больного во время операции • Анестезиолог отвечает за все «нехирургические» аспекты состояния больного в периоперационном периоде
Основная анестезия • Главная цель – обеспечить безопасность и комфорт больного во время операции • Анестезиолог отвечает за все «нехирургические» аспекты состояния больного в периоперационном периоде
 Эффекты операционного стресса • • • Психоэмоциональное напряжение; Операционная травма (боль); Рефлекторные реакции с органов; Кровопотеря; Нарушение функции органа на этапе операции;
Эффекты операционного стресса • • • Психоэмоциональное напряжение; Операционная травма (боль); Рефлекторные реакции с органов; Кровопотеря; Нарушение функции органа на этапе операции;
 Реакции организма при стрессе • Миокард: расширение коронарных сосудов, увеличение потребности в кислороде, положительный инотропный эффект; • Сосуды: повышение тонуса сосудов; • Легкие: учащение дыхания; повышение тонуса сосудов приводит у повышению давления в малом круге кровообращения и увеличению А-В шунтов; • Желудок: усиление секреции; • Метаболизм: гипергликемия, липолиз, катаболизм белка; • Электролиты: выход калия из клетки, натрия - в клетку; • Почки: снижение объемного кровотока и клубочковой фильтрации.
Реакции организма при стрессе • Миокард: расширение коронарных сосудов, увеличение потребности в кислороде, положительный инотропный эффект; • Сосуды: повышение тонуса сосудов; • Легкие: учащение дыхания; повышение тонуса сосудов приводит у повышению давления в малом круге кровообращения и увеличению А-В шунтов; • Желудок: усиление секреции; • Метаболизм: гипергликемия, липолиз, катаболизм белка; • Электролиты: выход калия из клетки, натрия - в клетку; • Почки: снижение объемного кровотока и клубочковой фильтрации.
 Основные компоненты анестезиологической защиты • • • Выключение сознания Аналгезия Нейровегетативная блокада Миоплегия Седация Поддержание проходимости дыхательных путей, ИВЛ.
Основные компоненты анестезиологической защиты • • • Выключение сознания Аналгезия Нейровегетативная блокада Миоплегия Седация Поддержание проходимости дыхательных путей, ИВЛ.
 Виды анестезии • Ингаляционная • Неингаляционная • Местная (включая блокады периферических нервов • Регионарная (спинномозговая, эпидуральная и каудальная)
Виды анестезии • Ингаляционная • Неингаляционная • Местная (включая блокады периферических нервов • Регионарная (спинномозговая, эпидуральная и каудальная)
 Современные схемы анестезиологической защиты пациента от хирургической агрессии
Современные схемы анестезиологической защиты пациента от хирургической агрессии
 Нейролептаналгезия - это определенное состояние человека, вызываемое введением нейролептика и анальгетика. В классическом понимании фентанила и дегидробензперидола. Варианты НЛА: - НЛА с использованием фентанила, дроперидола, закиси азота, миорелаксантов, ИВЛ; - НЛА, как вспомогательный способ при ингаляционной общей анестезии, с использованием одного из ингаляционных анестетиков, закиси азота, миорелаксантов, ИВЛ; - НЛА в сочетании с местной анестезией при сохраненном спонтанном дыхании.
Нейролептаналгезия - это определенное состояние человека, вызываемое введением нейролептика и анальгетика. В классическом понимании фентанила и дегидробензперидола. Варианты НЛА: - НЛА с использованием фентанила, дроперидола, закиси азота, миорелаксантов, ИВЛ; - НЛА, как вспомогательный способ при ингаляционной общей анестезии, с использованием одного из ингаляционных анестетиков, закиси азота, миорелаксантов, ИВЛ; - НЛА в сочетании с местной анестезией при сохраненном спонтанном дыхании.
 Классическая методика НЛА Индукция: Фентанил 0, 005 мг/кг в/в Дроперидол 0, 25 - 0, 5 мг/кг в/в, в/м N 2 O/О 2=2/1 Поддержание анестезии: дробное введение препаратов Фентанил 0, 05 - 0, 1 мг Дроперидол 2, 5 - 5 мг каждые 15 - 30 минут. Миоплегия: Ардуан, тракриум N 2 O/О 2=2/1 ИВЛ
Классическая методика НЛА Индукция: Фентанил 0, 005 мг/кг в/в Дроперидол 0, 25 - 0, 5 мг/кг в/в, в/м N 2 O/О 2=2/1 Поддержание анестезии: дробное введение препаратов Фентанил 0, 05 - 0, 1 мг Дроперидол 2, 5 - 5 мг каждые 15 - 30 минут. Миоплегия: Ардуан, тракриум N 2 O/О 2=2/1 ИВЛ
 НЛА + местная анестезия Премедикация: Диазепам 10 мг Фентанил 0, 1 мг Дроперидол 2, 5 - 5 мг Атропин 0, 5 мг Местная анестезия Перед разрезом: Фентанил 0, 0025 мг и каждые 10 минут Дроперидол 2, 5 - 5 мг и каждые 30 - 40 минут Последнее введение фентанила за 30 минут до окончания операции
НЛА + местная анестезия Премедикация: Диазепам 10 мг Фентанил 0, 1 мг Дроперидол 2, 5 - 5 мг Атропин 0, 5 мг Местная анестезия Перед разрезом: Фентанил 0, 0025 мг и каждые 10 минут Дроперидол 2, 5 - 5 мг и каждые 30 - 40 минут Последнее введение фентанила за 30 минут до окончания операции
 Показания и осложнения Показания: • Ослабленные больные с высокой степенью риска и необходимостью проведения продленной ИВЛ; • Почечная недостаточность; • Печеночная недостаточность; • Эндокринная патология.
Показания и осложнения Показания: • Ослабленные больные с высокой степенью риска и необходимостью проведения продленной ИВЛ; • Почечная недостаточность; • Печеночная недостаточность; • Эндокринная патология.
 Осложнения: • Мышечная ригидность; • Угнетение дыхания, апноэ; • Гипотония; • Остановка сердца; • Экстрапирамидная симптоматика в виде судорог, двигательного возбуждения; • Дрожь с ознобом.
Осложнения: • Мышечная ригидность; • Угнетение дыхания, апноэ; • Гипотония; • Остановка сердца; • Экстрапирамидная симптоматика в виде судорог, двигательного возбуждения; • Дрожь с ознобом.
 Атаралгезия - общая анестезия, в основе которой лежит состояние атараксии и аналгезии с помощью транквилизаторов и анальгетиков.
Атаралгезия - общая анестезия, в основе которой лежит состояние атараксии и аналгезии с помощью транквилизаторов и анальгетиков.
 Методика атаралгезии Премедикация: Диазепам 10 мг в/м Дипидолор 15 мг Атропин 5 мг Индукция: Диазепам 10 - 20 мг в/в Дипидолор 15 мг в/в N 2 O/О 2=2/1 Миоплегия: Сукцинилхолин или тракриум Поддержание анестезии: Дипидолор 5 - 7, 5 мг каждые 30 - 50 минут Диазепам 5 - 10 мг каждые 1, 5 часа Последняя инъекция диазепама за 1 час, дипидолора за 30 минут до конца операции ИВЛ, N 2 O/О 2=2/1, миоплегия: ардуан, тракриум
Методика атаралгезии Премедикация: Диазепам 10 мг в/м Дипидолор 15 мг Атропин 5 мг Индукция: Диазепам 10 - 20 мг в/в Дипидолор 15 мг в/в N 2 O/О 2=2/1 Миоплегия: Сукцинилхолин или тракриум Поддержание анестезии: Дипидолор 5 - 7, 5 мг каждые 30 - 50 минут Диазепам 5 - 10 мг каждые 1, 5 часа Последняя инъекция диазепама за 1 час, дипидолора за 30 минут до конца операции ИВЛ, N 2 O/О 2=2/1, миоплегия: ардуан, тракриум
 Центральная аналгезия - вариант многокомпонентного общего обезболивания, при котором основные защитные эффекты (аналгезия, гипорефлексия, нейровегетативная блокада) достигается в результате избирательного антиноцицептивного действия больших доз анальгетиков (морфин, фентанил, промедол, дипидолор и др. ). Остальные компоненты: релаксация, выключение сознания, поддержание газообмена и кровообращения воспроизводятся с помощью специальных средств и методов.
Центральная аналгезия - вариант многокомпонентного общего обезболивания, при котором основные защитные эффекты (аналгезия, гипорефлексия, нейровегетативная блокада) достигается в результате избирательного антиноцицептивного действия больших доз анальгетиков (морфин, фентанил, промедол, дипидолор и др. ). Остальные компоненты: релаксация, выключение сознания, поддержание газообмена и кровообращения воспроизводятся с помощью специальных средств и методов.
 Центральная аналгезия морфином Премедикация: Диазепам 0, 1 - 0, 15 мг/кг в/в медленно Индукция: Морфин 0, 1 мг/кг/мин в/в капельно (5 - 7 капель в минуту) До интубации вводят 1/4 - 1/5 часть общей дозы До разреза 1/2 - 2/3 общей дозы (1, 5 - 2, 0 мг/кг) Оставшееся количество вводят в течение 1 - 2 часов. Операционная аналгезия - 3 - 4 часа. Послеоперационная аналгезия - 8 - 12 часов. Обязательно - продленная ИВЛ до 12 часов
Центральная аналгезия морфином Премедикация: Диазепам 0, 1 - 0, 15 мг/кг в/в медленно Индукция: Морфин 0, 1 мг/кг/мин в/в капельно (5 - 7 капель в минуту) До интубации вводят 1/4 - 1/5 часть общей дозы До разреза 1/2 - 2/3 общей дозы (1, 5 - 2, 0 мг/кг) Оставшееся количество вводят в течение 1 - 2 часов. Операционная аналгезия - 3 - 4 часа. Послеоперационная аналгезия - 8 - 12 часов. Обязательно - продленная ИВЛ до 12 часов
 Преимущества: • Широта терапевтического действия; • Глубокий обезболивающий эффект; • Мягкое стимулирующее действие на сократительную функцию миокарда; • Меньшее влияние на механизмы регуляции гомеостаза; • Отсутствие гистотоксического действия; • Отсутствие вредного влияния на мед. персонал
Преимущества: • Широта терапевтического действия; • Глубокий обезболивающий эффект; • Мягкое стимулирующее действие на сократительную функцию миокарда; • Меньшее влияние на механизмы регуляции гомеостаза; • Отсутствие гистотоксического действия; • Отсутствие вредного влияния на мед. персонал
 Недостатки: • Длительная депрессия дыхания (промедол 1 -3 часа, морфин 4 -10 часов); • Замедленное восстановление мышечной активности; • Необходимость интенсивного наблюдения в послеоперационном периоде; • Необходимость ИВЛ до самостоятельного контроля акта дыхания.
Недостатки: • Длительная депрессия дыхания (промедол 1 -3 часа, морфин 4 -10 часов); • Замедленное восстановление мышечной активности; • Необходимость интенсивного наблюдения в послеоперационном периоде; • Необходимость ИВЛ до самостоятельного контроля акта дыхания.
 Показания • Обширные длительные оперативные вмешательства; • Оперативные вмешательства с искусственным кровообращением или гипотермией; • Оперативные вмешательства у пациентов с сопутствующей патологией сердечнососудистой системы; • При операциях аорто-коронарного шунтирования, при коррекции сложных врожденных пороков сердца.
Показания • Обширные длительные оперативные вмешательства; • Оперативные вмешательства с искусственным кровообращением или гипотермией; • Оперативные вмешательства у пациентов с сопутствующей патологией сердечнососудистой системы; • При операциях аорто-коронарного шунтирования, при коррекции сложных врожденных пороков сердца.
 Схема анестезиологической защиты на основе оксибутирата натрия Премедикация стандартная Индукция: ГОМК 2 гр Тиопентал Na 4 - 6 мг/кг 1 вариант. Поддержание анестезии: ГОМК 100 - 120 мг/кг Фентанил 0, 01 мг каждые 15 - 20 минут ИВЛ, миоплегия. 2 вариант. ГОМК 40 - 60 мг/кг Тиопентал Na 4 - 6 мг/кг
Схема анестезиологической защиты на основе оксибутирата натрия Премедикация стандартная Индукция: ГОМК 2 гр Тиопентал Na 4 - 6 мг/кг 1 вариант. Поддержание анестезии: ГОМК 100 - 120 мг/кг Фентанил 0, 01 мг каждые 15 - 20 минут ИВЛ, миоплегия. 2 вариант. ГОМК 40 - 60 мг/кг Тиопентал Na 4 - 6 мг/кг
 Схема анестезиологической защиты на основе кетамина Премедикация стандартная Индукция: Диазепам 10 мг Кетамин 2 мг/кг в/в; 4 - 6 мг/кг в/м Поддержание анестезии: Кетамин 0, 5 мг/кг в/в каждые 10 - 15 минут; 3 мг/кг в/м каждые 20 минут 2, - 2, 5 мг/кг/ч в/в капельно Диазепам
Схема анестезиологической защиты на основе кетамина Премедикация стандартная Индукция: Диазепам 10 мг Кетамин 2 мг/кг в/в; 4 - 6 мг/кг в/м Поддержание анестезии: Кетамин 0, 5 мг/кг в/в каждые 10 - 15 минут; 3 мг/кг в/м каждые 20 минут 2, - 2, 5 мг/кг/ч в/в капельно Диазепам
 Стандартный вариант анестезиологической защиты Премедикация Индукция: Тиопентал Na 400 - 600 мг или Диприван 200 мг, Фентанил 0, 1 мг Поддержание анестезии: ингалационный анестетик, наркотический анальгетик Миоплегия ИВЛ
Стандартный вариант анестезиологической защиты Премедикация Индукция: Тиопентал Na 400 - 600 мг или Диприван 200 мг, Фентанил 0, 1 мг Поддержание анестезии: ингалационный анестетик, наркотический анальгетик Миоплегия ИВЛ
 Схемы анестезиологической защиты на основе дипривана Премедикация стандартная 1 вариант. Индукция: Диприван 2 - 2, 5 мг/кг в/в Пациентам старше 60 лет - 20 мг каждые 10 сек. Фентанил 0, 1 мг Поддержание анестезии: Диприван 0, 07 мг/кг/мин каждые 6 - 8 минут Фентанил 0, 015 мкг/кг Миоплегия, ИВЛ.
Схемы анестезиологической защиты на основе дипривана Премедикация стандартная 1 вариант. Индукция: Диприван 2 - 2, 5 мг/кг в/в Пациентам старше 60 лет - 20 мг каждые 10 сек. Фентанил 0, 1 мг Поддержание анестезии: Диприван 0, 07 мг/кг/мин каждые 6 - 8 минут Фентанил 0, 015 мкг/кг Миоплегия, ИВЛ.
 2 вариант. Индукция: Диприван 2 мг/кг в/в капельно Фентанил 0, 1 мг bolus Поддержание анестезии: Инфузия дипривана со скоростью 3 12 мг/кг/ч (0, 06 мг/кг/мин) Фентанил 0, 07 мкг/кг/мин bolus Миоплегия, ИВЛ. 3 вариант. Индукция: кетамин 0, 5 мг/кг bolus Диприван 1, 8 мг/кг в/в капельно Фентанил 0, 1 мг bolus Поддержание анестезии: Инфузия дипривана со скоростью 3 12 мг/кг/ч (0, 06 мг/кг/мин) Фентанил 0, 07 мкг/кг/мин bolus Миоплегия, ИВЛ.
2 вариант. Индукция: Диприван 2 мг/кг в/в капельно Фентанил 0, 1 мг bolus Поддержание анестезии: Инфузия дипривана со скоростью 3 12 мг/кг/ч (0, 06 мг/кг/мин) Фентанил 0, 07 мкг/кг/мин bolus Миоплегия, ИВЛ. 3 вариант. Индукция: кетамин 0, 5 мг/кг bolus Диприван 1, 8 мг/кг в/в капельно Фентанил 0, 1 мг bolus Поддержание анестезии: Инфузия дипривана со скоростью 3 12 мг/кг/ч (0, 06 мг/кг/мин) Фентанил 0, 07 мкг/кг/мин bolus Миоплегия, ИВЛ.
 4 вариант. Индукция: Диприван 10 - 12 мг/кг/ч в/в кап. Фентанил 0, 1 мг Поддержание анестезии: Диприван 6 мг/кг/ч Фентанил 0, 002 мг/кг каждые 20 мин. Диазепам 5 - 10 мг/ч Миоплегия, ИВЛ.
4 вариант. Индукция: Диприван 10 - 12 мг/кг/ч в/в кап. Фентанил 0, 1 мг Поддержание анестезии: Диприван 6 мг/кг/ч Фентанил 0, 002 мг/кг каждые 20 мин. Диазепам 5 - 10 мг/ч Миоплегия, ИВЛ.
 Схемы анестезиологической защиты на основе дормикума 1 вариант. Премедикация стандартная Индукция: Дормикум 15 - 30 мг Фентанил 0, 1 - 0, 2 мг Поддержание анестезии: Дормикум 0, 08 - 0, 1 мг/кг/ч Фентанил 0, 1 мг каждые 20 минут Миоплегия, ИВЛ.
Схемы анестезиологической защиты на основе дормикума 1 вариант. Премедикация стандартная Индукция: Дормикум 15 - 30 мг Фентанил 0, 1 - 0, 2 мг Поддержание анестезии: Дормикум 0, 08 - 0, 1 мг/кг/ч Фентанил 0, 1 мг каждые 20 минут Миоплегия, ИВЛ.
 2 вариант. Индукция: Дормикум 0, 2 мг/кг Фентанил 0, 0015 мг/кг Поддержание анестезии: Дормикум 0, 002 мг/кг в/в капельно Фентанил 0, 07 мкг/кг/мин в/в bolus Миоплегия, ИВЛ.
2 вариант. Индукция: Дормикум 0, 2 мг/кг Фентанил 0, 0015 мг/кг Поддержание анестезии: Дормикум 0, 002 мг/кг в/в капельно Фентанил 0, 07 мкг/кг/мин в/в bolus Миоплегия, ИВЛ.
 3 вариант. Индукция: Кетамин 2 мг/кг Дормикум 10 мг Фентанил 0, 1 мг Поддержание анестезии: Кетамин 2 - 2, 5 мг/кг/ч Дормикум 0, 03 - 0, 1 мг/кг/ч Фентанил 0, 07 мкг/кг/мин bolus Миоплегия, ИВЛ.
3 вариант. Индукция: Кетамин 2 мг/кг Дормикум 10 мг Фентанил 0, 1 мг Поддержание анестезии: Кетамин 2 - 2, 5 мг/кг/ч Дормикум 0, 03 - 0, 1 мг/кг/ч Фентанил 0, 07 мкг/кг/мин bolus Миоплегия, ИВЛ.
 Сравнительная характеристика мидазолама и пропофола
Сравнительная характеристика мидазолама и пропофола
 Схема анестезиологической защиты онкологических больных Премедикация в/м: Кетанов 30 мг Диазепам 10 мг Атропин 5 мг Индукция: Тиопентал Na, пропофол, кетамин Поддержание анестезии: Фентанил 0, 018 мг/кг/ч Кетамин 0, 85 мг/кг/ч Диазепам 0, 06 мг/кг/ч Контрикал 30 тыс. МЕ Миоплегия, ИВЛ.
Схема анестезиологической защиты онкологических больных Премедикация в/м: Кетанов 30 мг Диазепам 10 мг Атропин 5 мг Индукция: Тиопентал Na, пропофол, кетамин Поддержание анестезии: Фентанил 0, 018 мг/кг/ч Кетамин 0, 85 мг/кг/ч Диазепам 0, 06 мг/кг/ч Контрикал 30 тыс. МЕ Миоплегия, ИВЛ.
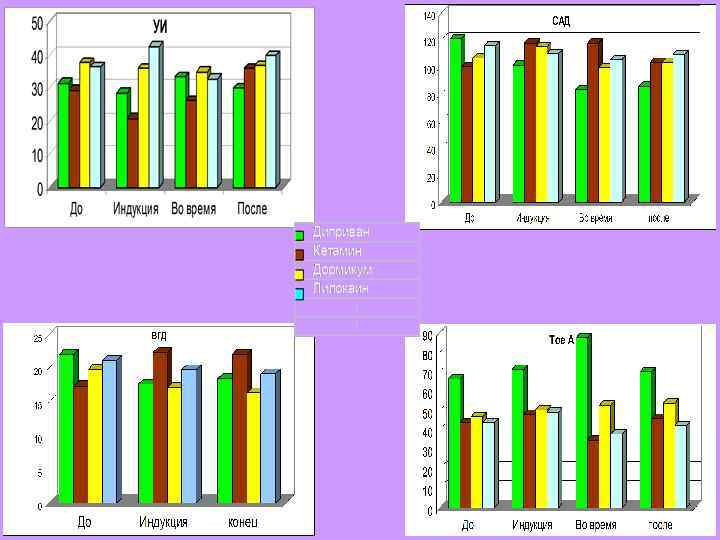
 4 Наиболее агрессивным методом анестезии при общехирургических операциях является нейролептаналгезия. В условиях НЛА полностью подавляется ауторегуляция мозгового кровообращения: устойчивое снижение церебральной перфузии при весьма незначительных проявлениях компенсаторных реакций со стороны микрососудов мозга.
4 Наиболее агрессивным методом анестезии при общехирургических операциях является нейролептаналгезия. В условиях НЛА полностью подавляется ауторегуляция мозгового кровообращения: устойчивое снижение церебральной перфузии при весьма незначительных проявлениях компенсаторных реакций со стороны микрососудов мозга.
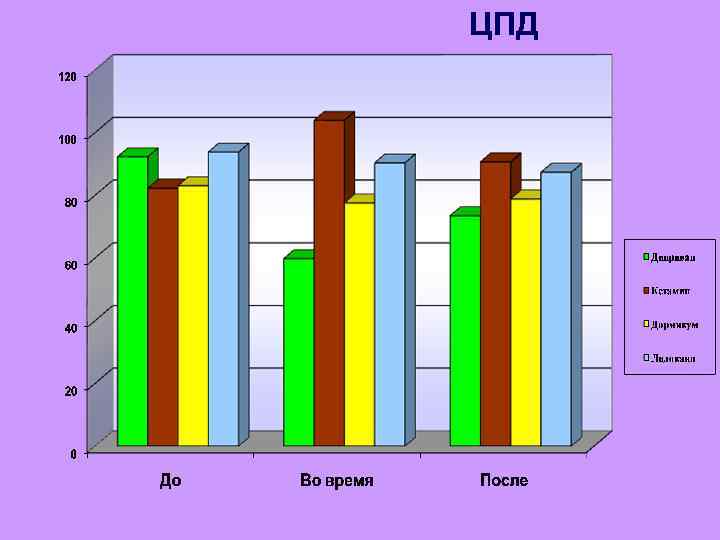 ЦПД
ЦПД
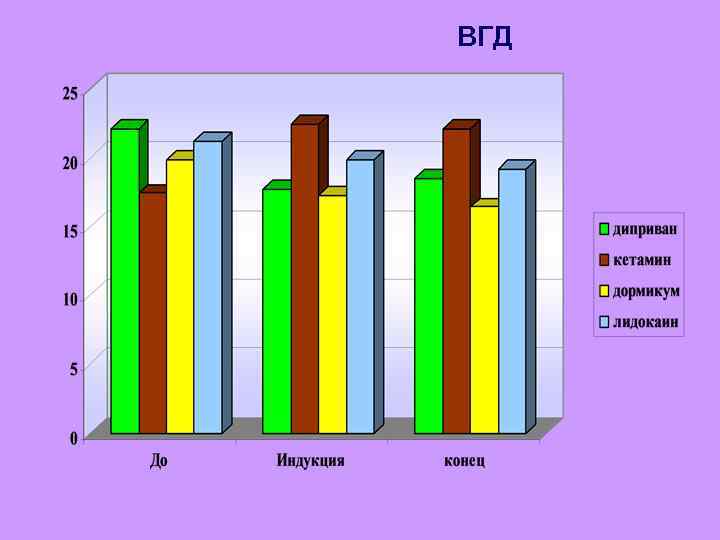 ВГД
ВГД
 Наиболее агрессивным методом в офтальмохирургии является анестезия на основе кетамина. На высоте максимального действия препарата следует ожидать существенного повышения церебрального перфузионного давления при пониженном сопротивлении пиальных сосудов мозга, что чревато реальной опасностью гиперперфузии. При использовании кетамина
Наиболее агрессивным методом в офтальмохирургии является анестезия на основе кетамина. На высоте максимального действия препарата следует ожидать существенного повышения церебрального перфузионного давления при пониженном сопротивлении пиальных сосудов мозга, что чревато реальной опасностью гиперперфузии. При использовании кетамина
 Анестезиологическое обеспечение на основе дормикума и дипривана у лиц пожилого и старческого возраста следует предпочесть любым другим вариантам внутривенной анестезии.
Анестезиологическое обеспечение на основе дормикума и дипривана у лиц пожилого и старческого возраста следует предпочесть любым другим вариантам внутривенной анестезии.
 ЗАКЛЮЧЕНИЕ Распределение методов анестезии по степени их агрессивности с точки зрения реакции системной и церебральной гемодинамики у лиц пожилого возраста: В ОБЩЕЙ ХИРУРГИИ – НЛА, -тиопентал натрия, -дормикум -диприван.
ЗАКЛЮЧЕНИЕ Распределение методов анестезии по степени их агрессивности с точки зрения реакции системной и церебральной гемодинамики у лиц пожилого возраста: В ОБЩЕЙ ХИРУРГИИ – НЛА, -тиопентал натрия, -дормикум -диприван.


