* Налдибекова Айзат ОМ/10 -042 -2

Процедура трахеотомии известна со времен Древнего Египта, т. е. почти три с половиной тысячи лет тому назад и является одной из древнейших хирургических операций. Операция по рассечению передней стенки трахеи и вскрытие дыхательного горла (горлосечение) называется трахеотомией. Но если после рассечения дыхательного горла слизистая оболочка вскрытого участка подшивается к краям кожного разреза или в просвет трахеи через трахеотомическое отверстие вводится канюля, то операция называется трахеостомией.
ПОКАЗАНИЯ: А. МЕХАНИЧЕСКАЯ АСФИКСИЯ: инородные тела дыхательных путей (при невозможности удалить их при прямой ларингоскопии и трахеобронхоскопии) нарушение проходимости дыхательных путей при ранениях и закрытых травмах гортани стенозы гортани: при инфекционных заболеваниях (дифтерия, грипп, коклюш), при неспецифических воспалительных заболеваниях (абсцедирующий ларингит, гортанная ангина, ложный круп), при злокачественных и доброкачественных опухолях (редко), при аллергическом отеке Б. ОСЛАБЛЕНИЕ ДЫХАНИЯ: необходимость проведения длительной искусственной вентиляции легких (при операциях на сердце, легких, при черепномозговых травмах, миастении и др. )
Кроме трахеотомии применяются: Тиреотомия – рассечение щитовидного хряща Коникотомия – рассечение щитоперстневидной связки Крикотомия - рассечение перстневидного хряща Виды трахеостомии по месту вскрытия (относительно перешейка ЩЖ): Верхняя – выше п. ЩЖ, рассекают 2 -3 кольца (1 -е нельзя, т. к. м. б. перихондрит с деформацией) Средняя – с пересечением п. ЩЖ, 3 -4 кольца Нижняя – ниже п. ЩЖ, 4 -5 кольца, чаще выполняют у детей из-за высокого расположения ЩЖ Виды трахеостомии по способу вскрытия трахеи: Продольная Поперечная – не больше ½ диаметра, т. к. можно повредить возвратные нервы Выкраивание лоскута по Бьерку Фенестрация

Взрослым производят верхнюю трахеотомию, детям нижнюю, так как у них щитовидная железа расположена выше. Среднюю трахеотомию производят крайне редко, если невозможно произвести верхнюю или нижнюю, например, при особом анатомическом варианте расположения щитовидной железы или при опухоли щитовидной железы. В экстренных случаях крикоконикотомия. должна быть выполнена

Противопоказания Абсолютное противопоказание – агональное состояние. Основными показаниями к трахеостомии являются: 1. Острый стеноз гортани • инородные тела • химические и термические ожоги • дифтерия , ложный круп , эпиглоттит • двусторонний паралич голосовых складок • опухоль 2. Нарушение дренажной функции трахеобронхиального дерева: • тяжелая ЧМТ, ОНМК, опухоль головного мозга • нарушение каркасности грудной клетки • кома с нарушением глоточного и кашлевого рефлексов • длительный астматический статус • массовые пневмонии 3. Некомпетентность нервно-мышечного аппарата дыхания: • бульбарная форма полиомиелита • полирадикулоневрит • повреждение спинного мозга в шейном отделе • нейроинфекции (столбняк, бутулизм, бешенство ) • тяжелая форма миастении •

Абсолютные показания - это ситуации острой дыхательной недостаточности , в которых только немедленное выполнение трахеостомии способно спасти жизнь больного. Это витальные показания, т. е. никакие другие мероприятия в данной ситуации помочь не могут. Относительные показания - это ситуации острой или хронической дыхательной недостаточности, в которых трахеостомия показана, но она может быть заменена временно или до излечения больного другими методами. При относительных показаниях задержка с наложением трахеостомы не грозит немедленной гибелью больного. экстренные - трахеостомия должна выполняться незамедлительно неотложные (срочные) - в течение ближайших суток плановые - в ближайшее время, не ограниченное текущими сутками. Экстренное относительное показание - это показание к незамедлительной трахеостомии, когда в данной конкретной обстановке невозможно иное решение (например, отсутствие специалиста, владеющего методом интубации трахеи).
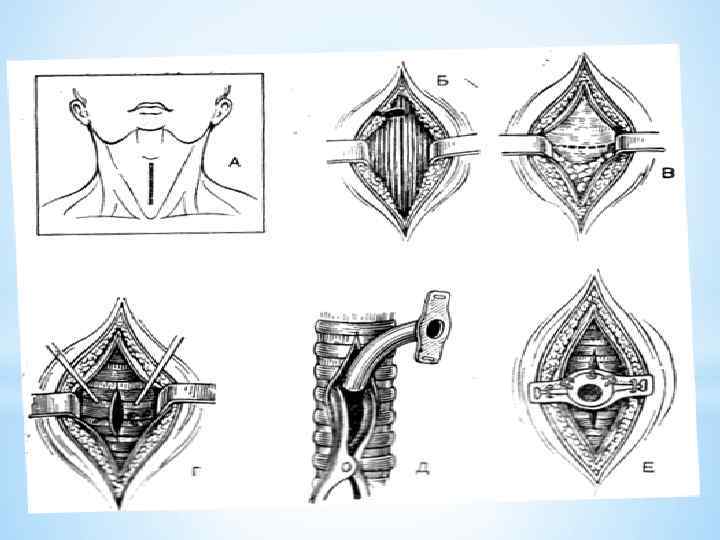

Техника выполнения Больной лежит на спине, под плечи подкладывается валик, голова запрокинута назад. Такое положение больного позволяет максимально приблизить гортань и трахею к передней поверхности шеи. Операцию производят как под эндотрахеальным наркозом, так и под местной анестезией. У детей, как правило, используется эндотрахеальный наркоз. Местную инфильтрационную анестезию выполняют 0, 5— 1 % раствором новокаина или 0, 5 % раствором тримекаина. В экстремальных условиях оперируют без анестезии.

Техника верхней трахеостомии. Проводят послойный разрез кожи, подкожной клетчатки, поверхностной фасции и белой линии шеи длиной 4— 6 см от щитовидного хряща вниз, после чего обнажают грудинощитовидную мышцу(m. sternothyroideus) правой и левой половин шеи. Раздвинув мышцы, находят перстневидный хрящ и лежащий под ним перешеек щитовидной железы. Рассекают листок внутришейной фасции (f. endocervicalis) в поперечном направлении, после чего отделяют перешеек от трахеи и отодвигают его тупым путем книзу, обнажив таким образом верхние хрящи трахеи. После этого фиксируют гортань однозубым остроконечным крючком, чтобы прекратить судорожные движения. Взяв в руку остроконечный скальпель лезвием кверху, оперирующий кладет указательный палец сбоку лезвия и, не доходя до кончика 1 см (чтобы не повредить заднюю стенку трахеи

вскрывает третий, а иногда и четвертый хрящи трахеи, направляя скальпель от перешейка к гортани (вверх). После поступления воздуха в трахею дыхание на некоторое время прекращается, наступает апноэ с последующим переходом в резкий кашель. Только после этого в трахеотомическую рану вставляют трахеорасширитель. Раздвигая его, берут трахеостомическую канюлю и, поставив ее поперек трахеи так, чтобы щиток был в сагиттальной плоскости, проводят в просвет трахеи. Расширитель извлекают, канюлю поворачивают так, чтобы щиток располагался во фронтальной плоскости с последующим продвижением канюли вниз и фиксацией ее вокруг шеи. Кожную рану ушивают до трахеостомической трубки.

Техника нижней трахеостомии. Разрез проводят от перстневидного хряща до вырезки грудины. Рассекают поверхностный листок собственной фасции шеи и проникают в надгрудинное межапоневротическое пространство (spatium interaponeuroticum suprasternale). Тупым способом разъединяют клетчатку и, отодвинув книзу венозную яремную дугу, рассекают глубокий листок собственной фасции шеи (лопаточно-ключичную фасцию) и обнажают мышцы (грудино-подъязычную и грудино-щитовидную) правой и левой половин шеи. Раздвинув мышцы в стороны, рассекают пристеночную пластинку внутришейной фасции (f. endocervicalis) и проникают в предтрахеальное пространство. В клетчатке этого пространства обнаруживают венозное сплетение и иногда низшую щитовидную артерию (a. thyroidea ima). Сосуды перевязывают и пересекают, а перешеек щитовидной железы оттягивают кверху.

Трахею освобождают от покрывающего ее висцерального листка внутришейной фасции и рассекают четвертый и пятый хрящи трахеи. Скальпель необходимо держать, как указанно выше, и направлять его от грудины к перешейку, чтобы не повредить плечеголовной ствол. Дальнейшие приемы ничем не отличаются от указанных для верхней трахеостомии.

Техника крикоконикотомии: 1. Одномоментным вертикальным разрезом по срединной линии шеи ниже щитовидного хряща рассекаем кожу, дугу перстневидного хряща и щитоперстневидную связку. 2. В разрез вводим зажим и раздвигаем бранши, что обеспечивает поступление воздуха в дыхательные пути. 3. После исчезновения асфиксии крикоконикотомию заменяем трахеостомией.

Ошибки и осложнения Как любая серьезная операция, трахеотомия имеет свои осложнения. Их тяжесть варьируется от косметических дефектов до летального исхода. Причем, чем больше времени прошло после операции, тем меньше вероятность возникновения тяжелых осложнений. Осложнения, возникновение которых возможно в процессе выполнения операции: Разрез, проведенный не по срединной линии шеи, может привести к повреждению шейных вен, а иногда и сонной артерии (не следует забывать о возможности возникновения воздушной эмболии при повреждении шейных вен). Недостаточный гемостаз перед вскрытием трахеи может повлечь за собой затекание крови в бронхи и развитие асфиксии. Длина разреза трахеи должна по возможности соответствовать диаметру канюли. Ранение задней стенки пищевода. Перед введением канюли следует убедиться, что слизистая оболочка трахеи рассечена, а просвет ее вскрыт, иначе можно ввести канюлю в подслизистый слой, что приведет к выпячиванию слизистой оболочки в просвет трахеи и усилению асфиксии.

Осложнения, возникновение которых возможно сразу после выполнения операции: существует угроза гипоксии, перфорации задней стенки трахеи, перелома кольца трахеи, ранения пищевода, подкожной эмфиземы, пневмоторакса. В более позднем послеоперационном периоде может возникать гнойный трахеобронхит, стеноз трахеи, трахеальная фистула, изменение голоса, а из косметических осложнений — грубые шрамы на коже в области трахеостомы. Большое число осложнений после трахеостомии возникает в результате закупорки трубки, несоответствия ее размеров и трахеи, неправильного положения трубки в трахее, ее смещения и выпадения.

Особенности формирования бесканюльной трахеостомы В. О. ОЛЬШАНСКИЙ, Е. Н. НОВОЖИЛОВА Establishment of acannular tracheostoma V. O. OLSHANSKY, E. N. NOVOZHILOVA

При радикальных операциях по поводу рака гортани и гортаноглотки одним из важнейших вопросов успешного течения послеоперационного периода и последующей реабилитации больного является вопрос формирования трахеостомы. Нередко ларингэктомия выполняется в крайне невыгодных условиях: по поводу рецидивной опухоли, а так же после предшествующей лучевой и химиотерапии. У значительного числа больных выражен постлучевой фиброз. В ходе ларингэктомии производится вскрытие просветов глотки и трахеи, что способствует развитию местных осложнений в виде нагноений раны, несостоятельности швов, формирования глоточных свищей и стом. Одним из серьезных осложнений является стенозирование трахеостомы. Это осложнение вызывает затруднение дыхания и требует постоянного использования трахеостомической трубки, делает невозможным голосовое протезирование. По данным литературы [1, 7, 10— 12], частота стенозов трахеи колеблется от 12 до 25%.

Разработка конструкции трахеостомы стабильных размеров, не требующей применения трахеостомической трубки, является актуальной задачей. Созданию стойкой «бесканюльной» трахеостомы посвящено большое число исследований. Ряд авторов [2] предлагают увеличить размер трахеостомы за счет косого разреза трахеи; создать натяжение стенок за счет выкраивания «ракетки» [6]; использовать протезы из тефлона, никелида титана [3, 8, 9]; рассекать стенки трахеи и вшивать в них кожные лоскуты [11, 13]; выкраивать языкообразные лоскуты из передней стенки трахеи [12].

В таблице представлены способы профилактики стенозов трахеи. Использование этих методик способствовало уменьшению частоты стенозов трахеи, однако они не лишены недостатков. Трахеостомическая трубка является инородным телом в трахее. Вследствие неполного соответствия кривизны трубки изгибу трахеи при кашле происходит постоянная травматизация слизистой оболочки в области дистального конца трубки. Это приводит к развитию грануляций, которые разрастаясь суживают просвет трахеи, вызывают ее стеноз и затруднение дыхания. В результате трахея теряет каркасность, что приводит к деформации ее просвета, трахеомаляции и затруднению дыхания. Даже при использовании современных трубок из медицинского силикона длительное ношение канюли (более 2 нед) способствует развитию инфекции в трахее и ее распространению на нижние дыхательные пути. Наиболее частым проявлением воспалительного процесса в трахее является катаральный или фибринозный трахеит, а при нисходящей инфекции больные подвержены серьезному риску развития пневмонии

Способы профилактики стенозов трахеи Способы Kосой разрез Цель Увеличение диаметра трахеостомы Формирование «ракетки» с иссечением кожи Растяжение краев трахеостомы Использование тефлона, никелида титана Увеличение каркасности Вшивание в стенки трахеи кожных лоскутов Увеличение диаметра трахеостомы

Проблема формирования трахеостомы актуальна для всех пациентов, перенесших ларингэктомию. Однако при использовании методики трахеопищеводного шунтирования с голосовым протезированием формирование бесканюльной плоской трахеостомы стабильных размеров является одним из ключевых моментов операции, поскольку в последующем качество голоса, свобода общения и реабилитация дыхательной функции напрямую зависят от правильного формирования трахеостомы. Для голосового протезирования трахеостома должна удовлетворять дополнительным требованиям: 1. Иметь достаточные размеры для свободного дыхания больного, а также для размещения голосового протеза и ухода за ним. Диаметр стомы должен быть около 2 см. 2. Задняя стенка трахеостомы ( «протезное ложе» ) должна быть плоской, а не вогнутой, чтобы трахеальный фланец протеза свободно располагался в раскрытом виде, а не был сдавлен складками слизистой оболочки. 3. Трахеостома должна сохранять стабильные размеры, чтобы у больного не было необходимости использовать трахеостомическую трубку.

4. Поверхность шеи в области трахеостомы должна быть плоской, что позволяет закреплять на ней липкие основания фильтров для дыхания. Нами разработан оригинальный способ формирования «бесканюльной» трахеостомы, задачей которого являлось предотвращение рубцового стеноза трахеи и приобретение ею формы воронки в послеоперационном периоде [4]. Эти задачи решаются следующим образом. Проводят фигурный разрез трахеи: в передней части трахею рассекают горизонтально между ее полукольцами, сохраняя их целостность; в задней части (там, где заканчиваются полукольца) разрез круто направляют вверх, что позволяет увеличить диаметр трахеи и сохранить мембранозную часть достаточной для расположения трахеального фланца голосового протеза. При этом мы учитывали известную закономерность: опухоли гортани не распространяются на мембранозную часть трахеи. Далее рассекают боковые стенки трахеи на глубину двух полуколец (разрезы смещают кзади на « 2» и « 10» часах, чтобы сохранить целостность полуколец, обеспечивающих каркасность трахеи). На следующем этапе вшивают кожные треугольные лоскуты в произведенные ранее разрезы трахеи (рис. 1).
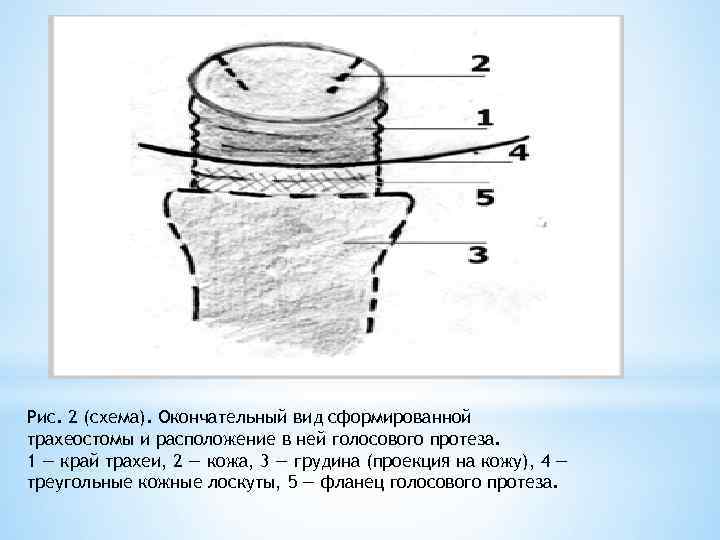
Рис. 2 (схема). Окончательный вид сформированной трахеостомы и расположение в ней голосового протеза. 1 — край трахеи, 2 — кожа, 3 — грудина (проекция на кожу), 4 — треугольные кожные лоскуты, 5 — фланец голосового протеза.
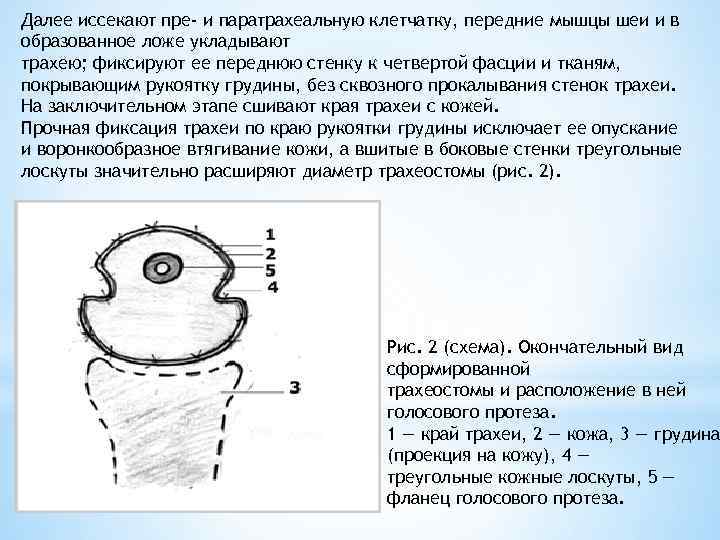
Далее иссекают пре- и паратрахеальную клетчатку, передние мышцы шеи и в образованное ложе укладывают трахею; фиксируют ее переднюю стенку к четвертой фасции и тканям, покрывающим рукоятку грудины, без сквозного прокалывания стенок трахеи. На заключительном этапе сшивают края трахеи с кожей. Прочная фиксация трахеи по краю рукоятки грудины исключает ее опускание и воронкообразное втягивание кожи, а вшитые в боковые стенки треугольные лоскуты значительно расширяют диаметр трахеостомы (рис. 2). Рис. 2 (схема). Окончательный вид сформированной трахеостомы и расположение в ней голосового протеза. 1 — край трахеи, 2 — кожа, 3 — грудина (проекция на кожу), 4 — треугольные кожные лоскуты, 5 — фланец голосового протеза.

Больной Е. , 64 лет, поступил в МГКОБ № 62 20. 09. 01 с диагнозом: рак гортани III стадии (Т 3 N 0 М 0). Стеноз I степени. Считает себя больным около 6 мес, когда появилась охриплость. Обратился к врачу поликлиники по месту жительства, лечился от хронического ларингита. В августе 2001 г. верифицирован рак гортани. При поступлении больной жаловался на охриплость, боли в горле при глотании, затруднение дыхания. фиброларингоскопии и рентгеновском исследовании выявлена раковая опухоль, занимающая фиксированный отдел надгортанника, распространяю щаяся на правую половину гортани, изъязвляющаяся и вызывающая неподвижность этой половины, поражающая правый черпаловидный хрящ и распространяющаяся на передние отделы левой половины гортани. На первом этапе было решено выполнить хирургическое лечение (принимая во внимание стеноз гортани), а на втором — провести лучевую терапию.

25. 09. 01 больному произведена ларингэктомия. Операцию проводили под наркозом. После мобилизации гортани выполнили горизонтальный разрез между 3 и 4 полукольцами с выкраиванием языкообразного лоскута из мембранозной части трахеи с основанием книзу. Гортань отсекли от трахеи и удалили. Края трахеи с обеих сторон прошили лигатурами и взяли на держалки, растянули ее заднюю стенку. Свободный край трахеи рассекли на « 2» и « 10» часах. В образовавшиеся дефекты вшили два треугольных лоскута, за счет чего просвет трахеи значительно расширился. Далее были пересечены передние мышцы шеи, иссечена пре- и паратрахеальная клетчатка. Трахея вытянута за держалки из-за грудины и помещена в сформированное ложе. Ее нижний край на уровне 5 -го полукольца подшит к мягким тканям, покрывающим рукоятку грудины (без сквозных проколов трахеи). Закончено формирование стомы. Так сформирована широкая трахеостома, не требующая длительного использования трахеотрубки (рис. 3).

В послеоперационном периоде проведена лучевая терапия с СОД 40 Гр. Через 4 мес выполнено отсроченное трахеопищеводное шунтирование с протезированием. Нами также была предложена оригинальная методика формирования стабильной плоской трахеостомы, которая может быть применена у больных с широким анатомическим вариантом трахеи [5]. Приводим ее описание. После мобилизации гортани проводят горизонтальный разрез трахеи, не травмируя ее хрящевые полукольца. В зависимости от клинической ситуации возможно мобилизовать трахею и подтянуть ее вверх, резецируя при этом 3— 6 полуколец. Формируют «ложе» для трахеи. В нижнем кожном лоскуте выкраивают округлое отверстие, соответствующее диаметру трахеи. В это отверстие выводят трахею на держалках и подшивают ее края к коже. За счет того, что трахеостома выведена через отдельный нижний хорошо кровоснабжаемый кожный лоскут, значительно снижается риск расхождения краев кожи и трахеи. Для придания трахеостоме плоской формы мы рассекаем медиальные ножки грудиноключичнососцевидных мышц с обеих сторон. Сохранение полуколец придает сформированной трахеостоме хорошую каркасность что препятствует стенозированию (рис. 4).
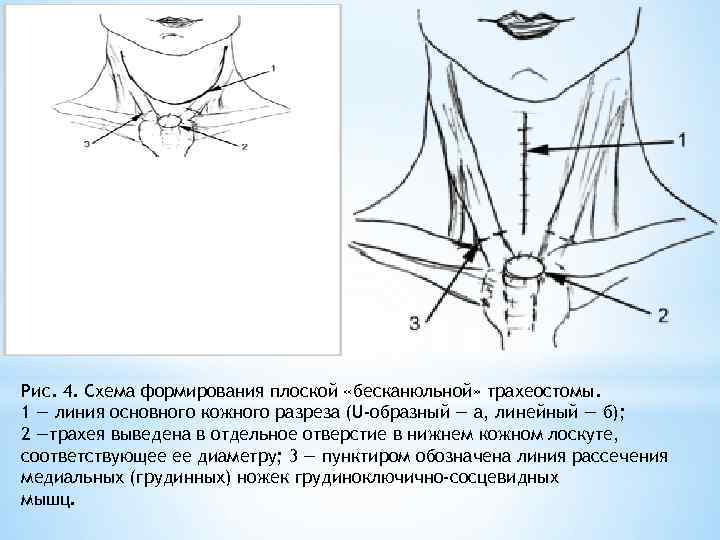
Рис. 4. Схема формирования плоской «бесканюльной» трахеостомы. 1 — линия основного кожного разреза (U-образный — а, линейный — б); 2 —трахея выведена в отдельное отверстие в нижнем кожном лоскуте, соответствующее ее диаметру; 3 — пунктиром обозначена линия рассечения медиальных (грудинных) ножек грудиноключично-сосцевидных мышц.

Этот прием позволяет сформировать плоское пространство вокруг трахеостомы. В результате этого любые устройства для реабилитации голоса и дыхания могут быть свободно закреплены вокруг стомы. Кроме того, даже при пальцевой окклюзии больным легче пользоваться плоской стомой. Таким образом, при использовании данной методики сохраняется каркасность трахеи, а плоская трахеостома, сформированная через отдельный кожный разрез, имеет стойкий постоянный размер, не требует использования трахеостомической трубки с первых дней после ларингэктомии и оптимально подходит для использования голосового протеза. Трахеостома с использованием первого способа (с рассечением боковых стенок трахеи) была сформирована у 47 больных раком гортани, которым протезирование было выполнено одновременно с ларингэктомией. Все эти пациенты получали перед операцией лучевую терапию в дозе 40 Гр. По мнению ряда авторов [10], лучевая терапия повышает частоту стенозов трахеостомы. При оценке отдаленных результатов стенозы трахеостомы возникли у 2 (4, 2%) больных, частичное расхождение швов по краю стомы у 3 (6, 4%) больных.

Трахеостома с использованием второго способа (выведение трахеи через нижний кожный лоскут) была сформирована у 14 больных. Через 2— 3 мес у 3 пациентов просвет стомы сузился, но не настолько, чтобы требовалась реоперация. Эти больные продолжали использовать голосовые протезы, но отмечали некоторые трудности при уходе за ними. При использовании данных способов наложения трахеостомы, пациенты практически не пользовались трахеостомической трубкой, что облегчало проведение противовоспалительной терапии, создавало оптимальные условия для ухода за протезом, снижало степень и частоту трахеита, особенно реактивные изменения в верхней части трахеи, исключало разрастание грануляций в области трахеостомической трубки и предотвращало трахеомаляцию.

ЛИТЕРАТУРА 1. Арапов Д. А. , Исаков Ю. В. Трахеостомия в современной клинике. - М. : Медицина, 1974. - 207 с. 2. Бунятян А. А. , Рябов Г. А. , Маневич А. З. Анестезиология и реаниматология. - М. : Медицина, 1984. - 510 с. 3. Гологорский В. А. Дыхательная недостаточность // Руководство поклинической реаниматологии / Под редакцией А. А. Бунятяна. - М. : Медицина, 1974. - 207 с. 1. Гамбург Ю. Л. Опухоли ЛОР-органов. М 1979; 118— 119. 2. Козлова А. В. , Калина В. О. , Гамбург Ю. Л. Опухоли ЛОРорганов. М 1970. 3. Мухамедов М. Р. Вестн оторинолар 2001; 4: 34— 36. 4. Ольшанский В. О. , Новожилова Е. Н. , Дворниченко В. В. Патент на изобретение РФ № 2187253 «Способ формирования трахеостомы у больных после ларингэктомии» . М. , 20. 08. 02.