презентация нагноительные заболевания легких 1.ppt
- Количество слайдов: 74

Нагноительные заболевания легких доцент, к. м. н. Клевцова Т. В. Тюмень 2011 год.

Эпидемиология нозокомиальной пневмонии 1. НП является одной из актуальных проблем современной медицины. (Согласно большинству исследований частота НП составляет 5 -10 случаев на 1000 госпитализированных и у пациентов находящихся на ИВЛ НП выше в 20 раз) 2. Развитие НП приводит к увеличению длительности госпитализации и повышению летальности (летальность среди пациентов с НП колеблется от 30 до 71%. ) 3. В диагностике НП, так же как и в лечении остается много нерешенных вопросов. 4. Нозокомиальные инфекции, в том числе и НП, является еще одной «болезнью цивилизации»

определение • Нозокомиальная пневмония – заболевание, характеризующееся появлением на рентгенограмме «свежих» очаговоинфильтративных изменений в легких спустя 48 ч и более после госпитализации в сочетании с клиническими данными, подтверждающими их инфекционную природу (новая волна лихорадки, гнойная мокрота или гнойное отделяемое трахеобронхиального дерева, лейкоцитоз и пр. ), при исключении инфекций, которые находились в инкубационном периоде на момент поступления больного в стационар.

КЛАССИФИКАЦИЯ I. Собственно нозокомиальная пневмония II. Вентилятор ассоциированная пневмония III. Нозокомиальная пневмония у пациентов с выраженными нарушениями иммунитета: А) у реципиентов донорской крови; Б) у пациентов получающих цитостатическую терапию

КЛАССИФИКАЦИЯ • раннюю НП, возникающую в течение первых 5 дней с момента госпитализации, для которой характерны возбудители , чаще – чувствительные к традиционно используемым АМП, имеющую более благоприятный прогноз; • позднюю НП, развивающуюся не ранее 6 дня госпитализации, которая характеризуется более высоким риском наличия ПРВ и менее благоприятным прогнозом.

Этиология НП Основные возбудители НП штаммы 1. Грам(-) возбудители Частота встречаемости / вид НП Частота встречаемости при ВАП Полирезистентные • • • P. Aeruginosa Часто/поздняя Часто Enterobacteriaceae: E. Coli Часто/ранняя, поздняя Часто Редко K. pneumoniae (БЛРС-)* Часто/ранняя, поздняя Часто Редко K. pneumoniae (БЛРС+)* Часто/поздняя Варьирует Часто Enterobacter spp. Часто/ранняя, поздняя Часто Редко • S. Marcescens • Acinetobacter spp. Варьирует/поздняя Варьирует Часто/ранняя, поздняя Часто Редко • S. Maltophilia Редко/поздняя Редко Часто • B. Cepacia Редко/поздняя Редко Часто • H. Influenzae Варьирует/Ранняя Варьирует Нет • L. Pneumophila Варьирует/поздняя Варьирует Нет 2. Грам(+) возбудители • Метициллиночувствительные S. aureus (MSSA) Часто/ранняя, поздняя Часто Нет • Метициллинорезистентные S. aureus (MRSA) Часто/поздняя Часто • S. Pneumoniae Варьирует/Ранняя Варьирует • Анаэробы Редко/Ранняя Редко Нет 3. Грибы • Candida spp. Редко/поздняя Редко • A. Fumigatus Редко/поздняя Редко Нет 4. Вирусы • Цитомегаловирус Неизвестно Нет • Вирус простого герпеса Неизвестно Нет • Вирус гриппа Неизвестно Нет • Респираторно-синцитиальный вирус Неизвестно Нет БЛРС – бета-лактомазы расширенного спектра

Этиология НП Энтеробактерии • Klebsiela pneumonia, • Escherichia coli, • Enterobacter spp.

Этиология НП Неферментирующие грам(-) бактерии • P. aeruginosa, • Acinetobacter spp.

Этиология НП Грам(+) кокки • S. aureus, • Str. pneumoniae


Этиология НП Клинические особенности и сопутствующие заболевания Кома, ЧМТ, диабет, ХПН Длительное пребывание в ОРИТ, лечение антибиотиками, ГКС Возбудитель НП S. aureus P. aeruginosa

Факторы риска полирезистентных возбудителей (ПРВ) НП • Антибиотикотерапия в предшествующие 90 дней до настоящей госпитализации • Госпитализация длительностью ≥ 5 дней • Высокий уровень резистентности внебольничных возбудителей в регионе и нозокомиальных возбудителей в данном отделении • Наличие факторов риска развития пневмонии, связанной с медицинскими вмешательствами – – – Госпитализация 2 сут и более в предшествующие 90 дней Пребывание в домах длительного ухода Проведение инфузионной терапии в домашних условиях Постоянный диализ в течение предшествующих 30 дней Лечение ран в домашних условиях Наличие члена семьи с заболеванием, вызванным ПРВ • Иммунодефицитное состояние

Факторы риска Со стороны пациента: • пожилой и старческий возраст (≥ 60 лет); • мужской пол; • курение; • заболевания органов дыхания (хроническая обструктивная болезнь легких (ХОБЛ), дыхательная недостаточность, острый респираторный дистресс-синдром (ОРДС), грипп); • прочие заболевания (сердечная недостаточность, сахарный диабет, почечная недостаточность, алкоголизм и пр. ); • недостаточное питание; • кома; • травмы головы, другие нейрохирургические состояния, политравма; • ожоги; • метаболический ацидоз; • любой очаг инфекции в организме, являющийся потенциальным источником гематогенного распространения; • плохая гигиена полости рта.

Факторы риска Связанная с медицинскими манипуляциями: • длительная госпитализация; • горизонтальное положение пациента на спине; • интубация трахеи, повторные интубации, трахеостомия; • искусственная вентиляция легких (ИВЛ) • медикаментозная терапия (седативные лекарственные средства, миорелаксанты, антациды, Н 2 -блокаторы, глюкокортикоиды, цитостатики и другая иммуносупрессивная терапия); • длительные и сложные оперативные вмешательства (особенно на органах грудной клетки и брюшной полости); • фибробронхоскопия; • наличие желудочного зонда и питание через него; • энтеральное питание; • использование венозных катетеров; • перекрестное инфицирование.

ОСНОВЫ ПАТОГЕНЕЗА • пути проникновения инфекции в НОДП : 1. основным является аспирация содержимого ротоглотки, контаминированного бактериями (РНП - S. pneumoniae, анаэробами, реже H. influenzae и ПНП - грам(-) микроорганизмами и, прежде всего, P. aeruginosa и Acinetobacter spp. ) 2. Аспирация нестерильного содержимого пищевода/желудка 3. Ингаляция микробного аэрозоля 4. Гематогенное распространение из отдаленного очага инфекции 5. Непосредственное проникновение возбудителей в дыхательные пути • обязательным условием развития НП является преодоление защитных механизмов дыхательных путей. • значение в патогенезе НП играет количество и вирулентность микроорганизмов, попадающих в нижние дыхательные пути.

• 1. 2. 3. 4. Важнейшим этапом диагностического поиска является установление этиологического диагноза НП. Микробиологическое исследование крови является обязательным при обследовании пациента с подозрением на НП. До начала АБТ следует произвести взятие 2 образцов венозной крови из 2 разных вен (предпочтительно в специальные, коммерчески доступные флаконы для крови). При этом следует строго соблюдать правила асептики и обрабатывать место забора 70% этиловым спиртом, затем 12% раствором йода. Пункцию вены следует проводить только после полного высыхания антисептика, причем нельзя пальпировать ее после дезинфекции кожи. У взрослых пациентов необходимо отбирать не менее 20 мл крови на каждый образец, так как это приводит к существенному повышению частоты положительных результатов.

Микробиологическое исследование образцов клинического материала из НОДП должно проводиться у всех пациентов с НП. • Исследования свободно откашливаемой мокроты (СОМ) • Трахеальный аспират (ТА) • Эндотрахеальная аспирация (ЭТА) • Исследование бронхоальвеолярного лаважа (БАЛ) • Взятия материала из бронхов с помощью «защищенной» щётки (ЗЩ) • Диагностический торакоцентез • Серологические исследования

Лабороторная-инструментальная диагностика. • ОАК (геаоглобин, гематокрит, лейкоциты, сдвиг лейкоцитарной формулы влево, тромбоциты) выполняется регулярно с интервалом 2 -4 дня. • Биохимический анализ крови (мочевина, креатинин, электролиты, АСТ, АЛТ, альбумин и др. ) при тяжелом течении НП – с интервалом 2 -3 дня или по мере необходимости, при нетяжелом течении – через 5 -7 дней в случае изменений в первом из анализов. • Исследование газов артериальной крови или пульсоксиметрия, которые при тяжелой НП следует проводить ежедневно. • Повторное проведение рентгенографии органов грудной клетки показа в случаях ухудшения состояния или неэффективности АБТ по решению лечащего врача. • Специальные методы исследования (томография, компьютерная томография, ультразвуковое исследование) используются для исключения кавитации и плеврального выпота

диагностических критериев НП: 1. 2. Появление на рентгенограмме «свежих» очагово-инфильтративных изменений в легких. Два из приведенных ниже критериев: • лихорадка >38, 0 ⁰С; • бронхиальная гиперсекреция; 3. • Ра. О 2/Fi. О 2 ≤ 240 Два из приведенных ниже признаков: • кашель, тахипноэ, локально выслушиваемая крепитация, влажные хрипы, бронхиальное дыхание; • лейкопения (< 4, 0 х 10⁹/л) или лейкоцитоз (> 12, 0 х 10⁹/л), палочкоядерный сдвиг (> 10%); • гнойная мокрота/бронхиальный секрет (> 25 полиморфноядерных лейкоцитов в поле зрения при микроскопии с малым увеличением – х 100).

Шкала клинической оценки инфекции лёгких (CPIS) Температура • > 36, 5 C или < 38, 4 C 0 • > 38, 5 C или < 38, 9 C 1 • > 39, 0 C или < 36, 0 C 2 2. Число лейкоцитов крови (в мм 3) • > 4000 или < 11000 0 • < 4000 или > 11000 1 + 1 (при наличии юных форм > 50%) 3. Трахеальный секрет • Отсутствие трахеального секрета 0 • Наличие негнойного трахеального секрета 1 • Наличие гнойного трахеального секрета 2 4. Оксигенация (Pa. O 2/Fi. O 2, мм рт. ст. ) • > 240 или отсутствии ОРДС (диагноз ОРДС ставится при соотношении Pa. O 2/Fi. O 2 < 200 или при давлении заклинивания в лёгочной артерии < 18 мм рт. ст. и наличии двусторонних очагов инфильтрации) 0 • < 240 и наличие ОРДС 2 5. Рентгенография органов грудной клетки • Отсутствие инфильтратов 0 • Очаговый инфильтрат 1 • Диффузный инфильтрат 2 6. Прогрессирование процесса в лёгких • Отсутствие рентгенографического прогрессирования 0 • Рентгенографическое прогрессирование ( после исключения ОРДС и застойной сердечной Недостаточности) 2 7. Культуральное исследование трахеального аспирата • Малое количество патогенных (преобладающих) бактерий или отсутствие роста 0 • Умеренное или значительное количество патогенных (преобладающих) бактерий 1 + 1 (при наличии аналогичных бактерий при окраске по Грам 1. • Оценка 7 и более баллов подтверждает диагноз пневмонии

Критериями тяжелого течения НП являются: • потребность в ИВЛ; • многодолевое поражение на рентгенограмме или деструкция легочной ткани или быстрая отрицательная динамика; • признаки тяжелого сепсиса или шока; • показатели артериального давления (АД) < 90 мм рт. ст. – для систолического АД и < 60 мм рт. ст. – для диастолического АД; • признаки острой почечной недостаточности (диурез менее 20 мл/ч и/или креатинин крови > 177 мкмоль/л и/или потребность в гемодиализе); • потребность в вазопрессорах более 4 ч; • ОРДС; • выраженная гипоксемия Pa. O 2 < 60 мм рт. ст. , Sa. O 2 < 90% или Pa. O 2/Fi. O 2 < 240); • нарушение сознания.

Основные принципы лечения НП • Незамедлительное начало антибактериальной терапии. • Адекватная стартовая антибактериальная терапия. • Деэскалация терапии в максимально ранние сроки.

P. aeruginosa комбинации антисинегнойного цефалоспорина (цефепим, цефтазидим), антисинегнойного карбапенема (меропенем, имипенем), пиперациллина/тазобактама + аминогликозид или фторхинолон.

Acinetobacter baumannii • Карбапенемы в высоких дозах • Цефоперазон/сульбактам
Грам(-) бактерии – продуценты БЛРС Препарат выбора - карбапенемы

MRSA Препарат выбора - ванкомицин

Эмпирическая АБТ ранней (<5 дней) НП любой степени тяжести у пациентов без факторов риска наличия ПРВ. Предполагаемые возбудители Рекомендуемые препараты • S. Pneumoniae Цефалоспорин без антисинегнойной • H. Influenzae активности (цефтриаксин, цефотаксим) • S. Aureus или • Энтеробактерии β-лактам без антисинегнойной - E. сoli активности - K. рneumoniae (амоксициллин/клавуланат, - Enterobacter spp. ампициллин/сульбактам) - Proteus spp. или - S. marcescens левофлоксацин, моксифлоксацин, ципрофлоксацин или карбопинем без антисинегнойной активности (эртапенем)

Эмпирическая АБТ поздней (>5 дней) НП любой степени тяжести или НП у пациентов с факторами риска наличия ПРВ. Возможные возбудители Комбинации антибиотиков • P. aeruginosa Цефалоспорин с антисинегнойной активностью • K. pneumoniae (БЛРС+) * (цефепим, цефтазидим, цефоперазон) • Acinetobacter spp. * ИЛИ • L. pneumophila * * Карбапенем с антисинегнойной активностью (имипенем, меропенем) ИЛИ Бета-лактам с антисинегнойной активностью (цефоперазон/сульбактам, пиперациллин/тазобактам, тикарциллин/клавуланат) ПЛЮС Фторхинолон с антисинегнойной активностью (ципрофлоксацин или левофлоксацин) ИЛИ Амикацин ПЛЮС Метициллинорезистентный S. aureus (MRSA) Линезолид или ванкомицин Примечание: * При наличии БЛРС-продуцирующего штамма (например, K. pneumoniae) или подозрении на Acinetobacter spp. , оптимальным выбором является карбапенем. * * При подозрении на L. pneumophila, в качестве одного из компонентов терапии предпочтение следует отдавать фторхинолону (а не аминогликозиду).

Абсцесс Тяжелое неспицифическое воспалительное заболевание легких, сопровождающееся гнойным расплавлением пневмонического инфильтрата с образованием одной или нескольких ограниченных полостей в результате воздействия высоко вирулентной бактериальной флоры.

Гангрена лёгкого - значительно более тяжёлое патологическое состояние с массивным омертвением и гнилостным распадом, быстрым гнойным расплавлением и отторжением ткани лёгкого без тенденции к чёткому отграничению от её жизнеспособной части.

• Аэробы 1. 2. 3. 4. 5. 6. 7. 8. 9. Этиология Staphylococcus aureus, Escherichia coli, Klebsiella pneumoniae, Pseudomonas aeruginosa, Staphylococcus pyogenes, Pseudomonas pseudomallei, Haemophilus influenzae (особенно тип b), Legionella pneumophila, Nocardia asteroides, виды Actinomyces редко пневмококки.

Этиология • Анаэробы 1. Peptostreptococcus (анаэробные грамотрицательные кокки), 2. Fusobacterium nudeatum, 3. Fusobacterium necrophorum, 4. виды Porphyromonas и Prevotella melaninogenica (формально относящиеся к роду Baderiodes). • Простейшие 1. Paragonimus westermani 2. Entamoeba histolytica,

Факторы риска 1. алкоголизм, 2. передозировку наркотиков, 3. хирургические вмешательства с применением общей анестезии, 4. длительную рвоту, 5. неврологические расстройства (расстройства мозгового кровообращения, миастению, амиотрофический боковой склероз и др. ), 6. эпилепсию, 7. новообразования в лёгких, 8. инородные тела в дыхательных путях, 9. операции на пищеводе и желудке, 10. сахарный диабет, 11. иммунодефицитные состояния.

• • • Пациентка К. , 68 лет поступила в экстренном порядке с жалобами на: Повышение температуры тела до 39 С Кашель с трудноотделяемой мокротой Боли в грудной клетке слева при глубоком дыхании Одышку смешанного характера, возникающую при переносимой ранее умеренной физической нагрузке Слабость, потливость.

• • Анамнез заболевания Заболела остро 25. 09, когда после переохлаждения повысилась температура тела до фебрильных цифр, озноб Появился малопродуктивный, кашель Лечилась амбулаторно (названия препаратов не знает), без эффекта Затем присоединились боли в грудной клетке 29. 09 появилась интенсивная одышка смешанного характера Усилился плевритический синдром Вызвала бригаду скорой помощи, было зафиксировано снижение цифр АД, больная была доставлена в стационар, в экстренном порядке госпитализирована в РАО.

Анамнез жизни Пенсионерка. Проживает в благоустроенной квартире. Из сопутствующих заболеваний АГ II ст. , риск 3. ХСН IIA, ФК III (NYHA). Страдает сахарным диабетом 2 -ого типа в течение 5 лет. Вредные привычки отрицает. Контакт с птицами, пребывание во влажных помещениях, вблизи кондиционеров отрицает. Аллергоанамнез не отягощён.

Состояние при поступлении 29. 09. 2011 г. Состояние тяжёлое. Положение пассивное. Сознание ясное. Температура тела 39, 50 С. Кожные покровы бледные с землистым оттенком, умеренный акроцианоз. Отёков нет. Дыхание через нос свободное, ЧДД 22 -25 в мин. Форма грудной клетки правильная, при пальпации болезненная в межреберных промежутках слева ниже 5 м/р и угла лопатки. Перкуторный звук лёгочный с притуплением в проекции нижней доли слева. Дыхание везикулярное, ослабленное в нижних отделах слева, хрипов нет. Sat. O 2=86%. Границы сердца не расширены. Тоны сердца глухие учащены, ритм правильный, ЧСС 98 в мин. АД 90 и 60 мм. рт. ст. Системы пищеварения и мочевыделения без особенностей.

• • • Данные лабораторных и инструментальных методов исследования Общий анализ крови 1. 10. 11 г. Эритроциты 3, 78 х1012/л, Гемоглобин 120 г/л, Тромбоциты 372 тыс. , Гематокрит 34, Лейкоциты 17, 9 тыс. Б 4% Э 1%, Ю 3% Н 69%, Л 14%, М 12%, СОЭ 57 мм/ч Б/х крови 1. 10. 11 г. Глюкоза 6, 8 ммоль/л, мочевина 12, 4 ммоль/л, креатинин 112 ммоль/л, общий белок 51 г/л, натрий 136 ммоль/л, калий 4, 64 ммоль/л, хлор 102, 2 ммоль/л, ПТИ 117, 4 %, МНО 0, 82, АЧТВ 45, 9 сек, ПВ 14, 3 сек. Общий анализ мочи 1. 10. 11 г. Цвет жёлтый, прозрачная, ph 5, УВ 1010, белок 0, 099 г/л, Эр 4 -5 в п. зр. , лейк 4 -5 в п. зр. , слизи и бактерий нет. Бак. посев мокроты 5. 10. 11 г. S. haemolyticus 107, St. epidermidis 104, C. albicans 104. Микроскопическое исследование мокроты 5. 10. 11 г. Цвет серый, характер слизисто-гнойный, консистенция вязкая, лейкоциты 20 -25 в п. зр. , эпит. клетки 3 -5 в п. зр. ЭКГ 29. 09. 11 г. Ритм синусовый с ЧСС 82 в мин. Единичные суправентрикулярные экстрасистолы. Гипертрофия левого желудочка.
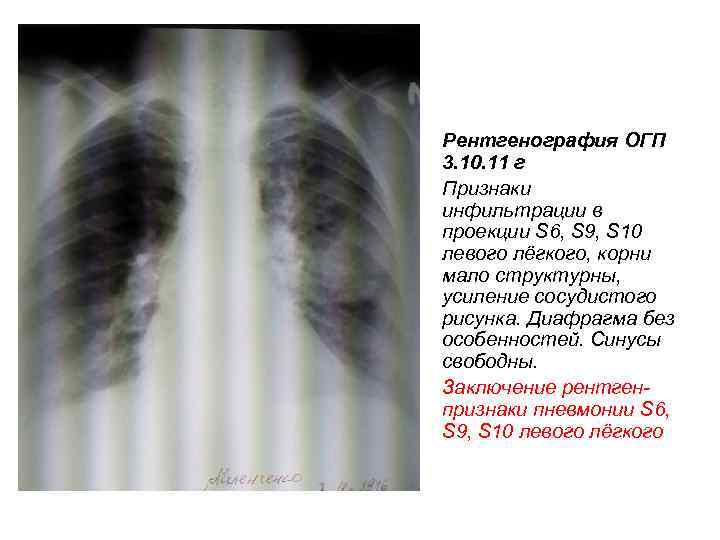
Рентгенография ОГП 3. 10. 11 г Признаки инфильтрации в проекции S 6, S 9, S 10 левого лёгкого, корни мало структурны, усиление сосудистого рисунка. Диафрагма без особенностей. Синусы свободны. Заключение рентгенпризнаки пневмонии S 6, S 9, S 10 левого лёгкого
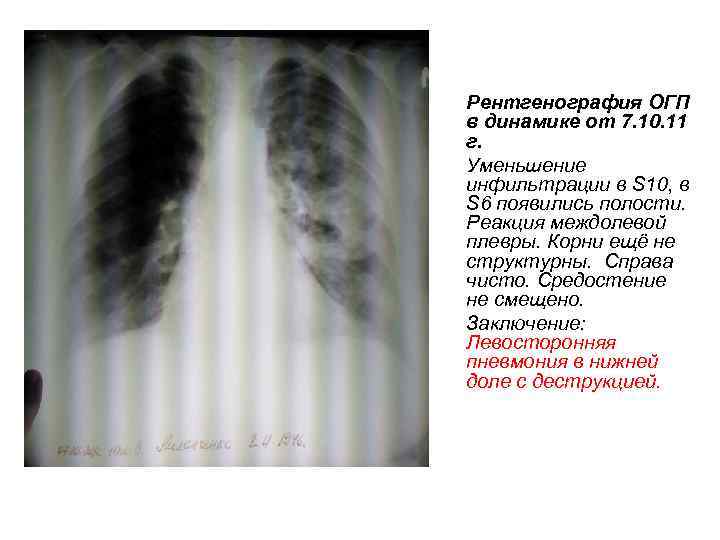
Рентгенография ОГП в динамике от 7. 10. 11 г. Уменьшение инфильтрации в S 10, в S 6 появились полости. Реакция междолевой плевры. Корни ещё не структурны. Справа чисто. Средостение не смещено. Заключение: Левосторонняя пневмония в нижней доле с деструкцией.

Патогенез 1. Проникновение патогенного возбудителя (4 основных механизма проникновения), 2. Наличие дополнительного фактора , подавляющих систему противоинекционной защиты организма, 3. Массивная воспалительная инфильтрация легочной ткани, 4. Ишемия вследствие тромбоза ветвей легочной артерии в зоне патологического процесса, 5. Некроз, 6. Распад легочной ткани с формированием полости, заполненной гноем, обладающего протеолитическими свойствами. Для гангрены лёгкого характерны слабая выраженность процессов отграничения некротизированной лёгочной ткани от здоровой и поступление в сосудистое русло токсических продуктов.
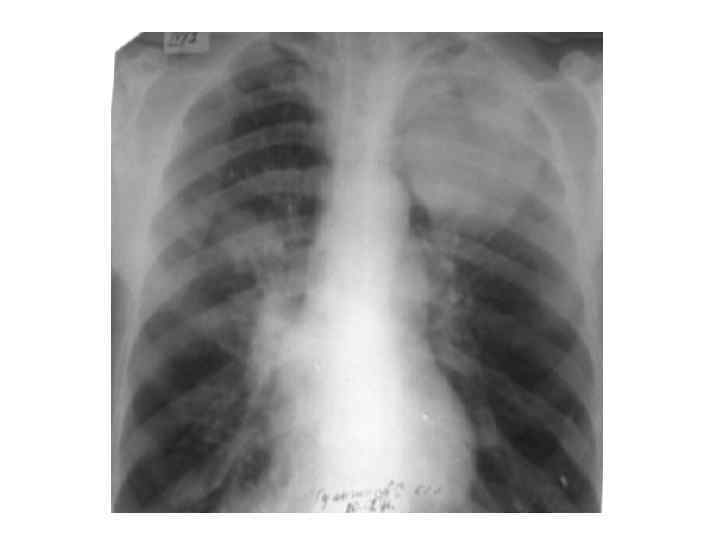
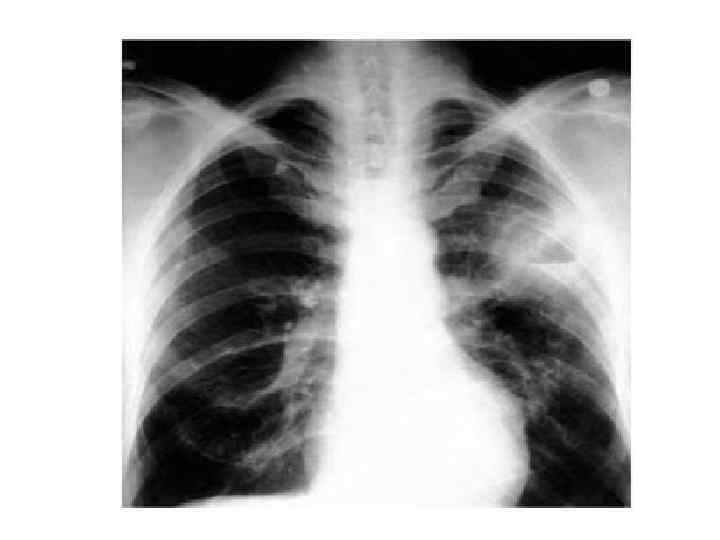
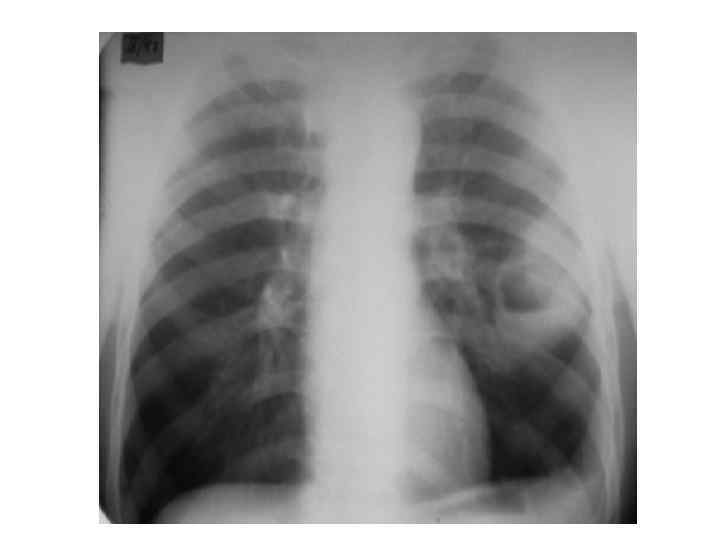
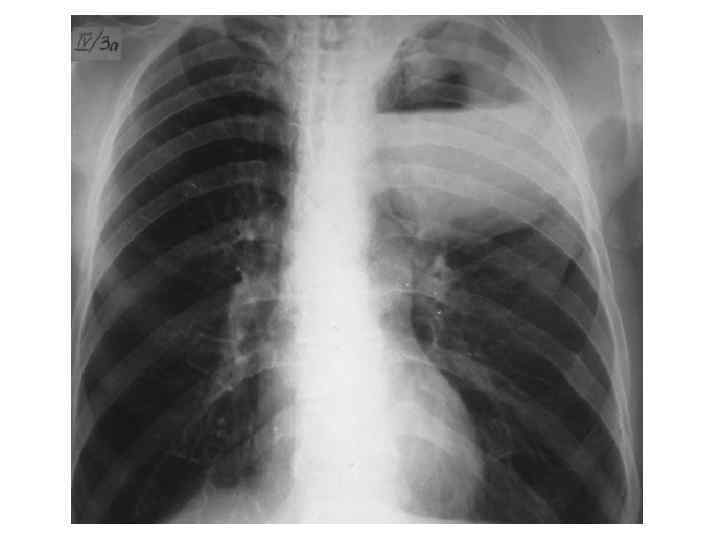
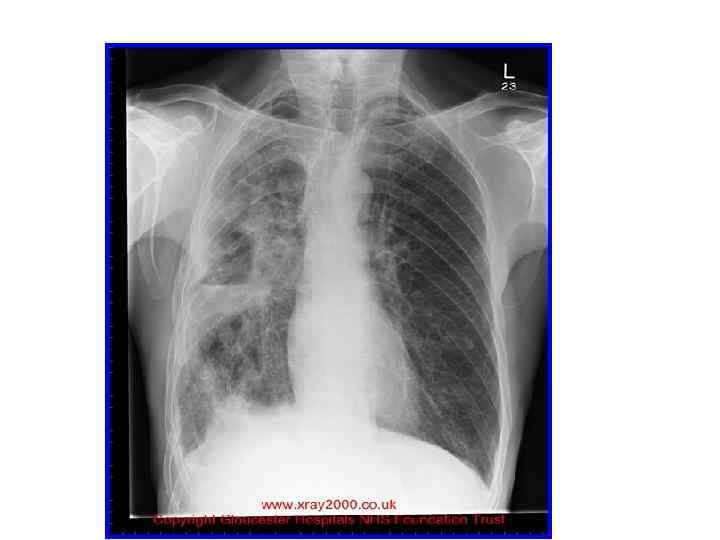

Клиническая картина • Процесс формирования абсцесса длится до 10 -12 дней, в течение которых клиническая картина заболевания связана наиболее часто с течением пневмонии. • В начальном периоде заболевания больные отмечают лихорадку до 39 -40 °С; общее недомогание, слабость, озноб, адинамия, артралгия, тахикардия; • мучительный кашель с умеренным количеством гнойной мокроты (серо-зеленого или зеленого цвета); иногда - кровохарканье • боли в боку на стороне поражения; • Больной принимает вынужденное положение на больном боку. • даже при небольших абсцессах наблюдают одышку, обусловленную интоксикацией, • Особенно выраженная интоксикация и признаки дыхательной недостаточности наблюдаются при гангрене легкого.

Клиническая картина При объективном исследовании: • тахипное, • визуально определяется отставание поражённой половины грудной клетки в акте дыхания. • болезненность межреберных промежутков на стороне поражения; • притупление перкуторного звука над областью инфильтрации. При глубоком расположении абсцесса перкуторный звук не меняется. • Выслушиваются ослабление везикулярного дыхания, м. б. бронхиальное, хрипов как правило нет.

Клиническая картина • Второй этап – дренирование. 1. В крупный бронх 2. Бронх малого калибра 3. Плевральную полость • Период разрешения.

диагностика • ОАК - позволяет выявить нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ. В тяжёлых случаях наблюдают железодефицитную анемию. • Мокрота при стоянии расслаивается: верхний слой - пенистая серозная жидкость, средний слой - жидкий, содержит много лейкоцитов, эритроцитов, бактерий (по объёму самый значительный), нижний слой - гнойный. • При микроскопии мокроты обнаруживают нейтрофилы, различные виды бактерий. • Бактериологического исследования мокроты, крови и определения чувствительности микроорганизмов к антибиотикам.

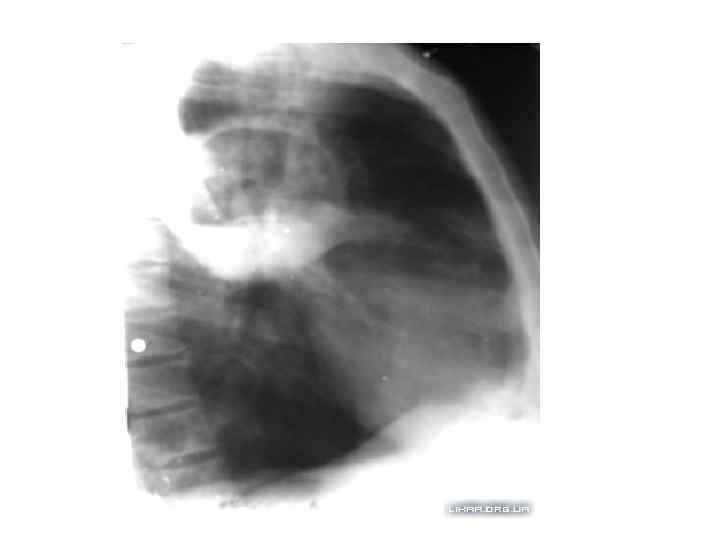
диагностика • Рентгенологическое исследование органов грудной клетки в прямой и боковой проекциях - обязательный компонент диагностики абсцесса лёгкого: • в первую фазу при рентгенологическом обследовании определяется интенсивное инфильтративное затенение различной протяжённости (от нескольких сегментов до доли и более). Междолевые границы затенения часто имеют выпуклую форму. • во вторую фазу на фоне уменьшающейся инфильтрации начинает определяться полость округлой формы с достаточно ровным внутренним контуром и горизонтальным уровнем жидкости. Иногда этих полостей несколько. При хорошем дренировании уровень определяется только на дне полости, а затем вовсе исчезает.

диагностика • наличие выпота в плевральной полости свидетельствует о вовлечении в процесс плевры. • при хроническом абсцессе полость имеет плотные стенки, окружена зоной инфильтрации. В полости хронического абсцесса можно видеть секвестры. • При гангрене лёгкого после прорыва в бронх определяют множественные просветления неправильной формы (иногда с уровнями жидкости) на фоне массивного затемненения.
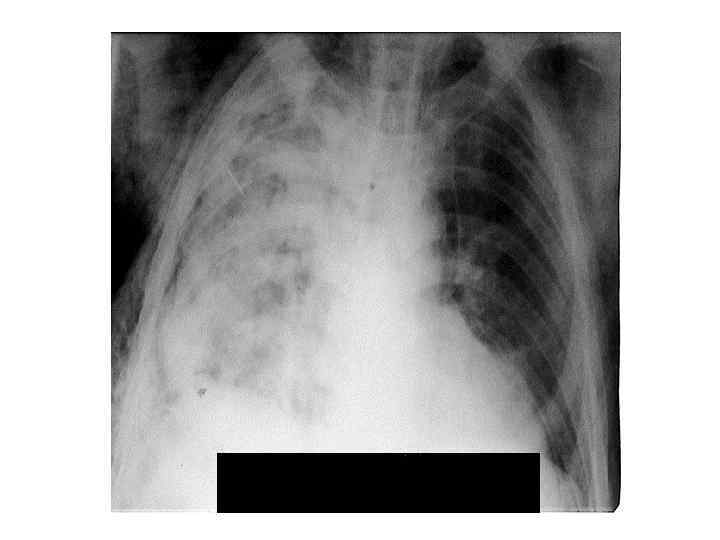

диагностика • КТ позволяет точно определить локализацию полости, наличие в ней даже небольшого количества жидкости, секвестры, оценить вовлечение плевры. При гангрене лёгкого КТ даёт более достоверную информацию о секвестрах. • Бронхоскопия носит диагностический и лечебный характер. Аспирация гноя облегчает состояние больного, позволяет получить материал для определения микрофлоры и её чувствительности к антибиотикам.

Лечение • Больные с абсцессом лёгкого требуют интенсивного лечения в условиях стационара. • Пациентам обеспечивают диету с энергетической ценностью до 3000 ккал/сут, повышенным содержанием белков (110 -120 г/сут) и умеренным ограничением жиров (80 -90 г/сут). • Увеличивают количество продуктов, богатых витаминами А, С, группы В (отвары пшеничных отрубей, шиповника, печень, дрожжи, свежие фрукты и овощи, соки), солями кальция, фосфора, меди, цинка.

Лечение • Консервативная терапия абсцесса лёгкого основана на применении антибактериальных средств вплоть до клиникорентгенологического выздоровления (нередко 6 -8 нед). • Выбор препарата основывается на результатах бактериологического исследования мокроты, крови и определения чувствительности микроорганизмов к антибиотикам. • Наряду с этиотропной проводят дезинтоксикационную и симптоматическую терапию, трансбронхиальный дренаж во время бронхоскопии, при необходимости - чрескожную пункцию и дренирование полости абсцесса под контролем УЗИ или рентгеноскопии. • Физические методы лечения деструктивных пневмонитов включают мероприятия, направленные на усиление дренажной функции бронхов (вибрационный массаж, постуральный дренаж).

Бронхоэктатическая болезнь (бронхоэктазия) - приобретенное заболевание, характеризующееся, локализованным хроническим нагноительным процессом в необратимо измененных (расширенных, деформированных) и функционально неполноценных бронхах и легких (преимущественно их нижних отделов).

Этиология Неполноценность бронхиального дерева приводит к формированию бронхоэктазий: 1. врожденная «слабость» бронхиальной стенки: • недостаточное развитие гладкой мускулатуры, • недостаточное развитие эластической и хрящевой ткани, Недостаточность защитных механизмов, способствующих развитию и хроническому течению инфекции и т. д. Важная роль в развитии бронхоэктазов отводится нарушению проходимости бронхов, обусловливающее нарушение их дренажной функции и задержку секрета.

Этиология • Инфекционные возбудители, вызывающие обострения нагноительного процесса в уже измененных бронхах (стафилококк, пневмококк, гемофильная палочка и др. ), рассматривают как причину обострений, а не бронхоэктатической болезни.

Патогенез. • Примерно у 6% больных бронхоэктазы (сегментарное расширение бронхов) могут быть врожденными. У большинства же больных отмечается постнатальное нарушение дифференцировки бронхиального дерева под влиянием бронхолегочной инфекции (условный этиологический фактор). • Аномалия бронхиального дерева трансформируется в болезнь обычно в раннем детском возрасте после очередной инфекции. • Нарушение бронхиальной проходимости во время инфекционно-воспалительного заболевания ведут к развитию нагноительного процесса дистальнее места обтурации.

Патогенез. • Нагнетательный процесс в бронхиальном дереве является вторым важным фактором в патогенезе бронхоэктазий, так как он обусловливает прогрессирующие необратимые изменения в стенках бронхов (перестройка слизистой оболочки с повреждением мерцательного эпителия, дегенерация хрящевых пластинок, гладкой мускулатуры с заменой их фиброзной тканью). • Стенки бронхов вследствие снижения их резистентности не в состоянии противостоять повышению эндобронхиального давления при кашле во время инфекционно-воспалительных заболеваний + это усугубляется и др. проявлениями (скопление секрета, растяжении стенок бронхов склеротическим процессом и клапанном бронхостенозе).

Патогенез. • Так как изменения в бронхиальном дереве необратимы, то и после восстановления проходимости в расширенных бронхах с нарушенной очистительной функцией сохраняются условия, поддерживающие хронический нагноительный процесс. • При БЭБ нарушается легочное кровообращение. Просвет бронхиальных артерий и артериоартериальных анастомозов значительно увеличивается, что ведет к сбросу артериальной крови в легочные артерии и развитию в последующем вначале регионарной, а затем и общей легочной гипертензии.

Проявления бронхоэктатической болезни • Кашель с гнойной мокротой, возникающий с характерной регулярностью по утрам при пробуждении и вечером при отходе ко сну • Кровохарканье • Боли в грудной клетке при дыхании (при развитии перифокального воспаления с вовлечением плевры) • Бочкообразная грудная клетка • Ногти в форме «часовых стёкол» • Деформация пальцев в виде «барабанных палочек»


Обследования при бронхоэктатической болезни • Общий анализ крови (обычно не изменена, реже отмечается гипохромная или нормохромная анемия. Лейкоцитоз и нейтрофилез выявляются при обострении или при осложнении пневмонией, тогда же может увеличиваться СОЭ) • Исследование мокроты (на цитологическое, бактериологическое и микологическое исследование) • Определение содержания электролитов в потовой жидкости: концентрация хлоридов более 60 м. Экв/л у детей и более 80 м. Экв/л у взрослых характерна для муковисцидоза

Обследования при бронхоэктатической болезни • Рентгенологические исследования. Бронхография целесообразна вне обострения инфекционного процесса или кровохарканья, т. к. бронхиальный секрет блокирует прохождение контрастного вещества, а пневмония вызывает временное расширение бронхов. Противопоказание — непереносимость йода. (позволяет установить локализацию, распространенность и тип бронхоэктазов. ) • Компьютерная томография ("сотовый" рисунок, очаги фиброза, коллапса и воспалительной инфильтрации, сопутствующий адгезивный и экссудативный плеврит).
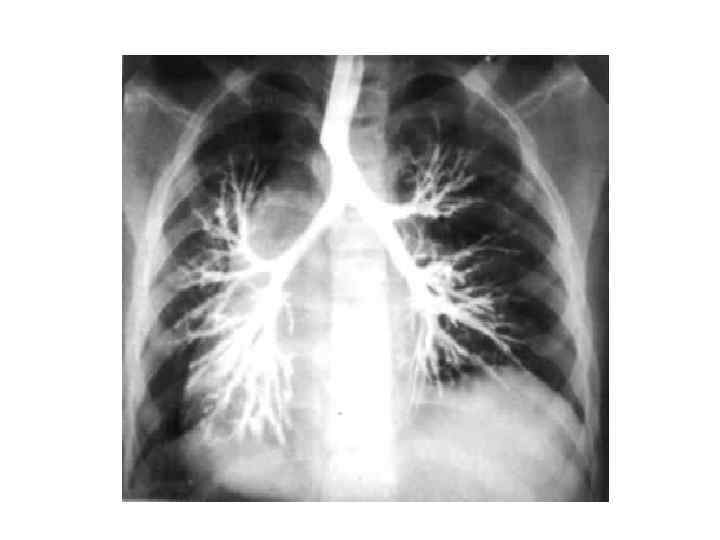
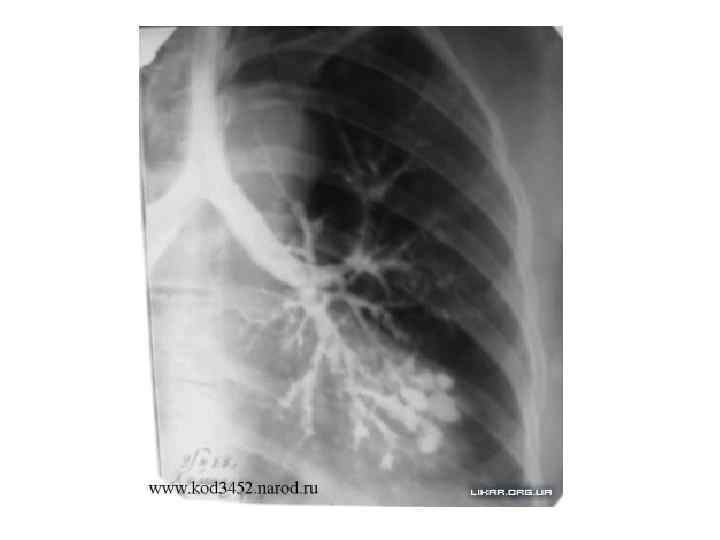
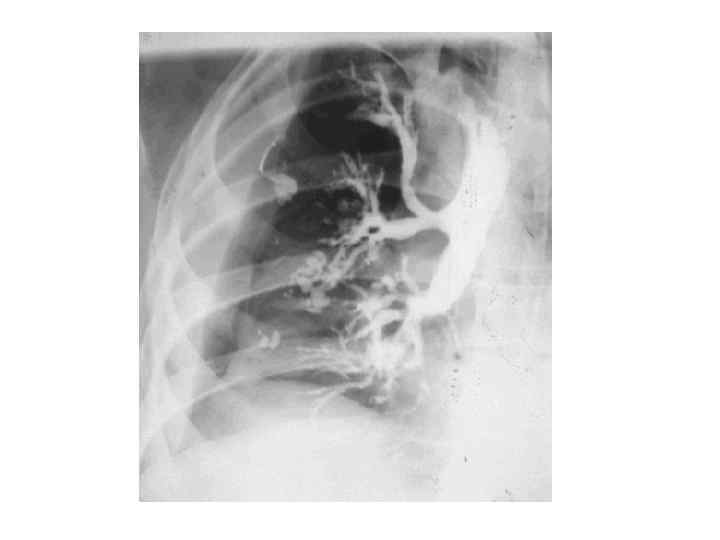

• Функциональное исследование легких позволяет выявить нарушение вентиляции: - При обширных двусторонних бронхоэктазах наблюдаются рестриктивные нарушения, - При клинических признаках бронхиальной обструкции смешанные или обструктивные, - При отсутствии клинических признаков обструкции вентиляционные показатели не меняются. • Фибробронхоскопия : - оценить выраженность изменений в бронхиальном дереве - выявить типичный симптом расширения дистальных бронхов (опалесцирующие пузырьки воздуха в окружности заполненных гноем устьев бронхов (чаще базальных сегментов нижней доли) - позволяет взять содержимое бронхов на цитологическое, бактериологическое и микологическое исследование.

Лечение. Главным направлением в комплексном консервативном лечении является санация бронхиального дерева. Важное место занимает антибактериальная терапия (желательно после предварительного бактериологического исследования). Проводится как у больных с ХОБЛ. Лечение бронхообструктивного синдром В фазе ремиссии показано санаторно-курортное лечение (местные специализированные санатории, Южный берег Крыма) в теплое время года. Радикальное хирургическое лечение показано при ограниченных в пределах отдельных сегментов или доли бронхоэктазах.
презентация нагноительные заболевания легких 1.ppt