надпочечниковая недостаточность.ppt
- Количество слайдов: 49
 Надпочечниковая недостаточность.
Надпочечниковая недостаточность.
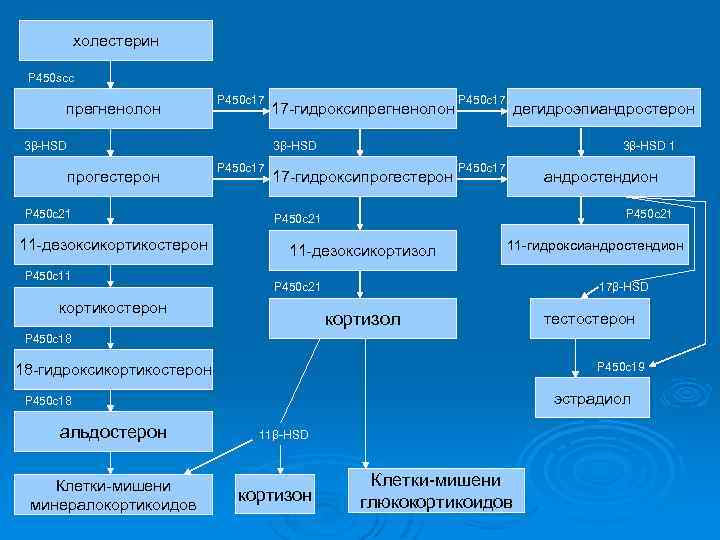 холестерин Р 450 scc прегненолон Р 450 c 17 3β-HSD 17 -гидроксипрегненолон Р 450 c 17 дегидроэпиандростерон 3β-HSD прогестерон Р 450 c 21 11 -дезоксикортикостерон Р 450 c 11 Р 450 c 17 3β-HSD 1 17 -гидроксипрогестерон Р 450 c 17 андростендион Р 450 c 21 11 -дезоксикортизол 11 -гидроксиандростендион Р 450 c 21 кортикостерон 17β-HSD кортизол тестостерон Р 450 c 18 Р 450 c 19 18 -гидроксикортикостерон эстрадиол Р 450 c 18 альдостерон Клетки-мишени минералокортикоидов 11β-HSD кортизон Клетки-мишени глюкокортикоидов
холестерин Р 450 scc прегненолон Р 450 c 17 3β-HSD 17 -гидроксипрегненолон Р 450 c 17 дегидроэпиандростерон 3β-HSD прогестерон Р 450 c 21 11 -дезоксикортикостерон Р 450 c 11 Р 450 c 17 3β-HSD 1 17 -гидроксипрогестерон Р 450 c 17 андростендион Р 450 c 21 11 -дезоксикортизол 11 -гидроксиандростендион Р 450 c 21 кортикостерон 17β-HSD кортизол тестостерон Р 450 c 18 Р 450 c 19 18 -гидроксикортикостерон эстрадиол Р 450 c 18 альдостерон Клетки-мишени минералокортикоидов 11β-HSD кортизон Клетки-мишени глюкокортикоидов
 Биологическое действие глюкокортикоидов на различные системы организма. I. Обмен углеводов. 1) Глюкокортикоиды увеличивают продукцию глюкозы через механизм усиления глюконеогенеза в печени и высвобождения углеводных субстратов из тканей. 2) Участвуют в поддержании глюконеогенеза в условиях голодания и дефицита инсулина. 3) Избыток глюкокортикоидов увеличивает как базальный, так и стимулированный глюкозой уровень инсулина, а при длительном гиперкортицизме может развиваться гиперплазия -клеток поджелудочной железы.
Биологическое действие глюкокортикоидов на различные системы организма. I. Обмен углеводов. 1) Глюкокортикоиды увеличивают продукцию глюкозы через механизм усиления глюконеогенеза в печени и высвобождения углеводных субстратов из тканей. 2) Участвуют в поддержании глюконеогенеза в условиях голодания и дефицита инсулина. 3) Избыток глюкокортикоидов увеличивает как базальный, так и стимулированный глюкозой уровень инсулина, а при длительном гиперкортицизме может развиваться гиперплазия -клеток поджелудочной железы.
 II. Обмен липидов. 1) Глюкокортикоиды увеличивают липолиз, содержание в крови жирных кислот, липопротеинов. 2) Неравномерное распределение жировой ткани, возможно, связано с повышением чувствительности к инсулину в тех частях тела, где происходит накопление жира, а уменьшение жировых депо в других частях тела – с доминирующим влиянием глюкокортикоидов. 3) Глюкокортикоиды также способны изменять содержание липидов в мембранах, что может сопровождаться изменением состояния рецепторов, ферментов и т. д.
II. Обмен липидов. 1) Глюкокортикоиды увеличивают липолиз, содержание в крови жирных кислот, липопротеинов. 2) Неравномерное распределение жировой ткани, возможно, связано с повышением чувствительности к инсулину в тех частях тела, где происходит накопление жира, а уменьшение жировых депо в других частях тела – с доминирующим влиянием глюкокортикоидов. 3) Глюкокортикоиды также способны изменять содержание липидов в мембранах, что может сопровождаться изменением состояния рецепторов, ферментов и т. д.
 III. Обмен белков и нуклеиновых кислот. Общая направленность действия глюкокортикоидов на эти процессы: стимулировать синтез белка в печени и увеличивать распад белка в периферических тканях, мышцах, коже и в фибробластах; в меньшей степени это касается мозга и сердечной мышцы. В конечном итоге избыток глюкокортикоидов приводит к потере азота.
III. Обмен белков и нуклеиновых кислот. Общая направленность действия глюкокортикоидов на эти процессы: стимулировать синтез белка в печени и увеличивать распад белка в периферических тканях, мышцах, коже и в фибробластах; в меньшей степени это касается мозга и сердечной мышцы. В конечном итоге избыток глюкокортикоидов приводит к потере азота.
 IV. Иммунная система и воспаление. Хорошо известно ингибирующее влияние этой группы стероидов на воспалительный процесс и иммунную систему. Они блокируют высвобождение гистамина. Введение глюкокортикоидов сопровождается лимфоцитопенией, моноцитопенией, эозинопенией. Их эффект больше адресован Т-лимфоцитам и особенно тем, которые имеют рецепторы к Ig. M и в меньшей степени к Ig. G. Избыток глюкокортикоидов слегка увеличивает количество эритроцитов и тромбоцитов, однако, их длительное применение приводит к тромбоцитопении.
IV. Иммунная система и воспаление. Хорошо известно ингибирующее влияние этой группы стероидов на воспалительный процесс и иммунную систему. Они блокируют высвобождение гистамина. Введение глюкокортикоидов сопровождается лимфоцитопенией, моноцитопенией, эозинопенией. Их эффект больше адресован Т-лимфоцитам и особенно тем, которые имеют рецепторы к Ig. M и в меньшей степени к Ig. G. Избыток глюкокортикоидов слегка увеличивает количество эритроцитов и тромбоцитов, однако, их длительное применение приводит к тромбоцитопении.
 V. Костный метаболизм и обмен кальция. 1) Длительное применение экзогенных глюкокортикоидов или их повышенная продукция при синдроме и болезни Кушинга всегда приводит к развитию остеопороза. 2) Содержание фосфатов в плазме крови под их влиянием снижается, а величина экскреции с мочой Ca 2+ и фосфора повышается. Они частично блокируют всасывание кальция в кишечнике. 3) Глюкокортикоиды уменьшают реабсорбцию кальция и фосфора в почках. Вот почему их избыток всегда приводит к гиперкальциурии, которая в конечном итоге формирует развитие отрицательного баланса кальция. 4) Стероиды, наряду с подавлением пролиферации клеток, синтеза белка и РНК, ингибируют и синтез коллагена. 5) Снижается в крови содержание остеокальцина, увеличивается остеолизис с нарастанием количества остеокластов и увеличением экскреции гидроксипролина.
V. Костный метаболизм и обмен кальция. 1) Длительное применение экзогенных глюкокортикоидов или их повышенная продукция при синдроме и болезни Кушинга всегда приводит к развитию остеопороза. 2) Содержание фосфатов в плазме крови под их влиянием снижается, а величина экскреции с мочой Ca 2+ и фосфора повышается. Они частично блокируют всасывание кальция в кишечнике. 3) Глюкокортикоиды уменьшают реабсорбцию кальция и фосфора в почках. Вот почему их избыток всегда приводит к гиперкальциурии, которая в конечном итоге формирует развитие отрицательного баланса кальция. 4) Стероиды, наряду с подавлением пролиферации клеток, синтеза белка и РНК, ингибируют и синтез коллагена. 5) Снижается в крови содержание остеокальцина, увеличивается остеолизис с нарастанием количества остеокластов и увеличением экскреции гидроксипролина.
 VI. Рост и развитие. Глюкокортикоиды подавляют линейный рост ребенка и вызывают замедление формирования скелета, поэтому их длительное применение в качестве заместительной терапии у детей ограничено. Глюкокортикоиды в период беременности выполняют определенную роль в развитии плода. Их продукция нарастает перед родами. Это имеет важное значение для завершения формирования функции ряда тканей, и прежде всего легочной ткани, подготовке легких к дыхательной функции вне матки.
VI. Рост и развитие. Глюкокортикоиды подавляют линейный рост ребенка и вызывают замедление формирования скелета, поэтому их длительное применение в качестве заместительной терапии у детей ограничено. Глюкокортикоиды в период беременности выполняют определенную роль в развитии плода. Их продукция нарастает перед родами. Это имеет важное значение для завершения формирования функции ряда тканей, и прежде всего легочной ткани, подготовке легких к дыхательной функции вне матки.
 VII. Сердечно-сосудистая система и водно-электролитный баланс. 1) Влияние глюкокортикоидов распространяется практически на все звенья сердечно-сосудистой системы – на саму сердечную мышцу всю сосудистую сеть, выделение воды из организма и электролитный баланс. Они принимают участие в регуляции сосудистого тонуса. 2) Оказывают непосредственное действие на гладкую мускулатуру и эндотелиальные клетки кровеносных сосудов. Подавляют синтез и активность вазодилятаторов. 3) Непосредственно влияют на другие системы, регулирующие артериальное давление, такие, например, как ренинангиотензиновая система. 4) Подавляя образование вазодилятаторов, глюкокортикоиды тем самым существенно увеличивают реактивность сосудов, что сопровождается увеличением артериального давления. 5) Избыток глюкокортикоидов при взаимодействии их с минералокортикоидными рецепторами, приводит к гипокалиемии и повышается высвобождение внутриклеточного калия. При этом уровень натрия может быть слегка повышен или находиться в пределах нормы.
VII. Сердечно-сосудистая система и водно-электролитный баланс. 1) Влияние глюкокортикоидов распространяется практически на все звенья сердечно-сосудистой системы – на саму сердечную мышцу всю сосудистую сеть, выделение воды из организма и электролитный баланс. Они принимают участие в регуляции сосудистого тонуса. 2) Оказывают непосредственное действие на гладкую мускулатуру и эндотелиальные клетки кровеносных сосудов. Подавляют синтез и активность вазодилятаторов. 3) Непосредственно влияют на другие системы, регулирующие артериальное давление, такие, например, как ренинангиотензиновая система. 4) Подавляя образование вазодилятаторов, глюкокортикоиды тем самым существенно увеличивают реактивность сосудов, что сопровождается увеличением артериального давления. 5) Избыток глюкокортикоидов при взаимодействии их с минералокортикоидными рецепторами, приводит к гипокалиемии и повышается высвобождение внутриклеточного калия. При этом уровень натрия может быть слегка повышен или находиться в пределах нормы.
 VIII. Центральная нервная система. Глюкокортикоиды проникают через гематоэнцефалический барьер, степень и скорость их проникновения определяется химической структурой или полярностью, а последняя – количеством гидроксильных групп в молекуле. Способность преодолевать барьер обратно пропорциональна их полярности.
VIII. Центральная нервная система. Глюкокортикоиды проникают через гематоэнцефалический барьер, степень и скорость их проникновения определяется химической структурой или полярностью, а последняя – количеством гидроксильных групп в молекуле. Способность преодолевать барьер обратно пропорциональна их полярности.
 IX. Мозговой слой надпочечников. Тесная анатомическая связь коркового и мозгового слоя надпочечников с общим венозным током крови, дает основание для функционального взаимодействия этих двух эндокринных желез. Глюкокортикоиды оказывают непосредственное влияние на биосинтез катехоламинов хромафинной тканью.
IX. Мозговой слой надпочечников. Тесная анатомическая связь коркового и мозгового слоя надпочечников с общим венозным током крови, дает основание для функционального взаимодействия этих двух эндокринных желез. Глюкокортикоиды оказывают непосредственное влияние на биосинтез катехоламинов хромафинной тканью.
 X. Желудочно-кишечный тракт. Длительная глюкокортикоидная терапия лишь слегка увеличивает кислотную секрецию. В настоящее время считается, что даже большие дозы глюкокортикоидов не вызывают развитие язвы желудка. Исключение составляют случаи, когда больные, кроме глюкокортикоидов, получают и терапию противовоспалительными препаратами.
X. Желудочно-кишечный тракт. Длительная глюкокортикоидная терапия лишь слегка увеличивает кислотную секрецию. В настоящее время считается, что даже большие дозы глюкокортикоидов не вызывают развитие язвы желудка. Исключение составляют случаи, когда больные, кроме глюкокортикоидов, получают и терапию противовоспалительными препаратами.
 Хроническая надпочечниковая недостаточность В соответствии с локализацией патологического процесса различают: Первичную ХНН – уменьшение продукции гормонов коры надпочечников в результате деструктивного процесса в самих надпочечниках Вторичную ХНН – снижение или отсутствие секреции АКТГ гипофизом Третичную ХНН – неспособность гипоталамуса вырабатывать кортикотропин-рилизинг-гормон
Хроническая надпочечниковая недостаточность В соответствии с локализацией патологического процесса различают: Первичную ХНН – уменьшение продукции гормонов коры надпочечников в результате деструктивного процесса в самих надпочечниках Вторичную ХНН – снижение или отсутствие секреции АКТГ гипофизом Третичную ХНН – неспособность гипоталамуса вырабатывать кортикотропин-рилизинг-гормон
 Ø Вторичная и третичная ХНН – центральные формы надпочечниковой недостаточности. В типичных случаях вторичная ХНН развивается как в результате снижения выработки АКТГ гипофизом, так и в результате нарушения целостности ножки гипофиза. Вторичная и третичная ХНН обычно развиваются одновременно с недостаточностью других тропных гормонов гипофиза (лютеинизирующего (ЛГ), фолликулостимулирующего (ФСГ), тиреотропного (ТТГ), соматотропного (СТГ)). Изолированная недостаточность АКТГ встречается крайне редко.
Ø Вторичная и третичная ХНН – центральные формы надпочечниковой недостаточности. В типичных случаях вторичная ХНН развивается как в результате снижения выработки АКТГ гипофизом, так и в результате нарушения целостности ножки гипофиза. Вторичная и третичная ХНН обычно развиваются одновременно с недостаточностью других тропных гормонов гипофиза (лютеинизирующего (ЛГ), фолликулостимулирующего (ФСГ), тиреотропного (ТТГ), соматотропного (СТГ)). Изолированная недостаточность АКТГ встречается крайне редко.
 Ø Распространенность первичной ХНН колеблется от 40 -60 до 110 случаев в год на 1 млн населения. Средний возраст больных при манифестации заболевания составляет от 20 до 50 лет (чаще 30 -40)
Ø Распространенность первичной ХНН колеблется от 40 -60 до 110 случаев в год на 1 млн населения. Средний возраст больных при манифестации заболевания составляет от 20 до 50 лет (чаще 30 -40)
 Первичная хроническая надпочечниковая недостаточность Причинами первичной ХНН являются: 1. Аутоиммунная деструкция коры надпочечников (85% от всех случаев), которая нередко сочетается с поражением других эндокринных желез. 2. Туберкулез. 3. Метастазы опухолей (опухоли легких, молочных желез), 4. Адренолейкодистрофии 5. ВИЧ-инфекция, грибковые инфекции, сифилис, амилоидоз. 6. Ятрогенные факторы – удаление надпочечников по поводу болезни Иценко-Кушинга (синдром Нельсона), двухстороннее кровоизлияние в надпочечники на фоне терапии антикоагулянтами, применение блокаторов стероидогенеза в надпочечниках (амиоглутетемид, хлодитан, кетоконазол, барбитураты, спиронолактон)
Первичная хроническая надпочечниковая недостаточность Причинами первичной ХНН являются: 1. Аутоиммунная деструкция коры надпочечников (85% от всех случаев), которая нередко сочетается с поражением других эндокринных желез. 2. Туберкулез. 3. Метастазы опухолей (опухоли легких, молочных желез), 4. Адренолейкодистрофии 5. ВИЧ-инфекция, грибковые инфекции, сифилис, амилоидоз. 6. Ятрогенные факторы – удаление надпочечников по поводу болезни Иценко-Кушинга (синдром Нельсона), двухстороннее кровоизлияние в надпочечники на фоне терапии антикоагулянтами, применение блокаторов стероидогенеза в надпочечниках (амиоглутетемид, хлодитан, кетоконазол, барбитураты, спиронолактон)
 Причины, приводящие к развитию вторичной и третичной надпочечниковой недостаточности Вторичная ХНН (разрушение или отсутствие клеток, секретирующих АКТГ) Третичная ХНН (дефицит КРГ) I. Опухоли селлярной и параселлярной области (аденомы гипофиза, краниофарингиома, менингиома, глиома, мукоцеле) II. Ишемия гипофиза II. 1. Послеродовая (синдром Шихена) 2. Системные заболевания (височный артериит, серповидно-клеточная анемия) III. Кровоизлияния в гипофиз III. IV. Ятрогенная (после облучения гипофиза, IV. хирургического вмешательства) V. Синдром «пустого» турецкого седла VI. Аутоиммунный лимфоцитарный гипофизит VI. VII. Внутричерепная аневризма внутренней сонной VII. артерии VIII. Тромбоз кавернозного синуса VIII. IX. Инфекционные заболевания (туберкулез, сифилис, IX. малярия, менингит) X. Инфильтративные поражения (гемохроматоз, гистиоцитоз X) XI. Метаболические нарушения (хроническая XI. почечная недостаточность) XII. Идиопатические или генетические XII. (недостаточная продукция АКТГ, синтез аномальных форм АКТГ) I. Разрушение ножки гипофиза 1. Сдавление опухолью или аневризмой 2. После нейрохирургического вмешательства 3. Травма II. Поражение гипоталамуса или других отделов II. Центральной нервной системы 1. Травматические 2. Облучение области гипоталамуса 3. Опухолевые (первичные, метастатические, лимфомы) 4. Нервная анорексия 5. Воспалительные (саркоидоз, гистиоцитоз X) (саркоидоз, 6. Инфильтративные (болезни отложения липидов) 7. Токсические 8. Алиментарные (голодание, ожирение) 9. Идиопатические или генетические (врожденные или семейные) III. Длительное применение подавляющих доз III. глюкокортикоидов по поводу различных соматических заболеваний
Причины, приводящие к развитию вторичной и третичной надпочечниковой недостаточности Вторичная ХНН (разрушение или отсутствие клеток, секретирующих АКТГ) Третичная ХНН (дефицит КРГ) I. Опухоли селлярной и параселлярной области (аденомы гипофиза, краниофарингиома, менингиома, глиома, мукоцеле) II. Ишемия гипофиза II. 1. Послеродовая (синдром Шихена) 2. Системные заболевания (височный артериит, серповидно-клеточная анемия) III. Кровоизлияния в гипофиз III. IV. Ятрогенная (после облучения гипофиза, IV. хирургического вмешательства) V. Синдром «пустого» турецкого седла VI. Аутоиммунный лимфоцитарный гипофизит VI. VII. Внутричерепная аневризма внутренней сонной VII. артерии VIII. Тромбоз кавернозного синуса VIII. IX. Инфекционные заболевания (туберкулез, сифилис, IX. малярия, менингит) X. Инфильтративные поражения (гемохроматоз, гистиоцитоз X) XI. Метаболические нарушения (хроническая XI. почечная недостаточность) XII. Идиопатические или генетические XII. (недостаточная продукция АКТГ, синтез аномальных форм АКТГ) I. Разрушение ножки гипофиза 1. Сдавление опухолью или аневризмой 2. После нейрохирургического вмешательства 3. Травма II. Поражение гипоталамуса или других отделов II. Центральной нервной системы 1. Травматические 2. Облучение области гипоталамуса 3. Опухолевые (первичные, метастатические, лимфомы) 4. Нервная анорексия 5. Воспалительные (саркоидоз, гистиоцитоз X) (саркоидоз, 6. Инфильтративные (болезни отложения липидов) 7. Токсические 8. Алиментарные (голодание, ожирение) 9. Идиопатические или генетические (врожденные или семейные) III. Длительное применение подавляющих доз III. глюкокортикоидов по поводу различных соматических заболеваний
 Патогенез хронической надпочечниковой недостаточности Симптомы надпочечниковой недостаточности развиваются только после разрушения 90% объема ткани надпочечников (поэтому клиническая картина надпочечниковой недостаточности при болезни Аддисона развивается постепенно). Прогрессирующий дефицит кортизола и альдостерона приводит к нарушениям углеводного, белкового, липидного и водносолевого обменов. Развивается гипонатриемичекая дегидротация с гиперкалиемией, гипохлоремией, гипогликемией и кетозом. Уменьшение объема циркулирующей плазмы приводит к нарастанию внутриклеточной дегидратации с развитием метаболического ацидоза, выраженной артериальной гипотензии (вплоть до коллапса), снижением сердечного выброса и клубочковой фильтрации (вплоть до анурии). При первичной ХНН дефицит кортизола приводит к гиперпродукции АКТГ гипофизом (отрицательная боратная связь), что объясняет появление гиперпигментации.
Патогенез хронической надпочечниковой недостаточности Симптомы надпочечниковой недостаточности развиваются только после разрушения 90% объема ткани надпочечников (поэтому клиническая картина надпочечниковой недостаточности при болезни Аддисона развивается постепенно). Прогрессирующий дефицит кортизола и альдостерона приводит к нарушениям углеводного, белкового, липидного и водносолевого обменов. Развивается гипонатриемичекая дегидротация с гиперкалиемией, гипохлоремией, гипогликемией и кетозом. Уменьшение объема циркулирующей плазмы приводит к нарастанию внутриклеточной дегидратации с развитием метаболического ацидоза, выраженной артериальной гипотензии (вплоть до коллапса), снижением сердечного выброса и клубочковой фильтрации (вплоть до анурии). При первичной ХНН дефицит кортизола приводит к гиперпродукции АКТГ гипофизом (отрицательная боратная связь), что объясняет появление гиперпигментации.
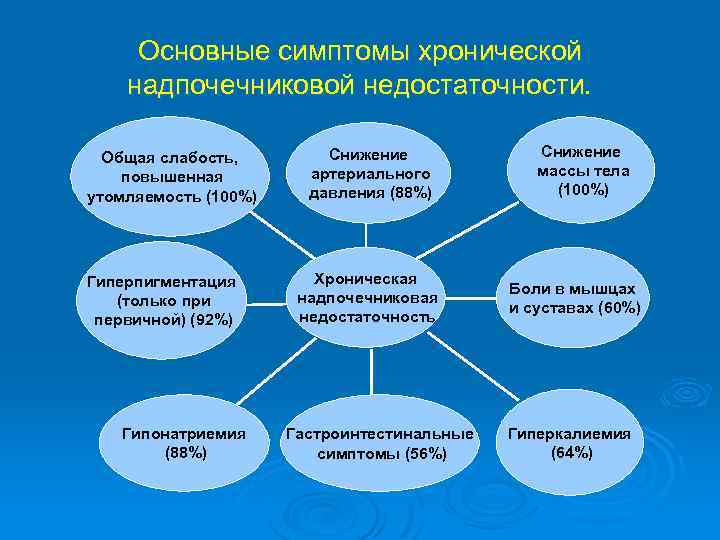 Основные симптомы хронической надпочечниковой недостаточности. Общая слабость, повышенная утомляемость (100%) Гиперпигментация (только при первичной) (92%) Гипонатриемия (88%) Снижение артериального давления (88%) Хроническая надпочечниковая недостаточность Гастроинтестинальные симптомы (56%) Снижение массы тела (100%) Боли в мышцах и суставах (60%) Гиперкалиемия (64%)
Основные симптомы хронической надпочечниковой недостаточности. Общая слабость, повышенная утомляемость (100%) Гиперпигментация (только при первичной) (92%) Гипонатриемия (88%) Снижение артериального давления (88%) Хроническая надпочечниковая недостаточность Гастроинтестинальные симптомы (56%) Снижение массы тела (100%) Боли в мышцах и суставах (60%) Гиперкалиемия (64%)
 Лабораторные данные: Ø Ø Ø Ø В ОАК – нормохромная анемия, эозинофилия, лимфоцитоз В БАК: гипонатриемия (представлена в 90% случаев), гиперкалиемия (65%), гиперкальциемия (6%), гипогликемия, метаболический ацидоз. Соотношение Na/K<30 (при остром гиперкортицизме оно может упасть до 20 и ниже). Повышение содержания мочевины и креатинина (как следствие дегидратации) Уменьшение содержания свободного кортизола в крови (забор крови следует производить между 6 и 8 часами утра). Снижение его уровня ниже 80 нмоль/л является убедительным подтверждением диагноза. Снижение суточной экскреции свободного кортизола и дегидроэпиандростерона с мочой. Повышение уровня АКТГ в крови. В норме АКТГ между 8 и 10 часами составляет 10 -60 пг/мл (1, 3 -6, 6 пмоль/л). Уровень АКТГ более 100 пг/мл при характерной клинической картине однозначно указывает на наличие ПНН. С учетом большой вариабельности секреции АКТГ наиболее предпочтительным для диагностики различных форм гипокортицизма является определение уровня АКТГ в ночное время (между 23 -01 ч), когда его секреция в норме минимальна. Снижение уровня альдостерона и повышение активности ренина плазмы.
Лабораторные данные: Ø Ø Ø Ø В ОАК – нормохромная анемия, эозинофилия, лимфоцитоз В БАК: гипонатриемия (представлена в 90% случаев), гиперкалиемия (65%), гиперкальциемия (6%), гипогликемия, метаболический ацидоз. Соотношение Na/K<30 (при остром гиперкортицизме оно может упасть до 20 и ниже). Повышение содержания мочевины и креатинина (как следствие дегидратации) Уменьшение содержания свободного кортизола в крови (забор крови следует производить между 6 и 8 часами утра). Снижение его уровня ниже 80 нмоль/л является убедительным подтверждением диагноза. Снижение суточной экскреции свободного кортизола и дегидроэпиандростерона с мочой. Повышение уровня АКТГ в крови. В норме АКТГ между 8 и 10 часами составляет 10 -60 пг/мл (1, 3 -6, 6 пмоль/л). Уровень АКТГ более 100 пг/мл при характерной клинической картине однозначно указывает на наличие ПНН. С учетом большой вариабельности секреции АКТГ наиболее предпочтительным для диагностики различных форм гипокортицизма является определение уровня АКТГ в ночное время (между 23 -01 ч), когда его секреция в норме минимальна. Снижение уровня альдостерона и повышение активности ренина плазмы.
 Дополнительные методы диагностики. При наличии развернутой клинической картины для подтверждения диагноза достаточно провести исследование суточной экскреции свободного кортизола с мочой. Снижение ее уровня ниже нормы (50 -250 нмоль/сут) будет свидетельствовать в пользу недостаточности коры надпочечников. Ø При стертой клинической картине для диагностики используется проба с синтетическим аналогом АКТГ – тетракозактрином (синактеном, 1 -24 АКТГ). Различают 2 варианта теста: с введением синактена короткого действия или синактена-депо. Ø
Дополнительные методы диагностики. При наличии развернутой клинической картины для подтверждения диагноза достаточно провести исследование суточной экскреции свободного кортизола с мочой. Снижение ее уровня ниже нормы (50 -250 нмоль/сут) будет свидетельствовать в пользу недостаточности коры надпочечников. Ø При стертой клинической картине для диагностики используется проба с синтетическим аналогом АКТГ – тетракозактрином (синактеном, 1 -24 АКТГ). Различают 2 варианта теста: с введением синактена короткого действия или синактена-депо. Ø
 Проба с синактеном короткого действия После исходного забора крови на свободный кортизол и альдостерон больному внутривенно (или внутримышечно) вводят 250 мкг синактена. Для внутривенного введения препарат разводят в 2 -5 мл физ. раствора, продолжительность инфузии – 2 -3 мин. Через 30 и 60 минут после инъекции производят повторные заборы крови. Точность результатов не зависит от времени суток и приема пищи. Интерпретация результатов пробы: В норме после введения синактена максимальное повышение уровня свободного кортизола превышает 525 -550 нмоль/л. Повышение уровня кортизола ниже этого значения свидетельствует в пользу первичной надпочечниковой недостаточности. Ø
Проба с синактеном короткого действия После исходного забора крови на свободный кортизол и альдостерон больному внутривенно (или внутримышечно) вводят 250 мкг синактена. Для внутривенного введения препарат разводят в 2 -5 мл физ. раствора, продолжительность инфузии – 2 -3 мин. Через 30 и 60 минут после инъекции производят повторные заборы крови. Точность результатов не зависит от времени суток и приема пищи. Интерпретация результатов пробы: В норме после введения синактена максимальное повышение уровня свободного кортизола превышает 525 -550 нмоль/л. Повышение уровня кортизола ниже этого значения свидетельствует в пользу первичной надпочечниковой недостаточности. Ø
 Проба с синактеном-депо При отсутствии синактена короткого действия можно использовать модифицированный тест с синактеном-депо. Протокол проведения пробы: В 8 -9 часов 1 -го дня производится забор крови для исследования уровней свободного кортизола и альдостерона. В 21 -22 часа того же дня производится глубокое внутримышечное введение 1 мг препарата «Синактен-депо» . В 8 -9 часов утра 2 -го дня производится повторный забор крови. Интерпретация результатов пробы – аналогична.
Проба с синактеном-депо При отсутствии синактена короткого действия можно использовать модифицированный тест с синактеном-депо. Протокол проведения пробы: В 8 -9 часов 1 -го дня производится забор крови для исследования уровней свободного кортизола и альдостерона. В 21 -22 часа того же дня производится глубокое внутримышечное введение 1 мг препарата «Синактен-депо» . В 8 -9 часов утра 2 -го дня производится повторный забор крови. Интерпретация результатов пробы – аналогична.
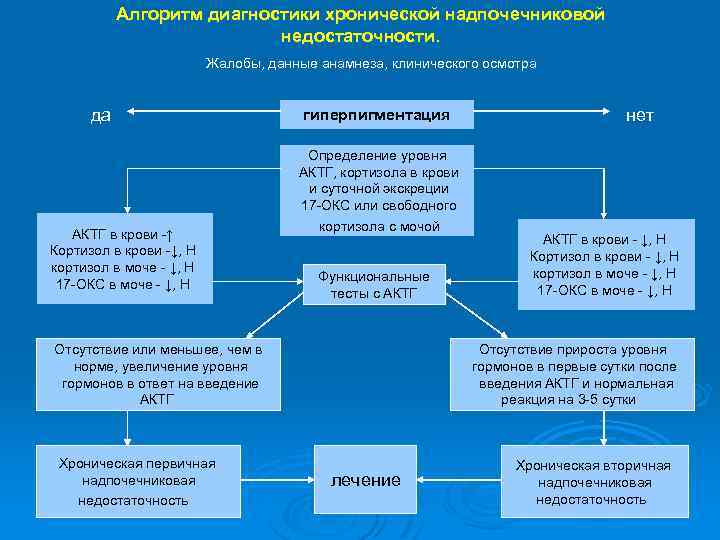 Алгоритм диагностики хронической надпочечниковой недостаточности. Жалобы, данные анамнеза, клинического осмотра да АКТГ в крови -↑ Кортизол в крови -↓, Н кортизол в моче - ↓, Н 17 -ОКС в моче - ↓, Н гиперпигментация Определение уровня АКТГ, кортизола в крови и суточной экскреции 17 -ОКС или свободного кортизола с мочой Функциональные тесты с АКТГ Отсутствие или меньшее, чем в норме, увеличение уровня гормонов в ответ на введение АКТГ Хроническая первичная надпочечниковая недостаточность нет АКТГ в крови - ↓, Н Кортизол в крови - ↓, Н кортизол в моче - ↓, Н 17 -ОКС в моче - ↓, Н Отсутствие прироста уровня гормонов в первые сутки после введения АКТГ и нормальная реакция на 3 -5 сутки лечение Хроническая вторичная надпочечниковая недостаточность
Алгоритм диагностики хронической надпочечниковой недостаточности. Жалобы, данные анамнеза, клинического осмотра да АКТГ в крови -↑ Кортизол в крови -↓, Н кортизол в моче - ↓, Н 17 -ОКС в моче - ↓, Н гиперпигментация Определение уровня АКТГ, кортизола в крови и суточной экскреции 17 -ОКС или свободного кортизола с мочой Функциональные тесты с АКТГ Отсутствие или меньшее, чем в норме, увеличение уровня гормонов в ответ на введение АКТГ Хроническая первичная надпочечниковая недостаточность нет АКТГ в крови - ↓, Н Кортизол в крови - ↓, Н кортизол в моче - ↓, Н 17 -ОКС в моче - ↓, Н Отсутствие прироста уровня гормонов в первые сутки после введения АКТГ и нормальная реакция на 3 -5 сутки лечение Хроническая вторичная надпочечниковая недостаточность
 Маркером наличия аутоиммунного адреналита является высокий титр к 21 гидроксилазе (Р 450 с21), ферменту надпочечникового стероидогенеза. Ø Для исключения туберкулезного генеза необходимо проведение рентгенографии грудной клетки, туберкулиновых проб и определение микобактерий туберкулеза с помощью ПЦР, а так же в посевах мочи и мокроты. Ø Лабораторным маркером адренолейкодистрофии является высокий уровень длинноцепочечных жирных кислот, а также характерные изменения белого вещества головного мозга при проведении МРТ. Ø
Маркером наличия аутоиммунного адреналита является высокий титр к 21 гидроксилазе (Р 450 с21), ферменту надпочечникового стероидогенеза. Ø Для исключения туберкулезного генеза необходимо проведение рентгенографии грудной клетки, туберкулиновых проб и определение микобактерий туберкулеза с помощью ПЦР, а так же в посевах мочи и мокроты. Ø Лабораторным маркером адренолейкодистрофии является высокий уровень длинноцепочечных жирных кислот, а также характерные изменения белого вещества головного мозга при проведении МРТ. Ø
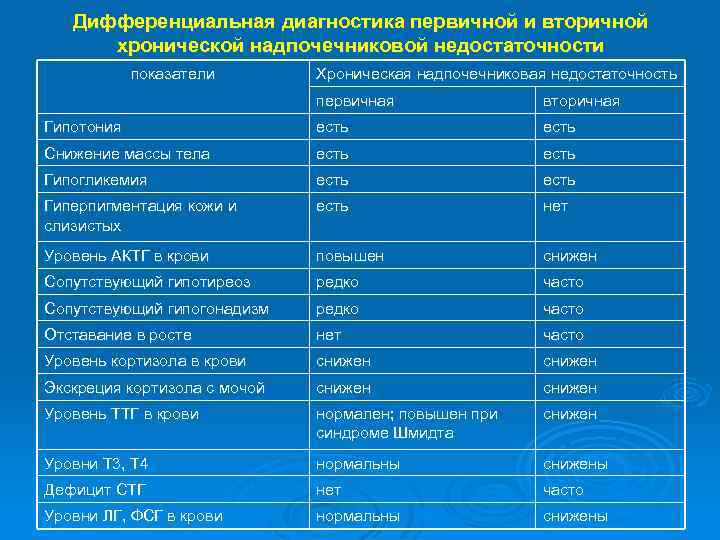 Дифференциальная диагностика первичной и вторичной хронической надпочечниковой недостаточности показатели Хроническая надпочечниковая недостаточность первичная вторичная Гипотония есть Снижение массы тела есть Гипогликемия есть Гиперпигментация кожи и слизистых есть нет Уровень АКТГ в крови повышен снижен Сопутствующий гипотиреоз редко часто Сопутствующий гипогонадизм редко часто Отставание в росте нет часто Уровень кортизола в крови снижен Экскреция кортизола с мочой снижен Уровень ТТГ в крови нормален; повышен при синдроме Шмидта снижен Уровни Т 3, Т 4 нормальны снижены Дефицит СТГ нет часто Уровни ЛГ, ФСГ в крови нормальны снижены
Дифференциальная диагностика первичной и вторичной хронической надпочечниковой недостаточности показатели Хроническая надпочечниковая недостаточность первичная вторичная Гипотония есть Снижение массы тела есть Гипогликемия есть Гиперпигментация кожи и слизистых есть нет Уровень АКТГ в крови повышен снижен Сопутствующий гипотиреоз редко часто Сопутствующий гипогонадизм редко часто Отставание в росте нет часто Уровень кортизола в крови снижен Экскреция кортизола с мочой снижен Уровень ТТГ в крови нормален; повышен при синдроме Шмидта снижен Уровни Т 3, Т 4 нормальны снижены Дефицит СТГ нет часто Уровни ЛГ, ФСГ в крови нормальны снижены
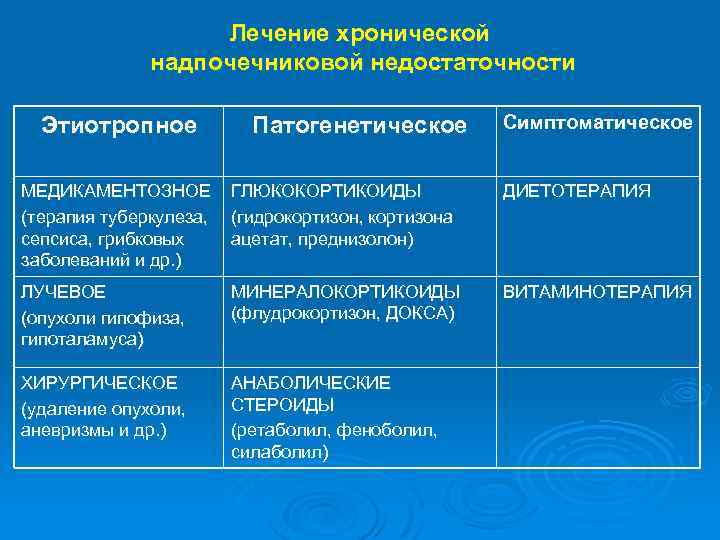 Лечение хронической надпочечниковой недостаточности Этиотропное Патогенетическое Симптоматическое МЕДИКАМЕНТОЗНОЕ (терапия туберкулеза, сепсиса, грибковых заболеваний и др. ) ГЛЮКОКОРТИКОИДЫ (гидрокортизон, кортизона ацетат, преднизолон) ДИЕТОТЕРАПИЯ ЛУЧЕВОЕ (опухоли гипофиза, гипоталамуса) МИНЕРАЛОКОРТИКОИДЫ (флудрокортизон, ДОКСА) ВИТАМИНОТЕРАПИЯ ХИРУРГИЧЕСКОЕ (удаление опухоли, аневризмы и др. ) АНАБОЛИЧЕСКИЕ СТЕРОИДЫ (ретаболил, феноболил, силаболил)
Лечение хронической надпочечниковой недостаточности Этиотропное Патогенетическое Симптоматическое МЕДИКАМЕНТОЗНОЕ (терапия туберкулеза, сепсиса, грибковых заболеваний и др. ) ГЛЮКОКОРТИКОИДЫ (гидрокортизон, кортизона ацетат, преднизолон) ДИЕТОТЕРАПИЯ ЛУЧЕВОЕ (опухоли гипофиза, гипоталамуса) МИНЕРАЛОКОРТИКОИДЫ (флудрокортизон, ДОКСА) ВИТАМИНОТЕРАПИЯ ХИРУРГИЧЕСКОЕ (удаление опухоли, аневризмы и др. ) АНАБОЛИЧЕСКИЕ СТЕРОИДЫ (ретаболил, феноболил, силаболил)
 Основные принципы заместительной терапии при ХНН: 1. У больных с ХНН препараты глюкокортикостероидов применяются пожизненно; 2. Для заместительной терапии используют физиологические дозы глюкокортикоидов. Препараты вводятся с учетом ритма секреции глюкокортикоидов (2/3 суточной дозы утром и 1/3 вечером). 3. Основными препаратами для заместительной глюкокортикоидной терапии ХНН являются КОРТЕФ, КОРТИЗОНА АЦЕТАТ, ПРЕДНИЗОЛОН; для коррекции минералокортикоидной недостаточности – КОРТИНЕФФ, ФЛОРИНЕФ. 4. Триамсинолон, дексаметазон, бекламетазон и другие синтетические аналоги при ХНН не применяются, так как эти препараты практически лишены минералокортикоидной активности и не могут оказать существенной помощи в коррекции водно-электролитных расстройств и нарушений гемодинамики. Кроме того, они обладают рядом осложнений (быстро развиваются признаки передозировки, появляются поражения различных органов и систем по типу синдрома Кушинга).
Основные принципы заместительной терапии при ХНН: 1. У больных с ХНН препараты глюкокортикостероидов применяются пожизненно; 2. Для заместительной терапии используют физиологические дозы глюкокортикоидов. Препараты вводятся с учетом ритма секреции глюкокортикоидов (2/3 суточной дозы утром и 1/3 вечером). 3. Основными препаратами для заместительной глюкокортикоидной терапии ХНН являются КОРТЕФ, КОРТИЗОНА АЦЕТАТ, ПРЕДНИЗОЛОН; для коррекции минералокортикоидной недостаточности – КОРТИНЕФФ, ФЛОРИНЕФ. 4. Триамсинолон, дексаметазон, бекламетазон и другие синтетические аналоги при ХНН не применяются, так как эти препараты практически лишены минералокортикоидной активности и не могут оказать существенной помощи в коррекции водно-электролитных расстройств и нарушений гемодинамики. Кроме того, они обладают рядом осложнений (быстро развиваются признаки передозировки, появляются поражения различных органов и систем по типу синдрома Кушинга).
 Основные принципы заместительной терапии при ХНН: 5. Оценка адекватности заместительной терапии глюкои минералокортикоидами проводится по клиническим параметрам: оценка аппетита, физической активности, веса, артериального давления, ЧСС, уровня электролитов крови, глюкозы крови натощак и направленный сбор анамнеза для выяснения общего состояния. При первичной ХНН объективным критерием компенсации минералокортикоидной недостаточности является нормализация содержания ренина плазмы, а глюкокортикоидной недостаточности – нормализация концентрации АКТГ в плазме крови. Определение кортизола крови и свободного кортизола мочи на фоне приема препаратов глюкокортикоидов для подбора их адекватной дозы неинформативно и проводить их нецелесообразно.
Основные принципы заместительной терапии при ХНН: 5. Оценка адекватности заместительной терапии глюкои минералокортикоидами проводится по клиническим параметрам: оценка аппетита, физической активности, веса, артериального давления, ЧСС, уровня электролитов крови, глюкозы крови натощак и направленный сбор анамнеза для выяснения общего состояния. При первичной ХНН объективным критерием компенсации минералокортикоидной недостаточности является нормализация содержания ренина плазмы, а глюкокортикоидной недостаточности – нормализация концентрации АКТГ в плазме крови. Определение кортизола крови и свободного кортизола мочи на фоне приема препаратов глюкокортикоидов для подбора их адекватной дозы неинформативно и проводить их нецелесообразно.
 Алгоритм лечения при хронической недостаточности коркового вещества надпочечников Этиотропная терапия Патогенетическая терапия При туберкулезной этиологии – специфическая антибактериальная терапия Дополнительно к пище 10 г натрия хлорида в сутки, Аскорбиновая кислота по 0, 2 -0, 3 г три раза в сутки Симптоматическая терапия Витамины группы В, никотиновая кислота, раствор соляной кислоты с пепсином, ферментные препараты(панзинорм, фестал и др. ) при Нарушении функции желудка и кишечника, снижении секреторной функции желудка, поджелудочной железы Эффекта нет Эффект есть Дополнительно гормональная заместительная терапия: преднизолон – по 5 -20 мг в сут, метандростенолон по 0, 005 г 2 -3 р в день или феноболин – 1 мл 1% р-ра в/м 1 рав в 7 -10 дней, ретаболил – 1 мл 5% р-ра 1 раз в неделю и др. Эффекта нет Дополнительно минералокортикоид ДОКСА – по 5 мг в/м 1 раз в 1 -3 дня или под язык по 1 таблетке 2 -3 раза в день
Алгоритм лечения при хронической недостаточности коркового вещества надпочечников Этиотропная терапия Патогенетическая терапия При туберкулезной этиологии – специфическая антибактериальная терапия Дополнительно к пище 10 г натрия хлорида в сутки, Аскорбиновая кислота по 0, 2 -0, 3 г три раза в сутки Симптоматическая терапия Витамины группы В, никотиновая кислота, раствор соляной кислоты с пепсином, ферментные препараты(панзинорм, фестал и др. ) при Нарушении функции желудка и кишечника, снижении секреторной функции желудка, поджелудочной железы Эффекта нет Эффект есть Дополнительно гормональная заместительная терапия: преднизолон – по 5 -20 мг в сут, метандростенолон по 0, 005 г 2 -3 р в день или феноболин – 1 мл 1% р-ра в/м 1 рав в 7 -10 дней, ретаболил – 1 мл 5% р-ра 1 раз в неделю и др. Эффекта нет Дополнительно минералокортикоид ДОКСА – по 5 мг в/м 1 раз в 1 -3 дня или под язык по 1 таблетке 2 -3 раза в день
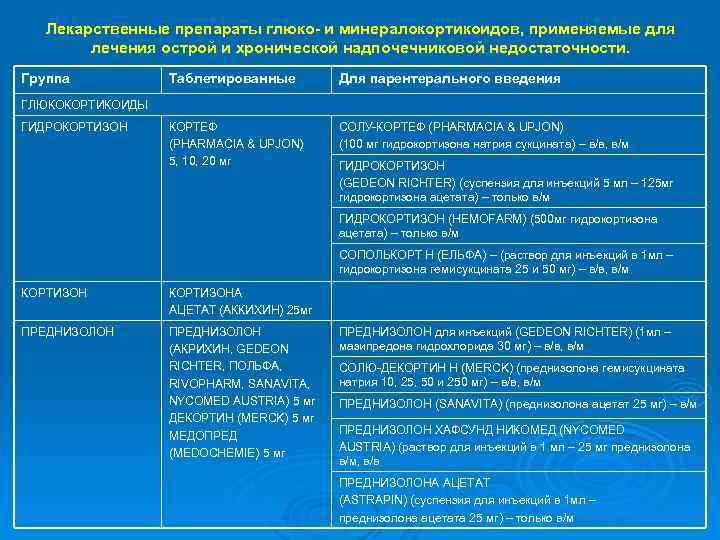 Лекарственные препараты глюко- и минералокортикоидов, применяемые для лечения острой и хронической надпочечниковой недостаточности. Группа Таблетированные Для парентерального введения КОРТЕФ (PHARMACIA & UPJON) 5, 10, 20 мг СОЛУ-КОРТЕФ (PHARMACIA & UPJON) (PHARMACIA UPJON) (100 мг гидрокортизона натрия сукцината) – в/в, в/м ГЛЮКОКОРТИКОИДЫ ГИДРОКОРТИЗОН (GEDEON RICHTER) (суспензия для инъекций 5 мл – 125 мг RICHTER) гидрокортизона ацетата) – только в/м ГИДРОКОРТИЗОН (HEMOFARM) (500 мг гидрокортизона (HEMOFARM) ацетата) – только в/м СОПОЛЬКОРТ Н (ЕЛЬФА) – (раствор для инъекций в 1 мл – гидрокортизона гемисукцината 25 и 50 мг) – в/в, в/м КОРТИЗОНА АЦЕТАТ (АККИХИН) 25 мг ПРЕДНИЗОЛОН (АКРИХИН, GEDEON RICHTER, ПОЛЬФА, RICHTER, RIVOPHARM, SANAVITA, NYCOMED AUSTRIA) 5 мг ДЕКОРТИН (MERCK) 5 мг МЕДОПРЕД (MEDOCHEMIE) 5 мг ПРЕДНИЗОЛОН для инъекций (GEDEON RICHTER) (1 мл – (GEDEON RICHTER) мазипредона гидрохлорида 30 мг) – в/в, в/м СОЛЮ-ДЕКОРТИН Н (MERCK) (преднизолона гемисукцината (MERCK) натрия 10, 25, 50 и 250 мг) – в/в, в/м ПРЕДНИЗОЛОН (SANAVITA) (преднизолона ацетат 25 мг) – в/м (SANAVITA) ПРЕДНИЗОЛОН ХАФСУНД НИКОМЕД (NYCOMED AUSTRIA) (раствор для инъекций в 1 мл – 25 мг преднизолона AUSTRIA) в/м, в/в ПРЕДНИЗОЛОНА АЦЕТАТ (ASTRAPIN) (суспензия для инъекций в 1 мл – ASTRAPIN) преднизолона ацетата 25 мг) – только в/м
Лекарственные препараты глюко- и минералокортикоидов, применяемые для лечения острой и хронической надпочечниковой недостаточности. Группа Таблетированные Для парентерального введения КОРТЕФ (PHARMACIA & UPJON) 5, 10, 20 мг СОЛУ-КОРТЕФ (PHARMACIA & UPJON) (PHARMACIA UPJON) (100 мг гидрокортизона натрия сукцината) – в/в, в/м ГЛЮКОКОРТИКОИДЫ ГИДРОКОРТИЗОН (GEDEON RICHTER) (суспензия для инъекций 5 мл – 125 мг RICHTER) гидрокортизона ацетата) – только в/м ГИДРОКОРТИЗОН (HEMOFARM) (500 мг гидрокортизона (HEMOFARM) ацетата) – только в/м СОПОЛЬКОРТ Н (ЕЛЬФА) – (раствор для инъекций в 1 мл – гидрокортизона гемисукцината 25 и 50 мг) – в/в, в/м КОРТИЗОНА АЦЕТАТ (АККИХИН) 25 мг ПРЕДНИЗОЛОН (АКРИХИН, GEDEON RICHTER, ПОЛЬФА, RICHTER, RIVOPHARM, SANAVITA, NYCOMED AUSTRIA) 5 мг ДЕКОРТИН (MERCK) 5 мг МЕДОПРЕД (MEDOCHEMIE) 5 мг ПРЕДНИЗОЛОН для инъекций (GEDEON RICHTER) (1 мл – (GEDEON RICHTER) мазипредона гидрохлорида 30 мг) – в/в, в/м СОЛЮ-ДЕКОРТИН Н (MERCK) (преднизолона гемисукцината (MERCK) натрия 10, 25, 50 и 250 мг) – в/в, в/м ПРЕДНИЗОЛОН (SANAVITA) (преднизолона ацетат 25 мг) – в/м (SANAVITA) ПРЕДНИЗОЛОН ХАФСУНД НИКОМЕД (NYCOMED AUSTRIA) (раствор для инъекций в 1 мл – 25 мг преднизолона AUSTRIA) в/м, в/в ПРЕДНИЗОЛОНА АЦЕТАТ (ASTRAPIN) (суспензия для инъекций в 1 мл – ASTRAPIN) преднизолона ацетата 25 мг) – только в/м
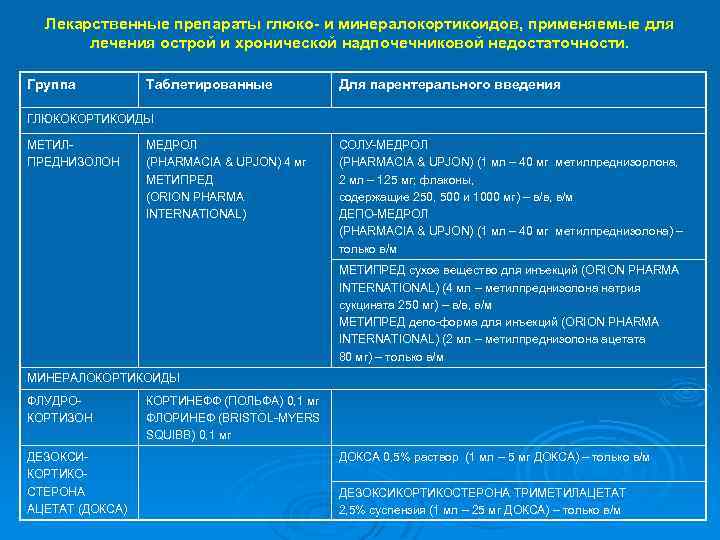 Лекарственные препараты глюко- и минералокортикоидов, применяемые для лечения острой и хронической надпочечниковой недостаточности. Группа Таблетированные Для парентерального введения ГЛЮКОКОРТИКОИДЫ МЕТИЛПРЕДНИЗОЛОН МЕДРОЛ (PHARMACIA & UPJON) 4 мг UPJON) МЕТИПРЕД (ORION PHARMA INTERNATIONAL) СОЛУ-МЕДРОЛ (PHARMACIA & UPJON) (1 мл – 40 мг метилпреднизорлона, UPJON) метилпреднизорлона, 2 мл – 125 мг; флаконы, содержащие 250, 500 и 1000 мг) – в/в, в/м ДЕПО-МЕДРОЛ (PHARMACIA & UPJON) (1 мл – 40 мг метилпреднизолона) – UPJON) метилпреднизолона) только в/м МЕТИПРЕД сухое вещество для инъекций (ORION PHARMA (ORION INTERNATIONAL) (4 мл – метилпреднизолона натрия INTERNATIONAL) сукцината 250 мг) – в/в, в/м МЕТИПРЕД депо-форма для инъекций (ORION PHARMA (ORION INTERNATIONAL) (2 мл – метилпреднизолона ацетата INTERNATIONAL) 80 мг) – только в/м МИНЕРАЛОКОРТИКОИДЫ ФЛУДРОКОРТИЗОН ДЕЗОКСИКОРТИКОСТЕРОНА АЦЕТАТ (ДОКСА) КОРТИНЕФФ (ПОЛЬФА) 0, 1 мг ФЛОРИНЕФ (BRISTOL-MYERS (BRISTOLSQUIBB) 0, 1 мг ДОКСА 0, 5% раствор (1 мл – 5 мг ДОКСА) – только в/м ДЕЗОКСИКОРТИКОСТЕРОНА ТРИМЕТИЛАЦЕТАТ 2, 5% суспензия (1 мл – 25 мг ДОКСА) – только в/м
Лекарственные препараты глюко- и минералокортикоидов, применяемые для лечения острой и хронической надпочечниковой недостаточности. Группа Таблетированные Для парентерального введения ГЛЮКОКОРТИКОИДЫ МЕТИЛПРЕДНИЗОЛОН МЕДРОЛ (PHARMACIA & UPJON) 4 мг UPJON) МЕТИПРЕД (ORION PHARMA INTERNATIONAL) СОЛУ-МЕДРОЛ (PHARMACIA & UPJON) (1 мл – 40 мг метилпреднизорлона, UPJON) метилпреднизорлона, 2 мл – 125 мг; флаконы, содержащие 250, 500 и 1000 мг) – в/в, в/м ДЕПО-МЕДРОЛ (PHARMACIA & UPJON) (1 мл – 40 мг метилпреднизолона) – UPJON) метилпреднизолона) только в/м МЕТИПРЕД сухое вещество для инъекций (ORION PHARMA (ORION INTERNATIONAL) (4 мл – метилпреднизолона натрия INTERNATIONAL) сукцината 250 мг) – в/в, в/м МЕТИПРЕД депо-форма для инъекций (ORION PHARMA (ORION INTERNATIONAL) (2 мл – метилпреднизолона ацетата INTERNATIONAL) 80 мг) – только в/м МИНЕРАЛОКОРТИКОИДЫ ФЛУДРОКОРТИЗОН ДЕЗОКСИКОРТИКОСТЕРОНА АЦЕТАТ (ДОКСА) КОРТИНЕФФ (ПОЛЬФА) 0, 1 мг ФЛОРИНЕФ (BRISTOL-MYERS (BRISTOLSQUIBB) 0, 1 мг ДОКСА 0, 5% раствор (1 мл – 5 мг ДОКСА) – только в/м ДЕЗОКСИКОРТИКОСТЕРОНА ТРИМЕТИЛАЦЕТАТ 2, 5% суспензия (1 мл – 25 мг ДОКСА) – только в/м
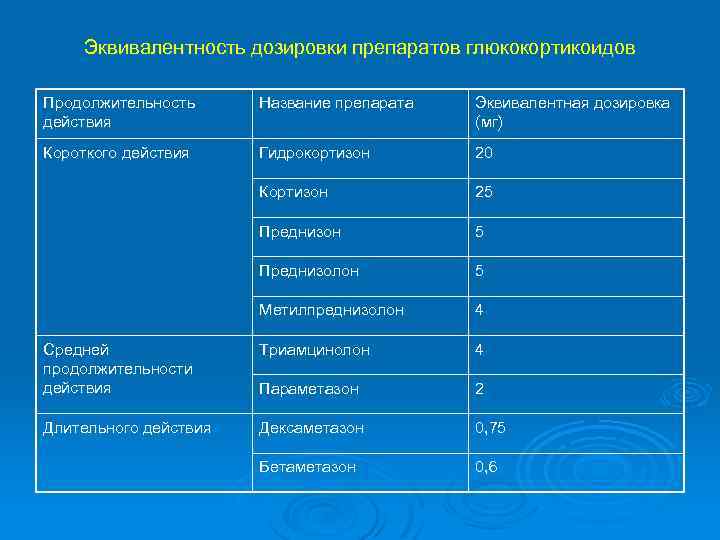 Эквивалентность дозировки препаратов глюкокортикоидов Продолжительность действия Название препарата Эквивалентная дозировка (мг) Короткого действия Гидрокортизон 20 Кортизон 25 Преднизон 5 Преднизолон 5 Метилпреднизолон 4 Средней продолжительности действия Триамцинолон 4 Параметазон 2 Длительного действия Дексаметазон 0, 75 Бетаметазон 0, 6
Эквивалентность дозировки препаратов глюкокортикоидов Продолжительность действия Название препарата Эквивалентная дозировка (мг) Короткого действия Гидрокортизон 20 Кортизон 25 Преднизон 5 Преднизолон 5 Метилпреднизолон 4 Средней продолжительности действия Триамцинолон 4 Параметазон 2 Длительного действия Дексаметазон 0, 75 Бетаметазон 0, 6
 Острая надпочечниковая недостаточность. Острая надпочечниковая недостаточность (ОНН) – неотложное состояние, возникающее в результате резкого снижения продукции гормонов корой надпочечников, клинически проявляющееся резкой адинамией, сосудистым коллапсом, постепенным затемнением сознания.
Острая надпочечниковая недостаточность. Острая надпочечниковая недостаточность (ОНН) – неотложное состояние, возникающее в результате резкого снижения продукции гормонов корой надпочечников, клинически проявляющееся резкой адинамией, сосудистым коллапсом, постепенным затемнением сознания.
 Этиология: Ø Ø Ø Надпочечниковые или аддисонические кризы развиваются чаще у больных с первичным или вторичным поражением надпочечников. Реже встречаются у больных без предшествующих заболеваний надпочечников. Развитие аддисонического криза может быть первым проявлением заболевания при латентно протекающей болезни Аддисона, синдроме Шмидта. При двусторонней адреналэктомии, с синдромом Нельсона, адреногенитальный синдром и изолированная недостаточность секреции альдостерона. Особую роль больных, потенциально подверженных ОНН, составляют пациенты, ранее лечившиеся глюкокортикоидами по поводу неэндокринных заболеваний. На фоне менингококковой, пневмококковой или стрептококковой бактериемии геморрагический инфаркт надпочечников – синдром Уотерхауса – Фридериксена. Острое кровоизлияние в надпочечники происходит при различных стрессах, больших операциях, сепсисе, ожогах, при лечении препаратами АКТГ и антикоагулянтами, у беременных женщин.
Этиология: Ø Ø Ø Надпочечниковые или аддисонические кризы развиваются чаще у больных с первичным или вторичным поражением надпочечников. Реже встречаются у больных без предшествующих заболеваний надпочечников. Развитие аддисонического криза может быть первым проявлением заболевания при латентно протекающей болезни Аддисона, синдроме Шмидта. При двусторонней адреналэктомии, с синдромом Нельсона, адреногенитальный синдром и изолированная недостаточность секреции альдостерона. Особую роль больных, потенциально подверженных ОНН, составляют пациенты, ранее лечившиеся глюкокортикоидами по поводу неэндокринных заболеваний. На фоне менингококковой, пневмококковой или стрептококковой бактериемии геморрагический инфаркт надпочечников – синдром Уотерхауса – Фридериксена. Острое кровоизлияние в надпочечники происходит при различных стрессах, больших операциях, сепсисе, ожогах, при лечении препаратами АКТГ и антикоагулянтами, у беременных женщин.
 Патогенез. В основе патогенеза острого гипокортицизма лежит декомпенсация всех видов обмена и процессов адаптации, связанных с прекращением секреции гормонов коры надпочечников. Происходит потеря ионов натрия и хлоридов с мочой и уменьшение всасывания их в кишечнике, что приводит к обезвоживанию организма за счет потери внеклеточной жидкости и вторичного перехода воды из внеклеточного пространства в клетку. Наблюдается повышение уровня калия в сыворотке, в межклеточной жидкости и в клетках. Избыток калия в сердечной мышце ведет к нарушению сократительной способности миокарда. Нарушается углеводный обмен: снижение гликемии, уменьшение запасов гликогена в печени и скелетных мышцах, повышение чувствительности к инсулину. Снижается функция почек: снижение скорости клубочковой фильтрации, нарушение способности канальцев всасывать воду и электролиты.
Патогенез. В основе патогенеза острого гипокортицизма лежит декомпенсация всех видов обмена и процессов адаптации, связанных с прекращением секреции гормонов коры надпочечников. Происходит потеря ионов натрия и хлоридов с мочой и уменьшение всасывания их в кишечнике, что приводит к обезвоживанию организма за счет потери внеклеточной жидкости и вторичного перехода воды из внеклеточного пространства в клетку. Наблюдается повышение уровня калия в сыворотке, в межклеточной жидкости и в клетках. Избыток калия в сердечной мышце ведет к нарушению сократительной способности миокарда. Нарушается углеводный обмен: снижение гликемии, уменьшение запасов гликогена в печени и скелетных мышцах, повышение чувствительности к инсулину. Снижается функция почек: снижение скорости клубочковой фильтрации, нарушение способности канальцев всасывать воду и электролиты.
 Патогенетической основой синдрома Уотерхауса-Фридериксена является бактериальный шок, ведущий к острому сосудистому спазму и к некрозам и кровоизлияниям в корковый и мозговой слой надпочечников. Поражения надпочечников при этом синдроме могут быть очаговыми и диффузными, некротическими и геморрагическими. Наиболее характерной для синдрома Уотерхауса-Фридериксена является смешанная форма – некротическигеморрагическая. Чаще наблюдается изменение в двух надпочечниках, реже поражается один надпочечник.
Патогенетической основой синдрома Уотерхауса-Фридериксена является бактериальный шок, ведущий к острому сосудистому спазму и к некрозам и кровоизлияниям в корковый и мозговой слой надпочечников. Поражения надпочечников при этом синдроме могут быть очаговыми и диффузными, некротическими и геморрагическими. Наиболее характерной для синдрома Уотерхауса-Фридериксена является смешанная форма – некротическигеморрагическая. Чаще наблюдается изменение в двух надпочечниках, реже поражается один надпочечник.
 Клиника. 1 стадия – усиление слабости и гиперпигментация кожных покровов и слизистых оболочек (при первичной ХНН); головная боль, нарушение аппетита, тошнота и снижение АД. Особенностью гипотензии при ОНН является отсутствие компенсации от гипертензивных лекарственных препаратов – АД повышается только в ответ на введение глюко- и минералокортикоидов. 2 стадия - резкая слабость, озноб, выраженные боли в животе, гипертермия, тошнота и многократная рвота с резкими признаками дегидратации, олигоурия, сердцебиение, прогрессирующее падение АД. 3 стадия – коматозное состояние, сосудистый коллапс, анурия и гипотермия.
Клиника. 1 стадия – усиление слабости и гиперпигментация кожных покровов и слизистых оболочек (при первичной ХНН); головная боль, нарушение аппетита, тошнота и снижение АД. Особенностью гипотензии при ОНН является отсутствие компенсации от гипертензивных лекарственных препаратов – АД повышается только в ответ на введение глюко- и минералокортикоидов. 2 стадия - резкая слабость, озноб, выраженные боли в животе, гипертермия, тошнота и многократная рвота с резкими признаками дегидратации, олигоурия, сердцебиение, прогрессирующее падение АД. 3 стадия – коматозное состояние, сосудистый коллапс, анурия и гипотермия.
 Формы клинических проявлений ОНН. Ø Сердечно-сосудистая Ø Желудочно-кишечная Ø Нервно-психическая
Формы клинических проявлений ОНН. Ø Сердечно-сосудистая Ø Желудочно-кишечная Ø Нервно-психическая
 Диагностика. Лабораторные методы диагностики ОНН довольно ограничены. Определение содержания кортизола, альдостерона и АКТГ в плазме не всегда можно исследовать быстро. Кроме того, однократный показатель уровня гормонов не отражает точно функциональное состояние коры надпочечников. Диагностические тесты, применяемые при ХНН, в остром аддисоническом кризе противопоказаны.
Диагностика. Лабораторные методы диагностики ОНН довольно ограничены. Определение содержания кортизола, альдостерона и АКТГ в плазме не всегда можно исследовать быстро. Кроме того, однократный показатель уровня гормонов не отражает точно функциональное состояние коры надпочечников. Диагностические тесты, применяемые при ХНН, в остром аддисоническом кризе противопоказаны.
 Ø Ø Ø Во время аддисонического криза и состояния обезвоживания уменьшается содержание натрия (гипонатриемия) и хлоридов. Уровень натрия может быть 130 мэкв и ниже. Важным для диагностики ОНН является гиперкалиемия до 5 -6 мэкв, иногда этот показатель достигает 8 мэкв. В результате увеличения содержания в крови калия и снижения натрия меняется соотношение Na/K до 20 и ниже (норма 32). Кроме значительной потери воды и солей во врем аддисонического криза значительную опасность для больных представляет гипогликемия. Потеря натрия и воды во время криза ведет к истинному сгущению крови и повышение гематокрита. Во время развития ОНН часто значительно повышается уровень мочевины и остаточного азота, возникает различной степени ацидоз, о чем свидетельствует уменьшение щелочности крови.
Ø Ø Ø Во время аддисонического криза и состояния обезвоживания уменьшается содержание натрия (гипонатриемия) и хлоридов. Уровень натрия может быть 130 мэкв и ниже. Важным для диагностики ОНН является гиперкалиемия до 5 -6 мэкв, иногда этот показатель достигает 8 мэкв. В результате увеличения содержания в крови калия и снижения натрия меняется соотношение Na/K до 20 и ниже (норма 32). Кроме значительной потери воды и солей во врем аддисонического криза значительную опасность для больных представляет гипогликемия. Потеря натрия и воды во время криза ведет к истинному сгущению крови и повышение гематокрита. Во время развития ОНН часто значительно повышается уровень мочевины и остаточного азота, возникает различной степени ацидоз, о чем свидетельствует уменьшение щелочности крови.
 Лечение. Ø При ОНН предпочтение отдается препаратам гидрокортизона. Введение их назначают внутривенно струйно и капельно, для этого используют препараты гидрокортизона натрия сукцината. Для внутримышечного введения применяют препараты гидрокортизона ацетата в виде суспензии. При остром надпочечниковом кризе обычно сочетают все три способа введения гидрокортизона.
Лечение. Ø При ОНН предпочтение отдается препаратам гидрокортизона. Введение их назначают внутривенно струйно и капельно, для этого используют препараты гидрокортизона натрия сукцината. Для внутримышечного введения применяют препараты гидрокортизона ацетата в виде суспензии. При остром надпочечниковом кризе обычно сочетают все три способа введения гидрокортизона.
 Начинают с назначения 100 -150 мг гидрокортизона натрия сукцината (СОЛУКОРТЕФ) внутривенно струйно. Такое же количество препарата растворяют в 500 мл физ. раствора и 5% глюкозы с добавлением 50 мл 5% аскорбиновой кислоты и вводят внутривенно капельно в течение 3 -4 часов со скоростью 40100 капель в минуту. Ø Одновременно с внутривенным введением водорастворимого гидрокортизона производят введение суспензии гидрокортизона внутримышечно по 50 -75 мг каждые 4 -6 часов. Доза зависит от тяжести состояния и результатов повышения АД, нормализации электролитных нарушений. Ø
Начинают с назначения 100 -150 мг гидрокортизона натрия сукцината (СОЛУКОРТЕФ) внутривенно струйно. Такое же количество препарата растворяют в 500 мл физ. раствора и 5% глюкозы с добавлением 50 мл 5% аскорбиновой кислоты и вводят внутривенно капельно в течение 3 -4 часов со скоростью 40100 капель в минуту. Ø Одновременно с внутривенным введением водорастворимого гидрокортизона производят введение суспензии гидрокортизона внутримышечно по 50 -75 мг каждые 4 -6 часов. Доза зависит от тяжести состояния и результатов повышения АД, нормализации электролитных нарушений. Ø
 В течение первых суток общая доза гидрокортизона составляет 400 -600 мг, реже 800 -1000 мг, иногда и больше. Внутривенное введение гидрокортизона продолжают до выведения больного из коллапса и повышения АД выше 100 мм. рт. ст. и продолжают внутримышечное его введение 4 -6 раз в сутки в дозе 50 -75 мг с постепенным уменьшением дозы до 25 -50 мг и увеличением интервалов введения 2 -4 раза в сутки в течение 5 -7 дней. Затем больных переводят на пероральное лечение преднизолоном в дозе 10 -20 мг в сутки, сочетая с назначением КОРТЕФА 30 мг в сутки или кортизона ацетата в дозе 25 -50 мг в сутки. Ø В редких случаях возникает необходимость сочетать введение гидрокортизона с назначением препаратов ДОКСА, который вводят внутримышечно по 5 мг (1 мл) 2 -3 раза в первые сутки и 1 -2 раза во вторые сутки. Затем ДОКСА снижается до 5 мг ежедневно или через день, в последующем через 2 дня. Нужно помнить, что масленый раствор ДОКСА всасывается медленно и эффект может проявиться лишь через несколько часов от начала инъекции. Ø
В течение первых суток общая доза гидрокортизона составляет 400 -600 мг, реже 800 -1000 мг, иногда и больше. Внутривенное введение гидрокортизона продолжают до выведения больного из коллапса и повышения АД выше 100 мм. рт. ст. и продолжают внутримышечное его введение 4 -6 раз в сутки в дозе 50 -75 мг с постепенным уменьшением дозы до 25 -50 мг и увеличением интервалов введения 2 -4 раза в сутки в течение 5 -7 дней. Затем больных переводят на пероральное лечение преднизолоном в дозе 10 -20 мг в сутки, сочетая с назначением КОРТЕФА 30 мг в сутки или кортизона ацетата в дозе 25 -50 мг в сутки. Ø В редких случаях возникает необходимость сочетать введение гидрокортизона с назначением препаратов ДОКСА, который вводят внутримышечно по 5 мг (1 мл) 2 -3 раза в первые сутки и 1 -2 раза во вторые сутки. Затем ДОКСА снижается до 5 мг ежедневно или через день, в последующем через 2 дня. Нужно помнить, что масленый раствор ДОКСА всасывается медленно и эффект может проявиться лишь через несколько часов от начала инъекции. Ø
 Ø Наряду с введением глюкокортикоидов проводят лечебные мероприятия по борьбе с обезвоживанием и явлениями шока. Количество физ. р-ра и 5% р-ра глюкозы в первые сутки составляет 2, 5 -3, 5 л. При многократной рвоте рекомендуется внутривенное введение 10 -20 мл 10% Na. Cl в начале лечения и повторное введение при выраженной гипотонии и анорексии. После купирования симптомов желудочно-кишечной диспепсии (тошноты, рвоты) больному назначают прием жидкости внутрь.
Ø Наряду с введением глюкокортикоидов проводят лечебные мероприятия по борьбе с обезвоживанием и явлениями шока. Количество физ. р-ра и 5% р-ра глюкозы в первые сутки составляет 2, 5 -3, 5 л. При многократной рвоте рекомендуется внутривенное введение 10 -20 мл 10% Na. Cl в начале лечения и повторное введение при выраженной гипотонии и анорексии. После купирования симптомов желудочно-кишечной диспепсии (тошноты, рвоты) больному назначают прием жидкости внутрь.
 При отсутствии гидрокортизона внутривенно струйно вводится 25 -30 мг преднизолона, назначение которого обязательно сочетается с внутримышечным введением ДОКСА. Затем в течение 30 -60 мин, а при шоке быстрее, проводится внутривенное капельное введение 25 мг преднизолона на 500 мл физ. р-ра. В последующие 24 часа продолжается инфузионная терапия физ. р-ра 1 -3 л с добавлением 25 мг преднизолона каждые 24 часа. После улучшения состояния, преднизолон назначается внутрь по 10 мг каждые 6 часов и сочетается с приемом кортинеффа или флоринефа 0, 1 -0, 2 мг в сутки с последующим переводом на поддерживающие дозы глюко- и минералокортикоидов. Ø Применение преднизолона, мало влияющего на задержку жидкости, вместо гидрокортизона ведет к более медленной компенсации обменных процессов во время аддисонического криза. Ø
При отсутствии гидрокортизона внутривенно струйно вводится 25 -30 мг преднизолона, назначение которого обязательно сочетается с внутримышечным введением ДОКСА. Затем в течение 30 -60 мин, а при шоке быстрее, проводится внутривенное капельное введение 25 мг преднизолона на 500 мл физ. р-ра. В последующие 24 часа продолжается инфузионная терапия физ. р-ра 1 -3 л с добавлением 25 мг преднизолона каждые 24 часа. После улучшения состояния, преднизолон назначается внутрь по 10 мг каждые 6 часов и сочетается с приемом кортинеффа или флоринефа 0, 1 -0, 2 мг в сутки с последующим переводом на поддерживающие дозы глюко- и минералокортикоидов. Ø Применение преднизолона, мало влияющего на задержку жидкости, вместо гидрокортизона ведет к более медленной компенсации обменных процессов во время аддисонического криза. Ø
 Ø В профилактических целях больным ХНН назначается парентеральное введение глюкокортикоидов и препаратов ДОКСА в дозах меньших, чем при аддисоническом кризе. За сутки до операции вводят гидрокортизон внутримышечно по 25 -50 мг 24 раза в сутки, ДОКСА – по 5 мг в сутки. В день операции дозу препарата увеличивают в 2 -3 раза. Во время оперативного вмешательства внутривенно капельно вводят 100 -150 мг гидрокортизона и внутримышечно по 50 мг гидрокортизона каждые 4 -6 часов в течение 1 -2 суток. Парентеральное введение гидрокортизона продолжают после операции в течение 2 -3 дней.
Ø В профилактических целях больным ХНН назначается парентеральное введение глюкокортикоидов и препаратов ДОКСА в дозах меньших, чем при аддисоническом кризе. За сутки до операции вводят гидрокортизон внутримышечно по 25 -50 мг 24 раза в сутки, ДОКСА – по 5 мг в сутки. В день операции дозу препарата увеличивают в 2 -3 раза. Во время оперативного вмешательства внутривенно капельно вводят 100 -150 мг гидрокортизона и внутримышечно по 50 мг гидрокортизона каждые 4 -6 часов в течение 1 -2 суток. Парентеральное введение гидрокортизона продолжают после операции в течение 2 -3 дней.
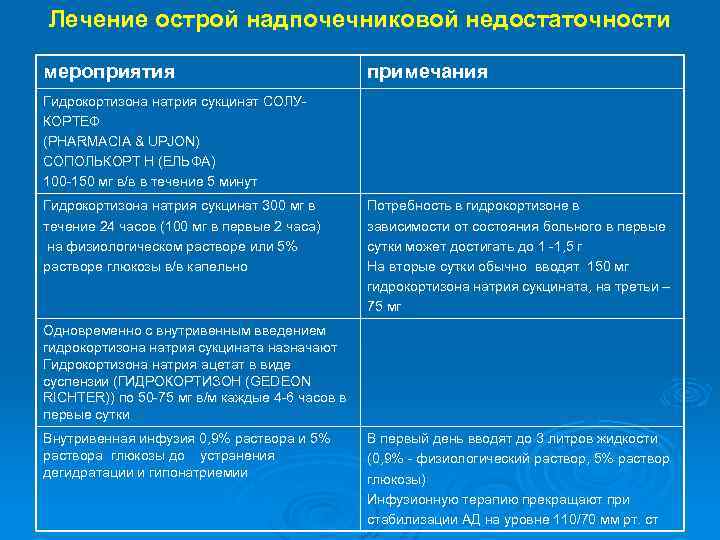 Лечение острой надпочечниковой недостаточности мероприятия примечания Гидрокортизона натрия сукцинат СОЛУКОРТЕФ (PHARMACIA & UPJON) СОПОЛЬКОРТ Н (ЕЛЬФА) 100 -150 мг в/в в течение 5 минут Гидрокортизона натрия сукцинат 300 мг в течение 24 часов (100 мг в первые 2 часа) на физиологическом растворе или 5% растворе глюкозы в/в капельно Потребность в гидрокортизоне в зависимости от состояния больного в первые сутки может достигать до 1 -1, 5 г На вторые сутки обычно вводят 150 мг гидрокортизона натрия сукцината, на третьи – 75 мг Одновременно с внутривенным введением гидрокортизона натрия сукцината назначают Гидрокортизона натрия ацетат в виде суспензии (ГИДРОКОРТИЗОН (GEDEON RICHTER)) по 50 -75 мг в/м каждые 4 -6 часов в первые сутки Внутривенная инфузия 0, 9% раствора и 5% раствора глюкозы до устранения дегидратации и гипонатриемии В первый день вводят до 3 литров жидкости (0, 9% - физиологический раствор, 5% раствор глюкозы) Инфузионную терапию прекращают при стабилизации АД на уровне 110/70 мм рт. ст
Лечение острой надпочечниковой недостаточности мероприятия примечания Гидрокортизона натрия сукцинат СОЛУКОРТЕФ (PHARMACIA & UPJON) СОПОЛЬКОРТ Н (ЕЛЬФА) 100 -150 мг в/в в течение 5 минут Гидрокортизона натрия сукцинат 300 мг в течение 24 часов (100 мг в первые 2 часа) на физиологическом растворе или 5% растворе глюкозы в/в капельно Потребность в гидрокортизоне в зависимости от состояния больного в первые сутки может достигать до 1 -1, 5 г На вторые сутки обычно вводят 150 мг гидрокортизона натрия сукцината, на третьи – 75 мг Одновременно с внутривенным введением гидрокортизона натрия сукцината назначают Гидрокортизона натрия ацетат в виде суспензии (ГИДРОКОРТИЗОН (GEDEON RICHTER)) по 50 -75 мг в/м каждые 4 -6 часов в первые сутки Внутривенная инфузия 0, 9% раствора и 5% раствора глюкозы до устранения дегидратации и гипонатриемии В первый день вводят до 3 литров жидкости (0, 9% - физиологический раствор, 5% раствор глюкозы) Инфузионную терапию прекращают при стабилизации АД на уровне 110/70 мм рт. ст
 Осложнения гормональной терапии. Наиболее часто встречается отечный синдром (отеки на конечностях, лице в полостях), а также парастезии, параличи. Эти симптомы связаны с гиокалиемией и достаточно сократить дозу ДОКСА или временно отменить препарат, прервать введение поваренной соли, чтобы эти симптомы уменьшились. В этих случаях назначают хлористый калий в растворе или порошке до 4 г в сутки, при острой гипокалиемии показано внутривенное введение 0, 5% раствора хлорида калия в 500 мл 5% раствора глюкозы. Ø При явлениях отека мозга назначают маннитол, мочегонные препараты. передозировка глюкокортикоидами сопровождается развитием симптомов нарушения психики – от расстройства настроения и сна, до выраженного беспокойства, иногда протекающего с галлюцинациями. Снижение дозы кортикостероидов до поддерживающих обычно купирует эти психические проявления. Ø
Осложнения гормональной терапии. Наиболее часто встречается отечный синдром (отеки на конечностях, лице в полостях), а также парастезии, параличи. Эти симптомы связаны с гиокалиемией и достаточно сократить дозу ДОКСА или временно отменить препарат, прервать введение поваренной соли, чтобы эти симптомы уменьшились. В этих случаях назначают хлористый калий в растворе или порошке до 4 г в сутки, при острой гипокалиемии показано внутривенное введение 0, 5% раствора хлорида калия в 500 мл 5% раствора глюкозы. Ø При явлениях отека мозга назначают маннитол, мочегонные препараты. передозировка глюкокортикоидами сопровождается развитием симптомов нарушения психики – от расстройства настроения и сна, до выраженного беспокойства, иногда протекающего с галлюцинациями. Снижение дозы кортикостероидов до поддерживающих обычно купирует эти психические проявления. Ø


