Теплых Лисиченко NEW.pptx
- Количество слайдов: 34
 Национальный медико-хирургический Центр им. Н. И. Пирогова АНЕСТЕЗИОЛОГИЧЕСКОЕ ОБЕСПЕЧЕНИЕ ВО ВРЕМЯ УДАЛЕНИЯ ОПУХОЛЕЙ ФУНКЦИОНАЛЬНО-ЗНАЧИМЫХ ЗОН И AWAKE ХИРУРГИИ. ПРОБЛЕМЫ И ПУТИ ИХ РЕШЕНИЯ. Теплых Б. А. , Лисиченко И. А.
Национальный медико-хирургический Центр им. Н. И. Пирогова АНЕСТЕЗИОЛОГИЧЕСКОЕ ОБЕСПЕЧЕНИЕ ВО ВРЕМЯ УДАЛЕНИЯ ОПУХОЛЕЙ ФУНКЦИОНАЛЬНО-ЗНАЧИМЫХ ЗОН И AWAKE ХИРУРГИИ. ПРОБЛЕМЫ И ПУТИ ИХ РЕШЕНИЯ. Теплых Б. А. , Лисиченко И. А.

 В хирургии внутримозговых опухолей необходимость проведения интраоперационного пробуждения достигает 40%! Зачем мы проводим операции с пробуждением пациентов? 1. Неточность нейровизуализационных методов (чувствительность и специфичность ФМРТ 59 -100% и 0 -97%) 1 2. Значительная вариабельность функционального расположения речевых зон по отношению к классическим ориентирам. (2) 3. Потеря точности навигационных систем в ходе операции (смещение в среднем на 1 -4 см). (3) 1 2 3 Nossek E, Matot I: Is Preoperative Functional Magnetic Resonance Imaging Reliable for Language Areas Mapping in Brain Tumor Surgery? Review of Language Functional Magnetic Resonance Imaging and Direct Cortical Stimulation Correlation Studies J Neurosurg 66: 113– 120, 2010 Sanai N. , Polley M. Y. , Mc. Dermott M. W. , et al. 2011 Nabavi A, Mc. L. Black P: Serial Intraoperative Magnetic Resonance Imaging of Brain Shift, Neurosurgery 48: 787 -798, 2001.
В хирургии внутримозговых опухолей необходимость проведения интраоперационного пробуждения достигает 40%! Зачем мы проводим операции с пробуждением пациентов? 1. Неточность нейровизуализационных методов (чувствительность и специфичность ФМРТ 59 -100% и 0 -97%) 1 2. Значительная вариабельность функционального расположения речевых зон по отношению к классическим ориентирам. (2) 3. Потеря точности навигационных систем в ходе операции (смещение в среднем на 1 -4 см). (3) 1 2 3 Nossek E, Matot I: Is Preoperative Functional Magnetic Resonance Imaging Reliable for Language Areas Mapping in Brain Tumor Surgery? Review of Language Functional Magnetic Resonance Imaging and Direct Cortical Stimulation Correlation Studies J Neurosurg 66: 113– 120, 2010 Sanai N. , Polley M. Y. , Mc. Dermott M. W. , et al. 2011 Nabavi A, Mc. L. Black P: Serial Intraoperative Magnetic Resonance Imaging of Brain Shift, Neurosurgery 48: 787 -798, 2001.
 Мы не были первооткрывателями и опирались на опыт учителей: - Краниотомия в сознании. А. Ю. Лубнин, А. С. Куликов, Г. Л. Кобяков, А. В. Гаврилов, Анестезиология и реаниматология № 4, 2012 -Huncke K. , Van de Wiele B. , Itzhak F et al. The asleep-awake-asleep anesthetic technique for intraoperative languade mapping. Neurosurgery 1998; 42: 1312 -1316 - Gebhard R. E. , Berry J. , Maggio W. M. et al. The successful use of regional anesthesia to prevent involuntary movements in patient undergoing awake craniotomy. Anesth. Analg 2000: 91: 1230 -1231 --Дэвид Л. Браун Атлас регионарной анестезии. 2009 0 2013 начало пути 2015 уверенное освоение asaw-as 2016 освоение нового as-awsed 53
Мы не были первооткрывателями и опирались на опыт учителей: - Краниотомия в сознании. А. Ю. Лубнин, А. С. Куликов, Г. Л. Кобяков, А. В. Гаврилов, Анестезиология и реаниматология № 4, 2012 -Huncke K. , Van de Wiele B. , Itzhak F et al. The asleep-awake-asleep anesthetic technique for intraoperative languade mapping. Neurosurgery 1998; 42: 1312 -1316 - Gebhard R. E. , Berry J. , Maggio W. M. et al. The successful use of regional anesthesia to prevent involuntary movements in patient undergoing awake craniotomy. Anesth. Analg 2000: 91: 1230 -1231 --Дэвид Л. Браун Атлас регионарной анестезии. 2009 0 2013 начало пути 2015 уверенное освоение asaw-as 2016 освоение нового as-awsed 53
 Противопоказания: Решение: Смещение ср. структур более 2 см - Подготовка ГКС-? Коллегиальное решение Ожирение ( ИМТ > 35 )(1, 2) - укладка, профилактика “crash синдрома” Cтойкие психоэмоциональные заболевания (4) - Подбор терапии ? Плохо контролируемый судорожный синдром (3) - Подбор терапии ? Орошение холодной водой Курильщики с большим стажем(1) - Малые дозы опиоидов Выраженный рвотный рефлекс - Превентивная терапия Повторные вмешательства на этом же отделе ГМ(2) - Подбор противосудорожной терапии Исходный дефицит функции зоны операции(2) - Обсуждениие с хирургами • • 1. Piccioni F. , Fanzo M. Management of anesthesia in awake craniotomy. Minerva Anesthesiol. 2008; 74: 393— 408. 2. Bonhomme V. , Franssen C. , Hans P. Awake craniotomy. Eur. J. Anaesth. 2009; 26: 906— 912. 3. Duffau H. Awake mapping and tumor surgery. In: Duffau H. , ed. Brain mapping. Wien etc. : Springer; 2011: 305— 318. 4. Conte V. , Baratta P. , Tomaselli P. et al. Awake neurosurgery: an update. Minerva Anestesiol. 2008; 74: 289— 292.
Противопоказания: Решение: Смещение ср. структур более 2 см - Подготовка ГКС-? Коллегиальное решение Ожирение ( ИМТ > 35 )(1, 2) - укладка, профилактика “crash синдрома” Cтойкие психоэмоциональные заболевания (4) - Подбор терапии ? Плохо контролируемый судорожный синдром (3) - Подбор терапии ? Орошение холодной водой Курильщики с большим стажем(1) - Малые дозы опиоидов Выраженный рвотный рефлекс - Превентивная терапия Повторные вмешательства на этом же отделе ГМ(2) - Подбор противосудорожной терапии Исходный дефицит функции зоны операции(2) - Обсуждениие с хирургами • • 1. Piccioni F. , Fanzo M. Management of anesthesia in awake craniotomy. Minerva Anesthesiol. 2008; 74: 393— 408. 2. Bonhomme V. , Franssen C. , Hans P. Awake craniotomy. Eur. J. Anaesth. 2009; 26: 906— 912. 3. Duffau H. Awake mapping and tumor surgery. In: Duffau H. , ed. Brain mapping. Wien etc. : Springer; 2011: 305— 318. 4. Conte V. , Baratta P. , Tomaselli P. et al. Awake neurosurgery: an update. Minerva Anestesiol. 2008; 74: 289— 292.
 «Х» шагов к осуществлению успешной AWAKE-анестезии:
«Х» шагов к осуществлению успешной AWAKE-анестезии:
 - ШАГ 1: Осмотр больного: - Выявление проблем при интубации/экстубации (тироментальное растояние, шкала Маллампати) - Физикальный осмотр - Налаживаине психоэмоционального контакта с больным - Обьяснение последовательности происходящих событий во время пробуждения и после него - Обсуждение с больным возможных проблем
- ШАГ 1: Осмотр больного: - Выявление проблем при интубации/экстубации (тироментальное растояние, шкала Маллампати) - Физикальный осмотр - Налаживаине психоэмоционального контакта с больным - Обьяснение последовательности происходящих событий во время пробуждения и после него - Обсуждение с больным возможных проблем
 ШАГ 2: Обсуждение сценария анестезии с нейрохирургами: Четкой статистики, по популярности методов в мире, к сожалению не нашли 1) asleep-awake-asleep - рутинно в НМХЦ 2) asleep-awake-sedation - применяем с конца 2016 года 3) sedation-awake-sedation - не применялся в нашем Центре 4) awake-awake - также не применялся На наш взгляд начинать операцию с awake или sedation нецелесообразно, т. к. это влечет выраженный дискомфорт у больного ( болезненность при ЛРА, вибрация при трепанации и т. д. )
ШАГ 2: Обсуждение сценария анестезии с нейрохирургами: Четкой статистики, по популярности методов в мире, к сожалению не нашли 1) asleep-awake-asleep - рутинно в НМХЦ 2) asleep-awake-sedation - применяем с конца 2016 года 3) sedation-awake-sedation - не применялся в нашем Центре 4) awake-awake - также не применялся На наш взгляд начинать операцию с awake или sedation нецелесообразно, т. к. это влечет выраженный дискомфорт у больного ( болезненность при ЛРА, вибрация при трепанации и т. д. )
 ШАГ 3 : Варианты выбора обеспечения анестезии: 1. Выбор гипнотика 2. Миорелаксанты 3. Варианты обезболивания
ШАГ 3 : Варианты выбора обеспечения анестезии: 1. Выбор гипнотика 2. Миорелаксанты 3. Варианты обезболивания
 Выбор гипнотика: Пропофол : (1, 2) + быстрое наступление эффекта + легкость управления глубиной анестезии (TCI, BIS ) + отличный антиэметический эффект +- незначительная кумуляция +- не очень быстрое пробуждение (Ramsay 2) ( до 10 -15 мин ), в сравнении с десфлураном (Ramsay 2) ( 5 -7 мин ) • • 1. Bonhomme V. , Franssen C. , Hans P. Awake craniotomy. Eur. J. Anaesth. 2009; 26: 906— 912. 2 Herrick I. A. , Craen R. A. , Gelb A. W. et al. Propofol sedation during awake craniotomy for seizures: patientcontrolled administratioт versus neurolept analgesia. Anesth. Analg. 1997; 84: 1285— 1291.
Выбор гипнотика: Пропофол : (1, 2) + быстрое наступление эффекта + легкость управления глубиной анестезии (TCI, BIS ) + отличный антиэметический эффект +- незначительная кумуляция +- не очень быстрое пробуждение (Ramsay 2) ( до 10 -15 мин ), в сравнении с десфлураном (Ramsay 2) ( 5 -7 мин ) • • 1. Bonhomme V. , Franssen C. , Hans P. Awake craniotomy. Eur. J. Anaesth. 2009; 26: 906— 912. 2 Herrick I. A. , Craen R. A. , Gelb A. W. et al. Propofol sedation during awake craniotomy for seizures: patientcontrolled administratioт versus neurolept analgesia. Anesth. Analg. 1997; 84: 1285— 1291.
 ( Ингаляционные анестетики: (десфлуран ) + быстрое наступление эффекта + отсутствие включения в метаболизм + более быстрое пробуждение больного Ramsay 2 (5, 2+-2, 9 мин ) (1, 2, 3) + готовность к переводу в палату 15, 8 мин Ramsay 1 (4, 5) + легкость управления глубиной анестезии ( самый низкий коэффициент растворимости кр/газ 0, 42, сево 0, 63, изо 1, 4 ) +- увеличение внутричерепного обьема крови ( при всрытой ТМО не имеет большого значения ), используем дозы не более 0, 6 МАК -увеличение частоты тошноты и рвоты - невозможна моноиндукция ( раздражающий эффект ) 1. 2. 3. 4. 5. Indian J Anaesth 2015 May; 59(5): 287 -94 Comparative evaluation of propofol, sevoflurane and desflurane for neuroanaesthesia: A prospective randomised study in patients undergoing elective supratentorial craniotomy. Bastola P, Bhagat H, Wig J Acta Cir Bras. 2016 Sep; 31(9): 638 -644 Early postoperative recovery after intracranial surgical procedures. Comparison of the effects of sevoflurane and desflurane. Gökçek E Kaydu A, Akdemir M, Akil F, , Akıncı IO Rev Esp Anestesiol Reanim. 2016 Jul 14. pii: S 0034 -9356(16)30034 -2. End-tidal desflurane concentration for tracheal extubation in adults. Reyes A, López M, de la Gala F Acta Cir Bras. 2016 Sep; 31(9): 638 -644 Early postoperative recovery after intracranial surgical procedures. Comparison of the effects of sevoflurane and desflurane. Gökçek E, Kaydu A 5. Front Med (Lausanne). 2015 Oct 28 Desflurane Allows for a Faster Emergence When Compared to Sevoflurane without Affecting the Baseline Cognitive Recovery Time. Werner JG , Castellon-Larios K
( Ингаляционные анестетики: (десфлуран ) + быстрое наступление эффекта + отсутствие включения в метаболизм + более быстрое пробуждение больного Ramsay 2 (5, 2+-2, 9 мин ) (1, 2, 3) + готовность к переводу в палату 15, 8 мин Ramsay 1 (4, 5) + легкость управления глубиной анестезии ( самый низкий коэффициент растворимости кр/газ 0, 42, сево 0, 63, изо 1, 4 ) +- увеличение внутричерепного обьема крови ( при всрытой ТМО не имеет большого значения ), используем дозы не более 0, 6 МАК -увеличение частоты тошноты и рвоты - невозможна моноиндукция ( раздражающий эффект ) 1. 2. 3. 4. 5. Indian J Anaesth 2015 May; 59(5): 287 -94 Comparative evaluation of propofol, sevoflurane and desflurane for neuroanaesthesia: A prospective randomised study in patients undergoing elective supratentorial craniotomy. Bastola P, Bhagat H, Wig J Acta Cir Bras. 2016 Sep; 31(9): 638 -644 Early postoperative recovery after intracranial surgical procedures. Comparison of the effects of sevoflurane and desflurane. Gökçek E Kaydu A, Akdemir M, Akil F, , Akıncı IO Rev Esp Anestesiol Reanim. 2016 Jul 14. pii: S 0034 -9356(16)30034 -2. End-tidal desflurane concentration for tracheal extubation in adults. Reyes A, López M, de la Gala F Acta Cir Bras. 2016 Sep; 31(9): 638 -644 Early postoperative recovery after intracranial surgical procedures. Comparison of the effects of sevoflurane and desflurane. Gökçek E, Kaydu A 5. Front Med (Lausanne). 2015 Oct 28 Desflurane Allows for a Faster Emergence When Compared to Sevoflurane without Affecting the Baseline Cognitive Recovery Time. Werner JG , Castellon-Larios K
 Миорелаксанты: Необходимо: 1) Нейромышечный мониторинг- TOF 2) Использование релаксантов с возможностью гарантированного реверса блока!!! Рокуроний NB! При использовании сугаммадекса запланировать альтернативный миорелаксант
Миорелаксанты: Необходимо: 1) Нейромышечный мониторинг- TOF 2) Использование релаксантов с возможностью гарантированного реверса блока!!! Рокуроний NB! При использовании сугаммадекса запланировать альтернативный миорелаксант
 Выбор способа обезболивания: в зависимости от выбранного сценария 1) asleep-awake-asleep ( РА+ наркотические анальгетики(индукция) + НПВС ) 2) asleep-awake-sedation ( РА+ наркотичесие анальгетики(индукция)+ НПВС+ дексдор(1) ) Остальные методики не применялись 1. Garavaqlia MM, Das S. et al. Аnesthetic approach to high-risk and prolonged awake craniotomy using dexmetomidine and scalp bloc. J Neurosurg Anesthesiol 2014 Jul 226 -33.
Выбор способа обезболивания: в зависимости от выбранного сценария 1) asleep-awake-asleep ( РА+ наркотические анальгетики(индукция) + НПВС ) 2) asleep-awake-sedation ( РА+ наркотичесие анальгетики(индукция)+ НПВС+ дексдор(1) ) Остальные методики не применялись 1. Garavaqlia MM, Das S. et al. Аnesthetic approach to high-risk and prolonged awake craniotomy using dexmetomidine and scalp bloc. J Neurosurg Anesthesiol 2014 Jul 226 -33.
 Регионарная анестезия: В нашем Центре для блокады чувствительным нервов скальпа мы применяем Ропивакаин 1%, в максимальной дозировке 300 мг. Обьем вводимого анестетика 2 -3 мл + инфильтрация кожного разреза
Регионарная анестезия: В нашем Центре для блокады чувствительным нервов скальпа мы применяем Ропивакаин 1%, в максимальной дозировке 300 мг. Обьем вводимого анестетика 2 -3 мл + инфильтрация кожного разреза
 n. supratrochealis n. supraorbitalis n. zygomaticotemporalis n. auriculotemporalis Поверхностая блокада шейного сплетения
n. supratrochealis n. supraorbitalis n. zygomaticotemporalis n. auriculotemporalis Поверхностая блокада шейного сплетения
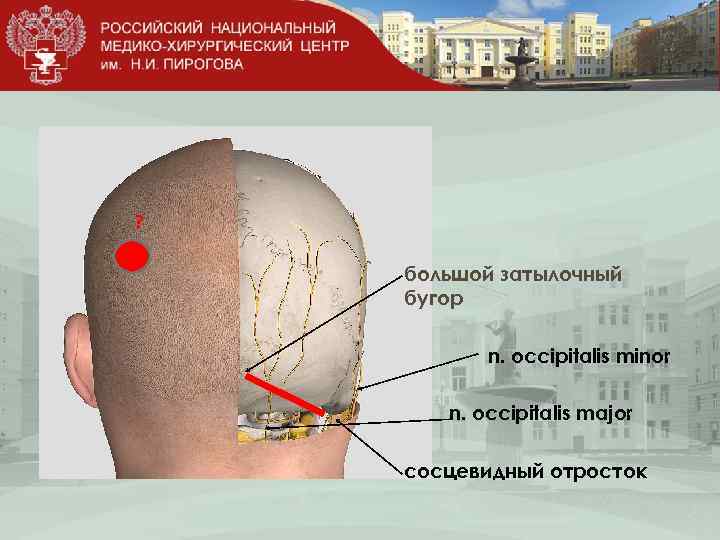 ? большой затылочный бугор n. occipitalis minor n. occipitalis major сосцевидный отросток
? большой затылочный бугор n. occipitalis minor n. occipitalis major сосцевидный отросток
 Пока в Центре мы всегда используем первый этап : asleep, поэтому во всех случаях, используется управляемое дыхание с миорелаксантами и ИВЛ с помощью ларингеальной маски, либо интубационной трубки. Выбор делается исходя из конституциональных и прочих особенностей анатомического строения лицевого скелета больного. Противопоказания к установке ларингеальной маски : • • • - укладка головы с поворотом - тироментальный индекс менее 6 см, при укладке головы в системе Мейфилда - диафрагмальная грыжа - стеноз привратника желудка - ожирение - замедленная эвакуация желудочного содержимого (при длительной терапии опиоидами, алкогольной интоксикации, остром панкреатите) - пониженная легочная растяжимость/эластичность (например, легочной фиброз)
Пока в Центре мы всегда используем первый этап : asleep, поэтому во всех случаях, используется управляемое дыхание с миорелаксантами и ИВЛ с помощью ларингеальной маски, либо интубационной трубки. Выбор делается исходя из конституциональных и прочих особенностей анатомического строения лицевого скелета больного. Противопоказания к установке ларингеальной маски : • • • - укладка головы с поворотом - тироментальный индекс менее 6 см, при укладке головы в системе Мейфилда - диафрагмальная грыжа - стеноз привратника желудка - ожирение - замедленная эвакуация желудочного содержимого (при длительной терапии опиоидами, алкогольной интоксикации, остром панкреатите) - пониженная легочная растяжимость/эластичность (например, легочной фиброз)
 Оборудование и препараты, которые, должны быть всегда в операционной при возникновении возможных осложнений:
Оборудование и препараты, которые, должны быть всегда в операционной при возникновении возможных осложнений:
 Надо помнить о продолжительности действия антидотов, т. к. при непродолжительном awake этапе, или при развитии осложнений, стандартная индукция анестезии применяемая в начале окажется не эффективной. Необходимо подумать о индукции анестезии альтернативными препаратами.
Надо помнить о продолжительности действия антидотов, т. к. при непродолжительном awake этапе, или при развитии осложнений, стандартная индукция анестезии применяемая в начале окажется не эффективной. Необходимо подумать о индукции анестезии альтернативными препаратами.
 Для обеспечения безопасности больного: 1. 2. 3. 4. 5. 6. Доступ к центральной вене Инвазивное артериальное давление BIS мониторинг Капнография Управляемая нормотермия больного Контроль газов артериальной крови
Для обеспечения безопасности больного: 1. 2. 3. 4. 5. 6. Доступ к центральной вене Инвазивное артериальное давление BIS мониторинг Капнография Управляемая нормотермия больного Контроль газов артериальной крови
 После картирования - 3 дороги: -в зависимости от выбранного сценария 1. Этап asleep в случае если, речевой контакт с больным не нужен 2. Этап sedation 3. Этап awake - опухоль удаляется при постоянном речевом контакте, на этапе гемостаз/ушивание больной должен быть седатирован (R 2)
После картирования - 3 дороги: -в зависимости от выбранного сценария 1. Этап asleep в случае если, речевой контакт с больным не нужен 2. Этап sedation 3. Этап awake - опухоль удаляется при постоянном речевом контакте, на этапе гемостаз/ушивание больной должен быть седатирован (R 2)
 Этап гемостаз/ушивание asleep : Больному по стандартной методике проводится индукция анестезии. Нейрохирурги производят гемостаз, ушивание раны, после чего производится экстубация больного с оценкой неврологического статуса и дальнейшей транспортировкой в ОАР для лечения.
Этап гемостаз/ушивание asleep : Больному по стандартной методике проводится индукция анестезии. Нейрохирурги производят гемостаз, ушивание раны, после чего производится экстубация больного с оценкой неврологического статуса и дальнейшей транспортировкой в ОАР для лечения.
 Этап sedation: Первый опыт 5 пациентов, в условии седации дексмедитомедином Зарегистрирован в США под маркой «Precedex» в 1999 году В России в 2012 году Дексдор (Фото с разрешения пациента)
Этап sedation: Первый опыт 5 пациентов, в условии седации дексмедитомедином Зарегистрирован в США под маркой «Precedex» в 1999 году В России в 2012 году Дексдор (Фото с разрешения пациента)
 У этого Альфа 2 - адреномиметика целый ряд свойств которые выгодно отличают его от других: - отсутствует депрессия дыхания(6) - устраняет чувство тревоги - уменьшает озноб в послеоперационном периоде - седативный эффект макисмально соответствует естественному механизму сна(1) - амнезия возникает только при выраженной седации (R 3)(2) - снижает ВЧД(3) - снижение потребление мозгом кислорода(4) - брадикардия (дозозависима)(2, 5) 1. Maze Q. T. , Angst M. S. Dexmetomidine and opioid interactions: defining the role of dexmetomidine for intensive care unit sedation. Anesthesiology 2004: 101: 1059 -1061 2. Ebert T. J. , Hall J. E. Barney J. A. The effect of incrasing plasma concetrations of dexmetomidine in humans. Anesthesiology 2000: 93: 382 -394 3. Aryan H. E. , Box K. W. Safety and efficacy of dexmetomidine in neurosurgical patients. Brain Inj 2006: 20: 791 -798 4. Farag E. , Argalious M. , Use of alpha(2)-agonists in neuroanesthesia: An overview. Ochsner J. 2011: 11(1) 57 -69 5. Ramsay M. A. , Luterman D. L. , Dexmetomidine as a total intravenous anesthetic agent. Anesthesiology 2004: 101: 787 -790 6. Ebert T. , Maze M. , Dexmetomidine: another arrow for the clinicals quiver. Anesthesiology 2004: 101: 568 -50
У этого Альфа 2 - адреномиметика целый ряд свойств которые выгодно отличают его от других: - отсутствует депрессия дыхания(6) - устраняет чувство тревоги - уменьшает озноб в послеоперационном периоде - седативный эффект макисмально соответствует естественному механизму сна(1) - амнезия возникает только при выраженной седации (R 3)(2) - снижает ВЧД(3) - снижение потребление мозгом кислорода(4) - брадикардия (дозозависима)(2, 5) 1. Maze Q. T. , Angst M. S. Dexmetomidine and opioid interactions: defining the role of dexmetomidine for intensive care unit sedation. Anesthesiology 2004: 101: 1059 -1061 2. Ebert T. J. , Hall J. E. Barney J. A. The effect of incrasing plasma concetrations of dexmetomidine in humans. Anesthesiology 2000: 93: 382 -394 3. Aryan H. E. , Box K. W. Safety and efficacy of dexmetomidine in neurosurgical patients. Brain Inj 2006: 20: 791 -798 4. Farag E. , Argalious M. , Use of alpha(2)-agonists in neuroanesthesia: An overview. Ochsner J. 2011: 11(1) 57 -69 5. Ramsay M. A. , Luterman D. L. , Dexmetomidine as a total intravenous anesthetic agent. Anesthesiology 2004: 101: 787 -790 6. Ebert T. , Maze M. , Dexmetomidine: another arrow for the clinicals quiver. Anesthesiology 2004: 101: 568 -50
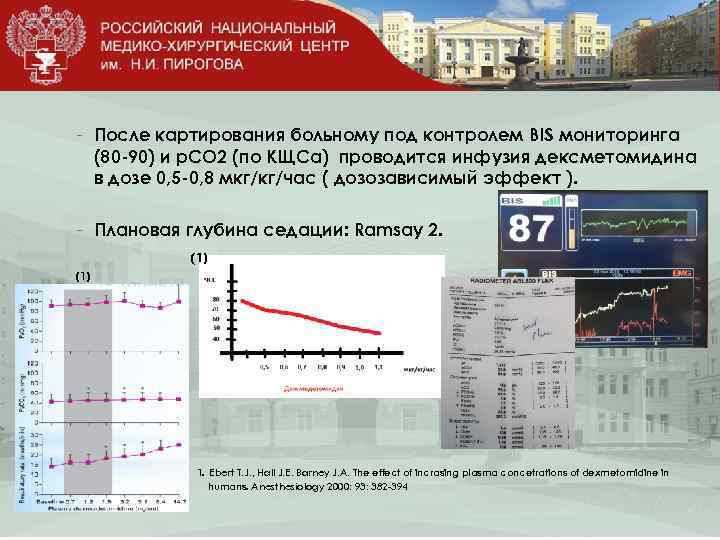 - После картирования больному под контролем BIS мониторинга (80 -90) и р. СО 2 (по КЩСа) проводится инфузия дексметомидина в дозе 0, 5 -0, 8 мкг/кг/час ( дозозависимый эффект ). - Плановая глубина седации: Ramsay 2. (1) - 1. Ebert T. J. , Hall J. E. Barney J. A. The effect of incrasing plasma concetrations of dexmetomidine in humans. Anesthesiology 2000: 93: 382 -394
- После картирования больному под контролем BIS мониторинга (80 -90) и р. СО 2 (по КЩСа) проводится инфузия дексметомидина в дозе 0, 5 -0, 8 мкг/кг/час ( дозозависимый эффект ). - Плановая глубина седации: Ramsay 2. (1) - 1. Ebert T. J. , Hall J. E. Barney J. A. The effect of incrasing plasma concetrations of dexmetomidine in humans. Anesthesiology 2000: 93: 382 -394
 ПОЧЕМУ АНЕСТЕЗИОЛОГИ ОПАСАЮТСЯ AWAKE АНЕСТЕЗИИ ? 1. Длительный период повышенного анестезиологического риска - отсутствие контроля верхних дыхательных путей - дополнительный риск тошноты и рвоты, гипервентиляции, обструкции дыхательных путей 2. Вероятность «провала» пробуждения - потеря коммуникации с пациентом - развитие эпилептического приступа - нарушение дыхания 3. «Устоявшиеся традиции анестезии в учреждении»
ПОЧЕМУ АНЕСТЕЗИОЛОГИ ОПАСАЮТСЯ AWAKE АНЕСТЕЗИИ ? 1. Длительный период повышенного анестезиологического риска - отсутствие контроля верхних дыхательных путей - дополнительный риск тошноты и рвоты, гипервентиляции, обструкции дыхательных путей 2. Вероятность «провала» пробуждения - потеря коммуникации с пациентом - развитие эпилептического приступа - нарушение дыхания 3. «Устоявшиеся традиции анестезии в учреждении»
 Всего пациентов 424 Неудачных AWAKE 27 (6, 4%) Потеря контакта с пациентом 18 (4, 2%) Интраоперацион ный эпилептический приступ 9 (2, 1%)
Всего пациентов 424 Неудачных AWAKE 27 (6, 4%) Потеря контакта с пациентом 18 (4, 2%) Интраоперацион ный эпилептический приступ 9 (2, 1%)
 ПОТЕРЯ КОНТАКТА С ПАЦИЕНТОМ 1. 2. 3. Афазия – 2, 6% Неуправляемость пациента – 1, 2% Сонливость – 0, 4% Факторы риска 1. Низкий уровень по шкале Карновского < 70 баллов (p = 0, 07) 2. Внутривенное введение Фенитоина (Phenytoin) (р = 0, 0019) 3. Выраженные речевые нарушения, особенно комбинированные типы афазии (р < 0, 001) 1 Nossek E, Matot I: Failed awake craniotomy: a retrospective analysis in 424 patients undergoing craniotomy for brain tumor J Neurosurg 118: 243– 249, 2013
ПОТЕРЯ КОНТАКТА С ПАЦИЕНТОМ 1. 2. 3. Афазия – 2, 6% Неуправляемость пациента – 1, 2% Сонливость – 0, 4% Факторы риска 1. Низкий уровень по шкале Карновского < 70 баллов (p = 0, 07) 2. Внутривенное введение Фенитоина (Phenytoin) (р = 0, 0019) 3. Выраженные речевые нарушения, особенно комбинированные типы афазии (р < 0, 001) 1 Nossek E, Matot I: Failed awake craniotomy: a retrospective analysis in 424 patients undergoing craniotomy for brain tumor J Neurosurg 118: 243– 249, 2013
 ЭПИЛЕПТИЧЕСКИЙ ПРИСТУП ВО ВРЕМЯ ОПЕРАЦИИ • Вероятность развития эпилептического приступа во время операции 520%1 • В группе исследователей Erez Nossek, M. D. , Idit Matot, M. D. 2 у 424 пациентов - развитие эпилептического приступа во время операции отмечено у 11, 6% (генерализованный приступ у 1, 18%) - у 2, 1% - это привело к потери контакта с пациентом. - эпилептический приступ (особенно генерализованный) может приводить к острому отеку мозга (0, 24%). - наиболее высокая вероятность развития приступов у пациентов с фармакорезистентными формами эпилепсии – 66, 7% (р = 0, 0012). 1 Sartorius 2 Nossek CJ, Wright G: Intraoperative brain mapping in a community setting—technical considerations. Surg Neurol 47: 380– 388, 1997 E, Matot I: Failed awake craniotomy: a retrospective analysis in 424 patients undergoing craniotomy for brain tumor J Neurosurg 118: 243– 249, 2013
ЭПИЛЕПТИЧЕСКИЙ ПРИСТУП ВО ВРЕМЯ ОПЕРАЦИИ • Вероятность развития эпилептического приступа во время операции 520%1 • В группе исследователей Erez Nossek, M. D. , Idit Matot, M. D. 2 у 424 пациентов - развитие эпилептического приступа во время операции отмечено у 11, 6% (генерализованный приступ у 1, 18%) - у 2, 1% - это привело к потери контакта с пациентом. - эпилептический приступ (особенно генерализованный) может приводить к острому отеку мозга (0, 24%). - наиболее высокая вероятность развития приступов у пациентов с фармакорезистентными формами эпилепсии – 66, 7% (р = 0, 0012). 1 Sartorius 2 Nossek CJ, Wright G: Intraoperative brain mapping in a community setting—technical considerations. Surg Neurol 47: 380– 388, 1997 E, Matot I: Failed awake craniotomy: a retrospective analysis in 424 patients undergoing craniotomy for brain tumor J Neurosurg 118: 243– 249, 2013
 ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ Эпилептические приступы: 1. Профилактика: - продолжение проводимой антиконвульсантной терапии в периоперационном периоде - контроль силы стимула с постепенным ее повышением - повторно не стимулировать зону, приведшую к развитию приступа 2. Лечение: - орошение холодным солевым раствором поверхности мозга при появлении признаков приступа - введение Дормикум 2 -5 мг; Пропофол 0, 5 -1 мг/кг - при неэффективности более 5 мин – глубокая седация/интубация + внутривенное введение антиконвульсантов (Фенитоин)
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ Эпилептические приступы: 1. Профилактика: - продолжение проводимой антиконвульсантной терапии в периоперационном периоде - контроль силы стимула с постепенным ее повышением - повторно не стимулировать зону, приведшую к развитию приступа 2. Лечение: - орошение холодным солевым раствором поверхности мозга при появлении признаков приступа - введение Дормикум 2 -5 мг; Пропофол 0, 5 -1 мг/кг - при неэффективности более 5 мин – глубокая седация/интубация + внутривенное введение антиконвульсантов (Фенитоин)
 Желаем встретить Новый Год в режиме: Awake-sedation- asleep
Желаем встретить Новый Год в режиме: Awake-sedation- asleep





