e356921827f8bb7b750f863102dbbf5b.ppt
- Количество слайдов: 87

НАЦИОНАЛЬНЫЙ ФАРМАЦЕВТИЧЕСКИЙ УНИВЕРСИТЕТ Специальность: «Клиническая лабораторная диагностика» Дисциплина «Эндокринология» Лекция Тема 4: Заболевания щитовидной железы: Тиреоидит Эндемический и спорадический зоб Опухоли щитовидной железы Харьков, 2014

План лекции q q q Тиреоидиты. Классификация. Этиология. Патогенез. Клиника. Диагностика. Принципы лечения. Лабораторная оценка. Эндемический и спорадический зоб. Определение. Этиология. Патогенез. Клиника. Диагностика. Профилактика эндемического зоба. Опухоли щитовидной железы. Аденома. Рак. Критерии диагностики.

Классификация зоба (ВОЗ) По форме увеличения щитовидной железы: 1) диффузный зоб 2) узловой зоб 3) смешанный зоб n По функции щитовидной железы: 1) эутиреоидный (нормальная функция); 2) гипертиреоидный (повышенная функция); 3) гипотиреоидной (пониженная функция). n

Классификация зоба (ВОЗ) По локализации различают зоб: 1) типичной локализации (передняя поверхность шеи); 2) шейно-грудиной; 3) загрудинной; 4) попередугруднинной; 5) зоб при эктопии (зоб корня языка, внутригрудной) 6) аберрантный (зоб дополнительных щитовидных желез). n

Классификация n n В зависимости от морфологических характеристик узловых заболеваний щитовидной железы различают: узловой коллоидный в разной степени пролиферирующий зоб, зоб доброкачественные опухоли, злокачественные опухоли.
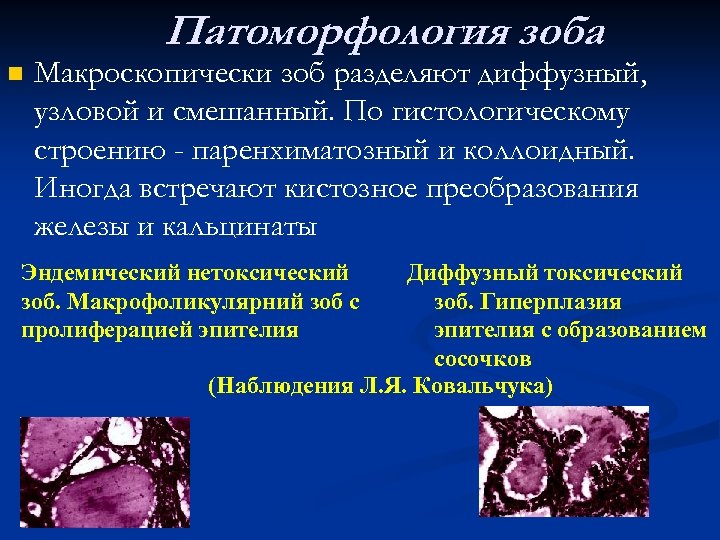
Патоморфология зоба n Макроскопически зоб разделяют диффузный, узловой и смешанный. По гистологическому строению - паренхиматозный и коллоидный. Иногда встречают кистозное преобразования железы и кальцинаты Эндемический нетоксический зоб. Макрофоликулярний зоб с пролиферацией эпителия Диффузный токсический зоб. Гиперплазия эпителия с образованием сосочков (Наблюдения Л. Я. Ковальчука)

Заболевания ЩЖ, протекающие без нарушения ее функции 1. Тиреоидиты 1. 1 Острый (гнойный, негнойный) 1. 2 Подострый (вирусный, де Кервена) 1. 3 Хронический (аутоиммунный, инвазивный фиброзный, безболевой и послеродовый) 2. Эутиреоидный зоб 2. 1 Зоб, обусловленный нарушением синтеза тиреоидных гормонов 2. 2 Эндемический зоб (диффузный, узловой) 2. 3 Спорадический зоб (диффузный, узловой) 2. 4 Ятрогенный (медикаментозный) зоб 2. 5 Зоб, обусловленный зобогенными веществами

Заболевания ЩЖ, протекающие без нарушения ее функции 3. Тиреоидная неоплазия 3. 1 Доброкачественные опухоли 3. 1. 1 Аденома 3. 1. 2 Тератома 3. 2 Злокачественные опухоли 3. 2. 1 Карциномы (папиллярная, фолликулярная, медуллярная, недифференцированная) 3. 2. 2 Другие злокачественные опухоли (саркома, лимфома и др. )

Тиреоидит n Тиреоидит – воспалительное поражение щитовидной железы острого, подострого, хронического или аутоиммунного характера. n В основе тиреоидитов может лежать различный механизм и причины возникновения, но всю группу заболеваний объединяет присутствие воспалительного компонента, поражающего тиреоидную ткань.

Тиреоидит Проявляется чувством давления, болезненными ощущениями в области шеи, затруднением глотания, осиплостью голоса. n При острых воспалениях возможно формирование абсцесса. n Прогрессирование заболевания вызывает диффузные изменения в железе и нарушение ее функций: - вначале явления гипертиреоза, -впоследствии – гипотиреоза, требующих соответствующего лечения. n

Острый тиреоидит n n Может распространяться на целую долю или всю щитовидную железу (диффузный) либо протекать с частичным поражением доли железы (очаговый). Кроме того, воспаление при остром тиреоидите может быть гнойным или негнойным. Острый гнойный тиреоидит может вызываться бактериальной инфекцией (стафилококком, стрептококком, пневмококком, кишечной палочкой), гематогенным или лимфогенным путем, часто у ослабленных больных. Острый негнойный тиреоидит протекает по типу асептического воспаления

Острый тиреоидит Лечение – анальгетики и противовоспалительные средства при негнойном типе; антибактериальная терапия, при абсцедировании обязательное дренирование – при гнойном типе. n Лабораторная диагностика: при выраженном воспалении (особенно в случае гнойного тиреоидита) - лейкоцитоз, ↑СОЭ, нейтрофильный сдвиг влево. n Гнойная форма острого тиреоидита наблюдаются исключительно редко. n Прогноз, как правило, благоприятный, особенно при негнойном типе. n

Подострый тиреоидит n n n n . Подострый тиреоидит (тиреоиит де Кервена, гранулемазный тиреоидит) – заболевание вирусной этиологии, поражает, в основном, людей в возрасте 30 -60 лет, причем женщин в 5 раз чаще, чем мужчин. По распространенности бывает очаговым и диффузным Прослеживается сезонность: осень-зима. Обычно следует за инфицированием верхних дыхательных путей, гриппом, корью, эпидемическим паротитом. Протекает в виде тиреотоксикоза без гиперфункции ЩЖ. Патогенез – повреждение/разрушение вирусами тиреоцитов с попаданием их содержимого в кровеносное русло→выработка аутоантител к ЩЖ. Доказана генетическая предрасположенность к развитию заболевания, (в частности лица, у которых обнаружен ген с HLA-Bw 35, в 30 раз чаще подвержены заражению)

Подострый тиреоидит Диагностика: n Болевой синдром с локализацией боли на передней поверхности шеи с иррадиацией в уши, затылок, с ↑tº тела. n ↑СОЭ при умеренном лейкоцитозе. n Снижение поглощения J-131 в сочетании с ↑тиреоидных гормонов и тиреоглобулина. n Положительный тест Крайля: уменьшение болезненности в шее, ↓ tº тела и СОЭ через 24 -72 ч после назначения 20 -40 мг преднизолона. n Лечение: противовоспалительные нестероидные препараты и глюкокортикостероиды. n Прогноз, как правило, благоприятный. .

Хронический тиреоидит Группа хронических тиреоидитов представлена: n Аутоиммунным (лимфоцитарным) тиреоидитом: гипертрофическая форма (зоб Хашимото) – 90%, атрофическая форма-10%; n фиброзно-инвазивным зобом (тиреоидит Риделя); n безболевым и послеродовым; n специфическими тиреоидитами (при туберкулезе, лимфогрануломатозе, амилоидозе, саркоме, силифилисе, актиномикозе, гистиоцитозе Х).
Аутоиммунный тиреоидит (АИТ) Одно из наиболее частых заболеваний ЩЖ n Встречается: - у детей в 0, 1 -1, 2% случаев, - у женщин старше 60 лет в 6 -11% случаев. n Циркулирующие антитеоидные антитела могут быть обнаружены у 10 -15%, по некоторым данным до 20%, практически здоровых лиц. n Соотношение числа болеющих мужчин и женщин – (1: 4 - 1: 10). n

Аутоиммунный тиреоидит (АИТ) n n АИТ – это органоспецифическое аутоиммунное заболевание, в основе которого лежит воспаление щитовидной железы, в результате которого в организме образуются лимфоциты и антитела, которые начинают бороться с клетками собственной щитовидной железы, вследствие чего клетки ЩЖ гибнуть. Этиология и патогенез : Развивается на фоне генетически детермированного дефекта иммунного ответа, приводящего к Т-лимфоцитарной агрессии против собственных тиреоцитов, заканчивающийся их разрушением.

Аутоиммунный тиреоидит (АИТ) НО: даже при генетической предрасположенности для возникновения и развития тиреоидита необходимы дополнительные факторы, провоцирующие возникновение болезни: - перенесенные острые респираторные вирусные заболевания; очаги хронических заболеваний (в пазухах носа, небных миндалинах, кариозных зубах); - отрицательное влияние экологии, избыточное потребление йода, фтора и хлора в воде и пище; - отсутствие врачебного контроля за приемом лекарств, в частности йодосодержащих и гормональных препаратов; - долгое пребывание на солнце или радиационное облучение; - стрессовые ситуации.

Патогенез АИТ n n n Антитела, вырабатываемые иммунной системой, начинают принимать клетки щитовидной железы за чужеродные. Воздействуя на гормональноактивные клетки щитовидной железы, антитела вызывают деструктивные изменения в тиреоцитах. Как следствие — снижается функция щитовидной железы и уменьшается выработка тиреоидных гормонов, что приводит к повышению синтеза ТТГ и развитию гипотиреоза. На фоне аутоиммунного тиреоидита также возможно и временное повышение продукции гормонов — гипертиреоз (тиреотоксикоз). Конечным результатом этих реакций является выраженный гипотиреоз.

Аутоиммунный тиреоидит (АИТ) 1. АИТ является доброкачественным заболеванием ЩЖ, трансформация его в злокачественную патологию маловероятна (за исключением очень редкой формы лимфомы ЩЖ). 2. В большинстве случаев манифестирует между 30 -60 годами. 3. Течение заболевания длительное, в фазе эутиреоза бессимптомное. 4. Диагностируется, как правило в фазе первичного гипотиреоза, лишь в 10% случаев дебютирует транзиторным (не более 6 мес) хашитоксикозом (тиреотоксикозом при АИТ). Дифференцировать от ДТЗ позволяет исследование стимулирующих антител к рецептору ТТГ, которые в высоких титрах определяются при ДТЗ.

Аутоиммунный тиреоидит 4. АИТ – это клинический диагноз, устанавливаемый на основании результатов инструментального и лабораторного исследований. 5. Ни один из методов, даже самый информативный, сам по себе не позволяет диагностировать АИТ. 6. В целом, чем больше у пациента имеется клинических и лабораторно-инструментальных признаков заболевания, тем более вероятно наличие АИТ.

Лабораторная диагностика АИТ 1. Повышенный уровень антител к тиреоглобулину, микросомальному антигену (тиреопероксидазе) и лишь редко – повышенный уровень антител к рецептору ТТГ. 2. Наличие высоких титров антител в крови является серьезным признаком либо наличия, либо высокого риска развития аутоиммунной патологии ЩЖ. 3. Умеренное повышение уровня антител к антигенам ЩЖ встречается примерно у 20% здоровых людей и не имеет клинического значения.

АИТ. Лечение 1. Консервативное: • в тиреотоксичекской фазе АИТ симптоматическое (β-адреноблокаторы, тиреостатики, глюкокортикоиды и др. ); • при развитии эутиреоидной фазы и/или гипотиреоза - подключение препаратов тироксина. 2. Хирургиское: при сочетании АИТ с непластическими процессами; у пациентов с большим размером зоба и признаками сдавления окружающих анатомических структур.

Послеродовой тиреоидит (молчащий, безболевой) Ряд авторов объединяет, тогда как другие подразделяют послеродовый и безболевой типы, подчеркивая отсутствие связи последнего с беременностью, признавая, тем не менее, патогенетическое и морфологическое единство этих заболеваний. 1. Наиболее вероятно – аутоиммунное заболевание, проявляется лимфоцитарной инфильтрацией паренхимы ЩЖ. 2. Клинически проявляется сменой фаз транзиторного тиреотоксикоза и гипотиреоза.

Послеродовой тиреоидит (молчащий, безболевой) Транзиторный тиреотоксикоз связан не с выработкой тиреоидстимулирующих антител, а с деструкцией части фолликулов при воспалительном процессе. 2. Развивается у 3 -5% родивших, независимо от обеспеченности йодом. 3. Безболевой тиреоидит ассоциирован с гаплотипами HLA-DR 3. 4. Послеродовый тиреоидит ассоциирован с гаплотипами HLA-DR 3 и HLA-DR 5. 5. Лабораторная диагностика: высокий титр антимикросомальных антител 1.

Хронический фиброзноинвазивный тиреоидит Риделя n n n n Чрезвычайно редкое заболевание. Характеризуэтся замещением ткани ЩЖ фиброзной тканью с инвазией в окружающие ткани. В настоящее время большинством тиреоидологов исключен из группы тиреоидитов. Часто сочетается с системным фиброзирующем синромом (с-м Ормонда) На 200 случаев злокачественных опухолей ЩЖ приходится 1 случай заболевания тиреоидитом Риделя Лечение хирургическое (ликвидация симтомов сдавления) Диагноз-пункционная биопсия

Хронические специфические тиреоидиты n n n Диагоз ставится на основании характерных признаков основного заболевания и данных пункционной биопсии. Лечение – основного заболевания. При гипотиреозе - заместитетльная терапия. При наличии гумм, туберкулом и актиномикотических свищей – хирургическое (иссечение пораженной доли).

n n Йод— микроэлемент, необходимый для биосинтеза тиреоидных гормонов — тироксина (Т 4) и трийодтиронина (Т 3). Йод поступает в организм человека с пищей, водой, воздухом. 90% суточной потребности в йоде обеспечивается за счёт продуктов питания, 4 -5% — воды, около 4 -5% — поступает с воздухом. Попадая в организм с пищей и водой, йод активно улавливается щитовидной железой из крови и используется для образования гормонов так как атом йода является частью их молекулярной структуры.

n n Более половины йода (60%), что попадает в организм, выводится из него с мочой. Для образования достаточного количества гормонов необходимо и достаточное поступление йода в организм. Ежедневная потребность в йоде зависит от возраста и физиологического состояния человека. В течение жизни человек потребляет всего 45 граммов йода. Это около одной чайной ложки этого вещества.

Нормы ежедневного потребления йода (ВОЗ 2001 г) 90 мкг – для детей до 6 лет 120 мкг – для детей от 6 до 12 лет 150 мкг – подросткам от 12 лет и старше и взрослым 200 мкг – беременным и кормяшим женщинам

Йододефицитные заболевания n n n Йододефицитные заболевания (ЙДЗ) являются одними из наиболее распространенных неинфекционных заболеваний человека. В регионах с недостаточностью йода в окружающей среде проживают 1, 5 млрд. людей на планете, в 600 млн из них является увеличение ЩЖ, а в 40 млн выраженная умственная отсталость в результате йодной недостаточности. Из них 11 млн кретинов. Медико-социальное и экономическое значение йодного дефицита состоит в существенной потере интеллектуального, образовательного и профессионального потенциала нации.
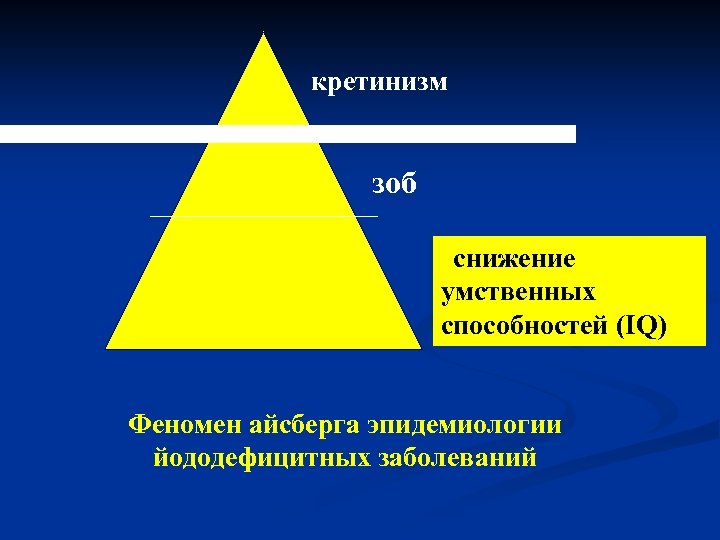
кретинизм зоб cснижение умственных способностей (IQ) Феномен айсберга эпидемиологии йододефицитных заболеваний
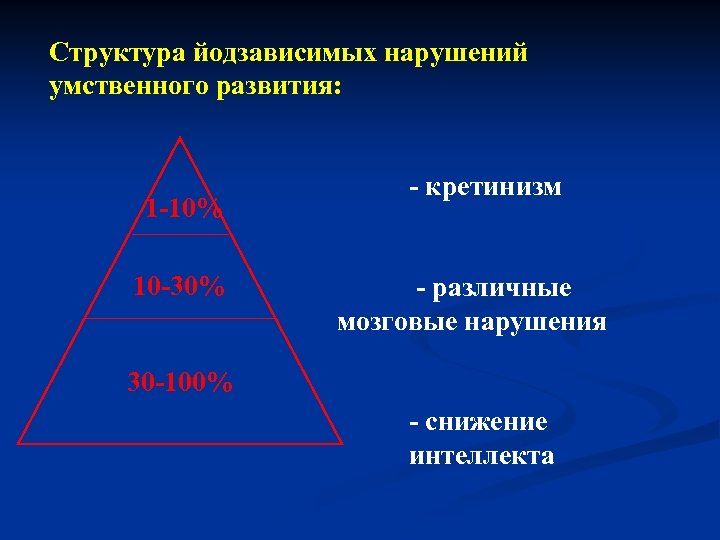
Структура йодзависимых нарушений умственного развития: 1 -10% 10 -30% - кретинизм - различные мозговые нарушения 30 -100% - снижение интеллекта
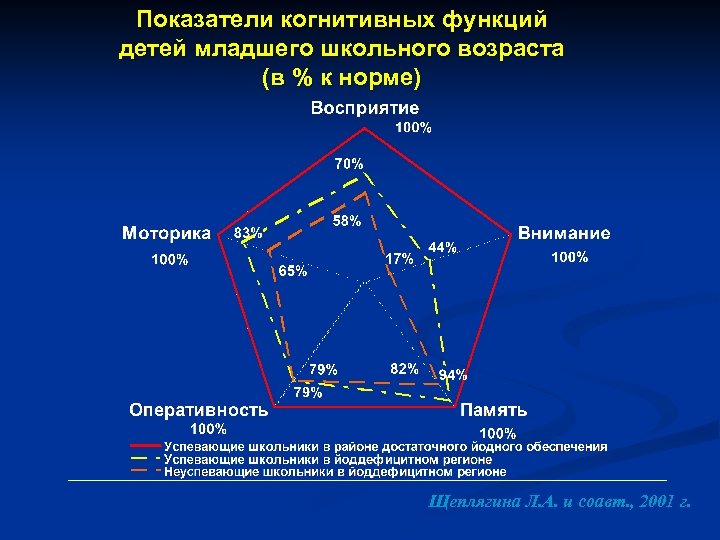
Показатели когнитивных функций детей младшего школьного возраста (в % к норме) Щеплягина Л. А. и соавт. , 2001 г.

Спектр проявлений йод-дефицитных заболеваний плодный период: период новорожденности: детский и подростковый период: зрелость: ü спонтанные аборты ü мертворождения, ü врожденные аномалии ü повышенная перинатальная смертность ü повышенная детская смертность ü врожденный зоб, ü врожденный гипотиреоз ü психомоторные нарушения ü кретинизм ü зоб ü ювенильный гипотиреоз ü нарушения умственных способностей ü задержка физического и полового развития ü повышенная заболеваемость ü зоб и его осложнения ü гипотиреоз ü нарушение интеллекта ü нарушение репродуктивной функции

Эндемический зоб n n К йоддефицитным заболеваниям относится Эндемический зоб - увеличение щитовидной железы, связанное с дефицитом (недостатком) йода в среде обитания. Увеличение ЩЖ (эндемический зоб) является одним из наиболее ранних проявлений йодной недостаточности. Местность считается эндемичной по зобу, а сам зоб определяется как эндемический , если увеличение объема щитовидной железы выявляется более чем у 5% детей препубертатного возраста. Хронический дефицит йода приводит к разрастанию ткани железы и изменению её функциональных возможностей.

В 1983 г. термин эндемический зоб был заменен термином йоддефицитные заболевания (ЙДЗ). ЙДЗ - обусловлены снижением функциональной активности щитовидной железы в ответ на дефицит йода. Спектр ЙДЗ очень широк. Заболевания щитовидной железы являются далеко не единственным следствием дефицита йода. В настоящее время эндемический зоб относят к заболеваниям, протекающим не с патологией ЩЖ (первично), а связанными с нарушениями синтеза тиреоидных гормонов.

Йодная недостаточность n n Йодная недостаточность, как причина появления зоба, бывает двух видов: Относительная недостаточность йода – причиной являются следующие факторы: n n n Приём некоторых лекарственных препаратов; Врождённые патологии ЩЖ; Нарушение функций всасываемости кишечником йода; Заболевания желудочно-кишечного тракта. Абсолютная недостаточность йода: причина недостаточное поступление йода с водой и пищей.

В подавляющем большинстве случаев причиной эндемического зоба является недостаточное поступление йода в организм человека. n. В то же время, Эндемический зоб может быть отнесён к мультифакторной патологии — помимо дефицита йода, выраженного в бо льшей или меньшей степени, определённая роль принадлежит генетическим факторам (наследственность, отягощённая по зобу, генетические дефекты биосинтеза тиреоидных гормонов), а также другим причинам, провоцирующим возникновение зоба у детей и взрослых (т. называемым зобогенным факторам).

Тяжелый дефицит йода приводит к формированию зоба практически у любого человека, независимо от наличия или отсутствия генетической предрасположенности. Таким образом, генетические факторы не являются определяющими в патогенезе эндемического зоба, но существенно влияют на распространенность и клинический полиморфизм заболевания. q

К зобогенным факторам относят: n. Загрязнённость воды урохромом, нитратами, высокое содержание в ней кальция, гуминовых веществ, что затрудняет всасывание йода n. Дефицит в окружающей среде и продуктах питания микроэлементов цинка, марганца, селена, молибдена, кобальта, меди и избыток кальция. - Дефицит меди снижает активность йодиназы, участвующей в присоединении йода к тирозильному радикалу, а также снижает активность цитохромоксидазы, церулоплазмина. - -Дефицит кобальта снижает активность йодпероксидазы щитовидной железы.

К зобогенным факторам относят: Дефицит селена вызывает нарушения при преобразовании гормона щитовидной железы тироксина (Т 4) в его более активный аналог трийодтиронин (Т 3). При дефиците селена не усваивается йод, что приводит к йоддефициту. Дисбаланс микроэлементов способствует нарушению биосинтеза тиреоидных гормонов. n. Применение лекарственных препаратов, блокирующих транспорт йодида в клетки щитовидной железы (перйодат, перхлорат калия, тиреостатики) n. Применение препаратов, нарушающих органификацию йода в щитовидной железе (производные тиомочевины, тиоурацила, некоторые сульфаниламиды, парааминобензойная кислота, аминосалициловая кислота) -

К зобогенным факторам относят: n. Наличие струмогенных (зобогенных) факторов в продуктах. Естественные струмогены можно разделить на две группы. Одна группа — это тиоцианаты, изоционаты, флавоноиды, содержащиеся преимущественно в растениях семейства Crucifera (капуста белокочанная, цветная, брокколи, брюссельская, турнепс, репа, хрен, салат, рапс). Другая группа струмогенов — это цианогенные гликозиды, содержащиеся в маниоке, кукурузе, сладком картофеле, лимской фасоли. Они являются конкурентными ингибиторами захвата йода фолликулярными клетками щитовидной железы – блокируют захват йодидов щитовидной железой и ускоряют высвобождение его из железы.

К зобогенным факторам относят: n. Воздействие инфекционно-воспалительных процессов, особенно хронических, глистных инвазий, неудовлетворительных санитарно-гигиенических и социальных условий. В этих ситуациях резко снижаются компенсаторные возможности щитовидной железы поддерживать оптимальный уровень тиреоидных гормонов в крови. n. Зобогены преимущественно промышленного происхождения.

n n Все зобогенные вещества объединяет способность с разной степенью интенсивности блокировать функцию щитовидной железы и вызвать ее увеличение, в том числе за счет активации секреции тиреотропного гормона. Кроме того, эффекты большинства зобогенов обусловлены и тем, что они снижают интратиреоидный пул йода, нарушая его захват щитовидной железой. Таким образом, патогенез увеличения щитовидной железы вследствие воздействия зобогенов во многом сходен с патогенезом йоддефицитного зоба.

Для определения тяжести зобной эндемии используют ряд показателей: n n 1) индекс Ленца-Бауэра (соотношение мужчин и женщин, у больных зобом - чем ближе оно к 1, тем тяжелее эндемия) 2) преобладание узловых форм зоба над другими; 3) наличие кретинизма; 4) наличие зоба у животных.

n n n Критерии оценки выраженности йодной эндемии в той или иной местности (ВОЗ) 1. Распространенность зоба (по данным пальпации). 2. По объему щитовидной железы (по данным УЗИ). 3. По уровню тиреотропного гормона (у детей с уровнем ТТГ>5 м. МЕ/л). 4. По концентрации тиреоглобулина (>10 нг/мл). 5. По медианой йодурии (значение экскреции йода у 50 -го пациента при выборке из 100 человек).

Диагностика ЙДЗ 1. Оценка эпидемиологии (распространенности) ЙДЗ в стране в целом и ее отдельных регионах с целью планирования профилактических и лечебных мероприятий и оценки их эффективности, 2. Выявление клинических признаков ЙДЗ у конкретного пациента.

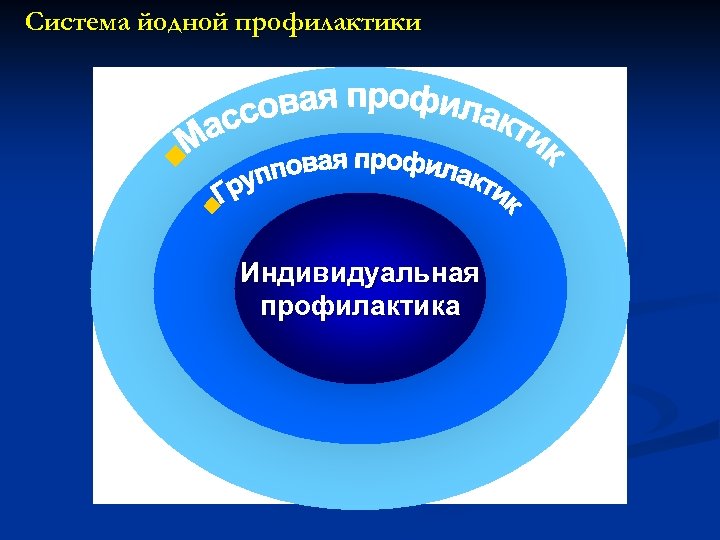
Методы йодной профилактики Массовая - йодирование продуктов питания, в первую очередь поваренной соли Групповая - прием йодсодержащих препаратов «группами риска» по развитию ЙДЗ Индивидуальная - профилактический прием дозированных препаратов, обеспечивающих физиологическую ежедневную дозу йода.
Система йодной профилактики ЙОДИРОВАННАЯ Индивидуальная профилактика СОЛЬ
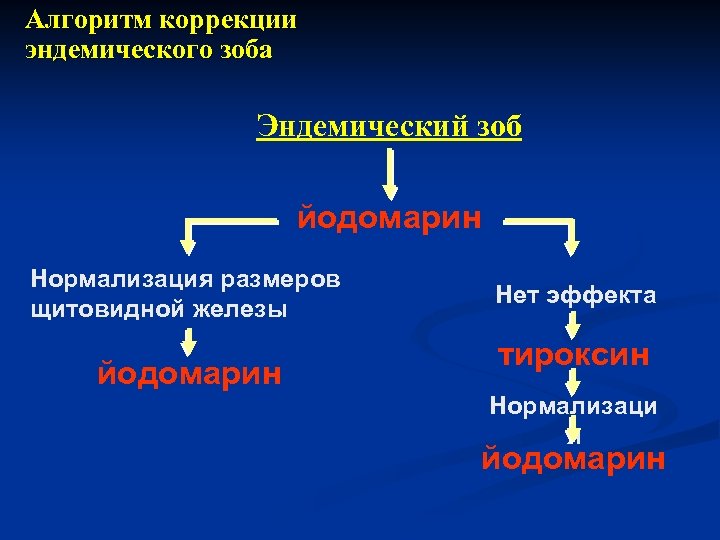
Алгоритм коррекции эндемического зоба Эндемический зоб йодомарин Нормализация размеров щитовидной железы йодомарин Нет эффекта тироксин Нормализаци я йодомарин

Алгоритм профилактики эндемического зоба Физиологическая доза йода Дети подростки Беременность, лактация, детородный возраст Йодомарин Йодированная соль Периоды жизни

Характер патологии ЩЖ при избытке и недостатке йода Дефицит йода Высокая частота диффузного и узлового зоба Доля аутоиммунных тиреопатий относительно низка Выше частота низкодифференцированных форм рака ЩЖ Высокое накопление радиоактивного йода Избыток йода Низкая частота диффузного и узлового зоба Доля аутоиммунных тиреопатий несколько повышена Ниже частота низкодифференцированных форм рака ЩЖ Низкое накопление радиоактивного йода

Спорадический зоб n Спорадический зоб - заболевание щитовидной железы у жителей регионов с достаточным обеспечением йодом. Спорадический зоб (диффузный нетоксический зоб, простой нетоксический зоб) – заболевание вне эндемических по йоду границах, связанное с нарушением утилизации йода организмом.

Спорадический зоб n Развитие зоба связывают с нарушением биосинтеза тиреоидных гормонов и метаболизма йода в организме, влиянием небольшого, но длительного повышения уровня ТТГ и ТТГ-подобных факторов, иммуноглобулинов, стимулирующих рост щитовидной железы, но не влияющих на ее функциональное состояние, и др.

Спорадический зоб n n n По характеру поражения щитовидной железы различают диффузный, узловой и многоузловой зоб. Морфологически выделяют коллоидный, паренхиматозный и наиболее часто встречающийся в клинической практике смешанный зоб (пролиферирующий коллоидный зоб). Клиническая картина схожа с таковой при эндемическом зобе.

Спорадический зоб n n Для диагностики имеет значение УЗИ с тонкоигольной аспирационной биопсией. Определение уровня ТТГ, Т 3 и Т 4 показано больным при симптомах повышенной или пониженной функции щитовидной железы. В случае если коллоидный зоб диффузный или представлен одним небольшим узлом (до 3 см в диаметре), пациента следует лечить консервативно препаратами тиреоидных гормонов (предпочтение отдают L-тироксину, или ТТГ-супрессивной терапии). Показаниями к оперативному лечению служат подозрение на малигнизацию узла, признаки сдавления зобом окружающих органов и тканей, отсутствие эффекта от консервативной терапии в течение 6 мес (прогрессирующий рост узла)

Узловой эутиреоидный зоб n n Это клиническое понятие, объединяющее все очаговые образования в ЩЖ, имеющие различные морфологические характеристики, протекающие на фоне эутиреоза. Узловой зоб занимает существенное место в структуре эндокринной патологии. При скрининге здорового населения с использованием пальпации ЩЖ зоб обнаруживают у 3 -5% обследуемых, при аутопсии узловые образования обнаруживаются в 50% случаев. До 1/3 женщин старше 30 лет имеют те или иные очаговые изменения ЩЖ.

Узловой эутиреоидный зоб n n 1. 2. 3. 4. 5. Морфологическим понятием «узловой зоб» обозначается спорадический или эндемический коллоидный пролиферирующий зоб в виде инкапсулированного узла. Клиническое понятие «узловой эутиреоидный зоб» (нетоксический зоб) объединяет следующие нозологические (морфологические) формы: узловой коллоидный зоб фолликулярная аденома гипертрофическая форма аутоиммуного тиреоидита с формированием ложного узла солитарная киста рак щитовидной железы (злокачественными являются около 5% всех узловых образований)

Узловой эутиреоидный зоб n Клинически значимыми, т. е. требующими активных диагностических и лечебных мероприятий, являются образования в ЩЖ, которые пальпируются или имеют размеры более 10 мм по данным УЗИ.

n В йоддефицитных регионах узловой коллоидный пролиферирующий зоб (эутиреоидный) является одним из начальных этапов морфогенеза йододефицитных тиреопатий, который через много лет может заканчиваться формированием функциональной автономии щитовидной железы, тяжелым клиническим проявлением которой является узловой (чаще многоузловой) токсический зоб.

Особенности патогенеза и течения узлового з n В условиях йодного дефицита щитовидная железа восприимчива к действию стимулирующих факторов, которые обеспечивают продукцию адекватного количества тиреоидных гормонов в условиях дефицита основного субстрата для их синтеза. В результате, в наиболее предрасположенных лиц происходит увеличение щитовидной железы формируется диффузный эутиреоидный зоб (этап I).

Особенности патогенеза и течения узлового з n В зависимости от выраженности йодного дефицита, он может формироваться в 1080% населения. Отдельные клетки щитовидной железы оказываются более чувствительными к действию стимулирующих воздействий, в результате чего происходит их преимущественный рост. Так формируется узловой и многоузловой пролиферирующий зоб (этап II)

Особенности патогенеза и течения узлового з На III этапе компенсаторные процессы начинают приобретать патологический характер. В отдельных тироцитах, активно делящихся, начинают опаздывать репаративные процессы. В результате этого накапливаются мутации, среди которых наибольшее значение приобретают так называемые активирующие, в результате которых дочерние клетки приобретают способность автономно продуцировать тиреоидные гормоны, то есть вне регулирующих эффектов тиреотропного гормона (ТТГ). n

Особенности патогенеза и течения узлового з n Конечным этапом естественного морфогенеза йоддефицитного зоба является узловой и многоузловой токсический зоб с декомпенсированной автономией щитовидной железы (этап IV).

Особенности патогенеза и течения узлового з n n Этот процесс продолжается многие десятилетия, поэтому узловой и многоузловой зоб (как эутиреоидный, так и токсический) чаще всего встречается у лиц пожилого возраста. По мнению большинства авторов, одной из самых серьезных проблем легкого и умеренного йодного дефицита является высокая заболеваемость многоузловым и узловым токсическим зобом в старшей возрастной группе.

Опухоли ЩЖ n n n В щитовидной железе возникают различные опухоли, при этом большинство из них (около 95%) - доброкачественные. В связи с тем, что щитовидная железа располагается близко к коже, опухоль, возникшая в ней, имеет вид узла на шее. Узлы в железе могут появиться в любом возрасте, чаще выявляются у взрослых людей, которые сами обнаруживают у себя опухоль.

ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЩЖ Аденома ЩЖ– доброкачественное заболевание, чаще всего опухоль является одиночным узлом, имеющего округлую или овальную форму, обладающего ярко выраженной фиброзной капсулой, иногда узлов несколько. n Аденома встречается у пациентов в 50 -75% случаев от других узловых патологий щитовидной железы. n

Данное заболевание может появиться в любом возрасте, причем у женщин оно диагностируется в четыре раза чаще, нежели у мужчин. Чаще всего аденома обнаруживается у женщин в возрасте за 40. Виды аденом щитовидной железы (в зависимости от места локализации и вида) : n фолликулярная аденома (встречается часто); n трабекулярная (эмбриональная) аденомой; n аденома клеток Гюртле.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЩЖ Фолликулярные аденомы составляют 15 -20 % среди узловых эутиреоидных образований щитовидной железы, чаще наблюдаются в молодом возрасте. n Причинами возникновения болезни в большинстве случаев являются генетические клеточные мутации, иногда аденома развивается вследствие нарушений гормонального фона, очень редко заболевание может быть следствием травмы. n

Аденомы щитовидной железы крайне редко трансформируются в рак, менее всего подвержены перерождению фолликулярные аденомы. n В большинстве случаев аденомы представлены в виде цист. Цисты – одиночные, полые с плотной капсулой образования, наполненные геморрагическим или светло желтым содержимым. Цисты хорошо прощупываются, как скопление узелков, безболезненны, мягкой консистенции, слегка подвижны. n

n. Хотя по своей природе аденома щитовидки считается доброкачественным образованием, она остается очень опасным заболеванием, требующим серьезного к себе отношения. Она растет медленно, может достигать немалых размеров, сдавливая ткани шеи, а также все прилегающие органы. n При появлении аденомы отмечается усиленное выделение тех гормонов, вырабатываемых щитовидной железой, которые отвечают за угнетение функции гипофиза, что приводит к уменьшению синтеза тиротропина и ухудшение работы всей железы.

Диагностика: - тонко-игольная биопсия (FNA) с последующим исследованием препарата. - УЗИ железы. Обследование дает полную картину изменений размеров железы, наличия в ней узлов, их плотности; - изотопное сканирование железы. Обследование показывает функциональность аденомы. n Уровни Т 3, Т 4 и ТТГ нормальные. n Примерно у 10 % больных аденомы со временем становятся гиперфункционирующими n Лечение - оперативное n

ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЩЖ n n Тиротоксическая аденома или болезнь Пламмера – доброкачественное онкологическое заболевание щитовидной железы, приводящее к повышению уровня тироидных (тиреоидных) гормонов в организме, вследствие повышенной их продукции клетками аденомы. Чаще болеют женщины, однако заболевание встречается и среди мужчин (в 4 раза реже), и среди детей. Сегодня основной причиной развития тиротоксической аденомы считают мутацию гена, кодирующего рецептор к тиротропному гормону гипофиза Лабораторное исследование. Обычно определяется повышенное содержание трийодтиронина на фоне почти нормального тироксина и резко сниженного ТТГ. Иногда определяют увеличение связанного белками йода. Пробы с Т 3 и тиролиберином отрицательные
Злокачественные новообразования щитовидной железы Рак щитовидной железы составляет 0, 5— 2, 2% от всех опухолей различной локализации. По отношению к другим заболеваниям щитовидной железы частота рака этого органа может колебаться от 1 до 30%. n Болезнь, как правило, диагностируют у пациентов возрастом 40 - 50 лет, дети и подростки болеют реже. n

Женщины подвержены раку вдвое сильнее, но в преклонном возрасте относительная часть заболеваний раком щитовидной железы у мужчин несколько выше. n История болезни рака щитовидной железы начинается с доброкачественных новообразований (аденома, зоб, пролиферирующая цистаденома). Пролиферирующую папиллярную цистаденому считают особенно склонной к озлокачествлению. n
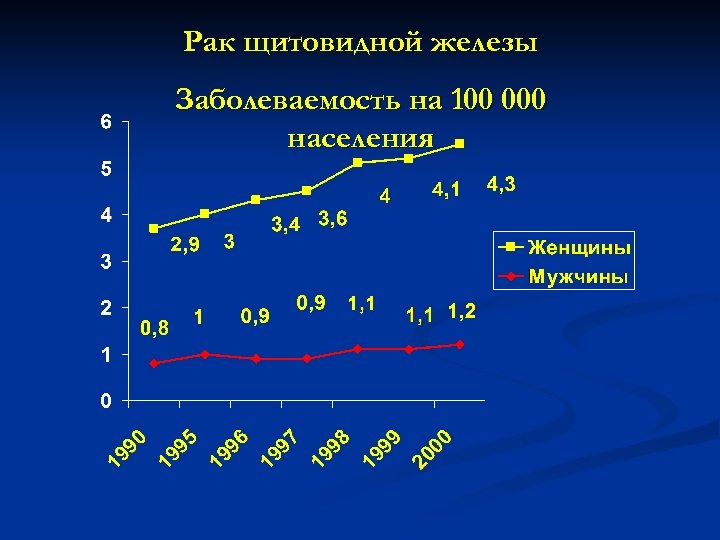
Рак щитовидной железы Заболеваемость на 100 000 населения

n n n Нередко при объективном осмотре у больного выявляют бессимптомно возникший и прогрессирующий узел в щитовидной железе. В этом случае следует подозревать злокачественную опухоль (несмотря на то, что единичные узлы щитовидной железы в большинстве случаев доброкачественны). Рак щитовидной железы обнаруживают при аутопсии у 5% больных с отсутствием указаний на заболевание щитовидной железы. Смерть от рака щитовидной железы наступает редко (в США примерно 1 200 человек ежегодно). Эти наблюдения объясняют особенностями рака щитовидной железы: обычно опухоль бывает безболезненной и редко метастазирует. Прогноз зависит от клеточного типа опухоли и характера поражения.

Рак ЩЖ n Этиология и патогенез. Этиология рака щитовидной железы не установлена. Предрасполагающими обстоятельствами являются йодная недостаточность (длительное проживание в местах зобной эндемии), хронические тиреоидиты, гиперпластические процессы в железе (длительно существующий узловой зоб), лучевые воздействия, возраст (старше 40 лет), женский пол и т. д. Злокачественные опухоли щитовидной железы чаще всего развиваются в зобно измененной железе (особенно часто у лиц, проживающих в местах зобной эндемии) и реже в неизмененной щитовидной железе. По О. В. Николаеву, к малигнизации в эндемической местности более склонны узловые паренхиматозные и микрофолликулярные коллоидные зобы и менее склонны гормонально активные макрофолликулярные аденомы.

n 1. 2. 3. n Злокачественные новообразования щитовидной железы разделяют на 3 группы: дифференцированные опухоли (папиллярная и фолликулярная карциномы); недифференцированные опухоли (мелко- и гигантоклеточный рак); другие формы злокачественных опухолей (карцинома, состоящая из клеток Гюртле, эпидермоидная карцинома, фибросаркома). Среди злокачественных новообразований щитовидной железы чаще всего встречаются различные формы рака, из которых наиболее частой является папиллярная карцинома.
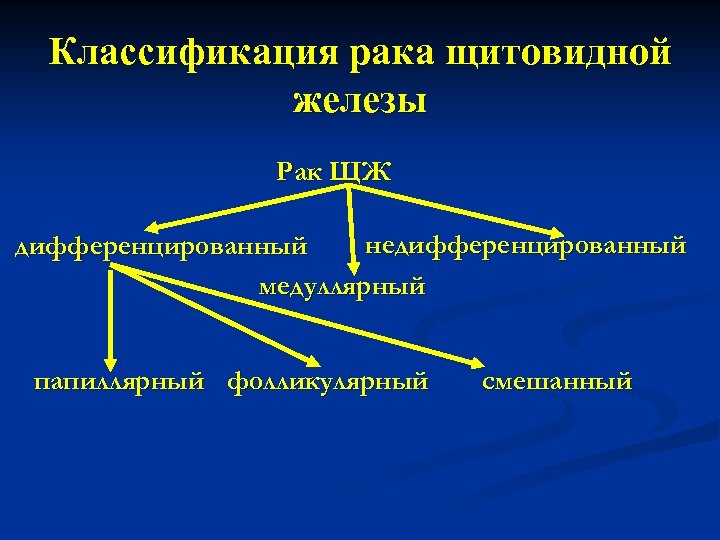
Классификация рака щитовидной железы Рак ЩЖ недифференцированный медуллярный папиллярный фолликулярный смешанный

Доля папиллярной формы рака ЩЖ - около 76% (этот вид рака щитовидной железы выявляют у детей); n Фолликулярного - приблизительно 14%; n Медуллярного - (5 - 6 %); n недифференцированного и анапластического от 3, 5% до 4%. n Саркому, лимфому, фибросаркому, эпидермоидный и метастатический рак диагностируют реже, на их долю остается от 1% до 2 % от всех случаев онкоопухолей щитовидной железы. n

Методы диагностики: n Радиоизотопное сканирование ЩЖ с радиоактивным йодом. Сканирование щитовидной железы выявляет малое поглощение радиоактивного йода тканью опухоли. При фолликулярном раке поглощение 1311 тканью опухоли и ее метастазами увеличено. nпункционная биопсия n. УЗИ ЩЖ n. Для уточнения локализации метастазов опухоли ЩЖ используют рентгенографию, томографию и пневмомедиастинографию. Изучение функций ЩЖ не являет собой большой ценности, потому что гормоны при раке щитовидной железы не имеют повышенной

Лабораторные данные n n n Изменения периферической крови неспецифичны. В ряде случаев наблюдают небольшой лейкоцитоз. СОЭ обычно нормальная или несколько повышена. Значительное увеличение СОЭ может наблюдаться лишь при запущенных формах рака. При метастазах различных форм рака щитовидной железы в крови очень высокий уровень тиреоглобулина. Для ложновоспалительной формы рака щитовидной железы характерен выраженный лейкоцитоз, а в редких случаях — сдвиг лейкоцитарной формулы влево. Дополнительным методом исследования являются анализы на онкомаркеры рака щитовидной железы

Диагностические пробы. n Для диагностики рака Щитовидной железы используют чрескожную пункционную биопсию щитовидной железы, трепанобиопсию, сканирование железы, биопсию лимфатических узлов и удаленной при операции ткани железы. Сканирование щитовидной железы выявляет малое поглощение радиоактивного йода тканью опухоли. При фолликулярном раке поглощение 1311 тканью опухоли и ее метастазами увеличено. Для уточнения локализации метастазов опухоли ЩЖ используют рентгенографию, пневмомедиастинографию и томографию.

Лечение n n В настоящее время для лечения злокачественных новообразований щитовидной железы используют раннее хирургическое вмешательство в комбинации с рентгенотерапией, телегамматерапией радиоактивным кобальтом (60 Со) или терапией 1311, а также гормональной терапией тиреоидином и трийодтиронином. В послеоперационном периоде назначают рентгенотерапию. При неоперабельном раке щитовидной железы основными методами лечения являются рентгенотерапия и телегамматерапия.

Благодарю за внимание!
e356921827f8bb7b750f863102dbbf5b.ppt