боль-маркетинг.ppt
- Количество слайдов: 29
НАЦИОНАЛЬНЫЙ ФАРМАЦЕВТИЧЕСКИЙ УНИВЕРСИТЕТ кафедра фармакологии ФАРМАКОКОРРЕКТОРЫ БОЛИ Лектор: доц. Щекина Е. Г.

План лекции 1. Понятия шока, коллапса, комы, виды шока, понятие и функции боли 2. Наркозные препараты 3. Анальгетики (греч. an – отрицание и algos - боль): наркотические (большие) и ненаркотические (малые) 4. Местноанестезирующие

Шок (от англ. shock — удар, потрясение) — собира- тельное понятие, патологический процесс, развивающийся в ответ на воздействие чрезвычайных раздражителей и сопровождающийся нарушением жизненно важных функций нервной системы, кровообращения, дыхания, обмена веществ и некоторых других функций. Это срыв компенсаторных реакций организма в ответ на повреждение. Классификация шока по типу циркуляторных нарушений гиповолемический; кардиогенный; перераспределительный (дистрибутивный); обструктивный.

Гиповолемический шок — состояние, вызванное уменьшением объема циркулирующей крови в результате потери жидкости (или крови). Кардиогенный шок — крайняя степень левожелудочковой недостаточности, характеризующаяся резким снижением сократительной способности миокарда, которое приводит к нарушению кровоснабжения всех органов и тканей, прежде всего — жизненно важных органов. Чаще всего он развивается как осложнение инфаркта миокарда, реже миокардита или отравления кардиотоксичными веществами.

Обструктивный шок - наружная компрессия сердца и крупных сосудов. Причины: опухоли, пневмоторакс, перикардит, обструкция сосудистого русла (эмболия легочной артерии, аневризма аорты, острая легочная гипертензия, тампонада). Причины дистрибутивного шока Синдром системной воспалительной реакции - сепсис, панкреатит, травма, ожоги. Анафилактические/анафилактоидные реакции. Нейрогенная патология - спинальная травма. Лекарственные препараты - вазодилататоры. Патология эндокринной системы - тиреотоксический криз, микседема, надпочечниковая недостаточность.
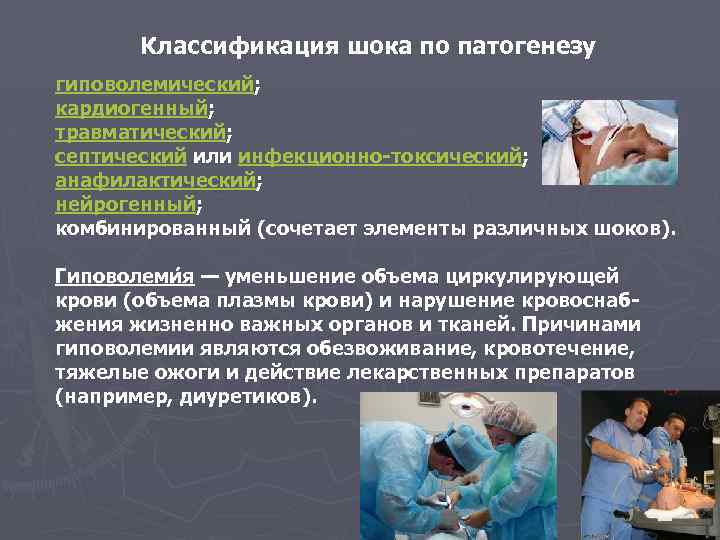
Классификация шока по патогенезу гиповолемический; кардиогенный; травматический; септический или инфекционно-токсический; анафилактический; нейрогенный; комбинированный (сочетает элементы различных шоков). Гиповолеми я — уменьшение объема циркулирующей крови (объема плазмы крови) и нарушение кровоснабжения жизненно важных органов и тканей. Причинами гиповолемии являются обезвоживание, кровотечение, тяжелые ожоги и действие лекарственных препаратов (например, диуретиков).

Септический шок возникает на основе острого инфекционного процесса, чаще всего септического, и обусловлен проникновением в кровь чужеродных (бактериальных) полисахаридов и белков. Нейрогенный шок - следствие снижения тонуса сосудов, которое в развивается в результате потери симпатической иннервации. Этот вид шока возникает в результате повреждений структур ЦНС, наиболее часто — как результат травмы спинного мозга. Травматический шок возникает при тяжёлых травмах. Основными патогенетическими факторами являются боль, токсемия, кровопотеря, переохлаждение. Влияние токсемии начинает сказываться уже через 15— 20 мин после травмы или ранения.

Анафилактический шок — аллергическая реакция немедленного типа, состояние резко повышенной чувствительности организма, развивается при повторном введении аллергена (чужеродных белков и сывороток, лекарств, при укусе насекомых и других). Это одно из наиболее опасных осложнений лекарственной аллергии, заканчивающееся примерно в 10 -20 % случаев летально. Скорость возникновения анафилактического шока — от нескольких секунд до 2 часов от начала контакта с аллергеном. Термин был введён французским физиологом Шарлем Рише, который в 1913 году за исследование анафилаксии получил Нобелевскую премию по физиологии и медицине.

Коллапс — состояние больного, характеризующееся резким падением кровяного давления и ухудшением кровоснабжения жизненно важных органов. У человека проявляется резкой слабостью, заостренными чертами лица, бледностью, похолоданием конечностей. Возникает при инфекционных заболеваниях, отравлениях, большой кровопотере, передозировке, побочных действиях некоторых препаратов и др. Коллапс — также одна из форм острой сосудистой недостаточности, характеризующаяся резким падением сосудистого тонуса или быстрым уменьшением массы циркулирующей крови, что приводит к падению артериального и венозного давления, гипоксии мозга и угнетению жизненных функций организма.

Ко ма (коматозное состояние) (от греч. κῶμα — глубокий сон) — остро развивающееся тяжёлое патологическое состояние, характеризующееся прогрессирующим угнетением функций ЦНС с утратой сознания, нарушением реакции на внешние раздражители, нарастающими расстройствами дыхания, кровообращения и других функций жизнеобеспечения организма. В узком смысле понятие «кома» означает наиболее значительную степень угнетения ЦНС (за которой следует уже смерть мозга), характеризующуюся полным отсутствием сознания, отсутствием одного или нескольких рефлексов и расстройствами регуляции жизненно важных функций организма.

Причины комы • внутричерепные процессы (опухоли, воспаления, сосудистые проблемы); • кислородное голодание (гипоксия) при поражении дыхательной системы, нарушения кровообращения и другие состояния; • нарушения обмена веществ (чаще всего связанные с печеночной или почечной недостаточностью, эндокринными расстройствами); • различного рода интоксикации.
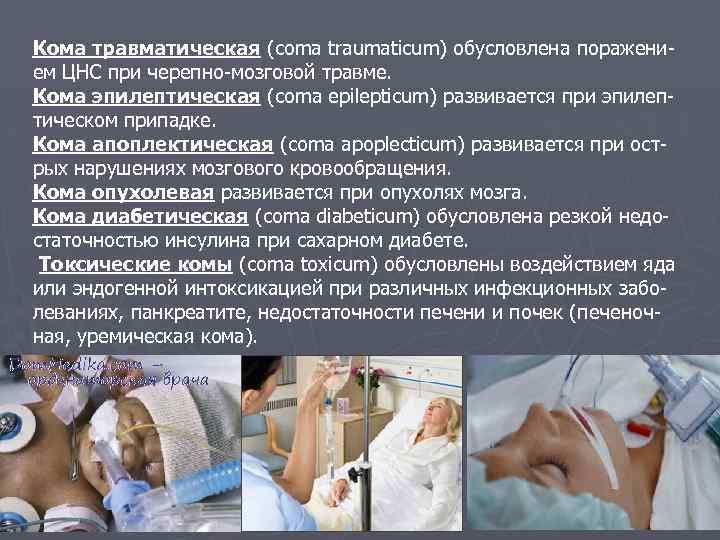
Кома травматическая (coma traumaticum) обусловлена поражением ЦНС при черепно-мозговой травме. Кома эпилептическая (coma epilepticum) развивается при эпилептическом припадке. Кома апоплектическая (coma apoplecticum) развивается при острых нарушениях мозгового кровообращения. Кома опухолевая развивается при опухолях мозга. Кома диабетическая (coma diabeticum) обусловлена резкой недостаточностью инсулина при сахарном диабете. Токсические комы (coma toxicum) обусловлены воздействием яда или эндогенной интоксикацией при различных инфекционных заболеваниях, панкреатите, недостаточности печени и почек (печеночная, уремическая кома).

Кома страшна не только сама по себе — опасны ее осложнения. Это состояния, связанные с повреж-дением головного мозга: нарушение дыхания вплоть до его остановки, отек легких, падение или, наоборот, резкий подъем артериального давления, остановка сердца. Именно эти осложнения могут стать причиной клинической, а затем и биологической смерти. Другие серьезные осложнения, связанные с нарушением регулирующей функции ЦНС — это рвота с попаданием рвотных масс в дыхательные пути, задержка мочи с возможностью разрыва мочевого пузыря и развитием перитонита.

Пациент может находиться в состоянии комы очень долго. Описан случай, когда пострадавший в автокатастрофе очнулся после 19 летнего пребывания в «глубоком сне» . Современная аппаратура позволяет поддерживать жизненно важные функции сколь угодно долго. Вопрос пересекается с эвтаназией и перемещается из сферы медицинской в сферу морально-этическую. Огромную роль играет предшествующее состояние больного и конкретная причина, вызвавшая кому. Единственный «железный» аргумент в пользу отключения — это смерть мозга. В международной практике смерть мозга эквивалентна смерти человека. Минздравом России утверждена специальная Инструкция по констатации смерти человека на основании диагноза смерти мозга, где очень подробно описаны девять клинических признаков, необходимые данные лабораторных и инструментальных исследований, позволяющие утверждать, что мозг данного человека мертв.

Боль – психоэмоциональное негативное ощущение, реализующееся системной болевой чувствительностью и высшими отделами мозга, сигнализирующее о повреждающих воздействиях экзогенных факторов или о развитии патологических процессов в организме

Боль – универсальная ответная реакция организма на повреждение, воспаление, ишемию, голод и др. патологические процессы. Это важный защитный механизм, сигнал «неблагополучия» в организме, самое частое проявление патологии Боль называют сторожевым «псом» здоровья Боль, болезнь, больной – имеют общий корень и ассоциируются с нарушением здоровья

Практически все 12 000 заболеваний, представленных в МКБ-10, сопровождаются болевым синдромом разной степени выраженности. Болевые рецепторы-ноцицепторы составляют от 25 до 45% всех рецепторных образований. Плотность рецепторов варьирует от 40 до 30 000 на 1 кв. см. Самая большая плотность в тканях зуба, в роговице – 15 000 – 30 000 на кв. cм. Путь к открытию обезболивающих препаратов был труден и долог. Издавна использовали такие способы анальгезии как алкоголь, опий, индийская конопля.
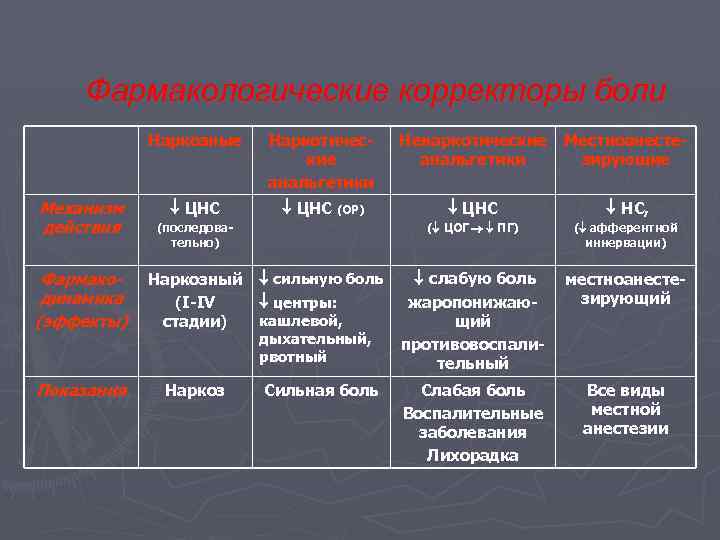
Фармакологические корректоры боли Наркозные Механизм действия Наркотические анальгетики ЦНС (ОР) Ненаркотические Местноанестеанальгетики зирующие НС, ( ЦОГ ПГ) (последовательно) ЦНС ( афферентной иннервации) Фармакодинамика (эффекты) Наркозный (I-IV стадии) сильную боль центры: слабую боль жаропонижающий противовоспалительный местноанестезирующий Показания Наркоз Сильная боль Слабая боль Воспалительные заболевания Лихорадка Все виды местной анестезии кашлевой, дыхательный, рвотный

Классификация НА Производные: пиперидинфенантрена (морфин, кодеин) и изохинолина (папаверин) Природные и полусинтетические* Морфин Кодеин Омнопон Этилморфина г/х* Синтетические Фентанил Тримеперидин Бупренорфин Пентазоцин Буторфанол Трамадол Пиритрамид Налоксон*

Фармакологическая характеристика НА Фармакодинамика (эффекты) Показания к применению Анальгезирующий Сильная боль: травмы, инфаркт миокарда, ожоги, злокачественные новообразования, острые воспалительные процессы, колики, профилактика травматического шока, премедикация, нейролептанальгезия Противокашлевой Кашель при пневмотораксе, легочном кровотечении; упорный сильный сухой кашель Противорвотный Сильная неукротимая рвота центрального генеза дыхательного центра Острый отек легких блуждающего нерва Рентгенологическое исследование ЖКТ глазодвигательного нерва (миоз) Диагностика при отравлении морфином Побочные действия Противопоказания Зависимость - наркомания Хронические боли Угнетение дыхательного центра Беременность, детский возраст до двух лет, черепно-мозговые травмы
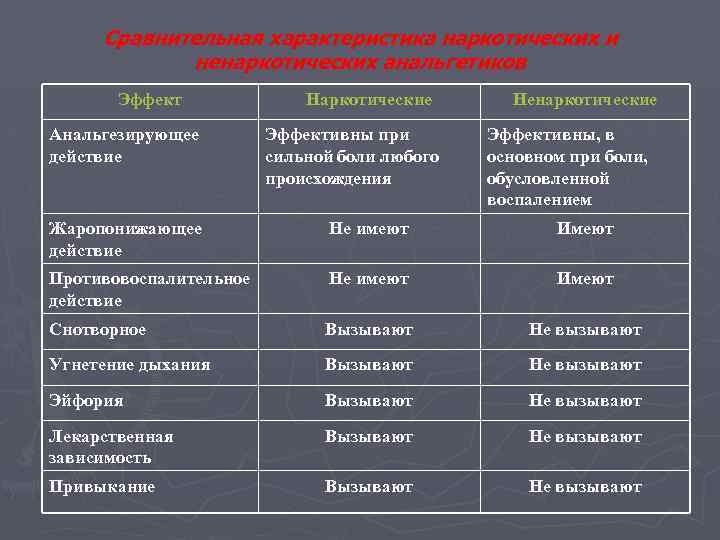
Сравнительная характеристика наркотических и ненаркотических анальгетиков Эффект Анальгезирующее действие Наркотические Эффективны при сильной боли любого происхождения Ненаркотические Эффективны, в основном при боли, обусловленной воспалением Жаропонижающее действие Не имеют Имеют Противовоспалительное действие Не имеют Имеют Снотворное Вызывают Не вызывают Угнетение дыхания Вызывают Не вызывают Эйфория Вызывают Не вызывают Лекарственная зависимость Вызывают Не вызывают Привыкание Вызывают Не вызывают

НЕНАРКОТИЧЕСКИЕ АНАЛЬГЕТИКИ (ННА): нестероидные противовоспалительные средства (НПВС) и анальгетики-антипиретики (АА) Фармакологическая характеристика АА Фармакодинамика (эффекты) Показания к применению Анальгезирующий Боли, не угрожающие жизни Жаропонижающий Лихорадка Классификация АА С центральным компонентом действия Парацетамол Кеторолак Периферического действия (монопрепараты* и комбинированные) Спазмоанальгетики Метамизол натрия* Баралгетас Пенталгин Седалгин Спазмалгон Цитрамон Темпалгин
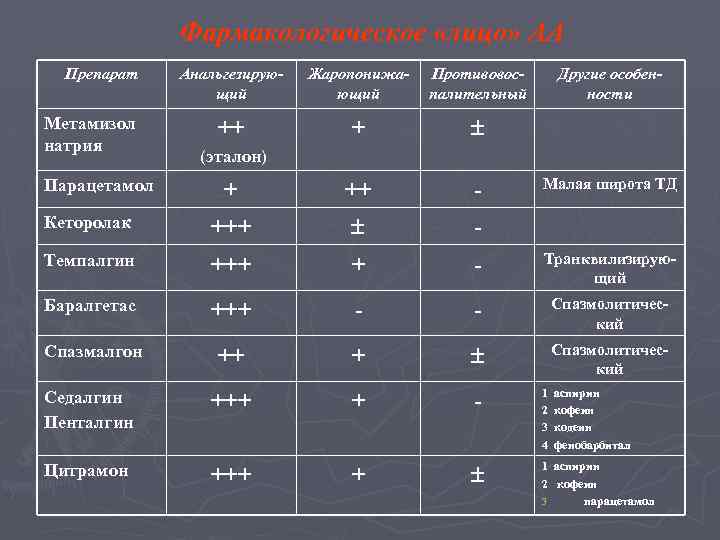
Фармакологическое «лицо» АА Препарат Анальгезирующий Жаропонижающий Противовоспалительный ++ + + ++ - Кеторолак +++ - Темпалгин +++ + - Транквилизирующий Баралгетас +++ - - Спазмолитический Спазмалгон ++ + Спазмолитический Седалгин Пенталгин +++ + - 1 2 3 4 Цитрамон +++ + 1 аспирин 2 кофеин 3 парацетамол Метамизол натрия Парацетамол Другие особенности (эталон) Малая широта ТД аспирин кофеин кодеин фенобарбитал
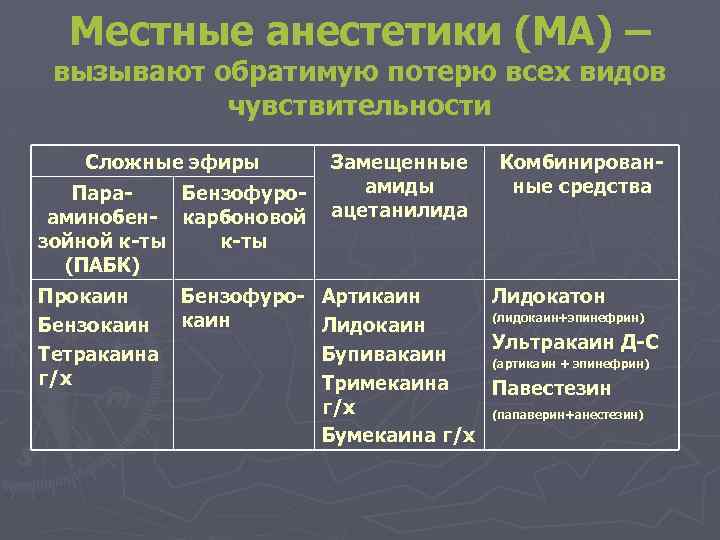
Местные анестетики (МА) – вызывают обратимую потерю всех видов чувствительности Сложные эфиры Замещенные амиды Пара. Бензофуроаминобен- карбоновой ацетанилида зойной к-ты (ПАБК) Прокаин Бензофуро- Артикаин Бензокаин Лидокаин Тетракаина Бупивакаин г/х Тримекаина г/х Бумекаина г/х Комбинированные средства Лидокатон (лидокаин+эпинефрин) Ультракаин Д-С (артикаин + эпинефрин) Павестезин (папаверин+анестезин)
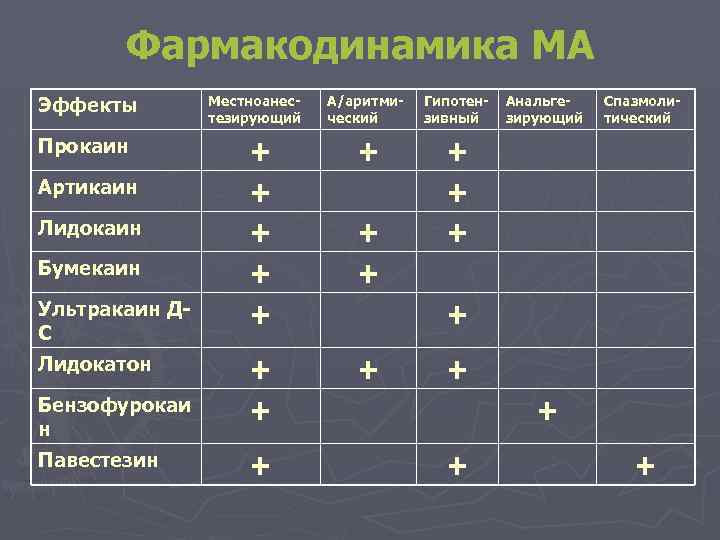
Фармакодинамика МА Эффекты Прокаин Артикаин Лидокаин Бумекаин Ультракаин ДС Лидокатон Бензофурокаи н Павестезин Местноанестезирующий А/аритмический Гипотензивный + + + + Анальгезирующий Спазмолитический + + +

Показания к применению МА Все виды местной анестезии: ► инфильтрационная (прокаин, бензофурокаин, артикаин, ► ► ► лидокаин, бупивакаин, тримекаин, бумекаин, лидокатон) терминальная (бензокаин, тетракаин, лидокаин), проводниковая (прокаин, артикаин, лидокаин, бупивакаин, тримекаин, бумекаин, лидокатон, ультракаин Д-С), спинномозговая (прокаин, тетракаин, артикаин, лидокаин, бупивакаин, тримекаин, ультракаин Д-С), люмбальная (лидокаин, ультракаин Д-С), парацервикальная, каудальная, эпидуральная, межреберная (бупивакаин), перидуральная (тримекаин). Перитонит, плеврит, панкреатит, почечная и печеночная колики (бензофурокаин). Тахиаритмия (лидокаин, бумекаин, лидокатон). Гастралгии, спазмы желудка и кишечника (бензокаин, ► павестезин).

Виды местной анестезии Ø Терминальная (поверхностная) – развивается при воздействии липофильных местных анестетиков на чувствительные нервные окончания, находящиеся в слизистых оболочках или ранах Ø Инфильтрационная – послойная анестезия мягких тканей Ø Проводниковая – введение местного анестетика по ходу афферентного нерва Ø Спинномозговая – местные анестетики вводятся под мозговые оболочки (субарахноидальная, эпидуральная)

«Фармакологическое лицо» МА ► Бензокаин – широко применяется в виде мазей, присыпок; иногда – при рвоте у беременных, морской болезни ► Прокаин – малотоксичный, обладает большой широтой терапевтического действия и богатой ф/д ► Бупивакаин – сильное и длительное (3 -10 ч) действие ► Тетракаин – высокотоксичный, только при поверхностной анестезии ► Лидокаин – часто используется как антиаритмический ► Бензофурокаин – обладает центральным анальгетическим д-ем ► Павестезин – как спазмолитик при гастралгиях и коликах

Спасибо за внимание!
боль-маркетинг.ppt