НАБЛЮДЕНИЕ И УХОД ЗА БОЛЬНЫМИ С


НАБЛЮДЕНИЕ И УХОД ЗА БОЛЬНЫМИ С ЗАБОЛЕВАНИЯМИ ОРГАНОВ ПИЩЕВАРЕНИЯ
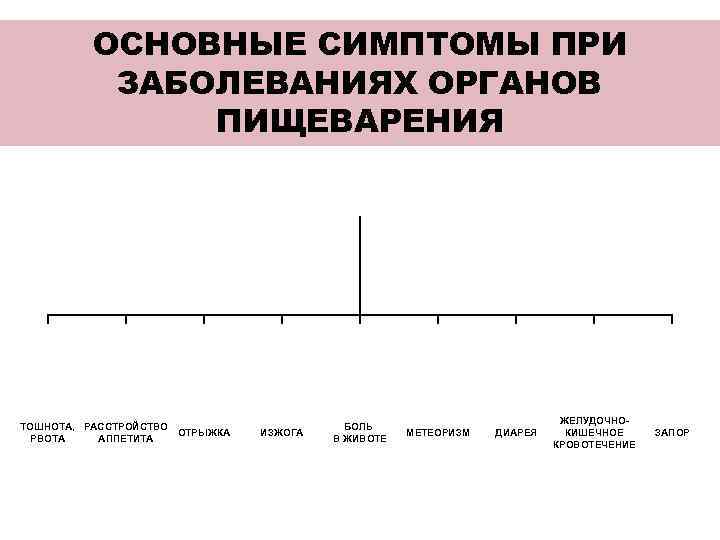
ОСНОВНЫЕ СИМПТОМЫ ПРИ ЗАБОЛЕВАНИЯХ ОРГАНОВ ПИЩЕВАРЕНИЯ ЖЕЛУДОЧНО- ТОШНОТА, РАССТРОЙСТВО БОЛЬ ОТРЫЖКА ИЗЖОГА МЕТЕОРИЗМ ДИАРЕЯ КИШЕЧНОЕ ЗАПОР РВОТА АППЕТИТА В ЖИВОТЕ КРОВОТЕЧЕНИЕ

ТОШНОТА И РВОТА
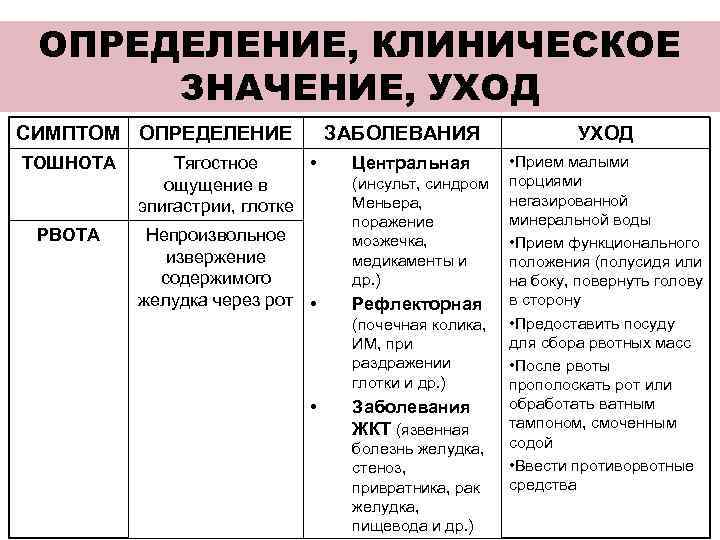
ОПРЕДЕЛЕНИЕ, КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ, УХОД СИМПТОМ ОПРЕДЕЛЕНИЕ ЗАБОЛЕВАНИЯ УХОД ТОШНОТА Тягостное • Центральная • Прием малыми ощущение в (инсульт, синдром порциями эпигастрии, глотке Меньера, негазированной поражение минеральной воды РВОТА Непроизвольное мозжечка, • Прием функционального извержение медикаменты и положения (полусидя или содержимого др. ) на боку, повернуть голову желудка через рот • Рефлекторная в сторону (почечная колика, • Предоставить посуду ИМ, при для сбора рвотных масс раздражении • После рвоты глотки и др. ) прополоскать рот или • Заболевания обработать ватным ЖКТ (язвенная тампоном, смоченным болезнь желудка, содой стеноз, • Ввести противорвотные привратника, рак средства желудка, пищевода и др. )

ПОСЛЕДОВАТЕЛЬНОСТЬ ОКАЗАНИЯ ПОМОЩИ ПРИ РВОТЕ 1. Наденьте на себя клеенчатый фартук и перчатки. 2. Информируйте пациента о предстоящей манипуляции и ходе ее выполнения. 3. Усадите пациента, если позволяет его состояние. 4. Наденьте на него клеенчатый фартук или повяжите салфетку. 5. Поставьте таз или ведро к ногам пациента. 6. Придерживайте голову пациента, положив ему ладонь на лоб. 7. Дайте пациенту стакан с водой для полоскания рта после рвоты. 8. Снимите с пациента клеенчатый фартук или салфетку. 9. Помогите пациенту лечь. 10. Уберите емкость с рвотными массами из палаты, предварительно показав их врачу. 11. Уберите все на полу, проветрите палату. 12. Снимите фартук и перчатки. 13. Обработайте их в соответствии с требованиями санэпидрежима. 14. Вымойте руки.

ОТРЫЖКА И ИЗЖОГА
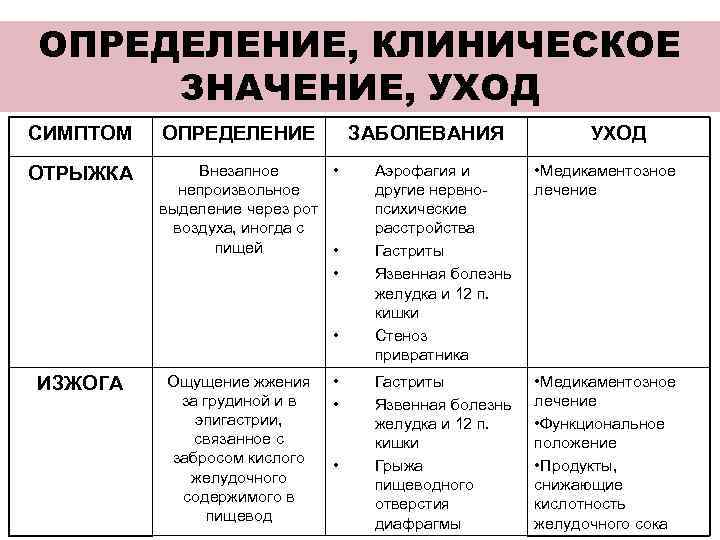
ОПРЕДЕЛЕНИЕ, КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ, УХОД СИМПТОМ ОПРЕДЕЛЕНИЕ ЗАБОЛЕВАНИЯ УХОД ОТРЫЖКА Внезапное • Аэрофагия и • Медикаментозное непроизвольное другие нервно- лечение выделение через рот психические воздуха, иногда с расстройства пищей • Гастриты • Язвенная болезнь желудка и 12 п. кишки • Стеноз привратника ИЗЖОГА Ощущение жжения • Гастриты • Медикаментозное за грудиной и в • Язвенная болезнь лечение эпигастрии, желудка и 12 п. • Функциональное связанное с кишки положение забросом кислого • Грыжа • Продукты, желудочного пищеводного снижающие содержимого в отверстия кислотность пищевод диафрагмы желудочного сока

МЕТЕОРИЗМ

ОПРЕДЕЛЕНИЕ ВЗДУТИЕ ЖИВОТА ПРИ ИЗБЫТОЧНОМ СКОПЛЕНИИ ГАЗОВ В КИШЕЧНИКЕ ПРИЧИНЫ СИМПТОМЫ ПОМОЩЬ Употребление • Увеличение живота • Диета продуктов, вызывающих • Распирающие боли в • Активированный газообразован животе, проходящие уголь ие после отхождения • Эспумизан и др. Заболевания газов кишечника • Постановка Парез кишечника • Урчание в животе газоотводной после • Частое отхождение трубки операций на газов брюшной полости

ДИАРЕЯ И ЗАПОР

ОПРЕДЕЛЕНИЕ, КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ, УХОД ПРИ ДИАРЕИ ОПРЕДЕЛЕНИЕ ЗАБОЛЕВАНИЯ УХОД • Болезни ЖКТ (гастриты, • УХОД ЗА ТЕЛОМ Учащенная энтериты, колиты, • СМЕНА БЕЛЬЯ (>2 раз в сутки) панкреатиты) • ДЕЗИНФЕКЦИЯ дефекация, при • Кишечные инфекции ПАЛАТ И ТУАЛЕТОВ, которой кал ПОСУДЫ, ОДЕЖДЫ, имеет жидкую • Отравления ПРЕДМЕТОВ консистенцию • Дисбактериоз • ВОССТАНОВЛЕНИЕ ПОТЕРЬ ЖИДКОСТИ И • Медикаменты ЭЛЕКТРОЛИТОВ • Алиментарные • КОНТРОЛЬ ЗА АД, ЧСС, СОЗНАНИЕМ • Психогенные • СОБЛЮДЕНИЕ • и т. д. ЛИЧНОЙ ГИГИЕНЫ

ОПРЕДЕЛЕНИЕ, КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ, УХОД ПРИ ЗАПОРАХ ОПРЕДЕЛЕНИЕ ЗАБОЛЕВАНИЯ ДЛИТЕЛЬНАЯ • Болезни ЖКТ (гастриты, энтериты, (>2 СУТОК) ЗАДЕРЖКА колиты, панкреатиты, геморрой, СТУЛА, или опорожнение парапроктит) кишечника • Дисбактериоз НЕЗНАЧИТЕЛЬ-НЫМ • Механические препятствия КОЛИЧЕСТВОМ КАЛА • Медикаментозные (<100 г) с ощущением НЕПОЛНОГО • Алиментарные ОПОРОЖНЕНИЯ • Интоксикации КИШЕЧНИКА • Эндокринные заболевания • Гиподинамия • Психогенные
ВИДЫ ЗАПОРОВ АТОНИЧЕСКИЕ СПАСТИЧЕСКИЕ

УХОД ПРИ ЗАПОРАХ • ПОВЫШЕНИЕ ФИЗИЧЕСКОЙ АКТИВНОСТИ • ДИЕТА (увеличение): • Молочно-кислые продукты • Свежий ржаной хлеб • Кислые фрукты и ягоды • Мед • Растительное масло • Овощи • Газированные напитки • Сухофрукты • СЛАБИТЕЛЬНЫЕ • ОЧИСТИТЕЛЬНЫЕ КЛИЗМЫ

БОЛИ В ЖИВОТЕ

ТОПОГРАФИЯ БРЮШНОЙ ПОЛОСТИ
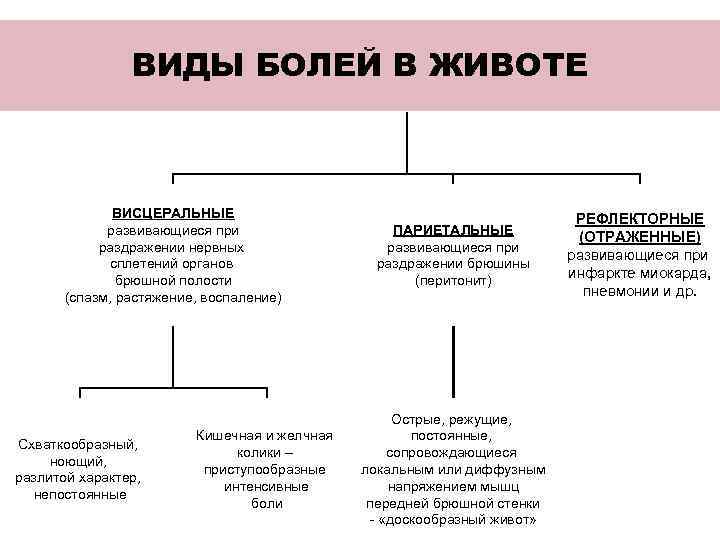
ВИДЫ БОЛЕЙ В ЖИВОТЕ ВИСЦЕРАЛЬНЫЕ РЕФЛЕКТОРНЫЕ развивающиеся при ПАРИЕТАЛЬНЫЕ (ОТРАЖЕННЫЕ) раздражении нервных развивающиеся при сплетений органов раздражении брюшины брюшной полости (перитонит) инфаркте миокарда, (спазм, растяжение, воспаление) пневмонии и др. Острые, режущие, Кишечная и желчная постоянные, Схваткообразный, колики – сопровождающиеся ноющий, приступообразные локальным или диффузным разлитой характер, интенсивные напряжением мышц непостоянные боли передней брюшной стенки - «доскообразный живот»
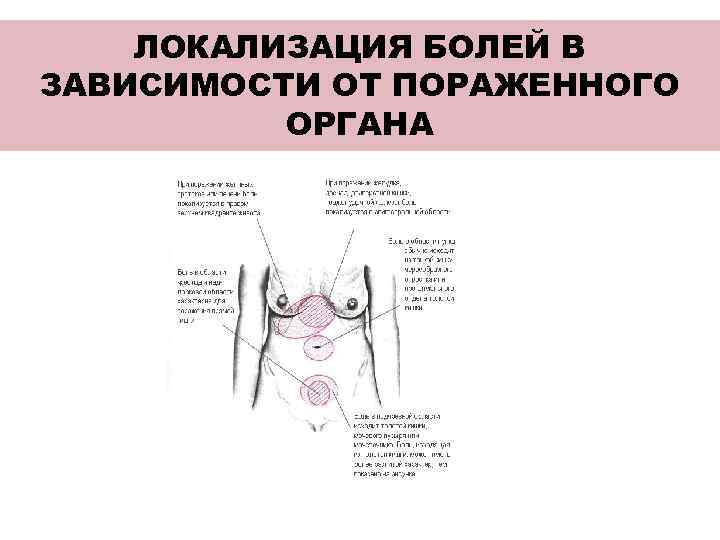
ЛОКАЛИЗАЦИЯ БОЛЕЙ В ЗАВИСИМОСТИ ОТ ПОРАЖЕННОГО ОРГАНА
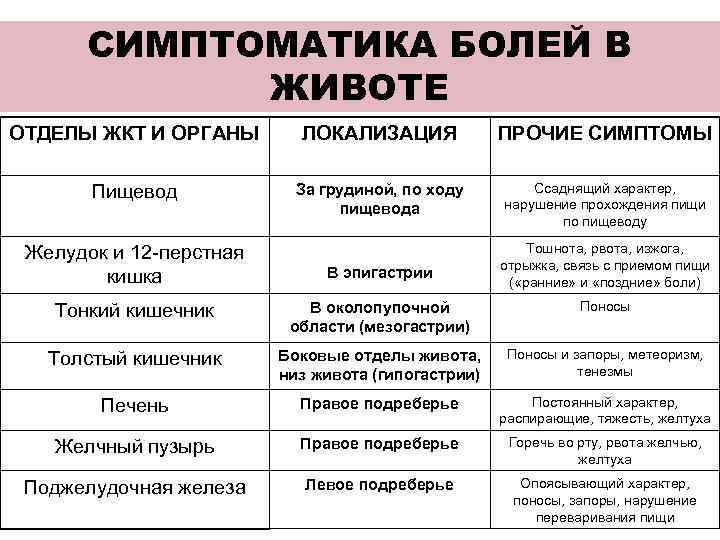
СИМПТОМАТИКА БОЛЕЙ В ЖИВОТЕ ОТДЕЛЫ ЖКТ И ОРГАНЫ ЛОКАЛИЗАЦИЯ ПРОЧИЕ СИМПТОМЫ Пищевод За грудиной, по ходу Ссаднящий характер, пищевода нарушение прохождения пищи по пищеводу Желудок и 12 -перстная Тошнота, рвота, изжога, отрыжка, связь с приемом пищи кишка В эпигастрии ( «ранние» и «поздние» боли) Тонкий кишечник В околопупочной Поносы области (мезогастрии) Толстый кишечник Боковые отделы живота, Поносы и запоры, метеоризм, низ живота (гипогастрии) тенезмы Печень Правое подреберье Постоянный характер, распирающие, тяжесть, желтуха Желчный пузырь Правое подреберье Горечь во рту, рвота желчью, желтуха Поджелудочная железа Левое подреберье Опоясывающий характер, поносы, запоры, нарушение переваривания пищи

ОСТРЫЙ ЖИВОТ – собирательное понятие, объединяющее общие клинические симптомы, свойственные острым заболеваниям и повреждениям брюшной полости ü ВНЕЗАПНЫЕ СИЛЬНЕЙШИЕ ПОСТОЯННЫЕ ИЛИ СХВАТКООБРАЗНЫЕ БОЛИ В ЖИВОТЕ ü ТОШНОТА, РВОТА ü НАПРЯЖЕНИЕ ЖИВОТА – «ДОСКООБРАЗНЫЙ ЖИВОТ» ü ПОЛОЖИТЕЛЬНЫЕ ПЕРИТОНЕАЛЬНЫЕ СИМПТОМЫ ü ВЫНУЖДЕННОЕ ПОЛОЖЕНИЕ ü ОТСУТСТВИЕ ПЕРИСТАЛЬТИКИ ü ОТСУТСТВИЕ СТУЛА ü РЕНТГЕНОЛОГИЧЕСКИЕ ДАННЫЕ

ПРИЧИНЫ ОСТРОГО ЖИВОТА ü ОСТРЫЙ АППЕНДИЦИТ ü ПРОБОДЕНИЕ ЯЗВЫ ЖЕЛУДКА ü ОСТРЫЙ ХОЛЕЦИСТИТ ü ОСТРАЯ КИШЕЧНАЯ НЕПРОХОДИМОСТЬ ü ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ ü ПЕРИТОНИТ ü ТРАВМЫ
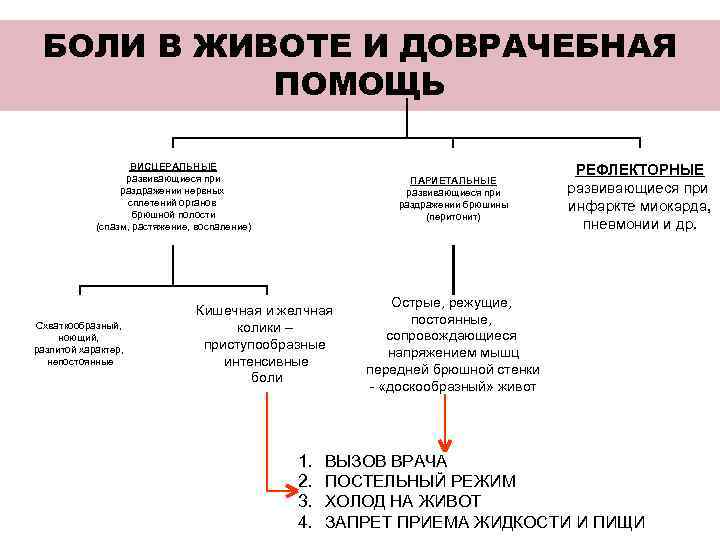
БОЛИ В ЖИВОТЕ И ДОВРАЧЕБНАЯ ПОМОЩЬ ВИСЦЕРАЛЬНЫЕ РЕФЛЕКТОРНЫЕ развивающиеся при ПАРИЕТАЛЬНЫЕ раздражении нервных развивающиеся при сплетений органов раздражении брюшины инфаркте миокарда, брюшной полости (перитонит) (спазм, растяжение, воспаление) пневмонии и др. Острые, режущие, Кишечная и желчная постоянные, Схваткообразный, колики – ноющий, сопровождающиеся разлитой характер, приступообразные напряжением мышц непостоянные интенсивные передней брюшной стенки боли - «доскообразный» живот 1. ВЫЗОВ ВРАЧА 2. ПОСТЕЛЬНЫЙ РЕЖИМ 3. ХОЛОД НА ЖИВОТ 4. ЗАПРЕТ ПРИЕМА ЖИДКОСТИ И ПИЩИ

ЖЕЛУДОЧНО-КИШЕЧНОЕ КРОВОТЕЧЕНИЕ
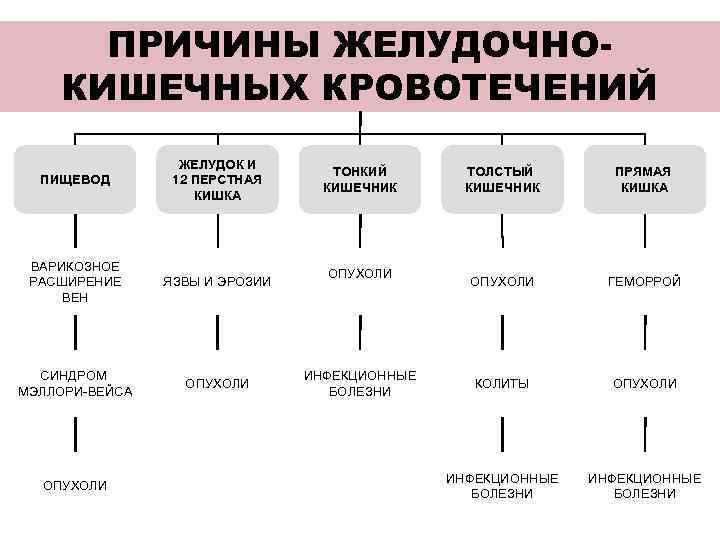
ПРИЧИНЫ ЖЕЛУДОЧНО- КИШЕЧНЫХ КРОВОТЕЧЕНИЙ ЖЕЛУДОК И ТОНКИЙ ТОЛСТЫЙ ПРЯМАЯ ПИЩЕВОД 12 ПЕРСТНАЯ КИШЕЧНИК КИШКА КИШКА ВАРИКОЗНОЕ ОПУХОЛИ РАСШИРЕНИЕ ЯЗВЫ И ЭРОЗИИ ОПУХОЛИ ГЕМОРРОЙ ВЕН СИНДРОМ ИНФЕКЦИОННЫЕ ОПУХОЛИ КОЛИТЫ ОПУХОЛИ МЭЛЛОРИ-ВЕЙСА БОЛЕЗНИ ИНФЕКЦИОННЫЕ ОПУХОЛИ БОЛЕЗНИ

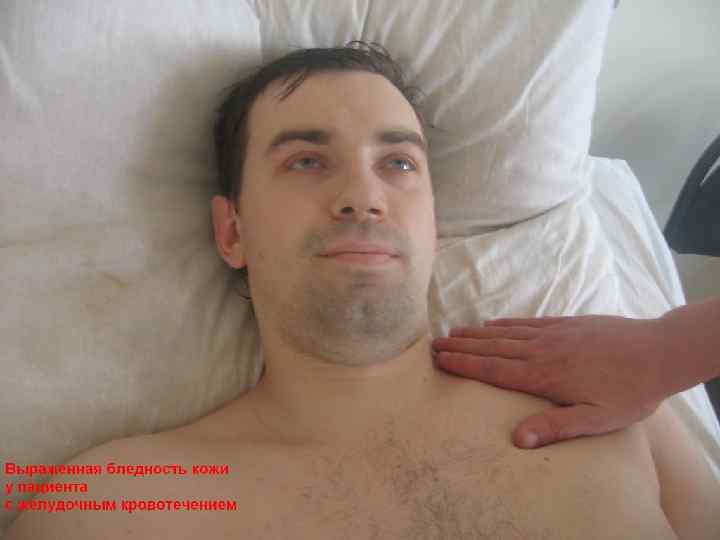
КЛИНИЧЕСКАЯ КАРТИНА ЖЕЛУДОЧНО- КИШЕЧНЫХ КРОВОТЕЧЕНИЙ • СЛАБОСТЬ, ГОЛОВОКРУЖЕНИЯ, ОБМОРОКИ • ОДЫШКА • БОЛИ В СЕРДЦЕ • БЛЕДНОСТЬ КОЖИ • ТАХИКАРДИЯ • СНИЖЕНИЕ АД (КОЛЛАПС, ШОК) • ТОШНОТА, РВОТА • ИЗМЕНЕНИЕ ОКРАСКИ СТУЛА • ПОНОС
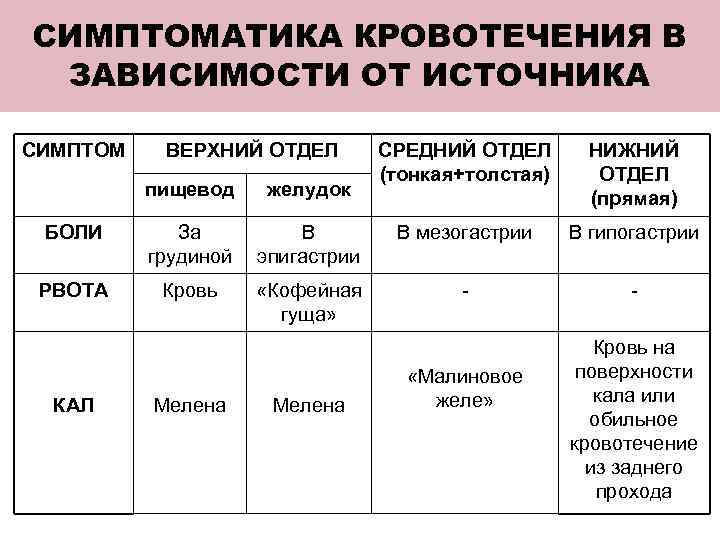
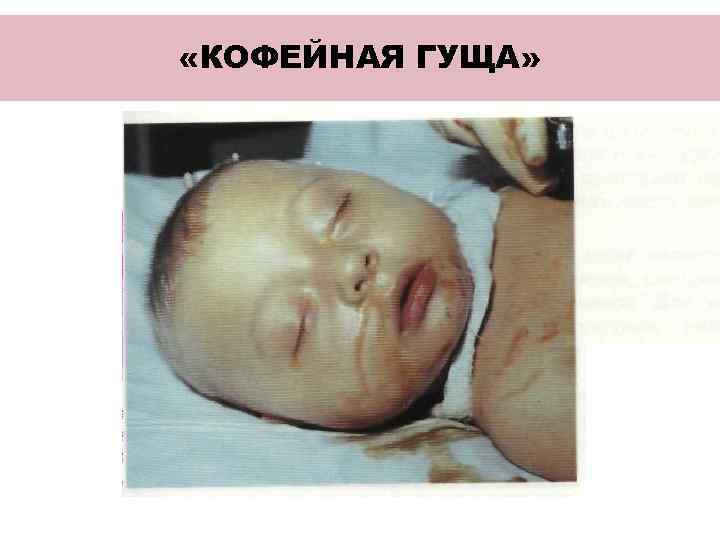
СИМПТОМАТИКА КРОВОТЕЧЕНИЯ В ЗАВИСИМОСТИ ОТ ИСТОЧНИКА СИМПТОМ ВЕРХНИЙ ОТДЕЛ СРЕДНИЙ ОТДЕЛ НИЖНИЙ (тонкая+толстая) ОТДЕЛ пищевод желудок (прямая) БОЛИ За В мезогастрии В гипогастрии грудиной эпигастрии РВОТА Кровь «Кофейная - гуща» Кровь на «Малиновое поверхности КАЛ Мелена желе» кала или обильное кровотечение из заднего прохода
«КОФЕЙНАЯ ГУЩА»
МЕЛЕНА
УХОД ПРИ КРОВОТЕЧЕНИИ • ИНФОРМИРОВАТЬ ВРАЧА (ХИРУРГА) • СТРОГИЙ ПОСТЕЛЬНЫЙ РЕЖИМ • ГОЛОД • НА ОБЛАСТЬ ЖИВОТА – ПУЗЫРЬ СО ЛЬДОМ • КОНТРОЛЬ АД, ЧСС, ЧДД, сознания, гемоглобина и числа эритроцитов • ПРИ РВОТЕ – ПРОФИЛАКТИКА АСПИРАЦИИ • ПЕРОРАЛЬНОЕ, ВВ или ВМ ВВЕДЕНИЕ КРОВООСТАНАВЛИВАЮЩИХ СРЕДСТВ

Методы исследования ЖКТ • Анализы крови – Общий анализ – Биохимические – Серологические, иммунологические • Анализы кала • Анализы мочи • Зондирование желудка и 12 -персной кишки • Эндоскопические исследования – Пищевода, желудка, 12 -перстной кишки – Прямой кишки (ректороманоскопия) – Толстого кишечника (колоноскопия) • Рентгенологические исследования – Пищевода, желудка, 12 -перстной кишки – Прямой кишки – Толстого кишечника (ирригоскопия) – Желчного пузыря и протоков с контрастированием (холецистография, холангиография) • Ультразвуковые исследования – Печени – Желчного пузыря – Поджелудочной железы • Компьютерная томография (те же органы)

МЕТОДЫ ИССЛЕДОВАНИЯ В ГАСТРОЭНТЕРОЛОГИИ МЕТОД ЦЕЛЬ ПОДГОТОВКА Зондирование желудка Исследование желудочной Натощак секреции Дуоденальное Исследование желчи Натощак зондирование Исследование желудочного Натощак сока, желчи, кала, крови биологического материала Рентгенологическое • Обзорная рентгенография Натощак брюшной полости исследование органов • Исследование желудка и (клизмы пищеварения пищевода с барием +слабительные) • Ирригоскопия + эспумизан • Холецистография УЗИ УЗИ брюшной полости Натощак + эспумизан Эндоскопия • ЭГДС Натощак • Ректороманоскопия (клизмы + • Колоноскопия слабительные)

Исследование кала Сбор кала на общий анализ • СВЕЖЕВЫПУЩЕННЫЙ кал (сразу после дефекации), желательно в теплом виде, шпателем поместить в сухую чистую емкость (небольшое количество), не касаясь краев ее и плотно закрыть крышку. • Кал исследуют МАКРОскопически, МИКРОскопически, химически и бактериологически. Сбор кала на яйца глистов • СВЕЖЕВЫПУЩЕННЫЙ кал берется шпателем из 3 -х разных мест (с поверхности) и помещается, не касаясь краев емкости, внутрь, Сбор кала на определение дизентерии • Пациент лежит на левом боку, РЕКТАЛЬНАЯ трубка (стеклянная или пластмассовая) вводится в анальное отверстие и после извлечения помещается в специальную пробирку с английской смесью (глицерин, нашатырный спирт), внутри которой находится Сбор кала на скрытую кровь (реакция Грегерсена) • За 3 -4 дня до исследования предупредите пациента, чтобы он из своего рациона он исключил: – пишу. содержащую скрытую кровь (мясо, рыбу, яйца и приготовленные из них продукты); – лекарственные средства, содержащие железо. • В течение 3 -4 дней пациент НЕ ДОЛЖЕН чистить зубы ЗУБНОЙ щеткой.

Подготовка к исследованиям ЖКТ (1) • Предупредить пациента о: – назначенном исследовании, времени и месте его проведения; – о прекращении приема пищи за 12 часов до исследования (при некоторых исследованиях желательно даже НЕ ПИТЬ, поэтому тяжелобольным назначают исследование только на утренние часы); • НАКАНУНЕ исследования назначается ЛЕГКИЙ ужин, не позднее 19 -2000. • Информировать о назначенной диете, исключающей пищу, богатую клетчаткой, способствующей повышенному газообразованию: а) свежий черный хлеб; б) картофель; в) горох (все бобовые); г) свежее молоко; д) свежие овощи и фрукты;

Подготовка к исследованиям ЖКТ (1) • Пациенту разрешается прием: - яиц; - сливок; - икры; - сыра; - мяса и рыбы без приправ; - чая, кофе без сахара; - каш на воде. ПОМНИТЕ, ПОЛНОЕ ГОЛОДАНИЕ НЕЖЕЛАТЕЛЬНО, ТАК КАК СПОСОБСТВУЕТ ГАЗООБРАЗОВАНИЮ. • При исследовании кишечника требуется постановка клизм вечером и за 1 -2 часа до исследования, прием слабительных и средств от метеоризма

ЭГДС – НАИБОЛЕЕ ТОЧНЫЙ МЕТОД ДИАГНОСТИКИ ПАТОЛОГИИ ЖЕЛУДКА

МЕДИЦИНСКИЕ МАНИПУЛЯЦИИ ПРИ ЗАБОЛЕВАНИЯХ ОРГАНОВ ПИЩЕВАРЕНИЯ
ПРОМЫВАНИЕ ЖЕЛУДКА – ПЕРВАЯ ПОМОЩЬ ПРИ ОТРАВЛЕНИИ

Промывание желудка • Лечебная манипуляция для освобождения желудка от содержимого (токсических веществ). • Показания: - острые отравления лекарственными средствами, пищей, алкоголем и т. д. , если прошло не более 30 -40 мин. если больше, то + сифонная клизма - в некоторых случаях перед операцией на желудке. • Противопоказания: - острые состояния в ротовой полости, глотке, пищеводе, желудке, 12 -перстной кишке, желчном пузыре - острые заболевания сердца, дыхательных путей, мозга - острые заболевания брюшной полости.
Способы промывания желудка С ПОМОЩЬЮ «РЕСТРОРАННЫЙ» ЗОНДА 1. Усадите пациента или уложите его на бок, чтобы туловище было ВЫШЕ головы пациента. 2. Максимально защитите себя и слизистые от попадания на них промывных вед. 5. Порциями по 500 мл, водой комнатной температуры напоите пациента (всего 5 -10 л). 6. После каждой порции принятой воды наклоните пациента над емкостью для промывных вед, фиксируя его голову и туловище (эту манипуляцию лучше выполнять вдвоем или втроем). 7. Попросите пациента широко открыть рот и, если он в состоянии, введите в ротовую полость 2 пальца правой руки и поводите по КОРНЮ ЯЗЫКА, вызывая рвотный рефлекс. После окончания рвотных движений освободите полость рта от оставшихся в ней рвотных масс. 8. Промывание желудка проведите до "чистых" промывных вод, чтобы в них не было остатков пищи, слизи; очистите от слизи носоглотку. 9. После окончания промывания пациенту можно дать таблетку активированного угля.

Оснащение для промывания желудка при помощи зонда 1. Желудочный зонд. 2. Резиновая трубка со стеклянным переходником. 3. Прозрачная воронка емкостью 1 литр. 4. Стерильный лоток. 5. Стерильная пробирка с пробкой. 6. Шприц Жане. 7. Кувшин емкостью 1 литр. 8. Перчатки. 9. Клеенчатый фартук - 2 шт. 10. Полотенце. 11. Емкость с водой на 8 -10 л, t° 20 C. 12. Емкость для промывных вод. 13. Емкости с дез. раствором. 14. Штатив. 15. Направление в лабораторию.

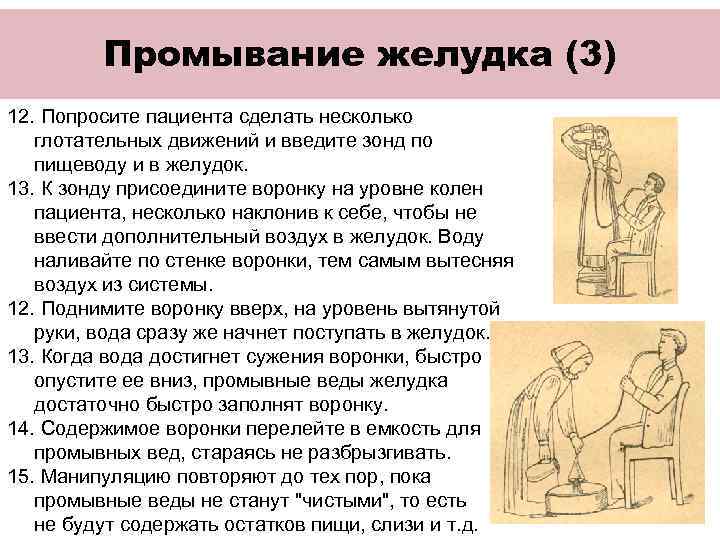
Промывание желудка (1) 1. ПОДГОТОВЬТЕ ПАЦИЕНТА: -успокойте -объясните ему, как вести себя во время манипуляции -измерьте АД и подсчитайте пульс. 2. Доставьте пациента в кабинет и усадите на стул так, чтобы его спина плотно прижималась к спинке стула. 3. Грудь пациента закройте клеенчатым фартуком. 4. Съемные протезы снимите и положите в стакан с водой комнатной температуры. 5. Уточните рост пациента для определения длины зонда, вводимого в желудок. Если у пациента стандартный рост (160 -180 см), можно работать по СТАНДАРТНЫМ меткам, имеющимся на зонде. Если же пациент выше или ниже стандартного роста, то, отняв от данных его роста 100 см, вы получите длину, на которую необходимо ввести зонд. 6. Сделайте отметку на зонде. 7. Вымойте руки с мылом, наденьте фартук, маску, перчатки.

Промывание желудка (2) 8. Встаньте справа от пациента, емкость с чистой водой поставьте справа, а для промывных вод - слева. Свободный конец зонда согните петлей таким образом, чтобы он не болтался, петлю зажмите между мизинцем и безымянным пальцами 9. "Слепой" конец зонда намочите в стерильном физ. растворе или дист. воде, жидком вазелине 10. Попросите пациента вытянуть голову и подбородок вперед, широко открыть и глубоко дышать через нос. 11. "Слепой" конец зонда заведите ЗА КОРЕНЬ ЯЗЫКА и попросите пациента сделать глотательное движение на ГЛУБОКОМ ВДОХЕ через НОС на счет 1, 2, 3, 4, а на счет 1, 2, 3, 4, 5, 6 - ВЫДОХ. На счет 1, 2, 3, 4 - пациент делает вдох, а вы быстрым движением введите зонд. На счет 1, 2, 3, 4, 5, 6 - выдох, пациент отдыхает.

Промывание желудка (3) 12. Попросите пациента сделать несколько глотательных движений и введите зонд по пищеводу и в желудок. 13. К зонду присоедините воронку на уровне колен пациента, несколько наклонив к себе, чтобы не ввести дополнительный воздух в желудок. Воду наливайте по стенке воронки, тем самым вытесняя воздух из системы. 12. Поднимите воронку вверх, на уровень вытянутой руки, вода сразу же начнет поступать в желудок. 13. Когда вода достигнет сужения воронки, быстро опустите ее вниз, промывные веды желудка достаточно быстро заполнят воронку. 14. Содержимое воронки перелейте в емкость для промывных вед, стараясь не разбрызгивать. 15. Манипуляцию повторяют до тех пор, пока промывные веды не станут "чистыми", то есть не будут содержать остатков пищи, слизи и т. д.

Промывание желудка у детей и лиц, находящихся в бессознательном состоянии • Вместо воронки можно использовать шприц Жане; • Возможно интраназальное введение тонкого зонда; • При психо-эмоциональном возбуждении или некомплаентности – больного следует фиксировать;
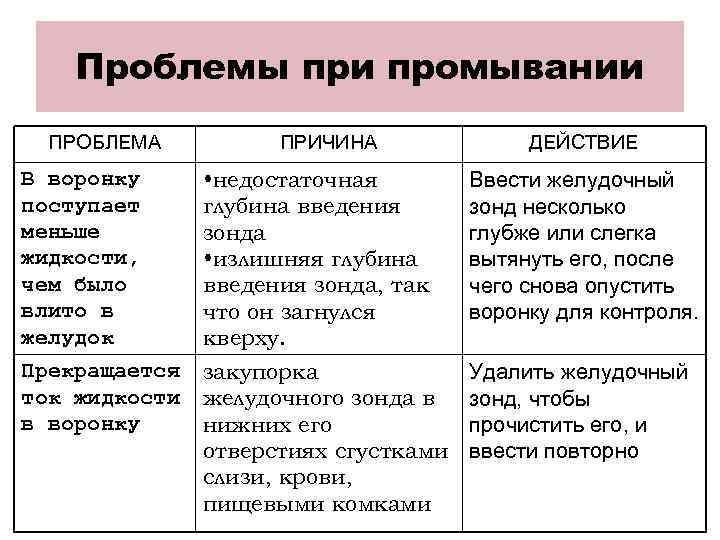
Проблемы при промывании ПРОБЛЕМА ПРИЧИНА ДЕЙСТВИЕ В воронку • недостаточная Ввести желудочный поступает глубина введения зонд несколько меньше зонда глубже или слегка жидкости, • излишняя глубина вытянуть его, после чем было введения зонда, так чего снова опустить влито в что он загнулся воронку для контроля. желудок кверху. Прекращается закупорка Удалить желудочный ток жидкости желудочного зонда в зонд, чтобы в воронку нижних его прочистить его, и отверстиях сгустками ввести повторно слизи, крови, пищевыми комками

Осложнения промывания • Введение зонда в трахею с повреждением голосовых связок (при попадании зонда в гортань больной начинает кашлять, задыхаться, синеть); • Аспирация промывной жидкости, что может вести к острой дыхательной недостаточности и смерти; • Разрывы слизистой оболочки глотки, пищевода, желудка или травма языка, осложнённые кровотечением и аспирацией крови.
Зондирование желудка • Цель - получение желудочного содержимого с целью исследования секреторной и двигательной функции желудка. • Противопоказания: • кровотечения пищеводные и желудочные • плохая проходимость пищевода • большие или пенетрирующие язвы желудка • воспалительные заболевания и изъязвления в полости рта и глотки • сердечно-сосудистые заболевания — аневризма аорты, грудная жаба, инфаркт миокарда. • Желудочное содержимое получают натощак и после пробного завтрака (стимуляции). • Зондирование проводят: • толстым зондом (резиновая трубка с диаметром просвета 1 см и длиной 70 см. Один конец этой трубки срезан, а другой закруглен и имеет два боковых отверстия; на расстоянии 40 см от закругленного конца имеется метка. ) • тонким зондом (диаметром 4— 5 мм и длиной 1 м. Один конец закруглен и имеет два боковых отверстия; на расстоянии 40— 45 см от него имеется метка)

Стимуляция секреции – пробные завтраки • Толстым зондом - завтрак Боаса — Эвальда (50 г черствого белого хлеба без корок и 400 мл чая или воды). Нужно разъяснить больному, что только при медленном и тщательном пережевывании хлеба исследование желудочной секреции будет соответствовать действительности. • Тонким зондом: 1) 7% настой сухой капусты — 300 мл; 2) капустный отвар — 300 мл; 3) теплый мясной бульон — 300 мл; 4) 5% раствор алкоголя — 300 мл; 5) раствор кофеина (0, 2 г на 300 мл воды). • После введения гистамина, пентагастрина, инсулина и др.

Оснащение для зондирования 1. Емкость с крышкой для "тощаковой" порции. 2. 2 стакана (для зубных протезов и для полоскания рта после зондирования). 3. Стимулятор секреции. 4. Полотенце или пеленка, салфетка для пациента (во время исследования вытирать стекающую слюну). 5. Клеенчатая ПЕЛЕРИНА с КАРМАНОМ для слюны (для пациента). 6. Фартук для медсестры. 7. Стул для пациента с высокой спинкой. 8. ОЧКИ (обязательны при подозрении на ВИЧ-инфекцию), маску, стерильные перчатки. 9. Стерильный лоток для тонкого желудочного зонда. 10. Желудочный зонд. 11. Стерильный, желательно одноразовый 20 мл шприц (для отсасывания желудочного содержимого). 12. Шприц емкостью 1 -2 мл для введения стимулятора секреции. 13. Штатив с пробирками (предварительно пронумерованными и закрытыми пробочками, желательно из специальной резины или каучуковые). 14. Оформленное направление в лабораторию. 15. Специальная герметично закрывающаяся емкость для транспортировки желудочного содержимого в лабораторию. 16. Лейкопластырь. 17. Физиологический раствор для смачивания зонда. 18. Шариковая ручка, мелок для отметки на желудочном зонде длины, на которую будет введен зонд.

Техника зондирования желудка толстым зондом (1) 1. Больной садится на стул, прислонясь к спинке, со слегка наклоненной вперед головой; на него надевают длинный клеенчатый фартук, а между ног ставят таз. 2. Если имеются съемные зубные протезы, их нужно снять. 3. Больному, впервые подвергающемуся процедуре введения зонда, следует объяснить, что он должен делать глотательные движения и не задерживать дыхание, так как глубокие вдохи помогают подавить рвотный рефлекс. 4. Фельдшер становится справа от больного, в правую руку берет влажный зонд, держа его на расстоянии 10— 15 см от закругленного конца, левой рукой обнимает шею больного и ею же поддерживает у рта зонд. 5. Больной открывает рот, конец зонда кладут ему на корень языка, просят сделать глотательное движение и в это время быстро продвигают зонд, несмотря на рефлекторные рвотные движения больного. Когда зонд уже попал в пищевод, нужно просить больного сделать несколько глубоких вдохов, одновременно продолжая вводить зонд до метки.

Техника зондирования желудка толстым зондом (2) 6. При появлении кашля или препятствии в прохождении зонда его нужно извлечь и ввести повторно. 7. Для получения желудочного содержимого натощак толстый зонд вводят на 45— 55 см, просят больного натужиться; при этом содержимое желудка под влиянием повысившегося внутрибрюшинного давления поступает в зонд и стекает в подставленный к наружному концу зонда-сосуд. 8. Если, желудочный сок не идет, можно зонд несколько раз ввести и вывести на 8 — 10 см, раздражая этим заднюю стенку глотки и вызывая рвотный рефлекс. 9. Собрать желудочный сок в пробирку 10. Повторить зондирование после стимуляции. 11. Полученное содержимое (в норме 100— 120 мл) через некоторое время отстаивается. Соотношение между плотной и жидкой составными частями в норме равно 1 : 1 или 1 : 2, увеличение количества жидкости против нормы (1 : 4 и выше) говорит о гиперсекреции или задержке эвакуации из желудка, значительное уменьшение жидкого слоя — о понижении секреции.

Техника зондирования желудка тонким зондом 1. Тонкий зонд вводят при активном участии больного: закругленный конец зонда вводят глубоко в зев, и больной его заглатывает до метки. Если больной не может проглотить зонд, его вводят через нос. 2. Затем на наружный конец зонда надевают шприц, отсасывают с его помощью содержимое желудка натощак и сливают в стакан (базальная секреция = тощаковая порция). 3. После этого вводят пробный завтрак. Больной может его выпить, но лучше ввести завтрак через зонд, пользуясь цилиндром шприца без поршня как воронкой. 4. Наружный конец зонда в промежутках между отсасыванием содержимого желудка завязывают или закрывают наложением зажима. 5. После введения стимулятора каждые 15 минут в течение часа шприцем или при помощи пневмоотсоса извлекают порции желудочного сока (стимулированная секреция). Все полученные порции желудочного сока оценивают визуально, микроскопически и биохимически.

Техника зондирования желудка тонким зондом по Н. И. Лепорскому 1) через 10 мин после введения завтрака отсасывают 10 мл содержимого во второй стакан; 2) через 15 мин после этой порции (т. е. через 25 мин после введения завтрака) отсасывают все содержимое желудка, удаляя оставшуюся часть пробного завтрака в третий стакан; 3) в дальнейшем с промежутками 15 мин отсасывают 5 порций чистого желудочного сока и сливают их в пробирки. Таким образом, получается всего 8 порций желудочного содержимого: одна — полученная натощак, две — смесь пробного завтрака и желудочного сока и пять — чистый желудочный сок. Все эти порции получают в течение 100 мин. Определяют количество каждой порции, количество чистого желудочного сока, выделяющегося за час, — «часовое напряжение» . В каждой порции определяют количество свободной соляной кислоты, общую кислотность, хлориды и т. д. Данные записывают графически, получая кривые кислотности.

Беззондовое исследование желудочной секреции • Его применяют при противопоказаниях к исследованию желудочного сока с помощью толстого или тонкого зонда. • Например: 1. Исследуемый утром освобождает мочевой пузырь, затем ему дают пробный завтрак, состоящий из 100 мл 15% спирта. 2. Через 30 мин исследуемый освобождает мочевой пузырь (эту порцию мочи сохраняют для контроля) и принимает порошок ионнообменной смолы, обогащенной солянокислым хинином. Порошок запивают стаканом кипяченой воды. 3. Через 2 ч собирают мочу и отсылают в лабораторию. Под воздействием свободной соляной кислоты в желудке хинин отщепляется, всасывается в кровь, выводится почками и обнаруживается в моче. По количеству хинина, определенного в моче, судят о кислотности желудочного сока. • Существуют и другие способы беззондового исследования кислотообразующей функции желудка: • Гастротест • Ацидотест и др.

Дуоденальное зондирование - ДУОДЕНАЛЬНЫЙ ЗОНД представляет собой резиновую трубочку диаметром 0, 7 мм с отверстием 0, 4 мм, длиной 100 см и другую такую же трубочку длиной 50 см. Между собой они соединены стеклянным переходником, а на конце длинной трубочки имеется металлический наконечник с 4 продольными отверстиями длиной 20 мм и шириной 0, 7 мм. - Длина, на которую вводится ДУОДЕНАЛЬНЫЙ зонд в 12 - перстную кишку, равна : данные роста пациента минус 100 см и плюс ширина ладони пациента (8 -15 см).

Оснащение для дуоденального зондирования 1. Кушетка. 2. Клеенка с пеленкой. 3. Полотенце и грелка с водой (t° - 65°С). 4. Мягкий валик (подкладывается под таз пациента). 5. Штатив с пробирками и пробками (промаркированными) и скамеечка для него. 6. 2 стакана с кипяченой водой для полоскания рта и для зубных протезов. 7. Набор "АНТИСПИД" на слизистые и кожу. 8. Физ. раствор для смачивания зонда. 9. Емкость со спиртом и стерильными шариками. 10. Шариковая ручка или мелок. 11. Противошоковый набор, одноразовый шприц. 12. Полотенце (пеленку). 13. Стерильный 33% раствор магнезии, подогретый до t° 40 -42°С с учетом теплоотдачи, так как нужная температура раствора при введении - 38°С, и одноразовый шприц для ее введения 14. Стерильные перчатки, стерильный лоток для зонда (зонд может быть упакован после стерилизации как в КРАФТ-ПАКЕТ, так и в 2 -слойную бязевую упаковку), маска, очки. 15. Лоток для использованного материала, емкости с дез. раствором

Техника дуоденального зондирования (1) 1. Введение зонда как при желудочном зондировании. 2. На кушетку постелите клеенку, затем - пеленку (там, где должна быть голова пациента), предложите пациенту ЛЕЧЬ НА КУШЕТКУ НА ПРАВЫЙ БОК, ОБЯЗАТЕЛЬНО ЛИЦОМ ВНИЗ, чтобы он НЕ ПОПЕРХНУЛСЯ слюной. 3. Предложите пациенту занять функциональное положение, так как манипуляция длительная: - правую ногу вытянуть ПРЯМО - левую ногу согнуть в коленном суставе и коленом упереться в кушетку, а стопой левой ноги обхватить голеностопный сустав правой ноги - правое плечо и руку вывести ЗА СПИНУ, а левое плечо продвинуть несколько ВПЕРЕД - левым предплечьем и кистью можно опереться о кушетку. 4. Аккуратно, без резких движений продолжите введение зонда в двенадцатиперстную кишку, то есть, еще на 10 -15 см, убедитесь, что вы на месте. На конец зонда должен быть наложен зажим.

Техника дуоденального зондирования (2) 5. Под правое подреберье подложите грелку, завернутую в полотенце (по мере остывания необходимо ее постепенно разворачивать). 6. Под таз подложите мягкий валик, чтобы таз и живот были выше изголовья кушетки - таким образом облегчается опорожнение желчного пузыря. Уточните, удобно ли пациенту. 7. СНИМИТЕ зажим с зонда и опустите его свободный конец в пробирку с маркировкой "КИШЕЧНАЯ" порция "А" (продолжительность получения 1 -й порции может занимать от 20 до 50 минут, количество содержимого может быть от 15 до 40 мл, ЦВЕТ - светло-желтый). 8. Перенесите зонд во 2 -ю пробирку с маркировкой "ПУЗЫРНАЯ" порция "В" - из желчного пузыря.

Техника дуоденального зондирования (3) 9. В шприц ЖАНЕ наберите подогретый раствор сернокислой магнезии 30 -50 мл (t° - 40 -42'С), выньте зонд из пробирки, поднимите вверх и установите его ПЕРПЕНДИКУЛЯРНО кушетке, соедините его со шприцем Жане и ОЧЕНЬ МЕДЛЕННО в течение 5 -7 мин. введите сернокислую магнезию. 10. ПЕРЕЖМИТЕ зонд на 2 -3 минуты, опустите его во 2 -ю пробирку - продолжительность может быть 20 -30 минут, количество до 50 -60 мл, ЦВЕТ - темно-оливковый, а при длительном застое желчи - вплоть до КОРИЧНЕВОГО. 11. Как только цвет желчи изменится на прозрачный золотисто-желтый. перенесите зонд в 3 -ю пробирку с маркировкой "ПЕЧЕНОЧНАЯ" желчь, порция "С", количество может быть 20 -30 мл, продолжительность - 20 - 30 минут.

Клизмы ОЧИСТИТЕЛЬНАЯ ПОСЛАБЛЯЮЩАЯ ПИТАТЕЛЬНАЯ СИФОННАЯ ЛЕКАРСТВЕННАЯ ДИАГНОСТИЧЕСКАЯ ГИПЕРТОНИЧЕСКАЯ МАСЛЯННАЯ ЭМУЛЬСИОННАЯ

Показания и противопоказания для постановки клизм ВИД ПОКАЗАНИЯ ПРОТИВОПОКАЗАНИЯ Очистительная • задержка стула; • воспалительные • подготовка к явления в толстой рентгенологическому кишке; исследованию; • кровоточащий • отравления и интоксикации; геморрой; • перед принятием лечебной и • выпадения прямой капельной клизмы кишки; Сифонная • кишечная непроходимость; • желудочно-кишечные кровотечения; • отравление ядами; • аппендицит, перитонит, • неэффективность очистительной клизмы; • рак толстой кишки • операции на кишечнике; • резкие боли при выполнении процедуры. • эндоскопические исследования кишечника
Оснащение для клизм 1. Кушетка или кровать. 2. Клеенка и пеленка. 3. Стойка для кружки Эсмарха. 4. Наконечник. 5. Вода температурой 19 -20°С (или др. лекарственные средства). 6. Вазелин. 7. Маска, фартук, перчатки. 8. Емкости с дез. раствором.

Очистительная клизма (1) 1. Вымойте руки с мылом, высушите, наденьте фартук, маску, перчатки. 2. В кружку Эсмарха залейте воду (вентиль на резиновой трубке закрыт), вденьте наконечник. 3. Откройте вентиль и вытесните воздух из трубки и наконечника затем закройте вентиль. 4. На кушетку положите клеенку, пеленку. Рядом с постелью поставьте судно. 5. Предложите пациенту лечь на левый бок, подтянув согнутые в коленях ноги к животу. 6. Шпателем наберите небольшое количество вазелина (если он густой) или (если жидкий) тампоном нанесите его на анальное отверстие и наконечник.

Очистительная клизма (2) 7. Аккуратно разведите ягодицы четырьмя пальцами левой руки, а правой рукой аккуратно и осторожно введите наконечник в прямую кишку на 10 -15 см. 8. Откройте вентиль и вводите воду, пока вода в кружке Эсмарха не дойдет до сужения. 9. Закройте вентиль и одновременно выведите наконечник и прижмите правую ягодицу к левой (чтобы избежать вытекания жидкости из прямой кишки). 10. Попросите пациента сжать анальный сфинктер и задержать воду как можно дольше. 11. Через 5 -10 минут пациент может испытать позыв к дефекации, предупредите его, чтобы он выпускал воду не всю сразу, а - порциями. 12. После дефекации осмотрите стул. Если в унитазе только вода с незначительным количеством каловых масс, то клизму необходимо повторить после осмотра пациента врачом.

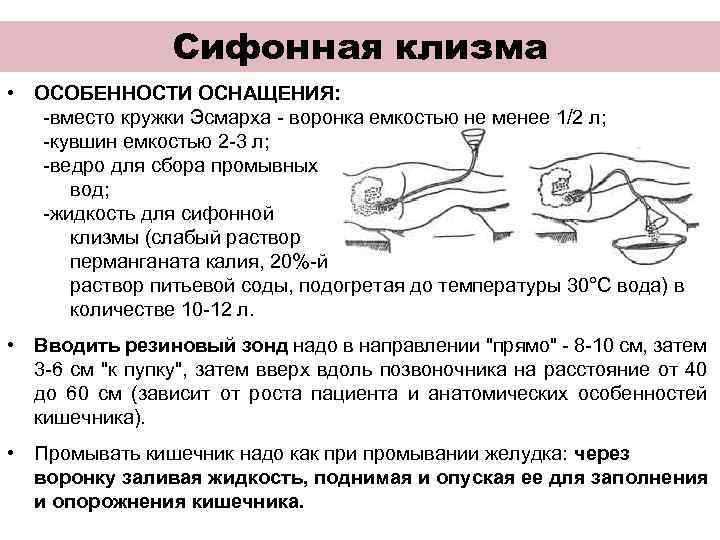
Сифонная клизма • ОСОБЕННОСТИ ОСНАЩЕНИЯ: -вместо кружки Эсмарха - воронка емкостью не менее 1/2 л; -кувшин емкостью 2 -3 л; -ведро для сбора промывных вод; -жидкость для сифонной клизмы (слабый раствор перманганата калия, 20%-й раствор питьевой соды, подогретая до температуры 30°С вода) в количестве 10 -12 л. • Вводить резиновый зонд надо в направлении "прямо" - 8 -10 см, затем 3 -6 см "к пупку", затем вверх вдоль позвоночника на расстояние от 40 до 60 см (зависит от роста пациента и анатомических особенностей кишечника). • Промывать кишечник надо как при промывании желудка: через воронку заливая жидкость, поднимая и опуская ее для заполнения и опорожнения кишечника.

Послабляющая клизма • Применяют при упорных запорах и при парезе кишечника, когда введение большого количества жидкости неэффективно или вредно. • К послабляющим клизмам относятся: - масляные (льняное, подсолнечное и др. масла - 50 -200 мл, t° - 40°) - гипертонические (50 -100 мл 10% раствора хлорида натрия, 100 -200 мл 25% раствора сульфата магния): - эмульсионные (2 стакана настоя ромашки + взбитый желток одного яйца + 1 чайная ложка гидрокарбоната натрия + 2 столовых ложки вазелинового масла или глицерина). • Растворы вводят грушевидным баллоном или шприцом Жане
Лекарственная клизма • Применяют в основном для введения в прямую кишку лекарств местного действия. • За 20 -30 минут до лекарственной ставят очистительную клизму. • Лекарственные клизмы в объеме 50 -100 мл проводят так же, как и послабляющие, но температура вводимого раствора должна быть 40 - 420 С, так как более низкая температура способствует позывам на дефекацию. • Лекарственное средство вводится МАЛЫМИ ПОРЦИЯМИ и под небольшим давлением. • Чаще всего применяют: - обезболивающие (анальгин); - успокаивающие и снотворные средства (хлоралгидрат); - противовоспалительные (салицилат); - противоспазматические; - противопаразитарные;

Питательная клизма • Цель: энтеральное введение лекарственных средств. • В толстом кишечнике всасываются вода, глюкоза, спирт, изотонический раствор хлорида натрия. • Частота капель в минуту не должна превышать 60 -80. • Чтобы температура вводимых растворов была постоянной (38 градусов), необходимо кружку Эсмарха по мере остывания обложить грелками. • Обычно объем питательной клизмы не превышает 250 мл. Но капельная клизма применяется и для возмещения большого количества потерянной жидкости, при этом вводят до 3 -х литров жидкости в сутки. • Проводят питательную клизму не чаще 1 -2 раз в сутки, чтобы не вызывать раздражения прямой кишки. • Особенности оснащения: 1. Кружку Эсмарха с капельной системой. 2. Уплотненный мешочек для кружки Эсмарха.

Применение газоотводной трубки • Цель: освободить кишечник от газов. • Показания – метеоризм, атония кишечника после операции на ЖКТ. • ОСНАЩЕНИЕ: 1. Стерильный лоток. 2. Стерильная газоотводная трубка. 3. Стерильный вазелин (лучше жидкий). 4. Клеенка. 5. Пеленка. 6. Судно. 7. Маска. 8. Перчатки. 9. Емкости с дез. средствами.

Техника применения газоотводной трубки 1. Наденьте (смените) халат, маску, перчатки. 2. Уложите пациента на левый бок с приведенными к животу ногами. 2. Осмотрите анальное отверстие и обильно смажьте его вазелином. 3. Вводимый в анальное отверстие конец газоотводной трубки обильно смажьте вазелином на 10 -15 см. 4. Четырьмя пальцами левой руки разведите ягодицы и ОСТОРОЖНО ВРАЩАТЕЛЬНЫМ движением введите трубку на 20 -30 см. 5. Наружный конец трубки опустите в судно (для уменьшения запаха!). 6. По мере отхождения газов пальпируйте живот и определяйте эффективность использования трубки. Трубка может находиться 1 -2 часа. 7. Аккуратно, с помощью пеленки выведите из кишечника трубку, в конце манипуляции прижмите ягодицы друг к дружке во избежание отхождения жидкой части каловых масс. 8. Укройте пациента, проветрите палату, весь использованный материал замочите в 3% растворе хлорамина.

Абдоминальная пункция • Лечебно-диагностическая манипуляция по удалению жидкости из брюшной полости. • Показания: асцит (определяет врач). • Оснащение – как при плевральной пункции + скальпель и шовный материал. • При эвакуации жидкости медсестра должна стоять за пациентом слева, подвести под низ его живота стерильную простыню, концы которой отдать палатной медсестре. По мере освобождения брюшной полости от асцитической жидкости медсестра должна подтягивать за концы простыню на себя (во избежание коллапса).



