Презентация Ризина Д. Р_.ppt
- Количество слайдов: 53

Наблюдение эндокринологом здоровой беременной женщины Подготовила: студентка 6 курса 56 группы Лечебного факультета Ризина Диляра Равилевна Научный руководитель: Подзолков Андрей Валерьевич

Беременность всегда должна быть запланированной! Своевременная диагностика и лечение заболеваний эндокринной системы позволяет сохранить здоровье матери и родить здорового ребенка

Патологические состояния, без явно выраженных клинических проявлений, увеличивающие частоту нежелательных исходов беременности: • Первичный гипотиреоз • Гестационный сахарный диабет

Функционирование щитовидной железы во время беременности (“Беременность и эндокринная патология” И. С. Сидорова, И. О. Макаров. . Москва 2009)

Физиологический транзиторный гипертиреоз • Размеры ЩЖ и продукции тиреоидных гормонов на 30 -50% • Количество свободных фракций Т 4 и Т 3 -на нормальном уровне. • Уровень общих (связанных с ТСГ) Т 4 и Т 3 у всех беременных. http: //thyronet. rusmedserv. com/

Оценка функционирования щитовидной железы во время беременности • Определение уровня ТТГ и св. Т 4 • Определение АТ-ТПО (у женщин-носительниц АТТПО в 50% случаев развивается послеродовый тиреоидит) • УЗИ щитовидной железы (по показаниям!) • Возможно – ТАБ (при обнаружении в ЩЖ пальпируемых и/или >1 см узловых образований)

Эмбриология и физиология щитовидной железы плода • Закладка ЩЖ- на 3 -4 нед эмбрионального развития • Способность ЩЖ плода захватывать йодс 10 -12 нед. беременности • Способность ЩЖ плода синтезировать и секретировать тиреоидные гормоны- с 20 -й нед. беременности http: //youpregnancy. ru/

Основные этапы развития ЦНС и потребность плода в тироксине Т 4 плода Т 4 матери улитка миелинизация кора головного мозга полосатое тело субарахноидальные пути мозжечок мозолистое тело зубчатый гипокамп глаза 0 5 10 15 20 25 30 35 40
![Роль гормонов щитовидной железы в развитии головного мозга [Rovet J. , 1999] Роль гормонов щитовидной железы в развитии головного мозга [Rovet J. , 1999]](https://present5.com/presentation/1509137_139259099/image-9.jpg)
Роль гормонов щитовидной железы в развитии головного мозга [Rovet J. , 1999]

Влияние йоддефицита на интеллектуальное развитие РМЖ. Йодный дефицит и интеллект. Щеплягина Л. А. .

Йоддефицитные заболевания и беременность • Содержание йода в организме взрослого 20 -30 мг. • Для поддержания постоянства необходимо потребление взрослыми-150 мкг йода ежедневно. • Беременными ежедневно. и кормящими - 200 мкг йода

В условиях, когда щитовидная железа еще до беременности функционировала, используя все свои компенсаторные возможности, физиологического повышения уровня тиреоидных гормонов не происходит!

Поступление йода во время Б Хроническая стимуляция ЩЖ Относительная гестационная гипотироксинемия Формирование зоба у матери и плода (“Беременность и эндокринная патология” И. С. Сидорова, И. О. Макаров. . Москва 2009)

Спектр йоддефицитной патологии (ВОЗ, 2001)

Профилактика йоддефицита • Женщинам на этапе предгравидарной подготовки необходима адекватная йодная профилактика – 200 мкг йода в сутки. • Единственное противопоказание, помимо непереносимости йода- диффузный токсический зоб (болезнь Грейвса). (рекомендации ВОЗ, 2001)

Гипотиреоз во время беременности • Распространенность : 19 из 1000 женщин • Наступление беременности на фоне манифестного гипотиреоза встречается относительно редко(около 2%), потому что при явно нелеченом гипотиреозе у женщин часто развивается бесплодие. • беременность может наступить субклинического течения гипотиреоза. на фоне

Гипотиреоз нередко длительное время не выявляется, из-за стертой клинической картины Общая слабость работоспособности Судороги мышц боль в суставах Сухость кожных покровов Гипотиреоз массы тела снижение внимания сонливость депрессия забывчивость

Гипотироксинемия и осложнения берменности «Врач» , 2008, № 5, с. 11 -16 В. Фадеев
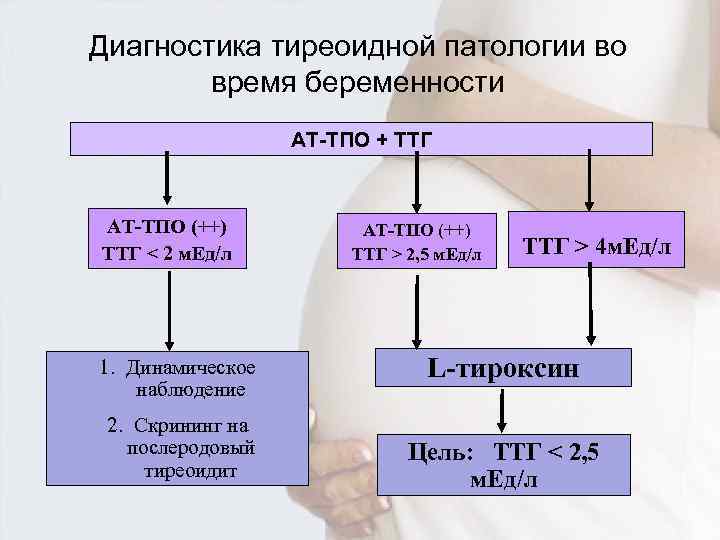
Диагностика тиреоидной патологии во время беременности АТ-ТПО + ТТГ АТ-ТПО (++) ТТГ < 2 м. Ед/л 1. Динамическое наблюдение 2. Скрининг на послеродовый тиреоидит АТ-ТПО (++) ТТГ > 2, 5 м. Ед/л ТТГ > 4 м. Ед/л L-тироксин Цель: ТТГ < 2, 5 м. Ед/л

Заместительная терапия гипотиреоза во время беременности Заместительная доза L-тироксином из расчета 2, 3 мкг/кг. Consilium Medicum Том 13 № 12 Перспективные направления заместительной терапии гипотиреоза В. В. Фадеев Поддержание уровня ТТГ в пределах 0, 4 -2, 5 м. ЕД/л (норма ТТГ у взрослого 0, 4 - 4, 0 м. Ед/л) Контроль адекватности терапии Каждые 8 -10 недель.

Послеродовый тиреоидит • Послеродовый разновидностью тиреоидит является аутоиммунного тиреоидита и представляет собой транзиторную дисфункцию ЩЖ в послеродовом периоде. • Распространенность: 5 -9% всех беременностей.

Этиология и патогенез Деструкция ЩЖ связана с транзиторной аутоиммунной агрессией. Иммунная реактивация после долгого физиологического подавления массивное разрушение фолликулов ЩЖ избыток тиреоидных гормонов в крови симптоматика тиреотоксикоза

Предрасположенные лица • Носительница АТ-ТПО (риск 30 -50%) • Пациентки с любой аутоиммунной патологией (сахарный диабет 1 -го типа) (риск в три раза выше чем в популяции)
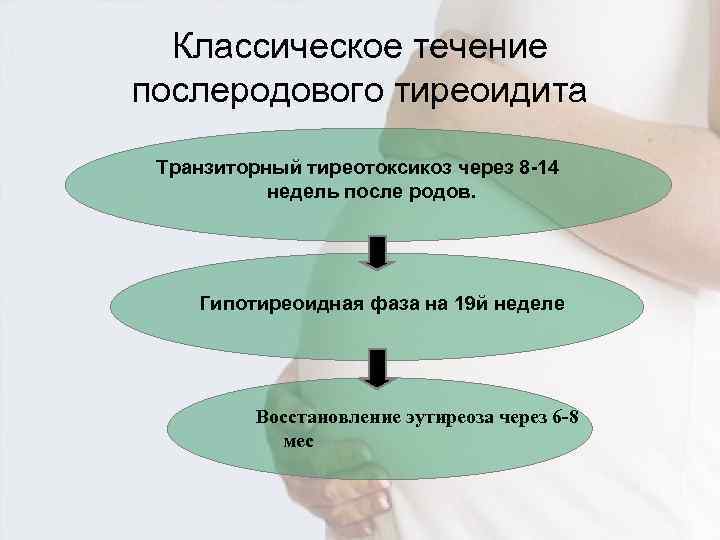
Классическое течение послеродового тиреоидита Транзиторный тиреотоксикоз через 8 -14 недель после родов. Гипотиреоидная фаза на 19 й неделе Восстановление эутиреоза через 6 -8 мес
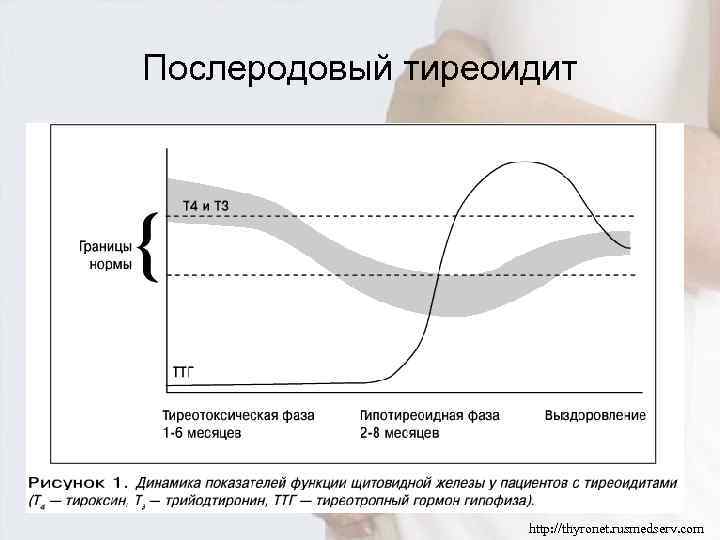
Послеродовый тиреоидит http: //thyronet. rusmedserv. com

• Часто послеродовый тиреоидит не имеет выраженных клинических проявлений и остается незамеченным(слабость, сухость кожи, выпадение волос, депрессия. . ) • Если повышение уровня ТТГ не выше 10 м. Ед/л и женщина не планирует очередную беременность, назначение лечения не является обязательным, но необходим контроль уровня ТТГ

Физиологические изменения углеводного обмена на фоне беременности. чувствительность тканей материнского организма к инсулину òчувствительности к инсулину уровень глюкозы в крови распада инсулина уровня глицерина и свободных жирных кислот концентрации свободных жирных кислот. толерантности к глюкозе кетогенеза І триместр ІІ и ІІІ триместры

Гестационный сахарный диабет Гестационный СД (ГСД) – это гипергликемия, впервые выявленная во время беременности, но не соответствующая критериям «манифестного» СД. После родоразрешения типична нормализация метаболических показателей, но отмечается повышенный риск последующего развития манифестного СД, чаще 2 -го типа. Распространенность ГСД в среднем 7% в мире.

Клиника ГСД В большинстве случаев клинические проявления неспецифичны или вообще могут отсутствовать! Возможно: • Ожирение различной степени тяжести • Быстрая прибавка веса во время Б • Повышение аппетита • Полиурия • Полидипсия

Факторы риска развития ГСД Факторы высокого риска развития ГСД • ИМТ > 25 кг/м 2 • Родственники 1 степени родства с диагнозом СД ГСД или другие формы нарушения углеводного обмена в анамнезе • Глюкозурия во время данной беременности Факторы среднего риска развития ГСД • Возраст женщины >30 лет • Рождение ребенка весом >4000 кг или мертворождение в анамнезе • Рождение детей с ВПР в анамнезе • Быстрая прибавка массы тела в ходе данной беременности • Многоводие во время данной беременности • Привычное невынашивание беременности (2 и > самопроизвольных аборта в анамнезе)

Диагностика гестационного сахарного диабета. Пороговые значения глюкозы венозной плазмы для диагностики ГСД Глюкоза венозной плазмы Ммоль/л Мг/дл Натощак ≥ 5, 1, но <7, 0 ≥ 92, но < 126 При проведении ПГТТ с 75 г глюкозы Глюкоза венозной плазмы Ммоль/л Мг/дл Через 1 час ≥ 10, 0 ≥ 180 Через 2 часа ≥ 8, 5 ≥ 153 Журнал “Сахарный диабет” 2012; (2): 6– 12 Дедов И. И.

Диагноз «СД» , «манифестный (впервые выявленный во время Б) и непосредственно «ГСД» требуют четкой клинико-лабораторной дефиниции: Пороговые значения глюкозы венозной плазмы для диагностики манифестного СД во время беременности Глюкоза венозной плазмы натощак ≥ 7, 0 ммоль/л (126 мг/дл) Hb. A 1 c ≥ 6, 5% Глюкоза венозной плазмы вне зависимости от времени суток и приема пищи при наличии симптомов гипергликемии ≥ 11, 1 ммоль/л (200 мг/дл) Журнал “Сахарный диабет” 2012; (2): 6– 12 Дедов И. И.

Алгоритм диагностики нарушений углеводного обмена при беременности: Журнал “Сахарный диабет” 2012; (2): 6– 12 Дедов И. И.

Диабетическая фетопатия -это заболевание, которое проявляется комплексом фенотипических признаков, развившегося внутриутробно у плода в процессе гестации. “Беременность и эндокринная патология” И. С. Сидорова, И. О. Макаров. . Москва 2009)

Лечение ГСД. Показания к инсулинотерапии: • Невозможность достижения целевых уровней гликемии • Наличие признаков диабетической фетопатии по данным УЗИ Пероральные сахароснижающие препараты во время беременности и грудного вскармливания противопоказаны!

Цель лечения ГСД • • Гликемия натощак < 5 -5, 8 ммоль/л Гликемия через 1 ч после еды < 7, 8 ммоль/л Гликемия через 2 ч после еды < 6, 7 ммоль/л Среднее значение дневного гликемического профиля < 5, 5 ммоль/л • Уровень Hb. A 1 c - 4 -6% Журнал “Сахарный диабет” 2012; (2): 6– 12 Дедов И. И.

Послеродовое наблюдение и планирование последующей беременности: • В течении первых трех суток после родов необходимо обязательное измерение уровня глюкозы венозной плазмы с целью выявления возможного нарушения углеводного обмена. • Через 6 -12 недель после родов всем женщинам с уровнем глюкозы натощак < 7, 0 ммоль/л проводится ПГТТ. • В случае нарушения толерантности к глюкозе следующий тест через 6 мес. • При нормальных результатах теста следующий ПГТТ через 3 года. • Диета, направленная на нормализацию массы тела. • Расширение физической активности. • Планирование последующих беременностей Журнал “Сахарный диабет” 2012; (2): 6– 12 Дедов И. И.

Сроки обращения будущей мамы к эндокринологу: 1. • • • 2. • 3. 6 -8 недель беременности(при первом посещении женской консультации): Уровень глюкозы венозной плазмы натощак ПГТТ, если уровень глюкозы венозной плазмы натощак ≥ 5, 1 ммоль/л Уточнение функции щитовидной железы(ТТГ, Т 4 св. , АТ-ТПО) 24 -28 недель беременности ПГТТ с 75 г глюкозы Обязательно посещения каждые 8 -10 недель при выявлении нарушений (стандартный план постановки на учет и обследования беременных”)

Спасибо за внимание!

Ситуационные задачи Задача № 1 Беременная И. В. , проживающая в г. Москва, встала на учет в ЖК по месту жительства на сроке 11 недель Б. Акушергинеколог обратил внимание на визуальное увеличение объема шеи, направил к эндокринологу. При осмотре: диффузное увеличение щитовидной железы 2 ой степени. УЗИ- подтверждает диффузное увеличение щитовидной железы, объем достигает 18 мл. Анализ гормонального статуса: эутиреоидное состояние.

Вопрос № 1 С чем Вы связываете развитие эутиреоидного зоба у данной пациентки?

Ответы на вопрос № 1: 1. Хронический аутоиммунный тиреоидит 2. Проживание в эндемичном районе, отсутвие применения профилактических доз йода. 3. Узловой зоб 4. Первичный гипотиреоз

Вопрос № 2 Какие дополнительные методы исследования необходимо провести данной пациентке?

Ответы на вопрос № 2 1. 2. 3. 4. 5. ТТГ и св. Т 4 Общие Т 4 и Т 3 Только св. Т 4 УЗИ с ТАБ АТ-ТПО

Вопрос № 3 Какова тактика ведения данной беременной?

Ответ на вопрос № 3 1. Монотерапия препаратами L-тироксина 2. Монотерапия препаратами йода 3. Комбинированная терапия препаратами йода и L-тироксина 4. Ничего не назначать, только наблюдение

Задача № 2 При плановом обследовании глюкозы венозной плазмы натощак у беременной Е. С. 36 лет (срок беременности 27 нед. ) выявлено: уровень глюкозы 7, 8 ммоль/л. Результат ПГТТ с 75 г глюкозы: Через 1 час после приема глюкозы Через 2 часа после приема глюкозы 10, 6 ммоль/л 9, 2 ммоль/л

Вопрос № 1 Какое нарушение углеводного обмена выявлено у беременной?

Ответ № 1 1. Гестационный сахарный диабет 2. Манифестный СД 3. Нарушение гликемии натощак

Вопрос № 2 Есть ли необходимость в проведении дополнительных методов исследования, каких?

Ответ № 2 1. Необходимо измерение гликированного Hb 2. Определение глюкозы в моче 3. Нет необходимости в дополнительных методах исследования.

Вопрос № 3 Тактика ведения данной пациентки?

Ответ № 3 1. 2. 3. 4. Диетотерапия с полным исключением легкоусвояемых углеводов и ограничением жиров Самоконтроль гликемии, АД, шевелений плода, массы тела, ведение пищевого дневника Дозированные аэробные физические нагрузки Все вышеперечисленное.
Презентация Ризина Д. Р_.ppt