5386c0d15fc765bff961ab18a9dff7d3.ppt
- Количество слайдов: 20

МРНЦ им. А. Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава РФ РЕКОНСТРУКТИВНО-ПЛАСТИЧЕСКИЕ ОПЕРАЦИИ НА ПРЯМОЙ КИШКЕ ПРИ ЛУЧЕВЫХ ПОВРЕЖДЕНИЯХ Руководитель группы реконструктивно-пластической хирургии отделения хирургического и консервативного лечения лучевых повреждений с. н. с. , к. м. н. Васильев Л. А.
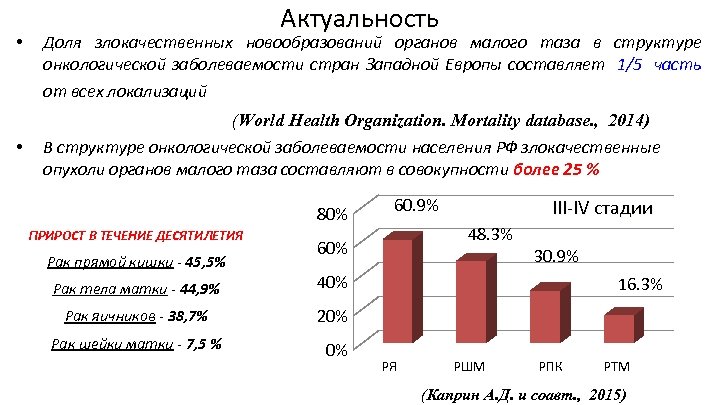
• Актуальность Доля злокачественных новообразований органов малого таза в структуре онкологической заболеваемости стран Западной Европы составляет 1/5 часть от всех локализаций (World Health Organization. Mortality database. , 2014) • В структуре онкологической заболеваемости населения РФ злокачественные опухоли органов малого таза составляют в совокупности более 25 % 80% ПРИРОСТ В ТЕЧЕНИЕ ДЕСЯТИЛЕТИЯ Рак прямой кишки - 45, 5% 60. 9% 48. 3% 60% Рак тела матки - 44, 9% 20% Рак шейки матки - 7, 5 % 0% 30. 9% 40% Рак яичников - 38, 7% III-IV стадии 16. 3% РЯ РШМ РПК РТМ (Каприн А. Д. и соавт. , 2015)

АКТУАЛЬНОСТЬ ПРОБЛЕМЫ • Улучшение медицинского оснащения для диагностики и лечения • Тенденция к увеличению продолжительности жизни населения
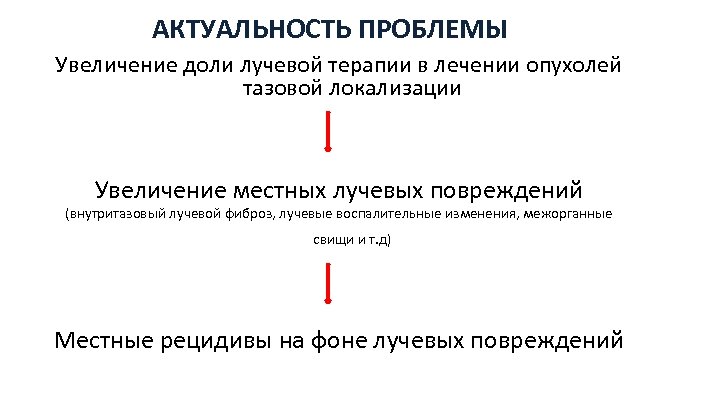
АКТУАЛЬНОСТЬ ПРОБЛЕМЫ Увеличение доли лучевой терапии в лечении опухолей тазовой локализации Увеличение местных лучевых повреждений (внутритазовый лучевой фиброз, лучевые воспалительные изменения, межорганные свищи и т. д) Местные рецидивы на фоне лучевых повреждений
АКТУАЛЬНОСТЬ ПРОБЛЕМЫ Увеличение доли лучевой терапии в лечении опухолей тазовой локализации Увеличение местных лучевых повреждений (внутритазовый лучевой фиброз, лучевые воспалительные изменения, межорганные свищи и т. д) Местные рецидивы на фоне лучевых повреждений

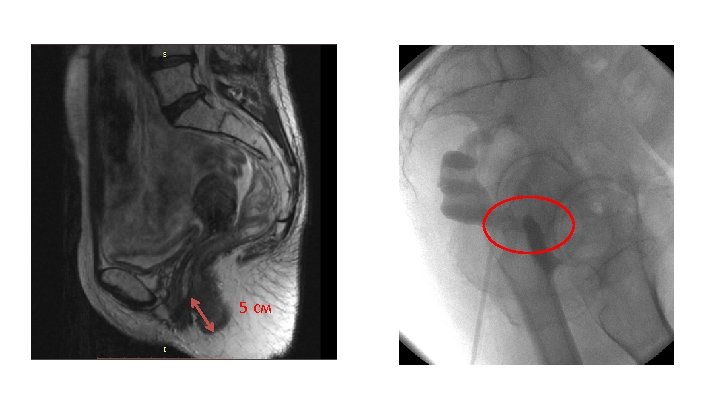
МРНЦ ИМ. А. Ф. Цыба - Филиал ФГБУ «НМИЦ радиологии» Минздрава России Пациентка: М. , 1978 г. р. В (III) отр. Основной диагноз: С 53 Рак шейки матки T 2 b. N 0 M 0. (ХЛТ СОД т. А 85 гр. т. В-62 Гр) II ст. 3 клиническая группа. Осложнение лечения: Внутритазовый лучевой фиброз. Поздний лучевой ректит 4 ст. Прямокишечновлагалищный свищ. Колостомия. Жалобы: на боли в области малого таза, некротические выделения и кровотечение из просвета влагалища. Анамнез: В 2015 году выполнена биопсия шейки матки, выскабливание цервикального канала. Гистологическое заключение: Инвазивный плоскоклеточный неороговевающий рак. С 08. 10. 15 по 27. 11. 15 проведена СЛТ на фоне радиомодификации цисплатином СОД т. А=85 Гр, т. В – 62 Гр. С 2016 года у пациентки появились явления лучевого ректита, неоднократно получала консервативную терапию по месту жительства без значимого эффекта. В связи с неэффективностью консервативных мероприятий 22. 16 пациентке выполнена колостомия. В течение последнего месяца пациентка отметила появление выделений из влагалища. Ректороманоскопия: Постлучевая язва нижнеампулярного отдела прямой кишки (на 5 см от зубчатой линии), до 1 см диаметром, при исследовании воздух выходит через влагалище. МРТ: Данных за прогрессирование заболевания не получено, признаки цистита, ректита, дефект передней стенки нижнеампулярного отдела прямой кишки до 1 см в диаметре.
5 см

Что делать?

Операция: восстановлением непрерывности толстой кишки путем формирования трансанального колоанального анастомоза. Превентивная колостомия.
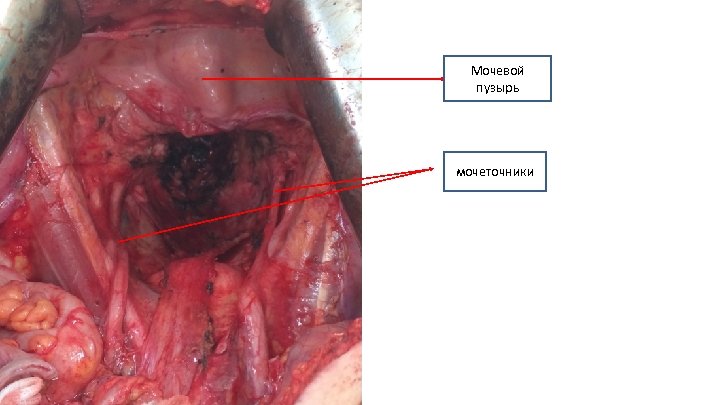
Мочевой пузырь мочеточники
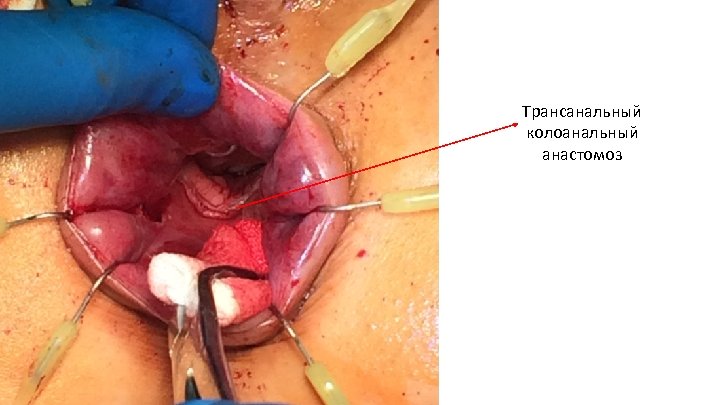
Трансанальный колоанальный анастомоз
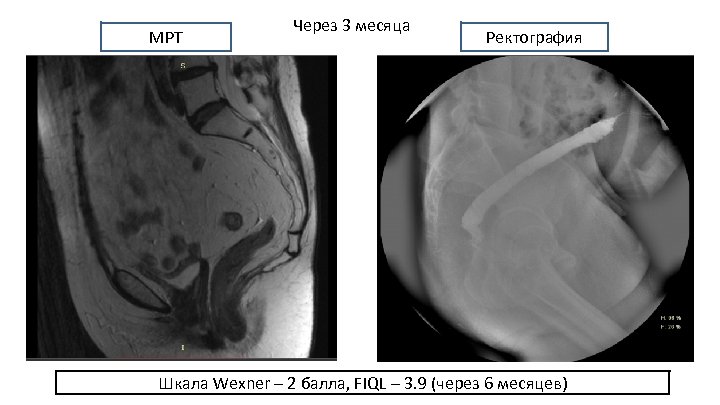
МРТ Через 3 месяца Ректография Шкала Wexner – 2 балла, FIQL – 3. 9 (через 6 месяцев)

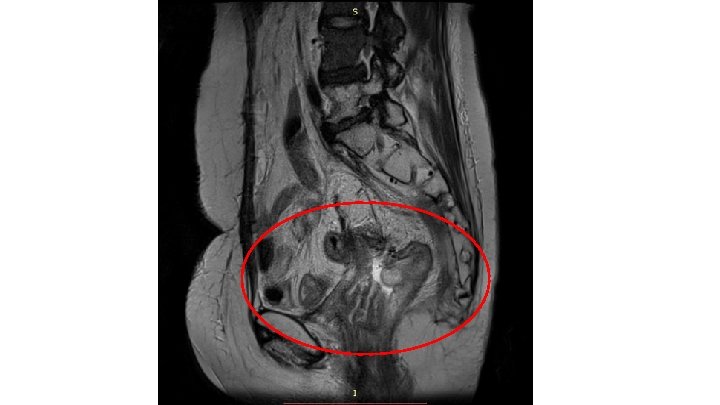
МРНЦ ИМ. А. Ф. Цыба - Филиал ФГБУ «НМИЦ радиологии» Минздрава России Пациентка: К. , 1967 г. р. А (II) пол. Основной диагноз: С 53 Рак шейки матки II st. c. T 2 b. N 1 M 0. 3 курса ПХТ + ДЛТ СОД 60 Гр+ 3 курса ПХТ в 2015 году. Прогрессирование заболевания, продолженный рост опухоли. Нерадикальное хирургическое лечение надвлагалищная ампутация матки с придатками от 30. 06. 15. Прогрессирование заболевания. Продолженный рост опухоли. Расширенная экстирпация культи шейки матки, латеральная параметрэктомия слева, резекция левого мочеточника, неоуретероцистоанастомоз слева от 27. 08. 15. Прогрессирование заболевания рецидив в области стенки прямой кишки. Удаление рецидивной опухоли малого таза, аппендэктомия, парааортальная лимфаденэктромия от 25. 05. 16. Прогрессирование заболевания. Местный рецидив. 6 курсов химиоинфузии и эмболизации афферентных артерий опухоли доцетакселом. Продолженный рост опухоли. Осложнение лечения: Комбинированный прямокишечно-мочепузырно-вагинальный свищ. Болевой синдром тяжелой степени. Осложнение: Интоксикация. Анемия тяжелой степени (Hb 59 г/л) Анамнез: Больна с 2014 года, когда по месту жительства выявлена опухоль шейки матки. Морфологическое заключение: плоскоклеточный рак G 2. В январе – феврале 2015 года проведена 3 курса ПХТ + ДЛТ СОД 60 Гр+ 3 курса ПХТ (Цисплатин+5 -Фторурацил). При контрольном обследовании выявлено прогрессирование заболевания – продолженный рост опухоли. 30. 06. 15 выполнена надвлагалищная ампутация матки с придатками. При контрольном обследовании: продолженный рост опухоли с вовлечением левого мочеточника. 20. 08. 15 выполнено стентирование левого мочеточника. 27. 08. 15 выполнена расширенная экстирпация культи шейки матки, латеральная параметрэктомия слева, резекция левого мочеточника, неоуретероцистоанастомоз слева. В марте 2016 года при контрольном обследовании выявлен рецидив опухоли в области стенки прямой кишки. 25. 05. 16 выполнена Лапаротомия. Удаление рецидивной опухоли малого таза, аппендэктомия, парааортальная лимфаденэктромия. При контрольном обследовании выявлен рецидив опухоли. Проведено 6 курсов Химиоинфузии и эмболизации афферентных артерий опухоли доцетакселом. МРТ малого таза: отмечается опухоль с формированием комбинированного прямокишечно-мочепузырно-вагинального свища.

Что делать?

о эвисцерация Надлеваторная Операция: самокатетеризируемой уростомы и восстановлением непрерывности толстой кишки путём формирования трансанального анастомоза. Превентивная колостомия.
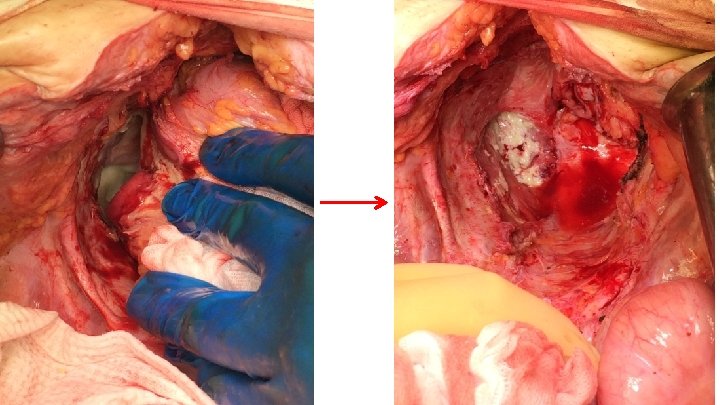
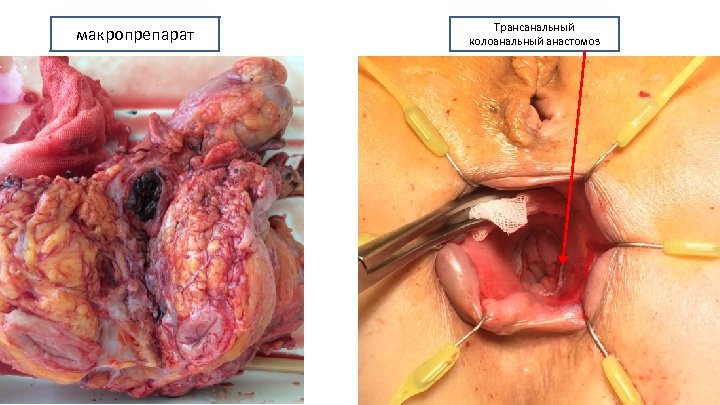
макропрепарат Трансанальный колоанальный анастомоз
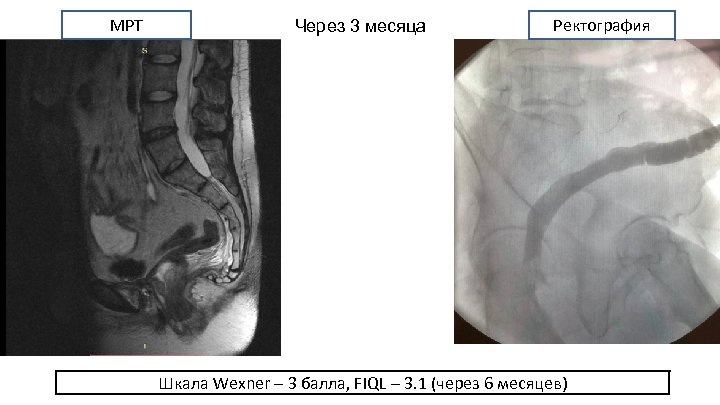
МРТ Через 3 месяца Ректография Шкала Wexner – 3 балла, FIQL – 3. 1 (через 6 месяцев)

Благодарю за внимание!
5386c0d15fc765bff961ab18a9dff7d3.ppt