Лекция АГ.Бильченко 2016.pptx
- Количество слайдов: 126

МОЗ Украины Харьковская медицинская академия последипломного образования Артериальная гипертензия. Заведующий кафедрой терапии и нефрологии, д. м. н. , профессор. А. В. Бильченко

1. Організація надання медичної допомоги

РЕКОМЕНДОВАНО Наказ Міністерства охорони здоров'я від 24. 05. 2012 № 384 АРТЕРІАЛЬНА ГІПЕРТЕНЗІЯ Оновлена та адаптована клінічна настанова, заснована на доказах 2012

Первинна медична допомога надається лікарями загальної практики – сімейними лікарями та дільничними лікарями-терапевтами в амбулаторіях, амбулаторіях загальної практики-сімейної медицини, сільських лікарських амбулаторіях, фельдшерських пунктах, фельдшерсько-акушерських пунктах в центрах первинної медико-санітарної допомоги, амбулаторіях загальної практики-сімейної медицини, фельдшерсько-акушерських пунктах, фельдшерських пунктах в амбулаторних умовах (на прийомі у лікаря, в денному стаціонарі) або за місцем проживання (перебування) пацієнта

В Україні за даними епідеміологічних досліджень стандартизований за віком показник поширеності АГ у міській популяції становить 29, 6 % і не відрізняється серед чоловіків і жінок. У сільській популяції поширеність АГ вища – 36, 3 %, в тому числі серед чоловіків – 37, 9 %, серед жінок – 35, 1 %.

2. КЛАСИФІКАЦІЯ, ФОРМУЛЮВАННЯ ТА КОДУВАННЯ ДІАГНОЗУ

Визначення артеріальної гіпертензії Артеріальна гіпертензія, за визначенням Комітету експертів ВООЗ, – це постійно підвищений систолічний та/чи діастолічний ар теріальний тиск. Есенціальна гіпертензія (первинна гіпертензія або гіпертонічна хвороба) – це підвищений артеріальний тиск при відсутності очевидної причини його підвищення. Вторинна гіпертензія (симптоматична) – це гіпертензія, причина якої може бути виявлена. АРТЕРІАЛЬНА ГІПЕРТЕНЗІЯ Оновлена та адаптована клінічна настанова, заснована на доказах наказ МОЗ № 384

Классификация артериальной гипертензии по уровню АД Уровень АД (мм рт. ст. ) Оптимальное АД <120/<80 Нормальное АД 120 -129/80 -84 Высокое нормальное АД 130 -139/85 -89 Артериальная гипертензия 1 140 -159/90 -99 степени Артериальная гипертензия 2 160 -179/100 -109 степени Артериальная гипертензия 3 180/110 и более степени Згідно з цією класифікацією, артеріальною гіпертензією є Изолированная систолическая САД более 140, ДАД менее підвищення САТ до 140 мм рт. ст. і вище або ДАТ до 90 мм рт. ст. і АГ 90 вище, якщо таке підвищення є стабільним, тобто підтверджується при повторних вимірюваннях АТ (не менш ніж 2 -3 рази у різні дні протягом 4 тижнів) у осіб старше 18 років.

Класифікація артеріальної гіпертензії за ураженням органів-мішеней Стадія ІІ Об'єктивні ознаки органічних ушкоджень органів-мішеней відсутні Є об'єктивні ознаки ушкодження органів-мішеней без симптомів з їх боку чи порушення функції. Гіпертрофія лівого шлуночка (за даними ЕКГ, ЕХОКГ, рентгенографії ) або Генералізоване звуження артерій сітківки, або Мікроальбумінурія та/або невелике збільшення концентрації креатиніну в плазмі (у чоловіків 115133 ммоль/л, у жінок 107 -124 ммоль/л) Ураження сонних артерій – потовщення інтіми-медії 0, 9 мм або наявність атеросклеротичної бляшки Стадія III Є об'єктивні ознаки ушкодження органів-мішеней з симптомами з їх боку та порушенням функції Інфаркт міокарда. Серцева недостатність ІІА-ІІІ ст. Серце Інсульт. Транзиторна ішемічна атака. Гостра гіпертензивна Мозок енцефалопатія. Судинна деменція Очне дно Крововиливи та ексудати в сітківці з набряком диску зорового нерва або без нього (ці ознаки патогномонічні також для злоякісної фази АГ) Концентрація креатиніну в плазмі у чоловіків > 133 мкмоль/л, у жінок > Нирки 124 мкмоль/л Розшарування аорти. Оклюзивне ураження периферичних артерій Судини

Статистичне кодування Згідно з Міжнародною класифікацією хвороб 10 го перегляду (ВООЗ, Женева, 1995) для визначення есенціальної (первинної) артеріальної гіпертензії (що є синонімом терміну гіпертонічна хвороба) за стосовуються коди І 10 – І 13, для визначення вторинної (симптоматичної) артеріальної гіпертензії – код І 15.

3. ДІАГНОСТИКА АГ

Необхідні дії лікаря: Обов'язково всім пацієнтам на прийомі: 1. Вимірювання АТ при кожному зверненні до лікаря у стандартних умовах мінімум 2 рази упродовж прийому. При першому зверненні АТ вимірюють на обох руках. При виявленні різниці в рівні АТ на руках для подальших вимірювань використовують руку з більш високим АТ (Додаток № 4. Методика вимірювання артеріального тиску). Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

Методика вимірювання артеріального тиску Вимірювання артеріального тиску повинно проводитися у спокійному оточенні після 5 -хвилинного відпочинку. Протягом 30 хв. до вимірювання пацієнт не повинен курити чи пити каву. Манжета має охоплювати не менше ніж 80 % окружності плеча і покривати 2/3 його довжини. Використання занадто вузької або короткої манжети веде до завищення показників АТ, занадто широкої – до їх заниження. Стандартна манжета (12 -13 см у ширину та 35 см у довжину) вико-ристовується у осіб з нормальними та худими руками. У осіб з мускулистими або товстими руками повинна застосовуватись манжета 42 см у довжину, у дітей віком до п'яти років – 12 см у довжину. Розміщують манжету посередені плеча на рівні серця, щоб її нижній край знаходився на 2 -2, 5 см вище ліктьової ямки, а між манжетою і поверхнею плеча проходив палець.

Методика вимірювання артеріального тиску (2) Спочатку визначають рівень САТ пальпаторним методом. Для цього необхідно визначити пульс на a. radialis і потім швидко накачати повітря в манжету до 70 мм рт. ст. Далі необхідно накачувати по 10 мм рт. ст. до значення, при якому зникає пульсація. Той показник, при якому вона з'являється знову під час випускання повітря, відповідає САТ. Випускають повітря повільно – 2 мм за секунду і визначають І фазу тонів Короткова (появу) і V фазу (зникнення), які відповідають САТ і ДАТ. При вислуховуванні тонів Короткова до дуже низьких значень або до 0 за ДАТ вважають рівень АТ, що фіксується на початку V фази. Значення АТ закруглюють до найближчих 2 мм. Вимірювання слід проводити не менше двох разів з інтервалом 2 -3 хв. При розходженні результатів більше, ніж на 5 мм рт. ст. , необхідно зробити повторні виміри через декілька хвилин.

Методика вимірювання артеріального тиску (3) При першому вимірюванні АТ слід визначати на обох руках, а також в положенні сидячи, стоячи і лежачи. До уваги беруться більш високі значення, які точніше відповідають внутріартеріальному АТ. Вимірювання АТ на першій та п'ятій хвилинах після переходу в ортостаз необхідно обов'язково проводити у хворих похилого віку, а також у хворих з цукровим діабетом і в усіх випадках наявності ортостатичної гіпотензії або при підозрі на неї.

Измерение артериального давления и диагностика АГ Измерение АД в клинике – «офисное» АД «Домашнее» самоизмерение Амбулаторное мониторирование АД Сципионе Рива-Роччи (Scipione Riva-Rocci, 1863 -1937) Riva-Rocci S. Un nuovo sfigmomanometro. Gaz Med Torino. 1896; 47: 981– 96

1. Гипертензия «белого халата» 2. Артериальная гипертензия 1 ступени 3. Нормальное АД 4. «замаскированная» артериальная гипертензия Вопрос 1 У больного обратившегося на прием уровень АД – 152/94 мм рт. ст. При измерении АД дома в течение 7 дней среднее 138/86 мм рт. ст. Ваше заключение?
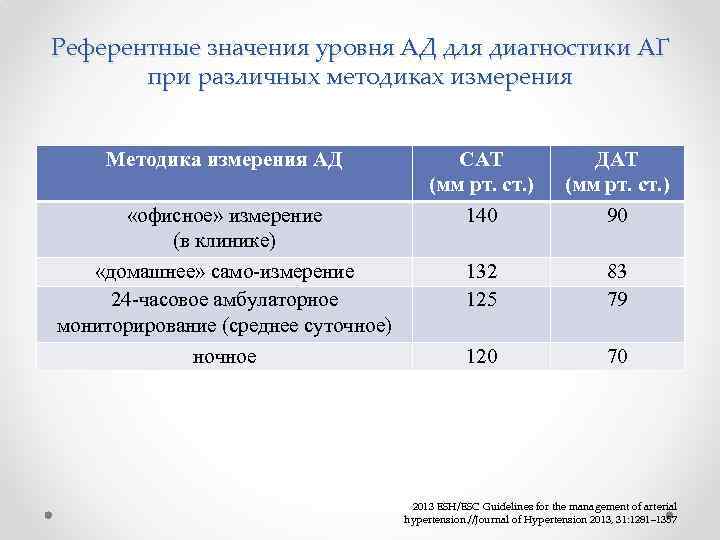
Референтные значения уровня АД для диагностики АГ при различных методиках измерения Методика измерения АД «офисное» измерение (в клинике) «домашнее» само измерение 24 часовое амбулаторное мониторирование (среднее суточное) ночное САТ ДАТ (мм рт. ст. ) 140 90 132 125 83 79 120 70 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357

Прогностическое значение АД при разных видах измерения Только САД при «домашнем» измерении было связано с риском СС смертности: повышение САД на 1 mm Hg увеличивало риск на 2. 1%.
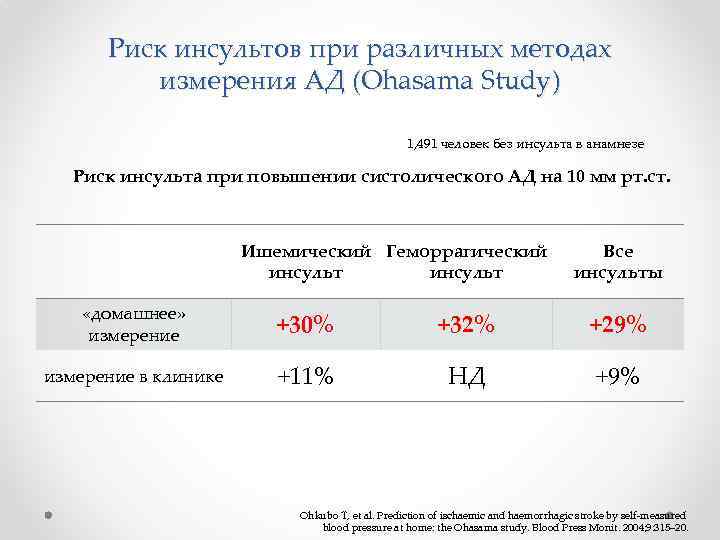
Риск инсультов при различных методах измерения АД (Ohasama Study) 1, 491 человек без инсульта в анамнезе Риск инсульта при повышении систолического АД на 10 мм рт. ст. Ишемический Геморрагический инсульт Все инсульты «домашнее» измерение +30% +32% +29% измерение в клинике +11% НД +9% Ohkubo T, et al. Prediction of ischaemic and haemorrhagic stroke by self-measured blood pressure at home: the Ohasama study. Blood Press Monit. 2004; 9: 315– 20.

Сколько раз нужно измерять «домашнее» АД для принятия терапевтических решений?

1. 2. 3. 4. 1 день 1 неделю 2 недели 1 месяц Вопрос 2 Сколько времени нужно измерять «домашнее» АД для принятия терапевтических решений?
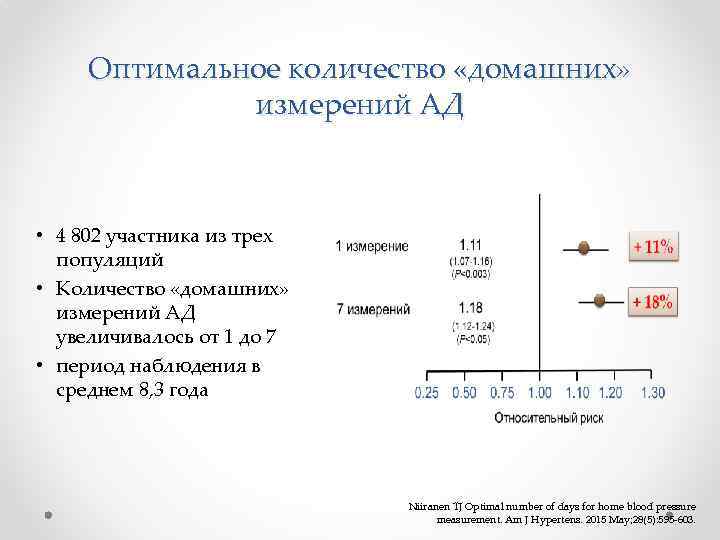
Оптимальное количество «домашних» измерений АД • 4 802 участника из трех популяций • Количество «домашних» измерений АД увеличивалось от 1 до 7 • период наблюдения в среднем 8, 3 года Niiranen TJ Optimal number of days for home blood pressure measurement. Am J Hypertens. 2015 May; 28(5): 595 -603.

На основании какого измерения АД – «офисного» или «домашнего» принимать терапевтические решения у больных с АГ?

Выявлемость гипертензии «белого халата» 13% • В целом среди лиц с САД ≥ 140 мм рт. ст. 32% • у больных с СД, • пожилых, беременных, 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357

Гипертензия «белого халата» Гипертензия «белого халата» – транзиторное повышение АД при «офисном» измерении > 140/90 мм рт. ст. и АД < 135/85 мм рт. ст. при измерении в «домашних» условиях Выявляется у 15 -25% пожилых больных Уровень АД при амбулаторном измерении имеет более высокое прогностическое значение, чем «офисное» АД у больных с изолированной систолической гипертензией Гипертензия «белого халата» может быть причиной избыточной терапии и «псевдо-резистентности»

Стратегия лечения больных с гипертензией «белого халата» и «замаскированной» АГ Рекомендации Класс При гипертензии «белого халата» без дополнительных факторов риска вмешательство ограничивается изменением образа жизни, но с тщательным дальнейшим мониторированием. При гипертензии «белого халата» с более высоким риском вследствие метаболических нарушений или поражения органов-мишеней можно рассматривать фармакотерапию. При «замаскированной» гипертензии нужно рассматривать фармакотерапию поскольку риск такой же как при установленной артериальной гипертензии. УД IIa С IIb С IIa С 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357.
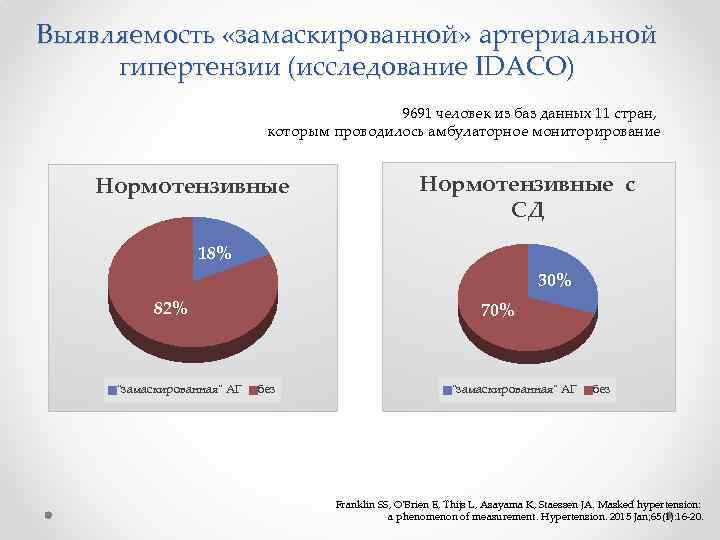
Выявляемость «замаскированной» артериальной гипертензии (исследование IDACO) 9691 человек из баз данных 11 стран, которым проводилось амбулаторное мониторирование Нормотензивные с СД 18% 30% 82% "замаскированная" АГ 70% без "замаскированная" АГ без Franklin SS, O'Brien E, Thijs L, Asayama K, Staessen JA. Masked hypertension: a phenomenon of measurement. Hypertension. 2015 Jan; 65(1): 16 -20.
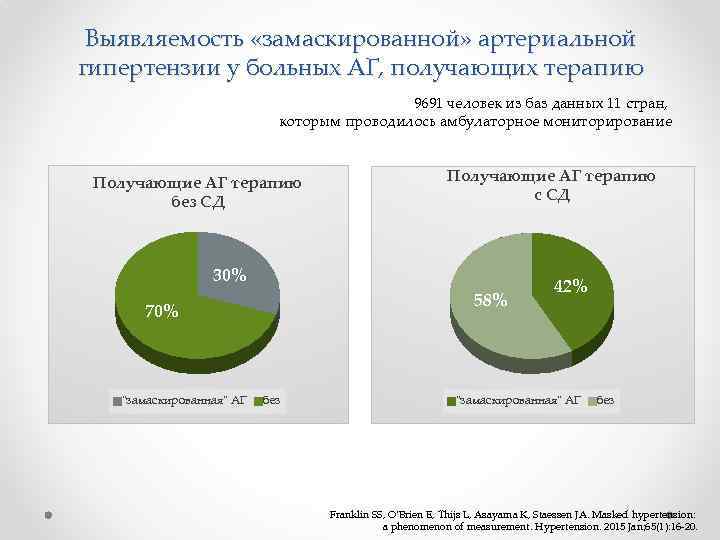
Выявляемость «замаскированной» артериальной гипертензии у больных АГ, получающих терапию 9691 человек из баз данных 11 стран, которым проводилось амбулаторное мониторирование Получающие АГ терапию без СД Получающие АГ терапию с СД 30% 58% 70% "замаскированная" АГ без 42% "замаскированная" АГ без Franklin SS, O'Brien E, Thijs L, Asayama K, Staessen JA. Masked hypertension: a phenomenon of measurement. Hypertension. 2015 Jan; 65(1): 16 -20.

«Псевдогипертензия» у пожилых больных «Псевдогипертензия» , определяемая как ложное измерение высокого артериального давления в результате повышения плотности артериальных стенок также часто выявляется у пожилых больных Отсутствие поражения «органов-мешеней» или наличие гипотензии позволяет заподозрить «псевдогипертензию» Пальпация артерии radialis при одновременной окклюзии артерии brachialis манжетой (проба Ослера) позволяет выявить данный феномен

Синдром «гипертензии-гипотензии» Развитие ортостатической (снижение САД на 20 мм рт. ст. и более на 1 -й и/или 3 -й минуте в вертикальном положении) и постпрандиальной гипотензии у 25% пожилых больных с АГ Свидетельствует о плохом прогнозе в течении 1 года Может усиливаться при низком сердечном выбросе и/или уменьшении ОЦК Терапия артериальной гипертензии диуретиками или β-блокаторами может усиливать симптомы ортостатической гипотензии.

Большее прогностическое значение имеет повышение: ? 1. 2. 3. Систолического АД Диастолического АД Пульсового АД

Систолическое или диастолическое АД? у лиц в возрасте до 50 лет диастолическое АД было независимым предиктором сердечно-сосудистой смертности при уровне более 90 мм рт. ст. , а у лиц старше 50 лет ситуация изменялась и более важным предиктором смертности было повышение систолического АД.

Артериальное давление имеет сезонную вариабельность: АД выше зимой и ниже летом. Одной из причин может быть выявленная в популяционных исследованиях обратная зависимость уровня АД от температуры окружающей среды, особенно сильная у лиц старше 60 лет.

Необхідні дії лікаря: Обов'язково всім пацієнтам на прийомі: Проведення лікарського огляду усім пацієнтам: 2. 1. 2. 3. фізикальне обстеження; оцінка неврологічного статусу; офтальмоскопія очного дна пацієнтам з систолічним АТ (САТ) вище 160 мм. рт. ст. та пацієнтам з офтальмологічною та неврологічною симптоматикою. Лабораторні обстеження: ЗАК, ЗАС, визначення рівня глікемії, креатиніну – проводити всім пацієнтам при первинному зверненні. За неможливості виконання досліджень у закладах первинної медичної допомоги потрібно направити пацієнта до закладу, який надає вторинну медичну допомогу. Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

Необхідні дії лікаря: Обов'язково всім пацієнтам на прийомі: 4. 5. 6. Реєстрація ЕКГ в 12 -ти відведеннях. Визначення факторів ризику та попередня оцінка загального серцево-судинного ризику (Додаток № 2. Стратифікація ризику для оцінки прогнозу у пацієнтів з АГ. Додаток № 2. 1. Показники, які використовуються для оцінки сумарного ризику ускладнень). При вторинній АГ, резистентній АГ, АГ у пацієнтів молодого віку (до 40 років), вагітності з АГ – направлення для проведення обстеження до закладів, які надають вторинну медичну допомогу (А. 3. 2. 2. Етапи надання медичної допомоги вагітним з артеріальною гіпертензією). Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

Обязательные исследования у больных с АГ Исследуемый параметр/методика 1. Гемоглобин и/или гематокрит 2. Глюкоза плазмы натощак 3. Общий холестерин, холестерин ЛПНП, холестерин ЛПВП 4. Уровень триглицеридов 5. Уровень калия и натрия в плазме крови 6. Уровень мочевой кислоты в плазме крови 7. Креатинин плазмы с рассчетом СКФ 8. 9. Определение в моче альбумина с помощью тест полосок ЭКГ в 12 стандартных отведениях 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357

Гиперурикемия и СС риск «…Антигипертензивные препараты могут влиять на обмен мочевой кислоты. У таких больных лосартан и антагонисты кальция обладают более выраженным антигипертензивным эффектом за счет урикозурического эффекта и…» Cerezo C, Ruilope LM. Uric Acid and Cardiovascular Risk Considered: an Update An article from the e-journal of the ESC Council for cardiology Practice Vol 10 N° 21 02 Mar 2012

4. ОЦІНКА РИЗИКУ СЕРЦЕВОСУДИННИХ ПОДІЙ

Стратифікація ризику. Максимально корисною для хворого визнана стратегія, що базується на визначенні загального серцево-судинного ризику. Під останнім розуміють той ризик ускладнень, який має даний хворий внаслідок підвищення артеріального тиску, а також наявності супутніх серцево-судинних захворювань, ураження органівмішеней та основних факторів ризику

Факторы риска у больных с АГ Факторы риска 1. 2. 3. 4. 5. 6. 7. 8. 9. Бессимптомные поражения «органов мишеней» 1. 2. 3. 4. 5. 6. 7. 8. Мужской пол, Возраст (мужчины >55 лет, женщины >65 лет) Курение Дислипидемия ОХ>4. 9 ммоль/л (190 мг/дл) и/или ЛПНП >3. 0 ммоль/л (115 мг/дл) и/или ЛПВП мужчины <1. 0 ммоль/л (40 мг/дл), женщины <1. 2 ммоль/л (46 мг/дл) и/или триглицериды >1. 7 ммоль/л (150 мг/дл) Глюкоза в плазме натощак 5. 6 6. 9 ммоль/л (102 125 мг/дл) Нарушение теста толерантности к глюкозе Ожирение [индекс массы тела ИМТ ≥ 30 кг/м 2 (рост2)] Абдоминальное ожирение (окружность талии: мужчины ≥ 102 см; женщины ≥ 88 см) Преждевременные сердечно сосудистые заболевания в семье (мужчины в возрасте <55 лет; женщины в возрасте <65 лет) Пульсовое давление (у пожилых людей) ≥ 60 мм рт. ст. ЭКГ признаки ГЛЖ (индекс Sokolow–Lyon >3. 5 m. V; Ra. VL >1. 1 m. V; Cornell индекс >244 m. V*ms), Эхокардиографические признаки ГЛЖ [индекс ММЛЖ: мужчины> 115 г/м 2; женщины > 95 г/м 2 Толщина комплекса интима медиа сонных артерий >0. 9 мм или наличие бляшки Сонно бедренное соотношение скорости пульсовой волны >10 m/s Лодыжечно плечевой индекс <0, 9 ХБП со СКФ 30– 60 мл/мин/1. 73 м 2 Микроальбуминурия (30 300 мг/24 ч), или соотношение альбумин/креатинин (30 300 мг/г; 3. 4 34 мг/ммоль) (предпочтительно в утренней порции мочи) 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357

Факторы риска у больных с АГ Сахарный диабет 1. 2. 3. СС заболевания или заболевания почек 1. 2. 3. 4. 5. 6. 7. Глюкоза плазмы натощак ≥ 7, 0 ммоль/л (126 мг/дл) при двух повторных измерениях и/или Hb. A 1 c > 7% (53 ммоль/моль) и/или Глюкоза в плазме крови после нагрузки > 11, 0 ммоль/л (198 мг/дл) Церебро васкуялярные заболевания: ишемический инсульт, геморрагии; транзиторная ишемическая атака ИБС: инфаркт миокарда; стенокардия; реваскуляризация миокарда стентирование или аорто коронарное шунтирование Сердечная недостаточность, в том числе с сохраненной ФВ Клинические проявления периферических заболеваний артерий нижних конечностей ХБП с скоростью клубочковой фильтрации <30 мл/мин/1. 73 м 2; протеинурия (> 300 мг/24 ч). Ретинопатия: кровоизлияния или экссудаты, отек диска зрительного нерва 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357
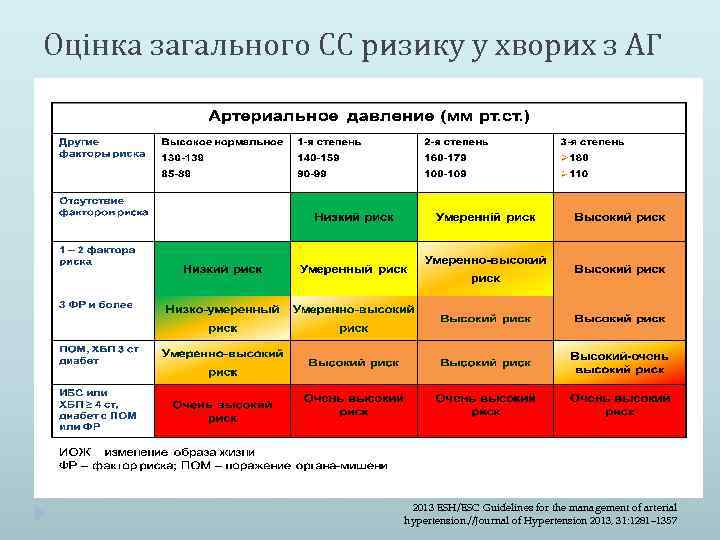
Оцінка загального СС ризику у хворих з АГ 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357

1. Инфаркт миокарда 2. Хроническая сердечная недостаточность 3. Инсульт 4. Хроническая почечная недостаточность Вопрос 3 Какое осложнение АГ чаще развиваются у больных в Украине?

Инсульт более важная проблема, чем ИБС в странах с низким уровнем доходов Анализ смертности ВОЗ и Всемирного Банка в 192 странах Страны с высоким уровнем доходов (Западная Европа, Северная Америка, Ближний Восток, Австралия) имеют более высокую смертность от инфарктов миокарда, чем от инсультов 74 (39%) страны с более низким доходом на душу населения (Китай, Африка, Южная Америка) имеют выше смертность от инсультов, чем от инфарктов миокарда Страны Восточной Европы (в т. ч. Украина) имеют более высокую смертность от инсультов при очень высокой смертности от инфарктов миокарда Anthony Kim Stroke bigger problem than IHD for low-income countries Circulation 2011; Advance online publication
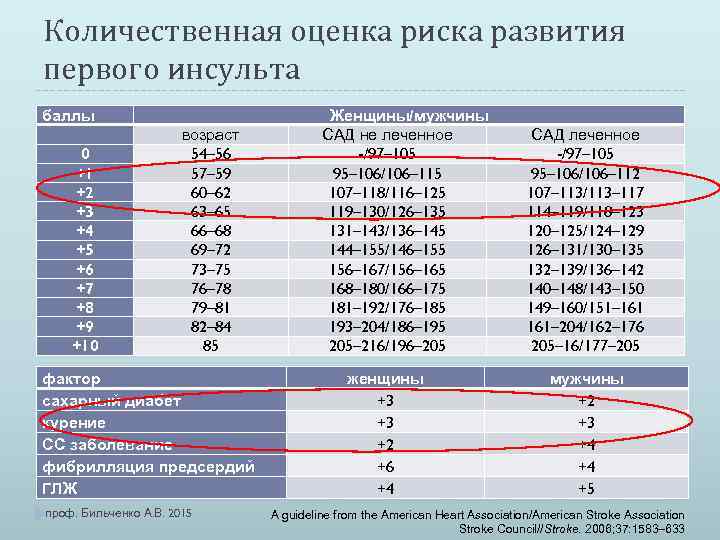
Количественная оценка риска развития первого инсульта баллы 0 +1 +2 +3 +4 +5 +6 +7 +8 +9 +10 возраст 54– 56 57– 59 60– 62 63– 65 66– 68 69– 72 73– 75 76– 78 79– 81 82– 84 85 фактор сахарный диабет курение СС заболевание фибрилляция предсердий ГЛЖ проф. Бильченко А. В. 2015 Женщины/мужчины САД не леченное -/97– 105 95– 106/106– 115 107– 118/116– 125 119– 130/126– 135 131– 143/136– 145 144– 155/146– 155 156– 167/156– 165 168– 180/166– 175 181– 192/176– 185 193– 204/186– 195 205– 216/196– 205 женщины +3 +3 +2 +6 +4 САД леченное -/97– 105 95– 106/106– 112 107– 113/113– 117 114– 119/118– 123 120– 125/124– 129 126– 131/130– 135 132– 139/136– 142 140– 148/143– 150 149– 160/151– 161– 204/162– 176 205– 16/177– 205 мужчины +2 +3 +4 +4 +5 A guideline from the American Heart Association/American Stroke Association Stroke Council//Stroke. 2006; 37: 1583– 633

4. Лікування хворих з АГ проф. Бильченко А. В. 2016

1. Снизить артериальное давление 2. Улучшить самочувствие больного 3. Снизить риск сердечнососудистых катастроф Вопрос 4 Цель лечения больных с АГ?

Мета лікування пацієнта з АГ q Мета лікування пацієнта з АГ – досягнення максимального зниження сумарного ризику розвитку серцево-судинних ускладнень Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384
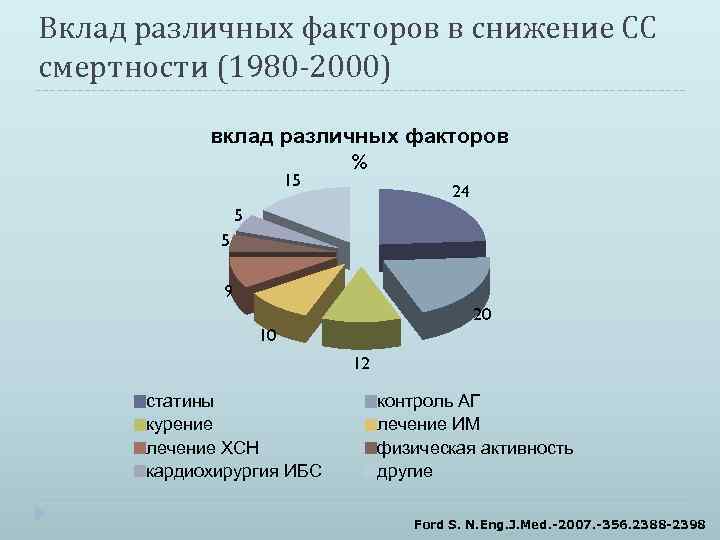
Вклад различных факторов в снижение СС смертности (1980 -2000) вклад различных факторов % 15 24 5 5 9 20 10 12 статины курение лечение ХСН кардиохирургия ИБС контроль АГ лечение ИМ физическая активность другие Ford S. N. Eng. J. Med. -2007. -356. 2388 -2398

Цель лечения больных артериальной гипертензией - снижение долгосрочного сердечно-сосудистого риска может быть достигнуто за счет: Снижения артериального давления Влияния на факторы риска, которые могут быть устранены, или уменьшены

Целевое АД – уровень систолического и диастолического артериального давления при котором у конкретного больного риск сердечно-сосудистых катастроф и смерти минимальный

Контроль артериального давления означает достижение «целевого» уровня АД, т. е. уровня при котором максимально для конкретного больного уменьшается риск развития инсульта, инфаркта и смерти больного. Действующими Рекомендациями для всех больных с АГ определяется «целевое» артериальное давление ниже 140/90 мм рт. ст. и ниже 140/85 мм рт. ст. для больных с сахарным диабетом.

А. 3. 3. Схема медикаментозного лікування Вибір стратегії лікування Пацієнти з АГ потребують щоденного лікування впродовж всього життя. Рішення про вибір стратегії лікування залежить від рівня систолічного та діастолічного АТ у пацієнта та сумарного серцево-судинного ризику. Всім пацієнтам рекомендують заходи немедикаментозної корекції: відмова від тютюнопаління, раціональне харчування, обмеження вживання солі та алкоголю, підтримання оптимальної маси тіла, достатнього рівня фізичного навантаження тощо. Медикаментозне лікування обов’язково призначається всім пацієнтам зі стабільно підвищеним АТ починаючи з рівня 160/100 мм. рт. ст. Медикаментозне лікування обов’язково призначається пацієнтам при рівні АТ менше 160/100 мм. рт. ст (АГ І ступеня), але з високим і дуже високим ризиком. Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

4. 2. Медикаментозні методи лікування Тактика призначення пацієнту медикаментозної терапії залежить від рівня загального серцево-судинного ризику та рівня систолічного і діастолічного АТ. Необхідні дії лікаря. Обов'язкові: Для лікування АГ використовують антигіпертензивні препарати з доведеною ефективністю щодо зниження ризику розвитку серцево-судинних ускладнень (препарати І ряду: діуретики, іАПФ, АК(БКК), ББ, БРА) як у монотерапії, так і у комбінаціях. При неможливості нормалізації АТ за допомогою комбінації препаратів І ряду додатково призначають препарати ІІ ряду (альфа-адреноблокатори, препарати центральної дії, агоністи імідазолінових рецепторів, блокатори реніну, алкалоїди раувольфії). До досягнення цільового АТ призначенні антигіпертензивної терапії планові візити пацієнта до лікаря з метою оцінки переносимості, ефективності і безпеки лікування, а також – контролю виконання пацієнтом отриманих рекомендацій проводяться з інтервалом у 2 -3 тижні. Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

Контроль АД блокаторами РААС Если больной не принимал блокаторы РААС ранее любой препарат из группы ИАПФ или Сартанов снизит давление одинаково при использовании равноценных доз препаратов При длительной терапии ИАПФ ( в среднем через 2 года) наблюдается снижение эффективности «ускользание» антигипертензивного эффекта Следует избегать применения ИАПФ у больных принимающих препараты группы НПВС, включая аспирин

1. Нужно увеличить дозу ИАПФ 2. Ничего не делать 3. Перевести больного на сартаны (ЛОЗАП) Вопрос 5 Если применении ИАПФ развивается «ускользание» антигипертензивного эффекта?
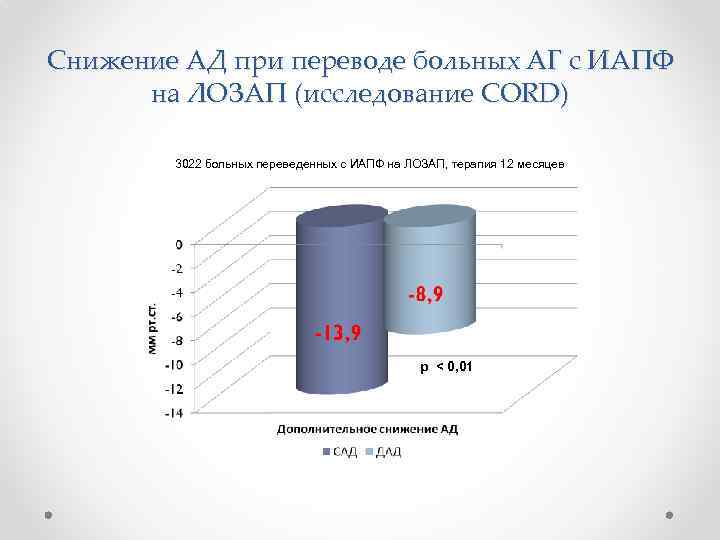
Снижение АД при переводе больных АГ с ИАПФ на ЛОЗАП (исследование CORD) 3022 больных переведенных с ИАПФ на ЛОЗАП, терапия 12 месяцев p < 0, 01
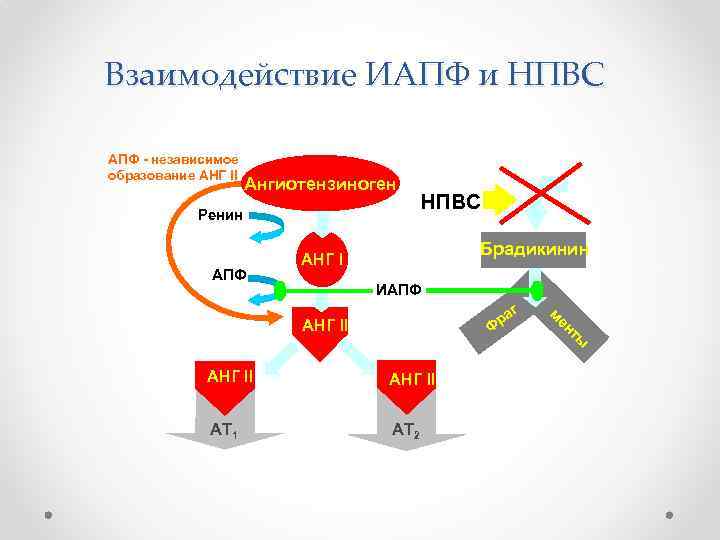
Взаимодействие ИАПФ и НПВС АПФ - независимое образование АНГ II Ангиотензиноген Ренин АПФ НПВС Брадикинин АНГ I ИАПФ г ра АНГ II Ф АНГ II AT 1 AT 2 м ен ты

«…НПВС, по данным большинства исследователей, ослабляют гипотензивный эффект ингибиторов АПФ, нарушая синтез простагландинов Е 2 и I 2. . . антигипертензивный эффект ингибиторов АПФ ослабевает. На существование неблагоприятного взаимодействия ингибиторов АПФ и ацетилсалициловой кислоты, указывает анализ результатов исследования HOPE, в котором было отмечено, что добавление ацетилсалициловой кислоты к рамиприлу сопровождается меньшим снижением сердечнососудистой летальности, чем лечение только ингибитором АПФ…» «Рациональная фармакотерапия сердечно-сосудистых заболеваний. Руководство для практикующих врачей. » Под общей редакцией Е. И. Чазова
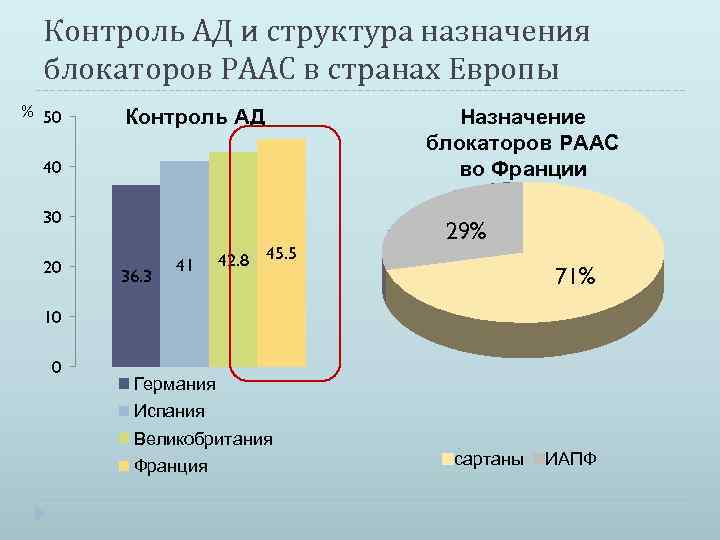
Контроль АД и структура назначения блокаторов РААС в странах Европы % 50 Контроль АД 40 30 20 36. 3 41 42. 8 45. 5 Назначение блокаторов РААС во Франции 29% 71% 10 0 Германия Испания Великобритания Франция сартаны ИАПФ

А. 3. 3. Схема медикаментозного лечения • Пациентам, у которых уровень АД превышает 160/100 мм, и пациентам с более низким уровнем АД при наличии высокого и очень высокого риска, лечение желательно начинать с комбинированной АД. • При неэффективности двухкомпонентной антигипертензивной терапии необходимо добавить 3 -й препарат. Один из препаратов в комбинации должно быть диуретиком. • Необходимо отдавать предпочтение лекарственным средствам, антигипертензивный эффект которых длится более 24 часов приеме 1 раз в сутки. Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

Контроль артериального давления Снижение артериального давления в среднем на 1415% от исходного достигается применении одного антигипертензивного препарата. Применение эмпирической терапии одним препаратом обречено на неудачу у половины больных, и требует смены и подбора препаратов, что значительно снижает приверженность больных к терапии. Если же терапия начинается комбинацией 2 -х препаратов, то эффективность контроля АД повышается до 70 -75%, а при назначении комбинации 3 -х препаратов, АД снижается у большинства больных.

Преимущества начала комбинированной терапии у больных АГ высокого риска Выше эффективность в предотвращении развития инфарктов, инсультов, снижения смертности В 2 раза выше приверженность больных к терапии комбинациями препаратов

Комбинации препаратов, доказавшие свою эффективность в исследованиях и рекомендованные для стартовой терапии Рекомендации 1. БРА (ЛОЗАП®)+ диуретик 2. ИАПФ + диуретик 3. БРА (ЛОЗАП®)+ антагонист кальция 4. ИАПФ + антагонист кальция 5. Антагонист кальция + диуретик (у пожилых больных с ИСГ) 6. β блокатор + диуретик* 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357.

Терапия β-адреноблокаторами проводится у больных при наличии специальных показаний: Перенесенный инфаркт миокарда Хроническая сердечная недостаточность Постоянная фибрилляция предсердий Тахикардия >90/мин Глаукома Беременность

При недостаточной эффективности указанных комбинаций препаратов, могут дополнительно назначаться агонисты имидазолиновых рецепторов, αадреноблокаторы, препараты центрального действия, комбинированные препараты на основе раувольфии. Без существенного снижения артериального давления невозможно добиться и снижения сердечно -сосудистого риска.

4. 2. Медикаментозні методи лікування 5. При недосягненні цільового АТ: упевнитись, що пацієнт виконує рекомендації щодо прийому препаратів; провести корекцію терапії. 6. При неефективності медикаментозної терапії (за умови призначення препаратів в адекватних дозах) – направлення до закладів охорони здоров'я, які надають вторинну медичну допомогу Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

Эффективность терапии антигипертензивными препаратами Снижение артериального давления Переносимость препаратов Приверженность больных терапии

Факторы влияющие на приверженность больных к терапии АГ Вовлечение больного в процесс лечения Переносимость препаратов, побочные эффекты Режим и кратность приема препаратов Стоимость препаратов

1. 2. 3. 4. 5. Диуретиков β-блокаторов Антагонистов кальция Ингибиторов АПФ Сартанов (ЛОЗАП) Вопрос 6 Максимальная приверженность больных к терапии наблюдается применении?
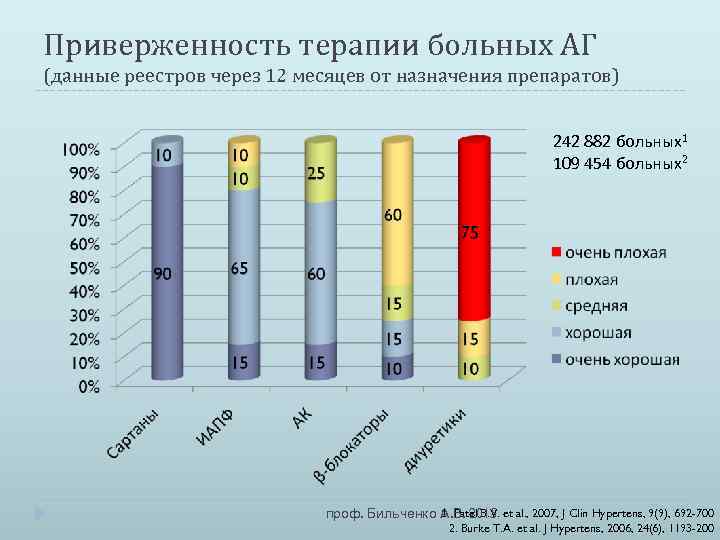
Приверженность терапии больных АГ (данные реестров через 12 месяцев от назначения препаратов) 242 882 больных1 109 454 больных2 1. Patel B. V. проф. Бильченко А. В. 2015 et al. , 2007, J Clin Hypertens, 9(9), 692 -700 2. Burke T. A. et al. J Hypertens, 2006, 24(6), 1193 -200

А. 3. 3. Схема медикаментозного лечения • Пациентам, у которых уровень АД превышает 160/100 мм, и пациентам с более низким уровнем АД при наличии высокого и очень высокого риска, лечение желательно начинать с комбинированной АД. • При неэффективности двухкомпонентной антигипертензивной терапии необходимо добавить 3 -й препарат. Один из препаратов в комбинации должно быть диуретиком. • Необходимо отдавать предпочтение лекарственным средствам, антигипертензивный эффект которых длится более 24 часов приеме 1 раз в сутки. Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

Необхідні дії лікаря. Обов'язкові: 2. Всім пацієнтам групи високого/дуже високого ризику обов’язково додатково призначати (при відсутності протипоказань) медикаментозну корекцію дисліпідемії - статини у стандартних дозах. 3. Пацієнтам з встановленим діагнозом серцевосудинного захворювання за відсутності протипоказань після досягнення ефективного контролю АТ (рівень АТ менше 140/90 мм рт. ст. ) додатково призначається ацетилсаліцилова кислота в дозі 75 -100 мг. Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

Хворі похилого та старечого віку. «Похилий» вік - старше 60 років, «старечий» - понад 80 років. Особливістю АГ у хворих літнього віку є висока частота розвитку ізольованої систолічної гіпертензії (САТ більше 140 мм рт. ст. і ДАТ менше 90 мм рт. ст. ), гіпертензії «білого халата» , «замаскованої» гіпертензії, зниження барорефлекторної чутливості і підвищення активності симпатичної системи, підвищення чутливості до натрію і зниження здатності до його екскреції, розвиток ортостатичної і постпрандіальної гіпотензії або гіпертензії.

1. 2. 3. 4. 5. 130 мм рт. ст. 140 мм рт. ст. 150 мм рт. ст. 160 мм рт. ст. 170 мм рт. ст. Вопрос 7 Каков целевой уровень систолического артериального давления у больного сахарным диабетом 2 типа (80 лет, АД 170/80 мм рт. ст. )?

Антигипертензивная терапия пожилых больных • Существуют убедительные доказательства того, что пожилым больным в возрасте до 80 лет при исходном САД ≥ 160 мм рт. ст. целесообразно снижать САД до уровня между 150 и 140 мм рт. ст. • У некоторых пожилых больных до 80 лет может рассматриваться целевой уровень САД <140 мм рт. ст. при хорошей переносимости терапии. • Пожилым больным в возрасте старше 80 лет при исходном САД ≥ 160 мм рт. ст. целесообразно снижать САД до уровня между 150 и 140 мм рт. ст. если они находятся в хорошем физическом и умственном состоянии. • Для фармакотерапии пожилых больных с АГ могут использоваться все классы антигипертензивных препаратов. У больных с изолированной систолической гипертензией предпочтение может отдаваться диуретикам и антагонистам кальция Aronow WS. Blood Pressure Goals and Targets in the Elderly. Curr Treat Options Cardiovasc Med. 2015 Jul; 17(7): 394.

Рекомендации у больных с синдромом «гипертензии-гипотензии» Принимать достаточное количество жидкости Избегать длительного нахождения на жаре Головной конец кровати должен быть поднят на 15% Медленно вставать с кровати При вставании с кровати скрещивать ноги Завтрак должен быть небольшим Ношение эластических высоких носков

Рекомендации по выбору антигипертензивных препаратов в различных клинических ситуациях у больных с АГ Клиническая ситуация Гипертрофия миокарда ЛЖ Бессимптомный атеросклероз Микроальбуминурия Дисфункция почек Перенесенный инсульт Перенесенный инфаркт миокарда Стабильная стенокардия ХСН Аневризма аорты Фибрилляция предсердий (профилактика) Фибрилляция предсердий (контроль ЧСС) Терминальные болезни почек, протеинурия Заболевания периферических сосудов Изолированная систолическая гипертензия Метаболический синдром Сахарный диабет Беременность Больные негроидной расы Антигипертензивные препараты ИАПФ, АК, БРА АК, ИАПФ, БРА Любой препарат β блокатор, ИАПФ, БРА β блокатор, АК Диуретик, β блокатор, ИАПФ, БРА, антагонист минералокортикоидных рецепторов β блокатор БРА, ИАПФ, β блокатор, антагонист минералокортикоидных рецепторов β блокатор, недигидропиридиновый АК ИАПФ, БРА ИАПФ, АК Диуретик, АК ИАПФ, БРА Метилдопа, β блокатор, АК Диуретик, АК 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357.

Оценка ГЛЖ в клинической практике ЭКГ - Индекс Соколова–Лайона: RV 5, 6 + SV 1, 2 > 35 мм (у больных старше 40 лет) и > 45 мм (у больных моложе 40 лет). Эхо. КГ – индекс массы миокарда левого желудочка Пороговым значением, при котором определяется ГЛЖ является ИММЛЖ 125 г/м 2 для мужчин и 110 г/м 2 для женщин. ММЛЖ=1, 04·((МЖП+ЗСЛЖ+КДР) 3 -(КДР 3)-13, 6; ИММЛЖ= ММЛЖ/площадь поверхности тела;
Валсартан Индапамид

Рекомендации по выбору антигипертензивных препаратов в различных клинических ситуациях у больных с АГ Клиническая ситуация Гипертрофия миокарда ЛЖ Бессимптомный атеросклероз Микроальбуминурия Дисфункция почек Перенесенный инсульт Перенесенный инфаркт миокарда Стабильная стенокардия ХСН Аневризма аорты Фибрилляция предсердий (профилактика) Фибрилляция предсердий (контроль ЧСС) Терминальные болезни почек, протеинурия Заболевания периферических сосудов Изолированная систолическая гипертензия Метаболический синдром Сахарный диабет Беременность Больные негроидной расы Антигипертензивные препараты ИАПФ, АК, БРА АК, ИАПФ, БРА Любой препарат β блокатор, ИАПФ, БРА β блокатор, АК Диуретик, β блокатор, ИАПФ, БРА, антагонист минералокортикоидных рецепторов β блокатор БРА, ИАПФ, β блокатор, антагонист минералокортикоидных рецепторов β блокатор, недигидропиридиновый АК ИАПФ, БРА ИАПФ, АК Диуретик, АК ИАПФ, БРА Метилдопа, β блокатор, АК Диуретик, АК 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357.

Хворі з метаболічним синдромом і цукровим діабетом. Абдомінальне ожиріння визначається при окружності талії в чоловіків >102 см і в жінок >88 см. У період від 6 місяців до 3 років зменшення маси тіла на 3– 9 % від загальної зумовлює помірне зниження АТ. Зменшення або збільшення маси тіла впливає на ефективність антигіпертензивної терапії і без її зменшення достатньо складно домогтися зниження АТ. Основна мета у хворих з абдомінальним ожирінням – уникнути подальшого збільшення маси тіла.

1. 2. 3. 4. 5. Мужчины > 90, женщины > 75 Мужчины > 94, женщины > 80 Мужчины > 98, женщины > 84 Мужчины > 102, женщины > 88 Мужчины > 106, женщины > 92 Вопрос 8 При какой величине окружности талии увеличивается риск СС событий?
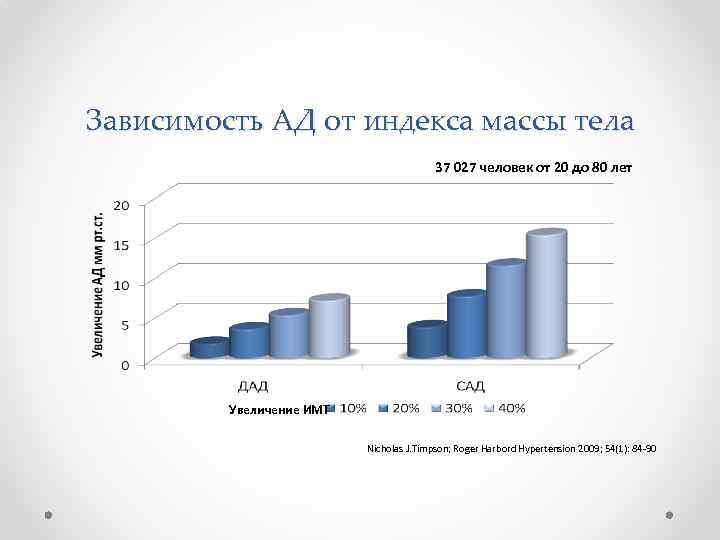
Зависимость АД от индекса массы тела 37 027 человек от 20 до 80 лет Увеличение ИМТ Nicholas J. Timpson; Roger Harbord Hypertension 2009; 54(1): 84 -90

Лечение АГ у больных с метаболическим синдромом Рекомендации КР УД Изменения стиля жизни, особенно снижение веса и физическая активность рекомендованы всем больным с метаболическим синдромом. Эти рекомендации позволяют не только снизить АД, но и метаболические компоненты синдрома и задержать развитие диабета. I В Поскольку метаболический синдром рассматривается как «пред диабет» антигипертензив ные препараты потенциально улучшающие, или по крайней мере, не ухудшающие чувствительность к инсулину, такие как блокаторы РААС и антагонисты кальция должны иметь приоритет. β блокаторы (за исключение препаратов с вазодилатирующим эффектом) и диуретики должны рассматриваться только как дополнительные препараты, желательно в комбинации с калий сберегающими препаратами. IIa С Рекомендовано начало антигипертензивной фармакотерапии у больных с метаболическим синдромом при АД ≥ 140/90 мм рт. ст. после достаточного периода изменения стиля жизни и снижение АД <140/90 мм рт. ст. I В Не рекомендовано начало антигипертензивной фармакотерапии у больных с метаболическим синдромом при высоком нормальном АД. III А 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357.

Профилактика СД 2 типа у больных с пред-диабетом • Больные с глюкозой плазмы натощак 5, 6 -6, 9 ммоль/л, или ТТГ 7, 8 – 11, 0 ммоль/л или Hb. A 1 c 5. 7– 6. 4% должны снизить вес (цель на 7% от массы тела) и увеличить физическую активность до 150 мин/нед (ходьба) • Возможно назначение метформина, особенно если ИМТ > 35 кг/м 2, возраст моложе 60 лет и у женщин с предшествовавшим ГСД • Как минимум 1 раз в год оценка уровня гликемии • Выявление других факторов риска (АГ, дислипидемия, курение и т. д. ) American Diabetes Association (ADA); Standards of Medical Care in Diabetes Care Volume 39, Supplement 1, January 2016

Лечение АГ у больных с метаболическим синдромом Рекомендации КР УД Изменения стиля жизни, особенно снижение веса и физическая активность рекомендованы всем больным с метаболическим синдромом. Эти рекомендации позволяют не только снизить АД, но и метаболические компоненты синдрома и задержать развитие диабета. I В Поскольку метаболический синдром рассматривается как «пред диабет» антигипертензив ные препараты потенциально улучшающие, или по крайней мере, не ухудшающие чувствительность к инсулину, такие как блокаторы РААС и антагонисты кальция должны иметь приоритет. β блокаторы (за исключение препаратов с вазодилатирующим эффектом) и диуретики должны рассматриваться только как дополнительные препараты, желательно в комбинации с калий сберегающими препаратами. IIa С Рекомендовано начало антигипертензивной фармакотерапии у больных с метаболическим синдромом при АД ≥ 140/90 мм рт. ст. после достаточного периода изменения стиля жизни и снижение АД <140/90 мм рт. ст. I В III А Не рекомендовано начало антигипертензивной фармакотерапии метаболическим синдромом при высоком нормальном АД. у больных с 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357.

1. 2. 3. 4. 5. Сартаны ИАПФ Антагонисты кальция β-блокаторы Диуретики Вопрос 3 Какие антигипертензивные препараты лучше предотвращают развитие СД 2 типа?
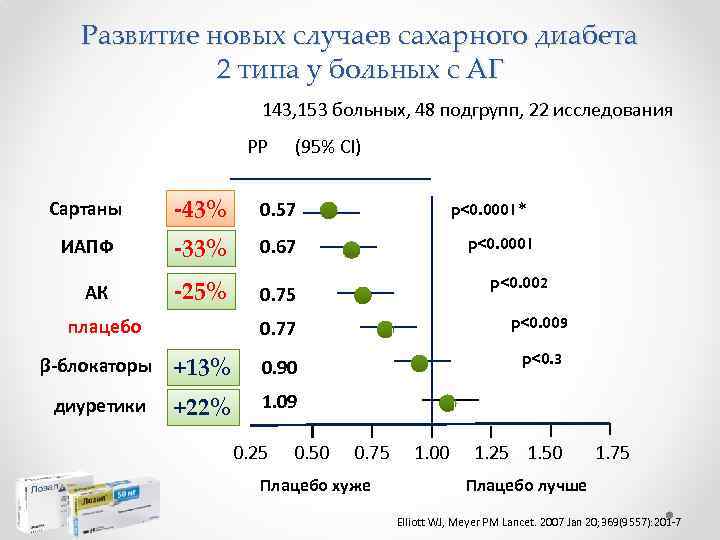
Развитие новых случаев сахарного диабета 2 типа у больных с АГ 143, 153 больных, 48 подгрупп, 22 исследования РР (95% CI) Сартаны -43% 0. 57 ИАПФ -33% 0. 67 АК -25% 0. 75 p<0. 0001* p<0. 0001 p<0. 002 0. 77 плацебо p<0. 009 p<0. 3 β-блокаторы +13% 0. 90 диуретики +22% 1. 09 0. 25 0. 50 0. 75 Плацебо хуже 1. 00 1. 25 1. 50 1. 75 Плацебо лучше Elliott WJ, Meyer PM Lancet. 2007 Jan 20; 369(9557): 201 -7

Различия в метаболических эффектах Лосартана и рамиприла Лосартан Рамиприл одинаково Вес тела, индекс массы тела (ИМТ), глюкоза натощак, васпин не влиял M-value, адипонектин, висфатин повышал не влиял резистин, ретинолсвязывающий протеин-4, матриксная металлопротеиназа 2 и матриксная металлопротеиназа-9 снижал не влиял САД, ДАД, hs-CРБ Derosa G Hypertens Res. 2011 Jan; 34(1): 145 -51

Рекомендации по выбору антигипертензивных препаратов в различных клинических ситуациях у больных с АГ Клиническая ситуация Гипертрофия миокарда ЛЖ Бессимптомный атеросклероз Микроальбуминурия Дисфункция почек Перенесенный инсульт Перенесенный инфаркт миокарда Стабильная стенокардия ХСН Аневризма аорты Фибрилляция предсердий (профилактика) Фибрилляция предсердий (контроль ЧСС) Терминальные болезни почек, протеинурия Заболевания периферических сосудов Изолированная систолическая гипертензия Метаболический синдром Сахарный диабет Беременность Больные негроидной расы Антигипертензивные препараты ИАПФ, АК, БРА АК, ИАПФ, БРА Любой препарат β блокатор, ИАПФ, БРА β блокатор, АК Диуретик, β блокатор, ИАПФ, БРА, антагонист минералокортикоидных рецепторов β блокатор БРА, ИАПФ, β блокатор, антагонист минералокортикоидных рецепторов β блокатор, недигидропиридиновый АК ИАПФ, БРА ИАПФ, АК Диуретик, АК ИАПФ, БРА Метилдопа, β блокатор, АК Диуретик, АК 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357.

Стратегия лечения больных с АГ и диабетом Рекомендации Класс УД Инициализация антигипертензивной медикаментозной терапии у больных с САД ≥ 160 мм рт. ст. обязательна, настоятельно рекомендуется начинать терапию при САД ≥ 140 мм рт. ст. I А Целевой уровень САД <140 мм рт. ст. рекомендован всем больным с диабетом. I А Целевой уровень ДАД у больных с диабетом рекомендуется <85 мм рт. ст. I А Все классы антигипертензивных препаратов рекомендуются и могут применяться у больных диабетом; блокаторам РАС может предоставляться преимущество, особенно при наличии протеинурии или микроальбуминурии. I А Рекомендуется при индивидуальном выборе препаратов учитывать сопутствующую патологию. I C III В Одновременное назначение двух блокаторов РАС не рекомендуется и его следует избегать у больных диабетом. 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357.
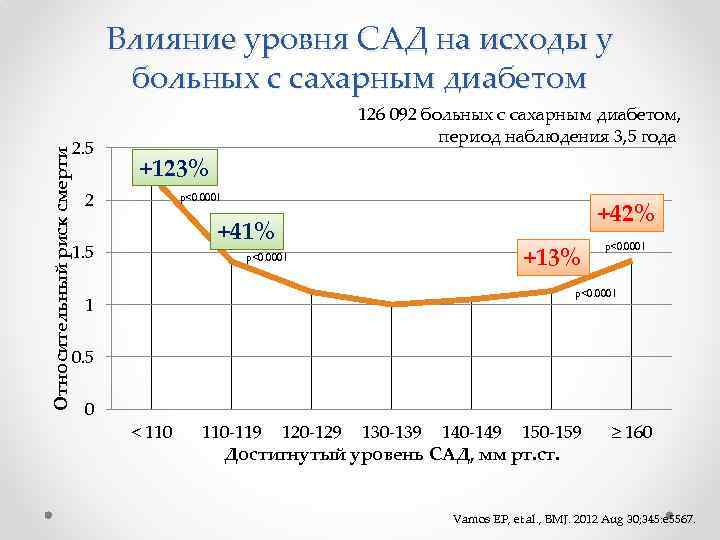
Влияние уровня САД на исходы у больных с сахарным диабетом Относительный риск смерти 2. 5 126 092 больных с сахарным диабетом, период наблюдения 3, 5 года +123% 2 p<0. 0001 +41% 1. 5 p<0. 0001 +42% +13% p<0. 0001 1 0. 5 0 < 110 -119 120 -129 130 -139 140 -149 150 -159 Достигнутый уровень САД, мм рт. ст. ≥ 160 Vamos EP, et al. , BMJ. 2012 Aug 30; 345: e 5567.
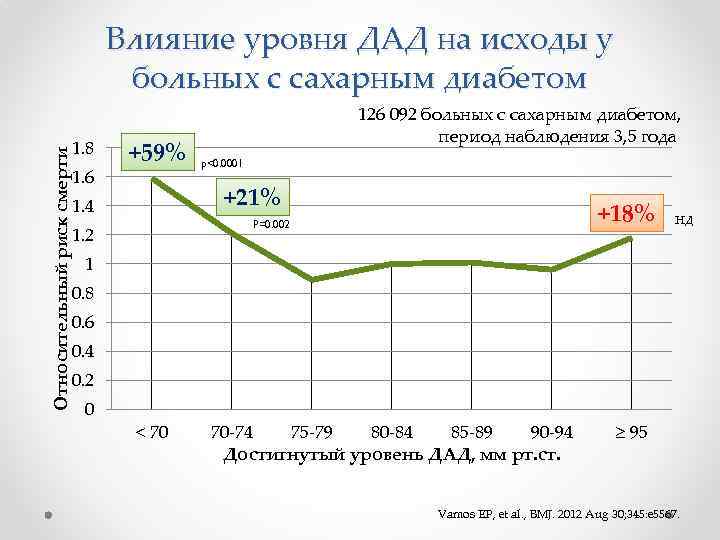
Влияние уровня ДАД на исходы у больных с сахарным диабетом Относительный риск смерти 1. 8 1. 6 +59% 126 092 больных с сахарным диабетом, период наблюдения 3, 5 года p<0. 0001 +21% 1. 4 +18% P=0. 002 1. 2 НД 1 0. 8 0. 6 0. 4 0. 2 0 < 70 70 -74 75 -79 80 -84 85 -89 90 -94 Достигнутый уровень ДАД, мм рт. ст. ≥ 95 Vamos EP, et al. , BMJ. 2012 Aug 30; 345: e 5567.
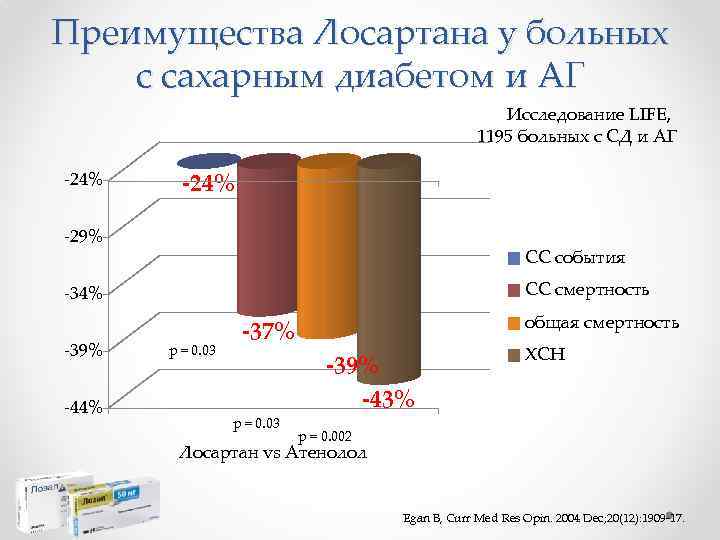
Преимущества Лосартана у больных с сахарным диабетом и АГ Исследование LIFE, 1195 больных с СД и АГ -24% -29% СС события СС смертность -34% -39% -44% p = 0. 03 общая смертность -37% p = 0. 03 -39% -43% ХСН p = 0. 002 Лосартан vs Атенолол Egan B, Curr Med Res Opin. 2004 Dec; 20(12): 1909 -17.

Рекомендации по выбору антигипертензивных препаратов в различных клинических ситуациях у больных с АГ Клиническая ситуация Гипертрофия миокарда ЛЖ Бессимптомный атеросклероз Микроальбуминурия Дисфункция почек Перенесенный инсульт Перенесенный инфаркт миокарда Стабильная стенокардия ХСН Аневризма аорты Фибрилляция предсердий (профилактика) Фибрилляция предсердий (контроль ЧСС) Терминальные болезни почек, протеинурия Заболевания периферических сосудов Изолированная систолическая гипертензия Метаболический синдром Сахарный диабет Беременность Больные негроидной расы Антигипертензивные препараты ИАПФ, АК, БРА АК, ИАПФ, БРА Любой препарат β блокатор, ИАПФ, БРА β блокатор, АК Диуретик, β блокатор, ИАПФ, БРА, антагонист минералокортикоидных рецепторов β блокатор БРА, ИАПФ, β блокатор, антагонист минералокортикоидных рецепторов β блокатор, недигидропиридиновый АК ИАПФ, БРА ИАПФ, АК Диуретик, АК ИАПФ, БРА Метилдопа, β блокатор, АК Диуретик, АК 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357.

Хворі з ішемічною хворобою серця. Найдоцільнішим є зниження АТ до рівня 130– 139/80– 89 мм рт. ст. Подальше зниження АТ до рівня 130/80 мм рт. ст. і нижче може бути безпечним, але навряд чи поліпшить прогноз у хворого. Зниження АТ менше ніж 120/70 мм рт. ст. у хворих з поєднанням АГ та ІХС призводить до збільшення кількості кардіо-васкулярних подій.

Хворі з ішемічною хворобою серця (2). Доцільним є застосування антигіпертензивних препаратів, що дають антиангінальний ефект: βблокаторів та/або антагоністів кальцію. У хворих з АГ та ІХС, які перенесли інфаркт міокарда перевагу слід віддавати комбінації β-блокаторів з блокаторами РААС, а, у хворих з АГ і стабільною стенокардією, в яких не було інфаркту міокарда, комбінації антагоністів кальцію з блокаторами РААС.

Рекомендации по выбору антигипертензивных препаратов в различных клинических ситуациях у больных с АГ Клиническая ситуация Гипертрофия миокарда ЛЖ Бессимптомный атеросклероз Микроальбуминурия Дисфункция почек Перенесенный инсульт Перенесенный инфаркт миокарда Стабильная стенокардия ХСН Аневризма аорты Фибрилляция предсердий (профилактика) Фибрилляция предсердий (контроль ЧСС) Терминальные болезни почек, протеинурия Заболевания периферических сосудов Изолированная систолическая гипертензия Метаболический синдром Сахарный диабет Беременность Больные негроидной расы Антигипертензивные препараты ИАПФ, АК, БРА АК, ИАПФ, БРА Любой препарат β блокатор, ИАПФ, БРА β блокатор, АК Диуретик, β блокатор, ИАПФ, БРА, антагонист минералокортикоидных рецепторов β блокатор БРА, ИАПФ, β блокатор, антагонист минералокортикоидных рецепторов β блокатор, недигидропиридиновый АК ИАПФ, БРА ИАПФ, АК Диуретик, АК ИАПФ, БРА Метилдопа, β блокатор, АК Диуретик, АК 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357.
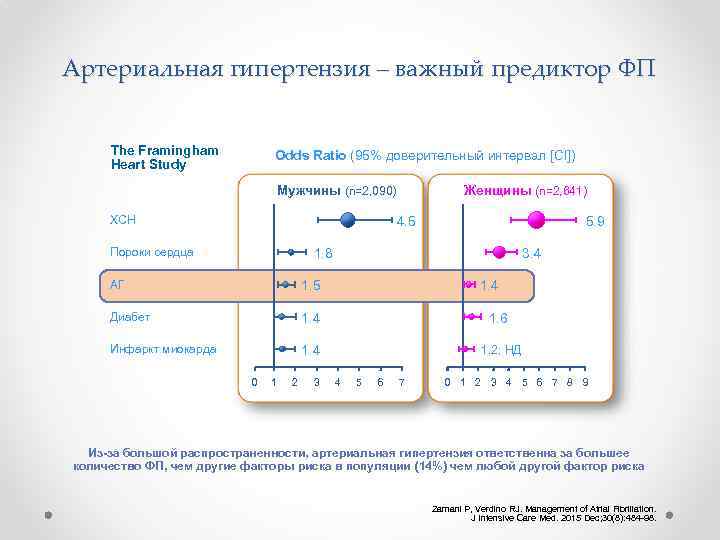
Артериальная гипертензия – важный предиктор ФП The Framingham Heart Study Odds Ratio (95% доверительный интервал [CI]) Женщины (n=2, 641) Мужчины (n=2, 090) ХСН 4. 5 Пороки сердца 5. 9 3. 4 1. 8 АГ 1. 5 Диабет 1. 4 1. 6 Инфаркт миокарда 1. 4 1. 2; НД 0 1 2 3 1. 4 4 5 6 7 0 1 2 3 4 5 6 7 8 9 Из-за большой распространенности, артериальная гипертензия ответственна за большее количество ФП, чем другие факторы риска в популяции (14%) чем любой другой фактор риска Zamani P, Verdino RJ. Management of Atrial Fibrillation. J Intensive Care Med. 2015 Dec; 30(8): 484 -98.
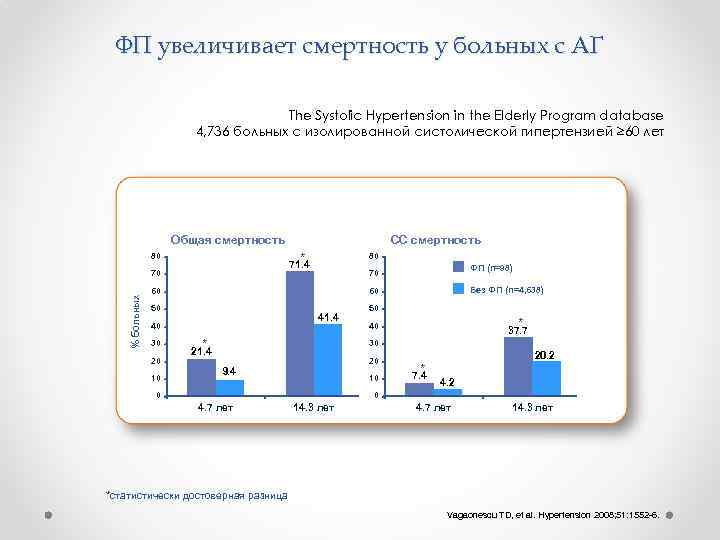
ФП увеличивает смертность у больных с АГ The Systolic Hypertension in the Elderly Program database 4, 736 больных с изолированной систолической гипертензией ≥ 60 лет Общая смертность * 80 80 71. 4 70 % больных СС смертность 60 41. 4 40 20 10 Без ФП (n=4, 638) 60 50 30 ФП (n=98) 70 * 50 * 40 37. 7 30 21. 4 20 9. 4 10 0 20. 2 * 7. 4 4. 2 0 4. 7 лет 14. 3 лет *статистически достоверная разница Vagaonescu TD, et al. Hypertension 2008; 51: 1552 -6.

1. Восстановить и контролировать синусовый ритм 2. Контролировать ЧСС Вопрос 10 У больного с АГ и фибрилляцией предсердий необходимо:
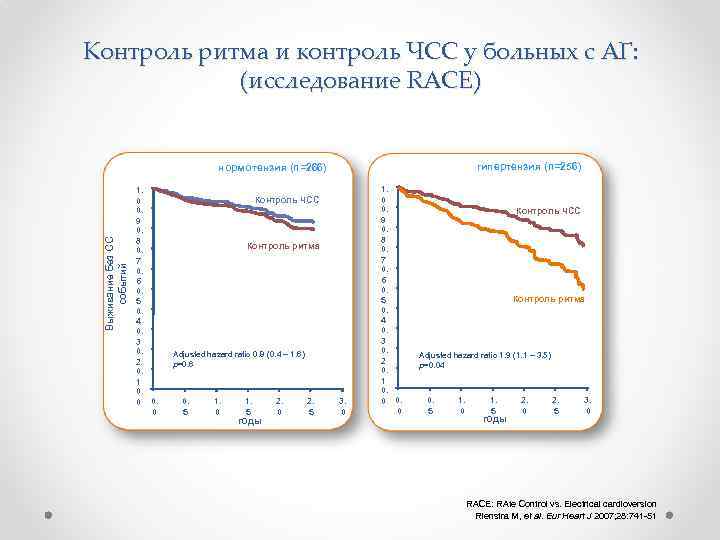
Контроль ритма и контроль ЧСС у больных с АГ: (исследование RACE) гипертензия (n=256) Выживание без СС событий нормотензия (n=266) 1. 0 0. 9 0. 8 0. 7 0. 6 0. 5 0. 4 0. 3 0. 2 0. 1 0. 0 Контроль ЧСС Контроль ритма Adjusted hazard ratio 0. 8 (0. 4 – 1. 6) p=0. 6 0. 5 1. 0 1. 5 годы 2. 0 2. 5 3. 0 1. 0 0. 9 0. 8 0. 7 0. 6 0. 5 0. 4 0. 3 0. 2 0. 1 0. 0 Контроль ЧСС Контроль ритма Adjusted hazard ratio 1. 9 (1. 1 – 3. 5) p=0. 04 0. 5 1. 0 1. 5 годы 2. 0 2. 5 3. 0 RACE: RAte Control vs. Electrical cardioversion Rienstra M, et al. Eur Heart J 2007; 28: 741 -51
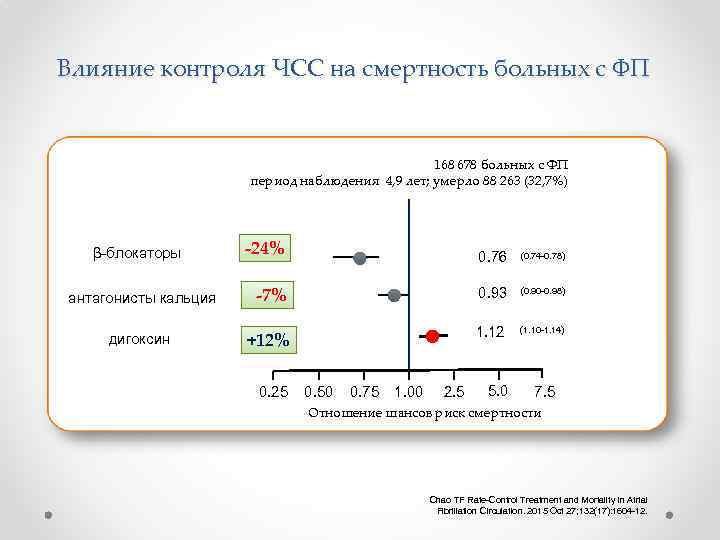
Влияние контроля ЧСС на смертность больных с ФП 168 678 больных с ФП период наблюдения 4, 9 лет; умерло 88 263 (32, 7%) -24% 0. 76 (0. 74 -0. 78) антагонисты кальция -7% 0. 93 (0. 90 -0. 98) дигоксин +12% 1. 12 (1. 10 -1. 14) β-блокаторы 0. 25 0. 50 0. 75 1. 00 2. 5 5. 0 7. 5 Отношение шансов риск смертности Chao TF Rate-Control Treatment and Mortality in Atrial Fibrillation Circulation. 2015 Oct 27; 132(17): 1604 -12.
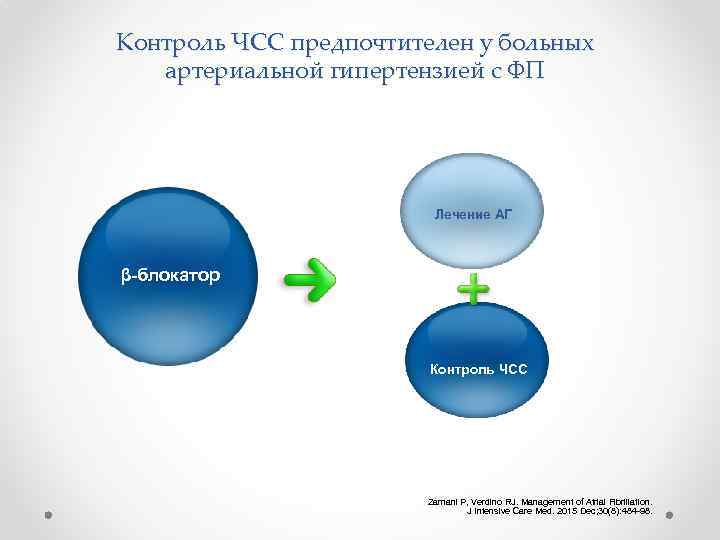
Контроль ЧСС предпочтителен у больных артериальной гипертензией с ФП Лечение АГ β-блокатор Контроль ЧСС Zamani P, Verdino RJ. Management of Atrial Fibrillation. J Intensive Care Med. 2015 Dec; 30(8): 484 -98.
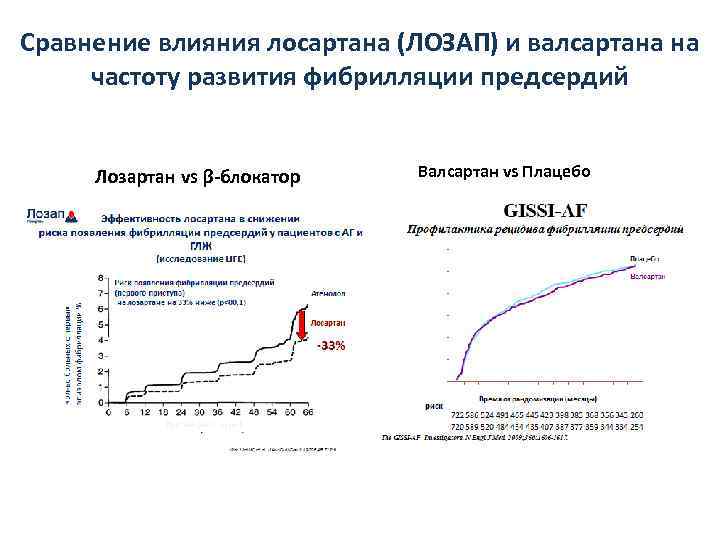
Сравнение влияния лосартана (ЛОЗАП) и валсартана на частоту развития фибрилляции предсердий Лозартан vs β-блокатор Валсартан vs Плацебо

Предупреждение развития фибрилляции предсердий у больных с АГ • Значительное преимущество Лосартана в предотвращении фибрилляции по сравнению с β-блокаторами было показано в классическом исследовании LIFE. Риск появления фибрилляции предсердий (первого приступа) на Лосартане (ЛОЗАП®) на 33% ниже • Однако, в ряде последующих исследований с телмисартаном PRo. FESS и TRANSCEND не удалось показать эффективность в предотвращении развития фибрилляции предсердий. Так же, кандесартан и валсартан не предотвращали рецидивирование пароксизмальной фибрилляции предсердий в исследованиях CAPRAF и GISSI-AF, а также в исследовании ANTIPAF. • Учитывая разнородные данные крупных рандомизированных исследований, следует подчеркнуть, что данная рекомендация основывается на результатах исследования LIFE и, соответствено, относится к приоритетному использованию Лосартана (ЛОЗАП®) у больных с АГ и гипертрофией миокарда левого желудочка с целью предотвращения развития фибрилляции предсердий. 2013 ESH/ESC Guidelines for the management of arterial hypertension. //Journal of Hypertension 2013, 31: 1281– 1357.

АГ у вагітних Нині АГ у вагітних визначається так само, як і в популяції за абсолютним рівнем АТ – при АТ вище ніж 140/90 мм рт. ст. Смертність і тяжкі ускладнення пов'язані переважно з розвитком прееклампсії/еклампсі. Прееклампсія визначається як протеїнурія та гестаційна гіпертензія, що з'являється після 20 -го тижня вагітності. АГ у вагітних класифікують як «тяжку» при АТ ≥ 160– 170/110 мм рт. ст. і «м'яку, помірну» при АТ 140– 159/90– 109 мм рт. ст.

АГ у вагітних (2) Вагітним з м'якою та помірною АГ рекомендується постійна дієта, без обмеження солі, метою якої є запобігання розвитку прееклампсії. Рекомендовано вживання кальцію як мінімум 1 г/добу, що знижує ризик розвитку прееклампсії. Зменшення маси тіла вагітним з ожирінням не рекомендується, оскільки призводить до зменшення маси тіла плода і зниження набирання маси тіла новонародженим.

АГ у вагітних (3) Необхідність фармакотерапії антигіпертензивними препаратами має розглядатися при рівні АТ >140/90 мм рт. ст. у вагітних з гестаційною гіпертензією або з гестаційним погіршенням перебігу АГ, що була наявна до вагітності або за наявності ознак ушкодження органів-мішеней. У всіх інших клінічних ситуаціях терапію антигіпертензивними препаратами починають при рівні АТ >150/95 мм рт. ст. При АТ у вагітної >160– 170/110 мм рт. ст. необхідна госпіталізація і ургентна терапія.

Антигіпертензивні препарати, які можна призначати вагітним: 1) 2) 3) 4) 5) 6) центральні альфа-агоністи – метилдопа; β-блокатори – безпечність у вагітних доведена для метопрололу й атенололу; антагоністи кальцію – для ургентного зниження АТ застосовують ніфедипін або ісрадипін; β-блокатор з α-блокуючим ефектом – лабеталол; діуретики можна застосовувати в жінок, які приймали їх до вагітності за наявності в них ознак натрійзалежної гіпертензії. Не використовуються при прееклампсії; магнезію застосовують для профілактики прееклампсії – не слід поєднувати з антагоністами кальцію.

Антигіпертензивні препарати, які протипоказані вагітним: 1) інгібітори АПФ, сартани, прямі блокатори реніну; 2) гідралазин не розглядається більше як препарат для лікування м'якої і помірної АГ у вагітних через побічні ефекти в перинатальний період.

АГ у вагітних (4) При ургентній терапії тяжкої гіпертензії у вагітних АТ знижують не більше ніж на 25 % від вихідного протягом короткого періоду часу (хвилини), потім до рівня менше ніж 160/100 мм рт. ст. протягом кількох годин. Можна використовувати пероральні препарати, такі як ніфедипін швидкої дії або парентеральний гідралазин. Магнезію застосовують для лікування і профілактики еклампсії в поєднанні з антигіпертензивними препаратами. Застосування магнезії одночасно з ніфедипіном може призводити до розвитку нейром'язового блоку, який усувається внутрішньовенним введенням 10 г кальцію глюконату.

Необхідні дії лікаря. Госпіталізація у плановому порядку проводиться до профільного відділення закладу, який надає вторинну медичну допомогу: 1. 2. 3. 4. 5. 6. При загостренні супутніх хронічних захворювань, станів, що ускладнюють перебіг АГ. При необхідності проведення обстеження, яке неможливо забезпечити в амбулаторно-поліклінічних умовах. Для призначення адекватної терапії та/або корекції терапії при неможливості здійснення в амбулаторно-поліклінічних умовах (важкий стан пацієнта, наявність комплексної патології тощо). Для проведення комплексного лікування, в т. ч. , оперативних втручань, з використанням сучасних високоефективних технологій. Для проведення заходів реабілітації пацієнтам з ускладненим перебігом АГ. Для надання комплексної медичної допомоги пацієнтам з резистентною АГ (згідно алгоритму, наведеному у розділі А 3. 5. Діагностика і лікування рефрактерної АГ). проф. Бильченко А. В. 2015 Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

Профілактичні заходи щодо артеріальної гіпертензії спрямовані на впровадження здорового способу життя і корекцію виявлених факторів ризику. Вони передбачають: обмеження вживання кухонної солі; зменшення маси тіла при її надлишку; обмеження вживання алкогольних напоїв; зменшення вживання насичених жирів, солодощів та холестерину; відмову від паління; підвищення фізичної активності в години дозвілля; психоемоційне розвантаження та релаксацію.

Гіпертензивний криз А. 3. 4. Гіпертензивний криз (ГК) - це раптове значне підвищення АТ від базового рівня (нормального або підвищеного), яке майже завжди супроводжується появою чи посиленням розладів з боку органівмішеней або вегетативної нервової системи. Гіпертензивні кризи, як ускладнені, так і неускладнені потребують надання невідкладної медичної допомоги для попередження або обмеження ураження органів мішеней. Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

Неускладнений гіпертензивний криз Оцінка стану Лікування • Відсутні ознаки гострого або прогресуючого порушення уражених органів-мішеней. • Можливі клінічні симптоми: головний біль; кардіалгія; екстрасистолія; розлади вегетативної нервової системи (тривожність, тремтіння, часте сечовиділення). • Амбулаторне лікування. • Зниження АТ впродовж кількох годин орієнтовно на 25 % упродовж першої години або до 160/100 мм рт. ст. • Перевага надається препаратам для перорального прийому.
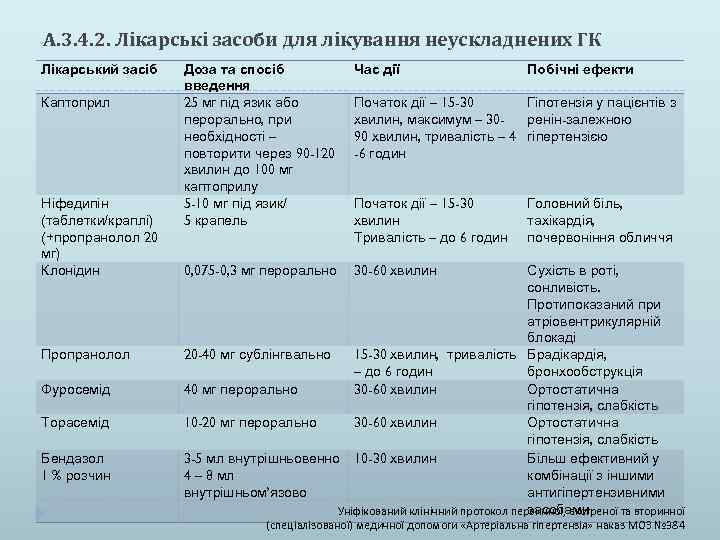
А. 3. 4. 2. Лікарські засоби для лікування неускладнених ГК Лікарський засіб Каптоприл Ніфедипін (таблетки/краплі) (+пропранолол 20 мг) Клонідин Пропранолол Фуросемід Торасемід Бендазол 1 % розчин Доза та спосіб введення 25 мг під язик або перорально, при необхідності – повторити через 90 -120 хвилин до 100 мг каптоприлу 5 -10 мг під язик/ 5 крапель Час дії 0, 075 -0, 3 мг перорально Побічні ефекти 30 -60 хвилин Початок дії – 15 -30 Гіпотензія у пацієнтів з хвилин, максимум – 30 ренін-залежною 90 хвилин, тривалість – 4 гіпертензією -6 годин Початок дії – 15 -30 хвилин Тривалість – до 6 годин Головний біль, тахікардія, почервоніння обличчя Сухість в роті, сонливість. Протипоказаний при атріовентрикулярній блокаді 20 -40 мг сублінгвально 15 -30 хвилин, тривалість Брадікардія, – до 6 годин бронхообструкція 40 мг перорально 30 -60 хвилин Ортостатична гіпотензія, слабкість 10 -20 мг перорально 30 -60 хвилин Ортостатична гіпотензія, слабкість 3 -5 мл внутрішньовенно 10 -30 хвилин Більш ефективний у 4 – 8 мл комбінації з іншими внутрішньом’язово антигіпертензивними засобами Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

Ускладнений гіпертензивний криз Оцінка стану Лікування • Ознаки гострого або прогресуючого порушення уражених органів-мішеней: інфаркт міокарда, інсульт, гостра недостатність лівого шлуночка, гостре розшарування аневризми, нестабільна стенокардія, аритмії (пароксизмальна тахікардія, фібриляція передсердь), транзиторна ішемічна атака, еклампсія, гостра гіпертензивна енцефалопатія, кровотеча (в т. ч. післяопераційна, носова). • Термінова госпіталізація до відділення інтенсивної терапії. • Зниження АТ впродовж години. • Внутрішньовенне введення препаратів.
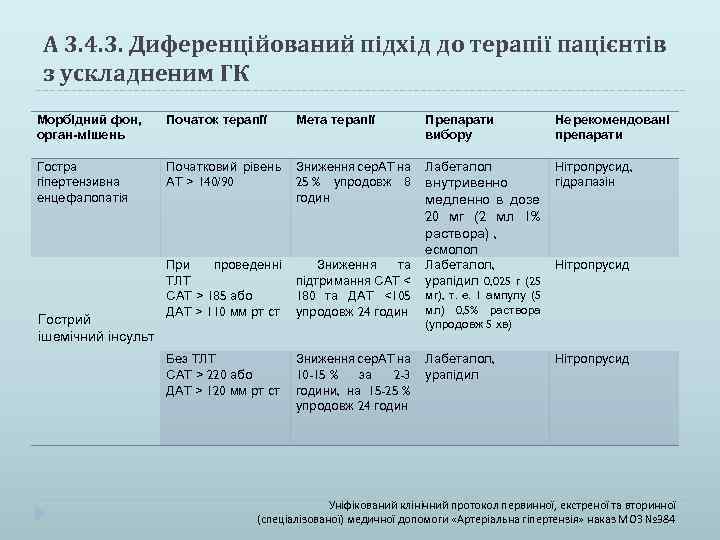
А 3. 4. 3. Диференційований підхід до терапії пацієнтів з ускладненим ГК Морбідний фон, орган-мішень Початок терапії Мета терапії Препарати вибору Не рекомендовані препарати Гостра гіпертензивна енцефалопатія Початковий рівень АТ > 140/90 Зниження сер. АТ на 25 % упродовж 8 годин Лабеталол Нітропрусид, гідралазін Гострий ішемічний інсульт При проведенні ТЛТ САТ > 185 або ДАТ > 110 мм рт ст Зниження та підтримання САТ < 180 та ДАТ <105 упродовж 24 годин Без ТЛТ САТ > 220 або ДАТ > 120 мм рт ст Зниження сер. АТ на 10 -15 % за 2 -3 години, на 15 -25 % упродовж 24 годин внутривенно медленно в дозе 20 мг (2 мл 1% раствора) , есмолол Лабеталол, урапідил 0, 025 г (25 Нітропрусид мг), т. е. 1 ампулу (5 мл) 0, 5% раствора (упродовж 5 хв) Лабеталол, урапідил Нітропрусид Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384
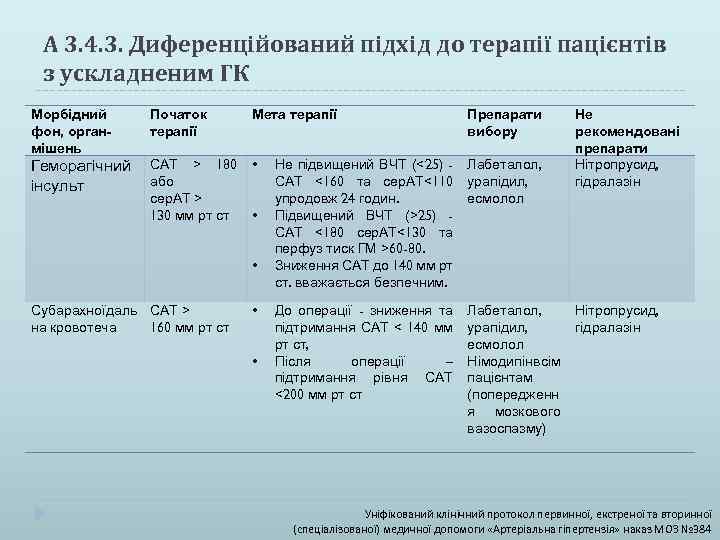
А 3. 4. 3. Диференційований підхід до терапії пацієнтів з ускладненим ГК Морбідний фон, органмішень Початок терапії Мета терапії Препарати вибору Геморагічний інсульт САТ > 180 або сер. АТ > 130 мм рт ст • Не підвищений ВЧТ (<25) САТ <160 та сер. АТ<110 упродовж 24 годин. Підвищений ВЧТ (>25) САТ <180 сер. АТ<130 та перфуз тиск ГМ >60 -80. Зниження САТ до 140 мм рт ст. вважається безпечним. Лабеталол, урапідил, есмолол До операції - зниження та підтримання САТ < 140 мм рт ст, Після операції – підтримання рівня САТ <200 мм рт ст Лабеталол, урапідил, есмолол Німодипін всім пацієнтам (попередженн я мозкового вазоспазму) • • Субарахноїдаль САТ > на кровотеча 160 мм рт ст • • Не рекомендовані препарати Нітропрусид, гідралазін Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384
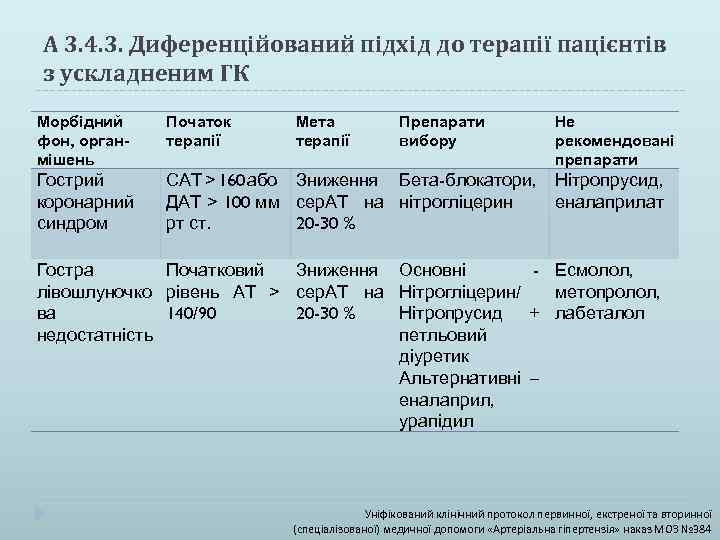
А 3. 4. 3. Диференційований підхід до терапії пацієнтів з ускладненим ГК Морбідний фон, органмішень Початок терапії Мета терапії Гострий коронарний синдром САТ > 160 або Зниження Бета-блокатори, ДАТ > 100 мм сер. АТ на нітрогліцерин рт ст. 20 -30 % Гостра Початковий Зниження лівошлуночко рівень АТ > сер. АТ на ва 140/90 20 -30 % недостатність Препарати вибору Не рекомендовані препарати Нітропрусид, еналаприлат Основні - Есмолол, Нітрогліцерин/ метопролол, Нітропрусид + лабеталол петльовий діуретик Альтернативні – еналаприл, урапідил Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384
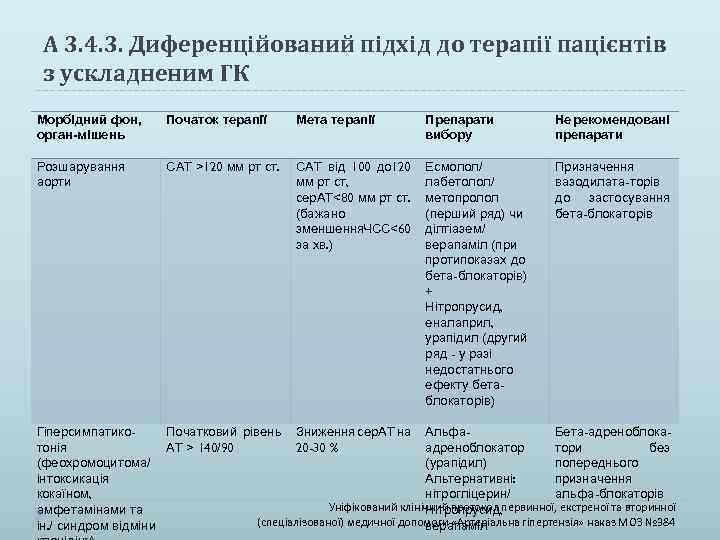
А 3. 4. 3. Диференційований підхід до терапії пацієнтів з ускладненим ГК Морбідний фон, орган-мішень Початок терапії Мета терапії Розшарування аорти САТ >120 мм рт ст. САТ від 100 до 120 мм рт ст, сер. АТ<80 мм рт ст. (бажано зменшення. ЧСС<60 за хв. ) Препарати вибору Не рекомендовані препарати Есмолол/ Призначення лабетолол/ вазодилата-торів метопролол до застосування (перший ряд) чи бета-блокаторів ділтіазем/ верапаміл (при протипоказах до бета-блокаторів) + Нітропрусид, еналаприл, урапідил (другий ряд - у разі недостатнього ефекту бетаблокаторів) Гіперсимпатико. Початковий рівень Зниження сер. АТ на Альфа. Бета-адреноблокатонія АТ > 140/90 20 -30 % адреноблокатор тори без (феохромоцитома/ (урапідил) попереднього інтоксикація Альтернативні: призначення кокаїном, нітрогліцерин/ альфа-блокаторів Уніфікований клінічний протокол первинної, екстреної та вторинної амфетамінами та Нітропрусид, (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384 ін. / синдром відміни верапаміл
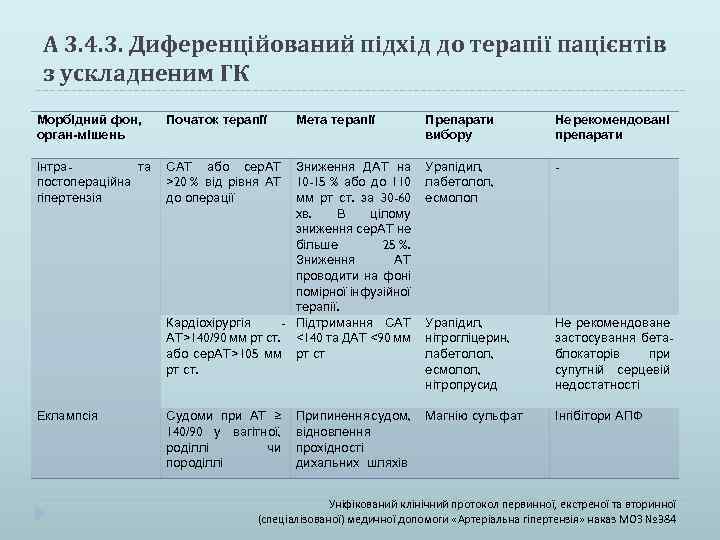
А 3. 4. 3. Диференційований підхід до терапії пацієнтів з ускладненим ГК Морбідний фон, орган-мішень Початок терапії Інтрата постопераційна гіпертензія САТ або сер. АТ >20 % від рівня АТ до операції Еклампсія Мета терапії Зниження ДАТ на 10 -15 % або до 110 мм рт ст. за 30 -60 хв. В цілому зниження сер. АТ не більше 25 %. Зниження АТ проводити на фоні помірної інфузійної терапії. Кардіохірургія - Підтримання САТ АТ>140/90 мм рт ст. <140 та ДАТ <90 мм або сер. АТ>105 мм рт ст. Судоми при АТ ≥ 140/90 у вагітної, роділлі чи породіллі Припинення судом, відновлення прохідності дихальних шляхів Препарати вибору Не рекомендовані препарати Урапідил, лабетолол, есмолол - Урапідил, нітрогліцерин, лабетолол, есмолол, нітропрусид Магнію сульфат Не рекомендоване застосування бетаблокаторів при супутній серцевій недостатності Інгібітори АПФ Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» наказ МОЗ № 384

Реабілітація. Проводиться пацієнтам з ускладненим перебігом АГ, наявністю ССЗ, після оперативного втручання та перенесеного гострого порушення мозкового кровообігу або гострого інфаркту міокарда.
Лекция АГ.Бильченко 2016.pptx