ЦЕНТРАЛЬНЫЙ РАК (для рентгенологов).ppt
- Количество слайдов: 103

МОСКОВСКИЙ ОБЛАСТНОЙ НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ КЛИНИЧЕСКИЙ ИНСТИТУТ им. М. Ф. ВЛАДИМИРСКОГО РАК ЛЕГКОГО стандарты лучевой диагностики д. м. н. Сташук Г. А.

РАК ЛЕГКОГО - опухоль эпителиального происхождения, развивающаяся в слизистой оболочке бронха, бронхиол и слизистых бронхиальных желез. Заболеваемость РЛ за последние 50 лет резко возросла. В большинстве развитых стран РЛ является наиболее распространенной формой опухоли у мужчин и остается одной их важнейших медицинских и социальноэкономических проблем.

Структура заболеваемости населения России злокачественными новообразованиями в 2006 г. Более 75% всех случаев составляет немелкоклеточный рак. Вестник РОНЦ им. Блохина РАМН, т. 19, № 2 (прил. 1), 2008

Структура смертности населения России от злокачественных новообразований в 2006 г. Вестник РОНЦ им. Блохина РАМН, т. 19, № 2 (прил. 1), 2008

q По соотношению смертности к заболеваемости рак легкого относится к группе заболеваний с неблагоприятным прогнозом число умерших / число заболевших > 0. 5

Выявляемость рака легкого В большинстве стран мира 5 -летняя выживаемость не превышает 20 -30% Вестник РОНЦ им. Блохина РАМН, т. 19, № 2 (прил. 1), 2008

ОСНОВНЫЕ ФАКТОРЫ, СПОСОБСТВУЮЩИЕ РАЗВИТИЮ РАКА ЛЕГКОГО v курение v загрязнение атмосферы v частота рака легкого увеличивается с возрастом

КЛАССИФИКАЦИЯ В основу существующих классификаций РЛ положены 2 принципа: vклинико-анатомический vгистоморфологический.

КЛИНИКО-АНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ, предложенная А. Н. Савицким в 1957 г. С позиций лучевого исследования, является наиболее удобной и полезной, основана на взаимоотношении опухолевого узла с бронхиальным деревом v ЦЕНТРАЛЬНЫЙ РАК – исходит из эпителия крупных бронхов а) эндобронхиальный б) перибронхиальный в) разветвленный v ПЕРИФЕРИЧЕСКИЙ РАК – исходит из эпителия мелких бронхов а) круглая опухоль б) пневмониеподобный рак в) рак верхушки легкого (Пенкоста) АТИПИЧНЫЕ метастазирования v ФОРМЫ, связанные с особенностями а) медиастинальная б) милиарный карциноматоз и др. v БРОНХИОЛОАЛЬВЕОЛЯРНЫЙ РАК – исходит из эпителия бронхиол и альвеол

ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ОПУХОЛЕЙ ЛЕГКОГО И ПЛЕВРЫ (1999 Г. ) Эпителиальные опухоли (доброкачественные, преинвазивные, Гистологическая –классификация рака мелкоклеточный, основное злокачественные плоскоклеточный рак, легкого имеет аденокарцинома, крупноклеточный, метода лечения и определения значение для выбора адекватного железисто-плоскоклеточный, раки с плеоморфными, саркоматоидными цели преследует прогноза заболевания. Эти же или саркоматозными и оценка элементами, карциноидная опухоль, раки типа слюнной распространенности или стадии опухолевого процесса. железы, неклассифицируемый рак). Мягкотканые опухоли Мезотелиальные Смешанные Лимфопролиферативные заболевания Вторичные опухоли Неклассифицируемые опухоли Опухолеподобные поражения

ОСНОВНЫЕ ФОРМЫ БРОНХОГЕННОГО РАКА (с учетом различий в течение опухолевого процесса, методов лечения и прогноза) v Немелкоклеточный рак (составляет до 80%) v Аденокарцинома (железистый рак) – 25 -30% v Плоскоклеточная карцинома – 25% v Крупноклеточная карцинома – 10 -20% v Мелкоклеточный рак (составляет до 20 -25%) При ЦРЛ чаще всего встречаются плоскоклеточный и мелкоклеточный рак. Аденокарцинома почти в 4 раза чаще наблюдается при периферическом раке.

• Длительность существования стадий рака зависит от темпов роста массы опухоли. Время удвоения объема опухоли v Составляет от 17 до 480 дней (в среднем 350 дней). (Schwarts, Wolff, Gerstenberg, Weiss) v Зависит от гистологической структуры: v Плоскоклеточный рак – 127 дней v Недифференцированный рак – 116 дней v Аденокарцинома – 206 дней v Мелкоклеточный рак – от 17 - 30 дней

КЛАССИФИКАЦИЯ UICC ПО СИСТЕМЕ TNM • Используется для оценки распространенности рака легкого, позволяет систематизировать различные клинические ситуации, выработать общую тактику лечения, прогнозировать его результаты. • Классификация применима только для рака, должно быть морфологическое подтверждение диагноза. • Т – критерий – первичная опухоль • N – критерий – регионарные ЛУ • M – критерий – отдаленные МТС • G – гистопатологическая дифференцировка ( высокая, средняя, низкая и недифференцированная опухоль).

ПЕРВИЧНАЯ ОПУХОЛЬ – Т v ТX – наличие рака легкого доказано обнаружением опухолевых клеток в мокроте, однако сама опухоль не выявлена рентгенологически или бронхоскопически v Т 0 – первичная опухоль не обнаружена v Т 1 S – карцинома «in situ» v Т 1 – опухоль менее 3 см в наибольшем диаметре, окружена легочной тканью или висцеральной плеврой, без признаков вовлечения долевых или более крупных бронхов, расположенных проксимальнее v Т 2 – опухоль более 3 см в наибольшем диаметре или опухоль любого диаметра, которая прорастает висцеральную плевру или приводит к развитию ателектаза и обтурационного пневмонита. При бронхоскопии проксимальный уровень видимой опухоли соответствует долевому бронху или располагается не менее, чем в 2 см дистальнее бифуркации трахеи v Т 3 – опухоль любого размера с прямым прорастанием в грудную стенку (включая опухоли верхней легочной борозды), диафрагму, медиастинальную плевру, перикард без вовлечения сердца, крупных сосудов, трахеи, пищевода или тел позвонков, а также опухоль главного бронха, расположенная в 2 см от бифуркации и не распространяющаяся на нее v Т 4 – опухоль любого размера, прорастающая в средостение, сердце, крупные сосуды, трахею, пищевод, тела позвонков или при наличии метастатического плеврита

ВНУТРИГРУДНЫЕ ЛИМФАТИЧЕСКИЕ УЗЛЫ – N v N 0 – метастазы в регионарных лимфатических узлах не выявлены v N 1 – метастазы в лимфатические узлы ипсилатерального корня легкого, включая прямое врастание в них опухоли v N 2 – метастазы в ипсилатеральные лимфатические узлы средостения или бифуркационные лимфатические узлы v N 3 – метастазы в контрлатеральные лимфатические узлы средостения, противоположного корня легкого, ипсилатеральные или контрлатеральные надключичные лимфатические узлы При раке легкого в патологический процесс наиболее часто вовлекаются узлы центрального средостения, расположенные впереди и сбоку от трахеи и крупных бронхов. Метастазирование в лимфатические узлы переднего и заднего средостения наблюдается значительно реже и, как правило, после поражения узлов центрального средостения.

ОТДАЛЕННЫЕ МЕТАСТАЗЫ - M v v M 0 – нет отдаленных метастазов M 1 – отдаленные метастазы, включая лимфатические узлы (предлестничные, шейные, надключичные, противоположного корня легкого), и метастазы в другие органы v M 1 а – раковый плеврит v M 1 б – метастазы в надключичные лимфатические узлы v M 1 с – метастазы в отдаленные органы

КЛИНИКА Клиническая симптоматика ЦРЛ появляется тогда, когда возникают нарушения функции внешнего дыхания, изменения дренажной функции бронхов, присоединение воспалительных изменений в легком. • Клинические проявления неспецифичны и наблюдаются при других острых и хронических заболеваниях легких. • • Р. Г. Оверхолт замечал, что раку легкого свойственны 3 особенности: • 1. если на рентгенограммах есть изменения, а клиника не выражена, тем больше вероятность опухоли • 2. возможность излечения обратно пропорциональна количеству симптомов • 3. чем легче при биопсии выявить раковые клетки, тем хуже прогноз. Таким образом, при выявлении изменений на рентгенограммах при полном отсутствии клиники, изменений при бронхоскопии и цитологическом исследовании делает прогноз заболевания наиболее благоприятным.

Основные клинические симптомы • КАШЕЛЬ – наблюдается в 84% случаев, один из первых признаков развивающейся болезни. Чаще сухой, приступообразный. Если есть мокрота, то она чаще гнойная. • ОДЫШКА – наблюдается до 20%, при этом до 6% - у пациентов в покое. Появляется относительно рано. На степень одышки влияет локализация опухоли (чем крупнее бронх и больше опухоль, тем сильнее одышка), рефлекторный механизм. • КРОВОХАРКАНЬЕ – чаще в виде прожилок, реже в виде сгустков. Встречается непостоянно и м. б. от 6 до 50 %. Как правило, связано с распадом опухоли и/или прорастанием стенок сосудов. • БОЛИ В ГРУДИ – наблюдаются до 50 -80%, связаны с прогрессированием опухолевого процесса, прорастанием плевры или вовлечением ее в воспалительный процесс. Характерен для запущенного опухолевого процесса. • ОБЩАЯ СЛАБОСТЬ И ПОВЫШЕНИЕ ТЕМПЕРАТУРЫ – результат общей интоксикации и , как правило, в запущенных случаях и присоединения воспалительного процесса. • Клетки рака легкого могут выделять АКТГ и АКТГ подобное вещество, что клинически проявляется мышечной слабостью и отеками, а также внешними признаками синдрома Иценко-Кушинга.

ЛУЧЕВЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ • рентгенография и при необходимости рентгеноскопия • продольная томография • компьютерная томография • бронхография • бронхотомография
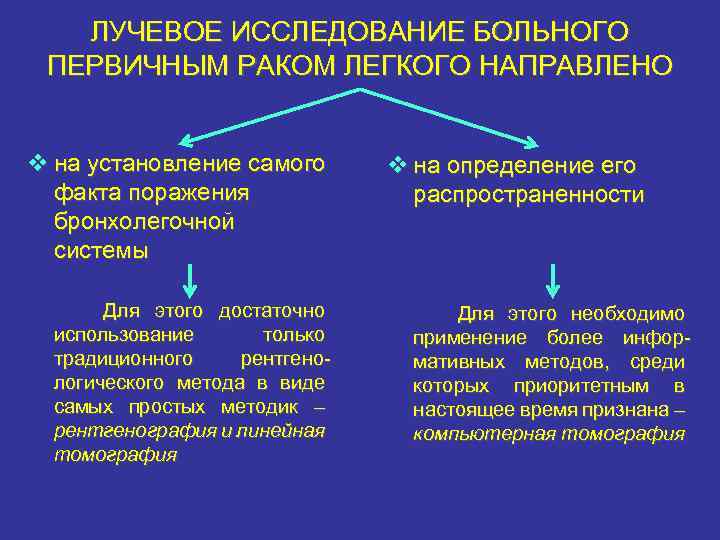
ЛУЧЕВОЕ ИССЛЕДОВАНИЕ БОЛЬНОГО ПЕРВИЧНЫМ РАКОМ ЛЕГКОГО НАПРАВЛЕНО v на установление самого факта поражения бронхолегочной системы Для этого достаточно использование только традиционного рентгенологического метода в виде самых простых методик – рентгенография и линейная томография v на определение его распространенности Для этого необходимо применение более информативных методов, среди которых приоритетным в настоящее время признана – компьютерная томография

ТОМОГРАФИЯ НАПРАВЛЕНА v Установление (подтверждение) бронхолегочной системы факта v Дифференциацию рака легкого патологическими процессами v Определение процесса распространенности поражения с другими патологического

ЦЕНТРАЛЬНЫЙ РАК Представляет собой опухоль крупных бронхов сегментарных, долевых, главных v Семиотика ЦРЛ определяется двумя рентгенологическими синдромами: v Соотношение этих синдромов зависит от особенностей роста опухоли по отношению к бронху v Патологические изменения корня легкого v Эндобронхиальный v Признаки нарушения бронхиальной проходимости v Экзобронхиальный v Перибронхиальный

РЕНТГЕНОЛОГИЧЕСКАЯ СЕМИОТИКА Рентгенологическая картина рака легкого обусловлена: • - самой опухолью • - калибром пораженного бронха • - признаками нарушения проходимости бронхов • - осложнениями • - метастазами

При анализе рентгенологической картины следует обращать внимание на: • положение междолевых щелей • положение зон, долей, сегментов • степень уменьшения отдельных структурных единиц легкого • закономерности перемещения их при спадении • состояние окружающих тканей • изменение положения диафрагмы, средостения, здорового легкого.

Оценка состояния сегментов легкого и положения междолевых щелей производится по прямой и боковой рентгенограмме. • Это возможно, если междолевые плевры утолщены и видны на рентгенограммах в виде тонкой линейной полосы. В ряде случаев междолевая плевра не видна и тогда следует оценивать расположение сосудов в здоровых отделах легкого на томограммах в боковой проекции и тщательно анализировать направление сосудов соответственно каждому анатомическому отделу нормального легкого.
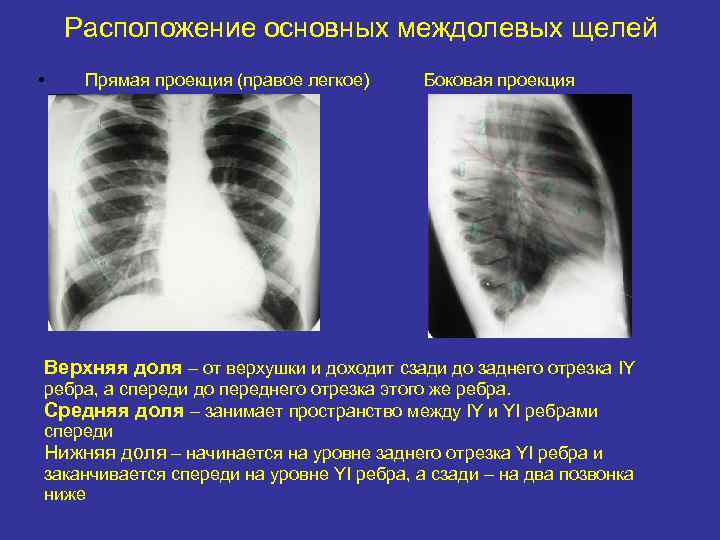
Расположение основных междолевых щелей • Прямая проекция (правое легкое) Боковая проекция Верхняя доля – от верхушки и доходит сзади до заднего отрезка IY ребра, а спереди до переднего отрезка этого же ребра. Средняя доля – занимает пространство между IY и YI ребрами спереди Нижняя доля – начинается на уровне заднего отрезка YI ребра и заканчивается спереди на уровне YI ребра, а сзади – на два позвонка ниже

Расположение основных междолевых щелей • Прямая проекция (левое легкое) Боковая проекция • Граница между долями проходит от IY заднего до IY переднего ребра

Закономерности перемещения отдельных зон и сегментов легкого при их спадении. Верхушечный и задний сегменты верхних долей (S 1 и S 2) при спадении смещаются к средостению и напоминают рентгенологическую картину парамедиастинального выпота.

Закономерности перемещения отдельных зон и сегментов легкого при их спадении. Верхушечный и задний сегменты верхних долей (S 1 и S 2) при спадении смещаются к средостению и напоминают рентгенологическую картину парамедиастинального выпота.

Закономерности перемещения отдельных зон и сегментов легкого при их спадении. При нарушении проходимости Б 2 рентгенологическая картина может напоминать краевую пневмонию, тень спавшегося сегмента имеет четкую заднеенижнюю границу, подчеркнутую междолевой плеврой. , и нечеткую верхнее-переднюю.

Закономерности перемещения отдельных зон и сегментов легкого при их спадении. Передний сегмент верхней доли (S 3) – кверху и нередко принимается за утолщенную междолевую плевру.
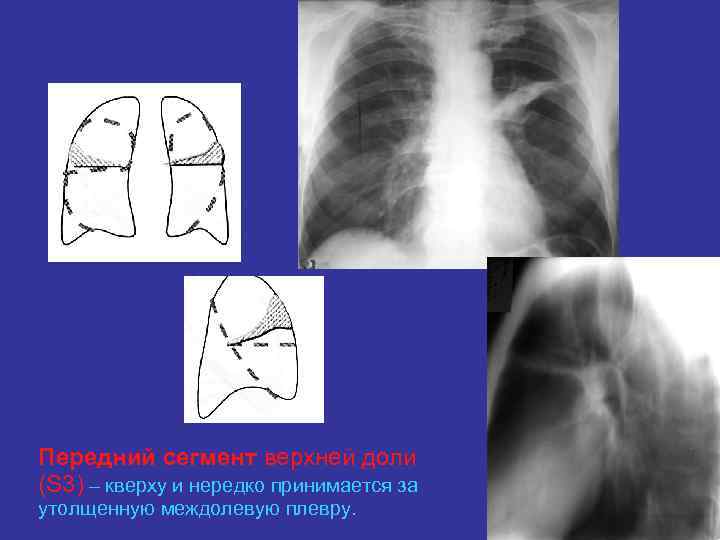
Передний сегмент верхней доли (S 3) – кверху и нередко принимается за утолщенную междолевую плевру.
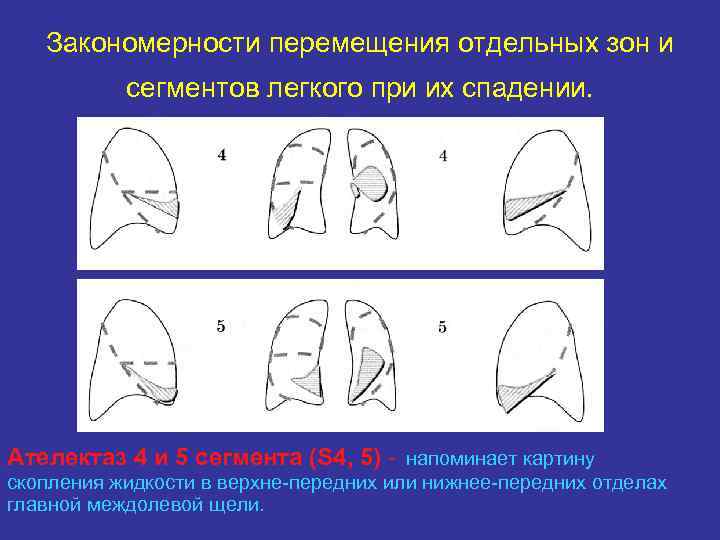
Закономерности перемещения отдельных зон и сегментов легкого при их спадении. Ателектаз 4 и 5 сегмента (S 4, 5) - напоминает картину скопления жидкости в верхне-передних или нижнее-передних отделах главной междолевой щели.

Закономерности перемещения отдельных зон и сегментов легкого при их спадении. S 6 - перемещается медиально и книзу (в прямой проекции скрывается за тенью корня легкого и м. б. не виден, особенно слева; на боковой рентгенограмме – имеет треугольную форму с четкой косой верхней границей , которая подчеркнута плеврой. )

Закономерности перемещения отдельных зон и сегментов легкого при их спадении. S 7 и-10 – перемещаются медиально и кзади, примыкают к тени сердца и занимают сердечно-диафрагмальный синус, могут симульровать расширение тени сердца. В боковой проекции S 7 прилежит к главной междолевой щели, S 10 – к задней костальной плевре. Слева – скрываются за тенью сердца.

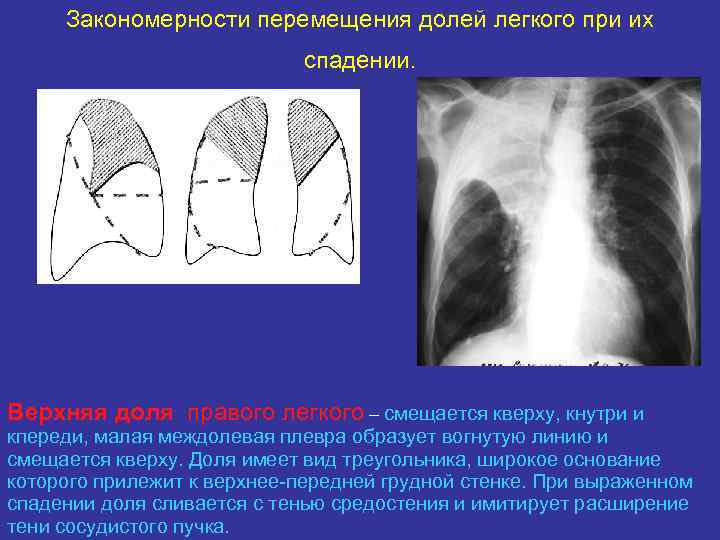
Закономерности перемещения долей легкого при их спадении. Верхняя доля правого легкого – смещается кверху, кнутри и кпереди, малая междолевая плевра образует вогнутую линию и смещается кверху. Доля имеет вид треугольника, широкое основание которого прилежит к верхнее-передней грудной стенке. При выраженном спадении доля сливается с тенью средостения и имитирует расширение тени сосудистого пучка.
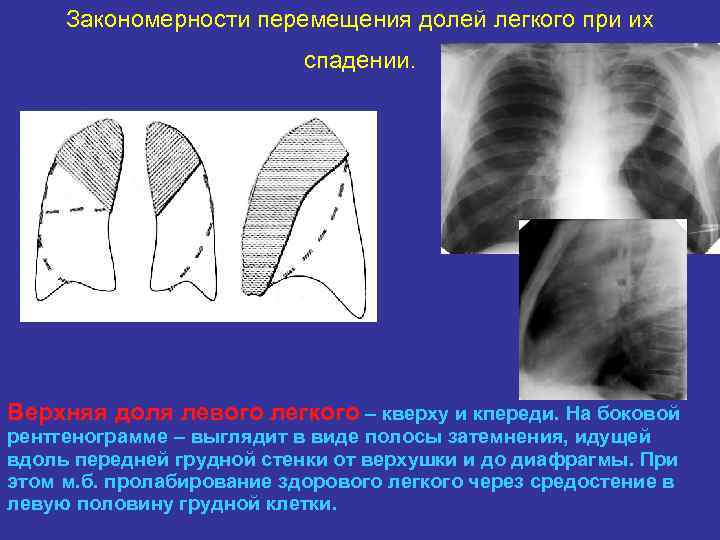
Закономерности перемещения долей легкого при их спадении. Верхняя доля левого легкого – кверху и кпереди. На боковой рентгенограмме – выглядит в виде полосы затемнения, идущей вдоль передней грудной стенки от верхушки и до диафрагмы. При этом м. б. пролабирование здорового легкого через средостение в левую половину грудной клетки.

Закономерности перемещения долей легкого при их спадении. Средняя доля и язычок – перемещаются книзу и медиально, образуют треугольную тень, широким основанием прилежащую к передней грудной стенке, а вершиной – к корню легкого. При значительном спадении – картина междолевого плеврита. Очертания ателектаза чаще вогнутые, при плеврите – чаще выпуклые.

Закономерности перемещения долей легкого при их спадении. Нижняя доля – перемещается кзади, кнутри и книзу. На боковой рентгенограмме проецируется на ретрокардиальное пространство и позвоночник.

Закономерности перемещения долей легкого при их спадении. При тотальном ателектазе – вся половина грудной клетки затемнена, дифференцировать купол диафрагмы невозможно, сердце и средостение смещены в больную сторону. Противоположное легкое – вздуто, образует медиастинальную грыжу.

Объемное уменьшение долей компенсируется вздутием смежных отделов. Часто отмечается смещение трахеи и органов средостения в больную сторону, купола диафрагмы кверху. Иногда при обтурации просвета бронха не выявляется каких-либо нарушений бронхиальной проходимости за счет коллатеральной вентиляции (наличия микроскопических отверстий в стенках альвеол (поры Кона), при помощи которых она и осущестляется между дольками и сегментами.

• • ЦЕНТРАЛЬНЫЙ РАК а) эндобронхиальный б) перибронхиальный в) разветвленный

ЭНДОБРОНХИАЛЬНЫЙ РАК (опухолевый узел расположен преимущественно внутри просвета бронха)

ЭНДОБРОНХИАЛЬНЫЙ РАК • Рентгенологическая симптоматика зависит от фазы развития.

ЭНДОБРОНХИАЛЬНЫЙ РАК • ПЕРВАЯ ФАЗА – МИНИМАЛЬНЫЙ РАЗМЕР ОПУХОЛИ. Клинически и рентгенологически не выявляется. Просвет бронха свободен, изменений в легочной ткани нет.

ЭНДОБРОНХИАЛЬНЫЙ РАК • Дальнейший рост опухоли приводит к сужению бронха (приводит к недостаточному поступлению воздуха в дренируемый сегмент легкого) и нарушению вентиляции сегмента, что указывает на существование опухоли, хотя сама она не выявляется. Наступает ВТОРАЯ ФАЗА, которая характеризуется симптомами гиповентиляции (1 стадия нарушения бронхиальной проходимости):
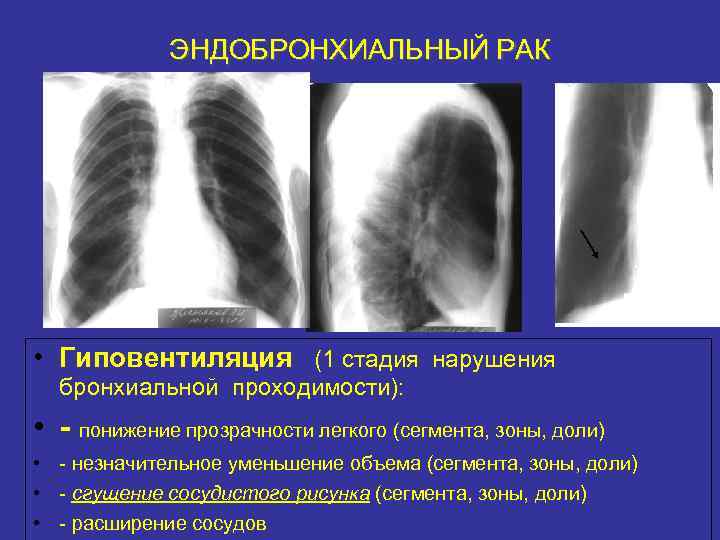
ЭНДОБРОНХИАЛЬНЫЙ РАК • Гиповентиляция (1 стадия нарушения бронхиальной проходимости): • - понижение прозрачности легкого (сегмента, зоны, доли) • - незначительное уменьшение объема (сегмента, зоны, доли) • - сгущение сосудистого рисунка (сегмента, зоны, доли) • - расширение сосудов

ЭНДОБРОНХИАЛЬНЫЙ РАК • Гиповентиляция наиболее отчетливо улавливается на фазе максимального вдоха. • При рентгеноскопии можно заметить толчкообразное смещение средостения в больную сторону (положительный симптом Гольцкнехта-Якобсона). • На томограммах можно выявить опухоль главного
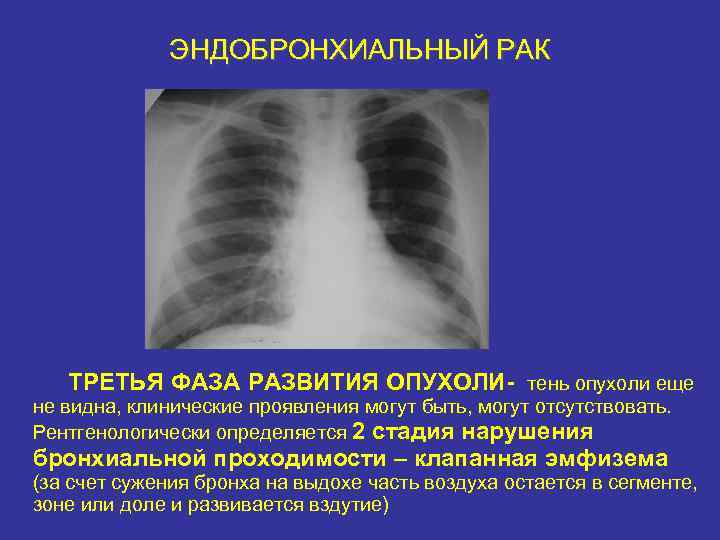
ЭНДОБРОНХИАЛЬНЫЙ РАК ТРЕТЬЯ ФАЗА РАЗВИТИЯ ОПУХОЛИ- тень опухоли еще не видна, клинические проявления могут быть, могут отсутствовать. Рентгенологически определяется 2 стадия нарушения бронхиальной проходимости – клапанная эмфизема (за счет сужения бронха на выдохе часть воздуха остается в сегменте, зоне или доле и развивается вздутие)
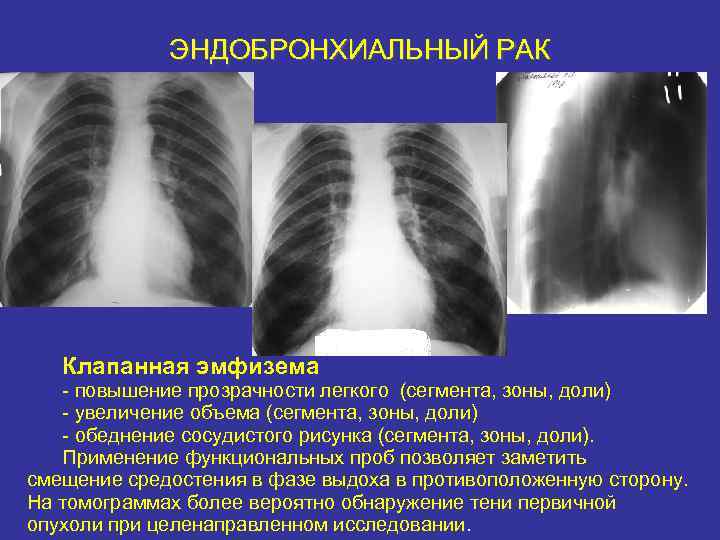
ЭНДОБРОНХИАЛЬНЫЙ РАК Клапанная эмфизема - повышение прозрачности легкого (сегмента, зоны, доли) - увеличение объема (сегмента, зоны, доли) - обеднение сосудистого рисунка (сегмента, зоны, доли). Применение функциональных проб позволяет заметить смещение средостения в фазе выдоха в противоположенную сторону. На томограммах более вероятно обнаружение тени первичной опухоли при целенаправленном исследовании.
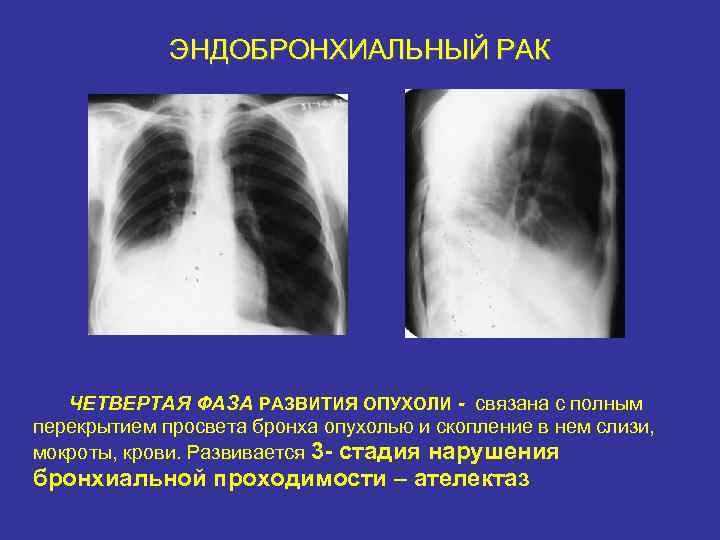
ЭНДОБРОНХИАЛЬНЫЙ РАК ЧЕТВЕРТАЯ ФАЗА РАЗВИТИЯ ОПУХОЛИ - связана с полным перекрытием просвета бронха опухолью и скопление в нем слизи, мокроты, крови. Развивается 3 - стадия нарушения бронхиальной проходимости – ателектаз

ЭНДОБРОНХИАЛЬНЫЙ РАК ателектаз: - треугольной формы тень соответственно сегменту, зоне, доле - уменьшение объема (сегмента, зоны, доли) - смещение междолевых щелей - раздвигание сосудистых стволов в соседних отделах

ЭНДОБРОНХИАЛЬНЫЙ РАК ПЯТАЯ ФАЗА РАЗВИТИЯ ОПУХОЛИ -присоединение пневмонии, распада легочной ткани или опухоли, наличия метастазов в регионарные ЛУ и/или их гиперплазия, метастатический или воспалительный плеврит дополняют рентгенологическую картину неоднородным затемнением легочной ткани в проекции пораженного участка легкого (сегмента, доли) ячеистыми просветлениями, расширением корня и полицикличностью его контуров, наличием жидкости в плевральной полости. Тень первичной опухоли можно выявить на обзорной рентгенограмме. При томографии просвета бронха определяется картина «культи» или «ампутации» бронха, возможна также оценка легочной ткани в спавшемся участке легкого.
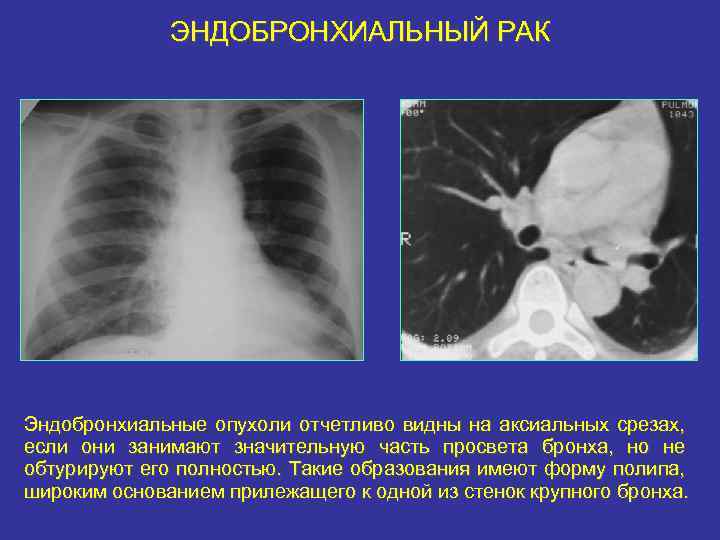
ЭНДОБРОНХИАЛЬНЫЙ РАК Эндобронхиальные опухоли отчетливо видны на аксиальных срезах, если они занимают значительную часть просвета бронха, но не обтурируют его полностью. Такие образования имеют форму полипа, широким основанием прилежащего к одной из стенок крупного бронха.

ЭНДОБРОНХИАЛЬНЫЕ ОПУХОЛИ Наиболее демонстративно эндобронхиальные опухоли видны при многоплоскостной реконструкции.

ЭКЗОБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОУЗЛОВОЙ) РАК • Преимущественное расположение опухолевого узла снаружи от стенки бронха.


ЭКЗОБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОУЗЛОВОЙ) РАК • При локализации в прикорневой зоне на фоне перекреста изображений артериальных и венозных стволов, новообразование может не дифференцироваться. • До тех пор пока диаметр опухолевого узла не превышает диаметра крупных сосудов, он не виден на рентгенограммах. • А т. к. на этом этапе нет сужения просвета бронха, то не наступает изменений прозрачности легочной ткани и легочного рисунка. • По мере роста опухолевый узел становится видимым на рентгенограммах. Во второй фазе развития опухолевый узел достигает 1 см. • При томографическом исследовании через корень легкого четко выявляется изображение узла, связанного со стенкой бронха.

ЭКЗОБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОУЗЛОВОЙ) РАК
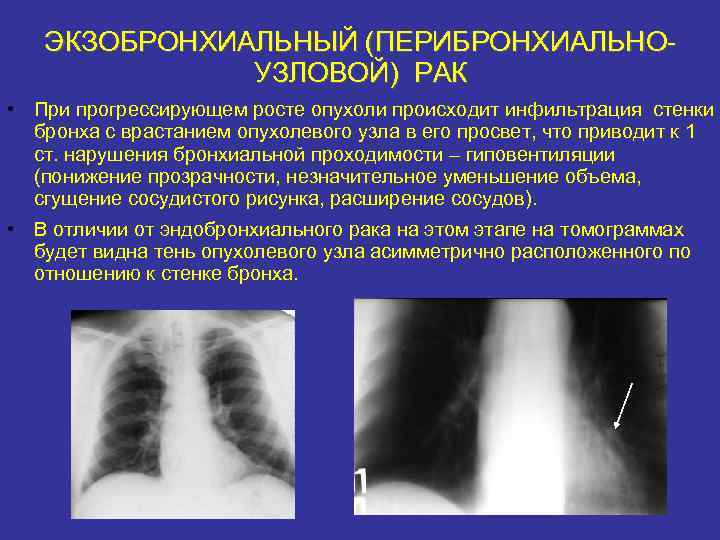
ЭКЗОБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОУЗЛОВОЙ) РАК • При прогрессирующем росте опухоли происходит инфильтрация стенки бронха с врастанием опухолевого узла в его просвет, что приводит к 1 ст. нарушения бронхиальной проходимости – гиповентиляции (понижение прозрачности, незначительное уменьшение объема, сгущение сосудистого рисунка, расширение сосудов). • В отличии от эндобронхиального рака на этом этапе на томограммах будет видна тень опухолевого узла асимметрично расположенного по отношению к стенке бронха.

ЭКЗОБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОУЗЛОВОЙ) РАК • В дальнейшем развивается выраженная клиническая и демонстративная рентгенологическая картина заболевания: • * отчетливо виден опухолевый узел и его связь с бронхом • * сужение просвета бронха • *нарушение бронхиальной проходимости • При наличии метастазов в лимфатических узлах, последние сливаются с тенью опухоли, и образуется в корне легкого опухолевый конгломерат с полициклическими контурами.

ЭКЗОБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОУЗЛОВОЙ) РАК • По мере роста опухолевого узла и усугубления признаков нарушения бронхиальной проходимости развивается ателектаз, при этом на фоне его может теряться тень опухолевого узла.

ЭКЗОБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНО-УЗЛОВОЙ) РАК Имеет форму узла и характеризуется преимущественным ростом опухоли кнаружи от стенки бронха, проходимость которого поэтому длительное время может не нарушаться.

ЭКЗОБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНО-УЗЛОВОЙ) РАК КТ-ангиография имеет большее значение для разграничения опухоли и сосудов.

• Сравнивая этапы развития эндобронхиального и экзобронхиального рака, можно отметить, что при эндобронхиальном раке тень опухолевого узла длительный период времени не видна, и на первый план выступают признаки нарушения бронхиальной проходимости. При экзобронхиальном росте опухоли – рано выявляется тень опухолевого узла, а признаки нарушения бронхиальной проходимости смещаются на более поздние сроки.
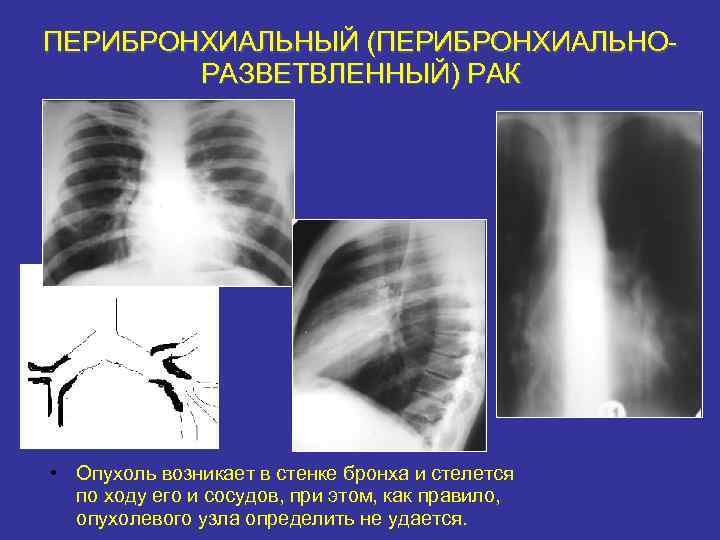
ПЕРИБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОРАЗВЕТВЛЕННЫЙ) РАК • Опухоль возникает в стенке бронха и стелется по ходу его и сосудов, при этом, как правило, опухолевого узла определить не удается.

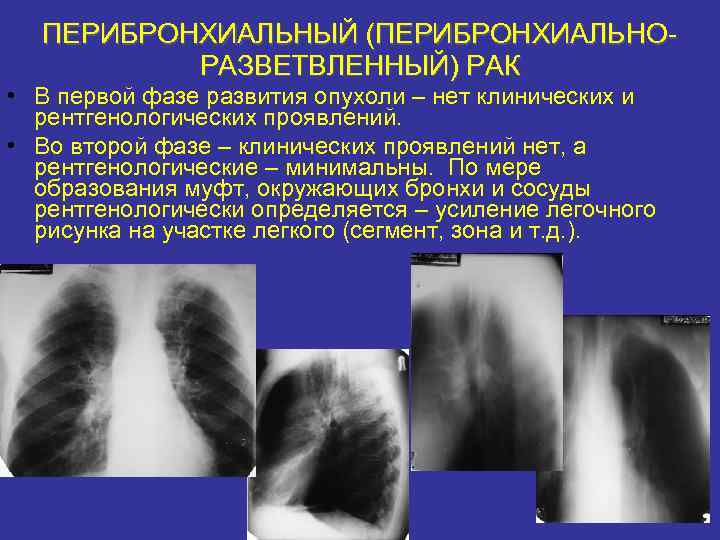
ПЕРИБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОРАЗВЕТВЛЕННЫЙ) РАК • В первой фазе развития опухоли – нет клинических и рентгенологических проявлений. • Во второй фазе – клинических проявлений нет, а рентгенологические – минимальны. По мере образования муфт, окружающих бронхи и сосуды рентгенологически определяется – усиление легочного рисунка на участке легкого (сегмент, зона и т. д. ).

ПЕРИБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОРАЗВЕТВЛЕННЫЙ) РАК • Третья фаза - характеризуется утолщением стенок бронхов и грубым усилением легочного рисунка – тяжистые тени, отходящие от корня легкого и веерообразно расходящиеся в легочную ткань. Детали нормального корня плохо дифференцируются, тени сосудов усилены и не имеют четких очертаний. Более четко выявляются изменения при томографическом исследовании. Стенки бронхов утолщены, но просветы их остаются проходимыми и признаков нарушения проходимости выявить не удается.
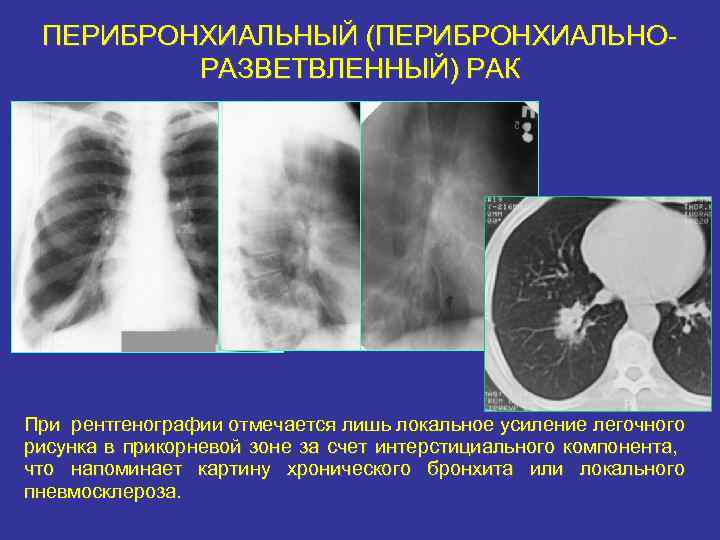
ПЕРИБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОРАЗВЕТВЛЕННЫЙ) РАК При рентгенографии отмечается лишь локальное усиление легочного рисунка в прикорневой зоне за счет интерстициального компонента, что напоминает картину хронического бронхита или локального пневмосклероза.

ПЕРИБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОРАЗВЕТВЛЕННЫЙ) РАК

ПЕРИБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОРАЗВЕТВЛЕННЫЙ) РАК • По мере роста опухоль суживает просветы бронхов, на отдельных участках прорастает стенку бронхов, и появляются плоские эндобронхиальные разрастания, развивается гиповентиляция или 1 ст. сужения бронха. И это соответствует четвертой фазе развития опухоли. Значительное утолщение стенок бронхов, сужение их просвета и нарушение дренажной функции приводят возникновению осложнений и, прежде всего, пневмонии. Период осложнений соответствует пятой фазе развития заболевания.
ПЕРИБРОНХИАЛЬНЫЙ (ПЕРИБРОНХИАЛЬНОРАЗВЕТВЛЕННЫЙ) РАК

• Эндо- экзо и перибронхиальный типы роста опухоли отличаются темпами нарушения бронхиальной проходимости. Оно возникает рано при эндо- и поздно при перибронхиальном росте. В отношении возможности визуализации тени опухолевого узла – при экзобронхиальном росте выявляется относительно рано, практически не виден – при перибронхиальном.

ЦЕНТРАЛЬНЫЙ РАК ЛЕГКОГО Выделяя три отдельные формы ЦРЛ, следует помнить, что опухолевый процесс обычно имеет смешанный характер. Типичная рентгенологическая картина при этом характеризуется: v наличием в корне патологического образования v признаками нарушения бронхиальной проходимости v увеличением бронхопульмональных и различных групп медиастинальных лимфатических узлов

ЦЕНТРАЛЬНЫЙ РАК ЛЕГКОГО

ЦЕНТРАЛЬНЫЙ РАК Признаки распространения на средостение

Признаки распространения на средостение v Достоверно выявляются при КТ-ангиографии, информативность спиральной КТ при этом равна традиционной ангиопульмонографии и МРТ. v Соприкосновение опухоли с сосудами и другими структурами средостения не является достоверным признаком опухолевой инфильтрации их стенок. Условно можно считать, что прилежание опухоли к стенке сосуда на протяжении более 3 см повышает вероятность инвазии до 85 -90%. При расположении опухолевого узла вокруг сосуда диагностическое значение имеет величина угла, внутри которого соприкасаются опухоль с сосудом. Если этот угол менее 90°, вероятность инвазии не превышает 45%. Если угол охвата сосуда достигает 180°, прорастание в стенку сосуда регистрируется у 90% больных. v ТОЧНОСТЬ КТ в выявлении опухолевого поражения сосудов средостения, сердца и пищевода не превышает 85 -95%.

ПЕРИФЕРИЧЕСКИЙ РАК возникает из эпителия субсегментарных и более мелких бронхов и растет в легочной ткани в виде узла Рентгенологически периферический отображается в виде округлой тени рак Семиотика периферического рака определяется: v размерами опухоли v наличием осложнений v стадией опухолевого процесса

ВЕЛИЧИНА через 1 год 2 месяца v может быть различной, поэтому не имеет диагностического значения. Большую роль играет фактор быстрого увеличения опухоли. Для периферического рака время удвоения объема в среднем составляет 110 -140 суток. В связи с этим важное значение для диагностики имеет ретроспективный анализ рентгено- и флюорограмм v выжидательную тактику динамического наблюдения при подозрении на злокачественный процесс в настоящее время следует считать неоправданной

КОНТУРЫ обычно неровные и нечеткие

КОНТУРЫ Плоскоклеточный рак Железистый рак Низкодифференцированный рак
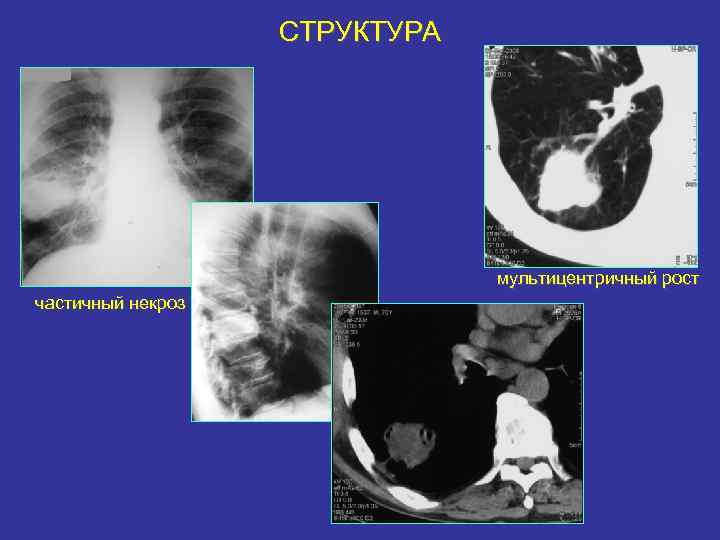
СТРУКТУРА мультицентричный рост частичный некроз
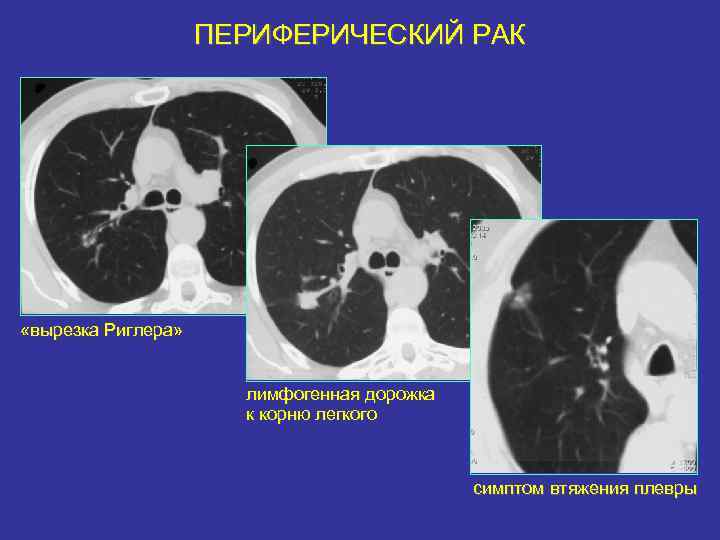
ПЕРИФЕРИЧЕСКИЙ РАК «вырезка Риглера» лимфогенная дорожка к корню легкого симптом втяжения плевры
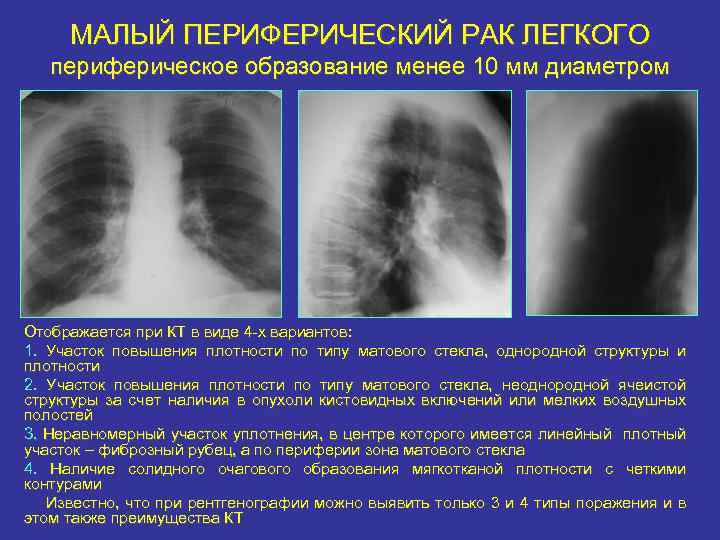
МАЛЫЙ ПЕРИФЕРИЧЕСКИЙ РАК ЛЕГКОГО периферическое образование менее 10 мм диаметром Отображается при КТ в виде 4 -х вариантов: 1. Участок повышения плотности по типу матового стекла, однородной структуры и плотности 2. Участок повышения плотности по типу матового стекла, неоднородной ячеистой структуры за счет наличия в опухоли кистовидных включений или мелких воздушных полостей 3. Неравномерный участок уплотнения, в центре которого имеется линейный плотный участок – фиброзный рубец, а по периферии зона матового стекла 4. Наличие солидного очагового образования мягкотканой плотности с четкими контурами Известно, что при рентгенографии можно выявить только 3 и 4 типы поражения и в этом также преимущества КТ

ОСЛОЖНЕНИЯ ПЕРИФЕРИЧЕСКОГО РАКА v Распад опухоли с формированием полости деструкции v Развитие обтурационного пневмонита v Увеличение размеров периферического образования в сочетании с признаками нарушения бронхиальной проходимости

ПЕРИФЕРИЧЕСКАЯ ОПУХОЛЬ может распространяться, как проксимально, так и по направлению к кортикальным отделам легкого v Постепенный рост в сторону корня ведет к обтурации крупного бронха (сегментарного или долевого) с развитием частичного или полного ателектаза, но эти изменения не влияют на стадию опухолевого процесса v Существенно большее клиническое значение имеет распространение периферического рака к кортикальным отделам легкого, т. к. возникает потенциальная возможность прямого врастания опухоли в средостение и сердце, грудную стенку или диафрагму

ПРОРАСТАНИЕ В ГРУДНУЮ СТЕНКУ (или кортикоплевральный рак) v Расценивается как Т 3 стадия, за исключением прямого поражения тел позвонков. Такие опухоли являются потенциально резектабельными. Единственным прямым признаком является разрушение ребер. v Применение КТ позволяет значительно раньше и более достоверно выявить исчезновение жировых прослоек вдоль париетальной плевры и между мышцами, начальные признаки деструкции костных структур, а также получить изображение самого мягкотканного образования в грудной стенке.

ОПУХОЛЬ ПЕНКОСТА Наиболее известным вариантом кортикоплеврального рака является опухоль Пенкоста, исходящая из верхней легочной борозды.

БРОНХИОЛОАЛЬВЕОЛЯРНЫЙ РАК v Представляет собой злокачественную опухоль, берущую начало из эпителия альвеол или бронхиол, которая распространяется по легочной паренхиме без разрушения межальвеолярных перегородок и вне связи с бронхами v Опухоль относится аденокарциноме к высокодифференцированной v Характеризуется выраженным полиморфизмом клинико -рентгенологических проявлений v Отсутствие общепринятой методики обследования, обеспечивающей эффективную дифференциальную диагностику с другими поражениями легких

ФОРМЫ БРОНХИОЛОАЛЬВЕОЛЯРНОГО РАКА v узловая (периферическая или шаровидная) v пневмониеподобная v диссеминированная (множественные узловые и узелковые образования) v смешанная Ряд авторов считают, что это последовательные стадии одного заболевания.

ПЕРИФЕРИЧЕСКАЯ ИЛИ ШАРОВИДНАЯ ОПУХОЛЬ (одиночная) Располагается в субплевральных отделах. Конфигурация тени чаще всего полигональная, звездчатая. Структура часто отличается неоднородностью за счет наличия точечных просветлений, придающих опухоли «ноздреватый вид» . По мере роста опухоли в ней нередко обнаруживаются более крупные просветления правильной округлой или овальной формы с четкими контурами и внутренними интенсивными перегородками, разделяющими просветления на многочисленные ячейки. Картина напоминает сито-решето. Контуры опухоли, как правило, тяжистые по периферии, более широкие по направлению к костальной плевре. Отчетливо прослеживаются неизмененные бронхиальные ветви на всем протяжении – от корня до края опухоли и нередко на ее фоне.

ПНЕВМОНИЕПОДОБНАЯ ФОРМА БАР

ДИССЕМИНИРОВАННАЯ ФОРМА БАР

ОПРЕДЕЛЕНИЕ РАСПРОСТРАНЕННОСТИ ИЛИ СТАДИИ ПАТОЛОГИЧЕСКОГО ПРОЦЕССА В соответствии с международной TNM классификацией стадия рака легкого определяется следующими независимыми факторами: v Распространение первичной опухоли (Т) v Наличие метастазов во внутригрудных лимфатических узлах (N) v Наличие отдаленных метастазов во внутренних органах и скелете (М) В настоящее время общепризнанно, что основным лучевым методом стадирования рака легкого является КТ, так как позволяет одномоментно с высокой точностью оценить состояние практически всех органов и тканей грудной полости

ИСПОЛЬЗОВАНИЕ МЕТОДА КТ v Значительно упрощает и сокращает диагностический период v Исключает применение сложных инвазивных лучевых и инструментальных методик v Более экономично v Другие методы диагностики такие как МРТ, эхография, радионуклидное исследование, ПЭТ применяются для уточнения частных вопросов после выполнения КТ

ПОРАЖЕНИЕ ЛИМФАТИЧЕСКИХ УЗЛОВ

ПОРАЖЕНИЕ ЛИМФАТИЧЕСКИХ УЗЛОВ

КТ КРИТЕРИИ МЕТАСТАТИЧЕСКОГО ПОРАЖЕНИЯ ЛИМФАТИЧЕСКИХ УЗЛОВ Основной признак: v увеличение более 10 мм (по короткому диаметру). Форма, структура и характер контуров не имеют существенного значения в диагностике. Косвенные признаки: v соответствие увеличенных лимфатических узлов определенным лимфатическим коллекторам v последовательное вовлечение их в патологический процесс в зависимости от локализации первичной опухоли v слияние отдельных узлов в конгломераты Точность КТ-диагностики метастатического поражения – не превышает 70%

ОТДАЛЕННЫЕ МЕТАСТАЗЫ - М Свидетельствуют о 4 стадии опухолевого процесса. Могут иметь: v Внутригрудную локализацию (наблюдаются у 6% пациентов): v легкие v плевра v грудная стенка v сердце v Внегрудную локализацию (более 40%) v печень v надпочечники v головной мозг v кости скелета

Лучевое обследование больных с предполагаемым раком легкого должно быть направлено на определение характера патологического образования в грудной полости и определение стадии опухолевого процесса. В решении этих задач первоочередным методом попрежнему является обычное рентгенологическое исследование, включающее рентгенографию и томографию. Решающее значение в диагностике занимает КТ, которая может быть дополнена другими методами лучевой диагностики – МРТ, эхографией, радионуклидными исследованиями. Рациональное применение комплекса лучевых методов позволяет достоверно установить наличие злокачественной опухоли и определить стадию опухолевого процесса.

СПАСИБО ЗА ВНИМАНИЕ!
ЦЕНТРАЛЬНЫЙ РАК (для рентгенологов).ppt