заболевания миокарда.ppt
- Количество слайдов: 45

Московский государственный медико-стоматологический университет Кафедра госпитальной терапии ЗАБОЛЕВАНИЯ МИОКАРДА Некоронарогенные заболевания миокарда

Заболевания мышцы сердца – частая патология в клинической практике. За последние годы достигнуты большие успехи в диагностике заболеваний миокарда благодаря применению коронарографии, пункционной биопсии миокарда. В последние годы получены многочисленные данные об ультраструктуре и особенностях различных биохимических процессов в сократительном миокарде и проводящей системе сердца. Доказано, что помимо активного процесса сокращения миофибрилл, существует активный процесс их расслабления, важный для нормальной функции сердечной мышцы. В последние годы стало очевидным, что в регуляции процессов, происходящих в сердце, важную роль играют нейроэндокринные влияния, в первую очередь адренергического действия. В связи с чем имеет большое значение состояние бета-адренорецепторов сердца, особо чувствительных как к недостатку, так и к избытку различных гормонов щитовидной железы, надпочечников, яичников. Заболевания мыщцы сердца включают т. н. первичные заболевания миокарда, не связанные с пороками сердца, ишемической болезнью сердца, артериальной гипертонией, болезнями легких.

КЛАССИФИКАЦИЯ БОЛЕЗНЕЙ МИОКАРДА n n n Воспалительные - миокардиты Дистрофические - дистрофии: дисгормональная алкогольная при НЦД Дегенеративные - первичные кардиомиопатии

Для каждой из трех групп, имеются об 6 ие для всех признаки поражения миокарда, доказывающие нарушение 4 -х осноных функций миокарда: сократимости, автоматизма, возбудимости и проводимости.
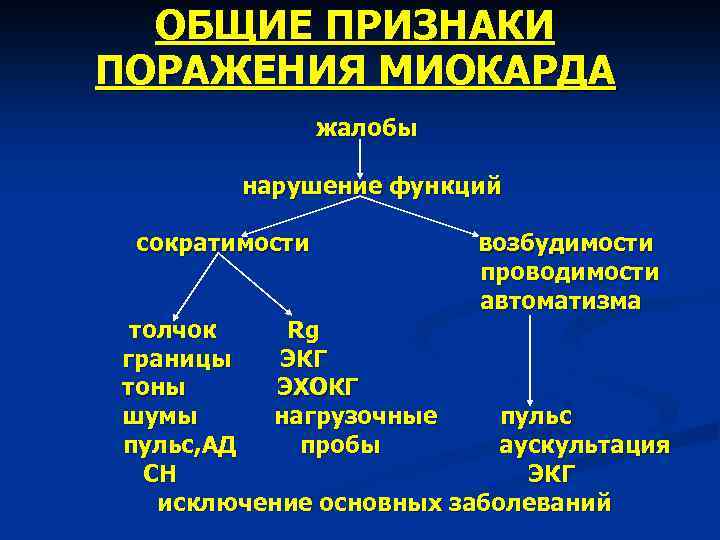
ОБЩИЕ ПРИЗНАКИ ПОРАЖЕНИЯ МИОКАРДА жалобы нарушение функций сократимости возбудимости проводимости автоматизма толчок Rg границы ЭКГ тоны ЭХОКГ шумы нагрузочные пульс, АД пробы аускультация СН ЭКГ исключение основных заболеваний
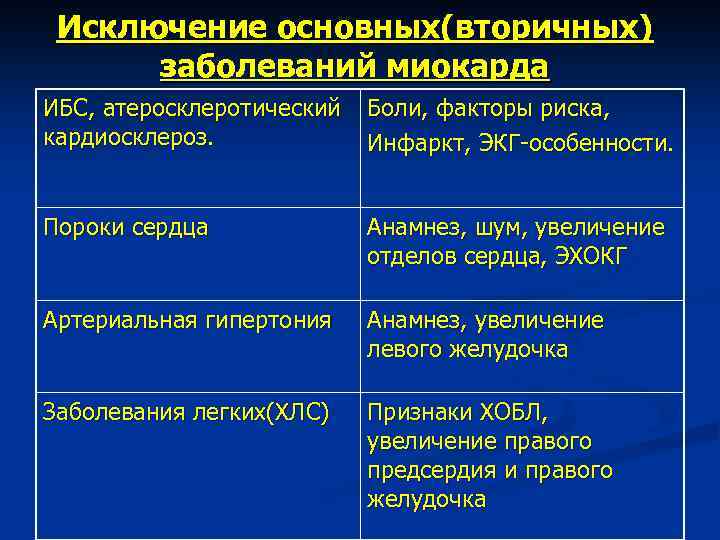
Исключение основных(вторичных) заболеваний миокарда ИБС, атеросклеротический кардиосклероз. Боли, факторы риска, Инфаркт, ЭКГ-особенности. Пороки сердца Анамнез, шум, увеличение отделов сердца, ЭХОКГ Артериальная гипертония Анамнез, увеличение левого желудочка Заболевания легких(ХЛС) Признаки ХОБЛ, увеличение правого предсердия и правого желудочка

ТИП ЗАБОЛЕВАНИЯ МИОКАРДА Связь с инфекцией и воспалением Имеется Отсутствует Признаки активности или интоксикация Имеются Отсутствуют Миокар дит Миокардитич. кардиосклероз? Общее заболевание Имеется Дистрофия миокарда Отсутствует Кардиомио патия

Миокардит n Это воспалительное заболевание миокарда, вызванное инфекционными, токсическими или аллергическими воздействиями. Миокард повреждается при прямом воздействии инфекционного или токсического агента либо косвенным путем – опосредованным по механизму предварительной аллергизации или аутоиммунизации сердечной мышцы.

Классификация миокардитов n Патогенетический тип инфекционные инфекционно-аллергические n n n Этиология Степень активности Течение острое подострое рецидивирующее латентное n Клинические варианты -очаговый -диффузный -постмиокардитический кардиосклероз

Миокардиодистрофия – заболевание сердца, в основе которого лежит нарушение метаболизма миокарда. Понятие «миокардиодистрофия» в первые предложено академиками Г. Ф. Лангом и В. Х. Василенко. Предложенное академиком Г. Ф. Лангом деление «миокардиодистрофии» по этиологическому принципу используется и в настоящее время. Дистрофия миокарда определяется во всех случаях обнаружения достоверных изменений в сердечной мышце, выявляемых клинически или только инструментальными методами и четко связанных с определенным этиологическим фактором

Основные варианты дистрофии миокарда n n n Дисгормональная (климактерическая) Стероидная Алкогольная с кардиалгией с ЗСН с аритмиями по типу НЦД Функциональная (НЦД) От физической перегрузки Тиреотоксическая , гипотиреодная

Алкогольная миокардиодистрофия В настоящее время алкогольное поражение сердца – АПС дистрофического характера является общепризнанным. По классификации ВОЗ 1985 г. Его следует относить к специфическим заболеваниям миокарда. Однако всегда указываются основные синдромы. Выделяют 4 формы АПС: Аритмическая, квазиишемическая, с ЗСН, по типу НЦД.

Патогенез АПС сложен и опосредуется через различные механизмы: 1. Повреждение клеточных мембран кардиомиоцитов 2. Нарушение энергообразования в кардиомиоцитах. 3. Влияние катехоламинов – при увеличении ацетальдегида. 4. Расстройства микроциркуляции. Считается, что АПС развивается при употреблении алкоголя в дозе 100 мл абсолютного этанола в сутки за 10 лет. n

Проявление АПС: 1. 2. Тахикардия, экстрасистолия, мерцательная аритмия. Увеличение левого предсердия, КДД л/ж, снижение ударного объёма, нарушение диастолической функции.

Хронический алкоголизм n n n ЦНС – нарушение психики полинейропатия ССС – дистрофия миокарда кардиомиопатия(ДКМП) осложнения других болезней ЖКТ – гастриты острый и хронический панкреатиты острый и хронический рак Печень – жировая дистрофия острый гепатит цирроз печени Кровь эритроцитов, лейкоцитов, тромбоцитов Метаболизм – синдром мальабсорбции, липидов, мочевой кислоты

Тиреотоксикоз и дистрофия миокарда Гипертиреоз приводит к стойкому повышению основного обмена и потребности периферических тканей в кислороде, в том числе и миокарда. Тиреоидные гормоны обладают положительным хронотропным, дронотропным и инотропным эффектом. Недостаток тиреоидных гормонов приводит к нарушению основных функций миокарда, что сопровождается нарушением гемодинамики ( увеличение минутного объема).

Клинические проявления дистрофии миокарда при тиреотоксикозе Тахикардия n Нарушение ритма по типу мерцательной аритмии (пароксизмы) n Признаки ЗСН n ЭКГ-признаки: гипертрофия левого желудочка, изменение ST и Т. n

Гипотиреоз и дистрофия миокарда При недостатке тиреоидных гормонов изменение кровообращения связано со снижением основного обмена и снижением потребности в кислороде тканями на периферии. В результате недостатка тиреоидных гормонов в миокарде снижается уровень обмена, синтез белка, увеличивается задержка натрия и воды (в связи с повышенной выработкой гиалуроновой кислоты и гликозамингликана), что приводит к скоплению жидкости в перикарде.

Изменения в миокарде проявляются: Брадикардией n Увеличением размеров сердца n Признаками перикардита n На ЭКГ – снижение вольтажа, «-» Т в V 1 -V 6 n

Дисгормональная миокардиодистрофия (ДГМКД) ДГМКД развивается у женщин в среднем возрасте с гинекологической патологией, с менопаузой. В основе лежит снижение выработки эстрогенов, приводящее к электрической нестабильности миокарда. ДГМКД проявляется: кардиалгиями, стойкими изменениями на ЭКГ (ST, T) в правых отведениях V 1 -V 3.

Идиопатические кардиомиопатии Термином «кардиомиопатия» называют первичные изолированные поражения сердечной мышцы неизвестной этиологии с развитием кардиомегалии, причем в финальной стадии болезни развиваются тяжелая застойная сердечная недостаточность и сложные нарушения сердечного ритма и проводимости. Выделяют 3 формы кариомиопатий: 1. Дилатационная 2. Гипертрофическая 3. Рестриктивная Эти заболевания не связаны с ИБС, артериальной гипертонией, пороками сердца, перикардитами, а также со «специфическими поражениями миокарда» . Кроме того выделяют т. н. «вторичные» КМП, как следствие некоторых системных заболеваний тоже неясной этиологии ( гемохроматоз, саркидоз, амилоидоз и др.
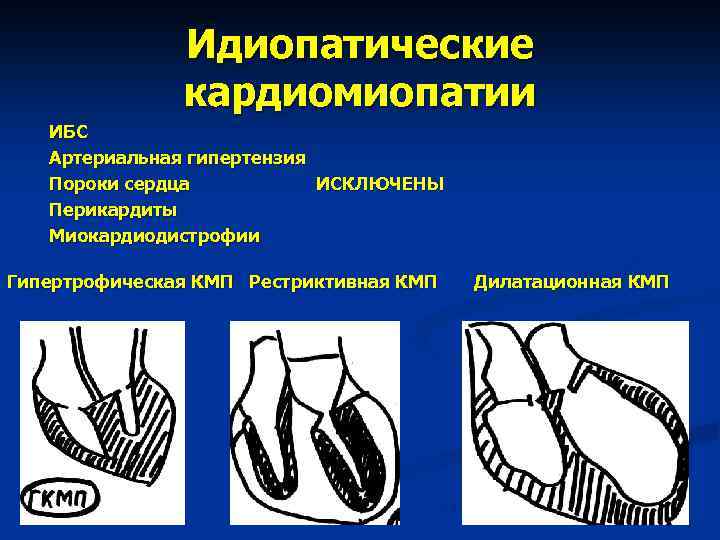
Идиопатические кардиомиопатии ИБС Артериальная гипертензия Пороки сердца ИСКЛЮЧЕНЫ Перикардиты Миокардиодистрофии Гипертрофическая КМП Рестриктивная КМП Дилатационная КМП

Кардиомегалия неясного генеза застойная сердечная недостаточность имеется тотальная правожелудочковая выраженная малое увеличение кардиомегалия сердца аритмии блокады рестриктивная КМП шумы дифференцировать Застойная с констриктивным ДКМП перикардитом ЭКГ, ЭХОКГ Rg ЭХОКГ, ангиография отсутствует левого желудочка боли за грудиной при физнагрузке ГКМП ? дифференцировать со стенозом устья аорты биопсия миокарда

Гипертрофическая КМП Это наследственное заболевание, передающееся по аутосомно-доминантному типу с высокой степенью пенетрантности. ГКМП характеризуется массивной гипертрофией желудочков (преимущественно левого) с выпячиванием в полость правого желудочка межжелудочковой перегородки, которая может быть значительно утолщена. В ряде случаев наблюдается только изолированная гипертрофия межжелудочковой перегородки (т. н. изолированный гипертрофический субаортальный стеноз ИГСС) или апикальной части желудочков.

Патогенез ГКМП Расстройства гемодинамики обусловлены нарушением диастолической функции сердца: в период диастолы кровь в желудочки, особенно в левый, поступает недостаточно вследствие плохой их растяжимости, что приводит к быстрому подъёму конечного диастолического давления (КДД). В этих условиях развивается гиперфункция и гипертрофия левого предсердия, а в дальнейшем легочная гипертензия (пассивная) Таким образом, ГКМП характеризуется: 1. Ассиметричной гипертрофией миокарда левого желудочка, особенно межжелудочковой перегородки 2. Увеньшением полости и ригидности стенки левого желудочка 3. Нарушением его диастолического наполнения (без изменения систолической функции) 4. Увеличением градиента давления между л/ж и аортой 5. Увеличением КДД в л/ж и увеличением левого предсердия. n

Клиническая картина Характеризуется чрезвычайным разнообразием симптомов: 1. Одышка при физической нагрузке 2. Утомляемость 3. Перебои в работе сердца 4. Обмороки и головокружения 5. Кардиалгии 6. Стенокардия реже 7. Сердцебиение 8. Отсутствие эффекта от нитроглицерина

Объективные данные 1. 2. 3. 4. Усиленный верхушечный толчок Пульсация слева от грудины 3 -4 межреберья Систолический шум в 3 -4 межреберье по левому краю грудины, не проводящийся на сосуды шеи ЭКГ Гипертрофия левого желудочка БЛНП Гисса «Q» патологическое в левых грудных отведениях Депрессия «ST» , «Т» - отрицательный (верхушечная ГКМП), гигантские отрицательные «Т» в V 5 -V 6.
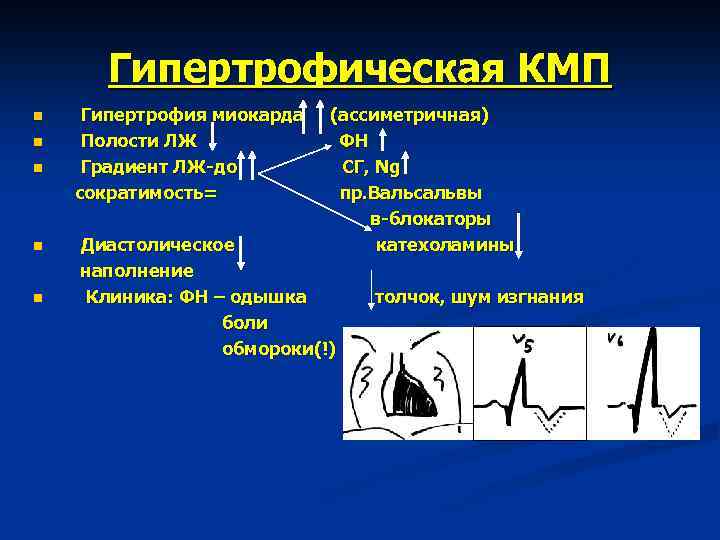
Гипертрофическая КМП n n n Гипертрофия миокарда Полости ЛЖ Градиент ЛЖ-до сократимость= (ассиметричная) ФН СГ, Ng пр. Вальсальвы в-блокаторы катехоламины Диастолическое наполнение Клиника: ФН – одышка боли обмороки(!) толчок, шум изгнания
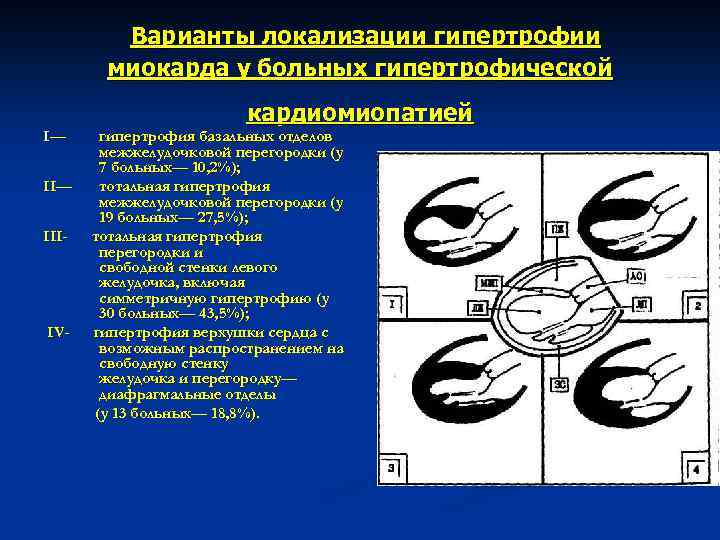
Варианты локализации гипертрофии миокарда у больных гипертрофической кардиомиопатией I— III- IV- гипертрофия базальных отделов межжелудочковой перегородки (у 7 больных— 10, 2%); тотальная гипертрофия межжелудочковой перегородки (у 19 больных— 27, 5%); тотальная гипертрофия перегородки и свободной стенки левого желудочка, включая симметричную гипертрофию (у 30 больных— 43, 5%); гипертрофия верхушки сердца с возможным распространением на свободную стенку желудочка и перегородку— диафрагмальные отделы (у 13 больных— 18, 8%).

Дилатационная КМП (ДКМП) Характеризуется диффузным расширением всех камер сердца, преимущественно левого желудочка, в сочетании с необязательндым умеренным развитием гипертрофии миокарда. Патогенез Расстройства гемодинамики обусловлены снижением сократительной функции миокарда (сначала левого, а затем правого желудочка), что приводит к развитию ЗСН в малом, а зате в большом круге кровообращения. У 2/3 больных в полостях желудочков образуются пристеночные тромбы с развитием эмболий по МКК и БКК.

Клиническая картина ДКМП Специфических признаков заболевания нет. Клиническая картина полиморфна и определяется: 1. Симптомами сердечной недостаточности 2. Нарушениями ритма и проводимости 3. Трмбоэмболическим синдромом
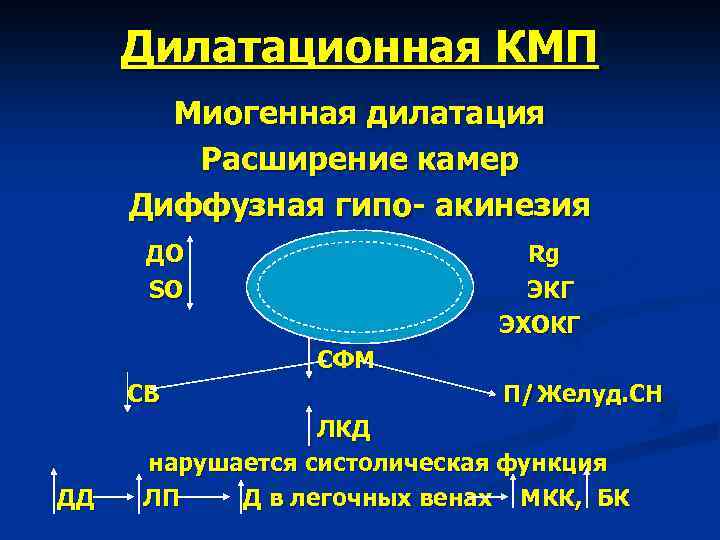
Дилатационная КМП Миогенная дилатация Расширение камер Диффузная гипо- акинезия ДО SO Rg ЭКГ ЭХОКГ СФМ СВ ДД П/ Желуд. СН ЛКД нарушается систолическая функция ЛП Д в легочных венах МКК, БК

Рестриктивная КМП Известны немногочисленные случаи ИРКМП. Заболевание известно в 2 -х вариантах (ранее рассматривавшихся как 2 самостоятельных патологических процесса) – эндокардиальный фиброз и эндомиокардиальный фиброэластоз Леффлера. Чаще поражение миокарда вторичное: 1. эндомиокардиальный фиброз 2. фибропластический эозинофильный миокардит Леффлера 3. амилоидоз, гемохроматоз 4. опухоли

Патоморфологическая картина Характеризуется резким утолщением эндокарда в сочетании с гипертрофией миокарда желудочков, полости которых могут быть уменьшены или расширены. Обычно в патологичекий процесс вовлечены оба желудочка или изолированно правый или левый. Наиболее типичны изменения правого желудочка с вовлечением сосчковых мышц и сухожильных хорд с прогрессирующей облитерацией полости желудочка. Патогенез Нарушение гемодинамики обусловлено нарушением диастолического наполнения желудочков плюс недостаточность 3 -х створчатого клапана. У части болных одновременно имеется выпот в полости перикарда.

Клиническая картина Проявления болезни чрезвычайно полиморфны и определяются симптомами нарушения кровообращения в малом или большом круге ( в зависимости от преимущественного поражения правого или левого желудочков). Характерно развитие правожелудочковой недостаточности при не очень больших размерах сердца. Предположение о РКМП должно возникнуть при обнаружении увеличения сердца в сочетании с признаками сердечной недостаточности, которые не могут быть объяснены никакими иными причинами. Наибольшее значение имеет ЭХОКГ исследование.

Рестриктивная КМП диастолическое наполнение застой в п/ж - амилоидоз - гемохроматоз - саркоидоз - фиброэластоз - эозинофильный эндокардит СВ ФВ КДД ЭХОКГ – полостей

БОЛЕЗНИ МИОКАРДА лечение Этиологическое Воспаления НПВС Изохинолиновые Глюкокортикоиды Антибиотики Основных заболеваний Коррекция метаболизма Устранение вредностей Патогенетическое Сердечной недостаточности Режим, диета Сердечные гликозиды Диуретики Вазодилататоры В-блокаторы ? Аритмий и блокад – по общим правилам
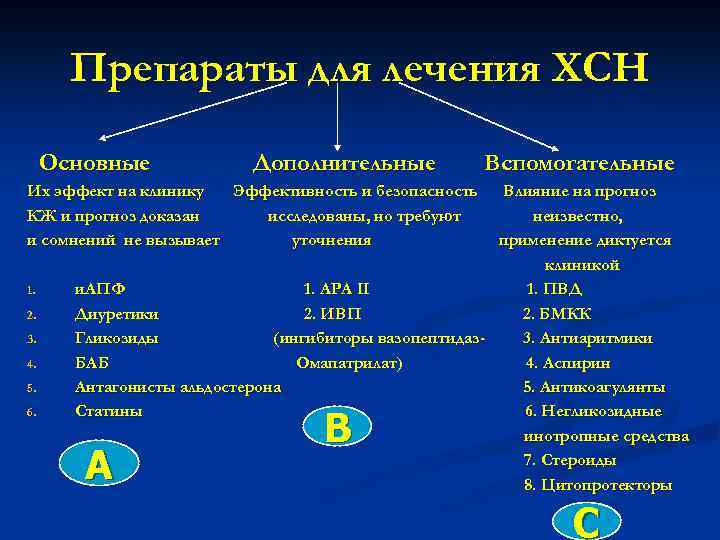
Препараты для лечения ХСН Основные Дополнительные Вспомогательные Их эффект на клинику Эффективность и безопасность КЖ и прогноз доказан исследованы, но требуют и сомнений не вызывает уточнения 1. 2. 3. 4. 5. 6. Влияние на прогноз неизвестно, применение диктуется клиникой и. АПФ 1. АРА II 1. ПВД Диуретики 2. ИВП 2. БМКК Гликозиды (ингибиторы вазопептидаз 3. Антиаритмики БАБ Омапатрилат) 4. Аспирин Антагонисты альдостерона 5. Антикоагулянты Статины 6. Негликозидные инотропные средства 7. Стероиды 8. Цитопротекторы А В С

МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ХСН n n n Медикаментозное лечение ХСН проводится дифференцированно, в зависимости от преобладания того или иного типа сердечной недостаточности (систолическая миокардиальная недостаточность - систолическая дисфункция левого желудочка, диастолическая миокардиальная недостаточность диастолическая дисфункция левого желудочка, ХСН при пороках сердца, заболеваниях перикарда, эндокарда, при врожденных и «метаболических» заболеваниях сердца, при вторичной и первичной легочной гипертензии). Наиболее частой причиной ХСН является систолическая дисфункция левого желудочка, обусловленная его дилятацией в результате перенесенного инфаркта миокарда, длительной артериальной гипертонии, дилятационной кардиомиопатии миокардита, алкогольного поражения сердца. Сократительная способность миокарда снижена, фракция выброса (ФВ) левого желудочка составляет менее 45%. Проводится ступенчатое лечение систолической дисфункции левого желудочка по схеме в строго последовательно возрастающем порядке, в зависимости от тяжести проявлений ХСН:

n n 1 ступень. Ингибитор ангиотензинпревращающего фермента (ИАПФ) - Капотен, Каптоприл-Акри 6, 2550 2 раза в сутки, Ренитек, Эналаприл-Акри, Энап 2, 5 -10 мг 1 -2 раза в сутки, Престариум 4 мг 1 раз в cyтки. Моноприл 10 мг 1 раз в сутки назначается всем больным с признаками ХСН, а также пациентам без симптомов ХСН, но менее 35% и больным, перенесшим инфаркт миокарда, без клинических проявлений ХСН, но с ФВ менее 40%. Tepaпия начинается с минимальных из вышеуказанных доз. При наличии противопоказаний к применению ИАПФ (двусторонние стенозы почечных артерий или стеноз apтерии единственной почки, тяжелый аортальный или митральный стеноз, обструктивная кардиомиопатия, исходная гипотензия менее 100/60 мм рт. ст. , ), появлении аллергических реакций или стойких побочных эффектов терапии ИАПФ (сухой кашель, гипотензия) в случаях отечного синдрома назначается Альдактон, Верошпирон 25 -100 мг/сутки. 2 ступень. При задержке жидкости добавляется диуретик (Гипотиазид 25 -100 мг/сут, Фуросемид 20 -120 мг/сутки) под контролем диуреза или ежедневно назначается комбинированный препарат (ИАПФ в сочетание с гипотиазидом) Капозид. 3 ступень. При мерцательной тахиаритмии или ХСН, рефрактерной к терапии ИАПФ и диуретиком, добавляется сердечный гликозид (Дигоксин 0, 125 -0, 25 мг/сутки или Целанид 0, 25 -0, 5 мг/сутки или Коргликон в/в р-р 0, 06%- 0. 51. 0 мл).

n 4 ступень. При стойкой тахикардии, приступах стенокардии и отсутствии противопоказаний (нарушения проводимости, острая или декомпенсированная ХСН, бронхиальная астма, расстройства периферического кровообращения) назначаются В-блокаторы Анаприлин 10 -80 мг, Атенолол 12, 5 -50 мг/сутки, Локрен 2, 5 -20 мг/сутки начиная с минимальной дозы, Эгилок 5 1 -2 раза в день. n 5 ступень. При сохранении симптомов ХСН целесообразно присоединить к терапии Нитросорбид, Кардикет-ретард 40 мг/сутки. n 6 ступень. При сохраняющейся задержке жидкости необходимо использовать Гипотиазид или Фуросемид в различных комбинациях с Триампуром, Альдактоном и Верошпироном n 7 ступень. При сопутствующей артериальной гипертонии на этом этапе - добавить Амловас 5 -10 мг 1 -2 раза в сутки, Лаципин 2 -4 мг 1 раз, Плендил (для 23 категор. ) 5 -10 мг в сутки.

n n n 8 ступень. При выявлении желудочковых аритмий (частые, групповые, ранние желудочковые экстрасистолы, пароксизмы желудочковой тахикардии) на этом этапе, когда бета-блокаторы неэффективны или противопоказаны, к терапии добавляем Кордарон, Амиокардин, Кардиодарон 200 -300 мг/сутки. Исключение составляют желудочковые аритмии, вызываемые гликозидной интоксикацией. 9 ступень. Больным с «ишемической» этиологией ХСН (ИБС, артериальная гипертония) показано назначение Тромбо АС 100 мг/сутки, Холетар 20 мг 1 -2 раза а 23 -ей категории больных. - Зокор 20 -40 мг 1 раз в сутки или Липримар 10 мг 1 -2 раза в сутки или Липостат 20 мг 1 раз в сутки. 10 ступень. При наличии приступов стенокардии (у больных 23 и 26 категории) на этом этапе, к лечению можно добавляют Предуктал 20 мг 3 раза в сутки. Дилатренд 6, 25 мг, 12, 5 мг и 25 мг для больных только при III-IV ст. недостаточности кровообращения по NYНА.

Диастолическая дисфункция левого желудочка n Чаще обусловлена артериальной гипертонией, гипертрофической кардиомиопатией, когда миокард ригиден и не может нормально расслабляться, ФВ более 40 -45%. Назначается адекватная антигипертензивная терапия. При гипертрофической кардиомиопатии назначаются бета-адреноблокаторы (Атенолол, Анаприлин) или Верапамил. ХСН при пороках сердца. n Хирургическое вмешательство может дать значительный положительный эффект. Необходимо купирование активности основного процесса (ревматизм, инфекционный эндокардит, диффузные заболевания соединительной ткани и т. д. ).

Особенности фармакотерапии ХСН при: n n аортальном стенозе - показаны диуретики Гипотиазид, Триампур Композитум, . Фуросемид, Альдактон, Верошпирон. Применение сердечных гликозидов опасно при выраженном стенозе устья аорты. При наличии приступов стенокардии возможно назначение малых доз бета-блокаторов. Не рекомендуется прием ИАПФ, нитратов, антагонистов кальция из группы дигидропиридинов и других вазодилятаторов. митральном стенозе - показаны диуретики (Гипотиазид или Фуросемид в различных комбинациях с Триампуром, Альдактоном и Верошпироном). Применяются нитраты, сердечные гликозиды. Возможно назначение малых доз В-блокаторов, Верапамила. Нецелесообразен прием ИАПФ, антагонистов кальция из группы дигидропиридинов и других вазодилятаторов. аортальной недостаточности - показано назначение ИАПФ или Амловас 5 -10 мг/сутки. При отечном синдроме добавляются диуретики. митральной недостаточности - показаны ИАПФ. При мерцательной тахиаритмии добавляются сердечные гликозиды возможно в комбинации с бета-блокаторами. При отечном синдроме добавляются диуретики.

Благодарим за внимание!
заболевания миокарда.ppt