Морфология кровеносных сосудов.ppt
- Количество слайдов: 43
 Морфология кровеносных сосудов 1. 2. 3. 4. 5. Строение сосудистой стенки. Артерии. Микроциркуляторное русло. Вены. Закономерности распределения артерий и вен в организме.
Морфология кровеносных сосудов 1. 2. 3. 4. 5. Строение сосудистой стенки. Артерии. Микроциркуляторное русло. Вены. Закономерности распределения артерий и вен в организме.
 1. СТРОЕНИЕ СОСУДИСТОЙ СТЕНКИ Типичные размеры сосудов разного типа
1. СТРОЕНИЕ СОСУДИСТОЙ СТЕНКИ Типичные размеры сосудов разного типа
 Компоненты сосудистой стенки: 1. Эндотелий – особый тип эпителия, который развивается de novo. Он состоит из одного слоя тонких листовидных клеток, краями соединяющихся друг с другом. Эндотелий образует внутреннюю выстилку сосудов. 2. Соединительно-тканные, эластические и гладкомышечные волокна в различных сочетаниях и соотношениях в зависимости от типа и калибра сосуда. 3. Нервные волокна и специальные мелкие кровеносные сосуды, питающие стенки артерий и вен. Стенка кровеносного сосуда состоит из 3 -х слоев: 1. Внутренний – tunica intima 2. Средний – tunica media 3. Наружный – tunica externa s. adventitia.
Компоненты сосудистой стенки: 1. Эндотелий – особый тип эпителия, который развивается de novo. Он состоит из одного слоя тонких листовидных клеток, краями соединяющихся друг с другом. Эндотелий образует внутреннюю выстилку сосудов. 2. Соединительно-тканные, эластические и гладкомышечные волокна в различных сочетаниях и соотношениях в зависимости от типа и калибра сосуда. 3. Нервные волокна и специальные мелкие кровеносные сосуды, питающие стенки артерий и вен. Стенка кровеносного сосуда состоит из 3 -х слоев: 1. Внутренний – tunica intima 2. Средний – tunica media 3. Наружный – tunica externa s. adventitia.
 2. Артерии В зависимости от строения различают артерии 3 -х типов: Эластический тип • Аорта • Легочный ствол Мышечный тип • Большинство средних и мелких артерий Мышечноэластический тип • Подключичная артерия • Бедренная артерия Стенка всех видов артерий, как и вен, состоит из 3 -х слоев. В зависимости от типа артерии варьируют относительная толщина этих слоев и характер тканей, их образующий.
2. Артерии В зависимости от строения различают артерии 3 -х типов: Эластический тип • Аорта • Легочный ствол Мышечный тип • Большинство средних и мелких артерий Мышечноэластический тип • Подключичная артерия • Бедренная артерия Стенка всех видов артерий, как и вен, состоит из 3 -х слоев. В зависимости от типа артерии варьируют относительная толщина этих слоев и характер тканей, их образующий.
 Артерии эластического типа В их стенках находится большое количество эластических волокон, за счет этого они очень растяжимы и упруги. intima • Толстая (20% всей стенки), состоит из эндотелия и субэндотелиального слоя • Внутренняя эластическая мембрана media • Большое количество фенестрированных (окончатых) эластических мембран, расположенных концентрически • Между мембранами залегают гладкие миоциты adventitia • Тонкая, образована рыхлой волокнистой соединительной тканью с большим количеством коллагеновых и эластических волокон • Проходят кровеносные сосуды (vasa vasorum) и нервы
Артерии эластического типа В их стенках находится большое количество эластических волокон, за счет этого они очень растяжимы и упруги. intima • Толстая (20% всей стенки), состоит из эндотелия и субэндотелиального слоя • Внутренняя эластическая мембрана media • Большое количество фенестрированных (окончатых) эластических мембран, расположенных концентрически • Между мембранами залегают гладкие миоциты adventitia • Тонкая, образована рыхлой волокнистой соединительной тканью с большим количеством коллагеновых и эластических волокон • Проходят кровеносные сосуды (vasa vasorum) и нервы
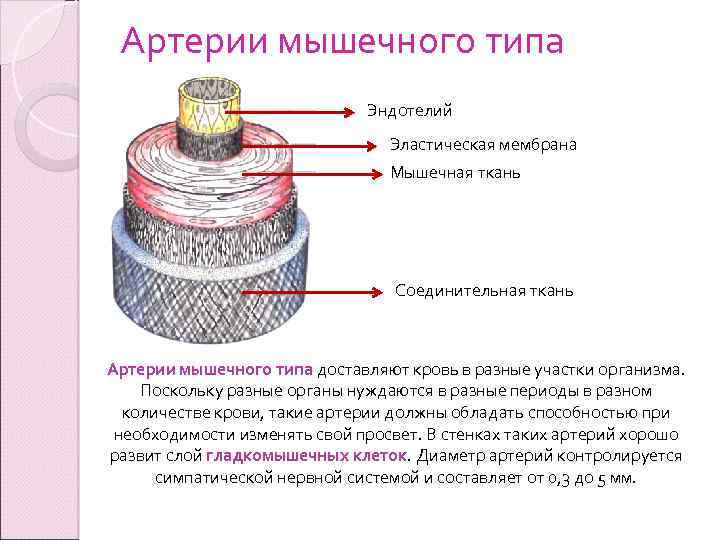 Артерии мышечного типа Эндотелий Эластическая мембрана Мышечная ткань Соединительная ткань Артерии мышечного типа доставляют кровь в разные участки организма. Поскольку разные органы нуждаются в разные периоды в разном количестве крови, такие артерии должны обладать способностью при необходимости изменять свой просвет. В стенках таких артерий хорошо развит слой гладкомышечных клеток. Диаметр артерий контролируется симпатической нервной системой и составляет от 0, 3 до 5 мм.
Артерии мышечного типа Эндотелий Эластическая мембрана Мышечная ткань Соединительная ткань Артерии мышечного типа доставляют кровь в разные участки организма. Поскольку разные органы нуждаются в разные периоды в разном количестве крови, такие артерии должны обладать способностью при необходимости изменять свой просвет. В стенках таких артерий хорошо развит слой гладкомышечных клеток. Диаметр артерий контролируется симпатической нервной системой и составляет от 0, 3 до 5 мм.
 Артерии мышечного типа: строение стенки intima • Эндотелий • Субэндотелиальный слой • Внутренняя эластическая мембрана media • Наиболее толстая, образована спирально расположенными гладкими мышечными клетками • Наружная эластическая мембрана adventitia • Тонкая, состоит из рыхлой волокнистой соединительной ткани • Кровеносные сосуды и нервы
Артерии мышечного типа: строение стенки intima • Эндотелий • Субэндотелиальный слой • Внутренняя эластическая мембрана media • Наиболее толстая, образована спирально расположенными гладкими мышечными клетками • Наружная эластическая мембрана adventitia • Тонкая, состоит из рыхлой волокнистой соединительной ткани • Кровеносные сосуды и нервы
 Артерии смешанного (мышечноэластического) типа Занимают промежуточное положение между двумя другими типами. В своих стенках они имеют как мышечные, так и эластические компоненты. В среднем слое эти компоненты распределены равномерно. Такие артерии способны противостоять высокому давлению крови за счет эластических компонентов и в то же время могут изменять свой просвет благодаря наличию гладких мышечных клеток. Самое высокое кровяное давление отмечается в артериях, отходящих от сердца, затем по мере замедления движения крови вследствие трения о стенки сосудов давление постепенно понижается. У здорового человека в нормальном состоянии систолическое давление составляет 120 мм Hg, а диастолическое – около 80.
Артерии смешанного (мышечноэластического) типа Занимают промежуточное положение между двумя другими типами. В своих стенках они имеют как мышечные, так и эластические компоненты. В среднем слое эти компоненты распределены равномерно. Такие артерии способны противостоять высокому давлению крови за счет эластических компонентов и в то же время могут изменять свой просвет благодаря наличию гладких мышечных клеток. Самое высокое кровяное давление отмечается в артериях, отходящих от сердца, затем по мере замедления движения крови вследствие трения о стенки сосудов давление постепенно понижается. У здорового человека в нормальном состоянии систолическое давление составляет 120 мм Hg, а диастолическое – около 80.
 3. Микроциркуляторное русло артериолы • Приносящие микрососуды капилляры • Обменные микрососуды венулы • Отводящие микрососуды
3. Микроциркуляторное русло артериолы • Приносящие микрососуды капилляры • Обменные микрососуды венулы • Отводящие микрососуды
 Артериолы Это наиболее тонкие артерии мышечного типа. Самые мелкие артериальные сосуды называются терминальными (прекапиллярными) артериолами, от них отходят капилляры. В местах разделения артериол на капилляры всегда присутствуют гладкомышечные клетки, они кольцом окружают артериолу и выполняют функцию прекапиллярного сфинктера. Для терминальных артериол характерно также наличие отверстий в базальной мембране эндотелия. Это способствует контакту клеток эндотелия с миоцитами, которые получают возможность реагировать на вещества, попавшие в кровь. Например, при выбросе в кровь адреналина он достигает мышечных клеток в стенках артериол и вызывает их сокращение.
Артериолы Это наиболее тонкие артерии мышечного типа. Самые мелкие артериальные сосуды называются терминальными (прекапиллярными) артериолами, от них отходят капилляры. В местах разделения артериол на капилляры всегда присутствуют гладкомышечные клетки, они кольцом окружают артериолу и выполняют функцию прекапиллярного сфинктера. Для терминальных артериол характерно также наличие отверстий в базальной мембране эндотелия. Это способствует контакту клеток эндотелия с миоцитами, которые получают возможность реагировать на вещества, попавшие в кровь. Например, при выбросе в кровь адреналина он достигает мышечных клеток в стенках артериол и вызывает их сокращение.
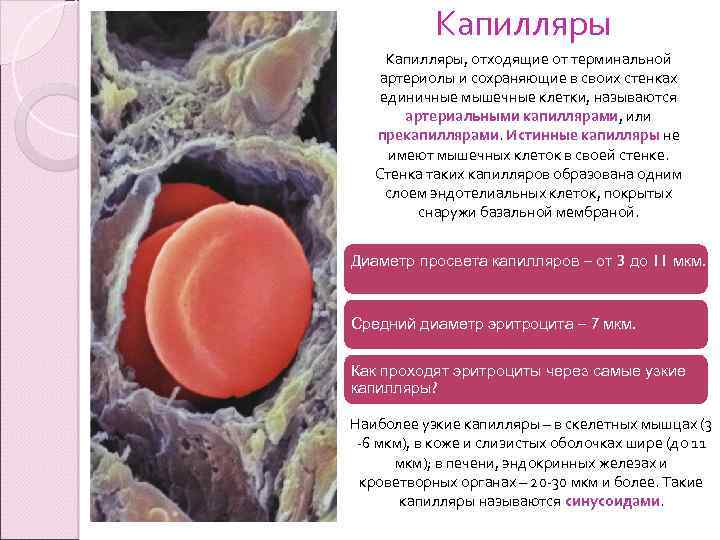 Капилляры, отходящие от терминальной артериолы и сохраняющие в своих стенках единичные мышечные клетки, называются артериальными капиллярами, или прекапиллярами. Истинные капилляры не имеют мышечных клеток в своей стенке. Стенка таких капилляров образована одним слоем эндотелиальных клеток, покрытых снаружи базальной мембраной. Диаметр просвета капилляров – от 3 до 11 мкм. Средний диаметр эритроцита – 7 мкм. Как проходят эритроциты через самые узкие капилляры? Наиболее узкие капилляры – в скелетных мышцах (3 -6 мкм), в коже и слизистых оболочках шире (до 11 мкм); в печени, эндокринных железах и кроветворных органах – 20 -30 мкм и более. Такие капилляры называются синусоидами.
Капилляры, отходящие от терминальной артериолы и сохраняющие в своих стенках единичные мышечные клетки, называются артериальными капиллярами, или прекапиллярами. Истинные капилляры не имеют мышечных клеток в своей стенке. Стенка таких капилляров образована одним слоем эндотелиальных клеток, покрытых снаружи базальной мембраной. Диаметр просвета капилляров – от 3 до 11 мкм. Средний диаметр эритроцита – 7 мкм. Как проходят эритроциты через самые узкие капилляры? Наиболее узкие капилляры – в скелетных мышцах (3 -6 мкм), в коже и слизистых оболочках шире (до 11 мкм); в печени, эндокринных железах и кроветворных органах – 20 -30 мкм и более. Такие капилляры называются синусоидами.
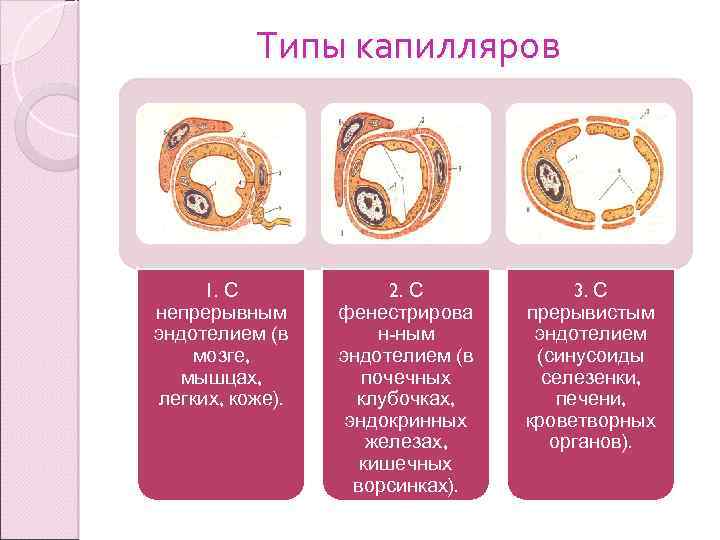 Типы капилляров 1. С непрерывным эндотелием (в мозге, мышцах, легких, коже). 2. С фенестрирова н-ным эндотелием (в почечных клубочках, эндокринных железах, кишечных ворсинках). 3. С прерывистым эндотелием (синусоиды селезенки, печени, кроветворных органов).
Типы капилляров 1. С непрерывным эндотелием (в мозге, мышцах, легких, коже). 2. С фенестрирова н-ным эндотелием (в почечных клубочках, эндокринных железах, кишечных ворсинках). 3. С прерывистым эндотелием (синусоиды селезенки, печени, кроветворных органов).
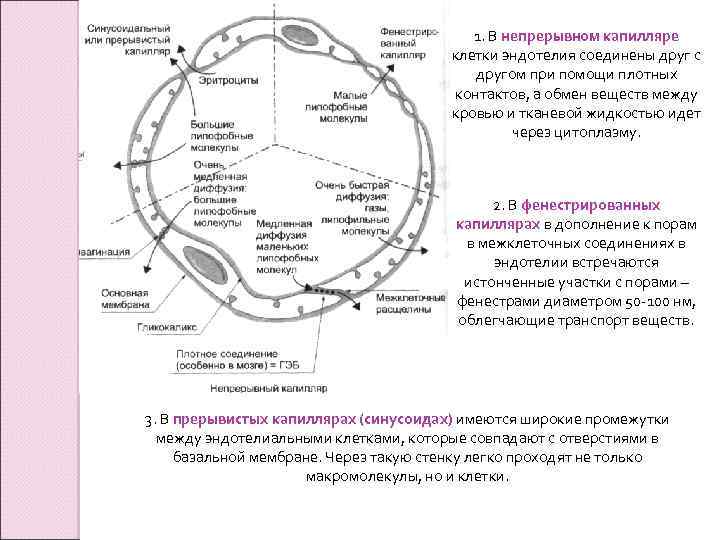 1. В непрерывном капилляре клетки эндотелия соединены друг с другом при помощи плотных контактов, а обмен веществ между кровью и тканевой жидкостью идет через цитоплазму. 2. В фенестрированных капиллярах в дополнение к порам в межклеточных соединениях в эндотелии встречаются истонченные участки с порами – фенестрами диаметром 50 -100 нм, облегчающие транспорт веществ. 3. В прерывистых капиллярах (синусоидах) имеются широкие промежутки между эндотелиальными клетками, которые совпадают с отверстиями в базальной мембране. Через такую стенку легко проходят не только макромолекулы, но и клетки.
1. В непрерывном капилляре клетки эндотелия соединены друг с другом при помощи плотных контактов, а обмен веществ между кровью и тканевой жидкостью идет через цитоплазму. 2. В фенестрированных капиллярах в дополнение к порам в межклеточных соединениях в эндотелии встречаются истонченные участки с порами – фенестрами диаметром 50 -100 нм, облегчающие транспорт веществ. 3. В прерывистых капиллярах (синусоидах) имеются широкие промежутки между эндотелиальными клетками, которые совпадают с отверстиями в базальной мембране. Через такую стенку легко проходят не только макромолекулы, но и клетки.
 Венулы Венозные концы капилляров собираются в посткапиллярные венулы диаметром 8 -30 мкм, эти венулы впадают в собирательные венулы диаметром 30 -50 мкм, и , наконец, наиболее толстые мышечные венулы имеют диаметр 50 -100 мкм и 1 -2 слоя гладкомышечных клеток в средней оболочке.
Венулы Венозные концы капилляров собираются в посткапиллярные венулы диаметром 8 -30 мкм, эти венулы впадают в собирательные венулы диаметром 30 -50 мкм, и , наконец, наиболее толстые мышечные венулы имеют диаметр 50 -100 мкм и 1 -2 слоя гладкомышечных клеток в средней оболочке.
 4. Вены Венозная система отличается от артериальной двумя важными аспектами: 1. Общая вместимость венозной системы значительно больше артериальной. 2. Вены более тонкостенные и способны к большему растяжению и приему большего количества крови при подъеме внутреннего давления. Строение вен принципиально сходно с артериями. Стенка вен также состоит из 3 -х оболочек: intima • Эндотелий • Небольшой слой субэндотелиальной соединительной ткани • Небольшая внутренняя эластическая мембрана media • Развита слабо • Небольшое количество мышечных и эластических элементов adventitia • Самая толстая • Соединительная ткань с большим количеством коллагеновых волокон
4. Вены Венозная система отличается от артериальной двумя важными аспектами: 1. Общая вместимость венозной системы значительно больше артериальной. 2. Вены более тонкостенные и способны к большему растяжению и приему большего количества крови при подъеме внутреннего давления. Строение вен принципиально сходно с артериями. Стенка вен также состоит из 3 -х оболочек: intima • Эндотелий • Небольшой слой субэндотелиальной соединительной ткани • Небольшая внутренняя эластическая мембрана media • Развита слабо • Небольшое количество мышечных и эластических элементов adventitia • Самая толстая • Соединительная ткань с большим количеством коллагеновых волокон
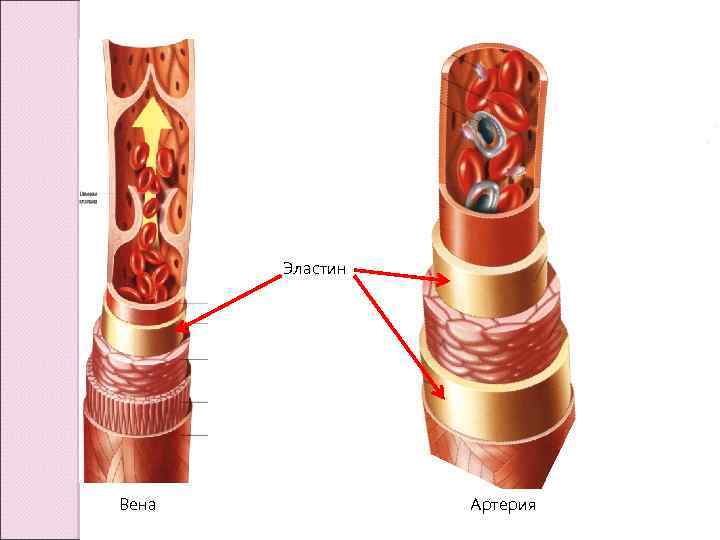 Эластин Вена Артерия
Эластин Вена Артерия
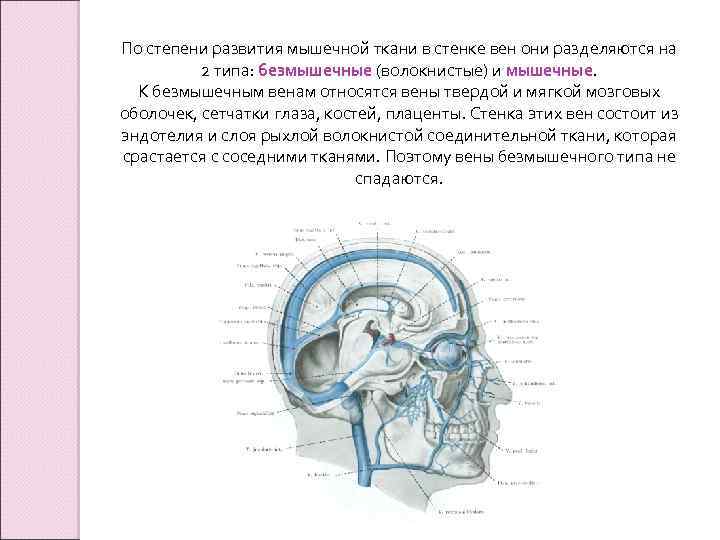 По степени развития мышечной ткани в стенке вен они разделяются на 2 типа: безмышечные (волокнистые) и мышечные. К безмышечным венам относятся вены твердой и мягкой мозговых оболочек, сетчатки глаза, костей, плаценты. Стенка этих вен состоит из эндотелия и слоя рыхлой волокнистой соединительной ткани, которая срастается с соседними тканями. Поэтому вены безмышечного типа не спадаются.
По степени развития мышечной ткани в стенке вен они разделяются на 2 типа: безмышечные (волокнистые) и мышечные. К безмышечным венам относятся вены твердой и мягкой мозговых оболочек, сетчатки глаза, костей, плаценты. Стенка этих вен состоит из эндотелия и слоя рыхлой волокнистой соединительной ткани, которая срастается с соседними тканями. Поэтому вены безмышечного типа не спадаются.
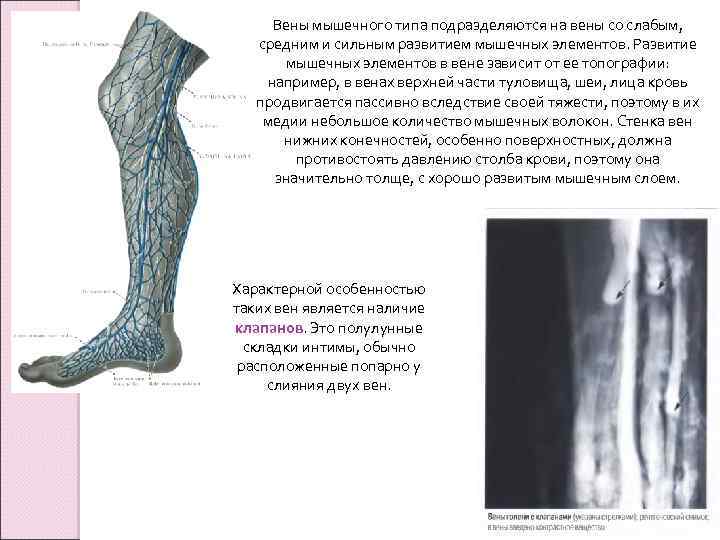 Вены мышечного типа подразделяются на вены со слабым, средним и сильным развитием мышечных элементов. Развитие мышечных элементов в вене зависит от ее топографии: например, в венах верхней части туловища, шеи, лица кровь продвигается пассивно вследствие своей тяжести, поэтому в их медии небольшое количество мышечных волокон. Стенка вен нижних конечностей, особенно поверхностных, должна противостоять давлению столба крови, поэтому она значительно толще, с хорошо развитым мышечным слоем. Характерной особенностью таких вен является наличие клапанов. Это полулунные складки интимы, обычно расположенные попарно у слияния двух вен.
Вены мышечного типа подразделяются на вены со слабым, средним и сильным развитием мышечных элементов. Развитие мышечных элементов в вене зависит от ее топографии: например, в венах верхней части туловища, шеи, лица кровь продвигается пассивно вследствие своей тяжести, поэтому в их медии небольшое количество мышечных волокон. Стенка вен нижних конечностей, особенно поверхностных, должна противостоять давлению столба крови, поэтому она значительно толще, с хорошо развитым мышечным слоем. Характерной особенностью таких вен является наличие клапанов. Это полулунные складки интимы, обычно расположенные попарно у слияния двух вен.
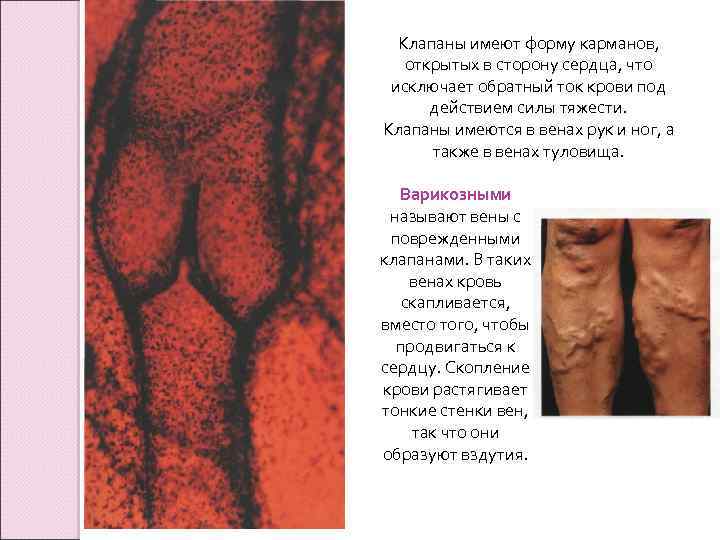 Клапаны имеют форму карманов, открытых в сторону сердца, что исключает обратный ток крови под действием силы тяжести. Клапаны имеются в венах рук и ног, а также в венах туловища. Варикозными называют вены с поврежденными клапанами. В таких венах кровь скапливается, вместо того, чтобы продвигаться к сердцу. Скопление крови растягивает тонкие стенки вен, так что они образуют вздутия.
Клапаны имеют форму карманов, открытых в сторону сердца, что исключает обратный ток крови под действием силы тяжести. Клапаны имеются в венах рук и ног, а также в венах туловища. Варикозными называют вены с поврежденными клапанами. В таких венах кровь скапливается, вместо того, чтобы продвигаться к сердцу. Скопление крови растягивает тонкие стенки вен, так что они образуют вздутия.
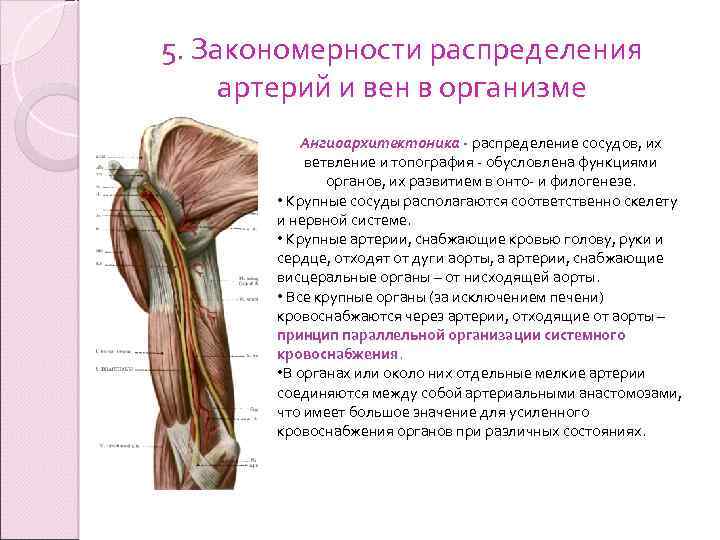 5. Закономерности распределения артерий и вен в организме Ангиоархитектоника - распределение сосудов, их ветвление и топография - обусловлена функциями органов, их развитием в онто- и филогенезе. • Крупные сосуды располагаются соответственно скелету и нервной системе. • Крупные артерии, снабжающие кровью голову, руки и сердце, отходят от дуги аорты, а артерии, снабжающие висцеральные органы – от нисходящей аорты. • Все крупные органы (за исключением печени) кровоснабжаются через артерии, отходящие от аорты – принцип параллельной организации системного кровоснабжения. • В органах или около них отдельные мелкие артерии соединяются между собой артериальными анастомозами, что имеет большое значение для усиленного кровоснабжения органов при различных состояниях.
5. Закономерности распределения артерий и вен в организме Ангиоархитектоника - распределение сосудов, их ветвление и топография - обусловлена функциями органов, их развитием в онто- и филогенезе. • Крупные сосуды располагаются соответственно скелету и нервной системе. • Крупные артерии, снабжающие кровью голову, руки и сердце, отходят от дуги аорты, а артерии, снабжающие висцеральные органы – от нисходящей аорты. • Все крупные органы (за исключением печени) кровоснабжаются через артерии, отходящие от аорты – принцип параллельной организации системного кровоснабжения. • В органах или около них отдельные мелкие артерии соединяются между собой артериальными анастомозами, что имеет большое значение для усиленного кровоснабжения органов при различных состояниях.
 • Главные артерии всегда следуют к органу кратчайшим путем. Если орган в онтогенезе перемещается, сосуд следует за ним. • Крупные сосуды всегда лежат на сгибательной поверхности туловища и конечностей. • Вены большого круга кровообращения делятся на поверхностные и глубокие, связанные друг с другом с помощью анастомозов. • Глубокие вены располагаются в основном по ходу артерий и имеют одинаковые с ними названия. Артерии малого и среднего калибра обычно сопровождаются двумя венами-спутницами. • Вены полостных органов и все крупные вены одиночные. • В венозной системе, в отличие от артериальной, больше индивидуальных различий.
• Главные артерии всегда следуют к органу кратчайшим путем. Если орган в онтогенезе перемещается, сосуд следует за ним. • Крупные сосуды всегда лежат на сгибательной поверхности туловища и конечностей. • Вены большого круга кровообращения делятся на поверхностные и глубокие, связанные друг с другом с помощью анастомозов. • Глубокие вены располагаются в основном по ходу артерий и имеют одинаковые с ними названия. Артерии малого и среднего калибра обычно сопровождаются двумя венами-спутницами. • Вены полостных органов и все крупные вены одиночные. • В венозной системе, в отличие от артериальной, больше индивидуальных различий.
 Сосуды кровеносной системы человека 1. 2. 3. 4. Артериальная система. Венозная система. Кровообращение плода. Возрастные изменения в строении кровеносной системы. Факторы риска сердечно-сосудистых заболеваний.
Сосуды кровеносной системы человека 1. 2. 3. 4. Артериальная система. Венозная система. Кровообращение плода. Возрастные изменения в строении кровеносной системы. Факторы риска сердечно-сосудистых заболеваний.
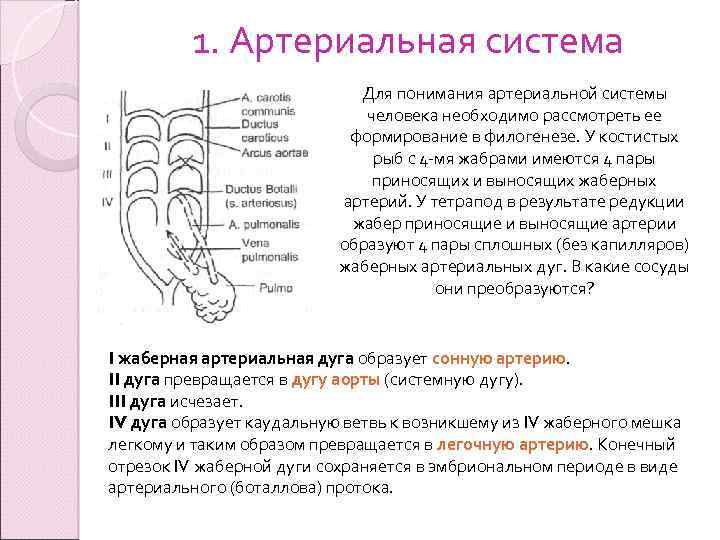 1. Артериальная система Для понимания артериальной системы человека необходимо рассмотреть ее формирование в филогенезе. У костистых рыб с 4 -мя жабрами имеются 4 пары приносящих и выносящих жаберных артерий. У тетрапод в результате редукции жабер приносящие и выносящие артерии образуют 4 пары сплошных (без капилляров) жаберных артериальных дуг. В какие сосуды они преобразуются? I жаберная артериальная дуга образует сонную артерию. II дуга превращается в дугу аорты (системную дугу). III дуга исчезает. IV дуга образует каудальную ветвь к возникшему из IV жаберного мешка легкому и таким образом превращается в легочную артерию. Конечный отрезок IV жаберной дуги сохраняется в эмбриональном периоде в виде артериального (боталлова) протока.
1. Артериальная система Для понимания артериальной системы человека необходимо рассмотреть ее формирование в филогенезе. У костистых рыб с 4 -мя жабрами имеются 4 пары приносящих и выносящих жаберных артерий. У тетрапод в результате редукции жабер приносящие и выносящие артерии образуют 4 пары сплошных (без капилляров) жаберных артериальных дуг. В какие сосуды они преобразуются? I жаберная артериальная дуга образует сонную артерию. II дуга превращается в дугу аорты (системную дугу). III дуга исчезает. IV дуга образует каудальную ветвь к возникшему из IV жаберного мешка легкому и таким образом превращается в легочную артерию. Конечный отрезок IV жаберной дуги сохраняется в эмбриональном периоде в виде артериального (боталлова) протока.
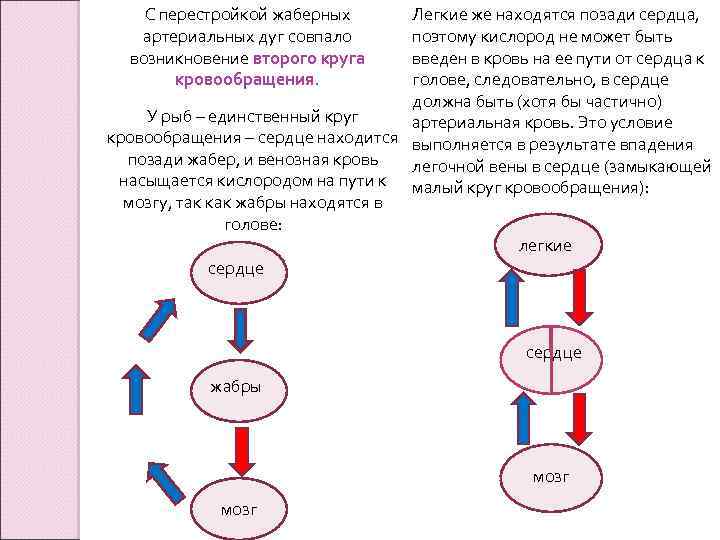 С перестройкой жаберных артериальных дуг совпало возникновение второго круга кровообращения. Легкие же находятся позади сердца, поэтому кислород не может быть введен в кровь на ее пути от сердца к голове, следовательно, в сердце должна быть (хотя бы частично) У рыб – единственный круг артериальная кровь. Это условие кровообращения – сердце находится выполняется в результате впадения позади жабер, и венозная кровь легочной вены в сердце (замыкающей насыщается кислородом на пути к малый круг кровообращения): мозгу, так как жабры находятся в голове: легкие сердце жабры мозг
С перестройкой жаберных артериальных дуг совпало возникновение второго круга кровообращения. Легкие же находятся позади сердца, поэтому кислород не может быть введен в кровь на ее пути от сердца к голове, следовательно, в сердце должна быть (хотя бы частично) У рыб – единственный круг артериальная кровь. Это условие кровообращения – сердце находится выполняется в результате впадения позади жабер, и венозная кровь легочной вены в сердце (замыкающей насыщается кислородом на пути к малый круг кровообращения): мозгу, так как жабры находятся в голове: легкие сердце жабры мозг
 Кровоснабжение головы осуществляется ветвями дуги аорты: от выпуклой стороны дуги аорты отходят последовательно справа налево 3 артерии: Плечеголовной ствол Левая общая сонная Левая подключичная
Кровоснабжение головы осуществляется ветвями дуги аорты: от выпуклой стороны дуги аорты отходят последовательно справа налево 3 артерии: Плечеголовной ствол Левая общая сонная Левая подключичная
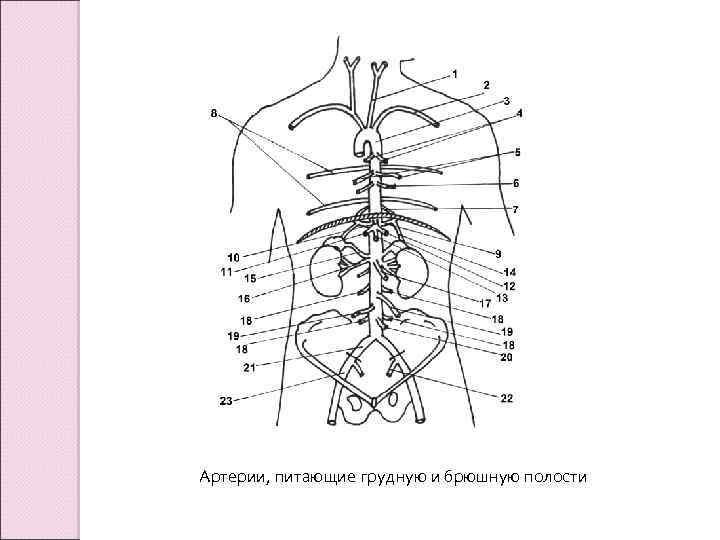 Артерии, питающие грудную и брюшную полости
Артерии, питающие грудную и брюшную полости
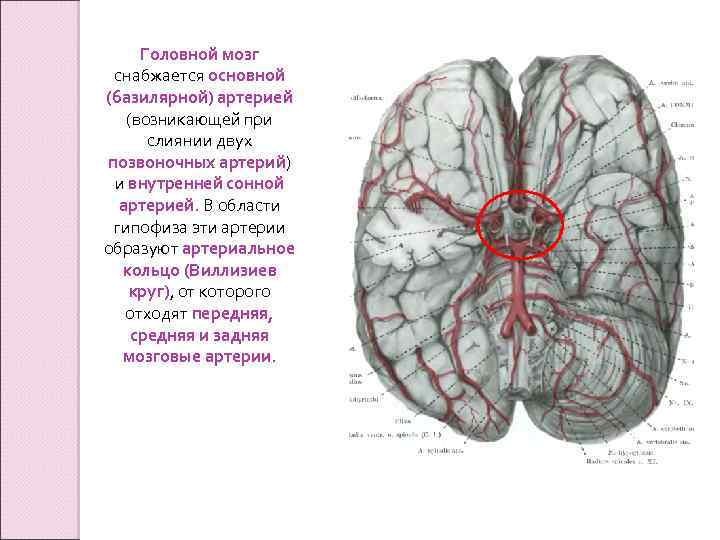 Головной мозг снабжается основной (базилярной) артерией (возникающей при слиянии двух позвоночных артерий) и внутренней сонной артерией. В области гипофиза эти артерии образуют артериальное кольцо (Виллизиев круг), от которого отходят передняя, средняя и задняя мозговые артерии.
Головной мозг снабжается основной (базилярной) артерией (возникающей при слиянии двух позвоночных артерий) и внутренней сонной артерией. В области гипофиза эти артерии образуют артериальное кольцо (Виллизиев круг), от которого отходят передняя, средняя и задняя мозговые артерии.
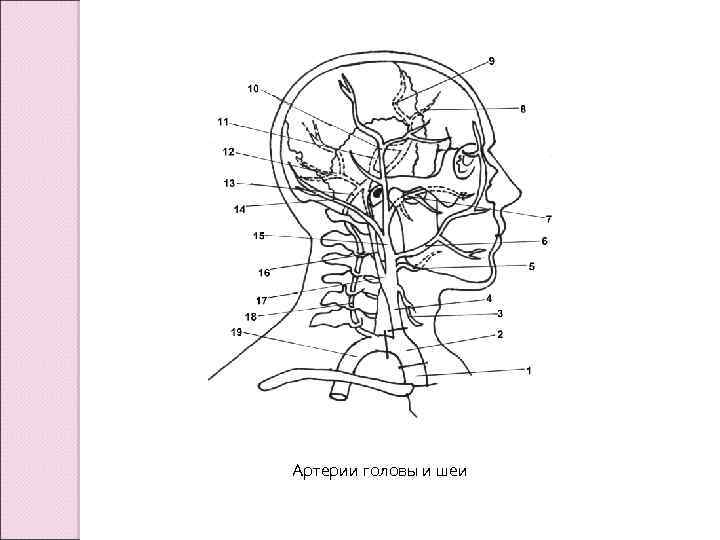 Артерии головы и шеи
Артерии головы и шеи
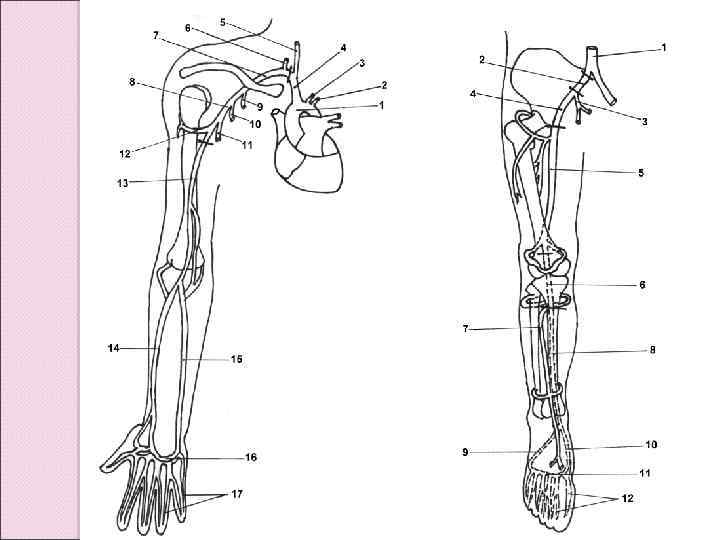
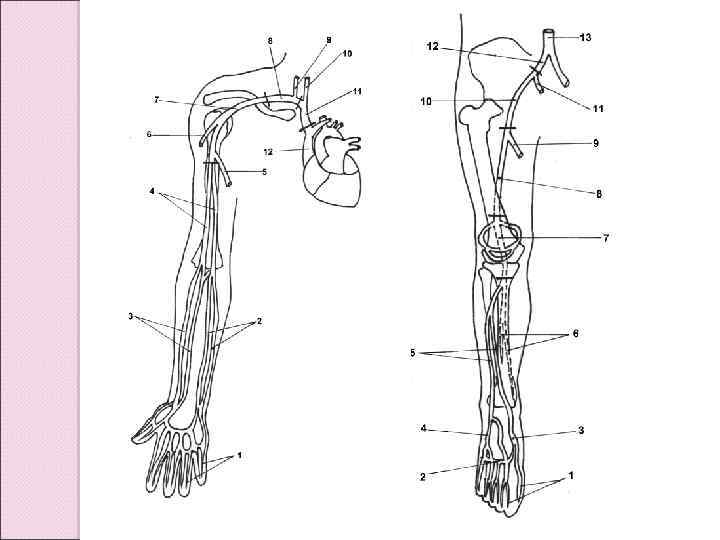
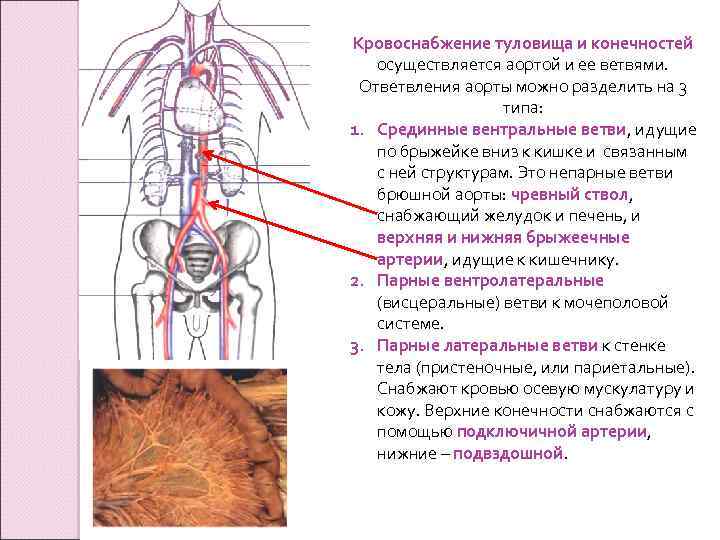 Кровоснабжение туловища и конечностей осуществляется аортой и ее ветвями. Ответвления аорты можно разделить на 3 типа: 1. Срединные вентральные ветви, идущие по брыжейке вниз к кишке и связанным с ней структурам. Это непарные ветви брюшной аорты: чревный ствол, снабжающий желудок и печень, и верхняя и нижняя брыжеечные артерии, идущие к кишечнику. 2. Парные вентролатеральные (висцеральные) ветви к мочеполовой системе. 3. Парные латеральные ветви к стенке тела (пристеночные, или париетальные). Снабжают кровью осевую мускулатуру и кожу. Верхние конечности снабжаются с помощью подключичной артерии, нижние – подвздошной.
Кровоснабжение туловища и конечностей осуществляется аортой и ее ветвями. Ответвления аорты можно разделить на 3 типа: 1. Срединные вентральные ветви, идущие по брыжейке вниз к кишке и связанным с ней структурам. Это непарные ветви брюшной аорты: чревный ствол, снабжающий желудок и печень, и верхняя и нижняя брыжеечные артерии, идущие к кишечнику. 2. Парные вентролатеральные (висцеральные) ветви к мочеполовой системе. 3. Парные латеральные ветви к стенке тела (пристеночные, или париетальные). Снабжают кровью осевую мускулатуру и кожу. Верхние конечности снабжаются с помощью подключичной артерии, нижние – подвздошной.
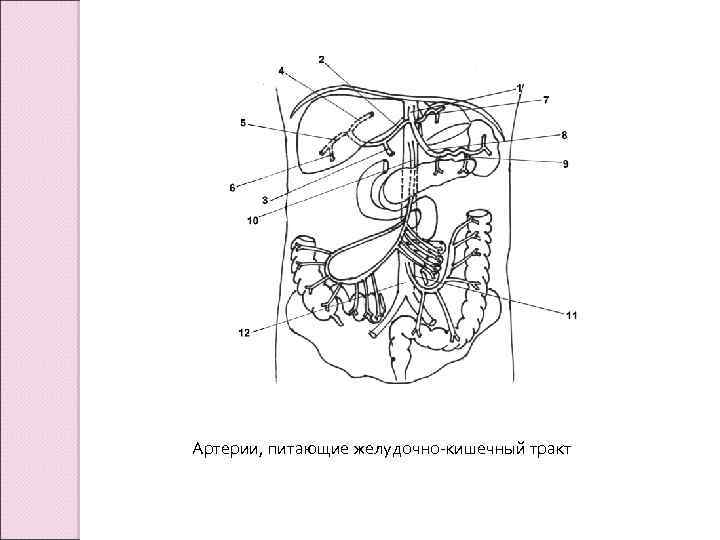 Артерии, питающие желудочно-кишечный тракт
Артерии, питающие желудочно-кишечный тракт
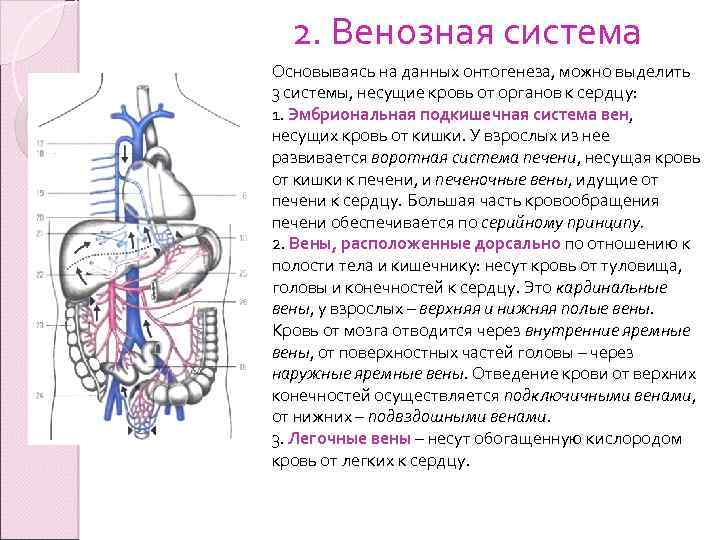 2. Венозная система Основываясь на данных онтогенеза, можно выделить 3 системы, несущие кровь от органов к сердцу: 1. Эмбриональная подкишечная система вен, несущих кровь от кишки. У взрослых из нее развивается воротная система печени, несущая кровь от кишки к печени, и печеночные вены, идущие от печени к сердцу. Большая часть кровообращения печени обеспечивается по серийному принципу. 2. Вены, расположенные дорсально по отношению к полости тела и кишечнику: несут кровь от туловища, головы и конечностей к сердцу. Это кардинальные вены, у взрослых – верхняя и нижняя полые вены. Кровь от мозга отводится через внутренние яремные вены, от поверхностных частей головы – через наружные яремные вены. Отведение крови от верхних конечностей осуществляется подключичными венами, от нижних – подвздошными венами. 3. Легочные вены – несут обогащенную кислородом кровь от легких к сердцу.
2. Венозная система Основываясь на данных онтогенеза, можно выделить 3 системы, несущие кровь от органов к сердцу: 1. Эмбриональная подкишечная система вен, несущих кровь от кишки. У взрослых из нее развивается воротная система печени, несущая кровь от кишки к печени, и печеночные вены, идущие от печени к сердцу. Большая часть кровообращения печени обеспечивается по серийному принципу. 2. Вены, расположенные дорсально по отношению к полости тела и кишечнику: несут кровь от туловища, головы и конечностей к сердцу. Это кардинальные вены, у взрослых – верхняя и нижняя полые вены. Кровь от мозга отводится через внутренние яремные вены, от поверхностных частей головы – через наружные яремные вены. Отведение крови от верхних конечностей осуществляется подключичными венами, от нижних – подвздошными венами. 3. Легочные вены – несут обогащенную кислородом кровь от легких к сердцу.
 Вены головы и шеи
Вены головы и шеи
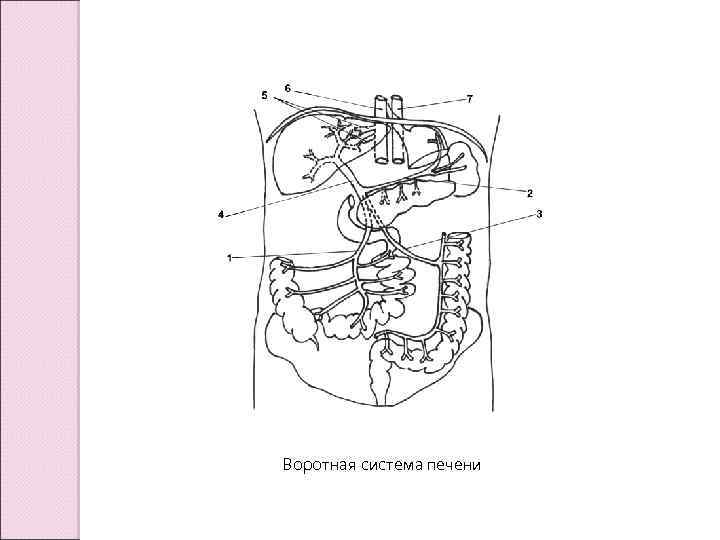 Воротная система печени
Воротная система печени
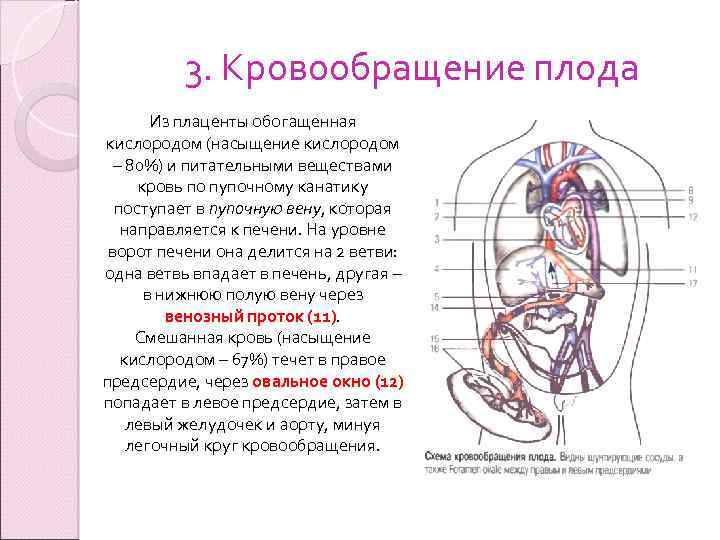 3. Кровообращение плода Из плаценты обогащенная кислородом (насыщение кислородом – 80%) и питательными веществами кровь по пупочному канатику поступает в пупочную вену, которая направляется к печени. На уровне ворот печени она делится на 2 ветви: одна ветвь впадает в печень, другая – в нижнюю полую вену через венозный проток (11). Смешанная кровь (насыщение кислородом – 67%) течет в правое предсердие, через овальное окно (12) попадает в левое предсердие, затем в левый желудочек и аорту, минуя легочный круг кровообращения.
3. Кровообращение плода Из плаценты обогащенная кислородом (насыщение кислородом – 80%) и питательными веществами кровь по пупочному канатику поступает в пупочную вену, которая направляется к печени. На уровне ворот печени она делится на 2 ветви: одна ветвь впадает в печень, другая – в нижнюю полую вену через венозный проток (11). Смешанная кровь (насыщение кислородом – 67%) течет в правое предсердие, через овальное окно (12) попадает в левое предсердие, затем в левый желудочек и аорту, минуя легочный круг кровообращения.
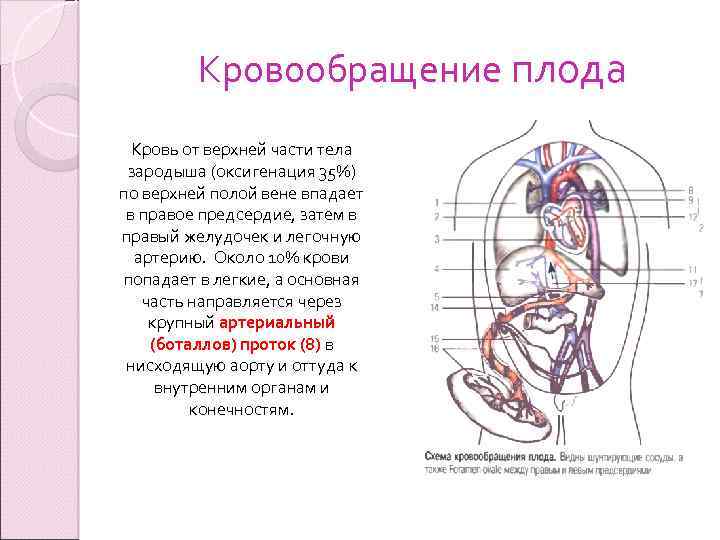 Кровообращение плода Кровь от верхней части тела зародыша (оксигенация 35%) по верхней полой вене впадает в правое предсердие, затем в правый желудочек и легочную артерию. Около 10% крови попадает в легкие, а основная часть направляется через крупный артериальный (боталлов) проток (8) в нисходящую аорту и оттуда к внутренним органам и конечностям.
Кровообращение плода Кровь от верхней части тела зародыша (оксигенация 35%) по верхней полой вене впадает в правое предсердие, затем в правый желудочек и легочную артерию. Около 10% крови попадает в легкие, а основная часть направляется через крупный артериальный (боталлов) проток (8) в нисходящую аорту и оттуда к внутренним органам и конечностям.
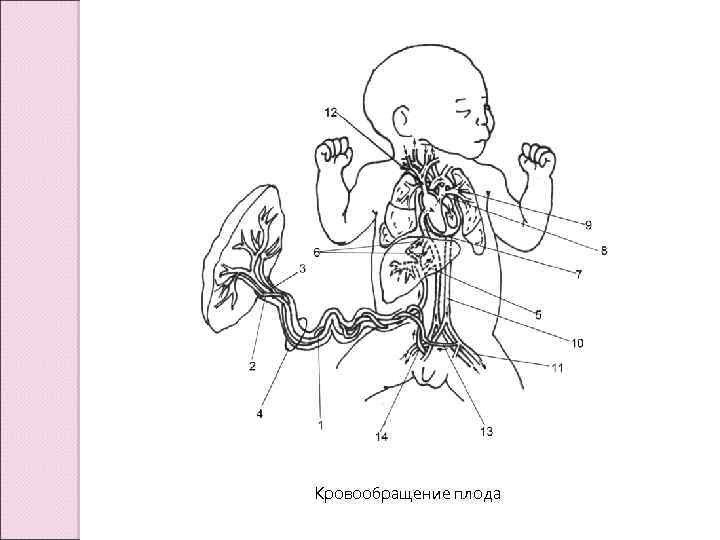 Кровообращение плода
Кровообращение плода
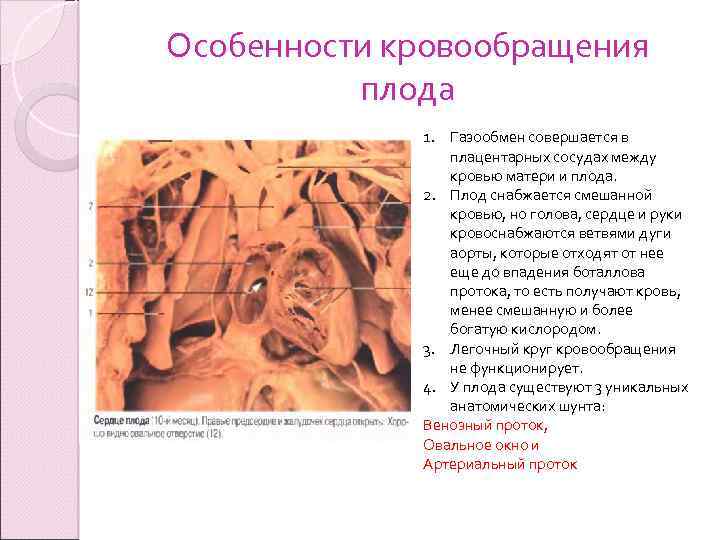 Особенности кровообращения плода 1. Газообмен совершается в плацентарных сосудах между кровью матери и плода. 2. Плод снабжается смешанной кровью, но голова, сердце и руки кровоснабжаются ветвями дуги аорты, которые отходят от нее еще до впадения боталлова протока, то есть получают кровь, менее смешанную и более богатую кислородом. 3. Легочный круг кровообращения не функционирует. 4. У плода существуют 3 уникальных анатомических шунта: Венозный проток, Овальное окно и Артериальный проток
Особенности кровообращения плода 1. Газообмен совершается в плацентарных сосудах между кровью матери и плода. 2. Плод снабжается смешанной кровью, но голова, сердце и руки кровоснабжаются ветвями дуги аорты, которые отходят от нее еще до впадения боталлова протока, то есть получают кровь, менее смешанную и более богатую кислородом. 3. Легочный круг кровообращения не функционирует. 4. У плода существуют 3 уникальных анатомических шунта: Венозный проток, Овальное окно и Артериальный проток
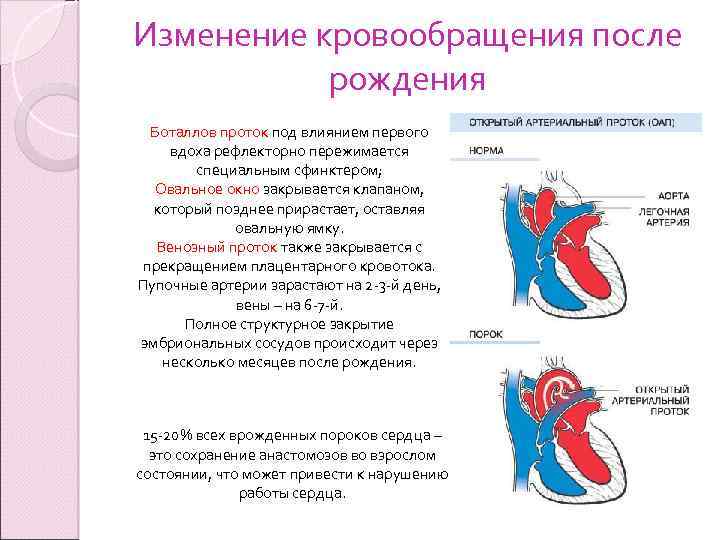 Изменение кровообращения после рождения Боталлов проток под влиянием первого вдоха рефлекторно пережимается специальным сфинктером; Овальное окно закрывается клапаном, который позднее прирастает, оставляя овальную ямку. Венозный проток также закрывается с прекращением плацентарного кровотока. Пупочные артерии зарастают на 2 -3 -й день, вены – на 6 -7 -й. Полное структурное закрытие эмбриональных сосудов происходит через несколько месяцев после рождения. 15 -20% всех врожденных пороков сердца – это сохранение анастомозов во взрослом состоянии, что может привести к нарушению работы сердца.
Изменение кровообращения после рождения Боталлов проток под влиянием первого вдоха рефлекторно пережимается специальным сфинктером; Овальное окно закрывается клапаном, который позднее прирастает, оставляя овальную ямку. Венозный проток также закрывается с прекращением плацентарного кровотока. Пупочные артерии зарастают на 2 -3 -й день, вены – на 6 -7 -й. Полное структурное закрытие эмбриональных сосудов происходит через несколько месяцев после рождения. 15 -20% всех врожденных пороков сердца – это сохранение анастомозов во взрослом состоянии, что может привести к нарушению работы сердца.
 4. Факторы риска сердечнососудистых заболеваний: 1. Фиксированные (неустранимые): • возраст • мужской пол • наследственность 2. Модифицируемые (изменяемые): • курение • повышенное содержание ЛПНП в крови • гипертония • ожирение • низкая физическая активность Курение для сердечно-сосудистой системы так же опасно, как и для легких. Никотин вызывает спазм артерий и артериол, в том числе коронарных; повышает свертываемость крови и повреждает сосудистый эндотелий (что ускоряет развитие атеросклероза).
4. Факторы риска сердечнососудистых заболеваний: 1. Фиксированные (неустранимые): • возраст • мужской пол • наследственность 2. Модифицируемые (изменяемые): • курение • повышенное содержание ЛПНП в крови • гипертония • ожирение • низкая физическая активность Курение для сердечно-сосудистой системы так же опасно, как и для легких. Никотин вызывает спазм артерий и артериол, в том числе коронарных; повышает свертываемость крови и повреждает сосудистый эндотелий (что ускоряет развитие атеросклероза).
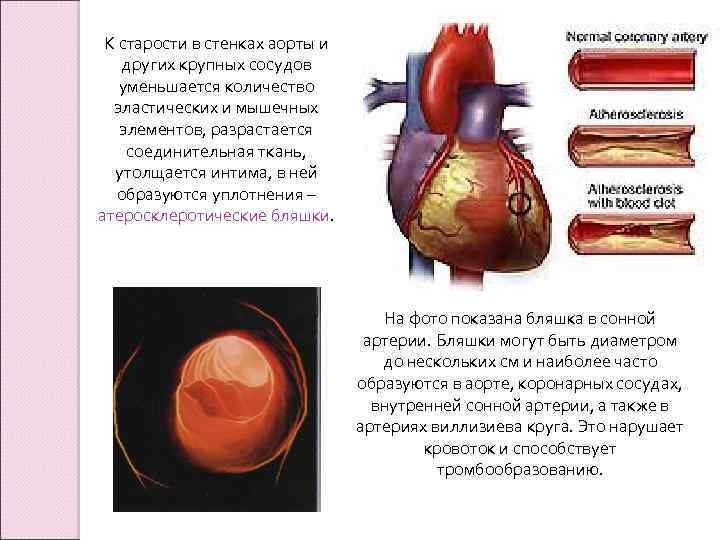 К старости в стенках аорты и других крупных сосудов уменьшается количество эластических и мышечных элементов, разрастается соединительная ткань, утолщается интима, в ней образуются уплотнения – атеросклеротические бляшки. На фото показана бляшка в сонной артерии. Бляшки могут быть диаметром до нескольких см и наиболее часто образуются в аорте, коронарных сосудах, внутренней сонной артерии, а также в артериях виллизиева круга. Это нарушает кровоток и способствует тромбообразованию.
К старости в стенках аорты и других крупных сосудов уменьшается количество эластических и мышечных элементов, разрастается соединительная ткань, утолщается интима, в ней образуются уплотнения – атеросклеротические бляшки. На фото показана бляшка в сонной артерии. Бляшки могут быть диаметром до нескольких см и наиболее часто образуются в аорте, коронарных сосудах, внутренней сонной артерии, а также в артериях виллизиева круга. Это нарушает кровоток и способствует тромбообразованию.
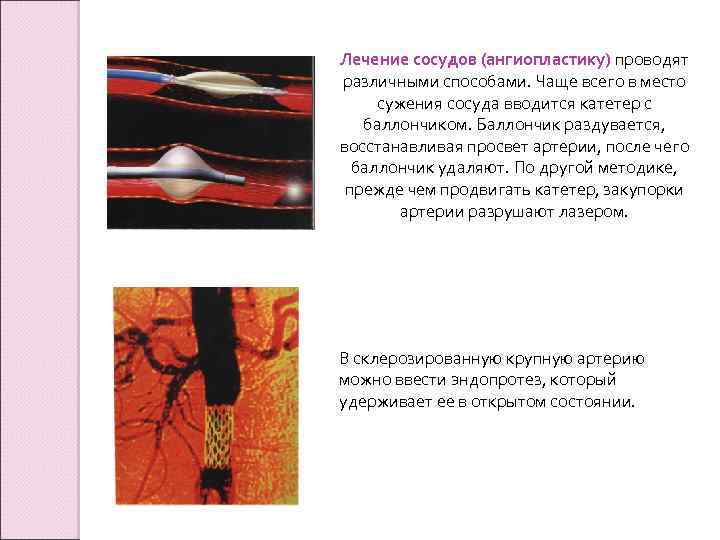 Лечение сосудов (ангиопластику) проводят различными способами. Чаще всего в место сужения сосуда вводится катетер с баллончиком. Баллончик раздувается, восстанавливая просвет артерии, после чего баллончик удаляют. По другой методике, прежде чем продвигать катетер, закупорки артерии разрушают лазером. В склерозированную крупную артерию можно ввести эндопротез, который удерживает ее в открытом состоянии.
Лечение сосудов (ангиопластику) проводят различными способами. Чаще всего в место сужения сосуда вводится катетер с баллончиком. Баллончик раздувается, восстанавливая просвет артерии, после чего баллончик удаляют. По другой методике, прежде чем продвигать катетер, закупорки артерии разрушают лазером. В склерозированную крупную артерию можно ввести эндопротез, который удерживает ее в открытом состоянии.


