2 МПС.ppt
- Количество слайдов: 34
 Модуль : мочеполовая система интегрированная лекция на тему: Морфология женской половой системы. Кафедры: анатомии, гистологии Карагандинского государственного медицинского университета
Модуль : мочеполовая система интегрированная лекция на тему: Морфология женской половой системы. Кафедры: анатомии, гистологии Карагандинского государственного медицинского университета
 К гинекологу обратилась женщина детородного возраста по поводу бесплодия. С диагностической целью взят соскоб со слизистой полости матки. Установлены нарушения оварио-менструального цикла. Для определения характера патологических изменений в половой системе, остановимся на структурнофункциональной характеристике органов женской половой системы.
К гинекологу обратилась женщина детородного возраста по поводу бесплодия. С диагностической целью взят соскоб со слизистой полости матки. Установлены нарушения оварио-менструального цикла. Для определения характера патологических изменений в половой системе, остановимся на структурнофункциональной характеристике органов женской половой системы.
 Целью лекции является: • изучение строения органов женской половой системы на макро-, микрои ультраструктурном уровнях;
Целью лекции является: • изучение строения органов женской половой системы на макро-, микрои ультраструктурном уровнях;
 План лекции 1. Функции женской половой системы 2. Органы женской половой системы 3. Развитие органов женской половой системы 4. Строение яичника 4. 1 Овариальный цикл 4. 2 Возрастные изменения яичника 5. Топография органов женской половой системы 6. Строение яйцеводов 7. Строение матки 8. Строение наружных органов женской половой системы
План лекции 1. Функции женской половой системы 2. Органы женской половой системы 3. Развитие органов женской половой системы 4. Строение яичника 4. 1 Овариальный цикл 4. 2 Возрастные изменения яичника 5. Топография органов женской половой системы 6. Строение яйцеводов 7. Строение матки 8. Строение наружных органов женской половой системы
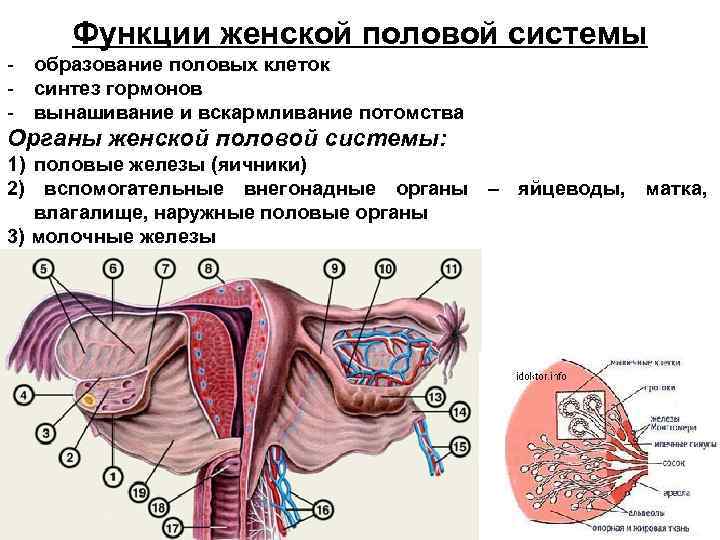 Функции женской половой системы - образование половых клеток - синтез гормонов - вынашивание и вскармливание потомства Органы женской половой системы: 1) половые железы (яичники) 2) вспомогательные внегонадные органы – яйцеводы, матка, влагалище, наружные половые органы 3) молочные железы
Функции женской половой системы - образование половых клеток - синтез гормонов - вынашивание и вскармливание потомства Органы женской половой системы: 1) половые железы (яичники) 2) вспомогательные внегонадные органы – яйцеводы, матка, влагалище, наружные половые органы 3) молочные железы
 Развитие Стадия половой дифференцировки начинается на 78 -й нед. эмбриогенеза. Яичники: эпителий половых тяжей разделяется прорастающей мезенхимой, в результате чего образуется многочисленные скопления эпителиальных клеток, в центре которых находятся гонобласты. На 3 -м мес. эмбриогенеза гонобласты превращаются в овогонии, а с конца 3 -го мес. и до момента рождения из них образуются овоциты I порядка, которые вступают в профазу мейоза I, но остаются в этой фазе длительное время, до полового созревания (овуляции и оплодотворения).
Развитие Стадия половой дифференцировки начинается на 78 -й нед. эмбриогенеза. Яичники: эпителий половых тяжей разделяется прорастающей мезенхимой, в результате чего образуется многочисленные скопления эпителиальных клеток, в центре которых находятся гонобласты. На 3 -м мес. эмбриогенеза гонобласты превращаются в овогонии, а с конца 3 -го мес. и до момента рождения из них образуются овоциты I порядка, которые вступают в профазу мейоза I, но остаются в этой фазе длительное время, до полового созревания (овуляции и оплодотворения).
 В каждом яичнике закладывается по 7 млн. фолликулов. К моменту рождения общее число фолликулов около 2 млн. (многие из них уже подверглись атрезии). В дальнейшем развитие фолликулов задерживается до наступления половой зрелости, но продолжается их активная атрезия. В результате к этому времени число фолликулов резко снижается и достигает 500 -1000. В эмбриональном яичнике обнаруживаются в основном примордиальные фолликулы и лишь небольшое количество первичных.
В каждом яичнике закладывается по 7 млн. фолликулов. К моменту рождения общее число фолликулов около 2 млн. (многие из них уже подверглись атрезии). В дальнейшем развитие фолликулов задерживается до наступления половой зрелости, но продолжается их активная атрезия. В результате к этому времени число фолликулов резко снижается и достигает 500 -1000. В эмбриональном яичнике обнаруживаются в основном примордиальные фолликулы и лишь небольшое количество первичных.
 Яйцеводы, матка и влагалище. Мезонефральные протоки в женском организме подвергаются редукции. Однако до разрушения от них отделяются парные парамезонефральные протоки. Из верхних отделов этих протоков образуются яйцеводы, а нижние сливаются и формируют матку и верхнюю часть влагалища. Нижняя часть влагалища из мочеполового синуса.
Яйцеводы, матка и влагалище. Мезонефральные протоки в женском организме подвергаются редукции. Однако до разрушения от них отделяются парные парамезонефральные протоки. Из верхних отделов этих протоков образуются яйцеводы, а нижние сливаются и формируют матку и верхнюю часть влагалища. Нижняя часть влагалища из мочеполового синуса.
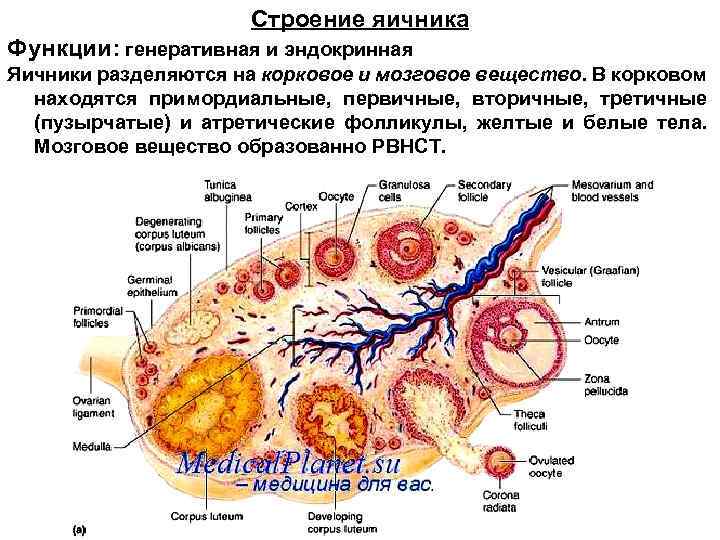 Строение яичника Функции: генеративная и эндокринная Яичники разделяются на корковое и мозговое вещество. В корковом находятся примордиальные, первичные, вторичные, третичные (пузырчатые) и атретические фолликулы, желтые и белые тела. Мозговое вещество образованно РВНСТ.
Строение яичника Функции: генеративная и эндокринная Яичники разделяются на корковое и мозговое вещество. В корковом находятся примордиальные, первичные, вторичные, третичные (пузырчатые) и атретические фолликулы, желтые и белые тела. Мозговое вещество образованно РВНСТ.
 Снаружи яичника находится видоизмененный мезотелий серозной оболочки, обладающий высокой пролиферативной активностью (может быть источником развития опухолей яичника). Белочная оболочка представлена ПВСТ. Строма коркового и мозгового вещества представлена РВСТ. Паренхима яичника представлена совокупностью фолликулов и желтых тел, находящихся на разных стадиях развития.
Снаружи яичника находится видоизмененный мезотелий серозной оболочки, обладающий высокой пролиферативной активностью (может быть источником развития опухолей яичника). Белочная оболочка представлена ПВСТ. Строма коркового и мозгового вещества представлена РВСТ. Паренхима яичника представлена совокупностью фолликулов и желтых тел, находящихся на разных стадиях развития.
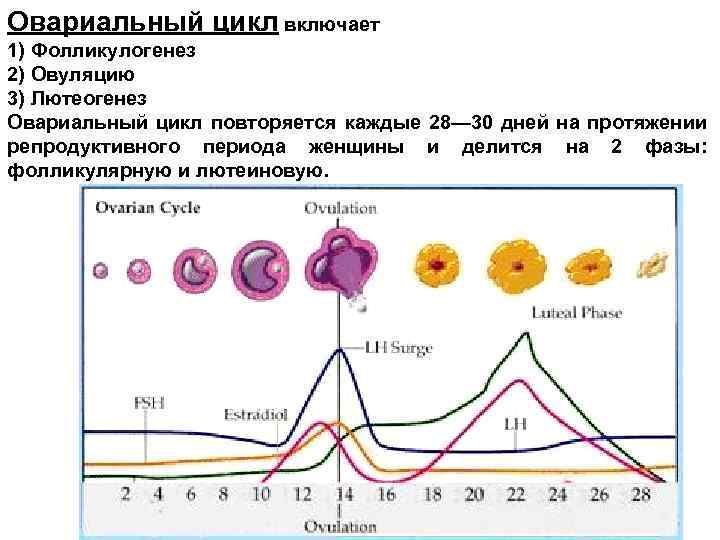 Овариальный цикл включает 1) Фолликулогенез 2) Овуляцию 3) Лютеогенез Овариальный цикл повторяется каждые 28— 30 дней на протяжении репродуктивного периода женщины и делится на 2 фазы: фолликулярную и лютеиновую.
Овариальный цикл включает 1) Фолликулогенез 2) Овуляцию 3) Лютеогенез Овариальный цикл повторяется каждые 28— 30 дней на протяжении репродуктивного периода женщины и делится на 2 фазы: фолликулярную и лютеиновую.
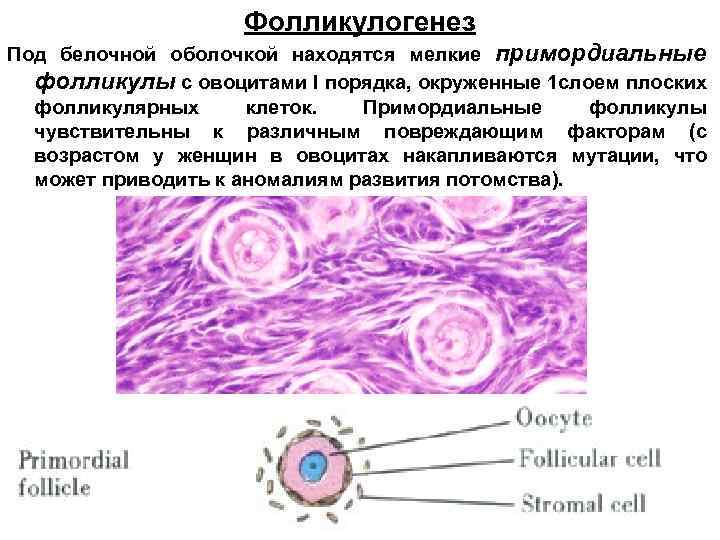 Фолликулогенез Под белочной оболочкой находятся мелкие примордиальные фолликулы с овоцитами I порядка, окруженные 1 слоем плоских фолликулярных клеток. Примордиальные фолликулы чувствительны к различным повреждающим факторам (с возрастом у женщин в овоцитах накапливаются мутации, что может приводить к аномалиям развития потомства).
Фолликулогенез Под белочной оболочкой находятся мелкие примордиальные фолликулы с овоцитами I порядка, окруженные 1 слоем плоских фолликулярных клеток. Примордиальные фолликулы чувствительны к различным повреждающим факторам (с возрастом у женщин в овоцитах накапливаются мутации, что может приводить к аномалиям развития потомства).
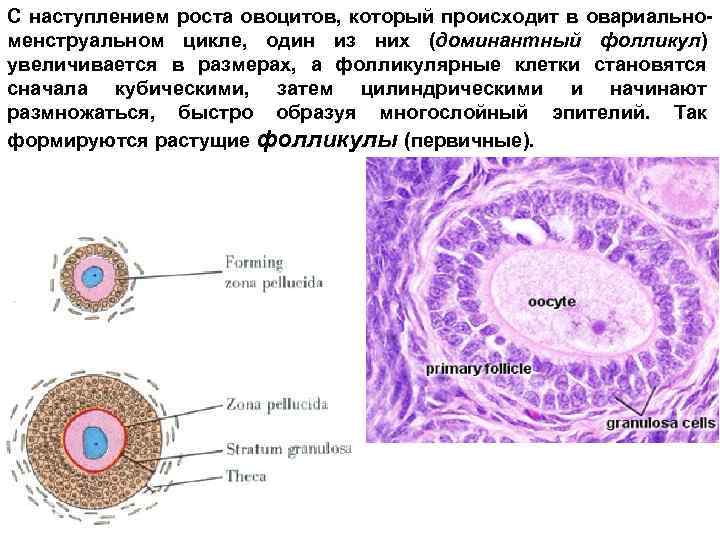 С наступлением роста овоцитов, который происходит в овариальноменструальном цикле, один из них (доминантный фолликул) увеличивается в размерах, а фолликулярные клетки становятся сначала кубическими, затем цилиндрическими и начинают размножаться, быстро образуя многослойный эпителий. Так формируются растущие фолликулы (первичные).
С наступлением роста овоцитов, который происходит в овариальноменструальном цикле, один из них (доминантный фолликул) увеличивается в размерах, а фолликулярные клетки становятся сначала кубическими, затем цилиндрическими и начинают размножаться, быстро образуя многослойный эпителий. Так формируются растущие фолликулы (первичные).
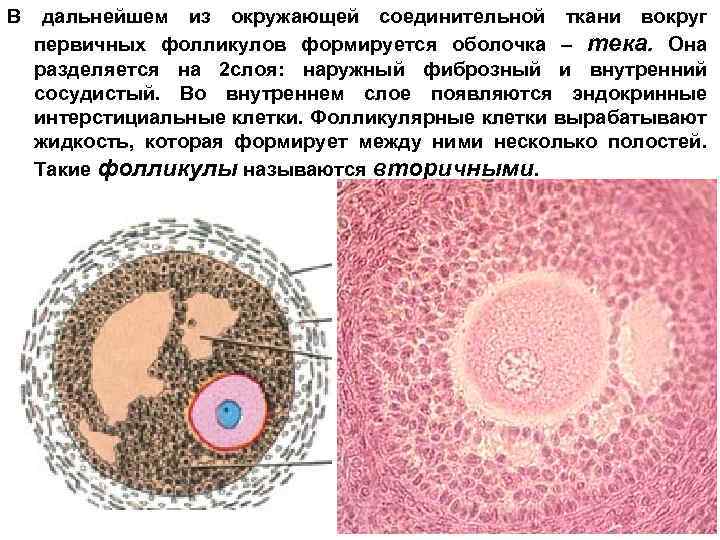 В дальнейшем из окружающей соединительной ткани вокруг первичных фолликулов формируется оболочка – тека. Она разделяется на 2 слоя: наружный фиброзный и внутренний сосудистый. Во внутреннем слое появляются эндокринные интерстициальные клетки. Фолликулярные клетки вырабатывают жидкость, которая формирует между ними несколько полостей. Такие фолликулы называются вторичными.
В дальнейшем из окружающей соединительной ткани вокруг первичных фолликулов формируется оболочка – тека. Она разделяется на 2 слоя: наружный фиброзный и внутренний сосудистый. Во внутреннем слое появляются эндокринные интерстициальные клетки. Фолликулярные клетки вырабатывают жидкость, которая формирует между ними несколько полостей. Такие фолликулы называются вторичными.
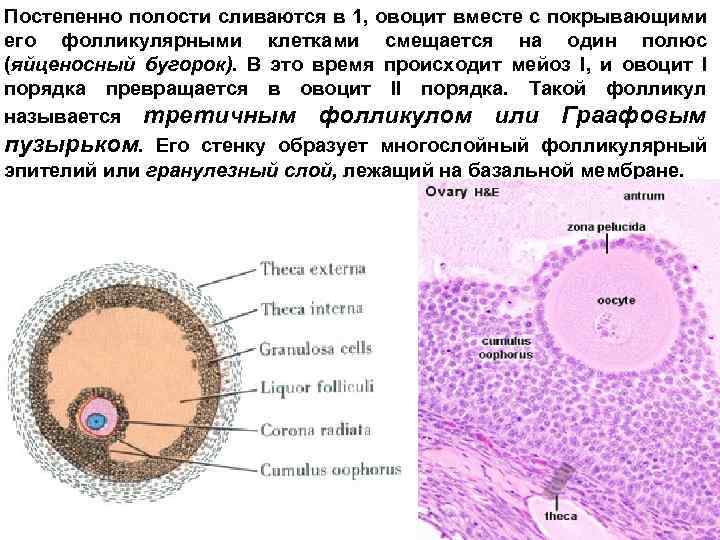 Постепенно полости сливаются в 1, овоцит вместе с покрывающими его фолликулярными клетками смещается на один полюс (яйценосный бугорок). В это время происходит мейоз I, и овоцит I порядка превращается в овоцит II порядка. Такой фолликул называется третичным фолликулом или Граафовым пузырьком. Его стенку образует многослойный фолликулярный эпителий или гранулезный слой, лежащий на базальной мембране.
Постепенно полости сливаются в 1, овоцит вместе с покрывающими его фолликулярными клетками смещается на один полюс (яйценосный бугорок). В это время происходит мейоз I, и овоцит I порядка превращается в овоцит II порядка. Такой фолликул называется третичным фолликулом или Граафовым пузырьком. Его стенку образует многослойный фолликулярный эпителий или гранулезный слой, лежащий на базальной мембране.
 Функции фолликулярных клеток: 1. Трофическая 2. Барьерная (гематоовариальный барьер). Состав гематоовариального барьера: • эндотелий • базальная мембрана непрерывного типа с перицитами, способными к фагоцитозу • РВНСТ с фагоцитирующими макрофагами • базальная мембрана фолликулоцитов • фолликулярные клетки • блестящая зона. 3. Секреторная 4. Эндокринная - синтез эстрогенов и прогестерона (последний образуется фолликулоцитами после трансформации их в лютеоциты), синтез простагландинов, которые регулируют кровоснабжение фолликула
Функции фолликулярных клеток: 1. Трофическая 2. Барьерная (гематоовариальный барьер). Состав гематоовариального барьера: • эндотелий • базальная мембрана непрерывного типа с перицитами, способными к фагоцитозу • РВНСТ с фагоцитирующими макрофагами • базальная мембрана фолликулоцитов • фолликулярные клетки • блестящая зона. 3. Секреторная 4. Эндокринная - синтез эстрогенов и прогестерона (последний образуется фолликулоцитами после трансформации их в лютеоциты), синтез простагландинов, которые регулируют кровоснабжение фолликула
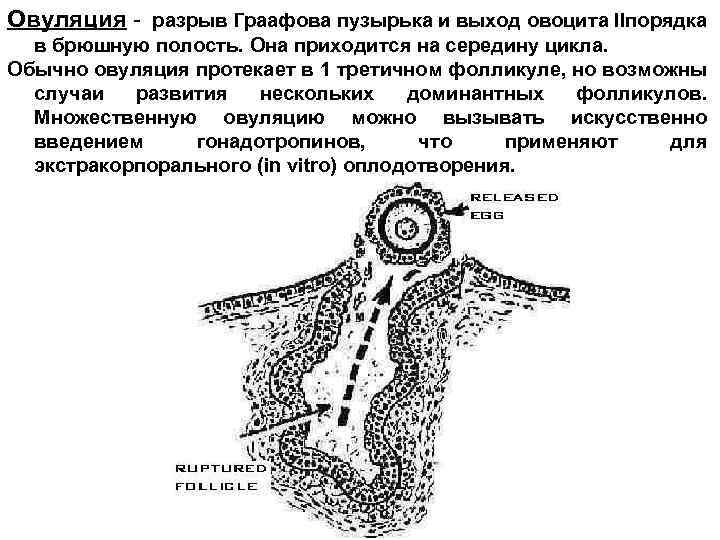 Овуляция - разрыв Граафова пузырька и выход овоцита IIпорядка в брюшную полость. Она приходится на середину цикла. Обычно овуляция протекает в 1 третичном фолликуле, но возможны случаи развития нескольких доминантных фолликулов. Множественную овуляцию можно вызывать искусственно введением гонадотропинов, что применяют для экстракорпорального (in vitro) оплодотворения.
Овуляция - разрыв Граафова пузырька и выход овоцита IIпорядка в брюшную полость. Она приходится на середину цикла. Обычно овуляция протекает в 1 третичном фолликуле, но возможны случаи развития нескольких доминантных фолликулов. Множественную овуляцию можно вызывать искусственно введением гонадотропинов, что применяют для экстракорпорального (in vitro) оплодотворения.
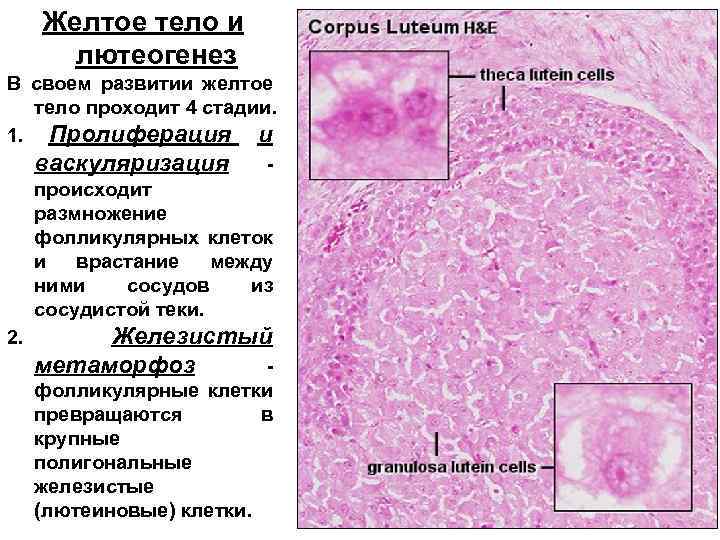 Желтое тело и лютеогенез В своем развитии желтое тело проходит 4 стадии. 1. Пролиферация и васкуляризация происходит размножение фолликулярных клеток и врастание между ними сосудов из сосудистой теки. 2. Железистый метаморфоз фолликулярные клетки превращаются в крупные полигональные железистые (лютеиновые) клетки.
Желтое тело и лютеогенез В своем развитии желтое тело проходит 4 стадии. 1. Пролиферация и васкуляризация происходит размножение фолликулярных клеток и врастание между ними сосудов из сосудистой теки. 2. Железистый метаморфоз фолликулярные клетки превращаются в крупные полигональные железистые (лютеиновые) клетки.
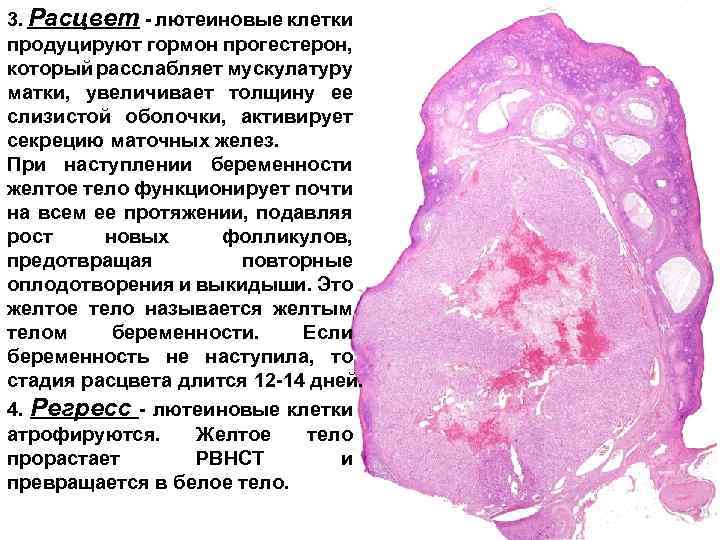 3. Расцвет - лютеиновые клетки продуцируют гормон прогестерон, который расслабляет мускулатуру матки, увеличивает толщину ее слизистой оболочки, активирует секрецию маточных желез. При наступлении беременности желтое тело функционирует почти на всем ее протяжении, подавляя рост новых фолликулов, предотвращая повторные оплодотворения и выкидыши. Это желтое тело называется желтым телом беременности. Если беременность не наступила, то стадия расцвета длится 12 -14 дней. 4. Регресс - лютеиновые клетки атрофируются. Желтое тело прорастает РВНСТ и превращается в белое тело.
3. Расцвет - лютеиновые клетки продуцируют гормон прогестерон, который расслабляет мускулатуру матки, увеличивает толщину ее слизистой оболочки, активирует секрецию маточных желез. При наступлении беременности желтое тело функционирует почти на всем ее протяжении, подавляя рост новых фолликулов, предотвращая повторные оплодотворения и выкидыши. Это желтое тело называется желтым телом беременности. Если беременность не наступила, то стадия расцвета длится 12 -14 дней. 4. Регресс - лютеиновые клетки атрофируются. Желтое тело прорастает РВНСТ и превращается в белое тело.
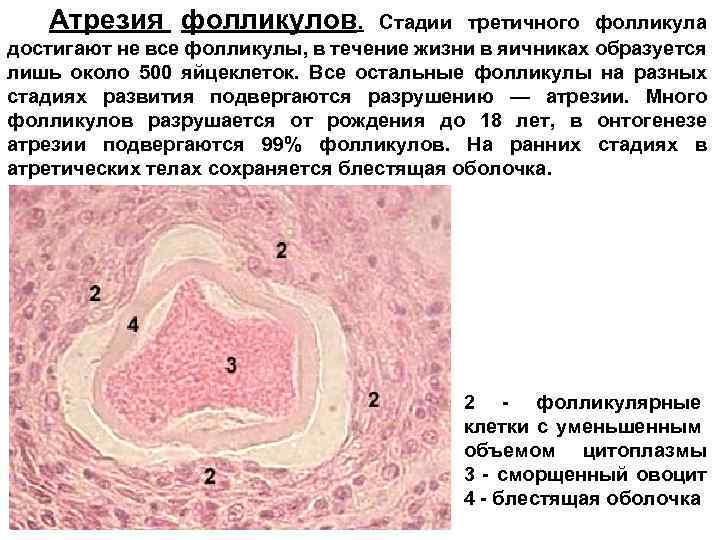 Атрезия фолликулов. Стадии третичного фолликула достигают не все фолликулы, в течение жизни в яичниках образуется лишь около 500 яйцеклеток. Все остальные фолликулы на разных стадиях развития подвергаются разрушению — атрезии. Много фолликулов разрушается от рождения до 18 лет, в онтогенезе атрезии подвергаются 99% фолликулов. На ранних стадиях в атретических телах сохраняется блестящая оболочка. 2 - фолликулярные клетки с уменьшенным объемом цитоплазмы 3 - сморщенный овоцит 4 - блестящая оболочка
Атрезия фолликулов. Стадии третичного фолликула достигают не все фолликулы, в течение жизни в яичниках образуется лишь около 500 яйцеклеток. Все остальные фолликулы на разных стадиях развития подвергаются разрушению — атрезии. Много фолликулов разрушается от рождения до 18 лет, в онтогенезе атрезии подвергаются 99% фолликулов. На ранних стадиях в атретических телах сохраняется блестящая оболочка. 2 - фолликулярные клетки с уменьшенным объемом цитоплазмы 3 - сморщенный овоцит 4 - блестящая оболочка
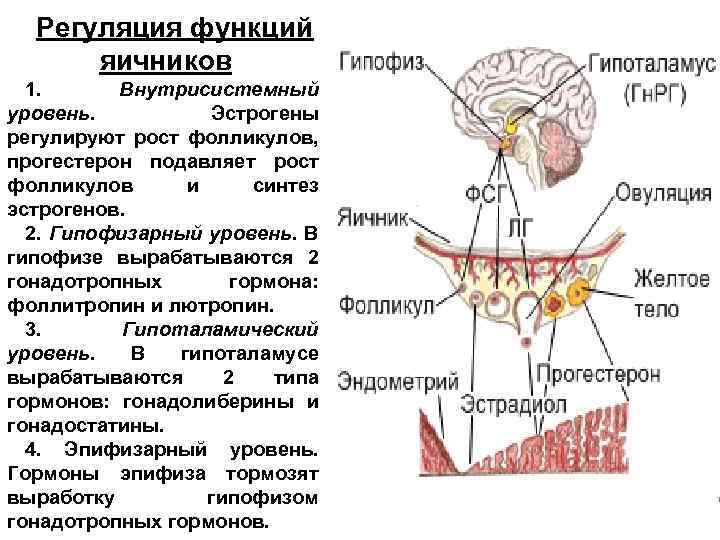 Регуляция функций яичников 1. Внутрисистемный уровень. Эстрогены регулируют рост фолликулов, прогестерон подавляет рост фолликулов и синтез эстрогенов. 2. Гипофизарный уровень. В гипофизе вырабатываются 2 гонадотропных гормона: фоллитропин и лютропин. 3. Гипоталамический уровень. В гипоталамусе вырабатываются 2 типа гормонов: гонадолиберины и гонадостатины. 4. Эпифизарный уровень. Гормоны эпифиза тормозят выработку гипофизом гонадотропных гормонов.
Регуляция функций яичников 1. Внутрисистемный уровень. Эстрогены регулируют рост фолликулов, прогестерон подавляет рост фолликулов и синтез эстрогенов. 2. Гипофизарный уровень. В гипофизе вырабатываются 2 гонадотропных гормона: фоллитропин и лютропин. 3. Гипоталамический уровень. В гипоталамусе вырабатываются 2 типа гормонов: гонадолиберины и гонадостатины. 4. Эпифизарный уровень. Гормоны эпифиза тормозят выработку гипофизом гонадотропных гормонов.
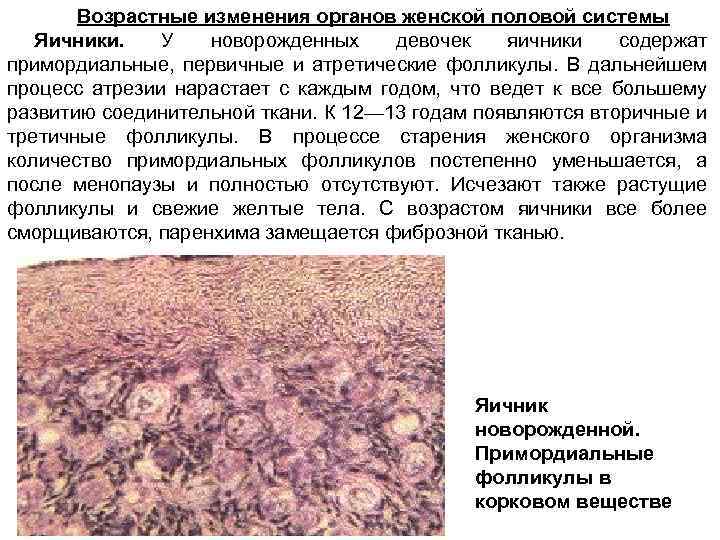 Возрастные изменения органов женской половой системы Яичники. У новорожденных девочек яичники содержат примордиальные, первичные и атретические фолликулы. В дальнейшем процесс атрезии нарастает с каждым годом, что ведет к все большему развитию соединительной ткани. К 12— 13 годам появляются вторичные и третичные фолликулы. В процессе старения женского организма количество примордиальных фолликулов постепенно уменьшается, а после менопаузы и полностью отсутствуют. Исчезают также растущие фолликулы и свежие желтые тела. С возрастом яичники все более сморщиваются, паренхима замещается фиброзной тканью. Яичник новорожденной. Примордиальные фолликулы в корковом веществе
Возрастные изменения органов женской половой системы Яичники. У новорожденных девочек яичники содержат примордиальные, первичные и атретические фолликулы. В дальнейшем процесс атрезии нарастает с каждым годом, что ведет к все большему развитию соединительной ткани. К 12— 13 годам появляются вторичные и третичные фолликулы. В процессе старения женского организма количество примордиальных фолликулов постепенно уменьшается, а после менопаузы и полностью отсутствуют. Исчезают также растущие фолликулы и свежие желтые тела. С возрастом яичники все более сморщиваются, паренхима замещается фиброзной тканью. Яичник новорожденной. Примордиальные фолликулы в корковом веществе
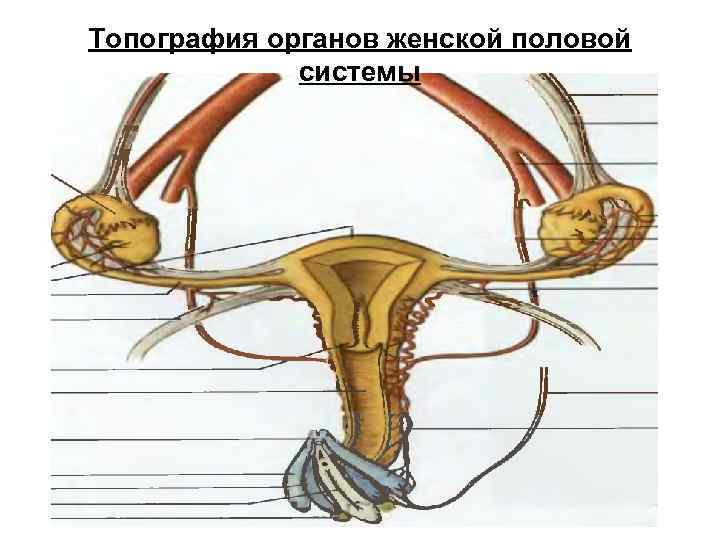 Топография органов женской половой системы
Топография органов женской половой системы
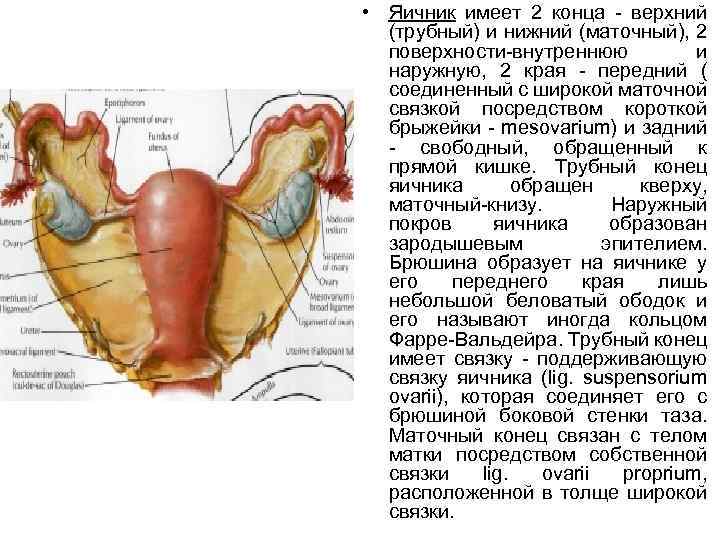 • Яичник имеет 2 конца - верхний (трубный) и нижний (маточный), 2 поверхности-внутреннюю и наружную, 2 края - передний ( соединенный с широкой маточной связкой посредством короткой брыжейки - mesovarium) и задний - свободный, обращенный к прямой кишке. Трубный конец яичника обращен кверху, маточный-книзу. Наружный покров яичника образован зародышевым эпителием. Брюшина образует на яичнике у его переднего края лишь небольшой беловатый ободок и его называют иногда кольцом Фарре-Вальдейра. Трубный конец имеет связку - поддерживающую связку яичника (lig. suspensorium ovarii), которая соединяет его с брюшиной боковой стенки таза. Маточный конец связан с телом матки посредством собственной связки lig. ovarii proprium, расположенной в толще широкой связки.
• Яичник имеет 2 конца - верхний (трубный) и нижний (маточный), 2 поверхности-внутреннюю и наружную, 2 края - передний ( соединенный с широкой маточной связкой посредством короткой брыжейки - mesovarium) и задний - свободный, обращенный к прямой кишке. Трубный конец яичника обращен кверху, маточный-книзу. Наружный покров яичника образован зародышевым эпителием. Брюшина образует на яичнике у его переднего края лишь небольшой беловатый ободок и его называют иногда кольцом Фарре-Вальдейра. Трубный конец имеет связку - поддерживающую связку яичника (lig. suspensorium ovarii), которая соединяет его с брюшиной боковой стенки таза. Маточный конец связан с телом матки посредством собственной связки lig. ovarii proprium, расположенной в толще широкой связки.
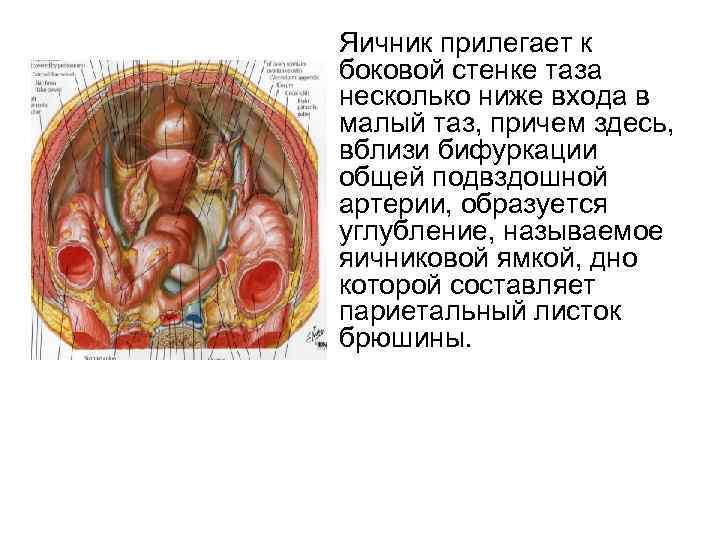 Яичник прилегает к боковой стенке таза несколько ниже входа в малый таз, причем здесь, вблизи бифуркации общей подвздошной артерии, образуется углубление, называемое яичниковой ямкой, дно которой составляет париетальный листок брюшины.
Яичник прилегает к боковой стенке таза несколько ниже входа в малый таз, причем здесь, вблизи бифуркации общей подвздошной артерии, образуется углубление, называемое яичниковой ямкой, дно которой составляет париетальный листок брюшины.
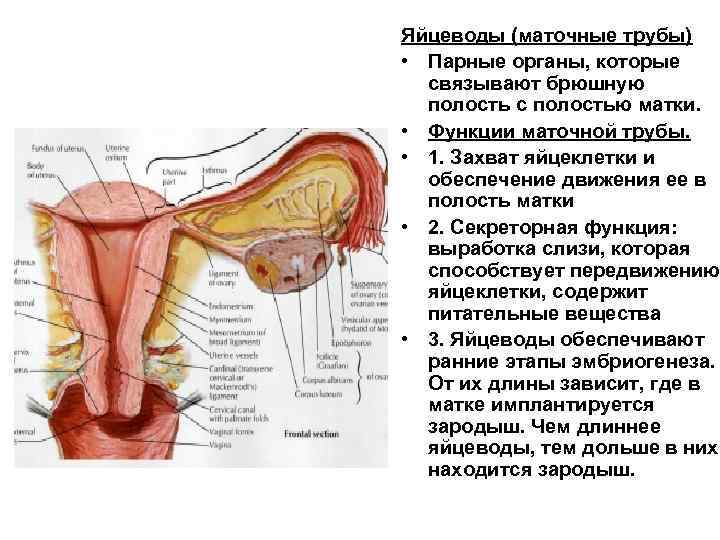 Яйцеводы (маточные трубы) • Парные органы, которые связывают брюшную полость с полостью матки. • Функции маточной трубы. • 1. Захват яйцеклетки и обеспечение движения ее в полость матки • 2. Секреторная функция: выработка слизи, которая способствует передвижению яйцеклетки, содержит питательные вещества • 3. Яйцеводы обеспечивают ранние этапы эмбриогенеза. От их длины зависит, где в матке имплантируется зародыш. Чем длиннее яйцеводы, тем дольше в них находится зародыш.
Яйцеводы (маточные трубы) • Парные органы, которые связывают брюшную полость с полостью матки. • Функции маточной трубы. • 1. Захват яйцеклетки и обеспечение движения ее в полость матки • 2. Секреторная функция: выработка слизи, которая способствует передвижению яйцеклетки, содержит питательные вещества • 3. Яйцеводы обеспечивают ранние этапы эмбриогенеза. От их длины зависит, где в матке имплантируется зародыш. Чем длиннее яйцеводы, тем дольше в них находится зародыш.
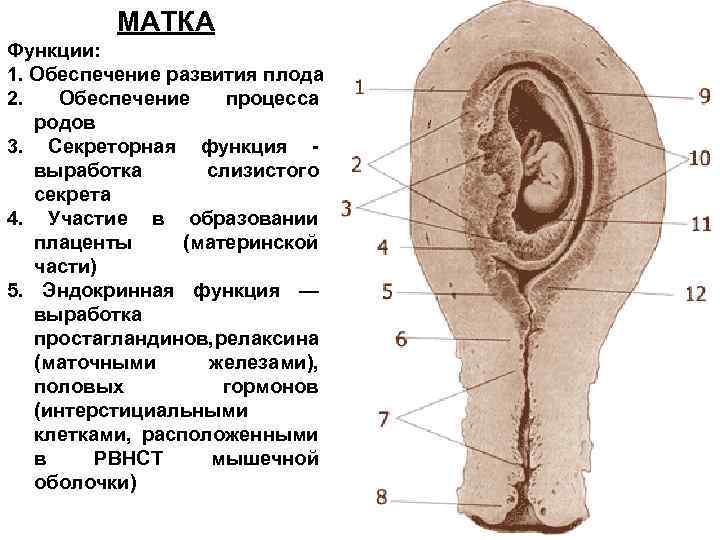 МАТКА Функции: 1. Обеспечение развития плода 2. Обеспечение процесса родов 3. Секреторная функция выработка слизистого секрета 4. Участие в образовании плаценты (материнской части) 5. Эндокринная функция — выработка простагландинов, релаксина (маточными железами), половых гормонов (интерстициальными клетками, расположенными в РВНСТ мышечной оболочки)
МАТКА Функции: 1. Обеспечение развития плода 2. Обеспечение процесса родов 3. Секреторная функция выработка слизистого секрета 4. Участие в образовании плаценты (материнской части) 5. Эндокринная функция — выработка простагландинов, релаксина (маточными железами), половых гормонов (интерстициальными клетками, расположенными в РВНСТ мышечной оболочки)
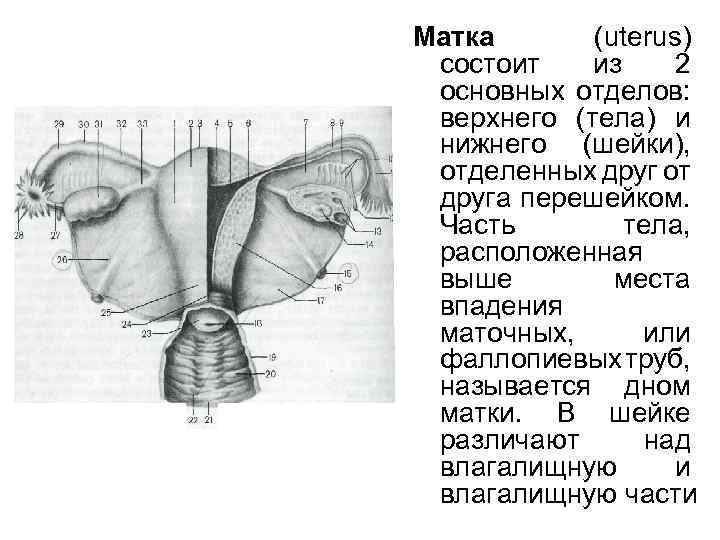 Матка (uterus) состоит из 2 основных отделов: верхнего (тела) и нижнего (шейки), отделенных друг от друга перешейком. Часть тела, расположенная выше места впадения маточных, или фаллопиевых труб, называется дном матки. В шейке различают над влагалищную и влагалищную части
Матка (uterus) состоит из 2 основных отделов: верхнего (тела) и нижнего (шейки), отделенных друг от друга перешейком. Часть тела, расположенная выше места впадения маточных, или фаллопиевых труб, называется дном матки. В шейке различают над влагалищную и влагалищную части
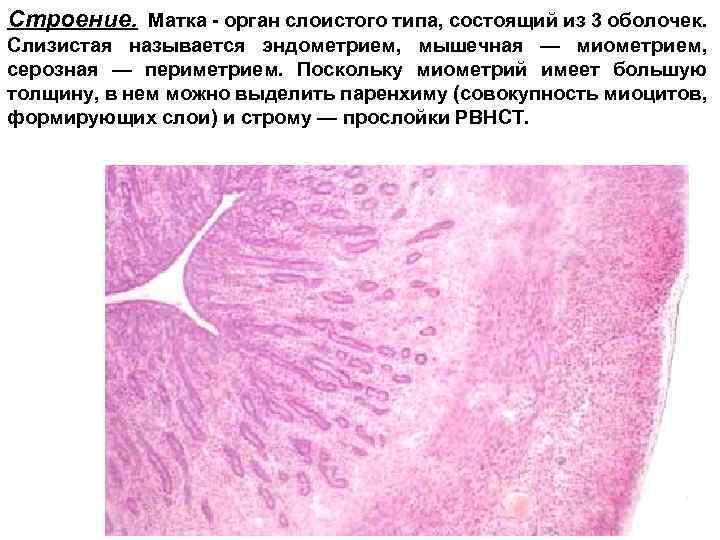 Строение. Матка - орган слоистого типа, состоящий из 3 оболочек. Слизистая называется эндометрием, мышечная — миометрием, серозная — периметрием. Поскольку миометрий имеет большую толщину, в нем можно выделить паренхиму (совокупность миоцитов, формирующих слои) и строму — прослойки РВНСТ.
Строение. Матка - орган слоистого типа, состоящий из 3 оболочек. Слизистая называется эндометрием, мышечная — миометрием, серозная — периметрием. Поскольку миометрий имеет большую толщину, в нем можно выделить паренхиму (совокупность миоцитов, формирующих слои) и строму — прослойки РВНСТ.
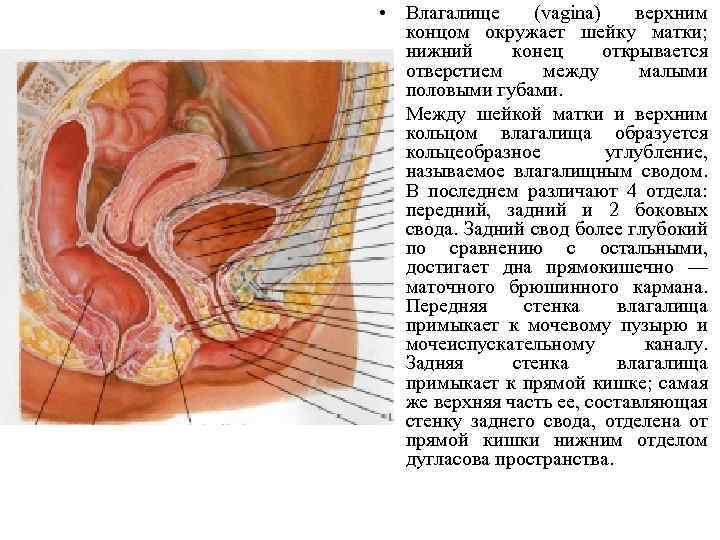 • Влагалище (vagina) верхним концом окружает шейку матки; нижний конец открывается отверстием между малыми половыми губами. • Между шейкой матки и верхним кольцом влагалища образуется кольцеобразное углубление, называемое влагалищным сводом. В последнем различают 4 отдела: передний, задний и 2 боковых свода. Задний свод более глубокий по сравнению с остальными, достигает дна прямокишечно — маточного брюшинного кармана. Передняя стенка влагалища примыкает к мочевому пузырю и мочеиспускательному каналу. Задняя стенка влагалища примыкает к прямой кишке; самая же верхняя часть ее, составляющая стенку заднего свода, отделена от прямой кишки нижним отделом дугласова пространства.
• Влагалище (vagina) верхним концом окружает шейку матки; нижний конец открывается отверстием между малыми половыми губами. • Между шейкой матки и верхним кольцом влагалища образуется кольцеобразное углубление, называемое влагалищным сводом. В последнем различают 4 отдела: передний, задний и 2 боковых свода. Задний свод более глубокий по сравнению с остальными, достигает дна прямокишечно — маточного брюшинного кармана. Передняя стенка влагалища примыкает к мочевому пузырю и мочеиспускательному каналу. Задняя стенка влагалища примыкает к прямой кишке; самая же верхняя часть ее, составляющая стенку заднего свода, отделена от прямой кишки нижним отделом дугласова пространства.
 • Большие половые губы – кожные складки, ограничивающие с боков половую щель. Губы соединяются друг с другом спайками передней и задней. • Малые половые губы – парные продольные кожные складки. Между ними располагается полость – преддверие влагалища. Малые половые губы состоят из соединительной ткани без жировой клетчатки, содержат много эластических волокон, мышечные клетки и венозное сплетение. Между малыми половыми губами располагается преддверие влагалища, куда открывается отверстие влагалища и наружное отверстие мочеиспускательного канала, а также протоки больших и малых преддверий желез, расположенных в основании малых половых губ (большие преддверные железы) и в стенке преддверия влагалища (малые преддверные железы).
• Большие половые губы – кожные складки, ограничивающие с боков половую щель. Губы соединяются друг с другом спайками передней и задней. • Малые половые губы – парные продольные кожные складки. Между ними располагается полость – преддверие влагалища. Малые половые губы состоят из соединительной ткани без жировой клетчатки, содержат много эластических волокон, мышечные клетки и венозное сплетение. Между малыми половыми губами располагается преддверие влагалища, куда открывается отверстие влагалища и наружное отверстие мочеиспускательного канала, а также протоки больших и малых преддверий желез, расположенных в основании малых половых губ (большие преддверные железы) и в стенке преддверия влагалища (малые преддверные железы).
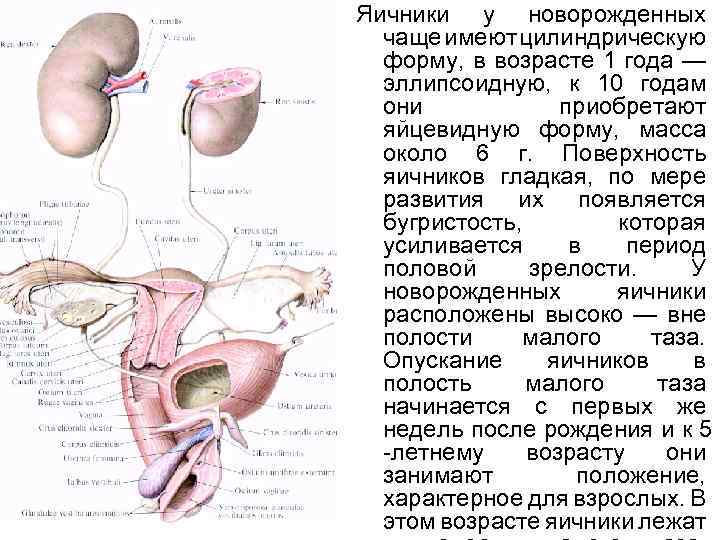 Яичники у новорожденных чаще имеют цилиндрическую форму, в возрасте 1 года — эллипсоидную, к 10 годам они приобретают яйцевидную форму, масса около 6 г. Поверхность яичников гладкая, по мере развития их появляется бугристость, которая усиливается в период половой зрелости. У новорожденных яичники расположены высоко — вне полости малого таза. Опускание яичников в полость малого таза начинается с первых же недель после рождения и к 5 -летнему возрасту они занимают положение, характерное для взрослых. В этом возрасте яичники лежат
Яичники у новорожденных чаще имеют цилиндрическую форму, в возрасте 1 года — эллипсоидную, к 10 годам они приобретают яйцевидную форму, масса около 6 г. Поверхность яичников гладкая, по мере развития их появляется бугристость, которая усиливается в период половой зрелости. У новорожденных яичники расположены высоко — вне полости малого таза. Опускание яичников в полость малого таза начинается с первых же недель после рождения и к 5 -летнему возрасту они занимают положение, характерное для взрослых. В этом возрасте яичники лежат
 • Матка новорожденной имеет длину до 3, 5– 4 см, масса ее 2 г. Вскоре после рождения длина матки достигает 2, 5 см. В раннем детском возрасте матка имеет удлиненную форму и несколько сдавлена спереди назад. К 8– 9 годам тело матки принимает округлую форму; к 12– 14 годам матка приобретает грушевидную форму как у взрослой женщины. • Маточные трубы у новорожденной извитые, их свободные концы расположены дальше от яичников, чем у взрослой женщины. Начиная с пятилетнего возраста, маточные трубы и яичники, располагаются так же, как у взрослой женщины. В пубертатном периоде длина ампулы увеличивается и захватывает около половины протяжения маточных труб, а перешеек укорачивается. В конце пред школьного периода начинает постепенно уменьшаться относительная длина труб и ход маточных труб постепенно выпрямляется. • Влагалище у новорожденной имеет длину до 3 см. Его положение с возрастом зависит от постепенного опускания как его, так и мочевого пузыря: изменяется их топографоанатомическое взаимоотношение. В раннем детском возрасте влагалище с маткой образует тупой угол; его
• Матка новорожденной имеет длину до 3, 5– 4 см, масса ее 2 г. Вскоре после рождения длина матки достигает 2, 5 см. В раннем детском возрасте матка имеет удлиненную форму и несколько сдавлена спереди назад. К 8– 9 годам тело матки принимает округлую форму; к 12– 14 годам матка приобретает грушевидную форму как у взрослой женщины. • Маточные трубы у новорожденной извитые, их свободные концы расположены дальше от яичников, чем у взрослой женщины. Начиная с пятилетнего возраста, маточные трубы и яичники, располагаются так же, как у взрослой женщины. В пубертатном периоде длина ампулы увеличивается и захватывает около половины протяжения маточных труб, а перешеек укорачивается. В конце пред школьного периода начинает постепенно уменьшаться относительная длина труб и ход маточных труб постепенно выпрямляется. • Влагалище у новорожденной имеет длину до 3 см. Его положение с возрастом зависит от постепенного опускания как его, так и мочевого пузыря: изменяется их топографоанатомическое взаимоотношение. В раннем детском возрасте влагалище с маткой образует тупой угол; его
 Благодарим за внимание
Благодарим за внимание


