Множественная миелома (миеломная болезнь).pptx
- Количество слайдов: 54

Множественная миелома (миеломная болезнь)
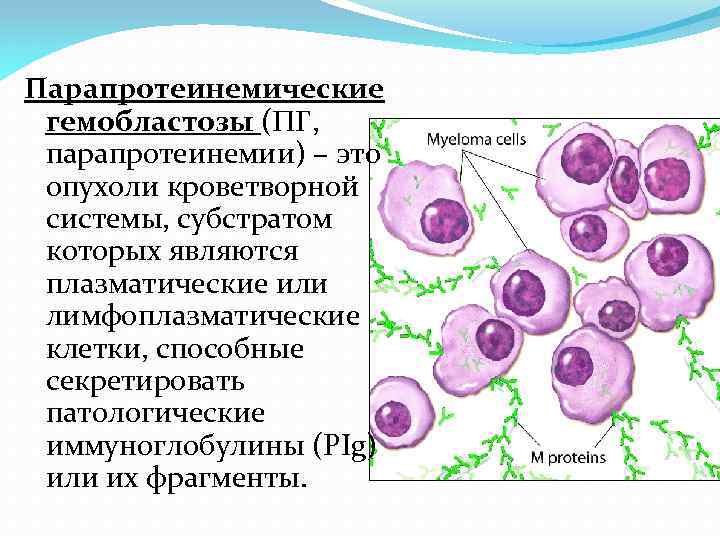
Парапротеинемические гемобластозы (ПГ, парапротеинемии) – это опухоли кроветворной системы, субстратом которых являются плазматические или лимфоплазматические клетки, способные секретировать патологические иммуноглобулины (PIg) или их фрагменты.

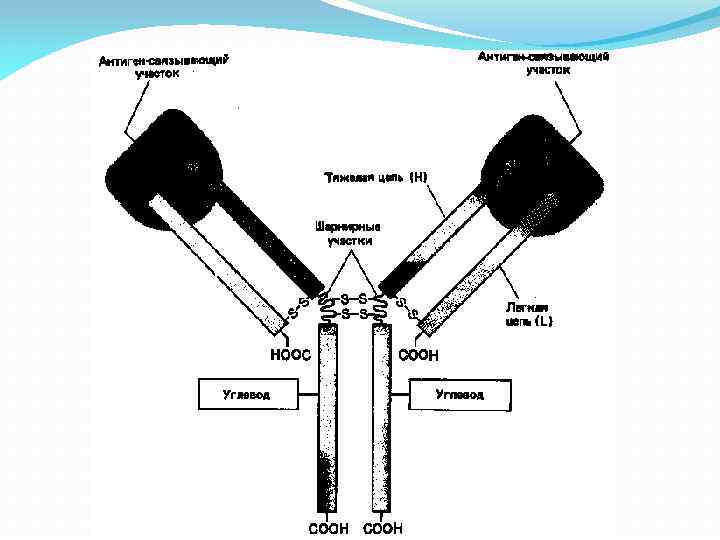
Иммуноглобулины • Гамма-глобулиновая фракция • 5 классов: Ig. M, Ig. G, Ig. A, Ig. E, Ig. D 2 тяжелых цепи 5 классов: γ, α, μ, δ, ε Структура определяет принадлежность к классу (Ig. M, Ig. G, Ig. A, Ig. E, Ig. D) 2 легких цепи 2 типа: κ, λ Определяет тип молекулы (Ig. M-κ, Ig. M-λ, Ig. G-κ, Ig. G-λ, Ig. A-κ, Ig. A-λ, Ig. E-κ, Ig. E-λ, Ig. D -κ, Ig. D-λ)

Классификация парапротеинемических гемобластозов Множественная миелома (ММ) (миеломная болезнь, плазмоцитома) — костномозговая опухоль, представленная плазматическими клетками разной степени зрелости, часто с резким атипизмом (миеломные клетки). Макроглобулинемия Вальденстрема (MB, лимфоплазмоцитарная лимфома) — опухоль костного мозга, состоящая из лимфоцитов или лимфоцитов и плазмоцитов, продуцирующих моноклоновый макроглобулин (lg. M). Болезни тяжелых цепей (БТЦ) — опухолевое заболевание системы крови, при котором продуцируются фрагменты тяжелых цепей иммуноглобулинов. Моноклональные гаммапатии — клональное заболевание системы крови, при котором продуцируются парапротеины без выявленного опухолевого субстрата.

Эпидемиология ММ - Частота: 2 -4 случая на 100000 человек в год - Возраст: старше 60 лет, медиана возраста начала заболевания – 68 лет. На более молодой возраст приходится лишь 3% случаев. Дети ММ не болеют.

Этиология ММ Ионизирующая радиация Генетическая предрасположенность (гиперэкспрессия c-myc H-ras онкогенов) Хроническая антигенная стимуляция Влимфоцитов Длительный контакт с нефтепродуктами, бензолом, асбестом Недостаточная активность Т-лимфоцитовсупрессоров
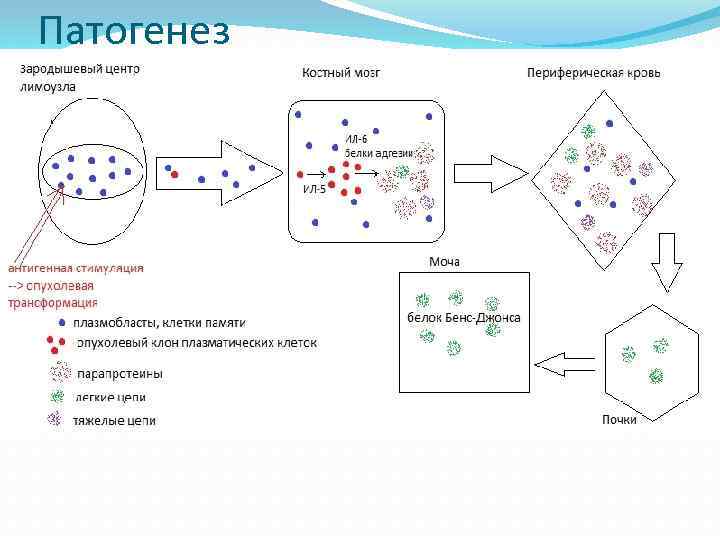
Патогенез

Цитокины Строма: ИЛ-6: фактор роста плазматических клеток, тормозит их апоптоз Белки адгезии: опухолевые плазмоциты остаются в костном мозге Плазматические клетки: ИЛ-1β, фактор некроза опухоли и другие : активирование остеокластов остеодеструкция
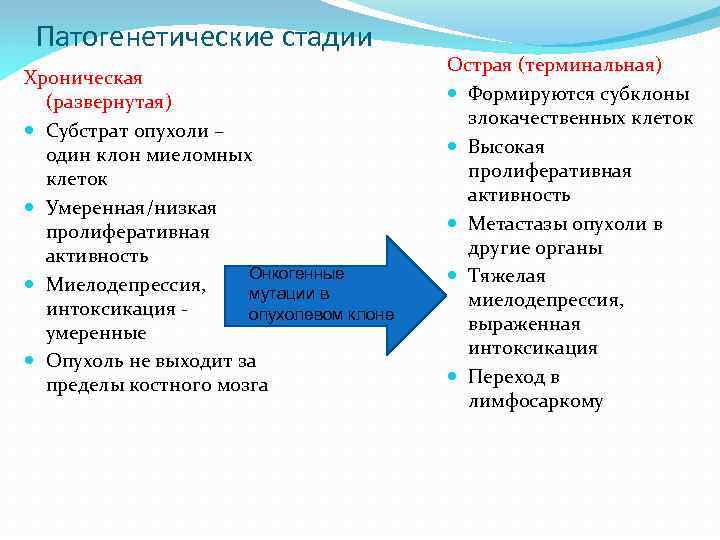
Патогенетические стадии Хроническая (развернутая) Субстрат опухоли – один клон миеломных клеток Умеренная/низкая пролиферативная активность Онкогенные Миелодепрессия, мутации в интоксикация опухолевом клоне умеренные Опухоль не выходит за пределы костного мозга Острая (терминальная) Формируются субклоны злокачественных клеток Высокая пролиферативная активность Метастазы опухоли в другие органы Тяжелая миелодепрессия, выраженная интоксикация Переход в лимфосаркому

Клиника ММ I. Бессимптомный период II. Развернутая клиническая стадия III. Терминальная стадия

I. Бессимптомный период Длительность – от 5 до 15 лет Самочувствие удовлетворительное Количество плазматических клеток в костном мозге - нормальное Всегда присутствуют: высокая СОЭ, М-градиент (электрофорез сыворотки крови) необъяснимая протеинурия

II. Развернутая клиническая стадия 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. Синдром костной патологии Синдром костномозговой недостаточности Синдром белковой патологии Синдром поражения почек (миеломная нефропатия) Синдром висцеральной патологии Синдром вторичного иммунодефицита Синдром повышенной вязкости крови Геморрагический синдром Неврологический синдром Гиперкальциемический синдром

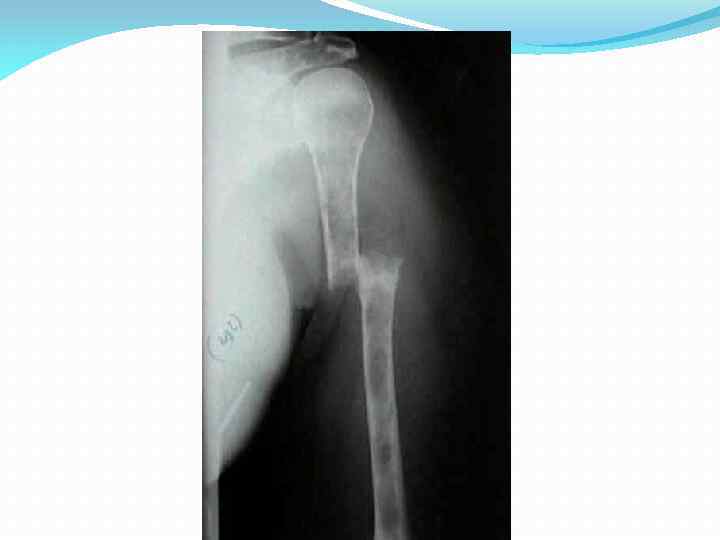
II. Развернутая клиническая стадия. 1. Синдром костной патологии. Ведущий клинический синдром Лизис костной ткани (плоские кости с деятельным костным мозгом) Триада: боли, опухоли, переломы

II. Развернутая клиническая стадия. 1. Синдром костной патологии. Оссалгии: 80 -90% больных Вначале – неинтенсивные, непостоянные, в области пораженных позвонков, быстро стихают в покое (в отличие от болей при метастазах рака в кости) По мере прогрессирования – более интенсивные, мучительные, присоединяются артралгии (ошибочный диагноз ревматоидного артрита)

II. Развернутая клиническая стадия. 1. Синдром костной патологии Внезапная острая боль – признак перелома. Переломы легко возникают при незначительном воздействии Переломы позвонков (компрессионные): уменьшение роста больного, компрессионная параплегия

II. Развернутая клиническая стадия. 1. Синдром костной патологии Рентгенологическое исследование: Очаги деструкции округлой формы от нескольких мм до 2 -5 см и более Особенно демонстративны очаги на рентгенограммах черепа (небольшая толщина костных пластинок, быстрое их разрушение) Солитарные миеломы рентгенологически сходны с кистами У многих – не отдельные очаги остеолиза, а диффузный остеопороз
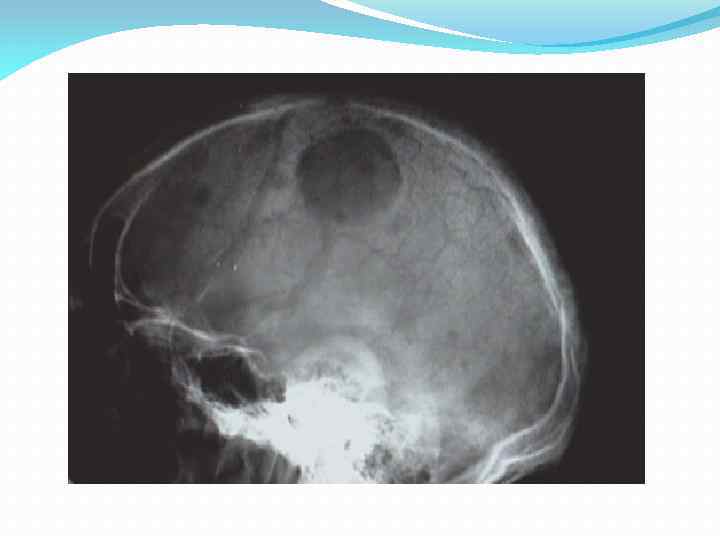
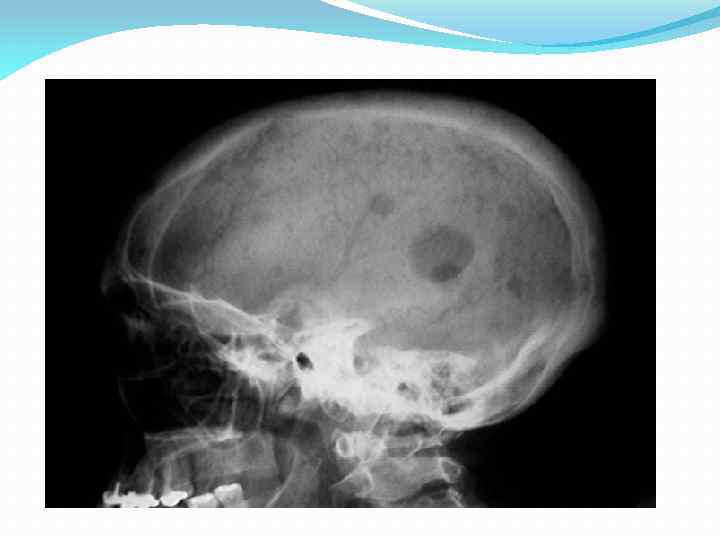

II. Развернутая клиническая стадия. 2. Поражение системы кроветворения Периферическая кровь 1. Анемия Часто – начальный симптом 2. Лейкоциты – норма 3. Тромбоциты – норма 4. Плазматические клетки 5. Увеличение СОЭ Миелограмма Плазматических клеток > 15% 2. Полиморфизм (плазмобласты, проплазмоциты, зрелые плазмоциты) 3. Чем моложе клетки, тем хуже прогноз 4. Пунктат может оказаться нормальным (множественно-очаговая или солитарная форма) 1.

II. Развернутая клиническая стадия. 3. Синдром белковой патологии Обусловлен гиперпродукцией миеломными клетками парапротеинов Гиперпротеинемия (общий белок > 90 -100 г/л): гиперглобулинемия, гипоальбуминемия. М-градиент (четкая интенсивная гомогенная полоса в области γ-, β-, реже α 2 -глобулиновой фракции) стойкая протеинурия амилоидоз

II. Развернутая клиническая стадия. 3. Синдром белковой патологии: протеинурия Обусловлена наличием в моче патологических иммуноглобулинов или моноклональных легких цепей (белок Бенс. Джонса) Тепловой тест (моча мутнеет при нагревании до 600, при дальнейшем нагревании помутнение исчезает. Положителен при экскреции легких цепей более 1 г/сутки) Электрофорез, иммуноэлектрофорез белков мочи

II. Развернутая клиническая стадия. 3. Синдром белковой патологии: легкие цепи иммуноглобулинов в моче В небольшом количестве могут определяться в моче при туберкулезе, вторичном амилоидозе, системных аутоиммунных заболеваниях (одновременно легкие цепи двух типов – κ и λ) При миеломной болезни – только моноклональные легкие цепи λ или κ
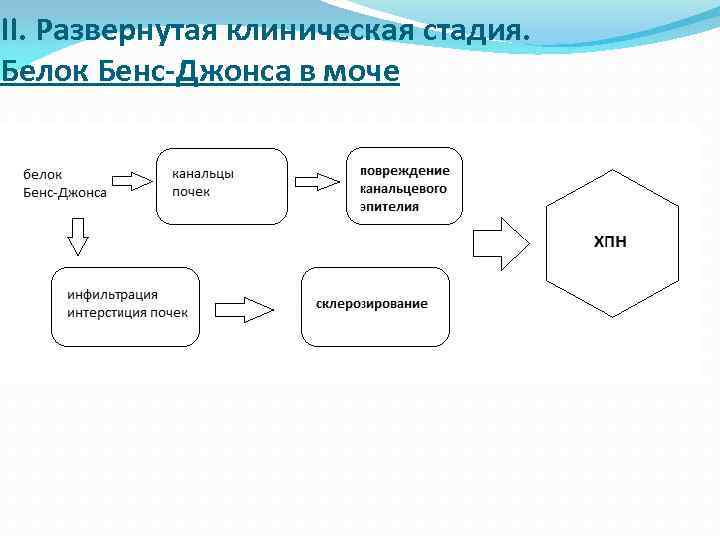
II. Развернутая клиническая стадия. Белок Бенс-Джонса в моче
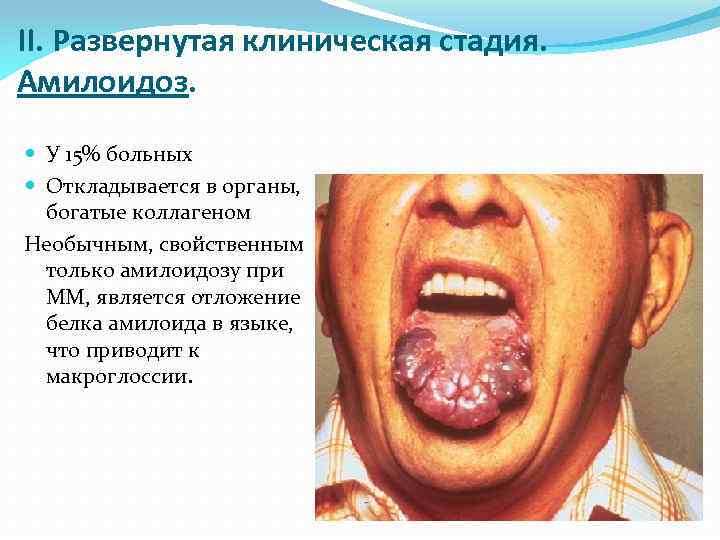
II. Развернутая клиническая стадия. Амилоидоз. У 15% больных Откладывается в органы, богатые коллагеном Необычным, свойственным только амилоидозу при ММ, является отложение белка амилоида в языке, что приводит к макроглоссии.

II. Развернутая клиническая стадия. 4. Синдром поражения почек (миеломная нефропатия) Характерно поражение канальцев. Поражение клубочков может присоединиться позже, поражение их менее выраженное. 1. Протеинурия 2. Патология мочевого осадка 3. ХПН

II. Развернутая клиническая стадия. 4. Миеломная нефропатия. Протеинурия От 1 г/сут до 15 г/сут и более Основная масса – легкие цепи, альбумина мало (функция клубочков долгое время остается ненарушенной) Несмотря на значительную протеинурию, нефротический синдром не развивается

II. Развернутая клиническая стадия. 4. Миеломная нефропатия. Патология мочевого осадка Цилиндрурия (гиалиновые, зернистые) Микрогематурия – присоединении геморрагического синдрома Лейкоцитурия – присоединении инфекции МВП

II. Развернутая клиническая стадия. 4. Миеломная нефропатия. ХПН Этапы: протеинурия (при еще сохранной функции почек) --> снижение концентрационной функции почек (изогипостенурия, компенсаторная полиурия) --> олигурия --> азотемия --> уремия АГ обычно не развивается Развитию ОПН способствуют: в/в введение ренгеноконтрастных веществ; массивное выпадение белковых цилиндров.

II. Развернутая клиническая стадия. 5. Синдром висцеральной патологии При генерализации процесса Плазмоклеточная инфильтрация органов: печень (15 -18%), селезенка (10 -15%), реже – плевра (одно/двустронний геморрагический выпот), жкт (анорексия, тошнота, упорные поносы). По результатам патологоанатомического вскрытия – плазмоклеточная инфильтрация практически всех внутренних органов, но она редко проявляется клинически

II. Развернутая клиническая стадия. 6. Синдром вторичного иммунодефицита Резкое снижение продукции нормальных иммуноглобулинов, нарушение фагоцитарной функции нейтрофилов Проявляется частыми инфекционными осложнениями со стороны легких и бронхов (часто рецидивирующие пневмонии, бронхиты), мочевыводящих путей (циститы, пиелонефриты)

II. Развернутая клиническая стадия. 7. Гипервискозный синдром Нарушение микроциркуляции вследствие высокой гиперпротеинемии Чаще при Ig. A-миеломе Неврологические симптомы (головная боль, головокружение, пошатывание при ходьбе, онемение, слабость конечностей) Нарушение зрения (снижение остроты, мушки перед глазами, при офтальмоскопии – расширение вен, белковые преципитаты глазного дна) Трофические изменения кожи

II. Развернутая клиническая стадия. 8. Геморрагический сидром Сравнительно редкий Обусловлен: ингибированием парапротеинами факторов свертывания крови; парапротеины «окутывают» тромбоциты, снижают их агрегацию.

II. Развернутая клиническая стадия. 9. Неврологический синдром Обусловлен изменениями костей черепа и позвонков, компрессией нервных стволов (компрессионные переломы позвонков, миеломные разрастания), плазмоклеточной инфильтрацией твердой мозговой оболочки Проявляется Периферическая нейропатия: мышечная слабость, парестезии, снижение сухожильных рефоексов Синдром сдавления корешков: расстройства чувствительности по корешковому типу, выраженные боли, параплегии в тяжелых случаях Поражение черепно-мозговых нервов

II. Развернутая клиническая стадия. 10. Гиперкальциемический синдром У 20 -40% больных Причина – остеолизис Тошнота, рвота, сонливость, потеря ориентации, снижение уровня сознания Нефрокальциноз (выявляется при УЗИ, Rg почек) ХПН

III. Терминальная стадия Тяжелое клиническое течение, резкое обострение всей симптоматики Трансформация в острый плазмобластный лейкоз Периферическая кровь: плазмобласты в большом количестве Продукция моноклональных Ig нередко снижается, несмотря на увеличение опухолевой массы

Критерии диагноза Основные 1. Плазмоклеточная инфильтрация костного мозга (больше 10%) 2. Моноклональная Igпатия (М-градиент) – кроме несекретирующей ММ 3. Плюс 1 или более признаков поражения органов/тканей Поражение органов/тканей гиперкальциемия (> 2, 65 ммоль/л), почечная недостаточность (Cr> 177 мкмоль/л], анемия (Hb < 10 г/дл) поражение костей амилоидоз, инфекции (чаще 2 раз в год) синдромгипервязкости крови.
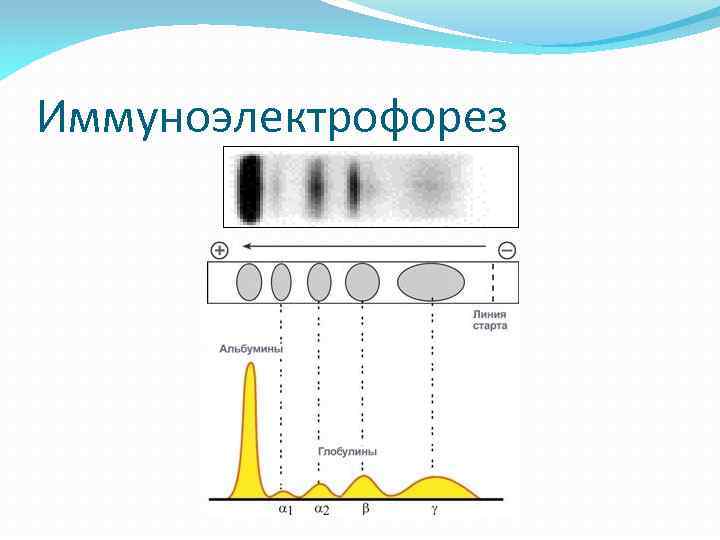
Иммуноэлектрофорез
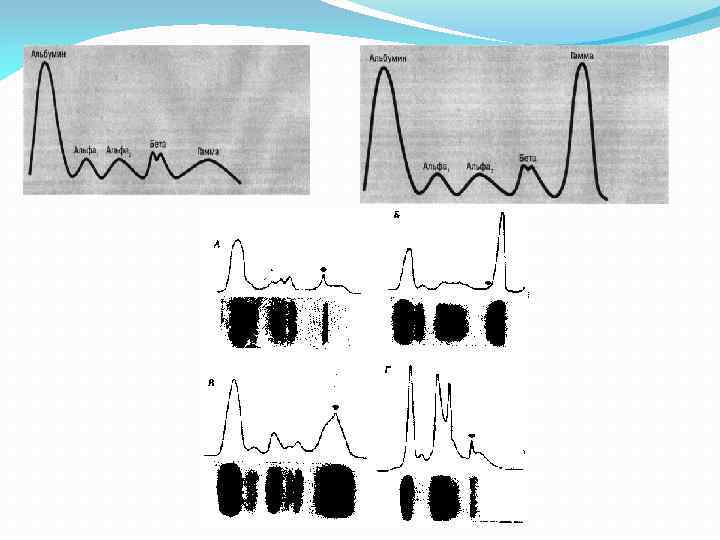

Стадии ММ Подстадия А: Почечная недостаточность отсутствует, креатинин сыворотки 20 мг/л. Подстадия Б: Почечная недостаточность, креатинин сыворотки более 20 мг/л.

Стадии ММ

Редкие варианты ММ D-миелома E-миелома M-миелома Миелома Бенс-Джонса Несекретирующая миелома Солитарная миелома Склерозирующая миелома

Иммунофенотипирование клеток аспирата костного мозга или ИГХ трепанобиоптата с исследованием CD 138 и моноклонального цитоплазматического Ig (в случае неясного диагноза) Цитогенетическое исследование плазматических клеток (кариотипирование и FISH): неблагоприятные цитогенетические аномалии: t(4; 14), t(11; 14), t(14; 16), del 17 p 13, del 13 q, амплификация 1 q 21 (1 q+).

Неблагоприятный прогноз высокий уровень β-2 микроглобулина снижение уровня альбумина в сыворотке крови, высокий уровень ЛДГ

Дифференциальный диагноз 1. Другие парапротеинемии 2. Анемии 3. Заболевания почек: гломерулонефрит, пиелонефрит, туберкулез почек, амилоидоз, опухоли почек и др (до получения электрофореграммы белков мочи нельзя проводить в/в экскреторную урографию!) 4. Метастазы рака в кости 5. Остеосаркома 6. Остеопороз 7. Тяжелый иммунодефицит различной этиологии (в терминальную стадию мм) 8. Доброкачественная моноклональная парапротеинемия (гаммапатия) (эссенциальная, вторичная)

Доброкачественная моноклональная парапротеинемия (гаммапатия) вторичная Причины Коллагенозы, аутоиммунные заболевания Псориаз, крапивница Гепатиты, циррозы печени Гиперпаратиреоз Инфекционные заболевания (туберкулез, бактериальный эндокардит, ЦМВ, СПИД, рожа, токсоплазмоз, микоплазменная пневмония) Трансплантация органов Дефицит фолиевой ксилоты Состояние после химиотерапии, лучевого лечения Особенности Небольшая величина М-градиента (низкий уровень патологических Ig) Отсутствие плазмоклеточной инфильтрации ккм Отсутствие депрессии кроветворения Отсутствие в моче белка Бенс. Джонса Нормальное содержание нормальных Ig Отсутствие прогрессирующего увеличения М-градиента в динамике

Лечение Химиопрепараты, Лучевое лечение, Глюкокортикостероидные гормоны и анаболические препараты, Ортопедические и хирургические мероприятия, Средства, предотвращающие и устраняющие метаболические нарушения и проявления вторичного иммунодефицита.

Объективное улучшение регистрируется при наличии одного из следующих показателей, сохраняющихся в течение 2 -х и более месяцев: снижение концентрации парапротеина в сыворотке более, чем на 50% (до уровня >40%); cнижение экскреции белка Бенс-Джонса более, чем на 50% (>0, 5 г/л в сутки) от исходного уровня; наличие признаков заживления костных деструкций.

Оценка результатов ХТ ММ Полная ремиссия – исчезновение РIg в сыворотке и моче и нормальный костный мозг; Полный ответ – более 75% редукции сывороточного протеина и/или 90% снижения белка мочи; Частичный ответ – регрессия РIg более 50%, но менее 75%; Объективный ответ (стабилизация или плато) – регрессия РIg более 25%, но менее 50%; Отсутствие ответа – регрессия РIg менее 25% или прогрессирование.

Лечение остеодеструкций Бифосфонаты: Аредиа (Паминдронат) и Зомета (золедроновая кислота), Блокируют остеокласты, предотвращают прогрессирование остеолиза, ликвидируют гиперкальциемию и благодаря этому значительно уменьшается болевой синдром. Кроме того, Аредиа блокирует синтез ИЛ-6 и ИЛ-1β и активирует апоптоз миеломных клеток, оказывая таким образом противоопухолевое действие. Препараты вводятся 1 раз в месяц в перерывах между курсами ПХТ: Аредиа 90 -120 мг в/в капельно, Зомета 4 мг в/в капельно.

Симптоматическое лечение Репозиция и фиксация отломков при патологических переломах. Лечение почечной недостаточности включает диету с ограничением белков (до 1 г/кг в сутки), питье, введение жидкости, диуретиков, повторные плазмаферезы и в тяжелых случаях – гемодиализ. При инфекционных осложнениях, учитывая глубокий иммунодефицит, следует назначать цефалоспорины 3 и 4 поколений (Фортум, Максипим), карбапинемы (Тиенам, Меронем). Антибактериальная терапия должна сочетаться с противогрибковыми препаратами (Низорал, Дифлюкан). С целью коррекции анемии показано переливание эритроцитарной массы, а также введение рекомбинантного эритропоэтина (Рекормон, Эпрекс, Эритростим) по 150 -200 МЕ/кг/сутки 3 раза в неделю с одновременным назначением препаратов железа.

Прогноз • ММ – некурабельное заболевание, прогноз заболевания неблагопрятный. • Длительность заболевания во многом зависит от наличия факторов риска: быстрый (в течение недель) рост опухоли со стремительным нарастанием РIg в сыворотке и моче, наличие мягкотканых метастазов, уровень β 2 микроглобулина и ЛДГ, наличие цитогенетических аномалий, тип РIg (прогноз при РIg. D наихудший, прогноз при Ig. А-миеломе хуже, чем при Ig. G-миеломе). По совокупности факторов риска, имеющихся у больного, всех больных ММ можно разделить на 3 группы: • низкого риска – 39%, • среднего – 53% и • высокого – 8%, • и их выживаемость составляет соответственно 79, 48 и 19 месяцев.

Спасибо за внимание!
Множественная миелома (миеломная болезнь).pptx