Lec_32_Многоплодная.ppt
- Количество слайдов: 60

Многоплодная беременность Доцент Тихонова Татьяна Кирилловна

Определение Многоплодной называется беременность двумя или большим количеством плодов. При беременности двумя плодами говорят о двойне, тремя - о тройне и т. д. Дети, родившиеся от многоплодной беременности, называются близнецами Встречается МБ у 0, 5 -2% беременных Чаще двуплодная беременность 9798% 2
Актуальность • Увеличение частоты • • • встречаемости Нарушение течения беременности Нарушения развития плодов Повышение частоты осложненных родов 3

Исторические факты "Наибольшее число многоплодных родов в одной семье". У Маддалены Гранаты из Италии (р. 1839) 15 раз рождались тройни. "Наиболее плодовитые беременности". ü Д-р Дженнаро Монтанино из Рима (Италия) утверждает, что в июле 1971 г. удалил из матки 35 -летней женщины при 16 -недельной беременности эмбрионы 10 девочек и 5 мальчиков. Этот уникальный случай был следствием лечения бесплодия. ü 11 близнецов родилось в мае 1971 г. в Филадельфии (США), и в мае 1977 г. в Багархате (Бангладеш). В обоих случаях ни один ребенок не выжил. 4

Исторические факты ü О случаях рождения 10 ü близнецов известно по сообщениям из Испании (1924 г. ), Китая (1936 г. ) и Бразилии (апрель 1946 г. ). 9 детей произвела на свет 13 июня 1971 г. Джералдин Бродрик в Сиднее (Австралия). Родились 5 мальчиков и 4 девочки: 2 мальчика были мертворожденными, а из остальных ни один не прожил более 6 дней. 5

• "Наибольшее количество детей". Самое большое число детей, рожденных одной матерью, равно 69. Согласно сообщениям, сделанным в 1782 г. , в период между 1725 и 1765 гг. жена русского крестьянина Федора Васильева рожала 27 раз, произведя при этом на свет 16 раз двойни, 7 раз тройни и 4 раза по 4 близнеца. Из них только 2 ребенка умерли в младенческом возрасте. Из наших современниц наиболее плодовитой матерью считается Леонтина Альбина (или Альвина) из Сан. Антонио (Чили), которая в 1943 -81 гг. родила 55 детей. В результате первых 5 беременностей у нее рождались тройни, причем исключительно мужского пола. 6
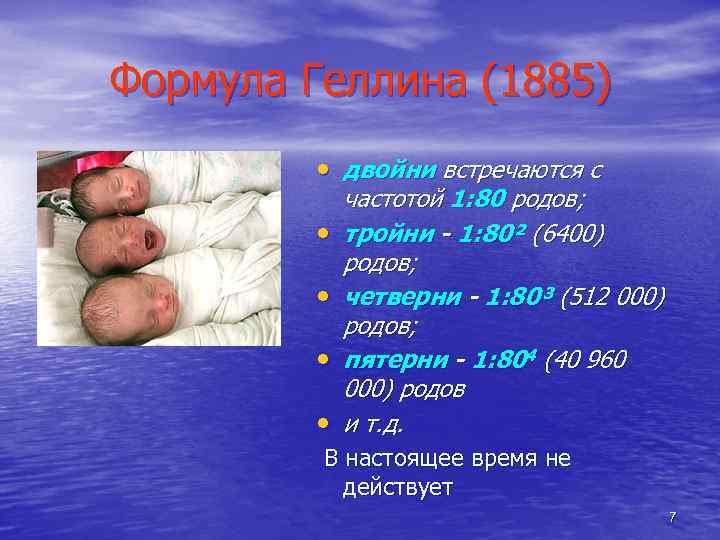
Формула Геллина (1885) • двойни встречаются с • • частотой 1: 80 родов; тройни - 1: 80² (6400) родов; четверни - 1: 80³ (512 000) родов; пятерни - 1: 804 (40 960 000) родов и т. д. В настоящее время не действует 7
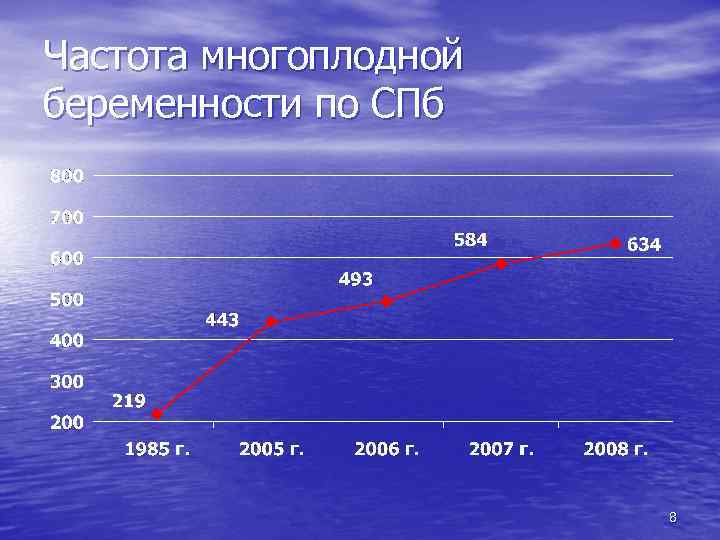
Частота многоплодной беременности по СПб 8
Этиологические факторы МБ • наследственность (причем в 5 раз • • • большее значение имеет генотип матери); повышение уровня эндогенного Гн. Рг (способствует созреванию нескольких яйцеклеток); современные репродуктивные технологии (ЭКО, искусственная инсеминация и т. д. ) стимуляция овуляции гонадотропинами и антиэстрогенами (лечение бесплодия, подготовка к ЭКО); применение комбинированных эстроген-гестагенных препаратов с контрацептивной целью (после отмены препарата); аномалии развития матки (при удвоении полового аппарата двойни встречаются почти в 10 раз чаще). 9
Предрасполагающие факторы к многоплодию Раса (черная>белая>азиатская) Возраст беременной (старше 35 лет) • Высокий паритет родов • Небольшой промежуток между родами • Сезонные вариации • Частые койтусы • Особенности конституции беременной 10

Классификация близнецов Дизиготные (синоним - Монозиготные двуяйцовые, разнояйцовые, гетерологичные, братские) - 80% (синоним - однояйцовые, гомологичные, идентичные)-20% 1 случай на 89 беременностей 1 случай на 300 беременностей Результат оплодотворения двух или большего количества отдельных одновременно созревших яйцеклеток Результат развития двух или большего количества эмбрионов из одной оплодотворенной яйцеклетки находятся в той же генетической зависимости, что и родные братья и сестры; могут быть как однополыми, так и разнополыми, группа крови у них может быть как одинаковой, так и различной. всегда однополы и внешне очень похожи друг на друга; имеют одинаковую группу крови. 11
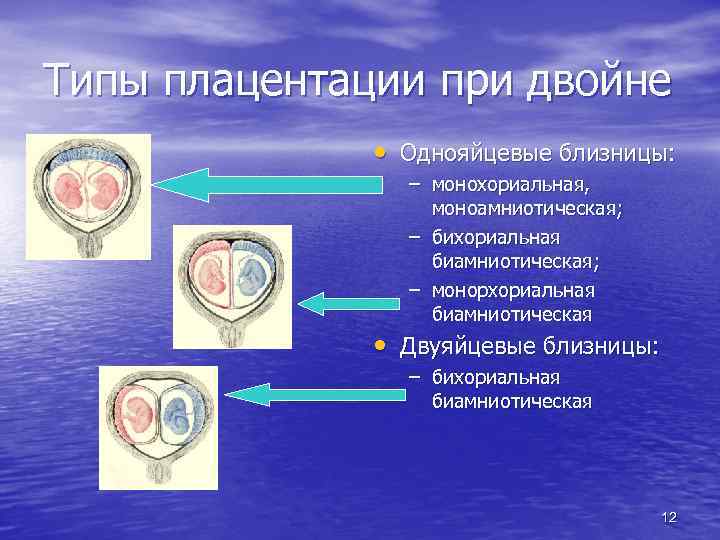
Типы плацентации при двойне • Однояйцевые близницы: – монохориальная, моноамниотическая; – бихориальная биамниотическая; – монорхориальная биамниотическая • Двуяйцевые близницы: – бихориальная биамниотическая 12

Зависимость типа плацентации близнецов от сроков разделения яйцеклетки Время разделения яйцеклетки с момента оплодотворения Стадия развития эмбриона Тип плацентации < 3 дней стадия двух бластомеров (морулы) до формирования внутреннего слоя клеток и преобразования наружного слоя клеток бластоциты в элементы хориона бихориальный Биамниотический (30%) 4 -8 день сформирован внутренний слой клеток и завершена закладка хориона из наружного слоя, но закладки амниотических клеток еще не произошло монохориальный Биамниотический (67%) 9 -12 дtym > 13 - го дня произошла закладка амниона сформирован эмбриональный диск монохориальный Моноамниотический (<3%) неразделившиеся близнецы (< 0, 5%) 13
Диагностика МБ в I триместре: • анамнез; • УЗИ с 10 нед. (точность - 99, 3%); • повышение концентрации ХГЧ, ПЛ, α-ФП. 14
Диагностика МБ во II триместре: • УЗИ; • опережение темпов роста матки • • в сравнении с ожидаемыми для данного срока беременности; несоответствие окружности живота и высоты стояния дна матки размерам пальпируемой головки; Увеличение частоты и тяжести осложнений беременности (гестоза, анемии, плацентарной недостаточности и т. д. ) 15
Диагностика МБ в III триместре: • УЗИ; • увеличение окружности живота • • • более 110 см; увеличение высоты стояния дна матки более 40 см; наличие трех и более крупных частей плода; определение мелких частей плода в разных отделах живота; наличие двух точек отчетливого выслушивания сердечных тонов плодов с разницей в частоте ударов 10 и более в 1 мин; КТГ. 16
Особенности течения многоплодной беременности • Невынашивание (в 5 -6 раз • • чаще) Тяжелые формы анемического синдрома (с1220 нед) Тяжелый ранний токсикоз • Раноначавшийся и длительнотекущий поздний гестоз 17
Особенности сопутствующей беременности патологии • варикозное расширение вен • • • нижних конечностей повышенная утомляемость, одышка, тахикардия нарушение функции тазовых органов Прогрессирование экстрагенитальной патологии (в первую очередь, сердечнососудистой патологии) 18
Патология плаценты и плодов • плацентарная • • недостаточность; диссоциация развития плодов ; внутриутробная гипоксия; аномалии положения и предлежания плодов; многоводие одного из плодов; 19

Варианты развития плодов при многоплодной беременности • физиологическое развитие плодов - 17%; • гипотрофия обоих плодов 40%; • диссоциированное развитие плодов - 43% (в том числе возможно физиологическое развитие одного плода с гипотрофией второго) 20

Специфические осложнения многоплодной беременности • Синдром фето • • • фетальной гемотрансфузии; Обратная артериальная перфузия; Суперфетация; Внутриутробная гибель одного из плодов; ВПР одного из плодов; Сросшиеся близницы 21

Монохориальная тип плацентации • Часто формируются сосудистые анастомозы (артерио • -артериальные, артерио-венозные и вено-венозные), что ведет к смешиванию крови обоих плодов. При наличии анастамозов возможны следующие исходы: 1) развитие двух плодов идет нормально; 2) имеет место фето-фетальная трансфузия; 3) нормальное развитие одного плода и тяжелая патология у другого (врожденное отсутствие сердца acardiacus, мумификация - fetus papyraceus). 22

Фето-фетальный трансфузионный синдром • Первое описание 1882 г. Schatz • «Синдром поли-ангидроамниона» , «Синдром коконообразного близнеца» • Частота 4 -35% при монохориальном многоплодии • Перинатальная смертность – 17 -28% 23

Частота проявления фето-фетального трансфузионного синдрома (ФФТС) • При тройне-30 % • При двойне-15% • По литературным данным - 25 -60% 24
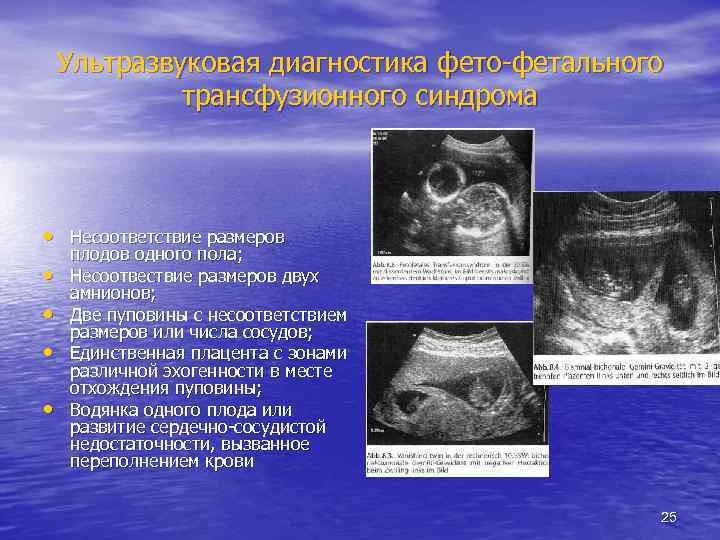
Ультразвуковая диагностика фето-фетального трансфузионного синдрома • Несоответствие размеров • • плодов одного пола; Несоотвествие размеров двух амнионов; Две пуповины с несоответствием размеров или числа сосудов; Единственная плацента с зонами различной эхогенности в месте отхождения пуповины; Водянка одного плода или развитие сердечно-сосудистой недостаточности, вызванное переполнением крови 25
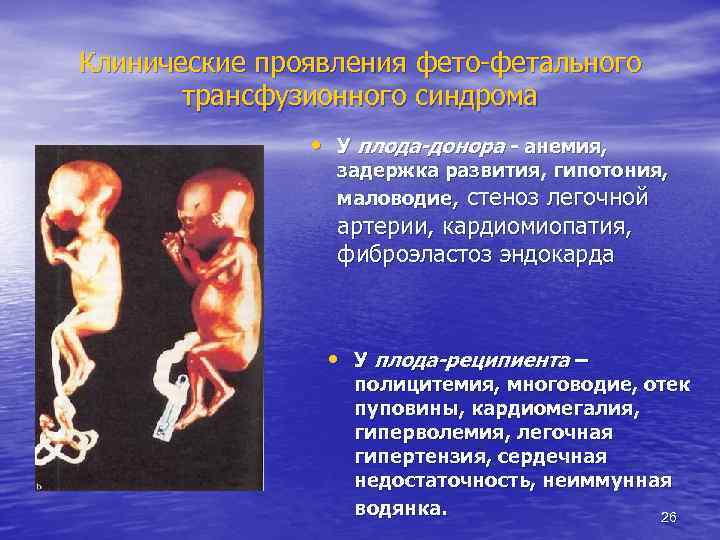
Клинические проявления фето-фетального трансфузионного синдрома • У плода-донора - анемия, задержка развития, гипотония, маловодие, стеноз легочной артерии, кардиомиопатия, фиброэластоз эндокарда • У плода-реципиента – полицитемия, многоводие, отек пуповины, кардиомегалия, гиперволемия, легочная гипертензия, сердечная недостаточность, неиммунная водянка. 26

Терапия фето-фетального трансфузионного синдрома • консервативное ведение (под тщательным динамическим контролем – УЗИ, допплерометрия, КТГ); • амниоредукция (удаление части амниотической жидкости путем выполнения серии терапевтических амниоцентезов); • септостомия (создание при помощи иглы отверстия в амниотической перегородке, позволяющего водам циркулировать между двумя амниотическими полостями); • селективная эвтаназия одного из плодов (эмболизация, коагуляция или перевязка сосудов пуповины); • фетоскопическая лазерная коагуляция сосудистых анастомозов. 27
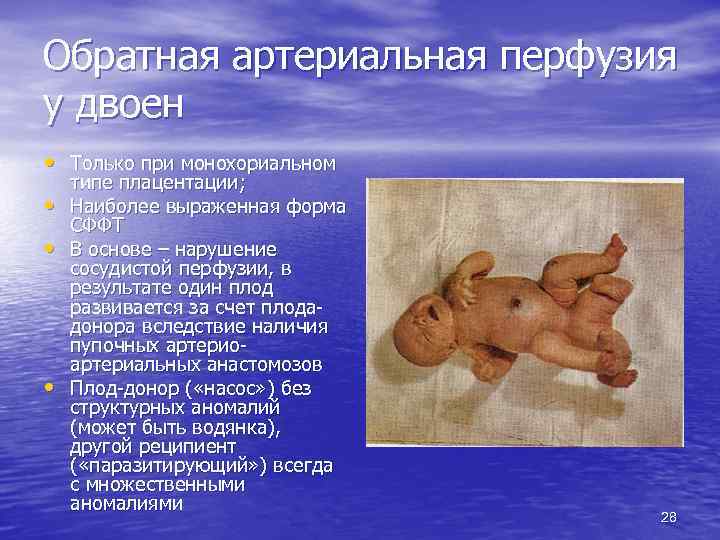
Обратная артериальная перфузия у двоен • Только при монохориальном • • • типе плацентации; Наиболее выраженная форма СФФТ В основе – нарушение сосудистой перфузии, в результате один плод развивается за счет плодадонора вследствие наличия пупочных артериоартериальных анастомозов Плод-донор ( «насос» ) без структурных аномалий (может быть водянка), другой реципиент ( «паразитирующий» ) всегда с множественными аномалиями 28
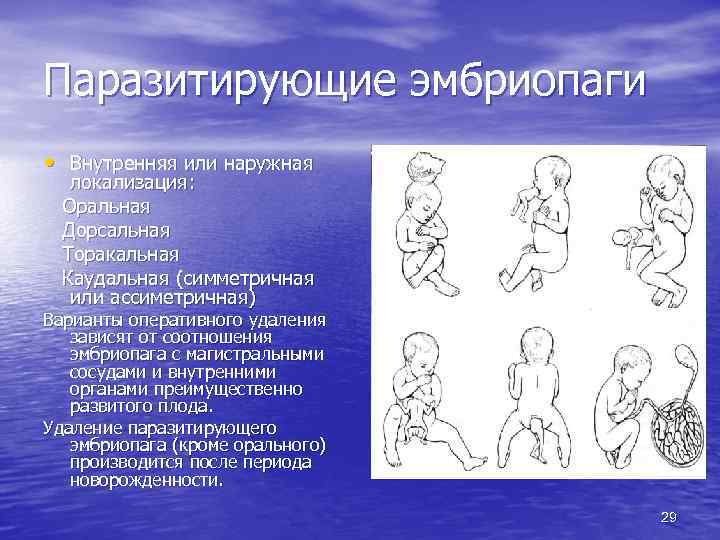
Паразитирующие эмбриопаги • Внутренняя или наружная локализация: Оральная Дорсальная Торакальная Каудальная (симметричная или ассиметричная) Варианты оперативного удаления зависят от соотношения эмбриопага с магистральными сосудами и внутренними органами преимущественно развитого плода. Удаление паразитирующего эмбриопага (кроме орального) производится после периода новорожденности. 29
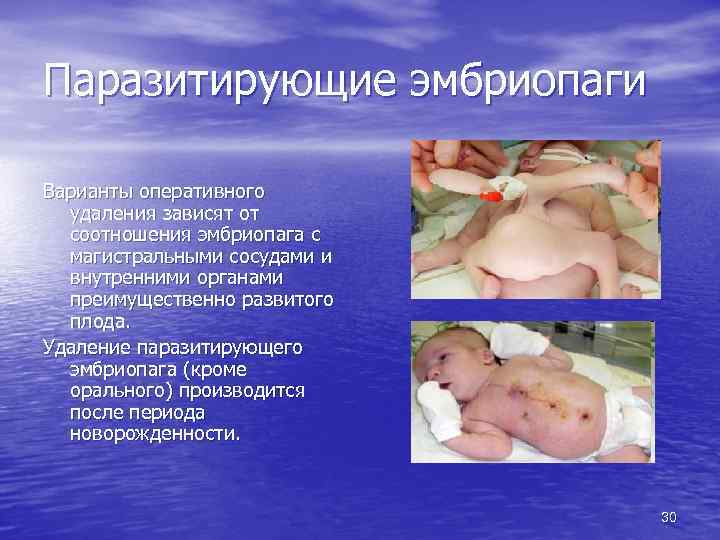
Паразитирующие эмбриопаги Варианты оперативного удаления зависят от соотношения эмбриопага с магистральными сосудами и внутренними органами преимущественно развитого плода. Удаление паразитирующего эмбриопага (кроме орального) производится после периода новорожденности. 30
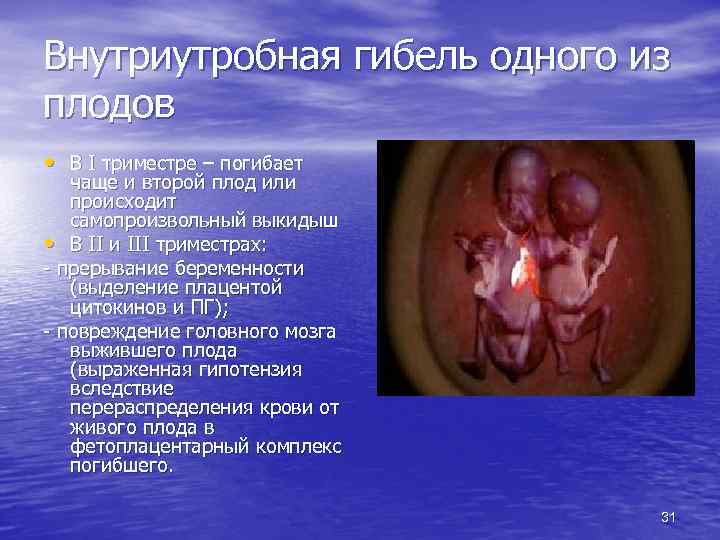
Внутриутробная гибель одного из плодов • В I триместре – погибает чаще и второй плод или происходит самопроизвольный выкидыш • В II и III триместрах: - прерывание беременности (выделение плацентой цитокинов и ПГ); - повреждение головного мозга выжившего плода (выраженная гипотензия вследствие перераспределения крови от живого плода в фетоплацентарный комплекс погибшего. 31
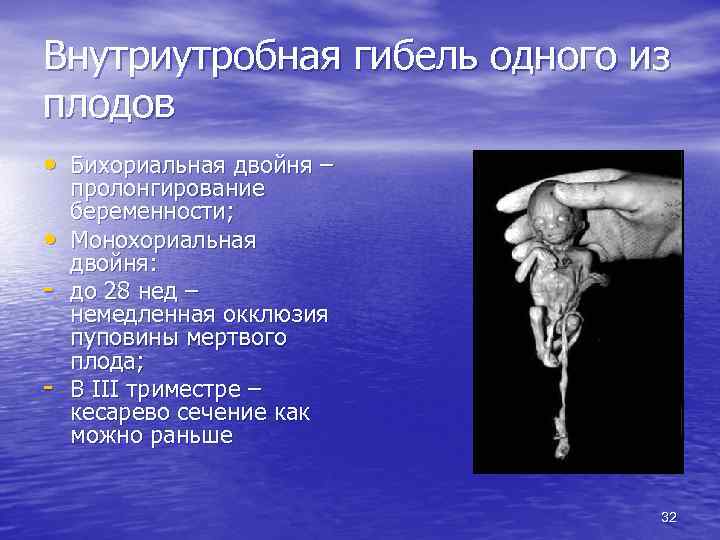
Внутриутробная гибель одного из плодов • Бихориальная двойня – • - пролонгирование беременности; Монохориальная двойня: до 28 нед – немедленная окклюзия пуповины мертвого плода; В III триместре – кесарево сечение как можно раньше 32

"Сиамские близнецы" • Соединенных близнецов стали называть сиамскими после того, как в районе Меклонга в Сиаме (Таиланд) 11 мая 1811 г. родились сращенными в области грудины Чанг и Энг Бункеры. Они сочетались браками с Сарой и Аделаидой Йетс из штата Северная Каролина (США) и имели соответственно 10 и 12 детей. Умерли они в 1874 г. с разницей в 3 часа. • Самая крайняя форма этого явления - человеческое существо c двумя головами, четырьмя руками и двумя ногами (dicephales tetrabrachius dipus). Единственный зарегистрированный случай такого рода Маша и Даша Кривошляповы (1950 -2003 г. г. , Россия) • Первую успешную операцию по разделению сиамских близнецов произвел 14 декабря 1952 г. в больнице Маунт-Синай, Кливленд (США) др Жак С. Геллер. 33

Сросшиеся близницы Специфический порок развития, характерный для монохориальной, моноамниотической беременности Редкая патология – 1% от монохориальных двоен Варианты неразделившихся близнецов: Краниопаги Торакопаги Омфалопаги Пигопаги Ишиопаги Неполное расхождение (раздвоение только в одной части тела) 34

Краниопаги 35
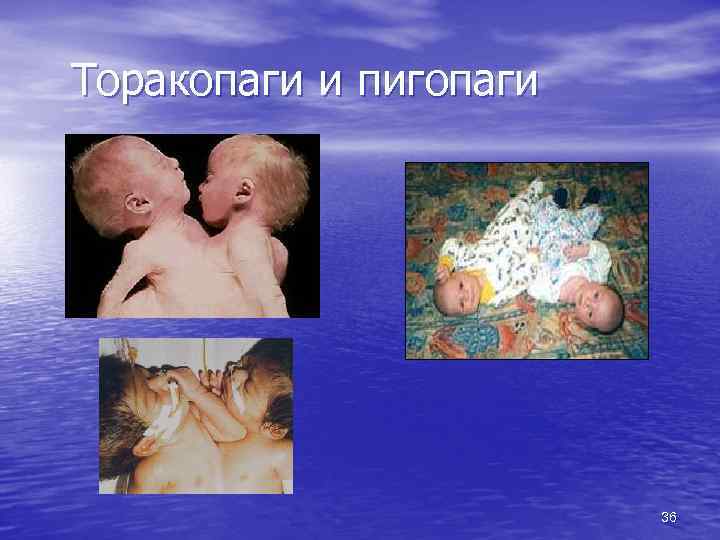
Торакопаги и пигопаги 36

Тактика при диагностике сросшихся близнецов во время беременности • В ранние сроки – • беременность прерывают При возможности хирургического разделения новорожденных и согласии матери выбирают выжидательную тактику при ведении такой беременности 37
СУПЕРФЕТАЦИЯ (лат. SUPERFETATIO) • Добавочное оплодотворение при • уже имеющейся беременности; Близнецы могут рождаться с большим разрывом во времени (до 5 недель) • Самые продолжительные интервалы между родовыми актами при многоплодной беременности". Пеги Ланн из Хантингтона, штат Пенсильвания (США) родила девочку Анну 11 ноября 1995 г. , а второго из близнецов - Эрика, - 2 февраля 1996 г. (через 84 дня). 38
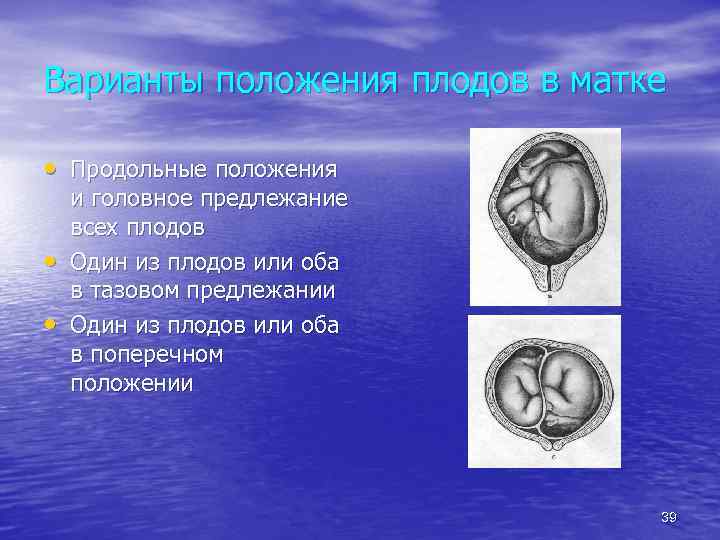
Варианты положения плодов в матке • Продольные положения • • и головное предлежание всех плодов Один из плодов или оба в тазовом предлежании Один из плодов или оба в поперечном положении 39

Варианты положения плодов в матке 40

Сроки родоразрешения • Чем больше плодов в • • • матке, тем меньше срок гестации на момент родоразрешения При двойне: 36 - 37 нед. При тройни: 32 -34 нед. При четырех плодах – 29 нед 41

Профилактика преждевременных родов при многоплодии • соблюдение режима • • • физического и полового покоя; госпитализация при первых признаках угрозы прерывания беременности; лекарственная терапия βадреномиметиками (гинипрал), которая позволяет увеличить продолжительность беременности и массу плодов при рождении; при наличии истмикоцервикальной недостаточности – наложение циркулярного шва на шейку матки; • профилактика респираторного дистресс-синдрома плодов (до 34 нед) путем применения кортикостероидов (дексаметазон, бетаметазон); • профилактика плацентарной недостаточности, гипоксии плодов фосфолипидами (эссенциале), антиоксидантами (пирацетам, актовегин, витамины С и Е), антигипоксантами (сигетин), блокаторами кальциевых каналов (верапамил, коринфар), реологически активными препаратами (курантил, трентал, эуфиллин, спазмолитики). 42

Наблюдение за беременными Ранняя диагностика Определение количества хорионов Регулярные антенатальные обследования (контроль за ростом и состоянием плодов с помощью УЗИ Своевременная профилактика возможных осложнений Стационарное обследование показано : • В 28 -30 недель - с целью выявления угрожающих преждевременных родов, оценки состояния плодов и фетоплацентарного комплекса в целом (УЗИ, допплерография маточных и плодовых сосудов, КТГ), диагностики ранних стадий гестоза, патологии сердечно-сосудистой системы, почек. • За 2 -3 недели до срока родов при двойне и за 4 недели при беременности большим количеством плодов. • При любом отклонении от нормального течения беременности - неотложная госпитализация. 43

Избирательная редукция плода • С 1. 07 2009 г при беременности • • • тройней и более (особенно после ЭКО) редукция плодов до двуплодной беременности обязательна. При супермногоплодии (три и более плодов в матке) рекомендуют редукцию в I триместре Результат: более удовлетворительный исход беременности Частота прерывания беременности, связанного с проведением процедуры 15%, что сопоставимо с исходным риском при беременности тремя плодами и более. 44

Осложнения в родах при МБ • Несвоевременное излитие околоплодных • • • вод (до 60%); Преждевременные роды (до 40%); Аномалии родовой деятельности; Выпадение мелких частей и пуповины плода; Преждевременная отслойка плаценты (одного из близнецов или общей плаценты) после рождения первого ребенка; Запоздалый разрыв околоплодных оболочек второго плода; 45
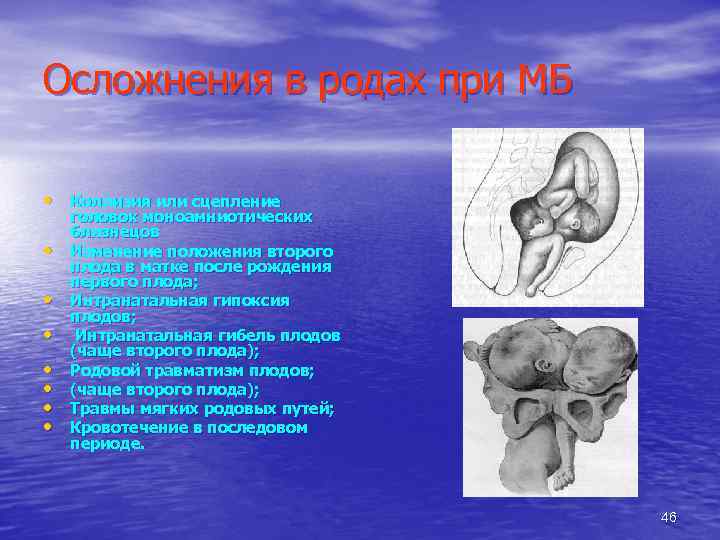
Осложнения в родах при МБ • Коллизия или сцепление • • головок моноамниотических близнецов Изменение положения второго плода в матке после рождения первого плода; Интранатальная гипоксия плодов; Интранатальная гибель плодов (чаще второго плода); Родовой травматизм плодов; (чаще второго плода); Травмы мягких родовых путей; Кровотечение в последовом периоде. 46

Роды через естественные родовые пути возможны только при двойне под строгим мониторным контролем!!! 47

Показания к оперативному родоразрешению при МБ, определяемые многоплодием • низкая масса плодов (до 1500 г при сроке до • • • 30 недель); тазовое предлежание первого плода; неправильные положения плодов; неразделившиеся близнецы. 48
Показания к оперативному родоразрешению при МБ, не зависящие от наличия многоплодия • • гипоксия плода; выпадение петель пуповины; упорная слабость родовой деятельности; отсутствие эффекта от родовозбуждения при преждевременном излитии вод; преждевременная отслойка нормально расположенной плаценты; неподготовленность родовых путей после 38 недель беременности; тяжелые формы гестоза. 49

Особенности кесарева сечения при многоплодной беременности • Регионарная • • спинальная эпидуральная анестезия. Более широкий доступ Бережное извлечение плодов (в плодном пузыре) 50

Акушерская тактика в I периоде родов • Постельный режим; • Постоянный КТГ контроль за состоянием плодов и родовой деятельностью; • Профилактика гипоксии плодов; • Ранняя амниотомия первого плода с целью профилактики слабости родовой деятельности и ПОНРП • При сроке беременности до 34 нед. профилактика респираторного дистресс-синдрома (РДС) плодов глюкокортикойдами (100 мг гидрокортизона или 60 мг преднизолона однократно) • с конца I периода и до окончания раннего послеродового периода с целью профилактики слабости родовой деятельности и кровотечения осуществляют профилактическое внутривенное капельное введение утеротонических препаратов (окситоцин). 51
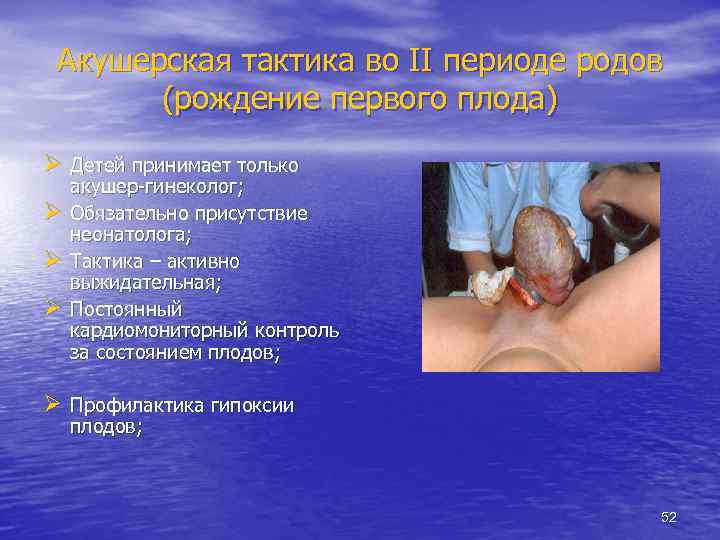
Акушерская тактика во II периоде родов (рождение первого плода) Ø Детей принимает только Ø Ø Ø акушер-гинеколог; Обязательно присутствие неонатолога; Тактика – активно выжидательная; Постоянный кардиомониторный контроль за состоянием плодов; Ø Профилактика гипоксии плодов; 52

Акушерская тактика во II периоде родов (рождение второго плода) Ø После рождения первого плода, Ø Ø Ø ждут возобновления родовой деятельности не более 15 минут, после чего выполняют влагалищное исследование, определяют положение и предлежание II плода. При продольном положении II плода выполняют амниотомию. В дальнейшем роды ведут в зависимости от предлежания плода. При сохраненном поперечном положении II плода, после выполнения амниотомии выполняют классический поворот плода на ножку. При неудачной попытке поворота – кесарево сечение. После рождения – тщательная перевязка плодового и материнского концов пуповины. 53
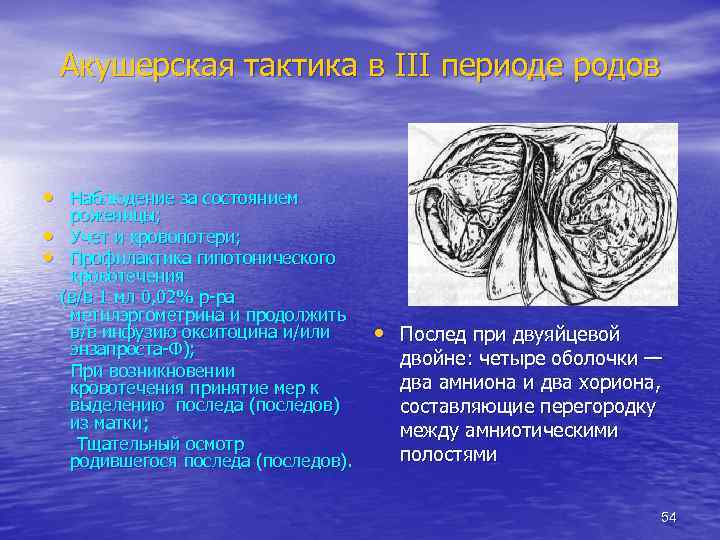
Акушерская тактика в III периоде родов • Наблюдение за состоянием • • роженицы; Учет и кровопотери; Профилактика гипотонического кровотечения (в/в 1 мл 0, 02% р-ра метилэргометрина и продолжить в/в инфузию окситоцина и/или энзапроста-Ф); При возникновении кровотечения принятие мер к выделению последа (последов) из матки; Тщательный осмотр родившегося последа (последов). • Послед при двуяйцевой двойне: четыре оболочки — два амниона и два хориона, составляющие перегородку между амниотическими полостями 54
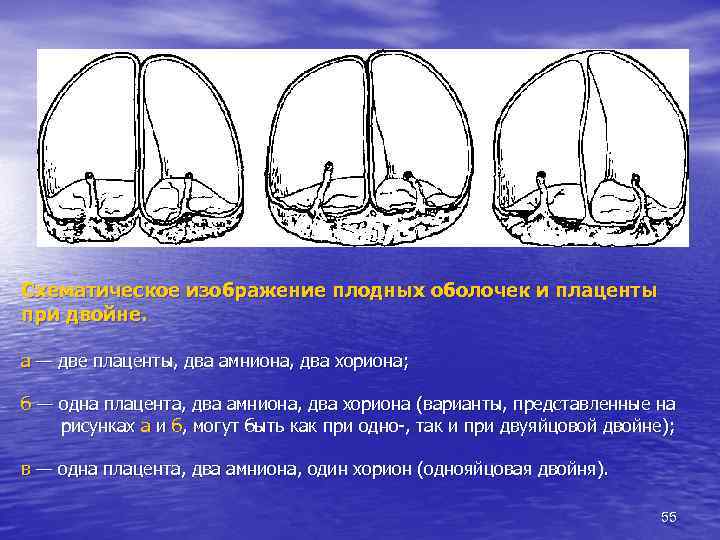
Схематическое изображение плодных оболочек и плаценты при двойне. а — две плаценты, два амниона, два хориона; б — одна плацента, два амниона, два хориона (варианты, представленные на рисунках а и б, могут быть как при одно-, так и при двуяйцовой двойне); в — одна плацента, два амниона, один хорион (однояйцовая двойня). 55

Ведение послеродового периода • В раннем послеродовом периоде • • • : Продолжают профилактику кровотечения с применением окситоцина, метилэргометрина, простагландинов Оценка кровопотери Кровопотеря в родах двойней: у 44% родильниц находится в физиологических пределах; у 32% женщин достигает пограничных величин; у 24% является патологической. В позднем послеродовом периоде: • Субъинволюция матки из-за • недостаточной сократительной способности перерастянутой матки Высокий риск развития послеродовых гнойновоспалительных осложнений. 56
Исходы беременности и родов при многоплодной беременности • Перинатальная смертность (16%): - антенатальная гибель одного из плодов или всех плодов - интранатальная смертность одного из плодов - в периоде новорожденности -15% Заболеваемость новорожденных – 30 -45% Инвалидизация близнецов – 20% 57

Близнецы -долгожители • «Самая старая двойня". 14 февраля 1803 г. В Эффингтоне, штат Виргиния (США) родились Илай Шадрак и Джон Мешак Фиппсы. Первым в возрасте 108 лет 23 февраля 1911 г. скончался Илай. • «Самая старая тройня". Фейт, Хоуп и Чарити Кардуэлл родились в Элм-Мотте, штат Техас (США) 18 мая 1899 г. Первой 2 октября 1994 г. в возрасте 95 лет скончалась Фейт. • «Самая старая четверня". Адольф, Анна-Мария, Эмма и Элизабет Опман родились 5 мая 1912 г. в Мюнхене (Германия). Первым 17 марта 1992 г. в возрасте 79 лет скончался Адольф. 58

59

СПАСИБО ЗА ВНИМАНИЕ 60
Lec_32_Многоплодная.ppt