Многоформная экссудативная эритема (МЭЭ).pptx
- Количество слайдов: 31
 *
*
 *Многоформная экссудативная эритема (МЭЭ) — острое, нередко рецидивирующее заболевание кожи и слизистых (О. Л. Иванов, 1997). Этиологические факторы МЭЭ разнообразны. У пациентов с этим диагнозом имеется пусковой фактор, «включающий» механизм иммунной реакции гиперчувствительности. Пусковые факторы делят на две группы: аллергены медикаментозной, пищевой и т. д. природы, вызывающие токсико-аллергическую разновидность дерматоза, и инфекционные — вирусы, бактерии, простейшие, которые становятся причиной инфекционноаллергической формы МЭЭ
*Многоформная экссудативная эритема (МЭЭ) — острое, нередко рецидивирующее заболевание кожи и слизистых (О. Л. Иванов, 1997). Этиологические факторы МЭЭ разнообразны. У пациентов с этим диагнозом имеется пусковой фактор, «включающий» механизм иммунной реакции гиперчувствительности. Пусковые факторы делят на две группы: аллергены медикаментозной, пищевой и т. д. природы, вызывающие токсико-аллергическую разновидность дерматоза, и инфекционные — вирусы, бактерии, простейшие, которые становятся причиной инфекционноаллергической формы МЭЭ
 * Многоформная экссудативная эритема (erythema exudativum multiforme) наблюдается в двух основных формах — идиопатической и симптоматической. Идиопатическая многоформная экссудативная эритема имеет инфекционноаллергический генез. При этом у значительной части больных обнаруживают очаги хронической инфекции в виде тонзиллита, кариозных зубов, гранулемы, пародонтоза. Предполагают также вирусную природу этого заболевания. Характерно рецидивирующее течение заболевания (обострения в весенний и осенний периоды), наблюдающееся приблизительно у 50% больных. Заболевание может иметь многолетнее течение. Болеют чаще лица молодого и среднего возраста. * Симптоматическая (токсико-аллергическая) форма многоформной экссудативной эритемы имеет аллергический генез и связана с развитием аллергической реакции главным образом на лекарственные препараты (антибиотики, сульфаниламидные препараты, барбитураты, антипирин, амидопирин, сыворотки, вакцины и др. ).
* Многоформная экссудативная эритема (erythema exudativum multiforme) наблюдается в двух основных формах — идиопатической и симптоматической. Идиопатическая многоформная экссудативная эритема имеет инфекционноаллергический генез. При этом у значительной части больных обнаруживают очаги хронической инфекции в виде тонзиллита, кариозных зубов, гранулемы, пародонтоза. Предполагают также вирусную природу этого заболевания. Характерно рецидивирующее течение заболевания (обострения в весенний и осенний периоды), наблюдающееся приблизительно у 50% больных. Заболевание может иметь многолетнее течение. Болеют чаще лица молодого и среднего возраста. * Симптоматическая (токсико-аллергическая) форма многоформной экссудативной эритемы имеет аллергический генез и связана с развитием аллергической реакции главным образом на лекарственные препараты (антибиотики, сульфаниламидные препараты, барбитураты, антипирин, амидопирин, сыворотки, вакцины и др. ).
 * *Клиническая картина характеризуется острым началом заболевания. В случае идиопатической (инфекционноаллергической) многоформной экссудативной эритемы заболевание может начинаться с продромальных явлений (боли в горле, мышцах, суставах, субфебрильная температура, недомогание), которые развиваются на фоне переохлаждения, острого респираторного заболевания, ангины, чаще в период расцвета или в регрессивной стадии болезни. Симптоматическая (токсико-аллергическая) форма развивается после приема лекарственных препаратов или введения сывороток и вакцин. В дальнейшем в клинической картине этих двух форм практически нет различий.
* *Клиническая картина характеризуется острым началом заболевания. В случае идиопатической (инфекционноаллергической) многоформной экссудативной эритемы заболевание может начинаться с продромальных явлений (боли в горле, мышцах, суставах, субфебрильная температура, недомогание), которые развиваются на фоне переохлаждения, острого респираторного заболевания, ангины, чаще в период расцвета или в регрессивной стадии болезни. Симптоматическая (токсико-аллергическая) форма развивается после приема лекарственных препаратов или введения сывороток и вакцин. В дальнейшем в клинической картине этих двух форм практически нет различий.
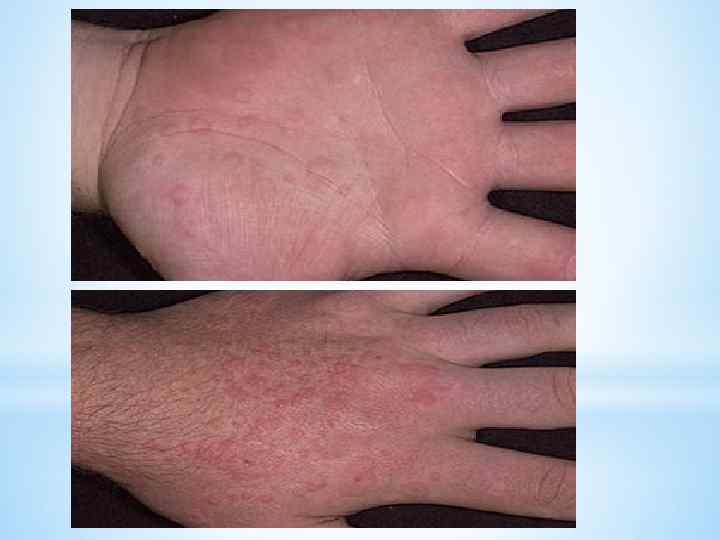
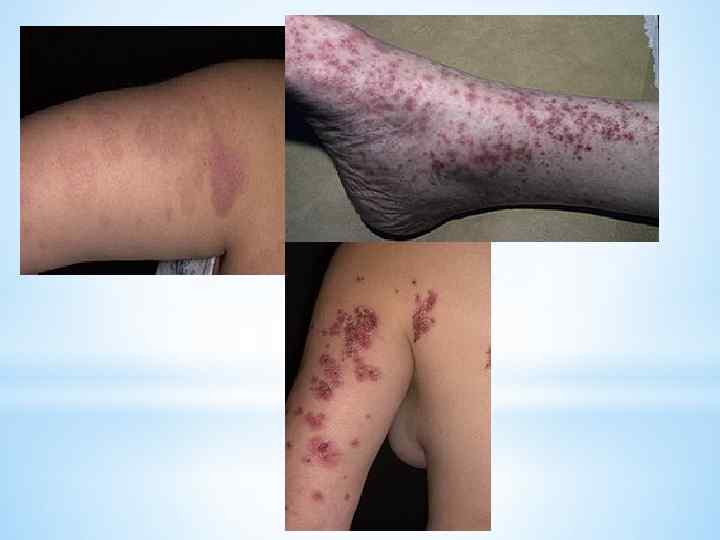
 *Для многоформной экссудативной эритемы характерно симметричное, довольно распространенное поражение кожи, преимущественно разгибательных поверхностей конечностей, главным образом кистей, предплечий, в меньшей степени лица, шеи, голеней, тыла стоп. Нередко в процесс вовлекается слизистая оболочка полости рта. Первичным морфологическим элементом сыпи являются воспалительные пятна (или отечные папулы) с резкими границами, округлой формы, диаметром 3— 15 мм, розовокрасного или ярко-красного цвета (обычно с цианотической каймой), отличающиеся центробежным ростом с западением центральной части, в результате чего возникают кольцевидные элементы. По краю высыпаний образуется валик, а центр элемента, постепенно западая, приобретает цианотический оттенок. Пятна склонны к слиянию и образованию фигур с полициклическими очертаниями (гирлянды, дуги и др. ). Нередко наряду с воспалительными пятнами (отечные папулы) появляются отдельно волдыри, реже пузырьки и пузыри (буллезная форма).
*Для многоформной экссудативной эритемы характерно симметричное, довольно распространенное поражение кожи, преимущественно разгибательных поверхностей конечностей, главным образом кистей, предплечий, в меньшей степени лица, шеи, голеней, тыла стоп. Нередко в процесс вовлекается слизистая оболочка полости рта. Первичным морфологическим элементом сыпи являются воспалительные пятна (или отечные папулы) с резкими границами, округлой формы, диаметром 3— 15 мм, розовокрасного или ярко-красного цвета (обычно с цианотической каймой), отличающиеся центробежным ростом с западением центральной части, в результате чего возникают кольцевидные элементы. По краю высыпаний образуется валик, а центр элемента, постепенно западая, приобретает цианотический оттенок. Пятна склонны к слиянию и образованию фигур с полициклическими очертаниями (гирлянды, дуги и др. ). Нередко наряду с воспалительными пятнами (отечные папулы) появляются отдельно волдыри, реже пузырьки и пузыри (буллезная форма).
 * Различают пятнистую, папулезную, пятнисто-папулезную, везикулезную, буллезную и везикобуллезную разновидности заболевания. Слизистая оболочка полости рта поражается у 59% больных. Кроме того, высыпания могут возникнуть на гениталиях, конъюнктиве, а также в складках кожи, где они превращаются в мокнущие эрозии, покрывающиеся кровянистыми или гнойными корками. Новые высыпания обычно появляются в течение первых нескольких дней заболевания и сопровождаются повышением температуры тела, недомоганием, головной болью. Процесс, как правило, длится 10 -15 дней и заканчивается выздоровлением. Иногда может отмечаться нестойкая гиперпигментация на месте высыпаний. * Клиническая картина симптоматической (токсико- аллергической) многоформной экссудативной эритемы аналогична, за исключением отсутствия связи заболевания с инфекционными факторами и сезонности рецидивов. При симптоматической многоформной экссудативной эритеме рецидивы обусловлены повторным приемом лекарственного препарата — аллергена.
* Различают пятнистую, папулезную, пятнисто-папулезную, везикулезную, буллезную и везикобуллезную разновидности заболевания. Слизистая оболочка полости рта поражается у 59% больных. Кроме того, высыпания могут возникнуть на гениталиях, конъюнктиве, а также в складках кожи, где они превращаются в мокнущие эрозии, покрывающиеся кровянистыми или гнойными корками. Новые высыпания обычно появляются в течение первых нескольких дней заболевания и сопровождаются повышением температуры тела, недомоганием, головной болью. Процесс, как правило, длится 10 -15 дней и заканчивается выздоровлением. Иногда может отмечаться нестойкая гиперпигментация на месте высыпаний. * Клиническая картина симптоматической (токсико- аллергической) многоформной экссудативной эритемы аналогична, за исключением отсутствия связи заболевания с инфекционными факторами и сезонности рецидивов. При симптоматической многоформной экссудативной эритеме рецидивы обусловлены повторным приемом лекарственного препарата — аллергена.
 *Отмечают, что при этой форме высыпания на коже носят распространенный характер, слизистые оболочки рта поражаются у подавляющего большинства больных, рецидивы высыпаний возникают на одних и тех же участках кожи и слизистой оболочки. Кроме пятнистых высыпаний, нередко образуются болезненные пузыри и эрозии, которые затрудняют прием пищи, что приводит к истощению больных. *Гистологически при пятнисто-папулезной форме заболевания наблюдаются спонгиоз, внутриклеточный отек в эпидермисе, отек сосочкового слоя дермы и околососудистый инфильтрат, состоящий преимущественно из лимфоцитов и небольшого количества сегментоядерных нейтрофилов, иногда эозинофилов.
*Отмечают, что при этой форме высыпания на коже носят распространенный характер, слизистые оболочки рта поражаются у подавляющего большинства больных, рецидивы высыпаний возникают на одних и тех же участках кожи и слизистой оболочки. Кроме пятнистых высыпаний, нередко образуются болезненные пузыри и эрозии, которые затрудняют прием пищи, что приводит к истощению больных. *Гистологически при пятнисто-папулезной форме заболевания наблюдаются спонгиоз, внутриклеточный отек в эпидермисе, отек сосочкового слоя дермы и околососудистый инфильтрат, состоящий преимущественно из лимфоцитов и небольшого количества сегментоядерных нейтрофилов, иногда эозинофилов.
 *Могут образоваться многокамерные внутриэпидермальные и субэпидермальные пузыри, что сопровождается некробиотическими изменениями, проникновением инфильтрата в эпидермис, развитием некроза, что позволяет дифференцировать это заболевание с токсическим эпидермальным некролизом (синдром Лайелла).
*Могут образоваться многокамерные внутриэпидермальные и субэпидермальные пузыри, что сопровождается некробиотическими изменениями, проникновением инфильтрата в эпидермис, развитием некроза, что позволяет дифференцировать это заболевание с токсическим эпидермальным некролизом (синдром Лайелла).
 *С позиции аллергологии МЭЭ представляет собой смешанную реакцию, имеющую черты гиперчувствительности как немедленного (ГНТ), так и замедленного (ГЗТ) типа. Черты ГНТ при МЭЭ: повышение общего Ig. E (реагиновые антитела) практически у всех пациентов и преобладание среди Т-хелперов клеток Th 2 типа , наличие в инфильтрате CD 8+ цитотоксических лимфоцитов , что роднит ее с аллергическим контактным дерматитом. Симптомы иммунокомплексной патологии при МЭЭ: отложение Ig. M и С 3 -компонента комплемента в местах высыпаний МЭЭ и обнаружение в крови ИК с вирусом простого герпеса, одного из триггеров МЭЭ. Тот факт, что МЭЭ не удается уложить в «прокрустово ложе» одной из классических аллергических реакций, классификация которых создана еще в 1969 г. , во многом объясняется постоянным появлением новых данных, позволяющих разделить аллергию на все большее число типов.
*С позиции аллергологии МЭЭ представляет собой смешанную реакцию, имеющую черты гиперчувствительности как немедленного (ГНТ), так и замедленного (ГЗТ) типа. Черты ГНТ при МЭЭ: повышение общего Ig. E (реагиновые антитела) практически у всех пациентов и преобладание среди Т-хелперов клеток Th 2 типа , наличие в инфильтрате CD 8+ цитотоксических лимфоцитов , что роднит ее с аллергическим контактным дерматитом. Симптомы иммунокомплексной патологии при МЭЭ: отложение Ig. M и С 3 -компонента комплемента в местах высыпаний МЭЭ и обнаружение в крови ИК с вирусом простого герпеса, одного из триггеров МЭЭ. Тот факт, что МЭЭ не удается уложить в «прокрустово ложе» одной из классических аллергических реакций, классификация которых создана еще в 1969 г. , во многом объясняется постоянным появлением новых данных, позволяющих разделить аллергию на все большее число типов.
 *Механизм развития МЭЭ заслуживает детального изучения, мы рассмотрим его ниже на примере герпесассоциированной экссудативной эритемы. *В заключение вышеуказанного можно отметить, что в любом случае МЭЭ — это проявление сдвига адаптивных механизмов иммунного ответа в сторону гиперчувствительности, т. е. представляет собой аллергическую реакцию — вне зависимости от причинного фактора.
*Механизм развития МЭЭ заслуживает детального изучения, мы рассмотрим его ниже на примере герпесассоциированной экссудативной эритемы. *В заключение вышеуказанного можно отметить, что в любом случае МЭЭ — это проявление сдвига адаптивных механизмов иммунного ответа в сторону гиперчувствительности, т. е. представляет собой аллергическую реакцию — вне зависимости от причинного фактора.
 * Предрасположенность и триггерные факторы развития МЭЭ * Для развития экссудативной эритемы у пациента должна иметь место гиперчувствительность, что объективно находит выражение в практически тотальном повышении у пациентов Ig. Е. В случае МЭЭ, развившейся в результате введения медикаментов, процесс идет по типу токсидермии, соответственно строгое разграничение диагноза «токсидермия» и «токсико-аллергическая форма МЭЭ» не имеет смысла и не влияет на объем и состав проводимой терапии, которая определяется в основном тяжестью клинических проявлений. Выявить аллергию на медикаменты легче, чем другие типы аллергических реакций. Но при общей атопической предрасположенности организма реакция может возникать на пищевые или пыльцевые аллергены, тут взаимосвязь выявить труднее, поскольку она далеко не всегда осознается самим пациентом. Однако попытаться определить эту взаимосвязь стоит, поскольку это позволит сузить круг лечебных мероприятий (например, исключить антибиотики, которые, как правило, назначаются, если причины МЭЭ не установлены). В качестве примера можно привести такой случай. К врачу обратился молодой человек с множественными высыпаниями по типу «мишеней» .
* Предрасположенность и триггерные факторы развития МЭЭ * Для развития экссудативной эритемы у пациента должна иметь место гиперчувствительность, что объективно находит выражение в практически тотальном повышении у пациентов Ig. Е. В случае МЭЭ, развившейся в результате введения медикаментов, процесс идет по типу токсидермии, соответственно строгое разграничение диагноза «токсидермия» и «токсико-аллергическая форма МЭЭ» не имеет смысла и не влияет на объем и состав проводимой терапии, которая определяется в основном тяжестью клинических проявлений. Выявить аллергию на медикаменты легче, чем другие типы аллергических реакций. Но при общей атопической предрасположенности организма реакция может возникать на пищевые или пыльцевые аллергены, тут взаимосвязь выявить труднее, поскольку она далеко не всегда осознается самим пациентом. Однако попытаться определить эту взаимосвязь стоит, поскольку это позволит сузить круг лечебных мероприятий (например, исключить антибиотики, которые, как правило, назначаются, если причины МЭЭ не установлены). В качестве примера можно привести такой случай. К врачу обратился молодой человек с множественными высыпаниями по типу «мишеней» .
 * Диагноз не вызвал затруднений, однако причина развития заболевания оставалась неясной. При сборе анамнеза выяснилось, что пациент имеет выраженный атопический фон, страдает бронхиальной астмой, в детстве дважды перенес отек Квинке, имеет место также пыльцевая и пищевая аллергия. В частности, после приема острой пищи всегда наблюдается кратковременное разжижение стула. Накануне появления сыпи пациент в ресторане попробовал новое очень острое блюдо. Соответственно в этом случае МЭЭ имеет токсикоаллергическую форму и требует мероприятий, направленных на элиминацию антигена. В целом токсико-аллергическая разновидность МЭЭ характеризуется клиническими и диагностическими особенностями, о которых будет сказано ниже. Удельный вес токсико-аллергической формы МЭЭ невелик, по разным данным, не превышает 20%. Не исключено, что такая низкая частота развития этой формы МЭЭ связана с тем, что подобный диагноз ставится, только если выявлен факт приема лекарств, в то время как, например, пищевая аллергия у взрослых часто проявляется в виде поражения кожи. Это еще раз свидетельствует о важности сбора анамнеза. При частом рецидивировании МЭЭ и невозможности выявления триггера, особенно при аллергических реакциях в анамнезе, можно рекомендовать ведение пищевого дневника с целью выявления пищевой аллергии.
* Диагноз не вызвал затруднений, однако причина развития заболевания оставалась неясной. При сборе анамнеза выяснилось, что пациент имеет выраженный атопический фон, страдает бронхиальной астмой, в детстве дважды перенес отек Квинке, имеет место также пыльцевая и пищевая аллергия. В частности, после приема острой пищи всегда наблюдается кратковременное разжижение стула. Накануне появления сыпи пациент в ресторане попробовал новое очень острое блюдо. Соответственно в этом случае МЭЭ имеет токсикоаллергическую форму и требует мероприятий, направленных на элиминацию антигена. В целом токсико-аллергическая разновидность МЭЭ характеризуется клиническими и диагностическими особенностями, о которых будет сказано ниже. Удельный вес токсико-аллергической формы МЭЭ невелик, по разным данным, не превышает 20%. Не исключено, что такая низкая частота развития этой формы МЭЭ связана с тем, что подобный диагноз ставится, только если выявлен факт приема лекарств, в то время как, например, пищевая аллергия у взрослых часто проявляется в виде поражения кожи. Это еще раз свидетельствует о важности сбора анамнеза. При частом рецидивировании МЭЭ и невозможности выявления триггера, особенно при аллергических реакциях в анамнезе, можно рекомендовать ведение пищевого дневника с целью выявления пищевой аллергии.
 * Инфекционно-аллергическая форма дерматоза встречается чаще и создает больше терапевтических затруднений. Известно много бактериальных и вирусных агентов, которые провоцируют развитие МЭЭ. Как правило, это возбудители, которые формируют в организме очаг хронической персистенции с периодическими обострениями, что способствует сенсибилизации к инфекту. Роль бактериальной аллергии неоднократно находила объективные подтверждения в разного рода исследованиях. Локализация очага может быть любая. Наличие хронической инфекции в организме, уже являющееся следствием тех или иных дефектов иммунной системы, усугубляет их и может вызывать повреждение защитной противоинфекционной реакции, в том числе способствуя выработке медиаторов иммунного ответа, среди эффекторов которых есть клоны клеток, формирующих реакции гиперчувствительности. У наблюдавшихся у нас пациентов мы находили очаги инфекции чаще в области носоглотки, придаточных пазух и дыхательной системы, реже она имела урогенитальную локализацию.
* Инфекционно-аллергическая форма дерматоза встречается чаще и создает больше терапевтических затруднений. Известно много бактериальных и вирусных агентов, которые провоцируют развитие МЭЭ. Как правило, это возбудители, которые формируют в организме очаг хронической персистенции с периодическими обострениями, что способствует сенсибилизации к инфекту. Роль бактериальной аллергии неоднократно находила объективные подтверждения в разного рода исследованиях. Локализация очага может быть любая. Наличие хронической инфекции в организме, уже являющееся следствием тех или иных дефектов иммунной системы, усугубляет их и может вызывать повреждение защитной противоинфекционной реакции, в том числе способствуя выработке медиаторов иммунного ответа, среди эффекторов которых есть клоны клеток, формирующих реакции гиперчувствительности. У наблюдавшихся у нас пациентов мы находили очаги инфекции чаще в области носоглотки, придаточных пазух и дыхательной системы, реже она имела урогенитальную локализацию.
 * Как правило, очаг инфекции не удается определить при первой беседе с пациентом, в большинстве случаев поиск инфекта требует осмотра смежными специалистами, а также лабораторно-инструментального обследования. Впервые развившаяся острая инфекция также может провоцировать МЭЭ, однако в этом случае это происходит спустя одну-две недели. В то же время МЭЭ на обострение хронического очага может проявляться в первые дни его активации. *Патология пищеварительного тракта, которую принято считать одной из причин развития МЭЭ, также не носила явного характера, у всех пациентов при опросе и обследовании выявлялись минимальные симптомы хронического колита, дискинезии желчевыводящих путей, чаще по гипомоторному типу, признаки хронического гастрита, дисбиоз кишечной микрофлоры первой-второй степени. Однако у всех пациентов был снижен уровень Ig. А, конечный этап синтеза которого происходит в кишечной стенке.
* Как правило, очаг инфекции не удается определить при первой беседе с пациентом, в большинстве случаев поиск инфекта требует осмотра смежными специалистами, а также лабораторно-инструментального обследования. Впервые развившаяся острая инфекция также может провоцировать МЭЭ, однако в этом случае это происходит спустя одну-две недели. В то же время МЭЭ на обострение хронического очага может проявляться в первые дни его активации. *Патология пищеварительного тракта, которую принято считать одной из причин развития МЭЭ, также не носила явного характера, у всех пациентов при опросе и обследовании выявлялись минимальные симптомы хронического колита, дискинезии желчевыводящих путей, чаще по гипомоторному типу, признаки хронического гастрита, дисбиоз кишечной микрофлоры первой-второй степени. Однако у всех пациентов был снижен уровень Ig. А, конечный этап синтеза которого происходит в кишечной стенке.
 * Толчком к развитию МЭЭ может служить стресс в широком смысле слова. У наблюдаемых нами пациентов в качестве «толчкового» фактора чаще выступало психологическое напряжение и переутомление на работе или учебе (различного рода проверки, сессия), реже — переохлаждение. У одной пациентки МЭЭ дебютировала после эмоционального стресса (смерть отца), еще у трех человек после гиперинсоляции. У обратившейся к нам молодой женщины МЭЭ развивалась после ортостатической нагрузки (длительная ходьба или стояние). Явное доминирование психологического напряжения в качестве триггера подчеркивает актуальность соблюдения у пациентов с рецидивирующей МЭЭ рационального режима труда и о * Таким образом, фоном для развития МЭЭ являются атопия, выражающаяся в повышении общего Ig. E, персистенция хронической инфекции в организме, снижение Ig. A, являющегося одним из представителей «первой линии обороны» кожи и, в большей степени, слизистых оболочек. Толчком к рецидиву МЭЭ часто служит стресс или переутомление. тдыха, как компонента профилактики обострений.
* Толчком к развитию МЭЭ может служить стресс в широком смысле слова. У наблюдаемых нами пациентов в качестве «толчкового» фактора чаще выступало психологическое напряжение и переутомление на работе или учебе (различного рода проверки, сессия), реже — переохлаждение. У одной пациентки МЭЭ дебютировала после эмоционального стресса (смерть отца), еще у трех человек после гиперинсоляции. У обратившейся к нам молодой женщины МЭЭ развивалась после ортостатической нагрузки (длительная ходьба или стояние). Явное доминирование психологического напряжения в качестве триггера подчеркивает актуальность соблюдения у пациентов с рецидивирующей МЭЭ рационального режима труда и о * Таким образом, фоном для развития МЭЭ являются атопия, выражающаяся в повышении общего Ig. E, персистенция хронической инфекции в организме, снижение Ig. A, являющегося одним из представителей «первой линии обороны» кожи и, в большей степени, слизистых оболочек. Толчком к рецидиву МЭЭ часто служит стресс или переутомление. тдыха, как компонента профилактики обострений.
 * * Диагностика типичной многоформной экссудативной эритемы не представляет затруднений. Она основывается на остром начале заболевания (чаще на фоне острого респираторного заболевания при идиопатической форме или после приема лекарственных препаратов при симптоматической форме), симметричности высыпаний с преимущественной локализацией на разгибательных поверхностях конечностей, с вовлечением в процесс слизистой оболочки полости рта, в том числе губ. Учитывают также наличие характерных первичных элементов в виде воспалительных пятен (отечных папул) ярко-красного цвета с центробежным ростом, в результате чего формируются кольцевидные элементы с запавшей центральной частью цианотического оттенка и периферическим валиком. В разгар заболевания обычно выражен полиморфизм сыпи (пятна, папулы, волдыри, реже везикулы, пузыри). Для диагностики симптоматической многоформной эритемы можно использовать иммунологические тесты (Шелли, бласттрансформации лимфоцитов и др. ).
* * Диагностика типичной многоформной экссудативной эритемы не представляет затруднений. Она основывается на остром начале заболевания (чаще на фоне острого респираторного заболевания при идиопатической форме или после приема лекарственных препаратов при симптоматической форме), симметричности высыпаний с преимущественной локализацией на разгибательных поверхностях конечностей, с вовлечением в процесс слизистой оболочки полости рта, в том числе губ. Учитывают также наличие характерных первичных элементов в виде воспалительных пятен (отечных папул) ярко-красного цвета с центробежным ростом, в результате чего формируются кольцевидные элементы с запавшей центральной частью цианотического оттенка и периферическим валиком. В разгар заболевания обычно выражен полиморфизм сыпи (пятна, папулы, волдыри, реже везикулы, пузыри). Для диагностики симптоматической многоформной эритемы можно использовать иммунологические тесты (Шелли, бласттрансформации лимфоцитов и др. ).
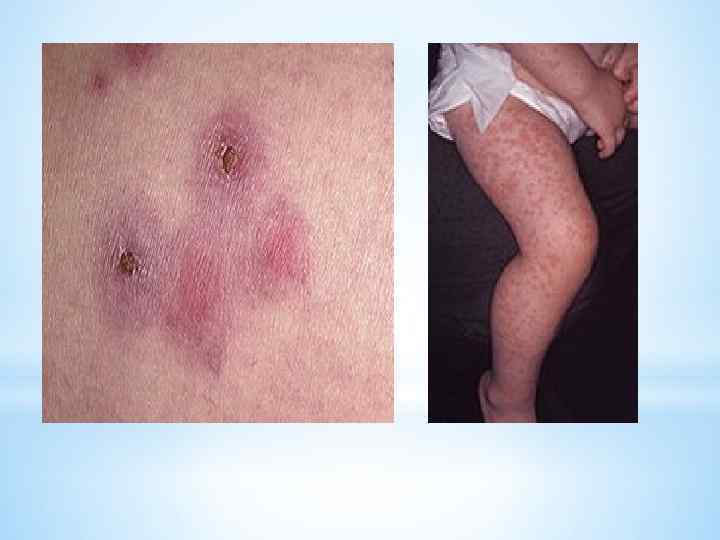
 * Дифференциальная диагностика. Многоформную экссудативную эритему необходимо отличать от фиксированной сульфаниламидной эритемы, центробежной кольцевидной эритемы Дарье, диссеминированной красной волчанки, узловатой эритемы, ознобления. * Узловатая эритема отличается от многоформной экссудативной эритемы характером высыпаний — в виде болезненных при пальпации узлов ярко-красного цвета, который изменяется по типу «цветения синяка» (а не пятен, что легко установить при пальпации), без характерного для многоформной экссудативной эритемы западения в центре элементов, локализующихся преимущественно на передней поверхности голеней. * Ознобление сходно с идиопатической формой экссудативной многоформной эритемы по характеру течения (рецидивы, сезонность), локализации очагов поражения на коже дистальных отделов конечностей, но отличается характером морфологических элементов сыпи.
* Дифференциальная диагностика. Многоформную экссудативную эритему необходимо отличать от фиксированной сульфаниламидной эритемы, центробежной кольцевидной эритемы Дарье, диссеминированной красной волчанки, узловатой эритемы, ознобления. * Узловатая эритема отличается от многоформной экссудативной эритемы характером высыпаний — в виде болезненных при пальпации узлов ярко-красного цвета, который изменяется по типу «цветения синяка» (а не пятен, что легко установить при пальпации), без характерного для многоформной экссудативной эритемы западения в центре элементов, локализующихся преимущественно на передней поверхности голеней. * Ознобление сходно с идиопатической формой экссудативной многоформной эритемы по характеру течения (рецидивы, сезонность), локализации очагов поражения на коже дистальных отделов конечностей, но отличается характером морфологических элементов сыпи.
 *При озноблении в отличие от многоформной экссудативной эритемы наблюдаются нерезко ограниченные эритематозные пятна и узелки без характерного для экссудативной многоформной эритемы западения в центре, сопровождающиеся зудом, который усиливается при переходе больного в теплое помещение.
*При озноблении в отличие от многоформной экссудативной эритемы наблюдаются нерезко ограниченные эритематозные пятна и узелки без характерного для экссудативной многоформной эритемы западения в центре, сопровождающиеся зудом, который усиливается при переходе больного в теплое помещение.
 *Терапия многоформной экссудативной эритемы *Лечение данного заболевания включает как купирование рецидива, так и профилактику дальнейших обострений. Следует учитывать, что экссудативная эритема представляет собой аллергическую реакцию, независимо от этиологического фактора. При выявлении триггера добавляются соответствующие мероприятия. *При купировании рецидива мы брали за основу тип протекания дерматоза. Если при первичном обращении пациент сообщает, что у него наблюдаются частые рецидивы и (или) обильные высыпания, имеются участки некроза в центре элементов, поражены слизистые, выражен эпидермолитический компонент, мы применяем однократную инъекцию 2 мл дипроспана (раствор для инъекций, включающий β-метазон в форме динатрия фосфата и диприпионата).
*Терапия многоформной экссудативной эритемы *Лечение данного заболевания включает как купирование рецидива, так и профилактику дальнейших обострений. Следует учитывать, что экссудативная эритема представляет собой аллергическую реакцию, независимо от этиологического фактора. При выявлении триггера добавляются соответствующие мероприятия. *При купировании рецидива мы брали за основу тип протекания дерматоза. Если при первичном обращении пациент сообщает, что у него наблюдаются частые рецидивы и (или) обильные высыпания, имеются участки некроза в центре элементов, поражены слизистые, выражен эпидермолитический компонент, мы применяем однократную инъекцию 2 мл дипроспана (раствор для инъекций, включающий β-метазон в форме динатрия фосфата и диприпионата).
 *К назначению антибиотиков, на наш взгляд, следует прибегать только присоединении вторичной инфекции в местах высыпаний или в том случае, если имеется явное указание на активный очаг инфекции. В большинстве случаев действия дипроспана вполне достаточно для купирования рецидива МЭЭ. Параллельно следует выявить триггер, если имеется подозрение на наличие очага хронической инфекции. Больной направляется на консультацию к отоларингологу, терапевту, урологу; у пациента берутся мазки для выявления ИППП. При сборе анамнеза у таких пациентов выявляются положительный эффект от приема антибиотиков без применения дипроспана, частые простудные заболевания. Если же клиника соответствует токсико-аллергическому варианту, в анамнезе есть указания на другие аллергические реакции, пищевую, пыльцевую аллергию. В этом случае следует дополнительно проводить мероприятия, направленные на скорейшую элиминацию антигена: энтеросорбенты в случае пищевой аллергии и т. д. В некоторых случаях можно обойтись без применения дипроспана.
*К назначению антибиотиков, на наш взгляд, следует прибегать только присоединении вторичной инфекции в местах высыпаний или в том случае, если имеется явное указание на активный очаг инфекции. В большинстве случаев действия дипроспана вполне достаточно для купирования рецидива МЭЭ. Параллельно следует выявить триггер, если имеется подозрение на наличие очага хронической инфекции. Больной направляется на консультацию к отоларингологу, терапевту, урологу; у пациента берутся мазки для выявления ИППП. При сборе анамнеза у таких пациентов выявляются положительный эффект от приема антибиотиков без применения дипроспана, частые простудные заболевания. Если же клиника соответствует токсико-аллергическому варианту, в анамнезе есть указания на другие аллергические реакции, пищевую, пыльцевую аллергию. В этом случае следует дополнительно проводить мероприятия, направленные на скорейшую элиминацию антигена: энтеросорбенты в случае пищевой аллергии и т. д. В некоторых случаях можно обойтись без применения дипроспана.
 *Речь идет о пациентах, у которых данное обострение не первое, проходит самостоятельно или с применением только местных средств — топических стероидов, различного рода полосканий для полости рта (ротокан, настой ромашки, облепиховое или шиповниковое масло и т. д. ). В этом случае основной акцент следует сделать на выявлении триггера, а при невозможности его обнаружения и редком рецидивировании (один-два раза в год) можно ограничиться только купированием рецидивов с применением минимального объема терапевтических мероприятий. Необоснованное применение разных иммуномодуляторов при редком рецидивировании дерматоза также может нарушить «шаткое равновесие» и спровоцировать учащение обострений. *В целом, следует отметить, что дипроспан является оптимальным средством при необходимости купировать обострение. Недостаточность терапии глюкокортикостероидами на ранних этапах лекарственной аллергии может служить основной причиной развития в дальнейшем тяжелых токсидермий и синдрома Лайелла [6];
*Речь идет о пациентах, у которых данное обострение не первое, проходит самостоятельно или с применением только местных средств — топических стероидов, различного рода полосканий для полости рта (ротокан, настой ромашки, облепиховое или шиповниковое масло и т. д. ). В этом случае основной акцент следует сделать на выявлении триггера, а при невозможности его обнаружения и редком рецидивировании (один-два раза в год) можно ограничиться только купированием рецидивов с применением минимального объема терапевтических мероприятий. Необоснованное применение разных иммуномодуляторов при редком рецидивировании дерматоза также может нарушить «шаткое равновесие» и спровоцировать учащение обострений. *В целом, следует отметить, что дипроспан является оптимальным средством при необходимости купировать обострение. Недостаточность терапии глюкокортикостероидами на ранних этапах лекарственной аллергии может служить основной причиной развития в дальнейшем тяжелых токсидермий и синдрома Лайелла [6];
![* существуют указания на развитие синдрома Лайелла после абортивных атак МЭЭ [1]. Учитывая, что * существуют указания на развитие синдрома Лайелла после абортивных атак МЭЭ [1]. Учитывая, что](https://present5.com/presentation/16568269_135199863/image-22.jpg) * существуют указания на развитие синдрома Лайелла после абортивных атак МЭЭ [1]. Учитывая, что МЭЭ представляет собой аллергическую реакцию вне зависимости от триггера, очевидно, данное высказывание в некоторой степени справедливо и по отношению к другим ее формам. Мы не использовали дипроспан при наличии прямых противопоказаний к применению системных стероидов, а также при «мягком» , самолимитирующемся течении дерматоза и в ряде случаев по индивидуальным показаниям. В частности, мы наблюдали пациента с распространенным поражением кожи (около 25% от всей поверхности) и слизистой рта, выраженным эпидермолитическим компонентом — в центре всех элементов сформированы пузыри. В анамнезе присутствовал атопический фон, в том числе бронхиальная астма, приступы которой пациент с успехом купировал инталом или фенотеролом. Токсико-аллергическая МЭЭ (на определенный вид пищи) развилась впервые, однако различные аллергические реакции, также купируемые с помощью интала, наблюдались и ранее. Общее состояние пациентов страдало в очень небольшой степени.
* существуют указания на развитие синдрома Лайелла после абортивных атак МЭЭ [1]. Учитывая, что МЭЭ представляет собой аллергическую реакцию вне зависимости от триггера, очевидно, данное высказывание в некоторой степени справедливо и по отношению к другим ее формам. Мы не использовали дипроспан при наличии прямых противопоказаний к применению системных стероидов, а также при «мягком» , самолимитирующемся течении дерматоза и в ряде случаев по индивидуальным показаниям. В частности, мы наблюдали пациента с распространенным поражением кожи (около 25% от всей поверхности) и слизистой рта, выраженным эпидермолитическим компонентом — в центре всех элементов сформированы пузыри. В анамнезе присутствовал атопический фон, в том числе бронхиальная астма, приступы которой пациент с успехом купировал инталом или фенотеролом. Токсико-аллергическая МЭЭ (на определенный вид пищи) развилась впервые, однако различные аллергические реакции, также купируемые с помощью интала, наблюдались и ранее. Общее состояние пациентов страдало в очень небольшой степени.
 *Несмотря на показания к применению дипроспана, мы не стали его использовать, чтобы повлиять на течение бронхиальной астмы, не требующей на момент обращения использования стероидов. Терапия включала стабилизаторы мембран тучных клеток per os, энтеросорбцию и топические стероиды. В течение недели высыпания разрешились, прием интала был рекомендован в дальнейшем в качестве профилактических курсов, также больным назначалась гипоаллергенная диета, консультация аллерголога. *Лечение МЭЭ включает купирование рецидива, чаще с использованием дипроспана, без которого можно обойтись при самолимитирующемся течении дерматоза и воздействии на триггер, которое варьирует в зависимости от его природы.
*Несмотря на показания к применению дипроспана, мы не стали его использовать, чтобы повлиять на течение бронхиальной астмы, не требующей на момент обращения использования стероидов. Терапия включала стабилизаторы мембран тучных клеток per os, энтеросорбцию и топические стероиды. В течение недели высыпания разрешились, прием интала был рекомендован в дальнейшем в качестве профилактических курсов, также больным назначалась гипоаллергенная диета, консультация аллерголога. *Лечение МЭЭ включает купирование рецидива, чаще с использованием дипроспана, без которого можно обойтись при самолимитирующемся течении дерматоза и воздействии на триггер, которое варьирует в зависимости от его природы.


 * Литература * Гусаренко Л. А. Случай синдрома Лайелла, развившийся вслед за абортивной атакой экссудативной эритемы. - Российский журнал кожных и венерических болезней, 1998. - № 3. - С. 63 -67. * Байкова Р. А. Особенности клиники и лечения многоформной экссудативной эритемы // Дис. канд. - М. , 1969. * Белкин Б. Г. , Санян Э. Ш. Вестник дерматологии, 1973. - № 6. С. 61. * Демьянов А. В. , Котов А. Ю. , Симбирцев А. С. Диагностическая ценность исследования уровней цитокинов в клинической практике. Цитокины и воспаление. - 2003. - Т. 2. - № 3. - С. 20 -35. * Новиков Д. К. , Сергеев Ю. В. , Новиков П. Д. Лекарственная аллергия. - М. , 2001. * Новиков Д. К. , Сергеев Ю. В. , Новиков П. Д. , Сергеев А. Ю. Побочные аллергические реакции на лекарства и медикаменты в дерматологии. Иммунопатология, аллергология, инфектология. - 2003. - № 3. - С. 45 -67. * Новиков Д. К. Медицинская иммунология // Учебное пособие. - Витебск, 2002. * Самгин М. Ф. , Халдин А. А. Простой герпес. - Москва, 2002. - С. 160. * Сигал Е. Я. , Банах В. Р. , Широкова Т. А. Акушерство и гинекология, 1975, № 3. -С. 73 -74. * Соколов Е. И. , Глан П. В. , Гришина Т. И. , Кузьменко Л. Г. и др. Клиническая иммунология // Руководство для врачей. - М. : Медицина, 1998. * Ярилин А. А. Основы иммунологии //Учебник. М. : Медицина. 1999.
* Литература * Гусаренко Л. А. Случай синдрома Лайелла, развившийся вслед за абортивной атакой экссудативной эритемы. - Российский журнал кожных и венерических болезней, 1998. - № 3. - С. 63 -67. * Байкова Р. А. Особенности клиники и лечения многоформной экссудативной эритемы // Дис. канд. - М. , 1969. * Белкин Б. Г. , Санян Э. Ш. Вестник дерматологии, 1973. - № 6. С. 61. * Демьянов А. В. , Котов А. Ю. , Симбирцев А. С. Диагностическая ценность исследования уровней цитокинов в клинической практике. Цитокины и воспаление. - 2003. - Т. 2. - № 3. - С. 20 -35. * Новиков Д. К. , Сергеев Ю. В. , Новиков П. Д. Лекарственная аллергия. - М. , 2001. * Новиков Д. К. , Сергеев Ю. В. , Новиков П. Д. , Сергеев А. Ю. Побочные аллергические реакции на лекарства и медикаменты в дерматологии. Иммунопатология, аллергология, инфектология. - 2003. - № 3. - С. 45 -67. * Новиков Д. К. Медицинская иммунология // Учебное пособие. - Витебск, 2002. * Самгин М. Ф. , Халдин А. А. Простой герпес. - Москва, 2002. - С. 160. * Сигал Е. Я. , Банах В. Р. , Широкова Т. А. Акушерство и гинекология, 1975, № 3. -С. 73 -74. * Соколов Е. И. , Глан П. В. , Гришина Т. И. , Кузьменко Л. Г. и др. Клиническая иммунология // Руководство для врачей. - М. : Медицина, 1998. * Ярилин А. А. Основы иммунологии //Учебник. М. : Медицина. 1999.
 *http: //www. lvrach. ru/2003/09/4530660/ *http: //dermline. ru/nav/06/6 -305. htm *http: //www. dermatolog 4 you. ru/stat/diff/erythema_exudati vum_multiforme. html
*http: //www. lvrach. ru/2003/09/4530660/ *http: //dermline. ru/nav/06/6 -305. htm *http: //www. dermatolog 4 you. ru/stat/diff/erythema_exudati vum_multiforme. html
 *СПАСИБО ЗА ВНИМАНИЕ
*СПАСИБО ЗА ВНИМАНИЕ


