Митральные пороки сердца.ppt
- Количество слайдов: 42
 Митральные пороки сердца
Митральные пороки сердца
 Митральный стеноз Этиология 1. Ревматическая болезнь сердца (>95%) От ОРЛ до формирования гемодинамически значимого МС проходит в среднем 10 -20 лет l МС – критерий РБС при выявлении клапанных пороков у пациента при отсутствии ревм. анамнеза 2. Очень редко – кальциноз МК, хронический вальвулит (СКВ, РА), миксома ЛП, врожденный МС l
Митральный стеноз Этиология 1. Ревматическая болезнь сердца (>95%) От ОРЛ до формирования гемодинамически значимого МС проходит в среднем 10 -20 лет l МС – критерий РБС при выявлении клапанных пороков у пациента при отсутствии ревм. анамнеза 2. Очень редко – кальциноз МК, хронический вальвулит (СКВ, РА), миксома ЛП, врожденный МС l
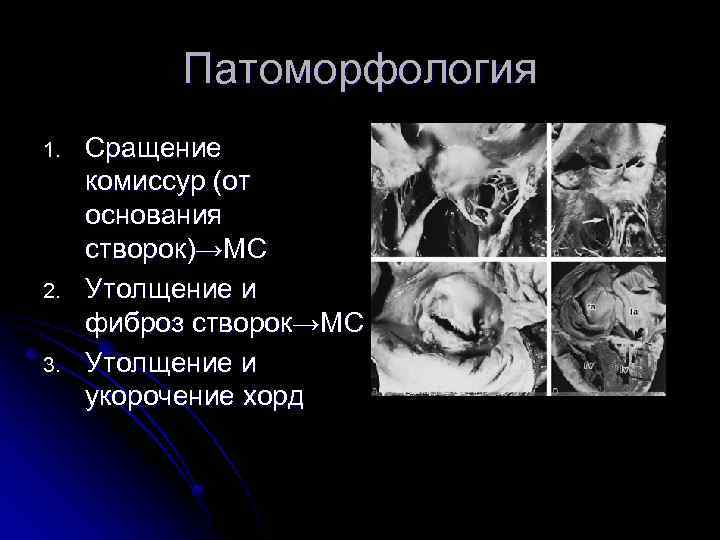 Патоморфология 1. 2. 3. Сращение комиссур (от основания створок)→МС Утолщение и фиброз створок→МС Утолщение и укорочение хорд
Патоморфология 1. 2. 3. Сращение комиссур (от основания створок)→МС Утолщение и фиброз створок→МС Утолщение и укорочение хорд
 Патофизиология “Фиксированный” СВ МС (Sмо < 2 см²) → ДШ ↑ трансмитрального диастолического PG Д ↑Р в ЛП Ретроградное ↑Р в ЛВ и ЛК Дилатация ЛП (пассивная ЛГ) быстро симптомы МА и ТЭ Рефлекс Китаева застоя в МКК Активная ЛГ Перегрузка давлением ПЖ→Г и Д ПЖ→ПЖСН
Патофизиология “Фиксированный” СВ МС (Sмо < 2 см²) → ДШ ↑ трансмитрального диастолического PG Д ↑Р в ЛП Ретроградное ↑Р в ЛВ и ЛК Дилатация ЛП (пассивная ЛГ) быстро симптомы МА и ТЭ Рефлекс Китаева застоя в МКК Активная ЛГ Перегрузка давлением ПЖ→Г и Д ПЖ→ПЖСН
 Естественное течение МС l Длительный латентный период 2040 лет от РЛ до симптомов МС l 10 -летняя выживаемость >80% у пациентов без при минимальной симптоматике l При появлении симптомов, значительно ограничивающих активность, 10 -летняя выживаемость 0 -15%
Естественное течение МС l Длительный латентный период 2040 лет от РЛ до симптомов МС l 10 -летняя выживаемость >80% у пациентов без при минимальной симптоматике l При появлении симптомов, значительно ограничивающих активность, 10 -летняя выживаемость 0 -15%
 Естественное течение МС (в США) Средний возраст начала симптомов МС – 50 -60 лет l Более трети пациентов подвергаются вальвулотомии в возрасте старше 65 лет l В некоторых регионах сохраняется ранний дебют симптомов МС (у пациентов младше 20 лет) l Ежегодное прогрессирование сужения площади МО 0, 09 -0, 32 см² l
Естественное течение МС (в США) Средний возраст начала симптомов МС – 50 -60 лет l Более трети пациентов подвергаются вальвулотомии в возрасте старше 65 лет l В некоторых регионах сохраняется ранний дебют симптомов МС (у пациентов младше 20 лет) l Ежегодное прогрессирование сужения площади МО 0, 09 -0, 32 см² l
 Причины смерти нелеченных пациентов Прогрессирование легочного и системного застоя – 60 -70% l Системные эмболии – 20 -30% l ТЭЛА – 10% l Инфекции – 1, 5% l
Причины смерти нелеченных пациентов Прогрессирование легочного и системного застоя – 60 -70% l Системные эмболии – 20 -30% l ТЭЛА – 10% l Инфекции – 1, 5% l
 Клиника МС l l l l Одышка (Sмо 1 -1, 5 см² - II-III ФК СН) Кашель и реже кровохарканье (при сильной одышке) Ортопное, СА Сердцебиение Утомляемость Осложнения МС Тромбоэмболии БКК (у 20%) ФП (неритмичное сердцебиение) (у 80%) – резко ухудшает состояние из-за тахикардии и исчезновения предсердной систолы ИЭ
Клиника МС l l l l Одышка (Sмо 1 -1, 5 см² - II-III ФК СН) Кашель и реже кровохарканье (при сильной одышке) Ортопное, СА Сердцебиение Утомляемость Осложнения МС Тромбоэмболии БКК (у 20%) ФП (неритмичное сердцебиение) (у 80%) – резко ухудшает состояние из-за тахикардии и исчезновения предсердной систолы ИЭ
 Клиническая картина в зависимости от тяжести МС Легкий МС Умеренный МС Тяжелый МС >1, 5 см² 1, 5 -1, 0 см² <1, 0 см² Одышка ФК ФП I-II II-III III-IV редко ++ +++ ТЭ нередко ++ ++ ЛГ - + +++ ПЖСН - + ++ Риск ИЭ + + +
Клиническая картина в зависимости от тяжести МС Легкий МС Умеренный МС Тяжелый МС >1, 5 см² 1, 5 -1, 0 см² <1, 0 см² Одышка ФК ФП I-II II-III III-IV редко ++ +++ ТЭ нередко ++ ++ ЛГ - + +++ ПЖСН - + ++ Риск ИЭ + + +
 Физикальное обследование l l l Facies mitralis (тяжелый МС) При тяжелом МС - ↓ наполнения пульса Часто признаки ФП (пульс неритмичный неравномерный, дефицит пульса) При чистом МС нет признаков увеличение ЛЖ При ЛГ – пульсация ПЖ (СТ и ЭП), пальпируемый II тон на основании слева Диастолическое дрожание на верхушке
Физикальное обследование l l l Facies mitralis (тяжелый МС) При тяжелом МС - ↓ наполнения пульса Часто признаки ФП (пульс неритмичный неравномерный, дефицит пульса) При чистом МС нет признаков увеличение ЛЖ При ЛГ – пульсация ПЖ (СТ и ЭП), пальпируемый II тон на основании слева Диастолическое дрожание на верхушке
 Аускультация 1. Диастолический шум с пресистолическим усилением (усиление исчезает при ФП) Локализация: верхушка Иррадиация: нет Интенсивность: 1 -4 Высота: низкий (стетоскоп без мембраны!) Характер: грубый Выслушивать на л. боку, во время выдоха
Аускультация 1. Диастолический шум с пресистолическим усилением (усиление исчезает при ФП) Локализация: верхушка Иррадиация: нет Интенсивность: 1 -4 Высота: низкий (стетоскоп без мембраны!) Характер: грубый Выслушивать на л. боку, во время выдоха
 Аускультация 2. Хлопающий I тон (если створки МК подвижны) 3. ЩО → ритм перепела 4. Признаки ЛГ – акцент II тона на ЛА (м. б. патологическое расщепление) При выраженной ЛГ: ДШ недостаточности клапана ЛА (шум Грехема Стилла) 5. При дилатации ПЖ - СШ относительной трикуспидальной недостаточности 6. При ФП – тоны сердца неритмичные, меняющаяся громкость I тона, исчезает пресистолический компонент ДШ
Аускультация 2. Хлопающий I тон (если створки МК подвижны) 3. ЩО → ритм перепела 4. Признаки ЛГ – акцент II тона на ЛА (м. б. патологическое расщепление) При выраженной ЛГ: ДШ недостаточности клапана ЛА (шум Грехема Стилла) 5. При дилатации ПЖ - СШ относительной трикуспидальной недостаточности 6. При ФП – тоны сердца неритмичные, меняющаяся громкость I тона, исчезает пресистолический компонент ДШ
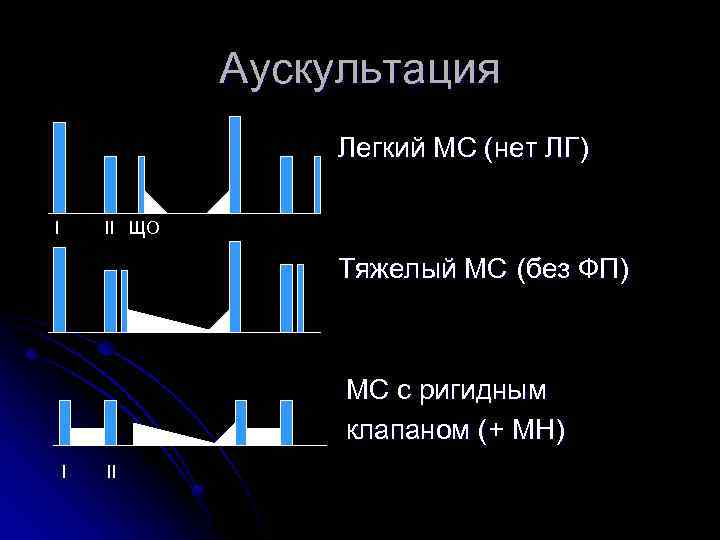 Аускультация Легкий МС (нет ЛГ) I II ЩО Тяжелый МС (без ФП) МС с ригидным клапаном (+ МН) I II
Аускультация Легкий МС (нет ЛГ) I II ЩО Тяжелый МС (без ФП) МС с ригидным клапаном (+ МН) I II
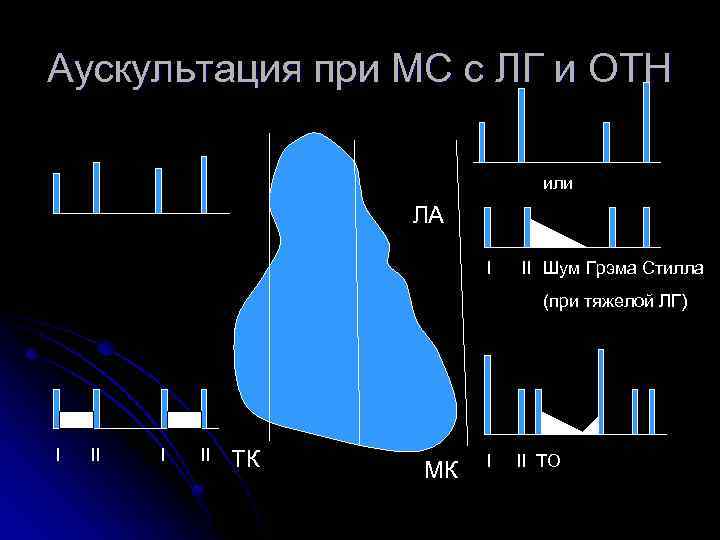 Аускультация при МС с ЛГ и ОТН или ЛА I II Шум Грэма Стилла (при тяжелой ЛГ) I II ТК МК I II ТО
Аускультация при МС с ЛГ и ОТН или ЛА I II Шум Грэма Стилла (при тяжелой ЛГ) I II ТК МК I II ТО
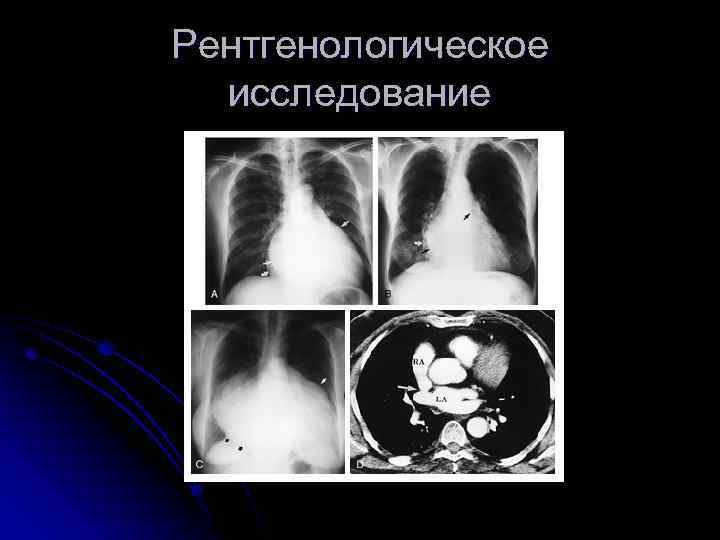
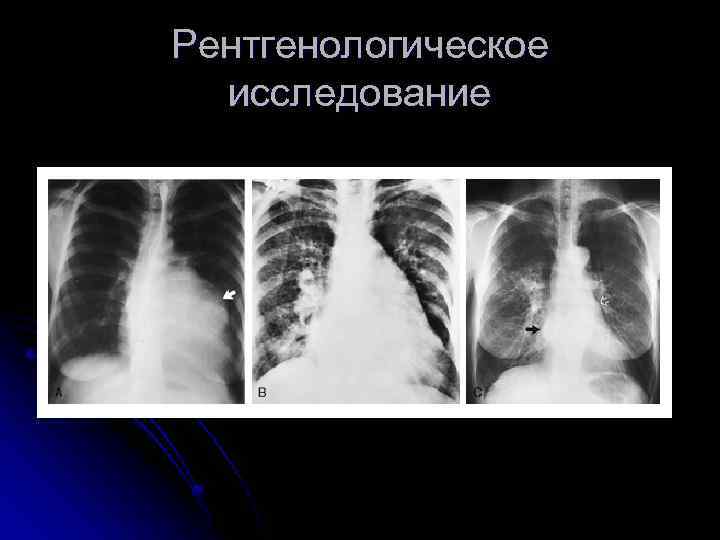
 Инструментальная диагностика 1. ЭКГ Р-mitrale Признаки гипертрофии ПЖ 2. Рентгенография грудной клетки l Увеличение 2 и 3 дуг по левому контуру l Сглаженная талия и митральная конфигурация сердца l Расширение правой границы l Признаки застоя в легких (при венозной ЛГ – усиление сосудистого ЛР, перераспределение кровотока в в. отделы; при активной ЛГ – обеднение сосудистого рисунка на периферии, расширение корней легких)
Инструментальная диагностика 1. ЭКГ Р-mitrale Признаки гипертрофии ПЖ 2. Рентгенография грудной клетки l Увеличение 2 и 3 дуг по левому контуру l Сглаженная талия и митральная конфигурация сердца l Расширение правой границы l Признаки застоя в легких (при венозной ЛГ – усиление сосудистого ЛР, перераспределение кровотока в в. отделы; при активной ЛГ – обеднение сосудистого рисунка на периферии, расширение корней легких)
 Рентгенологическое исследование
Рентгенологическое исследование
 Рентгенологическое исследование
Рентгенологическое исследование
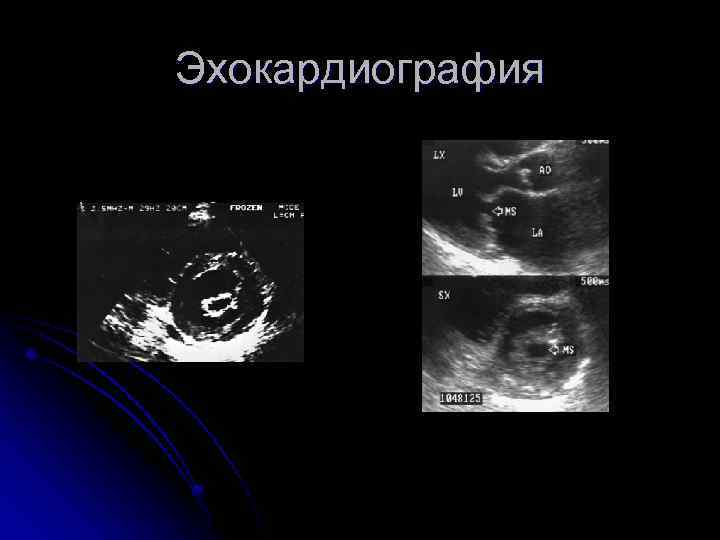
 3. Эхокардиография Уплотнение, кальциноз МК l “Парусение” передней створки МК в диастолу l Площадь МО PG Легкий МС >1, 5 см² <5 мм рт. ст. Умереный МС 1 -1, 5 см² 5 -10 Тяжелый <1 см² >10 l Оценка перегрузки камер сердца Дилатация ЛП (N 40 мм) Дилатация ПЖ l Оценка ЛГ (N СДЛА 25 -30 мм рт. ст. ) l Наличие тромбов в ЛП l Относительная недостаточность клапана ЛА, ТК (регургитация на этих клапанах) l
3. Эхокардиография Уплотнение, кальциноз МК l “Парусение” передней створки МК в диастолу l Площадь МО PG Легкий МС >1, 5 см² <5 мм рт. ст. Умереный МС 1 -1, 5 см² 5 -10 Тяжелый <1 см² >10 l Оценка перегрузки камер сердца Дилатация ЛП (N 40 мм) Дилатация ПЖ l Оценка ЛГ (N СДЛА 25 -30 мм рт. ст. ) l Наличие тромбов в ЛП l Относительная недостаточность клапана ЛА, ТК (регургитация на этих клапанах) l
 Эхокардиография
Эхокардиография
 Медикаментозная терапия Общие положения 1. Нет специфической терапии, способной уменьшить фиксированную обструкцию 2. Профилактика РЛ и ИЭ 3. Пациенты с умеренным и тяжелым МС должны избегать чрезмерных ФН
Медикаментозная терапия Общие положения 1. Нет специфической терапии, способной уменьшить фиксированную обструкцию 2. Профилактика РЛ и ИЭ 3. Пациенты с умеренным и тяжелым МС должны избегать чрезмерных ФН
 Медикаментозная терапия Общие положения 4. Урежение ритма (ББ или БКК) показано пациентам с синусным ритмом, которые имеют симптомы на нагрузке, если эти симптомы связаны с ускорением ритма, ББ более эффективны.
Медикаментозная терапия Общие положения 4. Урежение ритма (ББ или БКК) показано пациентам с синусным ритмом, которые имеют симптомы на нагрузке, если эти симптомы связаны с ускорением ритма, ББ более эффективны.
 Медикаментозная терапия Общие положения 5. Ограничение соли и периодическое назначение диуретиков при доказанном легочном застое 6. Дигиталис не приносит пользу пациентам с МС с синусным ритмом, если отсутствует дисфункция ЛЖ или ПЖ
Медикаментозная терапия Общие положения 5. Ограничение соли и периодическое назначение диуретиков при доказанном легочном застое 6. Дигиталис не приносит пользу пациентам с МС с синусным ритмом, если отсутствует дисфункция ЛЖ или ПЖ
 Медикаментозная терапия. Общие положения 7. Хотя МС медленнопрогрессирующее состояние, отек легких может развиться внезапно у бессимптомных пациентов при тяжелом МС, особенно при возникновении быстрой ФП. Поэтому все пациенты должны быть предупреждены о необходимости немедленно обращения при внезапном усилении одышки.
Медикаментозная терапия. Общие положения 7. Хотя МС медленнопрогрессирующее состояние, отек легких может развиться внезапно у бессимптомных пациентов при тяжелом МС, особенно при возникновении быстрой ФП. Поэтому все пациенты должны быть предупреждены о необходимости немедленно обращения при внезапном усилении одышки.
 Медикаментозная терапия. Профилактика системных тромбоэмболий. 1. 2. 3. Показания к назначению НАК (варфарин, МНО 2 -3): МС и ФП (пароксизмальная, персистирующая или перманентная) МС и перенесенный эмболический эпизод, даже при синусном ритме МС и тромб в ЛП
Медикаментозная терапия. Профилактика системных тромбоэмболий. 1. 2. 3. Показания к назначению НАК (варфарин, МНО 2 -3): МС и ФП (пароксизмальная, персистирующая или перманентная) МС и перенесенный эмболический эпизод, даже при синусном ритме МС и тромб в ЛП
 Повторные обследования Все пациенты должны быть предупреждены, что любое изменение симптомов требует обследования l При бессимптомном течении МС – ежегодное обследование l Эхо. КГ каждые 3 -5 лет при легком МС каждые 1 -2 года при умерен. МС ежегодно при тяжелом МС l
Повторные обследования Все пациенты должны быть предупреждены, что любое изменение симптомов требует обследования l При бессимптомном течении МС – ежегодное обследование l Эхо. КГ каждые 3 -5 лет при легком МС каждые 1 -2 года при умерен. МС ежегодно при тяжелом МС l
 Хирургическая коррекция МС l l l Летальность Баллонная вальвулотомия 1 -2% (при отсутствии п/п – метод выбора) Комиссуротомия Протезирование МК 5% Показания: 1. Умеренный и тяжелый МС (S≤ 1, 5 см²) и наличие симптомов (II-IV класс NYHA) 2. Умеренный и тяжелый МС (S≤ 1, 5 см²) и ЛГ (СДЛА>50 мм рт. ст. )
Хирургическая коррекция МС l l l Летальность Баллонная вальвулотомия 1 -2% (при отсутствии п/п – метод выбора) Комиссуротомия Протезирование МК 5% Показания: 1. Умеренный и тяжелый МС (S≤ 1, 5 см²) и наличие симптомов (II-IV класс NYHA) 2. Умеренный и тяжелый МС (S≤ 1, 5 см²) и ЛГ (СДЛА>50 мм рт. ст. )
 Митральная недостаточность Этиология 1. Поражение клапана l Ревматическая болезнь сердца (+ МС) l ИЭ l Врожденные аномалии МК (ПМК) 2. Поражение хорд МК l Разрыв хорд при ИЭ l Спонтанный или травматический разрыв 3. Дисфункция папиллярных мышц l Ишемия и ИМ l Дилатация ЛЖ (АС, АН, АГ, ДКМП, ИБС)
Митральная недостаточность Этиология 1. Поражение клапана l Ревматическая болезнь сердца (+ МС) l ИЭ l Врожденные аномалии МК (ПМК) 2. Поражение хорд МК l Разрыв хорд при ИЭ l Спонтанный или травматический разрыв 3. Дисфункция папиллярных мышц l Ишемия и ИМ l Дилатация ЛЖ (АС, АН, АГ, ДКМП, ИБС)
 Патоморфология l Поражение МК при ИЭ
Патоморфология l Поражение МК при ИЭ
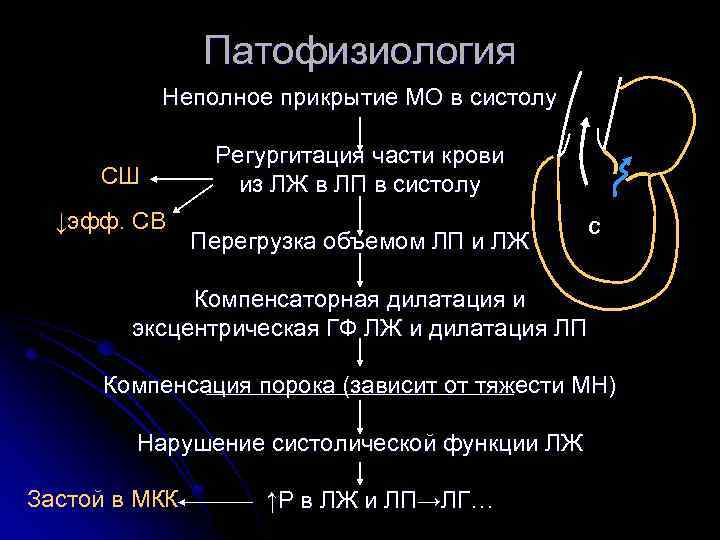 Патофизиология Неполное прикрытие МО в систолу СШ ↓эфф. СВ Регургитация части крови из ЛЖ в ЛП в систолу Перегрузка объемом ЛП и ЛЖ С Компенсаторная дилатация и эксцентрическая ГФ ЛЖ и дилатация ЛП Компенсация порока (зависит от тяжести МН) Нарушение систолической функции ЛЖ Застой в МКК ↑P в ЛЖ и ЛП→ЛГ…
Патофизиология Неполное прикрытие МО в систолу СШ ↓эфф. СВ Регургитация части крови из ЛЖ в ЛП в систолу Перегрузка объемом ЛП и ЛЖ С Компенсаторная дилатация и эксцентрическая ГФ ЛЖ и дилатация ЛП Компенсация порока (зависит от тяжести МН) Нарушение систолической функции ЛЖ Застой в МКК ↑P в ЛЖ и ЛП→ЛГ…
 Патофизиология При острой МН – нет компенсаторной дилатации ЛП и ЛЖ ↑↑↑Р в ЛЖ и ЛП ОЛЖН
Патофизиология При острой МН – нет компенсаторной дилатации ЛП и ЛЖ ↑↑↑Р в ЛЖ и ЛП ОЛЖН
 Клиника Одышка (не такая тяжелая, как при МС) l Сердцебиение (при ФН) l Утомляемость (↓ эффективного СВ) l
Клиника Одышка (не такая тяжелая, как при МС) l Сердцебиение (при ФН) l Утомляемость (↓ эффективного СВ) l
 Физикальные данные Пульс – быстрый, среднего наполнения (при тяжелой МН) l ВТ – разлитой, усиленный, смещен влево l Систолическое дрожание на верхушке l При вовлечении ПЖ – сердечный толчок l
Физикальные данные Пульс – быстрый, среднего наполнения (при тяжелой МН) l ВТ – разлитой, усиленный, смещен влево l Систолическое дрожание на верхушке l При вовлечении ПЖ – сердечный толчок l
 Аускультативная картина МН 1. Систолический шум регургитации Форма: плато Локализация: верхушка I II III Иррадиация: в л. подмыш. область Интенсивность: разная Высота: средняя или высокая Характер: дующий 2. I тон ослаблен (при тяжелой МН) 3. III тон (при тяжелой МН) 5. Редко ДШ относительного МС (шум Кумбса) 4. При ЛГ – акцент II тона на ЛА
Аускультативная картина МН 1. Систолический шум регургитации Форма: плато Локализация: верхушка I II III Иррадиация: в л. подмыш. область Интенсивность: разная Высота: средняя или высокая Характер: дующий 2. I тон ослаблен (при тяжелой МН) 3. III тон (при тяжелой МН) 5. Редко ДШ относительного МС (шум Кумбса) 4. При ЛГ – акцент II тона на ЛА
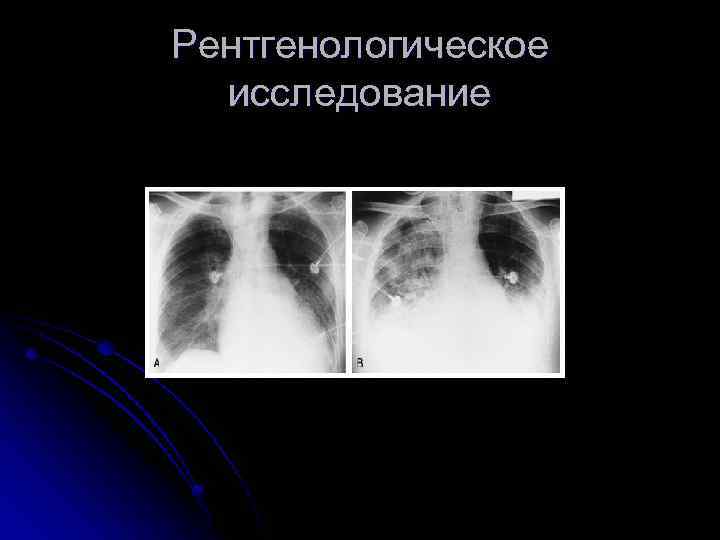
 Инструментальная диагностика ЭКГ l Признаки увеличение ЛП и ГФ ЛЖ (при умеренной и тяжелой МН) 2. Рентгенография l Расширение 3 и 4 дуг по левому контуру l Талия сглажена l Митральная конфигурация 1.
Инструментальная диагностика ЭКГ l Признаки увеличение ЛП и ГФ ЛЖ (при умеренной и тяжелой МН) 2. Рентгенография l Расширение 3 и 4 дуг по левому контуру l Талия сглажена l Митральная конфигурация 1.
 Рентгенологическое исследование
Рентгенологическое исследование
 3. Эхокардиография 1. 2. 3. 4. 5. Допплеровское исследование – регистрация патологического потока через МК в систолу (митральная регургитация) и оценка тяжести МН Этиология МР (ревматическое поражение, ПМК, вегетации, разрыв створок, хорд…) Дилатация ЛП и ЛЖ (N КДРлж ≤ 56 мм) ЛГ Расширение правых отделов
3. Эхокардиография 1. 2. 3. 4. 5. Допплеровское исследование – регистрация патологического потока через МК в систолу (митральная регургитация) и оценка тяжести МН Этиология МР (ревматическое поражение, ПМК, вегетации, разрыв створок, хорд…) Дилатация ЛП и ЛЖ (N КДРлж ≤ 56 мм) ЛГ Расширение правых отделов
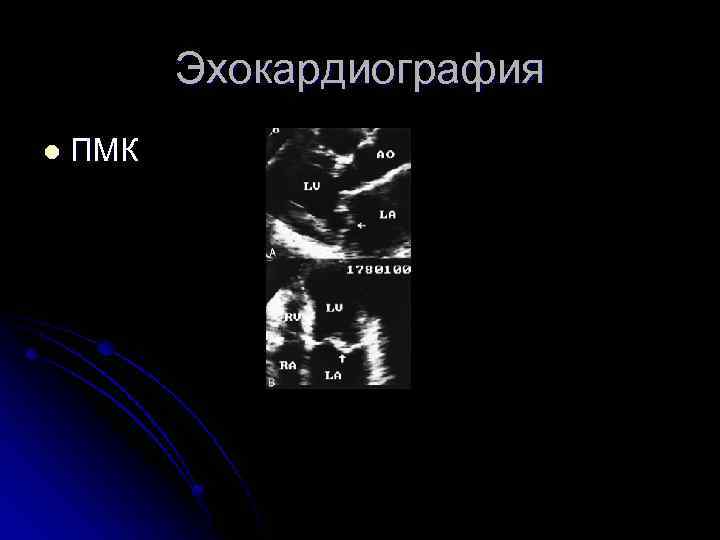 Эхокардиография l ПМК
Эхокардиография l ПМК
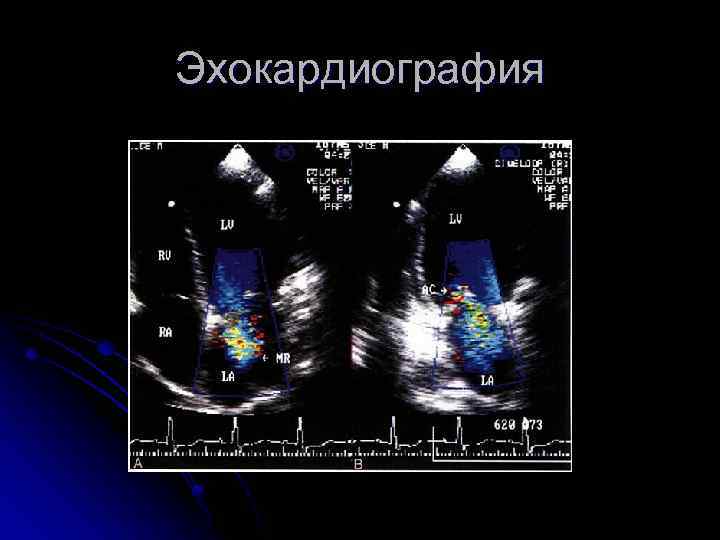 Эхокардиография
Эхокардиография
 Принципы ведения пациентов с МН l l l При ревматической этиологии МН – профилактика РЛ Профилактика ИЭ Профилактика ТЭ: МН+ФП, МН+ТЭ При умеренной и тяжелой МН даже при отсутствии симптомов - ИАПФ (предупреждение развития дилатации и дисфункции ЛЖ) При декомпенсированной СН – ИАПФ, диуретики При тахисистолической форме ФП – СГ (при декомпенсации) или ББ
Принципы ведения пациентов с МН l l l При ревматической этиологии МН – профилактика РЛ Профилактика ИЭ Профилактика ТЭ: МН+ФП, МН+ТЭ При умеренной и тяжелой МН даже при отсутствии симптомов - ИАПФ (предупреждение развития дилатации и дисфункции ЛЖ) При декомпенсированной СН – ИАПФ, диуретики При тахисистолической форме ФП – СГ (при декомпенсации) или ББ
 Показания к хирургической коррекции МН Протезирование МК l Пластика МК l Показания: l Тяжелая МН + симптомы (II ФК и >) l Тяжелая МН + дисфункция ЛЖ (ФВ<60%)
Показания к хирургической коррекции МН Протезирование МК l Пластика МК l Показания: l Тяжелая МН + симптомы (II ФК и >) l Тяжелая МН + дисфункция ЛЖ (ФВ<60%)
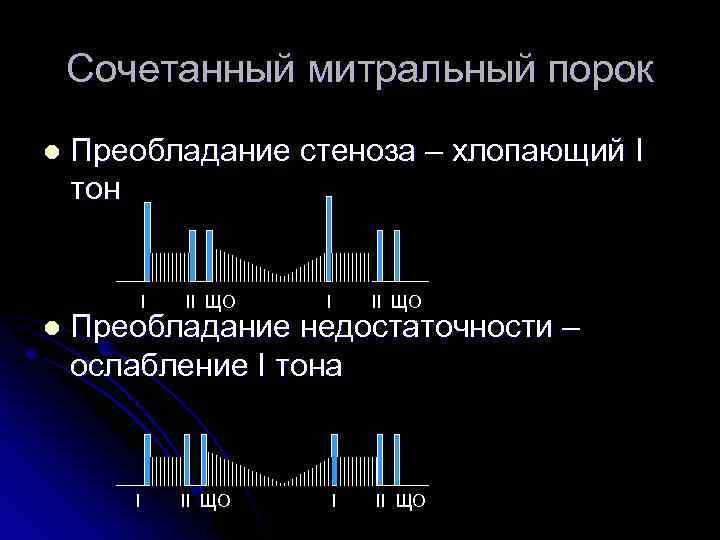 Сочетанный митральный порок l Преобладание стеноза – хлопающий I тон I l II ЩО I II ЩО Преобладание недостаточности – ослабление I тона I II ЩО
Сочетанный митральный порок l Преобладание стеноза – хлопающий I тон I l II ЩО I II ЩО Преобладание недостаточности – ослабление I тона I II ЩО


